Предлагаемое изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для иридопластики с целью формирования и центрации зрачка. Способ позволяет достичь высокого функционального результата и удовлетворительного косметического эффекта.
Травматические повреждения радужки и хрусталика являются наиболее частым и тяжелым исходом травм глазного яблока и занимают ведущее место в структуре инвалидности по зрению у лиц преимущественно молодого трудоспособного возраста. Частота развития повреждений радужки колеблется от 33,3 до 84,8% (Федоров С.Н., Егорова Э.В., 1985; Венгер Г.Е., 1984; Венгер Г.Е., Рыков С.А., Венгер Л.В., 2006; Гундорова Р.А., Степанов А.В., Курбанова Н.Ф., 2007). Повреждения радужной оболочки чаще встречаются при проникающих ранениях глаза (71,6%), реже - при контузиях глазного яблока (49,8%) (Гундорова Р. А., 1986). Одним из тяжелых последствий проникающих ранений глаза является частичное или полное заращение зрачка, а также его смещение вследствие втягивания в роговичный либо роговично-склеральный рубец. Все это отрицательно сказывается на остроте зрения травмированного глаза даже при сохранной прозрачности оптических сред глазного яблока и может в значительной степени снижать возможный функциональный результат операции при удалении травматической катаракты. Посттравматические дефекты радужной оболочки являются также серьезным косметическим недостатком, оказывающим угнетающее психологическое воздействие на пациентов.
Восстановительная хирургия радужки (реконструктивные операции на радужной оболочке) с целью формирования и центрации зрачка является одним из ведущих этапов в комплексном хирургическом лечении посттравматической патологии переднего отдела глазного яблока и является наиболее сложным и вместе с тем перспективным направлением в офтальмохирургии.
Известен способ формирования зрачка в случаях его отсутствия при полном подтягивании радужки к посттравматическому рубцу или сохранении небольшого зрачка, у рубца, который состоит в следующем: широким разрезом по лимбу вскрывают переднюю камеру, после чего с помощью пинцета захватывают радужную оболочку в центре и иссекают ее ножницами Ваннас, формируя зрачок (Гундорова Р.А. Травмы глаза. - М: 1986 с. 54).
Недостатками данного способа являются необходимость выполнения большого разреза, для проведения иридопластики, что увеличивает вероятность интра- и послеоперационных осложнений. Неконтролируемая ириэктомия центральных отделов радужки не всегда позволяет получить зрачок заданного диаметра, правильной формы.
Известен способ иридопластики при формировании зрачка, включающий проведение радиочастотной коагуляции участков радужки в зоне, противоположной смещению зрачка с помощью прибора MIRA - 4000 (США). (Патент РФ №2125858. Способ иридопластики).
Недостатками данного способа является осуществление только корректировки местоположения и формы зрачка, а также необходимость использования специального прибора для коагуляции радужки.
Наиболее близким аналогом-прототипом предлагаемого способа является способ, при котором транскорнеально на периферическую часть смещенного зрачка накладывают 1-3 узловатых шва, которые завязывают методом закрытой иридопластики, а затем через 2 прокола в периферической части роговицы с помощью цанговых пинцета и ножниц бимануально выполняют частичную иридэктомию в оптической зоне до достижения нормальных размеров зрачка (2,5-3 мм) и центрального его расположения. (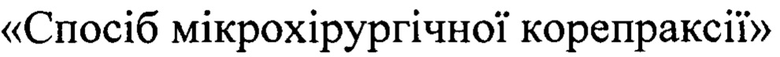 No 34625, Венгер Е.В.).
No 34625, Венгер Е.В.).
Недостатками способа-прототипа являются: сложность дозирования количества иссекаемой ткани радужки при манипуляции двумя инструментами в передней камере глаза. В связи с этим сложность в достижении правильной округлой формы зрачка. Также нет четких рекомендаций по проведению гемостаза в процессе иридэктомии. Описанный способ не учитывает необходимость выполнения факоэмульсификации травматической катаракты при эктопии зрачка и соответственно возможность достижения необходимого для этого мидриаза.
Задачей изобретения является создание способа, позволяющего откорректировать форму и местоположение зрачка.
Технический результат состоит в получении высоких функциональных результатов и удовлетворительного косметического эффекта.
Указанный технический результат достигается за счет того, что выполнение дозированной иридотомии минимизирует тракционные воздействия на радужку в процессе наложения ирисретракторов для достижения мидриаза, необходимого для выполнения факоэмульсификации травматической катаракты при эктопии зрачка. Наложение узловых швов на края рассеченной радужки и края децентрированного зрачка формируют новый верхний и нижний зрачковый край. Дозированная резекция радужки витреотомом 25 g позволяет сформировать зрачок заданного размера. Использование коаксиального эндокоагулятора 25 g обеспечивает гемостаз и возможность окончательной коррекции формы и положения зрачка путем нанесения коагулятов вдоль зрачкового края.
Среди существенных признаков, характеризующих предлагаемый способ отличительным, являются следующие:
- выполнение дозированной иридотомии и фиксация краев рассеченной радужки ирисретракторами к лимбу для достижения мидриаза, необходимого для качественного выполнения факоэмульсификации;
- выполнение дозированной резекции ткани радужки витреотомом 25g для формирования зрачка;
- нанесение коагулятов вдоль сформированного зрачкового края радужки эндокоагулятором 25g для окончательной центрации зрачка. Для коагуляции используют одноразовый коаксиальный эндокоагулятор, который посредством кабеля подключается к штатному порту для коагуляции, расположенному на передней консоли факоэмульсификатора. Наконечник зндокоагулятора благодаря электрическому току нагревается и при контакте с тканью радужки вызывает коагуляцию (денатурацию белков), что ведет к сокращению ткани радужки и подтягиванию радужки к зоне воздействия. Калибр коагулятора обеспечивает направленную точечную коагуляцию, минимизируя риск излишнего травмирования тканей. Щадящее воздействие позволяет получить максимальный стягивающий эффект и избежать развития деструктивных изменений и формирования в будущем грубых атрофических изменений в радужке.
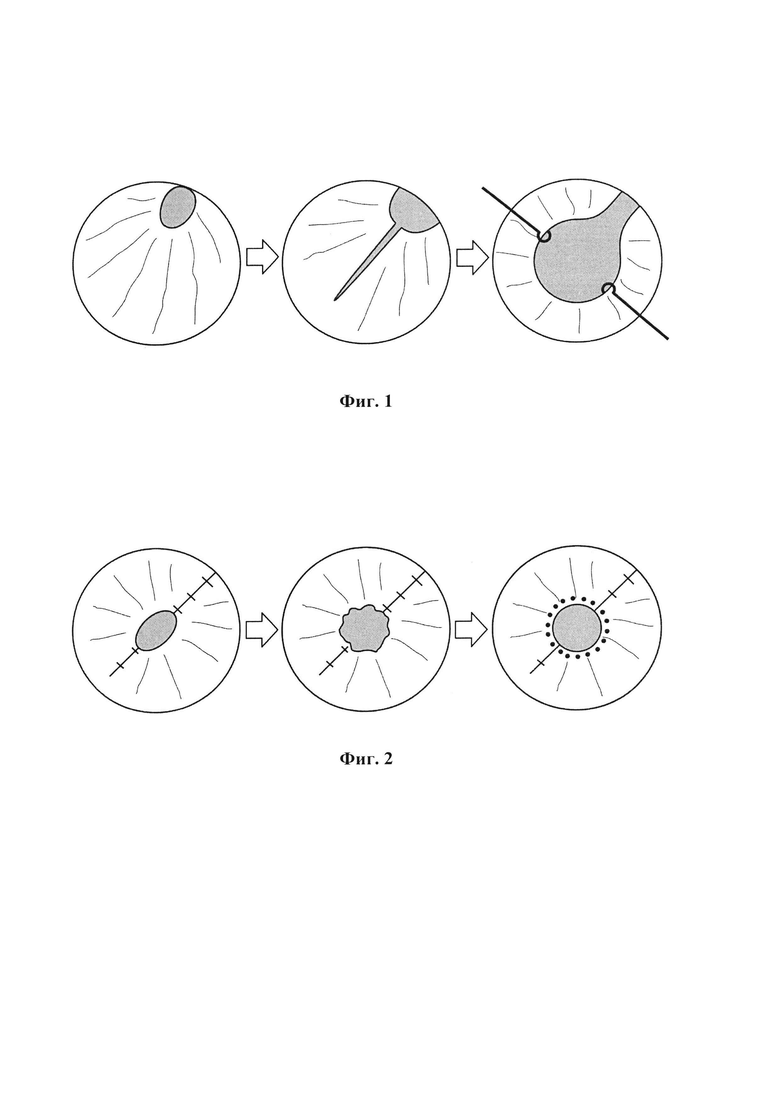
Предлагаемый способ осуществляется следующим образом. Операцию проводят под местной анестезией. Выполняют 2 корнеоцентеза. Переднюю камеру заполняют адгезивно-когезивным высокоэластичным препаратом. Микроножницами 23g выполняют дозированную иридотомию в меридиане посттравматической колобомы. Двумя ирисретракторами фиксируют края рассеченной радужки к лимбу (фиг. 1). Калиброванным одноразовым кератомом формируют роговичный разрез 2,2 мм. Выполняют факоэмульсификацию традиционным способом. В капсулярный мешок имплантируют эластичную модель ИОЛ. Удаляют ирисретракторы. На область посттравматической колобомы последовательно накладывают узловые швы методом закрытой иридопластики, тем самым формируя нижний зрачковый край. Верхний зрачковый край формируют, накладывая узловые швы на края рассеченной радужки. Витреотомом 25 g проводят дозированную резекцию латерального и медиального краев вновь сформированного зрачка. Коаксиальным эндокоагулятором 25 g подсоединенным к панели управления факомашины при необходимости проводят гемостаз в зонах резекции. Затем наносят коагуляты вдоль сформированного зрачкового края в сегментах, которые необходимо подтянуть для того чтобы придать зрачку окончательную округлую форму. Количество и локализация коагулятов зависят от исходного состояния радужки (фиг. 2). Заканчивают операцию традиционно.
Способ поясняется следующим клиническим примером:
Пациент З., 64 года, поступил в Иркутский филиал «НМИЦ «МНТК «Микрохирургия глаза» с жалобами на низкое зрение, косметический дефект левого глаза. При осмотре: роговица прозрачная, корнеосклеральный рубец с 3 до 5 часов. Зрачок неправильной формы 2,5 мм на 3,0 мм подтянут к лимбу на 4 часа. VIS OS - 0.08 н.к., ВГД - 19 мм рт.ст. Диагноз: травматическая катаракта, корнеосклеральный рубец, посттравматическая колобома радужки, децентрация зрачка.
11.07.2018 выполнена факоэмульсификация травматической катаракты с имплантацией ИОЛ, пластика радужки. Под местной анестезией микроножницами выполнена дозированная иридотомия на 11 часах. Края рассеченной радужки фиксированы к лимбу 2 ирисретракторами. Факоэмульсификация проведена через разрез 2.2 мм стандартным способом. В капсулярный мешок имплантирована эластичная модель ИОЛ. Ирисретракторы удалены. На область посттравматической колобомы последовательно наложены 3 узловых шва методом закрытой иридопластики, таким образом сформирован нижний зрачковый край. Края рассеченной радужки ушиты 2 узловыми швами методом закрытой иридопластики, таким образом сформирован верхний зрачковый край. Для окончательного формирования зрачка витреотомом 23g проведена дозированная резекция радужки в латеральном и медиальном сегментах. Микрокоагулятором 25 g выполнен гемостаз в сегментах резекции и окончательная центрация зрачка проведена нанесением коагулятов вдоль сформированного зрачкового края. После операции VIS OS - 0.6 н.к., ВГД - 18 мм рт.ст. Пациент удовлетворен функциональным и косметическим результатом. При повторном осмотре через 3 мес. состояние стабильное.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ФОРМИРОВАНИЯ ЗРАЧКА ПРИ ВРОЖДЕННОЙ КОЛОБОМЕ РАДУЖКИ | 2004 |
|
RU2259183C1 |
| СПОСОБ ФОРМИРОВАНИЯ ЗРАЧКА ПРИ ВРОЖДЕННОЙ КОЛОБОМЕ РАДУЖКИ | 2004 |
|
RU2268691C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ КАТАРАКТЫ В СОЧЕТАНИИ С ВРОЖДЕННОЙ КОЛОБОМОЙ РАДУЖКИ | 2003 |
|
RU2235530C1 |
| Способ устранения иридодиализа | 2020 |
|
RU2746542C1 |
| СПОСОБ ИРИДОПЛАСТИКИ | 1996 |
|
RU2125858C1 |
| СПОСОБ ДОСТИЖЕНИЯ МИДРИАЗА ДЛЯ ВЫПОЛНЕНИЯ ФАКОЭМУЛЬСИФИКАЦИИ ПРИ ВРОЖДЕННОЙ КОЛОБОМЕ РАДУЖКИ | 2004 |
|
RU2259182C1 |
| СПОСОБ КОРРЕКЦИИ ТРАВМАТИЧЕСКИХ ДЕФЕКТОВ РАДУЖНОЙ ОБОЛОЧКИ ГЛАЗА | 2001 |
|
RU2209055C1 |
| Способ устранения иридодиализа | 2023 |
|
RU2817971C1 |
| Способ коррекции формы и положения зрачка (варианты) | 2023 |
|
RU2827850C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКОЙ КАТАРАКТЫ, ОСЛОЖНЕННОЙ ИРИДОДИАЛИЗОМ | 2002 |
|
RU2230535C2 |
Изобретение относится к области медицины, а именно к офтальмологии. Для иридопластики с целью формирования и центрации зрачка выполняют 2 корнеоцентеза. Переднюю камеру заполняют адгезивно-когезивным высокоэластичным препаратом. Микроножницами 23g выполняют дозированную иридотомию в меридиане посттравматической колобомы. Двумя ирисретракторами фиксируют края рассеченной радужки к лимбу. Калиброванным одноразовым кератомом формируют роговичный разрез 2,2 мм. Выполняют факоэмульсификацию традиционным способом. В капсулярный мешок имплантируют эластичную модель ИОЛ. Удаляют ирисретракторы. На область посттравматической колобомы последовательно накладывают узловые швы методом закрытой иридопластики, тем самым формируя нижний зрачковый край. Верхний зрачковый край формируют, накладывая узловые швы на края рассеченной радужки. Витреотомом 25 g проводят дозированную резекцию латерального и медиального краев вновь сформированного зрачка. Коаксиальным эндокоагулятором 25 g подсоединенным к панели управления факомашины при необходимости проводят гемостаз в зонах резекции. Затем наносят коагуляты вдоль сформированного зрачкового края в сегментах, которые необходимо подтянуть для того чтобы придать зрачку окончательную округлую форму. Количество и локализация коагулятов зависят от исходного состояния радужки. Способ позволяет достичь высокого функционального результата и удовлетворительного косметического эффекта. 1 пр., 2 ил.
Способ иридопластики при посттравматической эктопии зрачка, заключающийся в выполнении дозированной иридотомии и фиксации краев рассеченной радужки к лимбу 2 ирисретракторами для достижения мидриаза, необходимого для проведения факоэмульсификации с последующим ушиванием посттравматической колобомы и иридотомии, дозированной резекции ткани радужки витреотомом 25g для формирования зрачка и коагуляции ткани радужки вдоль вновь сформированного зрачкового края эндокоагулятором 25 g для окончательной центрации зрачка.
| Радиотелефонный передатчик | 1932 |
|
SU34625A1 |
| СПОСОБ ИРИДОПЛАСТИКИ | 1996 |
|
RU2125858C1 |
| СПОСОБ ФОРМИРОВАНИЯ ЗРАЧКА ПРИ ВРОЖДЕННОЙ КОЛОБОМЕ РАДУЖКИ | 2004 |
|
RU2268691C2 |
| СПОСОБ ПРОВЕДЕНИЯ ЛАЗЕРНОГО ФОТОМИДРИАЗА | 2011 |
|
RU2466700C1 |
| Кириченко В.О | |||
| Комбинированное использование лазеров при восстановительной хирургии посттравматической патологии переднего сегмента глаза | |||
| Автореферат дисс | |||
| на соискан | |||
| учен.степен.канд.мед.наук, 2011, 25 с | |||
| Dilek Yasa, Pars Plana Lensectomy | |||
Авторы
Даты
2020-09-08—Публикация
2020-01-14—Подача