Изобретение относится к медицине, в частности к интенсивной терапии и реаниматологии, и касается лечения больных новой коронавирусной инфекцией (COVID-19).
Первоочередной задачей при критических состояниях является устранение тотальной (гипоксемии) и локальной гипоксии с последующей нормализацией метаболизма в органах и тканях человека.
Нарушение оксигенирующей функции легких, как основного процесса в работе аппарата внешнего дыхания, приводит к развитию дыхательной недостаточности, которая ведет к гипоксии, нарушению метаболизма, дисфункции органов, моно-полиорганной недостаточности и летальному исходу. Об эффективности газообмена в легких свидетельствует в основном лабораторный показатель - парциальное давление (напряжение) кислорода в артериальной крови (PaO2), и показатель измеренный пульсоксиметром - степень насыщения гемоглобина артериальной крови кислородом (SpO2) [1].
Ряд авторов в течении COVID-19 отмечают прямое цитотоксическое действие вируса на альвеолоциты 2-го типа, приводящее к коллапсу альвеол и нарушению газообмена с развитием «шокового легкого», называемого в литературе - острым респираторным дистресс-синдромом (ОРДС). Также они отмечают важное значение альвеолярного повреждения эндотелия с микрососудистым тромбозом, что свидетельствует об атипичности ОРДС при COVID-19, и дали ему собственное название - MicroCLOTS - микрососудистый COVID-19 сосудов легкого с обструктивным тромбовоспалительным синдромом [2].
ОРДС при COVID-19, по их данным, включает нарастающую гипоксемию с микрососудистым тромбозом легких, которые выявляются не только в легких, но и переходят на микрососудистое русло мозга, сердца, почек и других органов [3]. Пневмония при COVID-19 ведет к полной потери тонуса сосудов из-за сосудосуживающих или вазодилатирующих агентов [4].
Ранее считалось, что в случае ОРДС и тяжелой пневмонии при назначении ранней интубации и искусственной вентиляции легких (ИВЛ) улучшается выживаемость пациентов [5]. Однако по данным исследований, проведенных в Великобритании и США, при COVID-19 летальность пациентов на ИВЛ очень велика и составляет 65-88% [6]. Поэтому в терапии гипоксемии при COVID-19 начали использоваться методики респираторной поддержки, позволяющие отсрочить или вовсе снизить частоту переводов пациентов на ИВЛ и, как следствие, уменьшить летальность. К ним относят следующие: кислородотерапию, высокопоточную оксигенацию и неинвазивную вентиляцию легких (НВЛ) [7]. Методики респираторной поддержки малоэффективны у тяжелых пациентов. Например, в реанимационном отделении (РО) Китая до 56% больных находились на НВЛ, однако из них 76% в последующем были переведены на ИВЛ. Смертность среди пациентов, получавших НВЛ, перед ИВЛ составила 78% [8].
Таким образом, актуальной и большой научно-практической задачей является разработка новых патогенетически обоснованных методов профилактики и лечения нарушенной оксигенации легких у больных COVID-19, что позволит отсрочить или избежать ИВЛ и, соответственно, улучшить результаты лечения этих больных и уменьшить затраты сил и средств на их лечение.
Известны сообщения, которые можно взять в качестве аналога при написании патента, о применении ингаляционного оксида азота (NO) для коррекции гипоксемии у неинтубированных пациентов с COVID-19, позволяющего отсрочить ИВЛ [9].
Данный аналог, на наш взгляд, имеет следующие недостатки:
1. По данным итальянской школы респираторной терапии ингаляция NO показана не всем пациентам.
2. Определение же детальных показаний при ОРДС у неинтубированных пациентов с COVID-19 технически сложно, так как состояние пациентов не всегда позволяет провести КТ (компьютерную томографию) исследование.
3. Ингаляционный NO не универсален для всех типов пациентов COVID-19, поскольку выполняет лишь роль вазодилататора [10], а известно, что нарушение тонуса гладких мышц сосудов при ОРДС носит мозаичный характер и сопровождается как вазоспазмом, так и вазодилатацией.
4. Проведение ингаляции NO требует дополнительных затрат сил и средств, что ограничивает применение методики в условиях пандемии COVID-19.
Наиболее близким для нас аналогом является способ улучшения оксигенирующей функции легких у больных с дыхательной недостаточностью, находящихся на ИВЛ [11]. В описании патента приводятся данные о том, что больным, имеющим дыхательную недостаточность и находящимся на ИВЛ, внутривенно вводят 10-500 мг 1% раствора серотонина адипината (СА) со скоростью 10-30 мг/час, растворенного в физиологическом растворе. Введение повторяют в течение 10-14 дней. У больных улучшается функция гладкой мускулатуры (ГМ) микроциркуляторного русла легких и других органов, вследствие чего улучшается газообмен с повышением PaO2 и устранением или уменьшением выраженности тотальной гипоксии (гипоксемии), что улучшает метаболизм в тканях и ведет к выздоровлению. Прирост PaO2 при этом, составляет в среднем 40-42%. Аналогичные результаты улучшения оксигенирующей функции легких при использовании СА получены независимыми исследователями РФ и Казахстана [12, 13, 14].
Однако этот способ не был пока апробирован у больных COVID-19, имеющих особенности от других ранее известных инфекций, а также у больных, находящихся на респираторной поддержке, кроме того, в этом аналоге не отражена роль антикоагулянтов, способных улучшать реологические свойства крови и, соответственно, оказывать возможное синергетическое действие на улучшение нарушенной оксигенирующей функции легких.
Техническая задача, на решение которой направлено данное изобретение, заключается в улучшении нарушенной оксигенирующей функции легких внутривенным введением СА и прямых антикоагулянтов больным, находящимся на респираторной поддержке, что приведет к снижению количества их переводов на ИВЛ, к улучшению результатов лечения и, соответственно, снижению сроков госпитализации больных с COVID-19 и уменьшению расходов на их лечение.
Поставленная задача решается в заявленном способе улучшения оксигенирующей функции легких у больных COVID-19 путем нормализации функции ГМ сосудистого русла, улучшения микроциркуляции и газообмена в легких, для этого внутривенно вводят раствор серотонина адипината со скоростью 10-30 мг/ч, отличающийся тем, что больным COVID-19 проводится респираторная поддержка и дополнительно происходит введение прямых антикоагулянтов в лечебной дозе.
В организме человека имеется серотонин (20-300 мкг/л), необходимый для нормальной жизнедеятельности. В 1991 г. был описан «Синдром серотониновой недостаточности у человека и животных», который РАМН был признан открытием. Синдром серотониновой недостаточности возникает при различных заболеваниях. В норме серотонин, взаимодействуя с серотониновыми рецепторами гладкой мускулатуры (ГМ), обеспечивает в организме перистальтику кишечника и эндогенную вазомоторику. Эндо- и/или экзотоксины, связываясь с серотониновыми рецепторами ГМ вместо серотонина, вызывают спазм или паралич ГМ. Циркулирующего в крови серотонина уже недостаточно для поддержания нормальной функции как ГМ, так и тромбоцитов, т.е. в организме возникает относительная недостаточность серотонина. В зависимости от количества нарушенных миоцитов, клиническая картина будет проявляться в виде функциональной кишечной непроходимости и/или сосудистой недостаточности, нарушения оксигенирующей функции легких, а при локальных нарушениях микроциркуляции - тканевой гипоксии, повреждения и некроза тканей в различных органах (инфаркт миокарда и мозга, некроз тканей стопы и т.п.).
Серотонина адипинат (СА) - это лекарственная форма естественного (эндогенного) серотонина, и поэтому только он, являясь специфическим медиатором для серотониновых рецепторов ГМ, способен устранять серотониновую недостаточность и восстанавливать нарушенную функцию ГМ, независимо от того, была ли ее дисфункция вызвана параличом или спазмом. Это объясняет также и то, что СА - единственный препарат, улучшающий газообмен в легких у больных, находящихся в критическом состоянии, кроме того, СА устраняет тромбоцитопению и повышает неспецифический иммунитет. Суточная доза СА носит индивидуальный характер и зависит от длительности полученного клинического эффекта и может достигать 900 мг СА в сутки. Доза letalis50 для СА составляет 164 мг/кг [15].
Старение человека сопровождается деградацией серотониновых рецепторов в организме, что объясняет, на наш взгляд, высокую летальность пожилых больных от COV1D-19. За рубежом серотонин не применяется в клинической практике. Таким образом, применение экзогенного серотонина патогенетически обосновано и является дополнительным и необходимым компонентом при лечении ОРДС у больных с COVID-19.
Предложенный способ основан на устранении дисфункции ГМ и нарушенной эндогенной вазомоторики (перистальтики сосудов, вазомоции), на нормализации микроциркуляции в легких и восстановление нарушенной оксигенирующей функции легких, что ведет к устранению гипоксемии и нормализации метаболизма в тканях и выздоровлению больных.
Улучшение оксигенирующей функции легких у больных COVID-19 с помощью только прямых антикоагулянтов обосновано, но в то же время, как показывает практика, малоэффективно, несмотря на его положительное влияние на реологию крови [16].
Мы считаем, что совместное использование СА и прямых антикоагулянтов способно синергетически улучшать нарушенную оксигенацию легких при лечении ОРДС у больных с COVID-19.
Таким образом, разработанный нами комбинированный способ, включающий применение СА и прямых антикоагулянтов у больных COVID-19, является патогенетически обоснованным.
Далее приведены клинические примеры применения заявленного способа.
Пример №1.
Больной Г. мужчина 63 года, вес 112 кг, рост 184 см. Врач, заболел на рабочем месте. Находился на лечении с 06.06.2020 по 26.06.20 в инфекционном госпитале ГУЗ «Тульский областной центр по профилактике и борьбе со СПИД и инфекционными заболеваниями», оказывающем помощь больным с COVID-19 (далее инфекционный госпиталь). Болен в течение 2-х недель: симптомы простуды, повышение температуры до 38,0°С, в течение последних 5-дней жалобы на одышку, повышение температуры до 39,0°С. Лечился самостоятельно симптоматически. Дома появилась одышка в покое, вызвал скорую помощь. Выполнена КТ органов грудной клетки (ОГК) - картина соответствует двусторонней полисегментарной пневмонии, вирусного характера, объем поражения 75%, КТ-3. Госпитализирован по тяжести состояния в РО с диагнозом: коронавирусная инфекция, вызванная вирусом COVID-19, вирус не идентифицирован (U07.2). При поступлении начата респираторная поддержка - кислородотерапия потоком 10 л/мин. Стандартная терапия COVID-19 [1], доза надропарина кальция «профилактическая» - 0,6 мл 1 раз в сутки. В течение 2 суток нарастала дыхательная недостаточность, произведен перевод пациента на НВЛ, потребность в кислороде увеличилась до 70%, проведено «ужесточение» параметров НВЛ, кроме того с момента поступления в РО отсутствует стул на протяжении 3 суток, беспокоит бессонница, тревожность. Переведен на титрование нефракционного гепарина в\в в «промежуточной дозе» - 1000 ед/час дозатором. 08.06.20 увеличена доза нефракционного гепарина до «лечебной» - 2200 ед/час. До введения СА - PaO2 82,4 мм.рт.ст, SpO2 94%. Параметры вентиляции и фракция кислорода (FiO2) во вдыхаемой смеси во время введения не менялись. После в/в введения СА 30 мг в разведении на 500 мл NaCL 0.9% в течение 3 часов отмечается улучшение оксигенирующей функции легких, проявляющееся в виде повышения PaO2 до 137 мм.рт.ст., и SpO2 до 96-98%). Это свидетельствует о нормализации эндогенной вазомоторики и микроциркуляции в легких. Как следствие, происходит устранение тканевой гипоксии, что ведет к улучшению гемодинамики, стабилизации артериального давления (АД) и частоты сердечных сокращений (ЧСС), снижению частоты дыхательных движений (ЧДД), увеличению диуреза, появлению стула и физиологического сна. После сна отмечается нормализация нервно-психологического статуса. 09.06.20 в 08.00 «смягчены» параметры НВЛ, на этом фоне достигнуты целевые значения - SpO2 равное 94% и ЧДД равное 20 в мин, коагулограмма: АЧТВ 45 секунд, MHO 1,2 (Табл. №1).
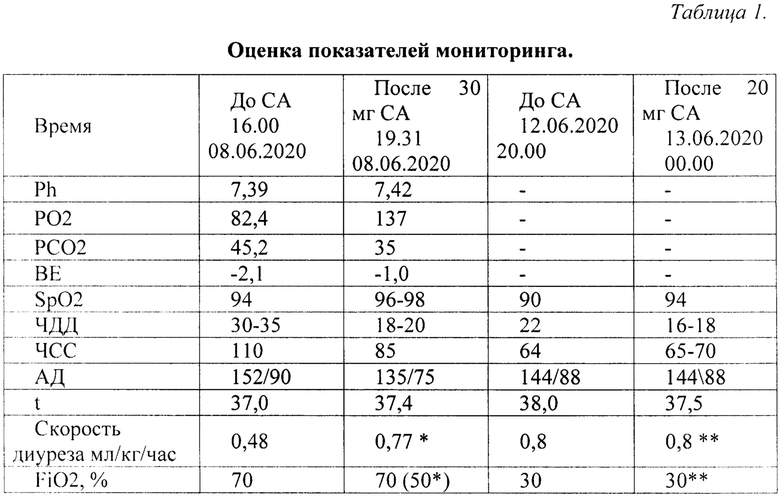
12.06.2020 назначен надропарин кальция в «лечебной дозе» 1,2 мл п\к 2 раза в день, повторно введен СА в дозе 20 мг. После введения отмечается улучшение оксигенирующей функции легких в виде роста Sp02 на 4% от исходных значений, снижение компенсаторной функции внешнего дыхания в виде нормализации ЧДД, появления стула через 2 часа после введения. Ночью спал, к утру 08.00 13.06.20 «смягчены» параметры НВЛ, на этом фоне ЧДД и SpO2 без отрицательной динамики. Коагулограмма: АЧТВ 44 сек, MHO 1,18, фибриноген 4,5 г/л. Дальнейшее состояние с положительной динамикой, 16.06.20 снят с НВЛ и переведен на кислородотерапию, поток 3-5 л\мин, учитывая стабилизацию состояния, переведен в инфекционное отделение. 26.06.20 выписан из инфекционного госпиталя в удовлетворительном состоянии. Диагноз при выписке тот же - U07.2 ввиду получения трех отрицательных мазков из зева и носа методом полимеразно-цепной реакции (ГИДР) на COVID-19. После выписки самостоятельно сдал анализ крови на иммуноглобулины (Ig), по результатам которого отмечен высокий титр IgG и IgM, свидетельствующий о подтвержденном случае COVID-19.
Пример №2.
Больной К. мужчина 52 года, вес 118 кг, рост 182 см. Заведующий РО ЦРБ, заболел на рабочем месте. Находился на лечении в инфекционном госпитале с 03.07.2020 по 20.07.20. Болен с 01.07.20: симптомы простуды, повышение температуры до 37,5°С. 03.07.20 появилась одышка в покое, кашель, выполнена КТ ОГК: картина соответствует двусторонней полисегментарной пневмонии, вирусного характера, объем поражения 80%, КТ-4. Проживает с супругой, супруга заболела с явлениями дыхательной недостаточности и диагнозом U07.2, госпитализирована в инфекционной госпиталь. По тяжести состояния пациент поступил сразу в РО с диагнозом: U07.2. При поступлении начата респираторная поддержка - НВЛ, FiO2 40%. Начата стандартная терапия COVID-19 [1]. Доза эноксапарина натрия «промежуточная» 0,8 мл 1 раз в сутки. В течение 2-х суток нарастание явлений дыхательной недостаточности, нарастание FiO2 до 70%, «ужесточение» параметров НВЛ, кроме того, с момента поступления в РО отсутствует стул в течение 3 суток, бессонница и тревожность.
05.07.20 в 08.00 увеличена доза эноксапарина натрия до «лечебной» 0,8 мл п/к 2 раза в день, взят анализ крови до введения СА: PaO2 48,9 мм.рт.ст., SpO2 90%, введен СА 30 мг, растворенный в 200 мл 0,9% раствора NaCL, 10 мг/час. После СА PaO2 86,1 мм.рт.ст, SpO2 96 - 98%. Во сне 06.07.20 в 04.00 отмечается падение SpO2, нарастание ЧДД, решено ввести повторно в/в СА 20 мг со скоростью 10 мг/час (Табл. №2).
Клинически улучшение отмечается в виде снижения ЧДД, увеличения диуреза, появления стула и сна, а после сна отмечается нормализация нервно-психологического статуса, а так же повышение SpO2 88 до 94%.
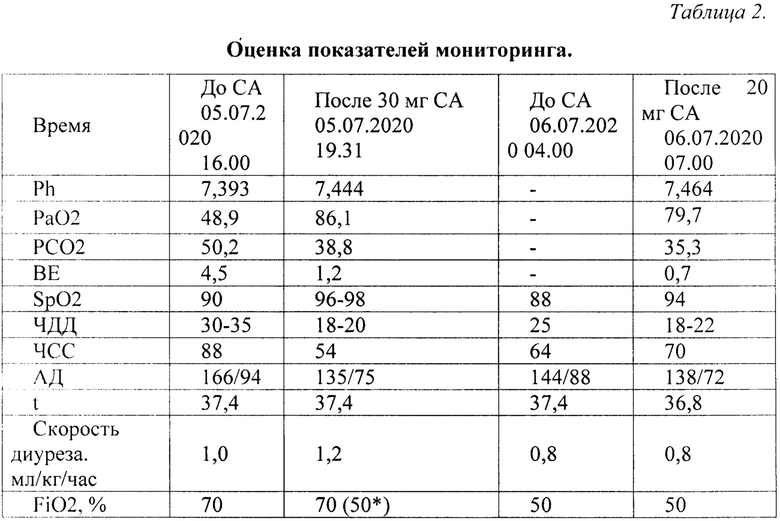
09.07.20 снят с НВЛ, дальнейшая респираторная поддержка проводилась в виде кислородотерапии (поток 8 л\мин), учитывая стабилизацию состояния, переведен в инфекционное отделение. 20.07.20 выписан из госпиталя в удовлетворительном состоянии. Диагноз при выписке тот же -U07.2, ввиду получения трех отрицательных мазков из зева и носа методом ПЦР на COVID-19. В тоже время известно, что чувствительность мазков из зева и носа методом ПЦР на COVID-19 составляет не более 68% [17]. Однако, учитывая профессию, тяжесть и типичность клинико-лабораторных проявлений течения болезни больного, а также схожие проявления болезни у супруги пролеченного больного, согласно критериям ВОЗ высока вероятность наличия COVID-19 у больного [18].
Пример №3
Больной Л. Мужчина 60 лет, вес 82 кг, рост 176 см. Находился на лечении с 28.07.2020 в инфекционном госпитале. Болен с 18.07.20: симптомы простуды, повышение температуры тела до 37,5°С. 21.07.20 назначено лечение участковым терапевтом, мазок из зева и носа методом ПЦР на определение COVID-19 положительный. Повторный визит врача 28.07.20, появилась одышка в покое, повышение температуры тела до 39,9°С, направлен на госпитализацию в инфекционный госпиталь, выполнена КТ ОГК: картина соответствует двусторонней полисегментарной пневмонии, вирусного характера, объем поражения 40%, КТ-3. Поступил в инфекционное отделение инфекционного госпиталя с диагнозом: коронавирусная инфекция, вызванная вирусом COVID-19, вирус идентифицирован (U07.1). При поступлении начата стандартная терапия COVID-19 [1], респираторная поддержка в виде кислородотерапии потоком 6 л/мин, доза надропарина кальция «промежуточная» 0,6 мл 2 раза в сутки. В течение суток нарастание явлений дыхательной недостаточности: ЧДД до 35 в мин, SpO2 78% на фоне респираторной поддержки в виде кислородотерапии - 15 л/мин, бессонница, беспокойство и в течение 3 суток отсутствует стул. По тяжести состояния поступил в РО в 19.00. Доза надропарина кальция увеличена до лечебной 0,9 мл 2 раза в сутки, респираторная поддержка в виде НВЛ, FiO2 90%, SpO2 96%, в 20.00 снижена FiO2 до 70%, SpO2 97%), в 00.00 параметры вентиляции прежние, FiO2 70%, SpO2 97%). Учитывая высокую потребность в кислороде, наличие признаков компенсаторной реакции организма в ответ на гипоксию сердечно-сосудистой системы в виде тахикардии (ЧСС 118 в мин) и гипертензии (АД 150/100 мм.рт.ст.), дыхательной системы (учащенное ЧДД до 30 в мин), отсутствие стула в течение трех дней, введен СА 20 мг в разведении на 200 мл 0,9% раствора NaCL со скоростью 10 мг/час. После введения СА отмечается повышение оксигенирующей способности легких в виде повышения PaO2 на 39%, SpO2 на 3% от исходных значений, снижения ЧДД, стабилизации АД и ЧСС, также после введения отмечается появление стула, снижение беспокойства и сон (Табл. №3).
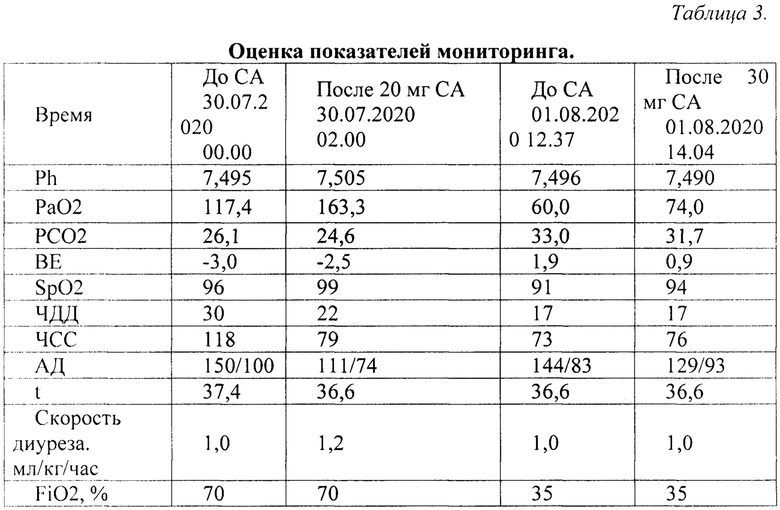
01.08.20 пациент предъявлял жалобы на отсутствие стула в течение 2-х суток, повторно введен СА в дозе 30 мг на 200 мл 0,9% раствора NaCL со скоростью 30 мг/час. После введения СА отмечается повышение оксигенирующей способности легких в виде повышения PaO2 на 23%, SpO2 на 3% от исходных значений и появление стула (Табл. №3). В 20.00 снят с НВЛ и проводилась дальнейшая респираторная поддержка в виде кислородотерапии (поток 8 л\мин) Sp02 98%. 03.08.20 переведен в инфекционное отделение. Выписан из госпиталя в удовлетворительном состоянии с тем же диагнозом - U07.1.
Наши данные патогенетически обоснованы и не противоречат ранее полученным научным данным, а только их расширяют и дополняют.
Способ основан на новых данных, выявленных при изучении действия СА и прямых антикоагулянтов на оксигенирующую функцию легких у больных COVID-19, он обеспечивает высокий клинический эффект и может быть рекомендован для внедрения в широкую клиническую практику лечения больных с дыхательной недостаточностью, находящихся на респираторной поддержке.
Литература
1. Временные методические рекомендации Минздрава РФ «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» (версия 7) от 03.06.2020.
2. Cicer iF. etal. Microvascular COVID-19 lung vessels obstructive thromboinflammatory syndrome (MicroCLOTS): an atypical acute respiratory distress syndrome working hypothesis // Crit Care Resusc. - 2020. - T. 15. 25.
3. Murkamilov I. et al New coronavirus infection (covid-19) and nephro-cerebrovascular system // The Scientific Heritage - N 46 P.3 2020.
4. Zaim S. et al. COVID-19 and multi-organ response // Current Problems in Cardiology. - 2020. - C. 100618.
5. Bellani G., Laffey J.G., Pham T. et al. Non invasive ventilation of patients with acute respiratory distress syndrome. Insights from the LUNG SAFE study. Am. J. Respir. Crit. Care Med. 2017; 195 (1): 67-77. DOI: 10.1164/rccm.201606-1306OC
6. ICNARC. ICNARC report on COVID-19 in critical care. 10 April 2020
7. Rabec C. et al. Respiratory support in patients with COVID-19 (outside ICU) // Respiratory Medicine and Research. - 2020. - C. 100768.
8. Namendys-Silva S.A. Respiratory support for patients with COVID-19 infection // The Lancet Respiratory Medicine. - 2020. - T. 8. - №. 4. - С. 18.
9. Shekar K. et al. Feasibility of non-invasive nitric oxide inhalation in acute hypoxic respiratory failure: potential role during the COVID-19 pandemic // medRxiv. - 2020.
10. Gattinoni, L., Chiumello, D. & Rossi, S. COVID-19 pneumonia: ARDS or not?. CritCare 24, 154 (2020)
11. Патент РФ 2245139, A61K 31/13, 2003.10.02 Способ улучшения оксигенирующей функции легких у больных с дыхательной недостаточностью, находящихся на искусственной вентиляции легких / Симоненков А.П., Фёдоров B.Д., Клюжев В.М., Ардашев В.Н., Врублевский О.Ю., Карпун Н.А., Лукьянец О.Б., Коротченко С.В. №2003129194/14 дата публ. 27.01.2005.
12. Карпун Н.А., Мороз В.В., Симоненко А.П., Хорошилов С.Е., Колесник А.В., Хренов Ю.В. Пути оптимизации газообмена у хирургических больных с острым повреждением легких и/или респираторным дистресс-синдромом // Общая реаниматология. 2006. №4.
13. Куликовский В.Ф., Шаманов А.В., Козий М.Н., Скворцов И.Н., Демин C.С. Эффективность клинического применения серотонина адипината у больных хирургического профиля. // Актуальные вопросы хирургии. Материалы научно-практической конференции хирургов центрального федерального округа Российской Федерации. 2009 г.
14. Кокошко А.И., Шаназаров Н.А., Малтабарова Н.А. Пути улучшения респираторной недостаточности в послеоперационном периоде у больных раком легкого. // Сибирский онкологический журнал. 2013 г.
15. Симоненков А.П., Клюжев В.М. Синдром серотониновой недостаточности. - М.: Изд-во Бином, 2013. - 96 с.
16. Thachil J. The versatile heparin in COVID19 // Journal of Thrombosis and Haemostasis. - 2020. - Т. 18. - №. 5. - C. 1020-1022.
17. Sethuraman N., Jeremiah S.S., Ryo A. Interpreting diagnostic tests for SARS-CoV-2 // Jama. - 2020.
18. WHO. Global surveillance for COVID-19 caused by human infection with COVID-19 virus: interim guidance. https://www.who.int/docs/default-source/coronaviruse/global-surveillance-for-covid-v-19-final200321 -rev.pdf (March 20, 2020), Accessed 22nd Mar 2020
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ УЛУЧШЕНИЯ ОКСИГЕНИРУЮЩЕЙ ФУНКЦИИ ЛЁГКИХ У БОЛЬНЫХ С ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТЬЮ, НАХОДЯЩИХСЯ НА ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЁГКИХ | 2003 |
|
RU2245139C1 |
| СПОСОБ ДИАГНОСТИКИ НАРУШЕНИЙ ОКСИГЕНАЦИИ КРОВИ В ПРОЦЕССЕ ИСКУССТВЕННОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ | 2011 |
|
RU2457781C1 |
| Способ проведения оксигенотерапии во время спонтанного дыхания при коронавирусной инфекции | 2022 |
|
RU2787834C1 |
| Способ профилактики декомпенсированной дыхательной недостаточности после радикального хирургического лечения рака лёгкого у пациентов с тяжелыми формами хронической обструктивной болезни лёгких | 2023 |
|
RU2829259C1 |
| Способ лечения дыхательной недостаточности после перенесенного острого респираторного дистресс-синдрома вне зависимости от этиологии | 2022 |
|
RU2782103C1 |
| Способ выбора тактики коррекции острой дыхательной недостаточности у пациентов с COVID-19 | 2023 |
|
RU2807934C1 |
| СПОСОБ КОРРЕКЦИИ ОКСИГЕНИРУЮЩЕЙ ФУНКЦИИ ЛЕГКИХ | 2011 |
|
RU2466748C1 |
| СПОСОБ ЛЕЧЕНИЯ COVID-19 ПНЕВМОНИИ | 2020 |
|
RU2745535C1 |
| СПОСОБ УЛУЧШЕНИЯ СОКРАТИТЕЛЬНОЙ ФУНКЦИИ МИОКАРДА У БОЛЬНЫХ С ИШЕМИЧЕСКОЙ БОЛЕЗНЬЮ СЕРДЦА | 2002 |
|
RU2200551C1 |
| Способ прогнозирования летального исхода у пациентов с тяжелой формой COVID-19 | 2021 |
|
RU2780748C1 |
Изобретение относится к медицине, а именно к интенсивной терапии и реаниматологии, и может быть использовано для лечения больных новой коронавирусной инфекцией (COVID-19). Способ включает внутривенное введение больным новой коронавирусной инфекцией COVID-19 с дыхательной недостаточностью, находящимся на респираторной поддержке, раствора серотонина адипината со скоростью 10-30 мг/ч. В качестве респираторной поддержки проводят неинвазивную вентиляцию легких, кислородотерапию, дополнительно вводят нандропарин кальция или эноксапарин. Использование изобретения позволяет улучшить оксигенирующую функцию легких за счет нормализации функции гладкой мускулатуры микроциркуляторного русла легких и других органов, и вследствие этого, повышения газообмена. 3 табл., 3 пр.
Способ улучшения оксигенирующей функции легких у больных новой коронавирусной инфекцией COVID-19 с дыхательной недостаточностью, находящихся на респираторной поддержке, отличающийся тем, что больным внутривенно вводят раствор серотонина адипината со скоростью 10-30 мг/ч, в качестве респираторной поддержки проводят неинвазивную вентиляцию легких, кислородотерапию, дополнительно вводят нандропарин кальция или эноксапарин.
Авторы
Даты
2020-11-09—Публикация
2020-08-03—Подача