Изобретение относится к медицине, а именно к онкологии и хирургии, и может быть применено при лечении местнораспространенных опухолей малого таза.
Для абсолютного большинства злокачественных опухолей малого таза характерна ранняя инвазия в соседние структуры, тогда как отдаленное метастазирование происходит значительно позже. По этой причине основным методом лечения данной категории больных является выполнение хирургического этапа, заключающего чаще всего в выполнении мультивисцеральных резекций органов малого таза. Приоритет хирургических вмешательств в комбинированном лечении местно-распространенного рака органов малого таза в настоящее время не вызывает сомнений. Научные достижения в онкологии, лекарственной фармакологии и анестезиологии способствовали снижению послеоперационной летальности с 30,7-47,3% до 5,2-6,7%, при этом непосредственные и отдаленные результаты лечения остались на прежнем уровне.
Общепринятым стандартом оказания специализированной онкологической помощи больным злокачественными заболеваниями органов малого таза является проведение комплексного лечения, включающего неоадъювантную химио-и/или химиолучевую терапию и хирургическое вмешательство. Осложненное течение опухоли является абсолютным противопоказанием для проведения неоадъювантной химио-и/или химиолучевой терапии, что несомненно отражается на результатах лечения данной категории больных. В современной литературе научному анализу данной проблемы уделяется недостаточного внимания. В настоящее время разработаны методики мультивисцеральных комбинированных операций при местно-распространенных опухолях малого таза, которые сопряжены с массивной кровопотерей. В ряде случаев именно фактор возможной обширной и неконтролируемой кровопотери является ограничивающим при выборе тактики лечения этих больных.
В качестве прототипа предлагаемого изобретения принят способ хирургического лечения местнораспространенных опухолей малого таза (Широкорад В.И. 10.11.1999 , 22 RU 2 162 660 C1). Способ лечения заключается в том, что при местнораспространенных опухолях малого таза с поражением сигмовидной, прямой кишок, мочевого пузыря, внутренних половых органов первым этапом производится удаление комплекса органов, пораженных новообразованием. Операция включает в себя резекцию толстой кишки, экстирпацию мочевого пузыря, удаление клетчатки и лимфоузлов малого таза от уровня бифуркации подвздошных сосудов, удаление внутренних половых органов (простатвезикулэктомия у мужчин или экстирпация матки с придатками у женщин).
Восстановительный этап начинают с мобилизации илеоцекального угла, восходящей ободочной и поперечно-ободочной кишок. Большое внимание уделяется сохранению питающих трансплантат сосудов брыжейки. Латеральнее правой половины толстой кишки рассекается задний листок брюшины. Мобилизуется зона пересечения поперечноободочной кишки и подвздошной кишки в 30-35 см от илеоцекального угла (длины этого сегмента хватает для наиболее оптимального наложения мочеточниковокишечных анастомозов). Поперечно-ободочная кишка пересекается в области печеночного угла ближе к середине. Подвздошная кишка пересекается по аппарату УО-40 на дистальный отдел и мягкому кишечному жому на проксимальный отдел. Проходимость кишечника восстанавливается антирефлюксным илеотрансверзоанастомозом "конец в конец", выполненным модифицированным самовворачивающимся, самоперитонизирующимся швом Блохина атравматичной рассасывающейся нитью.
Однако данный способ характеризуется значительно кровопотерей, преимущественно из мелких ветвей подвздошных вен, при этом суммарный объём кровопотери может достигать 1.5 литра, что отрицательно сказывается на показателях гемодинамики и требует инфузии больших доз донорской крови.
Техническим результатом предлагаемого изобретения является возможность выполнения обширных радикальных хирургических вмешательств у пациентов с местнораспространенными опухолями таза, с резекцией магистальных артерий и вен, в комфортных хирургических условиях и с малой кровопотерей.
Указанные технические результаты достигаются за счет того, что также как и в известном способе производят типичную мобилизация тазового органокомплекса и дополнительно пересекают общую подвздошную артерию и вену справа с последующим формированием межсосудистого анастомоза.
Особенность заявляемого способа заключается в том, что пересекают общую подвздошную артерию и вены справа, выполняют мобилизацию сосудистого пучка, обнажают подвздошную артерию и вену, выделяют общую подвздошную артерию и вену, берут на держалки, пережимают двумя зажимами Сатинского и пересекают, далее выполняют мобилизацию органокомплекса в тазу и его удаление, после чего восстанавливают непрерывность общей подвздошной артерии и вены путем формирования межсосудистого анастомоза конец в конец.
Изобретение поясняется подробным описанием, клиническим примером и иллюстрациями, на которых изображено:
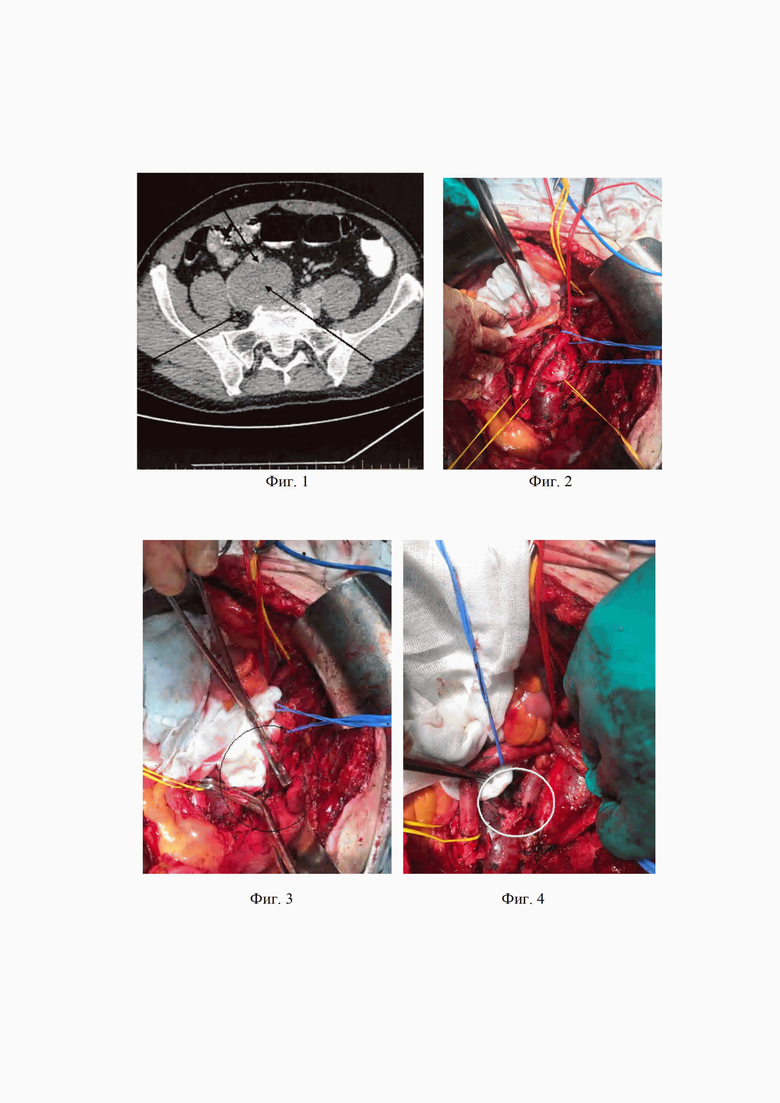
Фиг. 1 - МРТ пациентки С.: на уровне верхнеампулярного отдела прямой кишки определяется экзофитное образование протяженностью до 4 см (отмечена стрелкой) с распространением в параколическую клетчатку и на серозную оболочку; опухоль располагается между правыми подвздошными сосудами: правая общая подвздошная артерия сверху (отмечена стрелкой), левая общая подвздошная вена распластана снизу (отмечена стрелкой).
Фиг. 2 - Начало мобилизации органокмплекса в малом тазу, выделен сосудистый пучек справа, общая правая подвздошная артерия взята на держалку и отведена латерально, общая правая подвздошная вена обнажена.
Фиг. 3 - правая общая подвздошная вена взята на зажимы Сатинского и полностью пересечена.
Фиг. 4 - После удаления органокомплекса с опухолью из малого таза, целостность правой общей подвздошной вены восстановлена путем формирования межсосудистого анастомоза конец в конец.
Способ осуществляют следующим образом.
Пациенту проводят МРТ малого таза с целью определения местнораспространенного опухолевого процесса. При необходимости проводят ПЭТ/КТ для уточнения распространенности поражения, а также ангиографию для определения вовлечения в опухолевый процесс сосудов таза.
Далее осуществляют доступ к органам малого таза путем пересечения общей подвздошной артерии и вены с последующим восстановлением её непрерывности путем формирования сосудистого анастомоза конец в конец. Мобилизацию органокомплекса начинают с пересечения общей подвздошной вены справа, выполняют мобилизацию сосудистого пучка, обнажают правую подвздошную артерию и вену, берут на держалки, пережимают двумя зажимами Сатинского и полностью пересекают. Далее выполняют мобилизацию органокомплекса в тазу и его удаление. После чего восстанавливают непрерывность общей подвздошной артерии и вены путем формирования межсосудистого анастомоза конец в конец.
Клинический пример.
Пациентка С., 1960 г.р. поступила в клинику 19.02.2020. Диагноз при поступлении: C20 Рак верхнеампулярного отдела пряиой кишки ycT4bN0M0, стадия IIC, II кл. группа 4 цикла химиотерапии Folfox6 стабилизация. МРТ органов малого таза (Фиг.1): на уровне верхнеампулярного отдела прямой кишки определяется экзофитное образование протяженностью до 7 см с распространением в параколическую клетчатку и на серозную оболочку; в подвздошной области слева определяются диссеминаты по брюшине в виде цветной капусты размерами до 2,7х1,5 см, с признаками ограничения диффузии. СКТ органов грудной клетки и брюшной полости с в\в контрастированием: КТ- данных за метастатическое поражение органов грудной клетки, печени, селезенки не получено.
Проведено лечение: Эвисцерация малого таза с пересечением правой общей подвздошной вены и формированием межсосудистого анастомоза конец в конец.
Мобилизация органокомплекса начата с пересечения общей подвздошной вены. Выполнили мобилизацию сосудистого пучка, обнажили правую подвздошную артерию и вену слева (Фиг.2), выделили правую общую подвздошную вену, взяли на держалки, пережимается двумя зажимами Сатинского и пересекли полностью (Фиг.3). Далее выполнили мобилизацию органокомплекса в тазу и его удаление. После чего восстанавливали непрерывность общей подвздошной вены путем формирования межсосудистого анастомоза конец в конец (Фиг. 4).
Пациентку транспортировали в операционную абдоминального отделения. Под комбинированной эндотрахеальной анестезией с искусственной вентиляцией легких выполнена нижнесрединная лапаротомия. При ревизии печень без особенностей, в н/3 сигмовидной кишки с переходом на верхнеампулярный отдел прямой кишки определяется массивная опухоль до 1 1 см в диаметре с инвазией в заднюю стенку мочевого пузыря в области мочепузырного треугольника. Выполнена мобилизация левой половины ободочной кишки с перевязкой нижней брыжеечной артерии в основании. Выделены мочеточники, взяты на держалки, пересечены в нижней трети. Мобилизация органокомплекса начата с пересечения правой общей подвздошной вены, выполнили мобилизацию сосудистого пучка, обнажили подвздошную артерию и вену справа (Фиг.2), выделили общую подвздошную вену, берется на держалки, пережимается двумя зажимами Сатинского и полностью пересекли. (Фиг.3). Далее выполнили мобилизацию прямой кишки до среднеампулярного отдела, в условиях баллонной окклюзии аорты. Выполнили мобилизацию мочевого пузыря с резекцией культи влагалища. Прямая кишка пересечена на аппарате УО-60. Препарат удален единым блоком. Непрерывность левой общей подвздошной вены восстановлена путем формирования межсосудистого анастомоза конец в конец. Гемостаз прошиванием. Санация полости малого таза. Дренажи в малый таз. Послойное ушивание ран, асептическая наклейка. Кровопотеря во время операции 300 мл.
Послеоперационный период протека гладко. На 2 день пациентка активизирована, переведена в отделение из ОРИТ, встает, принимает жидкую пищу. Дренажи удалены на 3 сутки. Начало перистальтики на 2 сутки. Стул отошел на 5 сутки. Пациентка выписана в удовлетворительном состоянии на 6 сутки.
Таким образом, предложенный способ лечения легко воспроизводим, хорошо переносится больными, безопасен и позволяет:
- выполнять обширные радикальные хирургические вмешательства в комфортных
хирургических условиях, с малой кровопотерей;
- ускорить реабилитацию больных и уменьшить послеоперационный койко-день;
- обеспечить лучший обзор операционного поля и создать оптимальные условия
для хирурга и пациента.
Благодаря предложенному способу стало возможным выполнение необходимого объема хирургического вмешательства при местно-распространенных опухолях тем больным, которым ранее эти операции не выполнялись по причине отсутствия адекватного доступа и развития летальных интраоперационных кровотечений.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ВЫБОРА ТАКТИКИ ЭКЗЕНТЕРАЦИИ МАЛОГО ТАЗА | 2023 |
|
RU2808914C1 |
| СПОСОБ ФОРМИРОВАНИЯ МЕХАНИЗМА ТРОЙНОЙ АНТИРЕФЛЮКСНОЙ ЗАЩИТЫ ПРИ АУГМЕНТАЦИИ МОЧЕВОГО ПУЗЫРЯ ИЛЕОЦЕКАЛЬНЫМ УГЛОМ | 2023 |
|
RU2810443C2 |
| СПОСОБ EN-BLOC РОБОТ-АССИСТИРОВАННОЙ РАДИКАЛЬНОЙ ЦИСТЭКТОМИИ У ПАЦИЕНТОВ С РАКОМ МОЧЕВОГО ПУЗЫРЯ | 2024 |
|
RU2825063C1 |
| СПОСОБ РЕКОНСТРУКЦИИ СОСУДИСТОГО РУСЛА ПРИ УДАЛЕНИИ МЕСТНО-РАСПРОСТРАНЕННЫХ ОПУХОЛЕЙ МАЛОГО ТАЗА С ИНВАЗИЕЙ В МАГИСТРАЛЬНЫЕ ПОДВЗДОШНЫЕ СОСУДЫ | 2017 |
|
RU2664629C1 |
| СПОСОБ РОБОТ-АССИСТИРОВАННОЙ РАДИКАЛЬНОЙ ЦИСТЭКТОМИИ У БОЛЬНЫХ С РАКОМ МОЧЕВОГО ПУЗЫРЯ | 2019 |
|
RU2718279C1 |
| СПОСОБ ПЛАСТИКИ ДЕФЕКТА НИЖНЕЙ ПОЛОЙ ВЕНЫ ФРАГМЕНТОМ КРУГЛОЙ СВЯЗКИ ПЕЧЕНИ | 2022 |
|
RU2784768C1 |
| СПОСОБ АУТОВЕНОЗНОЙ РЕКОНСТРУКЦИИ ИНФРАРЕНАЛЬНОГО СЕГМЕНТА НИЖНЕЙ ПОЛОЙ ВЕНЫ ПРИ НЕОРГАННЫХ ОПУХОЛЯХ ЗАБРЮШИННОГО ПРОСТРАНСТВА С МУФТООБРАЗНЫМ ОПУХОЛЕВЫМ РАСПРОСТРАНЕНИЕМ НА НИЖНЮЮ ПОЛУЮ ВЕНУ | 2021 |
|
RU2771245C2 |
| Способ хирургического лечения рака правой почки с опухолевым тромбозом нижней полой вены тип 3-4 в условиях вено-венозного обходного шунтирования и in situ нормотермической изолированной перфузии печени | 2024 |
|
RU2837006C2 |
| СПОСОБ ФОРМИРОВАНИЯ ДОСТУПА К КОРОТКОЙ КУЛЬТЕ ПРЯМОЙ КИШКИ В УЗКОМ ТАЗУ ПРИ РЕКОНСТРУКТИВНО-ВОССТАНОВИТЕЛЬНЫХ ОПЕРАЦИЯХ НА ТОЛСТОЙ КИШКЕ | 2015 |
|
RU2573063C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МЕСТНОРАСПРОСТРАНЕННЫХ ОПУХОЛЕЙ МАЛОГО ТАЗА | 1999 |
|
RU2162660C1 |
Изобретение относится к медицине, а именно к онкологии и хирургии, и может быть применено при лечении местнораспространенных опухолей малого таза. Способ включает выполнение мультивисцеральных резекций в малом тазу по поводу злокачественных опухолей. При этом выполняют мобилизацию органокомплекса начиная с пересечения общей подвздошной артерии и вены. Для этого обнажают подвздошную артерию и вену справа, обе берут на держалки, на протяжении пережимают двумя зажимами Сатинского и пересекают полностью. Далее выполняют мобилизацию органокомплекса в тазу и его удаление. После чего восстанавливают непрерывность общей подвздошной артерии и вены путем формирования межсосудистого анастомоза конец в конец. Способ позволяет выполнять обширные радикальные хирургические вмешательства в комфортных хирургических условиях, с малой кровопотерей, ускорить реабилитацию больных и уменьшить количество послеоперационных койко-дней, обеспечить лучший обзор операционного поля и создать оптимальные условия для хирурга и пациента. 4 ил., 1 пр.
Способ чрезсосудистого доступа к органам малого таза при обширных онкологических операциях, включающий полное пересечение непрерывности общей подвздошной артерии и вены, отличающийся тем, что пересекают общую подвздошную артерию и вены справа, выполняют мобилизацию правого сосудистого пучка, обнажают подвздошную артерию и вену, выделяют общую подвздошную артерию и вену, берут на держалки, пережимают двумя зажимами Сатинского и пересекают, далее выполняют мобилизацию органокомплекса в тазу и его удаление, после чего восстанавливают непрерывность общей подвздошной артерии и вены путем формирования межсосудистого анастомоза конец в конец.
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МЕСТНОРАСПРОСТРАНЕННЫХ ОПУХОЛЕЙ МАЛОГО ТАЗА | 1999 |
|
RU2162660C1 |
| СПОСОБ РЕКОНСТРУКЦИИ СОСУДИСТОГО РУСЛА ПРИ УДАЛЕНИИ МЕСТНО-РАСПРОСТРАНЕННЫХ ОПУХОЛЕЙ МАЛОГО ТАЗА С ИНВАЗИЕЙ В МАГИСТРАЛЬНЫЕ ПОДВЗДОШНЫЕ СОСУДЫ | 2017 |
|
RU2664629C1 |
| Олейник В.В | |||
| Комбинированные и расширенные операции при распространенных злокачественных опухолях органов малого таза | |||
| Дисс | |||
| док | |||
| мед | |||
| наук | |||
| CПб | |||
| Пресс для выдавливания из деревянных дисков заготовок для ниточных катушек | 1923 |
|
SU2007A1 |
| Переносное устройство для вырезания круглых отверстий в листах и т.п. работ | 1919 |
|
SU226A1 |
| FUHRMAN G.M | |||
| Rationale for en bloc vein resection in the treatment of pancreatic adenocarcinoma adherent to the superior | |||
Авторы
Даты
2020-11-11—Публикация
2020-04-21—Подача