Изобретение относится к медицине, а именно к хирургии и может быть использовано для лечения больных с грыжами пищеводного отверстия диафрагмы. Выбор метода пластики пищеводного отверстия диафрагмы при грыжах в настоящее время является нерешенной проблемой. Частота рецидивов грыж пищеводного отверстия диафрагмы после лапароскопической пластики составляет 25%, достигая, по данным некоторых авторов, 42% (Хирургическое лечение гастроэзофагеальной рефлюксной болезни / Д.И. Василевский, В.И. Кулагин; под ред. С.Ф. Багненко. - М.: СИМК, 2015 - 216 с.; Василевский Д.И., Дворецкий С.Ю., Тарбаев И.С., Ахматов A.M. Пути повышения эффективности хирургического лечения грыж пищеводного отверстия диафрагмы. // Вестник хирургии им. И.И. Грекова. - 2018. - Том 177. - №6. - С. 16-19).
Сохраняющийся высокий процент частоты рецидивов побудил многих авторов к поиску различных способов укрепления пищеводного отверстия диафрагмы. Были разработаны некоторые методы пластики пищеводного отверстия диафрагмы собственными тканями пациента. Так Короткий В.Н. (1993 г.) предложил методику укрепления пищеводного отверстия диафрагмы лоскутом на ножке, выкроенным из треугольной и коронарной связок печени, фиксируя указанный лоскут к соединительнотканным образованиям боковых отделов пищеводного отверстия и к сшитым ножкам диафрагмы (Патент Советский №1806623 А1, 04.07.1993. Способ пластики пищеводного отверстия диафрагмы // Патент Советский, №1806623. 1990 / Короткий В.Н., Лепский В.В., Никула Б.Н.). Varga G (2007 г.) предложил пластику пищеводного отверстия круглой связкой печени (Varga G, Cseke L, Kalmar K, Horvath OP. Laparoscopic repair of large hiatal hernia with teres ligament: midterm followup: a new surgical procedure. Surgical Endoscopy. 2007; 22(4):881-884.), a Quilici PJ (2009 г.) проводил пластику пищеводного отверстия левой долей печени (Quilici PJ, McVay С, Tovar A. Laparoscopic antireflux procedures with hepatic shoulder technique for the surgical management of large paraesophageal hernias and gastroesophageal reflux disease. Surgical Endoscopy. 2009; 23(11):2620-2623). Ho и после этих операций частота рецидивов грыж пищеводного отверстия диафрагмы остается высокой, достигая 42% (Никонов Е.Л. Хирургическое лечение грыж пищеводного отверстия диафрагмы и возможности новых эндоскопических процедур. //Хирургия. - 2018. - №5. - С. 96-105.; Tatum R, Shalltub S, Oelschlager В, Pellegrini С. Complications of PTFE mesh at the diaphragmatic hiatus. Journal of Gastrointestinal Surgery. 2007; 12(5):953-957).
Одним из патогенетических факторов возникновения грыж пищеводного отверстия диафрагмы, по данным многих авторов, является растяжение связочного аппарата пищеводно-желудочного перехода и в том числе диафрагмально-пищеводной связки (Хирургическое лечение гастроэзофагеальной рефлюксной болезни / Д.И. Василевский, В.И. Кулагин; под ред. С.Ф. Багненко. - М.: СИМК, 2015 - 216 с.; Ахматов А. М., Тарбаев И.С., Василевский Д.И. Хирургическое лечение грыж пищеводного отверстия диафрагмы II-IV типов. Вестник хирургии имени И.И. Грекова. 2019; 178(1):90-92.; 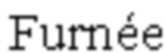 Е., Hazebroek Е. Mesh in laparoscopic large hiatal hernia repair: a systematic review of the literature // Surg. Endosc. 2013. Vol. 27. P. 3998-4008).
Е., Hazebroek Е. Mesh in laparoscopic large hiatal hernia repair: a systematic review of the literature // Surg. Endosc. 2013. Vol. 27. P. 3998-4008).
С целью укрепления диафрагмально-пищеводной связки и уменьшения диаметра пищеводного отверстия диафрагмы были разработаны различные операции, которые можно объединить в одну группу. Так в 1949 году Harrington предложил следующую операцию при грыжах пищеводного отверстия диафрагмы. После лапаротомии и извлечения грыжевого содержимого в брюшную полость удаляется избыток брюшинного мешка, оставляя на пищеводе полоску в 1-2 см. Пищевод смещается вправо и фиксируется узловыми швами к краям пищеводного отверстия диафрагмы с захватом остатков диафрагмально-пищеводной связки. После этого накладываются П-образные швы на ножке диафрагмы. Иногда ушивание ножки диафрагмы производят с обеих сторон от пищевода. После ушивания кардия фиксируется к диафрагме с захватом в швы остатков грыжевого мешка. При больших размерах пищеводного отверстия диафрагмы Harrington подкреплял линию швов полоской из широкой фасции бедра. Allison (1951 г.) придавал большое значение в осуществлении замыкательной функции кардии правой ножке диафрагмы и функции диафрагмально-пищеводной связки. Операция, разработанная им, направлена на укрепление этих образований. Производят левостороннюю торакотомию по седьмому - восьмому межреберью. Отделяют легкое от медиастинальной плевры. Последнюю рассекают над пищеводом и продлевают разрез на грыжевое выпячивание. Пищевод выделяют из окружающих тканей до уровня нижней легочной вены. Обнажают ножки диафрагмы и накладывают 3-5 провизорных швов. В верхний шов захватывают и стенку пищевода. Диафрагму на расстоянии 3 см. от края пищеводного отверстия рассекают и вскрывают брюшную полость. Пальцами, введенными через разрез в брюшную полость, выпячивают в грудную полость диафрагмально-пищеводную связку. Отступя на 1 см от пищевода, рассекают связку, избыток ее иссекают, производя тщательный гемостаз. Остатки диафрагмально-пищеводной связки на пищеводе подшивают П-образными швами к краям пищеводного отверстия диафрагмы, в результате чего диафрагмально-пищеводная связка фиксируется к нижней поверхности диафрагмы. После этого завязывают наложенные на ножки швы, суживая пищеводное отверстие диафрагмы до размера, пропускающего кончик пальца. Ушивают отверстие в диафрагме, дренируют и ушивают плевральную полость. В последующем были предложены различные модификации этой операции. Они в основном касаются способа фиксации пищеводно-диафрагмальной связки. Madden (1956 г.) фиксировал связку над диафрагмой, Johnsrud (1956 г.) - со стороны брюшной полости через разрез в диафрагме. Brain и Maynard (1968 г.) считали, что при скользящих грыжах пищеводного отверстия диафрагмально-пищеводная связка резко растянута и ослаблена, в связи с этим они использовали лоскут широкой фасции бедра, который фиксировали вокруг пищевода к ножкам диафрагмы. К краям укрепленного таким образом пищеводного отверстия подшивали остатки диафрагмально-пищеводной связки. Sweet (1952 г.) не иссекал диафрагмально-пищеводную связку, а несколькими гофрирующими швами уменьшал ее размеры и перемещал под диафрагму, что способствовало сужению пищеводного отверстия диафрагмы. Аналогичную методику применял Humphreys и соавторы (1957 г.), Keshinian и Сох (1962 г.), накладывающие П-образные гофрирующие швы. Тем не менее, при операциях этой группы отмечается значительный процент рецидивов грыжи и сохраняются явления рефлюкса. В связи с этим в настоящее время эти операции в самостоятельном виде применяются редко и являются составной частью более сложных операций. (Хирургия пищевода / А.Д. Шалимов, В.Ф. Саенко, С.А. Шалимов. - М.: Медицина, 1975 - 366 с.)
Наиболее близким по достигаемому техническому результату (прототипом) является способ пластики пищеводного отверстия предложенный Дурлештер В. М. (2014 г.), которая заключается в том, что пластику пищеводного отверстия диафрагмы производили из лапароскопического доступа, включающую мобилизацию дна желудка, абдоминального отдела пищевода, фундопликацию, отличающуюся тем, что пластику пищеводного отверстия диафрагмы осуществляли стенкой мобилизованного дна желудка путем прошивания наивысшей точки мобилизованного дна желудка, прилежащей верхней порции левой ножки диафрагмы и стенки пищевода с захватом остатков диафрагмально-пищеводной связки, затем формировали следующий шов-связку путем прошивания нижней порции левой ножки диафрагмы и прилежащей к ней части фундального отдела желудка, после чего формировали следующий шов-связку путем прошивания нижней части правой ножки диафрагмы и прилежащей к ней части дна желудка, затем аналогичный шов накладывали на верхнюю часть правой ножки диафрагмы (Патент РФ №2525732 С1, 20.08.2014. Способ пластики пищеводного отверстия // Патент РФ, №2525732. 2013 / Дурлешер В.М. и др.).
Недостатком известного способа является низкая эффективность по причине наличия побочных эффектов гастропексии, проявляющиеся тяжелыми функциональными нарушениями деятельности верхних отделов пищеварительного тракта (болевой синдром, нарушения эвакуации из желудка и др.) и недостаточной надежностью профилактики рецидива грыж в долгосрочной перспективе.
Все перечисленные выше способы укрепления пищеводного отверстия диафрагмы с использованием диафрагмально-пищеводной связки не полностью удовлетворяют хирургов, ввиду перечисленных негативных сторон.
Задача изобретения - уменьшение травматичности и риска интраоперационных осложнений, так как операция выполняется с использованием видеоэндохирургического оборудования, а также уменьшение частоты рецидива заболевания и снижение вероятности послеоперационных осложнений (дисфагии), за счет ограничения возможности смещения пищевода и фундопликационной манжеты в заднее средостение, а также за счет создания дополнительного каркаса передней полуокружности пищеводного отверстия диафрагмы диафрагмально-пищеводной связкой.
Поставленная задача решается выполнением видеолапароскопической пластики диафрагмально-пищеводной связки.
Авторы предлагают эффективный способ лечения грыж пищеводного отверстия диафрагмы за счет видеолапароскопической пластики диафрагмально-пищеводной связки.
Техническим результатом заявляемого способа является снижение вероятности частоты рецидива заболевания и послеоперационных осложнений (дисфагии).
Технический результат достигается тем, что видеолапароскопически из структуры грыжевого мешка выделяют и отсепаровывают растянутую диафрагмально-пищеводную связку и пересекает отступя на 1,0-1,5 см. от переднего края пищеводного отверстия диафрагмы. Затем свободный (свисающий) край связки фиксируют непрерывным швом к средней трети абдоминального отдела пищевода монофиламентной неабсорбирующейся атравматичной нитью.
Осуществление способа.
Способ проиллюстрирован фигурами 1-8.
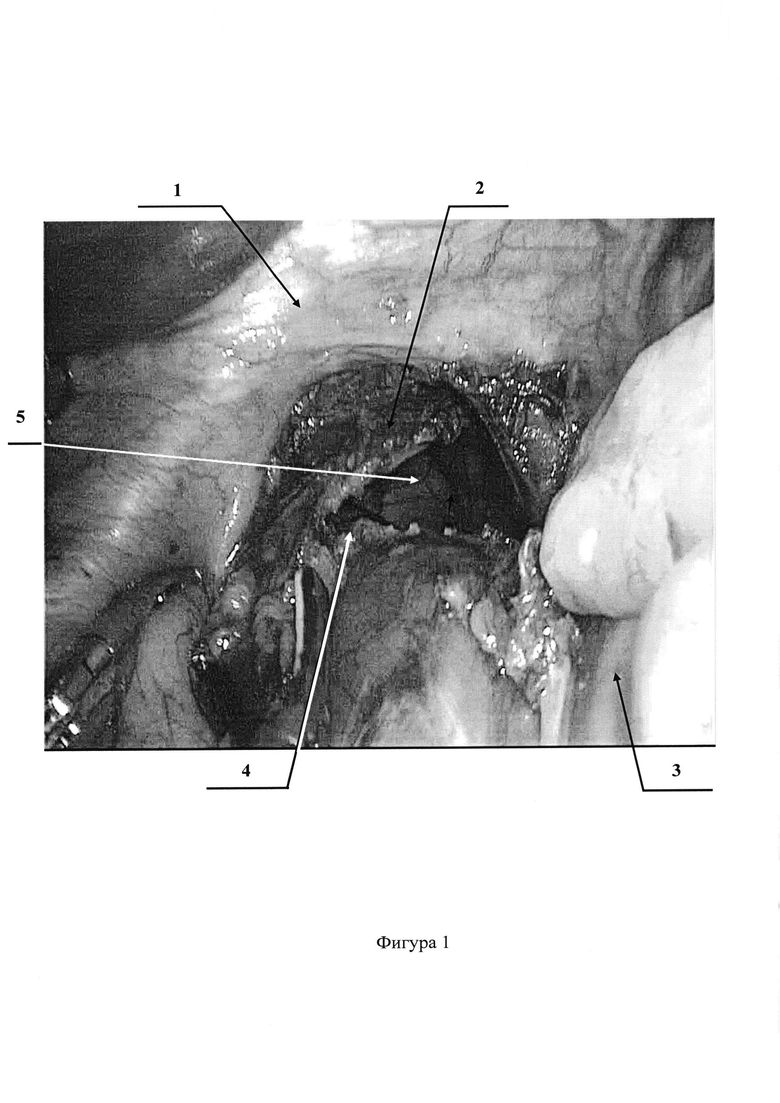
На фигах 1, 2 представлено видеолапароскопическое выделение и отсепаровка растянутой диафрагмально-пищеводной связки.
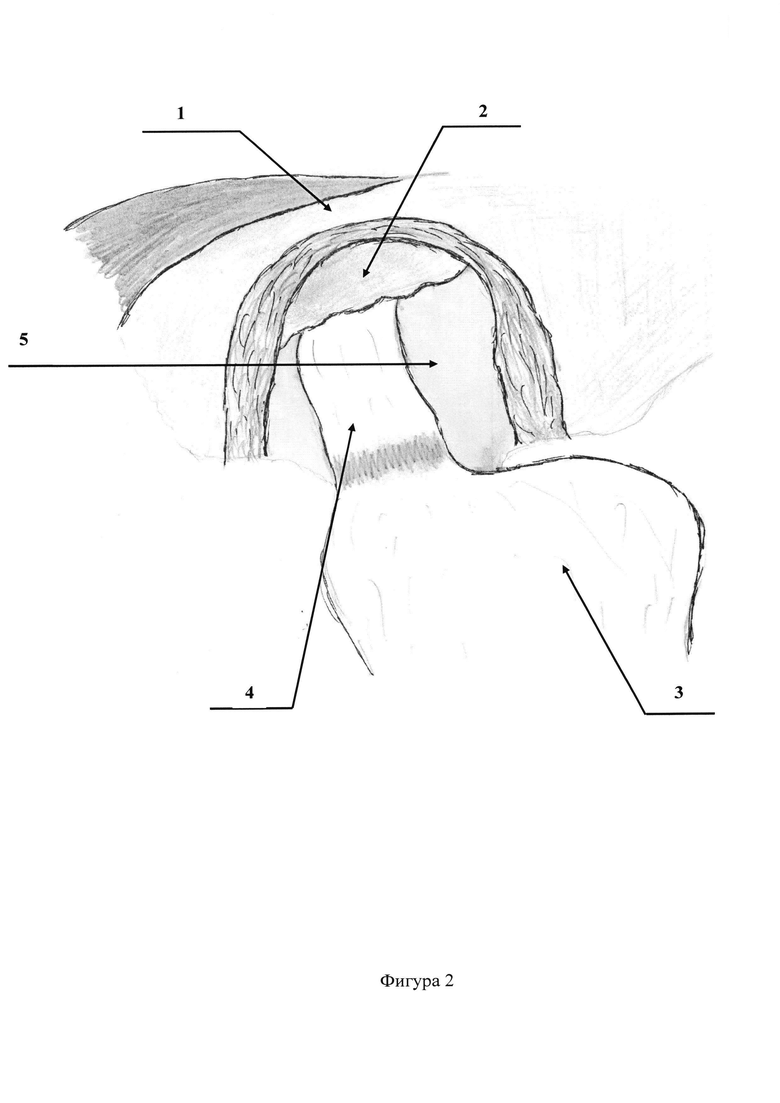
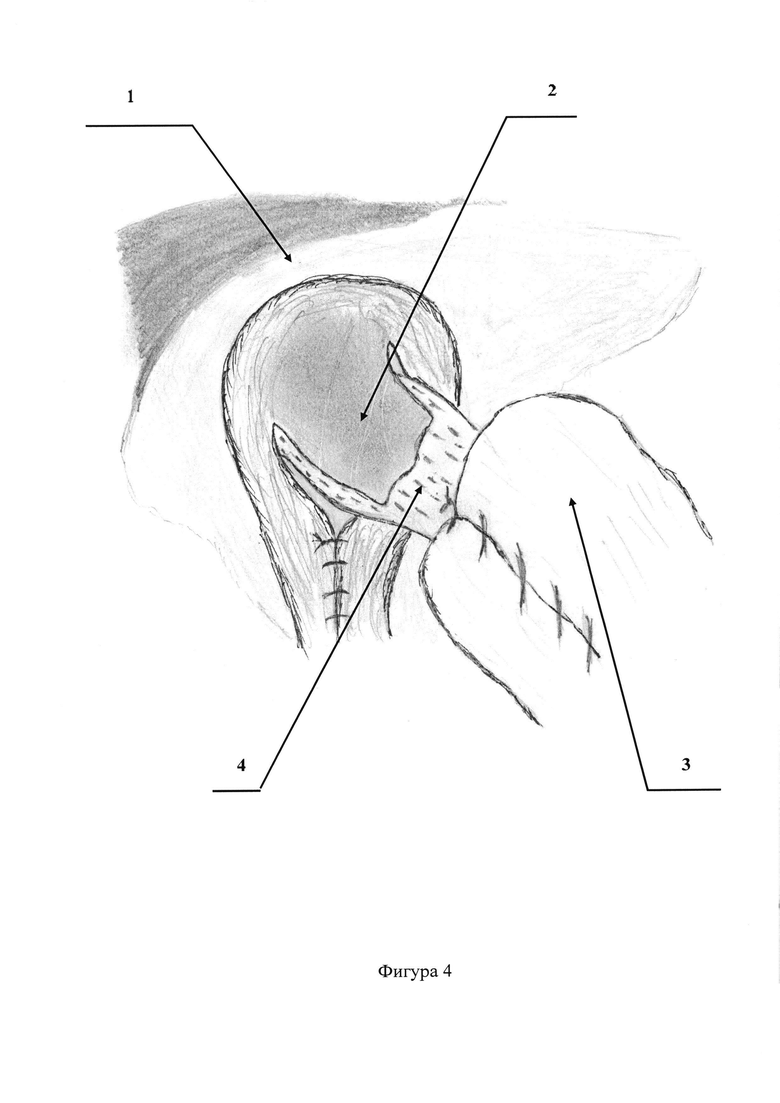
На фигурах 3, 4 представлена видеолапароскопически пересеченная диафрагмально-пищеводная связка, отступя на 1,0-1,5 см. от переднего края пищеводного отверстия диафрагмы.
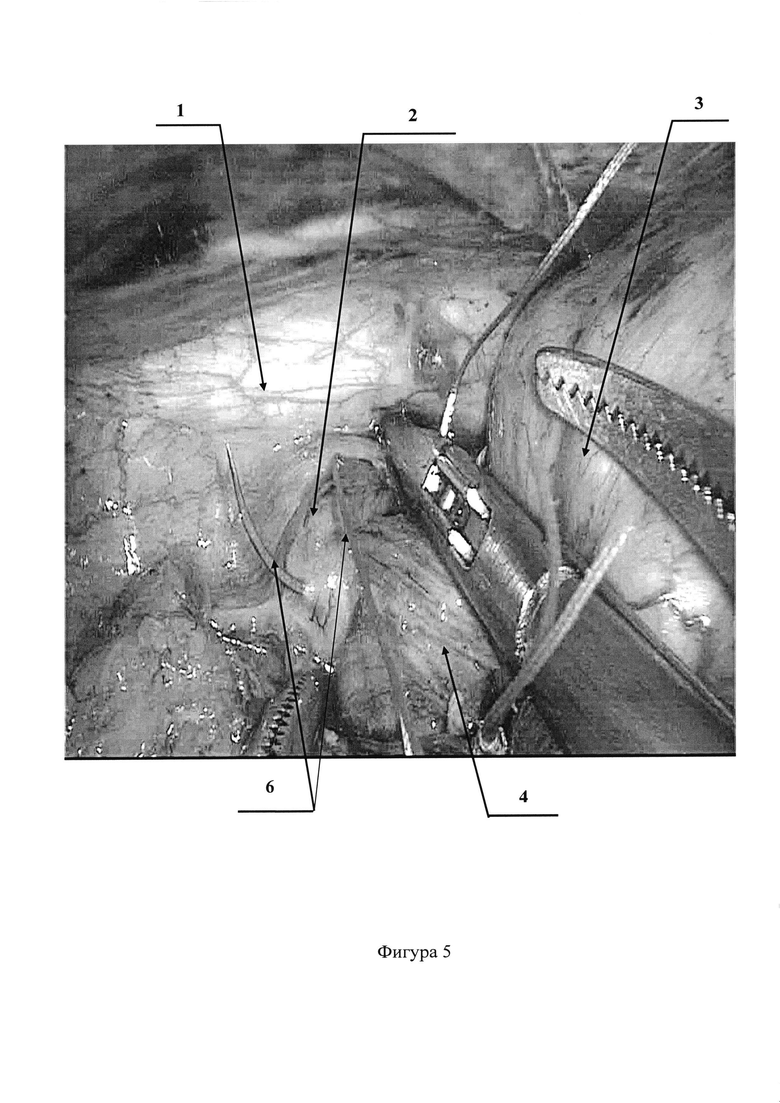
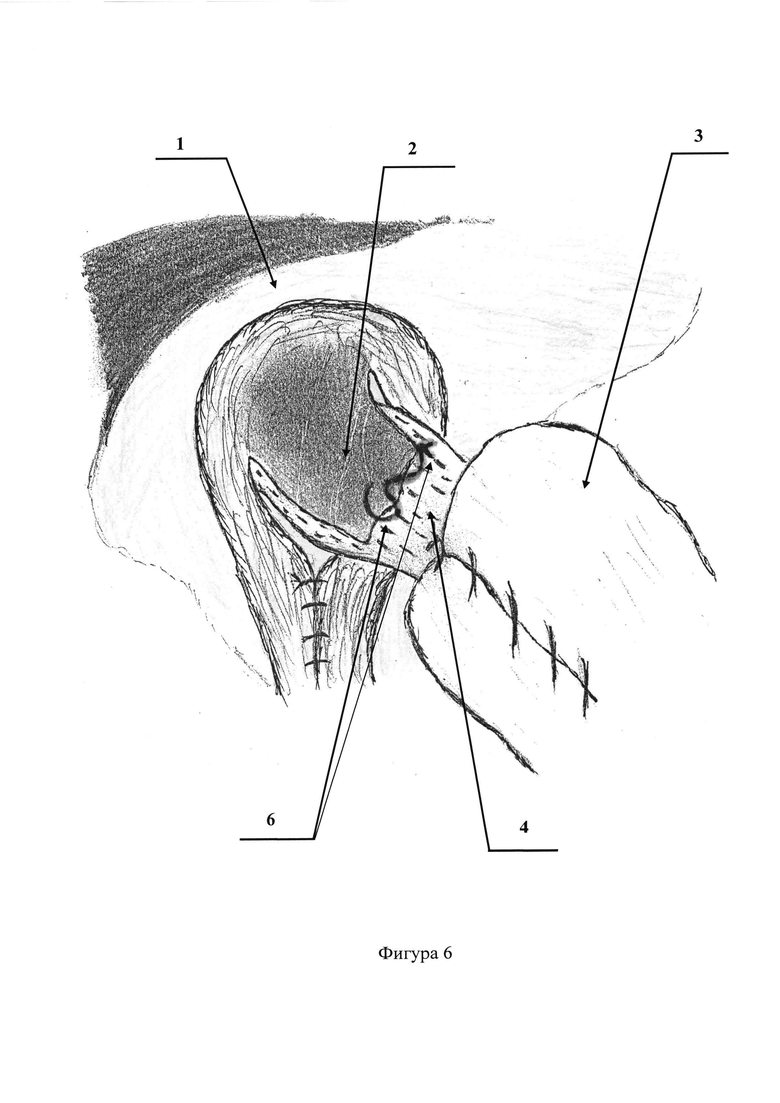
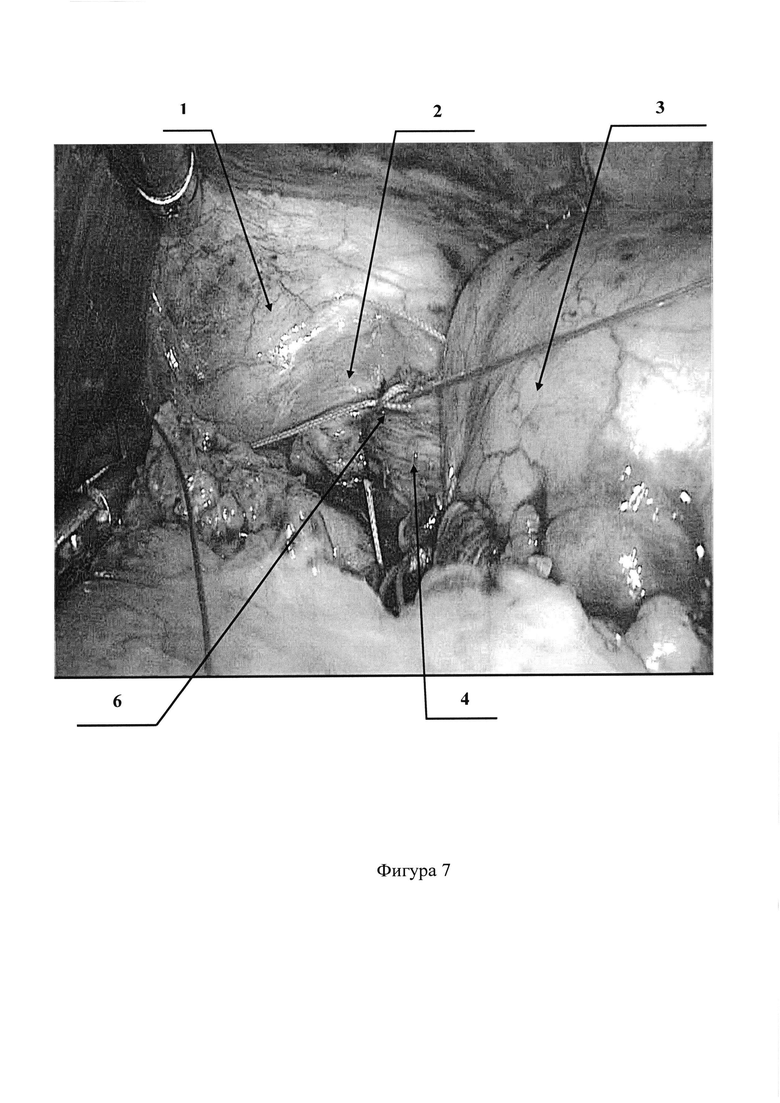
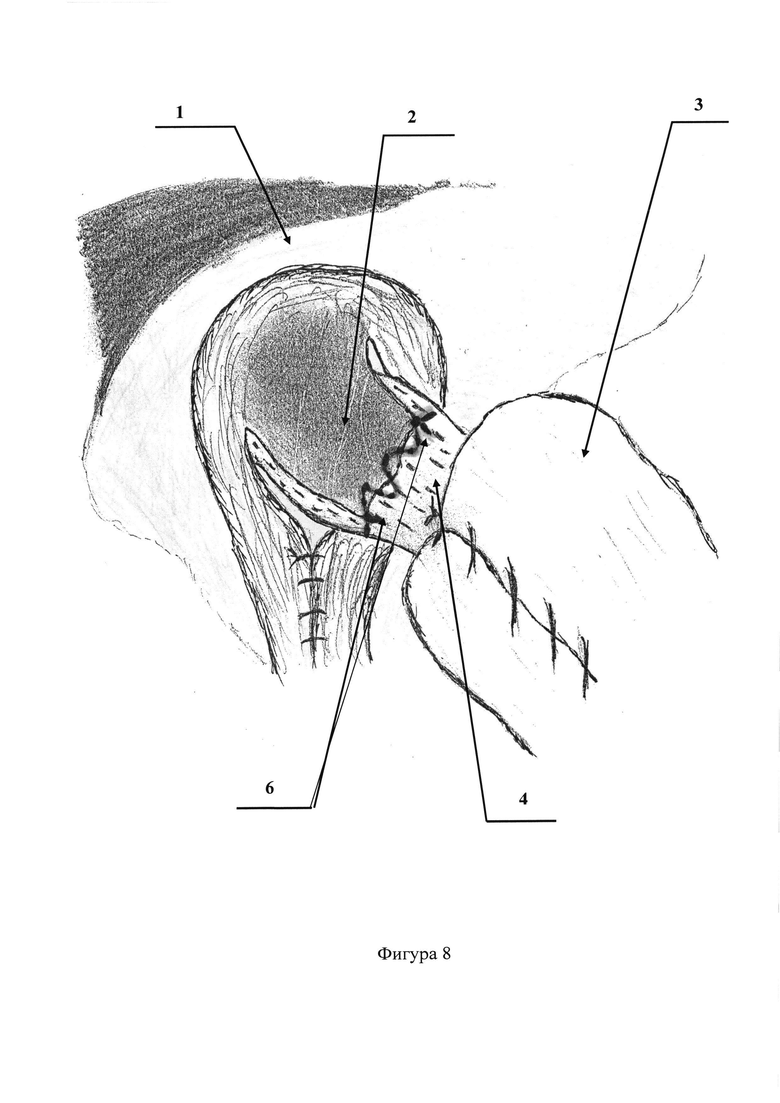
На фигурах 5, 6, 7, 8 представлена видеолапароскопическая фиксация свободного (свисающего) края связки непрерывным швом к средней трети абдоминального отдела пищевода монофиламентной неабсорбирующейся атравматичной нитью
Позиции, отмеченные на фигурах 1-8 обозначают: 1 - диафрагма; 2 - диафрагмально-пищеводная связка; 3 - дно желудка; 4 - абдоминальный отдел пищевода; 5 - пищеводное отверстие диафрагмы; 6 - фиксация диафрагмально-пищеводной связки непрерывным швом к средней трети абдоминального отдела пищевода монофиламентной неабсорбирующейся атравматичной нитью.
После обработки операционного поля спиртовым раствором хлоргексидина под эндотрахеальным наркозом устанавливают лапаропорты: три 5 мм и два 10 мм - 11 мм. в 5 точках: точка 1 - над пупком по средней линии живота, где вводился 10 мм порт для лапароскопа, использовал в работе второй ассистент - видеооператор; точка 2 - по средне-ключичной линии справа в мезогастрии, где вводился 5 мм лапаропорт, который использовал в своей работе оперирующий хирург; точка 3 - непосредственно под мечевидным отростком, где вводился 5 мм лапаропорт для ретрактора печени, использовал в своей работе первый ассистент; точка 4 - по средне-ключичной линии на 2 см - 3 см ниже реберной дуги, где вводился 10 мм - основной лапаропорт, который использовал в своей работе оперирующий хирург; точка 5 - по передне-подмышечной линии в мезогастрии слева, где вводился 5 мм троакар, использовалась вторым ассистентом для фиксации желудка и создания тракции за желудок зажимом Эндо-Бэбкокк. Малую кривизну послойно скелетируют на 4-5 см. ниже кардиального отдела и до желудочно-пищеводного перехода, затем отделяют клетчатку по направлению к углу Гиса, рассекают желудочно-диафрагмальную связку с удалением грыжевого мешка, мобилизовывают «дно» желудка до первых коротких сосудов с пересечением 1-2 из них. На протяжении 4 см - 5 см обнажают абдоминальный отдел пищевода путем послойного отделения клетчатки средостения и брюшной полости. После низведения желудка и абдоминального отдела пищевода видеолапароскопически выделяют ножки диафрагмы и производят заднюю диафрагмокрурорафию неабсорбирующейся атравматичной нитью. Затем выполняют видеолапароскопическую полную эзофагофундопликацию в модификации клиники.
После этого, видеолапароскопически из структуры грыжевого мешка выделяют и отсепаровывают растянутую диафрагмально-пищеводную связку (Фиг. 1, 2). Следующим этапом пересекают диафрагмально-пищеводную связку, отступя на 1,0-1,5 см. от переднего края пищеводного отверстия диафрагмы (Фиг. 3, 4). Затем свободный (свисающий) край связки фиксируют непрерывным швом к средней трети абдоминального отдела пищевода монофиламентной неабсорбирующейся атравматичной нитью (Фиг. 5, 6, 7, 8). Устанавливают дренажную трубку к зоне операции. Швы на троакарные раны. Клинические примеры:
Пример №1. Больная X., 57 лет, поступила 23.01.2020 г. в отделение общей хирургии КГБУЗ «Городская больница №12, г. Барнаул» в плановом порядке с жалобами на постоянную изжогу, чувство тяжести в эпигастрии, за грудиной, частые отрыжку воздухом и пищей, одышку, усиливающиеся при работе в наклон. Считает себя больной более 20 лет, когда появились вышеуказанные симптомы. Эффект от консервативной терапии кратковременный. Госпитализирована в х/о ГБ №12 для дообследования и решения вопроса о дальнейшей тактике. Обследована: ФГДС (16,01,20) - слизистая пищевода бледно-розовая, пищевод расширен от Z-линии до кардиоэзофагеального перехода. Кардиальный жом на 40 см от резцов. Заключение: ГПОД. Поверхностный гастродуоденит. УЗИ ОБП (29,11,19) - диффузно-неоднородное изменение структуры печени, изогнутый ближе к шейке ж/пузырь, диффузно-неоднородное изменение структуры поджелудочной жеелзы, повышенная подвижност правой почки, нефроптоз левой почки. R-скопия пищевода и желудка (05.11.2019) - в горизонтальном положении определяется маятникообразоное движение контраста по пищеводу. В вертикальном и горизонтальном положении кардия смыкается неплотно, кардио-фундальный отдел желудка располагается выше диафрагмы на 53 мм, заброса контрастного вещества из желудка в пищевод не определяется Заключение: дистальный эзофагит, дискинезия пищевода, НЗФК, аксиальная кардио-фундальная фиксированная ГПОД, рентген-признаки гастрита. МРТ ОБП (03,10,19) - ГПОД, жировой гепатоз, жировая дистрофия поджелудочной железы, поствоспалительные изменения в заднем сегменте левой почки. Внутрипищеводная суточная рН - метрия (27.01.20) -в дистальном отделе пищевода показатель De Meester равен 43,61 при норме < 14,72, в средней/3 пищевода показатель De Meester равен 6,82 при норме < 14,72, Число эпизодов ГЭР в н/3 пищевода с рН<4 - 188 (норма 46.9). Манометрия пищеводно-желудочного перехода (24.01.20) - кардия- 32,8-34 см, длина кардии- 1,2 см., Тонус НПЗВД - 10 мм.рт.ст., отношение 2:1, тонус желудка 5 мм.рт.ст., ПЖГР - 5 мм.рт.ст. Плато - 2 см. В пищеводе регистрируются вторичные и третичные волны. Заключение: ГПОД. НЗФК за счет укорочения и снижения тонуса, укорочение и раздражение пищевода. ФГДС с хромоскопией (28.01.20) - слизистая пищевода матовая, зубчатая линия четкая на 35 см от резцов. При хромоскопии - равномерное окрашивание слизистой пищевода в красно-коричневый цвет. Закл.: хронический эзофагит, недостаточность кардии, смешанный гастрит, ГПОД. Клинико-лабораторные данные в пределах физиологической нормы. Консультирована терапевтом, ангиохирургом, эндокринологом -противопоказаний к плановому оперативному лечению нет. Установлен Диагноз: Аксиальная фиксированная кардиофундальная ГПОД I тип, 3 степень. Гастроэзофагеальная рефлюксная болезнь. Хронический дистальный рефлюкс-эзофагит.
30.01.20 - под общей анестезией выполнена видеолапароскопическая дозированная эзофагофундопликация, задняя диафрагмокрурорафия, видеолапароскопическая пластика диафрагмально-пищеводной связки. Послеоперационный период без осложнений. Динамика положительна стабильна. Дисфагии нет.Rg-скопия пищевода, желудка, ДНК от 07.02.2020. - желудок расположен в поддиафрагмальном, физиологическом положении, пищевод проходим, функция кардии достаточна, заброса контраста из желудка в пищевод нет, задержки контраста нет. Заживление ран первичным натяжением. Швы сняты. Выписана в удовлетворительном состоянии с выздоровлением.
Пример №2. Больная X., 52 лет, поступила 06.02.2020 г. в отделение общей хирургии КГБУЗ «Городская больница №12, г. Барнаул» в плановом порядке с жалобами на периодически возникающие ноющие боли, чувство тяжести, дискомфорта в эпигастрии, после приема пищи, периодически изжогу, периодически отрыжку воздухом, пищей, преимущественно в горизонтальном положении и при работе в наклон. Считает себя больной с 2012 г., когда появилась выше указанная клиника. Последний год отмечает ухудшение самочувствия, учащение отрыжки пищей, эффект от консервативной терапии (ИПП) - кратковременный. Госпитализирована в х/о ГБ №12 для дообследования и решения вопроса о дальнейшей тактике лечения. Обследована: Rg-скопия пищевода, желудка от 06.11.19. - акт глотания не нарушен, Пищевод свободно проходим. Кардия плотно не смыкается. Свод желудка располагается выше диафрагмы, фиксирован, не опорожняется. В теле желудка образуется каскад с уровнем контраста. Закл.: Фундальная фиксиорованная ГПОД. Недостаточность функции кардии. Признаки дистального эзофагита. ФГДС от 03.10.19 г. - пищевод свободно проходим, кардия сомкнута не полностью, рефлюкса нет. Смещение в/3 желудка на 3-4 см. выше ПОД, ГЭР. Закл.: Признаки хронического эзофагита. Смешанный гастрит. Грыжа ПОД. УЗИ орг. бр. полости (25.10.19) - Диф. изменения печени, поджелудочной железы. Микронефролитаз левой почки. Внутрипищеводная суточная рН - метрия (10.02.20) - в дистальном отделе пищевода показатель De Meester равен 216,98 при норме < 14,72, в средней/3 пищевода показатель De Meester равен 20,71 при норме < 14,72, Число эпизодов ГЭР в н/3 пищевода с рН<4 - 674 (норма 46.9). Манометрия пищеводно-желудочного перехода (07.02.20) - кардия- 30,8-32 см, длина кардии- 1,2 см., Тонус НПЗВД - 18 мм.рт.ст., отношение 1,8:1, тонус желудка 10 мм.рт.ст., ПЖГР - 8 мм.рт.ст., плато - 1 см. В пищеводе регистрируются вторичные и третичные волны. Заключение: ГПОД. НЗФК за счет укорочения и снижения тонуса, укорочение и раздражение пищевода. ФГДС с хромоскопией от 11.02.20 г. - слизистая пищевода розовая, зубчатая линия четкая, на 32 см от резцов, смещена вверх дистальнее диафрагмального сужения на 3 см, кардия плотно не смыкается, проходима, пролабирует. При хромосокпии - равномерное окрашивание слизистой пищевода в грязно-коричневый цвет. Закл.: Смешанный гастрит. Признаки ГПОД. Объективно: живот симметричен, в акте дыхания участвует без ограничений, увеличен за счет пжк. При пальпации мягкий, безболезненный. Клинико-лабораторные данные в пределах физиологической нормы. Консультирована терапевтом, гематологом, ангиохирургом. Оперативное лечение не противопоказано. Установлен Диагноз: Аксиальная фиксированная гемигастральная грыжа пищеводного отверстия диафрагмы III тип, 3 степени. Гастроэзофагеальная рефлюксная болезнь. Хронический дистальный рефлюкс-эзофагит. 13.02.2020 - видеолапароскопическая дозированная эзофагофундопликация, задняя диафрагмокрурорафия, видеолапароскопическая пластика диафрагмально-пищеводно связки.
Послеоперационный период без осложнений. Динамика положительна стабильна. Дисфагии нет. Rg-скопия пищевода, желудка. ДПК от 18.02.2020. - позиция желудка в поддиафрагмальном, физиологическом положении, пищевод проходим, функция кардии достаточна, желудочно-пищеводного рефлюкса нет, задержки контраста нет. Заживление ран первичным натяжением. Швы сняты. Выписана в удовлетворительном состоянии с выздоровлением
Таким образом, эффективность предложенного способа заключается в том, что достигается ограничение чрезмерной возможности смещения абдоминального отдела пищевода и фундопликационной манжеты в заднее средостение, а также создание дополнительного каркаса передней полуокружности пищеводного отверстия диафрагмы диафрагмально-пищеводной связкой, с целью уменьшения частоты рецидива заболевания и снижения вероятности послеоперационных осложнений (дисфагии).
Преимущества предлагаемого способа видеолапароскопической пластики диафрагмально-пищеводной связки при грыже пищеводного отверстия диафрагмы: малая травматичность и минимизация риска интраоперационных осложнений, так как операция выполняется с использованием видеоэндохирургического оборудования; уменьшение частоты рецидива заболевания и снижение вероятности послеоперационных осложнений (дисфагии), за счет ограничения чрезмерной возможности смещения абдоминального отдела пищевода и фундопликационной манжеты в заднее средостение, а также создания дополнительного каркаса передней полуокружности пищеводного отверстия диафрагмы диафрагмально-пищеводной связкой.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ видеолапароскопического лечения больших и гигантских грыж пищеводного отверстия диафрагмы | 2015 |
|
RU2627601C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГРЫЖ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2015 |
|
RU2611912C1 |
| СПОСОБ ДИАГНОСТИКИ ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2006 |
|
RU2321338C1 |
| СПОСОБ ПЛАСТИКИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2013 |
|
RU2525732C1 |
| СПОСОБ ПЛАСТИКИ ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2003 |
|
RU2261663C2 |
| СПОСОБ ЛЕЧЕНИЯ ГРЫЖ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 1998 |
|
RU2135101C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГРЫЖ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2005 |
|
RU2281703C1 |
| Способ лапароскопической двухслойной пластики больших и гигантских грыж пищеводного отверстия диафрагмы | 2019 |
|
RU2712953C1 |
| СПОСОБ СОЗДАНИЯ АНТИРЕФЛЮКСНОГО КЛАПАНА ПРИ ГАСТРОЭЗОФАГЕАЛЬНОЙ РЕФЛЮКСНОЙ БОЛЕЗНИ С ГРЫЖЕЙ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2001 |
|
RU2199959C2 |
| СПОСОБ ЛЕЧЕНИЯ ГРЫЖИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2010 |
|
RU2447845C2 |

Изобретение относится к медицине, а именно к хирургии. Видеолапароскопически из структуры грыжевого мешка выделяют и отсепаровывают диафрагмально-пищеводную связку. Связку пересекают отступя на 1,0-1,5 см от переднего края пищеводного отверстия диафрагмы. Затем свободный край связки фиксируют непрерывным швом к средней трети абдоминального отдела пищевода монофиламентной неабсорбирующейся атравматичной нитью. Способ обеспечивает снижение вероятности частоты рецидива заболевания и послеоперационных осложнений, таких как дисфагия. 8 ил., 2 пр.
Способ видеолапароскопического лечения грыж пищеводного отверстия диафрагмы путем пластики диафрагмально-пищеводной связки, отличающийся тем, что после выделения и отсепаровки диафрагмально-пищеводной связки производится пересечение последней отступя на 1,0-1,5 см от переднего края пищеводного отверстия диафрагмы, а затем свободный свисающий край связки фиксируется непрерывным швом к средней трети абдоминального отдела пищевода монофиламентной неабсорбирующейся атравматичной нитью.
| СПОСОБ ПЛАСТИКИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2013 |
|
RU2525732C1 |
| Автомобильное колесо с вспомогательным ободом для передвижения по рельсовому пути | 1928 |
|
SU10285A1 |
| Дифференциальный штанговый насос простого действия для глубоких колодцев | 1925 |
|
SU3201A1 |
| US 20120089236 A1, 12.04.2012 | |||
| ОСКРЕТКОВ В.И | |||
| и др | |||
| Видеолапароскопическая протезирующая диафрагмохиатопластика при аксиальных грыжах пищеводного отверстия диафрагмы с признаками ГЭРБ, Медицина и образование в Сибири | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| Печь-кухня, могущая работать, как самостоятельно, так и в комбинации с разного рода нагревательными приборами | 1921 |
|
SU10A1 |
| YUN JU SIK et al | |||
| Laparoscopic repair | |||
Авторы
Даты
2020-12-22—Публикация
2020-06-16—Подача