Изобретение относится к области медицины и может быть использовано при экспериментальных исследованиях в области абдоминальной хирургии для моделирования стенки толстой кишки в условиях перитонита, изучения межкишечного анастомозирования.
Несостоятельность толстокишечного (тонко-толстокишечного) анастомоза характеризуется высоким уровнем послеоперационной летальности (40-90%), риск развития этого осложнения высок (до 25%) и возрастает (до 32-42%) при анастомозировании сегментов толстой кишки в условиях перитонита.
Очевидно, перитонит сопровождается воспалительными изменениями в кишечнике и нарушениями микроциркуляции в стенке кишки вследствие гиповолемии, воспаления, изменений реологии крови. Точное моделирование стенки толстой кишки в условиях перитонита позволит изучить возможность анастомозирования сегментов толстой кишки у пациентов с перитонитом, а также причин несостоятельности анастомозов в таких клинических ситуациях.
Известны экспериментальные работы, посвященные различным методам моделирования перитонита [Лазаренко В.А., Липатов В.А., Блинков Ю.Ю., Скориков Д.В. «Экспериментальная модель распространенного калового перитонита» Курский научно-практический вестник «Человек и его здоровье» 2008, No4, 1998-5746], [Кубасов К.А., Булаева Э.И. «Новая методика перитонита в условиях эксперимента» Международный студенческий научный вестник. 2016. - №6]. Известен способ моделирования острого перитонита [Блинков Юрий Юрьевич, Липатов Вячеслав Александрович; заявка 2007119763/14]. Недостатком вышеперечисленных работ и предложенных методик, является отсутствие в моделях перитонита важнейшей составляющей - гиповолемии, равно как анализа состояния стенки толстой кишки. Эти аспекты изучения толстокишечных анастомозов при перитоните очень важны.
Известны также способы создания экспериментальных моделей перитонита [Способ моделирования разлитого гнойного перитонита у крыс линии Wistar, патент №2634041], [Способ моделирования отграниченного перитонита у лабораторных нелинейных мышей, патент №2567602], авторы которых сообщают о хорошем выживании экспериментальных животных, их удовлетворительном общем состоянии. По всей видимости, эти животные не имели гиповолемии и ухудшения реологии крови, следовательно - значимых изменений микроциркуляции в стенке кишки.
Технической проблемой, решаемой изобретением, является воспроизведение толстой кишки в условиях перитонита с характерными воспалительными изменениями и нарушением микроциркуляции в ее стенке.
Техническим результатом, на достижение которого направлено заявленное изобретение, является обеспечение возможности воспроизведения толстой кишки в условиях перитонита с характерными воспалительными изменениями и нарушением микроциркуляции в ее стенке.
Технический результат достигается за счет разработки способа, включающего внутрибрюшное введение 10% каловой взвеси из расчета 1 мл на кг массы тела лабораторного животного; выполнение на третьи сутки после введения каловой взвеси срединной лапаротомии с выведением в рану слепой кишки; визуализацию одной из ветвей подвздошно-ободочной артерии с последующим ее пересечением и созданием кровотечения; остановку кровотечения посредством перевязывания ветви подвздошно-ободочной артерии при появлении признаков централизации кровообращения и гиповолемии, выраженных в побледнении слизистых полости рта, языка, носа, исчезновении сосудистого рисунка уха и положительного симптома белого пятна на ухе; послойное ушивание раны с формированием модели воспаленной толстой кишки на третьи сутки после лапаротомии.
При этом ветвь подвздошно-ободочной артерии перевязывают при достижении объема кровопотери 25-30% от объема циркулирующей крови.
Симптом белого пятна на ухе считают положительным при сохранении белого пятна более 2 секунд после надавливания на ухо в течение 1-2 секунд.
Реализация предлагаемого способа позволяет достичь выраженных воспалительных изменений и нарушений микроциркуляции в стенке толстой кишки в условиях перитонита.
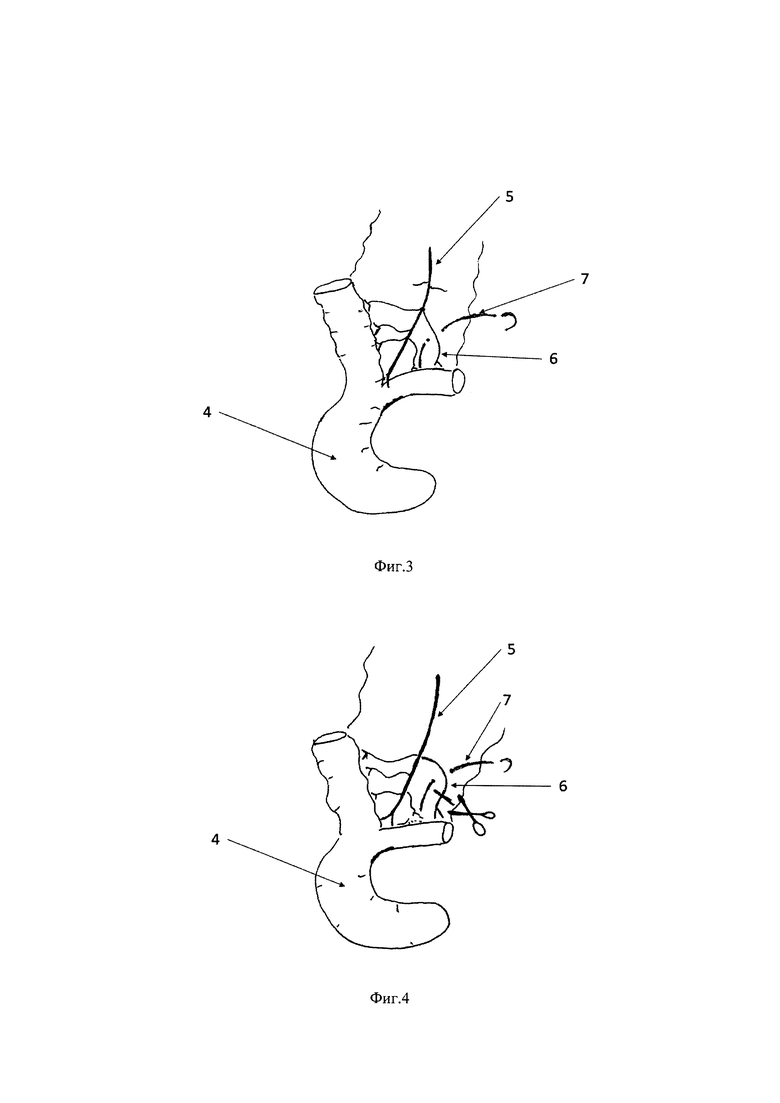
Изобретение поясняется иллюстрациями, где на Фиг. 1, 2 представлены фотографии, демонстрирующие наличие в брюшной полости абсцессов, кровоизлияний, отека брыжейки, Фиг. 3 иллюстрирует проведение лигатуры под одной из ветвей подвздошно-ободочной артерии, Фиг. 4 - пересечение ветви подвздошно-ободочной артерии, под которой была проведена лигатура (создание кровотечения), Фиг. 5 - завязывание лигатуры (остановка кровотечения). Позициями на Фиг. 1-5 обозначены: 1 - абсцесс, 2 - кровоизлияние, 3 - отек брыжейки, 4 - слепая кишка, 5 - подвздошно-ободочная артерия, 6 - ветвь подвздошно-ободочной артерии, подлежащая пересечению, 7 - лигатура.
Заявленный способ осуществляют следующим образом.
Используют опытное животное (крысу), внутримышечный наркоз. При помощи 1 мл шприца с иглой 10×0,45 мм в брюшную полость вводят нефильтрованную 10% каловую взвесь (в изготовлении раствора используются фекалии, взятые непосредственно после дефекации крысы) в объеме 1 мл на кг массы тела животного (способ моделирования перитонита у лабораторных крыс). Взвесь готовят на изотоническом растворе хлорида натрия из свежих крысиных фекалий. Пункцию производят в пупочной области по срединной линии, не позднее, чем через 20 мин после приготовления взвеси.
На третий день после введения каловой взвеси опытному животному дают внутримышечный наркоз. Производят срединную лапаротомию. Визуально подтверждают наличие перитонита, определяя в брюшной полости межпетлевые и брыжеечные абсцессы 1, кровоизлияния 2, отек брыжейки 3 (Фиг 1, 2).
Находят и выводят в рану слепую кишку 4 (Фиг. 3). Визуализируют одну из любых ветвей 6 подвздошно-ободочной артерии 5 и проводят под ней лигатуру, которую сначала не завязывают. Подвздошно-ободочная артерия является самым крупным артериальным сосудом, кровоснабжающим подвздошную кишку и начальный отдел толстой кишки, и удобным для технической работы экспериментатора. Участок ветви, под которым проводится лигатура 7, должен быть на достаточном для последующего надежного завязывания лигатуры расстоянии от брыжеечного края подвздошной кишки. Затем данную ветвь подвздошно-ободочной артерии пересекают примерно на середине расстояния между наложенной лигатурой 7 и брыжеечным краем подвздошной кишки (Фиг. 4). Возникает кровотечение. Нарастание централизации кровообращения и гиповолемии оценивают по ряду клинических признаков: побледнение слизистых полости рта, языка, носа, исчезновение сосудистого рисунка уха и положительный симптом «белого пятна» на ухе.
Положительный симптом «белого пятна» косвенно свидетельствует об общем нарушении микроциркуляции [Клинические рекомендации по оказанию медицинской помощи пострадавшим с острой кровопотерей в чрезвычайных ситуациях -http://www.vcmk.ru/docs/prof_com/krovopoterya.pdf]. При надавливании пальцем на участок уха крысы образовывается белое пятно, которое со временем исчезает, кровообращение восстанавливается. При этом характер восстановления кровообращения зависит от состояния кровотока в капиллярной сети и иннервации сосудов. У здоровой крысы на восстановление кровотока в сосудистом русле уха (после надавливания в течение 1-2 секунд) уходит 1-2 сек. Симптом белого пятна считается положительным, когда отмечается замедление исчезновения белого пятна. Сохранение белого пятна длительное время (более 2 секунд) без очевидных признаков восстановления кровотока в предлагаемом способе (наряду с другими отмеченными выше клиническими признаками) свидетельствует о нарушении микроциркуляции крови вследствие централизации кровообращения и гиповолемии. При этом объем кровопотери, соответствующий нарушению микроциркуляции, составляет 25-30% от объема циркулирующей крови.
После появления клинических признаков нарушения микроциркуляции кровотечение ветви подвздошно-ободочной артерии останавливают посредством завязывания ранее проведенной лигатуры (Фиг. 5). Целью создания кровотечения являлось достижение гиповолемии и централизации кровообращения у конкретной особи. Операцию завершают послойным ушиванием раны.
Экспериментальная модель воспаленной стенки толстой кишки в условиях перитонита считается готовой к третьим суткам после операции, учитывая последовательную реализацию патологических реакций на внутрибрюшное введение каловой взвеси (шесть дней назад), развитие распространенного перитонита (с соответствующей клинической картиной, отказом от еды, вялостью животного), централизацию кровообращения, гиповолемию. Системная реакция организма лабораторного животного, локальные патологические изменения кишки позволили приблизиться к моделированию одновременных параллельных воспалительных и микроциркуляторных нарушений стенки толстой кишки, сравнимых с таковыми в реальных клинических ситуациях (заворота петли кишки с некрозом, осложненной инвагинации кишечника и др.). Наиболее выраженные патологические изменения предполагались в участке толстой кишки близкому к нарушению мезентериального кровотока - 3 см от илео-цекального угла, что учитывалось в последующем при заборе материала на лабораторные исследования.
Предлагаемый способ позволяет проводить экспериментальные исследования толстокишечного анастомозирования в условиях перитонита близко к клинической практике.
Созданная модель воспаленной толстой кишки подтверждена экспериментально. Эксперимент был выполнен на базе центрального вивария Сеченовского университета. Эксперимент проводился в соответствии с «Европейской конвенцией о защите позвоночных животных, используемых для экспериментов или в иных научных целях» и был одобрен локальным этическим комитетом Сеченовского Университета.
Эксперимент был выполнен на 10 нелинейных белых крысах массой 400-450 гр. Перитонит моделировали за 3 дня до операции путем внутрибрюшного введения 10% нефильтрованной каловой взвеси при помощи пункции (1 мл шприцем с иглой 10 х 0,45 мм) в пупочной области по срединной линии. Модель подтверждали интраоперационно: наблюдали межпетлевые и брыжеечные абсцессы, кровоизлияния, венозный стаз. Затем моделировали гиповолемию и централизацию кровообращения интраоперационно путем создания кровотечения из ветви подвздошно-ободочной артерии. Останавливали кровотечение с помощью лигатуры после появления признаков централизации кровообращения: побледнения слизистых полости рта, языка, носа, исчезновения сосудистого рисунка уха и положительного симптома белого пятна (на ухе), что соответствовало кровопотере в объеме 8-9 мл (3 стерильных марлевых салфетки 5×5 см, каждая из которых впитывает около 3 мл жидкости), составляющем 25-30% от объема циркулирующей крови (ОЦК). Выводили крыс из эксперимента на 3 сутки после операции путем передозировки препарата ксилазина гидрохлорида. У всех крыс на расстоянии 3 см от илео-цекального угла забирали участок толстой кишки размером 5 мм для лабораторных исследований (участок с наиболее выраженными патологическими изменениями, а также наиболее удобный для анастомозирования сегментов толстой кишки).
Гистологическое исследование выявило диффузную лейкоцитарную инфильтрацию, скопления колоний микробов, участки гистолиза, отечно-геморрагические изменения с выпадением масс фибрина, экстравазаты и тромбированные сосуды. Морфологические изменения соответствовали воспалению и нарушению микроциркуляции стенки толстой кишки. Ишемия толстой кишки также подтверждена высокой концентрацией биомаркеров гипоксии HIF-la (8,7 нг/мл), VEGF-C (1341 пг/мл) в толстокишечном гомогенате.
Пример реализации способа.
Крысе массой 450 г внутримышечно ввели золазепама гидрохлорид, тилетамина гидрохлорид в равных пропорциях из расчета 10 мг/кг. Затем, при помощи 1 мл шприца с иглой 10×0,45 мм, производили пункцию в пупочной области по срединной линии, вводили в брюшную полость заранее подготовленную нефильтрованную 10% каловую взвесь (изотонический раствор хлорида натрия плюс свежие крысиные фекалии, в соотношении 10:1) в объеме 1 мл на кг массы тела.
У крысы в течение трех дней после оперативного вмешательства наблюдался стул, состояние было удовлетворительным.
На 3 день после введения каловой взвеси опытному животному внутримышечно вводили золазепама гидрохлорид, тилетамина гидрохлорид в равных пропорциях из расчета 15 мг/кг наркоз. Производили срединную лапаротомию. Находили и выводили в рану слепую кишку. Визуализировали одну из ветвей подвздошно-ободочной артерии и проводили под ней лигатуру, не завязывали. Затем пересекали ветвь подвздошно-ободочной артерии, под которой была проведена лигатура. При появлении клинических признаков централизации кровообращения (побледнение слизистых полости рта, языка, носа, исчезновение сосудистого рисунка уха и положительного симптома «белого пятна»), что соответствовало объему кровопотери 9 мл, составившему 30% от ОЦК (были пропитаны кровью три марлевые салфетки), кровотечение ветви подвздошно-ободочной артерии останавливали посредством завязывания ранее проведенной лигатуры. Операцию завершали послойным ушиванием раны.
У крысы в течение трех дней после оперативного вмешательства стул отсутствовал, либо наблюдался в малых количествах, состояние было тяжелое.
На 3-й сутки после операции производили релапаротомию. На расстоянии 3 см от илео-цекального угла забирали участок толстой кишки размером 5 мм для лабораторных исследований. Морфологическое исследование и ИФА подтверждали воспалительные изменения и нарушение микроциркуляции в стенке толстой кишки.
Таким образом, предлагаемый способ позволяет создать воспаленную толстую кишку в условиях перитонита. Создаются условия, близкие к клиническим реалиям. Модель может использоваться при экспериментальных исследованиях для изучения толстокишечного анастомоза в условиях перитонита. Летальность при создании модели составила 0%, воспроизводимость модели 100%. Способ обеспечивает получение во всех случаях модель воспаленной толстой кишки в условиях перитонита однотипную по морфологической и клинической картине. При апробации модели установлено, что нет необходимости каждый раз выполнять биомикроскопию, достоверно получение воспалительных изменений и микроциркуляторных изменений в стенке толстой кишки.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ИНФЕКЦИОННОГО ПЕРИТОНИТА В ЭКСПЕРИМЕНТЕ | 2014 |
|
RU2553342C1 |
| СПОСОБ СОЗДАНИЯ ЭКСПЕРИМЕНТАЛЬНОЙ МОДЕЛИ ГИПОГАНГЛИОЗА ТОЛСТОЙ КИШКИ | 2019 |
|
RU2718274C1 |
| СПОСОБ СОЗДАНИЯ ЭКСПЕРИМЕНТАЛЬНОЙ МОДЕЛИ ПОСЛЕОПЕРАЦИОННОЙ ИШЕМИИ НЕОРЕКТУМ | 2019 |
|
RU2719663C1 |
| СПОСОБ НЕПРЕРЫВНОГО СЕРОЗНО-МЫШЕЧНО-ПОДСЛИЗИСТОГО ОДНОРЯДНОГО КИШЕЧНОГО ШВА С ВИЗУАЛЬНЫМ КОНТРОЛЕМ ПО ВСЕЙ ОКРУЖНОСТИ КИШКИ | 2019 |
|
RU2718281C1 |
| Способ моделирования местного отграниченного перитонита у крыс | 2018 |
|
RU2714949C2 |
| Способ формирования тонко-толстокишечного анастомоза в условиях острой кишечной непроходимости и перитонита | 2019 |
|
RU2709253C1 |
| СПОСОБ СОЗДАНИЯ ЭКСПЕРИМЕНТАЛЬНОЙ МОДЕЛИ ПОСЛЕОПЕРАЦИОННОЙ ИШЕМИИ НЕОРЕКТУМ ПУТЕМ НАТЯЖЕНИЯ ПРЯМОЙ КИШКИ | 2019 |
|
RU2719661C1 |
| СПОСОБ МОДЕЛИРОВАНИЯ ТОЛСТОКИШЕЧНОЙ ОБСТРУКЦИИ | 2022 |
|
RU2798407C1 |
| Способ моделирования разлитого гнойного перитонита у крыс линии Wistar | 2016 |
|
RU2634041C1 |
| СПОСОБ ЛЕЧЕНИЯ ОСТРОГО ГНОЙНОГО ВОСПАЛЕНИЯ В СЕРОЗНОЙ ПОЛОСТИ | 2003 |
|
RU2249451C2 |


Изобретение относится к медицине, а именно к экспериментальной хирургии, и может быть использовано для создания экспериментальной модели воспаленной толстой кишки в условиях перитонита у лабораторных животных – крыс. Осуществляют внутрибрюшное введение 10% каловой взвеси из расчета 1 мл на кг массы тела животного. Выполняют на третьи сутки после введения каловой взвеси срединную лапаротомию с выведением в рану слепой кишки, визуализацию одной из ветвей подвздошно-ободочной артерии с последующим ее пересечением и созданием кровотечения. Осуществляют остановку кровотечения посредством перевязывания ветви подвздошно-ободочной артерии при появлении признаков централизации кровообращения и гиповолемии, выраженных в побледнении слизистых полости рта, языка, носа, исчезновении сосудистого рисунка уха и положительного симптома белого пятна на ухе, послойное ушивание раны с формированием модели воспаленной толстой кишки на третьи сутки после лапаротомии. Способ обеспечивает возможность создания у крыс экспериментальной модели воспаленной толстой кишки в условиях перитонита с характерными воспалительными изменениями и нарушением микроциркуляции в ее стенке за счет создания условий, близких к клиническим реалиям, что позволяет проводить экспериментальные исследования толстокишечного анастомозирования в условиях перитонита близко к клинической практике. 2 з.п. ф-лы, 1 пр., 5 ил.
1. Способ создания экспериментальной модели воспаленной толстой кишки в условиях перитонита у лабораторных животных - крыс, включающий внутрибрюшное введение 10% каловой взвеси из расчета 1 мл на кг массы тела животного; выполнение на третьи сутки после введения каловой взвеси срединной лапаротомии с выведением в рану слепой кишки; визуализацию одной из ветвей подвздошно-ободочной артерии с последующим ее пересечением и созданием кровотечения; остановку кровотечения посредством перевязывания ветви подвздошно-ободочной артерии при появлении признаков централизации кровообращения и гиповолемии, выраженных в побледнении слизистых полости рта, языка, носа, исчезновении сосудистого рисунка уха и положительного симптома белого пятна на ухе; послойное ушивание раны с формированием модели воспаленной толстой кишки на третьи сутки после лапаротомии.
2. Способ по п. 1, характеризующийся тем, что ветвь подвздошно-ободочной артерии перевязывают при достижении объема кровопотери 25-30% от объема циркулирующей крови.
3. Способ по п. 1, характеризующийся тем, что симптом белого пятна на ухе считают положительным при сохранении белого пятна более 2 секунд после надавливания на ухо в течение 1-2 секунд.
| Способ моделирования разлитого гнойного перитонита у крыс линии Wistar | 2016 |
|
RU2634041C1 |
| СПОСОБ МОДЕЛИРОВАНИЯ ОТГРАНИЧЕННОГО ПЕРИТОНИТА У ЛАБОРАТОРНЫХ НЕЛИНЕЙНЫХ МЫШЕЙ | 2014 |
|
RU2567602C1 |
| СПОСОБ МОДЕЛИРОВАНИЯ ОСТРОГО ПЕРИТОНИТА | 2007 |
|
RU2338265C1 |
| Способ моделирования распространенного гнойного перитонита у кроликов | 2018 |
|
RU2688707C1 |
| Способ моделирования местного отграниченного перитонита у крыс | 2018 |
|
RU2714949C2 |
| ЗАТВОР ДЛЯ БУНКЕРА | 1949 |
|
SU79898A1 |
| СПОСОБ И ПРИБОР ДЛЯ ОПРЕДЕЛЕНИЯ КРОЮЩЕЙ СПОСОБНОСТИ КРАСОК | 1925 |
|
SU4593A1 |
Авторы
Даты
2021-01-21—Публикация
2020-02-28—Подача