Изобретение относится к медицине, а именно к хирургии, и может применяться в лечении пациентов с аорто-мезентериальной компрессией двенадцатиперстной кишки.
Аорто-мезентериальная компрессия двенадцатиперстной кишки (синдром Уилки (Wilkie), синдром верхней брыжеечной артерии) является одной из причин возникновения хронического нарушения дуоденальной проходимости. Данное состояние обусловлено сдавлением горизонтальной ветви двенадцатиперстной кишки (ДПК) между брюшной аортой и верхней брыжеечной артерией (ВБА), отходящей от аорты под острым углом [1-4]. Первые упоминания об этом заболевании связывают с именем австрийского профессора Carl Freiherr von Rokitansky, который в 1842 году привел описание случая данного патологического состояния. Затем в 1927 году DP. Wilkie описал опыт лечения 75 пациентов, страдающих этим синдромом [1, 5]. По данным различных авторов, хроническое нарушение дуоденальной проходимости (ХНДП) развивается в 3,0-17,0% случаях аорто-мезентериальной компрессии ДПК, хотя диагностируется это осложнение только в 0,3% наблюдений [1, 3, 6].
В норме угол отхождения ВБА от аорты колеблется от 38 до 60 градусов [7]. Таким образом, в случае отхождения ВБА от аорты под углом менее 28 градусов, правомерно говорить о сосудистой природе ХНДП [5, 8].
Одним из этиологических факторов возникновения аорто-мезентериальной компрессии является недостаток жировой клетчатки в брыжейке и забрюшинном пространстве, которые являются своего рода каркасом для верхних брыжеечных сосудов. Такое состояние чаще всего встречается у лиц с астеническим конституциональным типом. Также одним из частых факторов, приводящих к возникновению аорто-мезентериальной компрессии, является стремительное снижение веса в течение короткого промежутка времени. Помимо вышесказанного, данное состояние может быть вызвано аномальным развитием ВБА, наличием дополнительных сосудов, висцероптозом, выраженным лордозом, слабостью мышц передней брюшной стенки, а также укорочением или высоким отхождением связки Трейтца [3, 5]. Все это может приводить к развитию непроходимости сдавленного участка ДПК с последующим развитием грубых органических изменений. Клинически ХНДП компрессионного генеза проявляется тяжестью и болевым синдромом в эпигастральной области, чувством быстрого насыщения, тошнотой и постоянной рвотой. В связи с этим пациенты зачастую отказываются от приема пищи из-за страха возобновления симптомов, что, в свою очередь, часто приводит к анорексии [2, 9-11].
Для лечения ХНДП при аорто-мезентериальной компрессии ДПК используется комбинированный (консервативный и хирургический) подход. Однако основным компонентом лечения на сегодняшний день является оперативное вмешательство.
В качестве прототипа по наиболее близкой технической сущности нами выбрана операция Альбрехта-Стейвли в модификации Боппе, которая заключается в формировании анастомоза между горизонтальной ветвью ДПК, располагающегося проксимальнее проходящей ВБА, и петлей тощей кишки (Фиг. 1).
Недостатком операции Альбрехта-Стейвли в модификации Боппе, выбранной нами в качестве прототипа, является высокий риск возникновения, так называемого синдрома «порочного круга», который заключается в циркуляции дуоденального содержимого в замкнутой петле, образованной после формирования анастомоза между горизонтальной ветвью ДПК, располагающегося проксимальнее проходящей ВБА, и петлей тощей кишки (Фиг. 2) [12-14].
Задачей изобретения является исключение риска возникновения циркуляции дуоденального содержимого в замкнутой петле, образованной после формирования анастомоза между горизонтальной ветвью ДПК, располагающегося проксимальнее проходящей ВБА, и петлей тощей кишки при хирургическом лечении аорто-мезентериальной компрессии двенадцатиперстной кишки.
Техническим результатом изобретения является возможность создания механического препятствия для циркуляции дуоденального содержимого по замкнутой петле, образованной после формирования анастомоза между горизонтальной ветвью ДПК, располагающегося проксимальнее проходящей ВБА, и петлей тощей кишки, и обеспечения продвижения дуоденального содержимого только в одном - дистальном направлении через вышеуказанный анастомоз.
Технический результат изобретения достигается тем, что
способ хирургического лечения аорто-мезентериальной компрессии двенадцатиперстной кишки заключается в формировании анастомоза между горизонтальной ветвью двенадцатиперстной кишки (ДПК) и петлей тощей кишки, располагающегося проксимальнее проходящей верхней брыжеечной артерии (ВБА), и при формировании вышеуказанного анастомоза выключают петлю тонкой кишки из пассажа пищи путем перекрытия просвета тонкой кишки дистальнее сформированного вышеуказанного анастомоза.
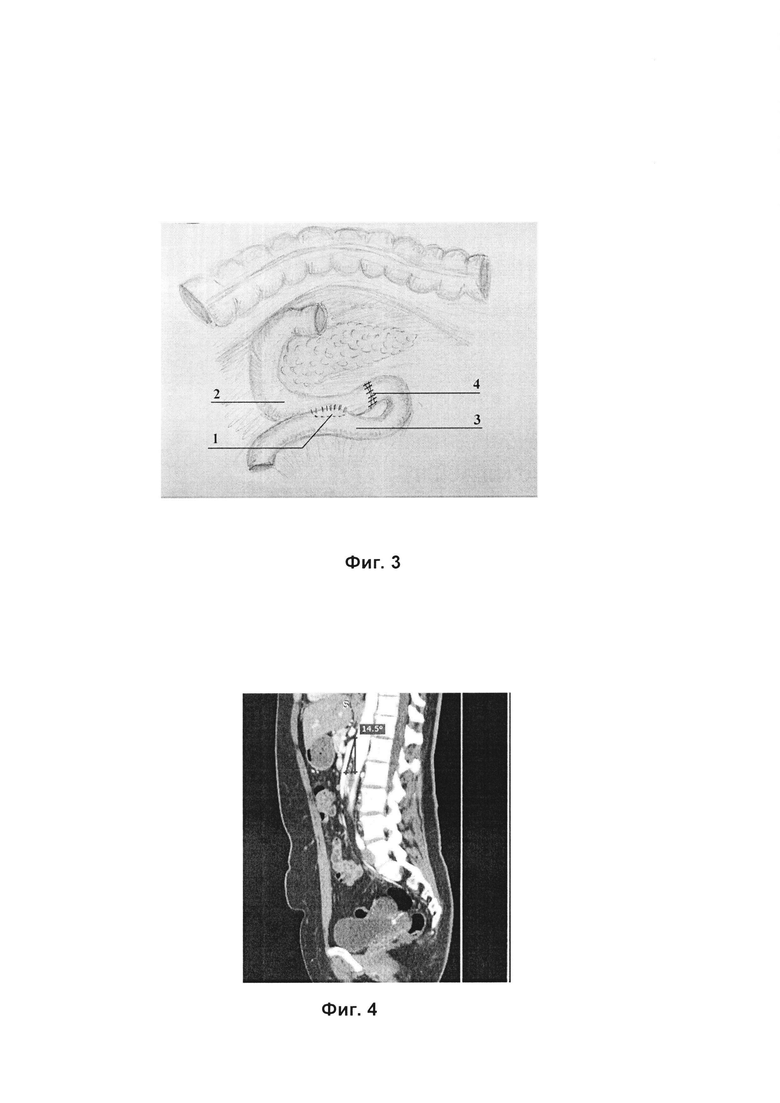
Способ осуществляется следующим образом: Для понимания сущности изобретения приводим Фиг. 3, на которой схематично изображен анастомоз между горизонтальной ветвью ДПК и петлей тощей кишки, располагающийся проксимальнее проходящей ВБА, с выключенной петлей тонкой кишки из пассажа пищи путем перекрытия просвета тонкой кишки дистальнее сформированного вышеуказанного анастомоза, где:
1 - анастомоз между горизонтальной ветвью двенадцатиперстной кишки и петлей тощей кишки;
2 - двенадцатиперстная кишка;
3 - тощая кишка;
4 - участок перекрытия просвета тонкой кишки.
После выполнения оперативного доступа формируют анастомоз (1) между горизонтальной ветвью двенадцатиперстной кишки (2) и петлей тощей кишки (3). Затем в области восходящей ветви двенадцатиперстной кишки выключают петлю тонкой кишки из пассажа пищи путем перекрытия ее просвета (4) с помощью двух рядов швов: первый ряд закрывает просвет кишки, а второй ряд позволяет инвагинировать данный участок кишки. Таким образом, инвагинированный участок кишки создает своего образа клапан, препятствующий продвижению дуоденального содержимого даже в случае реканализации заглушки. При этом важно, чтобы сформированный анастомоз располагался дистальнее большого дуоденального сосочка, в чем можно убедиться с помощью выполнения интраоперационной фиброэзофагогастродуоденоскопии (ФЭГДС). После формирования анастомоза необходимо убедиться в его проходимости. Затем устанавливают назоинтестинальный зонд дистальнее зоны анастомоза - с целью энтерального питания, а также назогастральный зонд - с целью декомпрессии верхних отделов желудочно-кишечного тракта.
Отличительный существенный признак изобретения и причинно-следственная связь между ним и достигаемым результатом:
При формировании анастомоза между горизонтальной ветвью ДПК и петлей тощей кишки, располагающегося проксимальнее проходящей ВБА, выключают петлю тонкой кишки из пассажа пищи путем перекрытия просвета тонкой кишки дистальнее сформированного вышеуказанного анастомоза, что обеспечивает возникновения препятствия для циркуляции дуоденального содержимого по замкнутой петле, в результате чего оно продвигается только в одном - дистальном направлении через дуоденоеюноанастомоз, что исключает риск возникновения циркуляции дуоденального содержимого в замкнутой петле, образованной после формирования анастомоза между горизонтальной ветвью ДПК, располагающегося проксимальнее проходящей ВБА, и петлей тощей кишки при хирургическом лечении аорто-мезентериальной компрессии двенадцатиперстной кишки.
Отличительный существенный признак является новым, в доступной литературе нами не обнаружено сведений, раскрывающих сущность заявляемого способа хирургического лечения аорто-мезентериальной компрессии двенадцатиперстной кишки.
Приводим пример клинического применения изобретения.
Пример 1. Пациентка Ф., 44 лет, поступила в плановом порядке для лечения на кафедру факультетской хирургии им. И.И. Грекова СЗГМУ им. И.И. Мечникова 11.11.2019 г. с жалобами на тупые боли в верхних отделах живота, преимущественно слева, усиливающиеся после приема пищи, тошноту, периодическую рвоту, чувство тяжести в эпигастральной области, общую слабость. Также пациентка отмечает значительную потерю веса за 2,5 года.
Пациентка считает себя больной с января 2016 г., когда на фоне эмоционального потрясения впервые отметила появление тупых болей в животе, возникающих после приема пищи. Отклонения от привычного пищевого поведения отрицает. Первые несколько месяцев боли купировались самостоятельно, в последующем это требовало применение спазмолитических и нестероидных противовоспалительных препаратов. В течение следующих 2,5 лет интенсивность болей не нарастала, пациентка за медицинской помощью не обращалась.
В июне 2018 г. пациентка отметила появление аналогичных болей не только после приема пищи, но и в ночное время. Помимо этого появились тошнота, периодическая рвота после приема пищи. Пациентка наблюдалась у гастроэнтеролога и получала лечение по поводу обострения хронического панкреатита - без видимого положительного эффекта. В декабре 2018 г. отметила прогрессирующее снижение аппетита, отказ от приема пищи, объясняемый страхом появления болей и рвоты. В течение 1,5 месяцев похудела на 14 кг (с 77 до 63 кг при росте 160 см).
В связи с неэффективностью проводимого лечения был продолжен диагностический поиск и 12.03.2019 г. пациентке выполнена КТ-ангиография, по данным которой имеет место синдром «щелкунчика» переднего типа (аорто-мезентериальная компрессия левой почечной вены). 22.04.2019 г. пациентке выполнено клипирование левой яичниковой вены. В послеоперационном периоде пациентка отметила снижение интенсивности болей в животе, однако спустя 1,5-2 месяца боли возобновились и стали более интенсивными.
18.09.2019 г. пациентке выполнена контрольная СКТ-ангиография, по данным которой верхняя брыжеечная артерия длиной 5 м, отходит от аорты под острым углом (14,5 градусов) (Фиг. 4).
Выполнен пересмотр КТ-ангиографии от 12.03.2019 г., по данным которого отмечается ретромезентериальное расположение горизонтальной ветви двенадцатиперстной кишки с признаками супрастенотической дилатации. На расстоянии 42 мм от устья верхней брыжеечной артерии между ней и аортой расположена горизонтальная ветвь двенадцатиперстной кишки, толщина которой на этом уровне не более 4,5 мм, протяженность 32 мм, а расстояние между верхней брыжеечной артерией и стенкой аорты от 3 до 6 мм.
25.10.2019 г. выполнена рентгеноскопия с контрастированием бариевой взвесью с примесью хлеба (т.н. «бариевый мякиш»). Первая попытка эвакуации из привратника в луковицу двенадцатиперстной кишки отмечается спустя 1 минуту 29 секунд от начала приема контраста, при этом отмечается наличие антиперистальтической волны. Вторая попытка эвакуации на 3 минуте 2 секунде, контрастная масса остановилась в нисходящей ветви двенадцатиперстной кишки, спустя еще 16 секунд возникла антиперистальтическая волна с обратным забросом контраста. На 3 минуте 20 секунде и до 3 минуты 35 секунды отмечается быстрое прохождение контрастной массы по всем отделам двенадцатиперстной кишки за связку Трейтца. Диаметр двенадцатиперстной кишки от 1,0 до 1,5 см. Таким образом, общая эвакуация контрастной массы по всей двенадцатиперстной кишке составила 2 минуты 6 секунд (при норме 10-20 секунд).
В клиническом, биохимическом анализах крови, коагулограмме - без клинически значимых сдвигов.
Учитывая данные анамнеза, клинической картины, лабораторно-инструментальных исследований, пациентке был поставлен диагноз: аорто-мезентериальная компрессия двенадцатиперстной кишки, хроническое нарушение дуоденальной проходимости в стадии субкомпенсации.
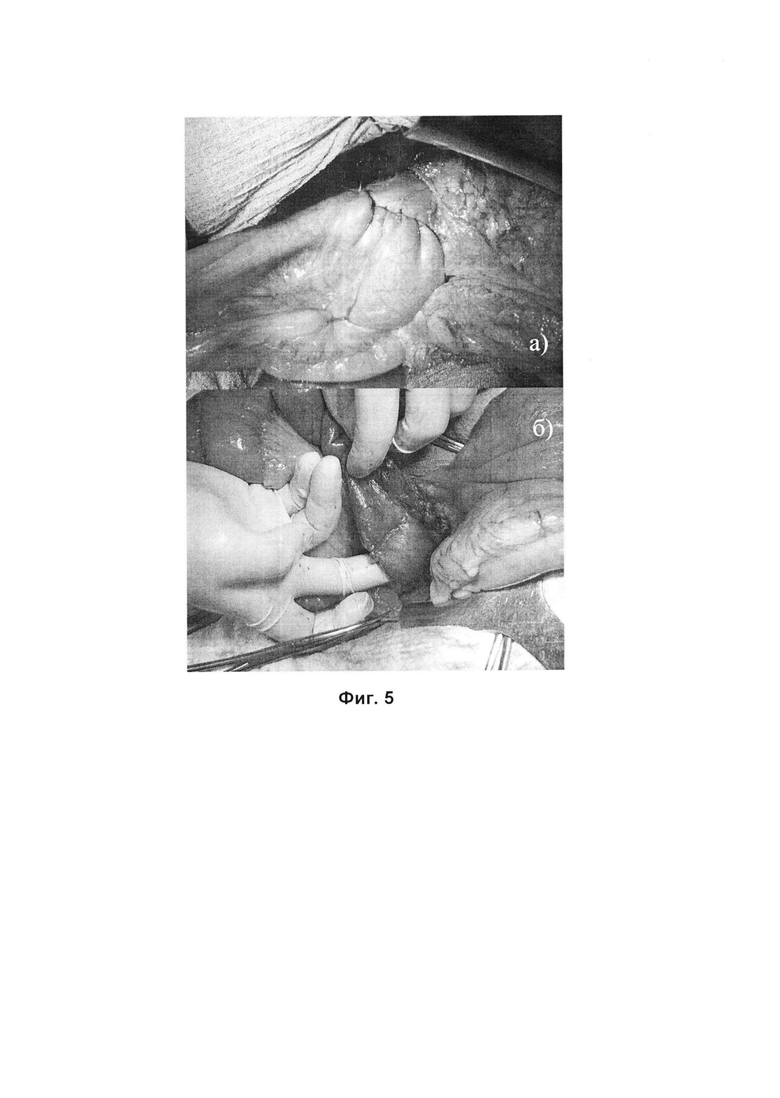
12.11.2019 г. выполнена операция по заявляемому способу. Выписка из протокола операции: «...выполнена срединная лапаротомия. При ревизии двенадцатиперстная кишка не расширена, 1,5-2 см в диаметре. Последняя мобилизована по Кохеру-Клермону. Выполнена операция Стронга. Продолжена мобилизация двенадцатиперстной кишки по Каттелл-Брааш. Визуализирована аорта, отходящая от нее под острым углом верхняя брыжеечная артерия, которая сдавливает двенадцатиперстную кишку в дистальной части горизонтальной ветви. Интраоперационно выполнена ФЭГДС, визуализирован большой дуоденальный сосочек (БДС), расположен в типичном месте. Дистальнее БДС сформирован анастомоз между горизонтальной ветвью ДПК и петлей тощей кишки, располагающийся проксимальнее проходящей верхней брыжеечной артерии (ВБА). С целью предотвращения развития синдрома "порочного круга" в области восходящей части двенадцатиперстной кишки выключена петля тонкой кишки из пассажа пищи путем перекрытия просвета тонкой кишки дистальнее сформированного вышеуказанного анастомоза. На Фиг. 5 представлены интраоперационная картина анастомоза (а) и участок перекрытия просвета тонкой кишки (б).
Послеоперационный период протекал без явных осложнений. В 1-е сутки послеоперационного периода пациентка была переведена в палату из отделения реанимации. В контрольных анализах крови - без клинически значимых сдвигов. На 4-е послеоперационные сутки отмечалось прекращение поступления серозного отделяемого по дренажу - дренаж удален.
На 7-е сутки после операции выполнена контрольная рентгеноскопия с контрастированием, по данным которой дуоденоеюноанастомоз свободно проходим, затеков контраста нет. В тот же день удалены назогастральный и назоинтестинальный зонды, возобновлено энтеральное питание (высокоэнергетические питательные смеси) с постепенным расширением диеты.
Пациентка выписана в удовлетворительном состоянии под наблюдение хирурга, гастроэнтеролога поликлиники по месту жительства на 10-е сутки послеоперационного периода.
По заявляемому способу прооперировано 7 больных с положительным результатом.
Таким образом, заявляемый способ хирургического лечения аорто-мезентериальной компрессии двенадцатиперстной кишки позволил создать механическое препятствие для циркуляции дуоденального содержимого по замкнутой петле, образованной после формирования дуоденоеюноанастомоза при хирургическом лечении аорто-мезентериальной компрессии двенадцатиперстной кишки, и тем самым обеспечить продвижение дуоденального содержимого только в одном - дистальном направлении через дуоденоеюноанастомоз, что исключает риск возникновения циркуляции дуоденального содержимого в замкнутой петле, образованной после формирования дуоденоеюноанастомоза при хирургическом лечении аорто-мезентериальной компрессии двенадцатиперстной кишки.
Литература
1. Welsch Т.,  M.W., Kienle P. Recalling superior mesenteric artery syndrome // Digestive Surgery. - 2007. - P. 149-156. DOI: 10.1159/000102097.
M.W., Kienle P. Recalling superior mesenteric artery syndrome // Digestive Surgery. - 2007. - P. 149-156. DOI: 10.1159/000102097.
2. Кондрашин B.H., Дин P.X. Редкий случай диагностики артериомезентериальной компрессии двенадцатиперстной кишки в эндоскопической практике // Здравоохранение Дальнего Востока. - 2013. - №2. - С.40-41. [Kondrashin VN, Dean RKh. A rare case of the diagnosis of arteriomesenteric compression of the duodenum in endoscopic practice // Healthcare of the Far East. 2013;(2):40-41. (In Russ).]
3. Земляной В.П., Сигуа Б.В., Гуржий Д.В. и др. Особенности диагностики и хирургического лечения артериомезентериальной компрессии двенадцатиперстной кишки // Вестник Национального медико-хирургического Центра им. Н.И. Пирогова. - 2017. - Т. 12, №3, С. 146-147. [Zemlyanoy VP, Sigua BV, Gurzhiy DV et al. Features of the diagnosis and surgical treatment of arterio-mesenteric compression of the duodenum // Bulletin of the National Medical and Surgical Center named after N.I. Pirogov. 2017;12(3):146-147. (In Russ).]
4. Глушков Н.И., Пахмутова Ю.А., Вельский И.И. и др. Диагностическое значение абдоминальной гипертензии при лечении больных с острой кишечной непроходимостью // Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. - 2018. - Т. 10, №1. - С. 33-36. [Glushkov NI, Pakhmutova YA, Belsky II et al. The role of abdominal hypertension in optimizing the treatment of patients with acute intestinal obstruction // Herald of North-Western State Medical University named after I.I. Mechnikov. 2018;10(1):33-36. (In Russ).] DOI: 10.17816/mechnikov201810133-36.
5. Lee Т.Н., Lee J.S., Jo Y. et al. Superior mesenteric artery syndrome: where do we stand today? // Journal of gastrointestinal Surgery. -2012. - Vol. 16, №12. - P. 2203-2211.
6. Zaraket V., Deeb L. Wilke's syndrome or superior mesenteric artery syndrome: fact or fantasy // Case Reports in Gastroenterology. -2015. - Vol. 5, №9. - P. 194-199. DOI: 10.1159/000431307.
7. Ozkurt H., Cenker M.M., Bas N. et al. Measurement of the distance and angle between the aorta and superior mesenteric artery: normal values in different BMI categories // Surgical and Radiologic Anatomy. - 2007. - Vol. 29, №7. - P. 595-599. DOI: 10.1007/S00276-007-0238-9.
8. Arthurs O.J., Mehta U., Set P.A. Nutcracker and SMA syndromes: what is the normal SMA angle in children? // European journal of radiology. - 2012. - Vol. 81, №8. - P. 854-861. DOI: 10.1016/j.ejrad.2013.02.025/
9. Fong J.K., Poh A.C., Tan A.G. et al. Imaging findings and clinical features of abdominal vascular compression syndromes // American Journal of Roentgenolgy. - 2014. - Vol. 203, №1. - P. 29-36.
10. Gebhart T. Superior mesenteric artery syndrome // Gastroenterology Nursing. -2015. - Vol. 38, №3. - P. 189-193. DOI: 10.1097/SGA.0000000000000107/
11. Репин B.H., Репин M.B., Ефимов H.C. Артериомезентериальная компрессия двенадцатиперстной кишки // Пермь: Медицина, 2009. - 232 с. [Repin VN, Repin MV, Efimov NS. Arteriomesenteric compression of the duodenum // Perm': Medicine. 2009;232. (In Russ).]
12. Тимербулатов Ш.В., Тимербулатов B.M., Абдуллин PC. и др. Артериомезентериальная дуоденальная компрессия // Медицинский вестник Башкортостана. - 2017. - Т. 12, №4 (70). - С. 126-132. [Timerbulatov ShV, Timerbulatov VM, Abdullin RS et al. Arteriomesenteric duodenal compression // Medical Bulletin of Bashkortostan. 2017; 12(4): 126-132. (In Russ).]
13. Полянцев А.А., Бебуришвили А.Г. Дуоденогастральный рефлюкс и рефлюкс-гастрит при хронической дуоденальной непроходимости (клиника, диагностика и хирургической лечение) // Вестник Волгоградской медицинской академии. -1995. - Т. 51, №1. - С. 132-135. [Polyantsev АА, Beburishvili AG. Duodenogastric reflux and reflux gastritis in patients with chronic duodenal obstruction (clinic, diagnosis and surgical treatment) // Bulletin of the Volgograd Medical Academy. 1995;51(1): 132-135. (In Russ).]
14. Реут А.А., Маркелов О.А., Щербатых А.В. и др. Артериомезентериальная компрессия (сообщение 1) // Сибирский медицинский журнал. - 1998. - Т. 13, №2. - С. 4-8. [Reut АА, Markelov OA, Shcherbatykh AV et al. Arterio-mesenteric compression (message 1) // Siberian Medical Journal. 1998;13(2):4-8. (In Russ).].
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ реконструкции желудочно-кишечного тракта при хронической артериомезентериальной компрессии двенадцатиперстной кишки | 2015 |
|
RU2607512C1 |
| ХИРУРГИЧЕСКИЙ СПОСОБ НОРМАЛИЗАЦИИ ПАССАЖА ПО ЖЕЛУДОЧНО-КИШЕЧНОМУ ТРАКТУ | 2001 |
|
RU2229847C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТИ | 1999 |
|
RU2176483C2 |
| СПОСОБЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТИ (ВАРИАНТЫ) | 2004 |
|
RU2302823C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АРТЕРИОМЕЗЕНТЕРИАЛЬНОЙ НЕПРОХОДИМОСТИ 12-ПЕРСТНОЙ КИШКИ У БОЛЬНЫХ С КИФОСКОЛИОТИЧЕСКИМИ ДЕФОРМАЦИЯМИ ПОЗВОНОЧНИКА | 2003 |
|
RU2265406C2 |
| СПОСОБЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТИ (ВАРИАНТЫ) | 2004 |
|
RU2264179C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ОПУХОЛЕВЫМ ПОРАЖЕНИЕМ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ БЕЗ ВОВЛЕЧЕНИЯ ФАТЕРОВА СОСОЧКА И ПЕРИПАПИЛЛЯРНОЙ ОБЛАСТИ | 2022 |
|
RU2779945C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ НЕПРОХОДИМОСТИ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2001 |
|
RU2212849C2 |
| Способ хирургического лечения хронического панкреатита, осложненного дуоденальной непроходимостью | 2024 |
|
RU2835587C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ С ОПУХОЛЕВЫМ ПОРАЖЕНИЕМ ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ | 2019 |
|
RU2716342C1 |

Изобретение относится к медицине, а именно к хирургии. Формируют анастомоз между горизонтальной ветвью двенадцатиперстной кишки (ДПК) и петлей тощей кишки, располагающийся проксимальнее проходящей верхней брыжеечной артерии (ВБА). Выключают петлю тонкой кишки из пассажа пищи путем перекрытия просвета тонкой кишки дистальнее сформированного вышеуказанного анастомоза. Способ позволяет создать механическое препятствие для циркуляции дуоденального содержимого по замкнутой петле, образованной после формирования анастомоза между горизонтальной ветвью ДПК, располагающегося проксимальнее проходящей ВБА, и петлей тощей кишки, и обеспечивает продвижение дуоденального содержимого только в одном - дистальном направлении. 1 пр., 5 ил.
Способ хирургического лечения аорто-мезентериальной компрессии двенадцатиперстной кишки, заключающийся в формировании анастомоза между горизонтальной ветвью двенадцатиперстной кишки (ДПК) и петлей тощей кишки, располагающегося проксимальнее проходящей верхней брыжеечной артерии (ВБА), отличающийся тем, что при формировании анастомоза между горизонтальной ветвью ДПК и петлей тощей кишки, располагающегося проксимальнее проходящей ВБА, выключают петлю тонкой кишки из пассажа пищи путем перекрытия просвета тонкой кишки дистальнее сформированного вышеуказанного анастомоза.
| ЗЕМЛЯНОЙ В.П | |||
| и др | |||
| Особенности диагностики и хирургического лечения аорто-мезентериальной компрессии двенадцатиперстной кишки, Вестник Национального медико-хирургического Центра им | |||
| Н.И | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
| Способ гальванического снятия позолоты с серебряных изделий без заметного изменения их формы | 1923 |
|
SU12A1 |
| СПОСОБЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ХРОНИЧЕСКОЙ ДУОДЕНАЛЬНОЙ НЕПРОХОДИМОСТИ (ВАРИАНТЫ) | 2004 |
|
RU2302823C2 |
| Шариковый подшипник | 1924 |
|
SU832A1 |
| Буровой станок для ударного бурения скважин | 1928 |
|
SU11690A1 |
| БАТРАШОВ В.А | |||
| Хирургическое лечение пациента с | |||
Авторы
Даты
2021-03-30—Публикация
2020-06-25—Подача