Изобретение относится к области медицины, а именно урологии-андрологии детского возраста, и может быть использовано для лечения детей с единичными небольшими конкрементами почек.
Частота встречаемости мочекаменной болезни (МКБ) у детей растет с каждым годом. Задача лечения МКБ у детей является весьма актуальной в урологии, так как начало заболевания в детском возрасте быстро приводит к развитию осложнений мочекаменной болезни. Среди урологических заболеваний у пациентов детского возраста МКБ составляет 15-21%. В лечении нефролитиаза у детей объем открытых оперативных вмешательств в последние годы сократился в связи с применением современных технологий. Внедрение новых малоинвазивных методов оперативного лечения позволило расширить и улучшить лечение детей с уролитиазом. Тем не менее в повседневной практике детского уролога проблема МКБ стоит остро. Перкутанная нефролитотрипсия (далее - ПНЛ) при лечении крупных и коралловидных конкрементов у детей активно развивается в течение десяти последних лет в нашем центре, это метод эндоскопического лечения позволяет удалять до 78% конкремента у детей. К преимуществам метода относятся малоинвазивность и эффективность. В России метод эндоскопического лечения мочекаменной болезни у детей проводится только в единичных центрах, отсутствуют публикации, авторы располагают единичными наблюдениями.
Особую важность обретает вопрос совершенствования техники выполнения ПНЛ, включающий в себя снижение сроков пребывания в стационаре, рисков развития осложнений и улучшение качества жизни детей в раннем послеоперационном периоде (Mehmet M. U., Ahmet A. S., Mansur D.U., Onur D., Mehmet N. B., Namık K. H., Necmettin P., Murat A. STPEDISET: A Novel Innovation for Percutaneous Nephrolithotomy in Children. Journal of Pediatric Surgery 2016; 51(2):336-340). При выполнении ПНЛ ребенку по стандартной методике установка нефростомического дренажа была общепринятым завершающим этапом оперативного вмешательства. Наличие нефростомы позволяло осуществить контроль за почкой в раннем послеоперационном периоде, а также, обеспечивало хорошую дренажную и гемостатическую функцию, позволяло выполнять уретеропиелографию с контрастированием и при необходимости осуществление повторного доступа в полостную систему почки пациента детского возраста.
Вместе с тем наличие нефростомического дренажа влекло за собой и ряд негативных последствий, таких как дискомфорт и болевой симптом у ребенка в первую очередь, увеличение сроков пребывания в стационаре, возможная экстравазация мочи. В связи с вышеуказанным появилась тенденция к совершенствованию форм и конфигураций нефростомических дренажей, а также возник вопрос целесообразности в ряде случаев дренирования чрескожного хода.
Далее в практике детского уролога началась активно внедряться так называемая «бездренажная» (tubeless) методика перкутанной нефролитотрипсии у детей. Данная методика сопровождалась установкой внутренних либо наружных мочеточниковых стентов при завершении ПНЛ, как альтернатива дренирования чашечно-лоханочной системы (ЧЛС) нефростомой (Сагалевич А.И., Возианов С.А., Джуран Б.В., Когут В.В., Гайсенюк Ф.З., Мариниченко М.В.: Бездренажная перкутанная нефролитотрипсия - новое направление в эндохирургии нефролитиаза// Урология. 2016. Т. 20. №3 (78). С. 26-30). Развитию «бездренажной» методики ПНЛ у пациентов детского возраста также способствовало уменьшение диаметра эндоскопического оборудования (Dede, Heshmatollah S., Bushra Z., Mohammad A. R., Masoumeh H. Ultra-Mini-Percutaneous Nephrolithotomy for the Treatment in Children Younger Than 8 Years Old. Urol J. 2020; 17(2):139-142).
О выполнении «бездренажной» ПНЛ у 23 детей сообщил Aghamir et al. в 2012 году (Aghamir S.M., Salavati A., Aloosh M. Feasibility of totally tubeless percutaneous nephrolithotomy under the age of 14 years: a randomized clinical trial. J Endourol 2012;26:621-4). Первое рандомизированное клиническое исследование с применением «бездренажной» методики было проведено Song et al. и опубликовано в 2015г. (Song G, Guo X., Niu G., Wang Y. Advantages of tubeless mini-percutaneous nephrolithotomy in the treatment of preschool children under 3 years old. Journal of Pediatric S. 50 (2015) 655-658). В данное исследование вошли результаты лечения 70 детей. Сравнивались две группы больных: пациенты детского возраста, подвергнутые бездренажной методике ПНЛ и группа детей, эндоскопическое вмешательство у которых завершалось дренированием ЧЛС посредством установки баллонной нефростомы 12 Ch. Параметрами включения являлись: отсутствие интенсивного кровотечения из нефростомического доступа и/или повреждения ЧЛС, полное избавление ребенка от клинически значимых резидуальных фрагментов (более 3 мм), осуществление операции из одного доступа. Автор отмечает преимущества данной методики, такие как: уменьшение интенсивности болевого симптома и степени экстравазации мочи из нефростомического доступа в раннем послеоперационном периоде, сокращение сроков пребывания детей в клинике, а также уменьшение потребности в анальгетиках, в том числе и наркотических.
Однако при использовании «бездренажной» методики наиболее грозным осложнением является развитие интенсивного неконтролируемого кровотечения в раннем послеоперационном периоде из нефростомического тракта, учитывая вышесказанное, важным аспектом проводимой в этом направлении работы стало изучение технологии закрытия чрескожного хода с использованием различных гемостатических агентов: фибриновых гелей и гемостатических желатиновых матриксов.
Гемостатические фибриновые гели, используемые в настоящее время, имеют жидкую субстанцию и обладают всеми необходимыми компонентами (тромбин и фибриноген) для тромбообразования при контакте с раневой поверхностью.
Прототипом является способ «бездренажной» перкутанной нефролитотрипсии (ПНЛ) без заполнения нефростомического хода гемостатическими компонентами (Song G, Guo X., Niu G., Wang Y. Advantages of tubeless mini-percutaneous nephrolithotomy in the treatment of preschool children under 3 years old. Journal of Pediatric S. 50 (2015) 655-658).
Однако при использовании данной методики риск возникновения кровотечения по нефростомическому свищу выше, ввиду отсутствия гемостатического компонента заполняющего послеоперционный нефростомический тракт, что, в свою очередь, может потребовать усиления консервативной терапии (гемостатики и анальгетики), дополнительного этапа оперативного лечения (дренирование чашечно-лоханочной системы путем нефростомии) и увеличения сроков пребывания ребенка в стационаре.
В данный момент эффективность применения гемостатических материалов при «бездренажной» методике выполнения ПНЛ у пациентов детского возраста находится на этапе активного изучения.
Техническим результатом является создание высокоэффективного способа малоинвазивного эндоскопического лечения конкрементов почек у детей по бездренажной методике с применением гемостатического матрикса с минимальным риском развития геморрагических осложнений.
Указанный технический результат при осуществлении изобретения достигается за счет того, что так же, как и в известном способе, выполняют бездренажную нефролитотрипсию без установки нефростомического дренажа, почку ретроградно дренируют внутренним стентом или наружным мочеточниковым интубатором и при отсутствии интенсивного кровотечения рану ушивают наглухо.
Особенность заявляемого способа заключается в том, что после удаления небольших, менее 1,5 см камней почки посредством перкутанной литотрипсии, литоэкстракции под эндоскопическим и рентгеноскопическим контролем, в конце операции выполняют нефроскопический осмотр доступа на предмет наличия и степени интенсивности кровотечения по нефроскопу, в полостную систему почки и мочеточник под визуальным и ренгеноскопическим контролем проводят жесткую струну-проводник длиной 75 см с мягким кончиком длиной 3 см, причем страховая струна локализуется в доступе во время всего вмешательства, по жесткой струне в лоханку почки проводят гемостатический аппликатор и ориентируясь на ретроградную уретеропиелографию, выполняют установку аппликатора на 3 мм поверхностнее чашечно-лоханочной системы по нефростомическому доступу, затем шприц с гемостатическим матриксом с тромбином Surgiflo™ 2000 МЕ соединяют с аппликатором и производят плавное, постепенное введение препарата с одновременным извлечением аппликатора по доступу, нефростомический канал полностью заполняют гемостатическим матриксом до уровня подкожно-жировой клетчатки, не контактируя с краем раны, последнюю ушивают отдельными швами, после чего осуществляют рентгеноскопический контроль, путем выполнения ретроградной уретеропиелографии на предмет отсутствия затеков контрастного препарата и в случае отсутствия кровотечения страховую струну удаляют и накладывают асептическую повязку.
Изобретение поясняется подробным описанием, лабораторными исследованиями, таблицей, клиническими примерами и иллюстрациями, на которых изображено:
Фиг. 1 - Позиционирование аппликатора в перкутанный тракт по струне-проводнику для его последующего заполнения гемостатическим матриксом.
Фиг.2 - Схема: установка тубуса в чашечно-лоханочную систему.
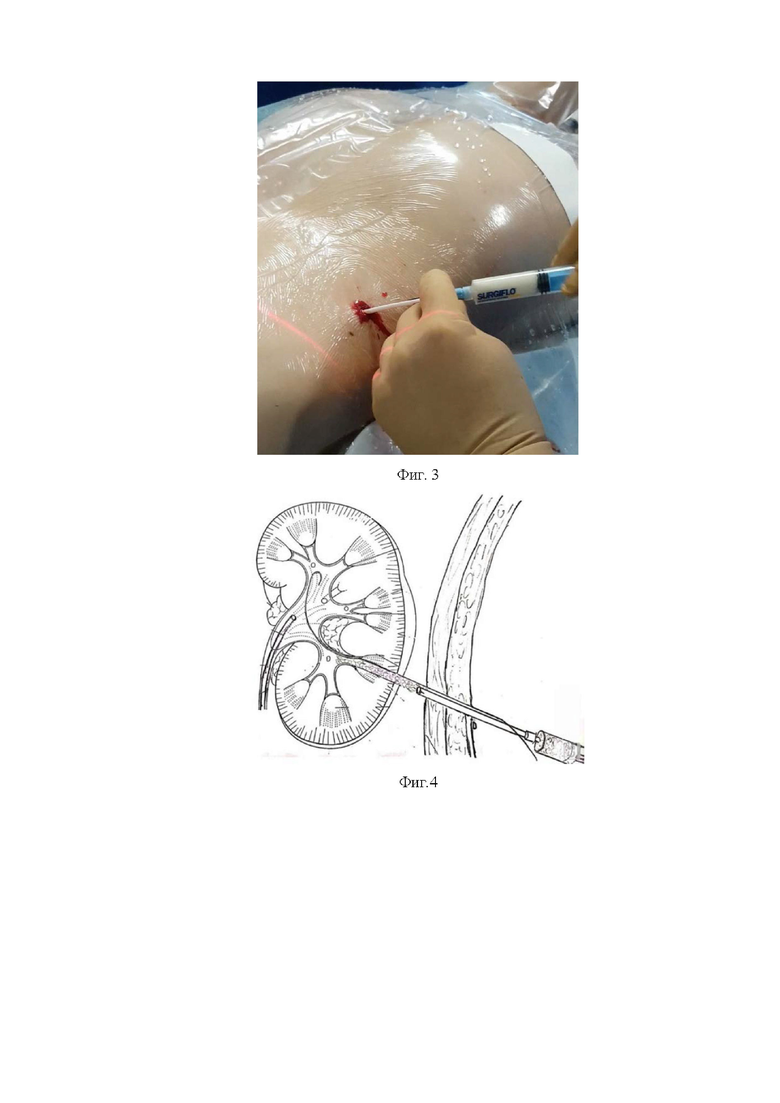
Фиг. 3 - Введение гемостатического матрикса в перкутанный канал.
Фиг.4 - Схема введение гемостатического матрикса в перкутанный канал.
Фиг. 5 - Рентгеноскопическая картина этапа введения гемостатического матрикса по апликатору.
Фиг. 6 - Наружный вид раны спустя 5 минут наблюдения после введения в перкутанный тракт гемостатического матрикса.
Способ осуществляют следующим образом.
Операцию детям выполняют под эндотрахеальным наркозом и состоит из 5 этапов: цистоскопия, ретроградная катетеризации почки, формирование доступа в чашечно-лоханочную систему, литотрипсия и литоэкстракция, установка нефростомического дренажа.
Ребенка укладывают в положение на спине на рентгенпозитивный операционный стол. Рентгеновская С-дугу устанавливают таким образом, чтобы визуализировать области верхних мочевых путей. Цистоскопом 12 Шр осуществляют осмотр мочевого пузыря, определяют локализацию устьев мочеточников. Далее осуществляют катетеризацию мочеточника до уровня лоханки катетером размером под рентгеноскопическим контролем. Оптимальным является использование мочеточниковых катетеров размером 4, - 4,7 Ch и лишь у подростков возможно использование «взрослых» катетеров размером 6 Ch. Локализация мочеточникового катетера в чашечно-лоханочной системе подтверждается путем выполнения ретроградной уретропиелографии с введением по его просвету 5-7 мл 76% раствора натрия амидотризоата. При необходимости выполняют коррекцию положения мочеточникового катетера с проведением через его просвет гидрофильной струны-проводника 0.035 дюйма длиной 135 см. Цистоскоп удаляют. Рентгеновскую С-дугу локализуют таким образом, чтобы обеспечить в режиме рентгеноскопии визуализацию области оперируемой почки. Затем, после обработки операционного поля антисептиком в пределах границ: X ребро-гребень подвздошной кости - поперечные отростки поясничных позвонков - ипсилатеральный фланг живота, осуществляют укрытие поясничной области герметичной стерильной прозрачной самоклеящейся пленкой, изолирующей область вмешательства и обеспечивающей сбор и отведение ирригационной жидкости. Этап формирования доступа начинают с пункции чашечно-лоханочной системы под комбинированным ультразвуковым и рентгеноскопическим наведением. Предварительного ЧЛС наполняют по мочеточниковому катетеру рентгенконтрастным 76%-ным раствором натрия амидотризоата. Пункцию осуществляют одноразовой двухкомпонентной пункционной иглой 0.018 дюйма, имеющей специальный эхоотражающий дизайн дистальной части. Доступ формируют таким образом, чтобы обеспечить максимальную вероятность удаления большего объема конкремента, осуществить возможность зоны лоханочно-мочеточникового сегмента и создать оптимально-безопасные условия для проведения операции. Локализацию и направление доступа осуществляют на основании данных обследования на догоспитальном (обзорная и экскреторная урограммы УЗИ почек) и интраоперационном этапе. Наиболее распространенным является доступ через чашечки нижнего сегмента. Под ультразвуковым контролем определяют направление, проходящее преимущественно через аваскулярную зону Бредля под углом около 300 градусов к фронтальной плоскости почки. Формируют наименее травматичную линию доступа, проходящую через вершину форникса и шейку чашечки в лоханку. С целью облегчения ультразвуковой визуализации указанных структур и выполнения пункции производят дополнительную гидродистензию чашечно-лоханочной системы почки рентгенконрастным раствором ретроградно по мочеточниковому катетеру. Осуществляют доступ через верхнюю группу чашечек ниже XI ребра. Затем осуществляют рентгеноскопический контроль стояния иглы и ее коррекция при необходимости. Мандрен извлекают и осуществляют наблюдение за характером отделяемого по просвету иглы. При появлении капель мочи выполняют антеградную пиелографию для уточнения положения иглы. После убеждения в том, что игла находится в чашечно-лоханочной системе, по ее просвету проводят жесткую струну-проводник с тефлоновым покрытием длиной 90 см, 0.032 с прямым либо J-образным мягким кончиком длиной 3 см таким образом, чтобы достичь верхней трети мочеточника или осуществить другое стабильное расположение. В месте пункции над иглой выполняют разрез кожи протяженностью 0,7-1 см на глубину 0,3-0,5 см. После извлечения иглы по струне-проводнику в полостную систему почки проводят двухкомпонентный дилататор для установки страховой струны. В ее качестве может выступать любая струна обычной жесткости с мягким кончиком длиной 135 см (для обеспечения возможности формирования повторного доступа в чашечно-лоханочную систему почки при случайной потере основного). Расширения формируемого хода выполняют путем последовательного проведения по основной («рабочей») струне, армированной направителя, телескопических бужей Алкина до полости пунктированной почечной чашечки и завершают установкой поверх последнего бужа тубуса нефроскопа необходимого размера (при стандартной методике 24 Ch). Затем бужи с направителем удаляют, а по просвету тубуса проводят нефроскоп. Включают ирригацию физиологическим раствором и осуществляют эндоскопический осмотр доступа чашечно-лоханочной системы и ориентацию под рентгеноскопическим контролем. Далее в чашечно-лоханочную систему почки к конкременту проводят зонд контактного литотриптера (лазерный, пневматический или ультразвуковой). При использовании ультразвуковой контактной литотрипсии производят дезинтеграцию камня с аспирацией его мелких фрагментов по просвету зонда (лапаксия). В случае использования пневматического или лазерного литотрипторов осуществляют фрагментацию конкрементов до размера тубуса и отмывания последних используют эффект Бернулли. Также для извлечения фрагментов конкремента используют экстракторы. Затем после извлечения конкремента выполняют нефроскопический осмотр чашечно-лоханочной системы и рентгеноскопический контроль почки на предмет наличия резидуальных фрагментов.
При выполнении мини-перкутанной нефролитотрипсии используют нефроскоп с размером рабочего канала 6,7 Ch и наружным тубусом 15 и 16 Ch, в случае с применением ультрамини-ПНЛ применяют нефроскоп с рабочим каналом 6 Ch и тубусом 12 Ch. Дилатацию нефростомического доступа осуществляют коническим бужом, соответствующим внутреннему диаметру тубуса, буж продвигают по жесткой струне-проводнику в чашечно-лоханочную систему до лоханки почки. Контроль локализации осуществляют под рентгеноскопическим контролем с помощью заполнения контрастным веществом собирательной системы почки ретроградно по мочеточниковому катетеру. После осуществления установки в правильном положении бужа по нему проводят наружный тубус. Затем, после извлечения бужа, в чашечно-лоханочную систему проводят мининефроскоп. Производят визуализацию собирательной системы почки ребенка и осуществляют подведение литотриптера к конкременту. Проведение инструментов (литотриптеров, щипцов, корзин-экстрактеров) по небольшому рабочему каналу, уменьшает отток жидкости по тубусу и снижает качество визуализации.
Для выполнения этапа дезинтеграции конкремента используются три способа контактной литотрипсии. В зависимости от плотности и объема конкремента применяют: гольмиевый лазерный, пневматический и ультразвуковой литотриптер.
Вмешательство завершают эндоскопическим осмотром чашечно-лоханочной системы и рентгеноскопическим контролем на предмет полного удаления фрагментов конкремента. По рабочему каналу в полость собирательной системы устанавливают струну-проводник.
В конце операции выполняют нефроскопический осмотр доступа на предмет наличия и степени интенсивности кровотечения. По нефроскопу в полостную систему почки и мочеточник под визуальным и рентгеноскопическим контролем проводят жесткую струну-проводник длиной 75 см с мягким кончиком длиной 3 см. Причем страховая струна локализуется в доступе во время всего вмешательства. По жесткой струне в лоханку почки проводят гемостатический аппликатор (Фиг. 1 и 2). Ориентируясь на ретроградную уретеропиелографию, выполняют установку аппликатора на 3 мм поверхностнее чашечно-лоханочной системы по нефростомическому доступу. Затем шприц с гемостатическим матриксом SurgifloTM с тромбином 2000 МЕ (производитель «Ферросан Медикал Девайсез А/С», Дания, регистрационное удостоверение № ФСЗ 2012/12021 от 10.04.2017) соединяют с аппликатором и производят плавное, постепенное введение препарата с одновременным извлечением аппликатора по доступу (Фиг. 3 и 4). В результате осуществляют полное заполнение гемостатическим матриксом нефростомического канала. Нефростомический канал заполняют матриксом до уровня подкожно-жировой клетчатки, на контактируя с краем раны, последнюю ушивают отдельными швами. Затем осуществляют рентгеноскопичексий контроль путем выполнения ретроградной уретеропиелографии, на предмет отсутствия затеков контрастного препарата. Также возможно добавление 2 мл контрастного вещества в матрикс для визуализации последнего при рентгеноскопическом контроле (Фиг. 5). Выполняют наблюдение за ушитой раной в течение 5-7 минут с целью эпизода выраженного кровотечения (Фиг. 5). Страховая струна находится в чашечно-лоханочной системе ребенка на период наблюдения явлений возможного кровотечения.
В случае отсутствия кровотечения страховую струну удаляют, на рану накладывают асептическую повязку.
При возникновении кровотечения по нефростомического каналу или выраженной гематурии по мочеточниковому катетеру-стенту показано выполнение дренирования почки, путем установки нефростомы с раздувным баллоном. По страховой струне-проводнику нефростомический дренаж проводят в собирательную систему почки, баллон раздувают до 2-3 мл и осуществляют поджатие области доступа со стороны ЧЛС ребенка.
Отсутствуют выраженные интраоперационные кровотечения и инфекции мочевых путей. Полное избавление пациента от конкремента из единственного доступа проводилось без установки наружного нефростомического дренажа.
Клинические испытания проведены в отделе детской урологии НИИ урологии и интервенционной радиологии - филиала НМИЦ радиологии.
Предложенным способом оперировано 38 детей (27 мальчиков и 11 девочек) в возрасте от 1 до 17 лет (средний возраст - 5, 7 лет). Средний размер конкремента 25,5 мм (20-52 мм).
Эффективность лечения оценивались по следующим критериям: кровопотеря, интенсивность подтекания мочи из перкутанного доступа (длительность, визуально-аналоговый критерий) и степень экстравазации в паранефральную клетчатку по данным УЗИ почек.
Длительность операции в среднем составила 45,3 минуты. Время пребывания в стационаре составило в среднем 3,5 суток.
Длительность гематурии отмечалась в среднем в течение 19,4 часов. Перфорации чашечно-лоханочной системы не отмечено.
Клинический пример 1.
Девочка Н., 6 лет, поступила в клинику 26.01.2017 г. с диагнозом: Мочекаменная болезнь. Камень правой почки. Хронический пиелонефрит. По данным обзорной и экскреторной урограмм размеры камня составили 20×14×11 мм. Дефицит секреции справа по данным динамической нефросцинтиграфии 23%. В посеве мочи роста микрофлоры не выявлено. 28.01.2017 г. проведена операция по предложенному способу, под интубационным наркозом в положении больной на животе.
Оперативное вмешательство началось с цистоскопии и установки наружного мочеточникового стента 5 Ch в правую почку. Далее выполнено полного заполнения чашечно-лоханочной системы контрастным веществом. Под ультразвуковым и рентгеновским контролем произвели пункцию чашечки нижней группы. По игле провели сверхжесткую струну-проводник в лоханку. В месте пункции над иглой выполнен разрез кожи протяженностью 1 см на глубину 0,5 см. Установили двухкомпонентный дилататор по струне основного доступа и по его просвету провели страховую струну в верхнюю группу чашечек. Бужирование хода осуществлялось до чашечки по сверхжесткой струне-проводнику телескопическими бужами по Alkin до 16 Ch с проведением на конечном этапе наружного тубуса нефроскопа. Этап литотрипсии осуществлялся с помощью гольмиевого лазерного литотриптера в режиме «Litho» по нефроскопу Karl Storz, энергия волны 1000 мДж с частотой 8 Гц. Эвакуация фрагментов осуществлялась посредством применения эффекта Бернулли, либо литоэкстрактором. При выполнении рентгеноскопического контроля резидуальные конкременты не выявлены. Путем эндоскопического контроля признаков значимого кровотечения не выявлено. Выполнена замена наружного стена на внутренний стент 20/4,7 по струне проводнику. По тубусу нефроскопа проведена сверхжесткая струна в лоханку, по которой после его извлечения установлена канюля для введения гемостатического матрикса (Фиг. 1 и 2). Канюлю расположили в области паренхимы. Оперативное вмешательство завершили введением предварительно приготовленного гемостатического матрикса SurgifloTM с тромбином 2000 МЕ в просвет нефроскопического канала (Фиг. 1 и 2). С целью контроля, выполнена ретроградная уретеропиелография, исключившая экстравазацию контрастного вещества (Фиг. 5). Кровотечения не определяется. Разрез кожи ушит отдельным узловым викриловым швом 3-0 (Фиг. 6). Страховая струна извлечена. На область операции наложена асептическая повязка. Продолжительность операции составила 38 минут. Время рентгеноскопии 81 секунд. Интраоперационная кровопотеря оценена в 75 мл.
Ранний послеоперационный период протекал без осложнений. Уретральный катетер удален на 1 сутки. Гипертермия не наблюдалась. В качестве контрольного обследования выполнены обзорная урография и ультразвуковое исследование, не выявившие наличие теней резидуальных конкрементов. Изменение концентрации гемоглобина крови в течение суток после операции составило 12 г/л (с 129 г/л до 117 г/л). Пациентка выписана из стационара на 3 сутки после операции. При контрольном обследовании через 11 месяцев - резидуальных конкрементов не выявлено. Результат операции расценен как хороший.
Клинический пример 2.
Девочка Е., 4 года, поступила в клинику 14.04.2017 г. с диагнозом: Мочекаменная болезнь. Камень нижней группы чашечек левой почки. По данным обзорной и экскреторной урограмм размеры камня составили 15×13×9 мм. Дефицит секреции слева по данным динамической нефросцинтиграфии 11%. В посеве мочи роста микрофлоры не выявлено. 16.04.2017 г. проведена операция по предложенному способу, под интубационным наркозом в положении пациента на животе.
Перкутанная нефролитотрипсия выполнялась по стандартной методике. Началось с цистоскопии и установки наружного мочеточникового стента 4,7 Ch в левую почку. Далее выполнено полного заполнения чашечно-лоханочной системы контрастным веществом. Под ультразвуковым и рентгеновским контролем произвели пункцию чашечки нижней группы. По игле провели сверхжесткую струну-проводник в лоханку. В месте пункции над иглой выполнен разрез кожи протяженностью 0,7 см на глубину 0,3 см. Установили двухкомпонентный дилататор по струне основного доступа и по его просвету провели страховую струну в верхнюю группу чашечек. Бужирование хода осуществлялось до чашечки по сверхжесткой струне-проводнику телескопическими бужами по Alkin до 16 Ch с проведением на конечном этапе наружного тубуса нефроскопа. Этап литотрипсии осуществлялся с помощью гольмиевого лазерного литотриптера в режиме «Litho» по нефроскопу Karl Storz, энергия волны 800 мДж с частотой 8 Гц. Эвакуация фрагментов осуществлялась посредством применения эффекта Бернули. При выполнении рентгеноскопического контроля резидуальные конкременты не выявлены. Путем эндоскопического контроля признаков значимого кровотечения не выявлено. Выполнена замена наружного стена на внутренний стент 20/4,7 по струне проводнику. По тубусу нефроскопа проведена сверхжесткая струна в лоханку, по которой после его извлечения установлена канюля для введения гемостатического матрикса (Фиг. 1 и 2). Канюлю расположили в области паренхимы. Оперативное вмешательство завершили введением предварительно приготовленного гемостатического матрикса SurgifloTM с тромбином 2000 МЕ в просвет нефроскопического канала (Фиг. 3 и 4). С целью контроля выполнена ретроградная уретеропиелография, исключившая экстравазацию контрастного вещества (Фиг. 5). Кровотечение не определяется. Разрез кожи ушит отдельным узловым викриловым швом 3-0 (Фиг. 5). Страховая струна извлечена. На область операции наложена асептическая повязка. Продолжительность операции составила 35 минут. Время рентгеноскопии 95 секунд. Интраоперационная кровопотеря оценена в 50 мл.
Ранний послеоперационный период протекал без осложнений. Уретральный катетер удален на 1 сутки. Гипертермия не наблюдалась. В качестве контрольного обследования выполнены обзорная урография и ультразвуковое исследование, не выявившие наличие теней резидуальных конкрементов. Изменение концентрации гемоглобина крови в течение суток после операции составило 15 г/л (с 131 г/л до 116 г/л). Пациентка выписана из стационара на 3 сутки после операции. При контрольном обследовании пациента через 10 месяце резидуальных конкрементов не выявлено. Результат операции расценен как хороший.
Применение изобретения позволяет получить следующий клинический результат.
Использование «бездренажной» техники выполнения перкутанной нефролитотрипсии у детей позволяет снизить болевой симптом у ребенка в раннем послеоперационном периоде, что, в свою очередь, уменьшает потребность в использовании анальгетиков, снижает время пребывания ребенка в клинике, способствуя ускорению реабилитации пациентов детского возраста и снижению экономических затрат стационара.
Применение гемостатического матрикса при «бездренажной» методике выполнения перкутанной нефролитотрипсии у детей является значимой мерой профилактики интенсивного кровотечения по нефростомическому тракту в раннем послеоперационном периоде. Введение гемостатических агентов является дополнительным фактором, способствующим герметизации перкутанного доступа и снижающим вероятность экстравазации в паранефральное пространство.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ХИРУРГИЧЕСКОГО БЕЗДРЕНАЖНОГО МАЛОИНВАЗИВНОГО ЛЕЧЕНИЯ НЕФРОЛИТИАЗА У ВЗРОСЛЫХ | 2018 |
|
RU2691534C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО МАЛОИНВАЗИВНОГО ЛЕЧЕНИЯ НЕФРОЛИТИАЗА У ВЗРОСЛЫХ | 2018 |
|
RU2689853C2 |
| СПОСОБ ПЕРКУТАННОГО АНТЕГРАДНОГО ЛЕЧЕНИЯ РЕЦИДИВНЫХ КОРОТКИХ СТРИКТУР ДО 10 мм ЛОХАНОЧНО-МОЧЕТОЧНИКОВОГО СЕГМЕНТА У ДЕТЕЙ С ГИДРОНЕФРОЗОМ | 2021 |
|
RU2757530C2 |
| Способ интраоперационного определения внутрилоханочного давления при перкутанной литотрипсии у больных мочекаменной болезнью | 2022 |
|
RU2788282C1 |
| СПОСОБ ПЕРКУТАННОГО ЭНДОСКОПИЧЕСКОГО УДАЛЕНИЯ ОПУХОЛЕЙ ЛОХАНКИ ЕДИНЫМ БЛОКОМ | 2019 |
|
RU2718307C2 |
| СПОСОБ ИНТРАОПЕРАЦИОННОГО ИЗМЕРЕНИЯ ВНУТРИЛОХАНОЧНОГО ДАВЛЕНИЯ В ПРОЦЕССЕ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ НЕФРОЛИТИАЗА У ВЗРОСЛЫХ | 2019 |
|
RU2707438C2 |
| Способ чрескожной нефролитотрипсии без применения рентгеновского излучения | 2024 |
|
RU2832584C1 |
| Способ чрескожного пункционного доступа в полостную систему почки при перкутанной нефролитолапаксии | 2021 |
|
RU2755226C1 |
| СПОСОБ ЧРЕСКОЖНОЙ НЕФРОЛИТОТРИПСИИ | 2015 |
|
RU2574573C1 |
| СПОСОБ ЧЕРЕЗКОЖНОГО ПУНКЦИОННОГО ДОСТУПА В ПОЛОСТНУЮ СИСТЕМУ ПОЧКИ ПРИ ЛЕЧЕНИИ КОРАЛЛОВИДНОГО НЕФРОЛИТИАЗА | 2015 |
|
RU2630134C2 |


Изобретение относится к области медицины, а именно к педиатрии, оперативной урологии-андрологии. Выполняют нефролитотрипсию, ретроградную установку внутреннего стента или наружного мочеточникового интубатора в почку. Осуществляют раны наглухо при отсутствии интенсивного кровотечения. При этом в чашечно-лоханочную систему проводят жесткую струну-проводник, по струне-проводнику в полостную систему почки устанавливают страховую струну, причем страховая струна локализуется в доступе во время всего вмешательства. Удаляют небольшие, менее 1,5 см камней почки посредством перкутанной литотрипсии. Выполняют литоэкстракцию под эндоскопическим и рентгеноскопическим контролем. В конце операции выполняют нефроскопический осмотр доступа на предмет наличия и степени интенсивности кровотечения по нефроскопу. В полостную систему почки и мочеточник под визуальным и ренгеноскопическим контролем проводят жесткую струну-проводник длиной 75 см с мягким кончиком длиной 3 см, по этой струне-проводнику в лоханку почки проводят гемостатический аппликатор и, ориентируясь на ретроградную уретеропиелографию, выполняют установку аппликатора на 3 мм поверхностнее чашечно-лоханочной системы по нефростомическому доступу. Затем шприц с гемостатическим матриксом с тромбином SurgifloTM 2000 МЕ соединяют с аппликатором и проводят плавное постепенное введение препарата с одновременным извлечением аппликатора по доступу. Нефростомический канал полностью заполняют гемостатическим матриксом до уровня подкожно-жировой клетчатки, не контактируя с краем раны, последнюю ушивают отдельными швами, после чего осуществляют рентгеноскопический контроль, путем выполнения ретроградной уретеропиелографии на предмет отсутствия затеков контрастного препарата, и в случае отсутствия кровотечения страховую струну удаляют и накладывают асептическую повязку. Способ позволяет снизить болевой симптом у ребенка в раннем послеоперационном периоде, что в свою очередь уменьшает потребность в использовании анальгетиков, снижает время пребывания ребенка в клинике, способствуя ускорению реабилитации пациентов детского возраста и снижению экономических затрат стационара. 2 пр., 6 ил.
Способ эндоскопического бездренажного малоинвазивного лечения нефролитиаза у детей, включающий нефролитотрипсию, ретроградную установку внутреннего стента или наружного мочеточникового интубатора в почку, ушивание раны наглухо при отсутствии интенсивного кровотечения, отличающийся тем, что в чашечно-лоханочную систему проводят жесткую струну-проводник, по струне-проводнику в полостную систему почки устанавливают страховую струну, причем страховая струна локализуется в доступе во время всего вмешательства, удаления небольших, менее 1,5 см камней почки посредством перкутанной литотрипсии, литоэкстракции под эндоскопическим и рентгеноскопическим контролем, в конце операции выполняют нефроскопический осмотр доступа на предмет наличия и степени интенсивности кровотечения по нефроскопу, в полостную систему почки и мочеточник под визуальным и ренгеноскопическим контролем проводят жесткую струну-проводник длиной 75 см с мягким кончиком длиной 3 см, по этой струне-проводнику в лоханку почки проводят гемостатический аппликатор и, ориентируясь на ретроградную уретеропиелографию, выполняют установку аппликатора на 3 мм поверхностнее чашечно-лоханочной системы по нефростомическому доступу, затем шприц с гемостатическим матриксом с тромбином SurgifloTM 2000 МЕ соединяют с аппликатором и проводят плавное постепенное введение препарата с одновременным извлечением аппликатора по доступу, нефростомический канал полностью заполняют гемостатическим матриксом до уровня подкожно-жировой клетчатки, не контактируя с краем раны, последнюю ушивают отдельными швами, после чего осуществляют рентгеноскопический контроль путем выполнения ретроградной уретеропиелографии на предмет отсутствия затеков контрастного препарата, и в случае отсутствия кровотечения страховую струну удаляют и накладывают асептическую повязку.
| SONG G | |||
| ET AL | |||
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Journal of Pediatric S | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| Искроудержатель для паровозов | 1923 |
|
SU655A1 |
| СПОСОБ ХИРУРГИЧЕСКОГО БЕЗДРЕНАЖНОГО МАЛОИНВАЗИВНОГО ЛЕЧЕНИЯ НЕФРОЛИТИАЗА У ВЗРОСЛЫХ | 2018 |
|
RU2691534C2 |
| СПОСОБ ЧРЕСКОЖНОЙ НЕФРОЛИТОТРИПСИИ | 2015 |
|
RU2574573C1 |
| UZ 5470 С, 31.10.2017 | |||
| МЕРИНОВ Д.С | |||
| и др | |||
| Применение гемостатического матрикса при бездренажной методике | |||
Авторы
Даты
2021-06-23—Публикация
2020-12-15—Подача