Изобретение относится к медицине, а именно к колопроктологии, и может быть использовано при лечении пациентов с нарушениями функционального состояния мышц анального сфинктера и тазового дна, сопровождающихся пролапсом тазовых органов в сочетании с обструктивной дефекацией и наличием или отсутствием анальной инконтиненции.
В настоящее время проблема пролапса гениталий и ассоциированных с ним анатомо-функциональных проявлений, несмотря на постоянное внимание гинекологов, проктологов, урологов, и обусловленный этим мультидисциплинарный подход, остается актуальной и не разрешенной.
Объяснить это можно неясными механизмами развития патологических изменений и мозаичностью клинических проявлений.
Развивающаяся в течение жизни слабость связочно-мышечного аппарата тазового дна, его повреждения во время осложненных родов приводят к опущению либо выпадению органов таза с нарушением их функции. Таким образом, возникает характерный симптомокоплекс, связанный с нарушением фиксации органов таза - синдром опущения промежности (СОП). Данный термин наиболее часто употребим в проктологической практике. Как правило, повреждения тазового дна происходят в зоне ректовагинальной перегородки, что сопровождается развитием ректоцеле (Фоменко О.Ю., Шелыгин Ю.А., Попов А.А., Порядин Г.В., Титов А.Ю., Берсенева Е.А., Мудров А.А., Белоусова С.В. Функциональное состояние мышц тазового дна у больных ректоцеле. Российский вестник акушера-гинеколога. 2017; 17(3): 43-48).
Известно, что ректоцеле выявляется при диспансерном гинекологическом обследовании у 40-80% женщин, не предъявляющих никаких жалоб. А среди женщин, имеющих жалобы на нарушение опорожнения прямой кишки, распространенность ректоцеле, по данным разных авторов, составляет от 7 до 56,5% (Шелыгин Ю.А., Титов А.Ю., Джанаев Ю.А., Бирюков О.М., Мудров А.А., Краснопольская И.В. Особенности клинической картины и характер нейро-функциональных нарушений у больных ректоцеле. Колопроктология. 2012; 4(42): 27-32; Block I.R. Transrectal repair of rectocele using obliterative suture. Dis Colon Rectum. 1986; 29: 707-711; Savoye-Collet C, Savoye G, Koning E, Leroi A.M, Dacher J.N. Defecography in symptomatic older women living at home. Age Ageing. 2003, 32: 347-350).
Ректоцеле (rectocele: лат.rectum - прямая кишка; греч. cele - выпячивание, грыжа, припухлость) представляет собой дивертикулоподобное выпячивание стенки прямой кишки в сторону влагалища (переднее ректоцеле) и/или по задней полуокружности кишки (заднее ректоцеле). Переднее ректоцеле может быть представлено как изолированная форма, или в сочетании с задним ректоцеле и внутренней инвагинацией прямой кишки (Шелыгин Ю.А. Справочник по колопроктологии. М: Литтера, 2012. С. 191-193; Краснопольский В.Н., Иоселиани М.Н., Рижинашвили И.Д., Слободянюк А.И. Современные аспекты хирургического лечения опущения и выпадения внутренних половых органов у женщин. Акушерство и гинекология. 1990; 8: 58-61; Попов А.А., Славутская О.С, Рамазанов М.Р. Современные аспекты диагностики и хирургического лечения опущения и выпадения половых органов у женщин. Эндоскопическая хирургия. 2002; 6: 13-15; Bharucha А.Е., Pemberton J.H., Locke G.R. et al. American Gastroenterological Association: technical review on constipation. Gastroenterology. 2013; 144(1): 218-238; Клинические рекомендации. Колопроктология / под ред. Ю.А. Шелыгина. М: ГЭОТАР-Медиа, 2015. С. 147-168).
По данным литературы, ректоцеле обнаруживается у 40-80% женщин, не предъявляющих жалобы на свое состояние. В других случаях ректоцеле проявляется нарушением опорожнения прямой кишки с развитием синдрома обструктивной дефекации (СОД). Причиной запоров почти у половины пациентов является «обструкция на выходе» (outlet obstruction) или обструктивная дефекация (ОД) (Rosen A. Obstructed Defecation Syndrome: Diagnosis and Therapeutic Options, with Special Focus on the STARR Procedure. Isr Med Assoc J. 2010; 12(2): 104-106; Фоменко О.Ю. Механизмы нарушения эвакуаторной и удерживающей функции при заболеваниях прямой кишки и направления патогенетически обоснованной диагностики и терапии. Дис. д.м.н. М., 2018). ОД, по определению D. Bartolo (Bartolo D., Roe A. Obstructed defaecation. Br J Hosp Med. 1986; 35: 228-236), широкое понятие, определяемое как затруднение эвакуации содержимого прямой кишки, с симптомами дисхезии и субъективным ощущением анальной блокады при дефекации.
Синдром обструктивной дефекации (СОД) характеризуется спектром симптомов, таких как затруднение опорожнения и необходимость чрезмерного натуживания при дефекации, ощущение неполного опорожнения, увеличения длительности дефекации, боли, ректальные кровотечения и необходимость ручного пособия при стуле (Фоменко О.Ю., Титов А.Ю., Бирюков О.М. и др. Диагностика и консервативное лечение функциональных расстройств дефекации. Колопроктология. 2016; 3(57): 48-54; Фоменко О.Ю., Шелыгин Ю.А., Порядин Г.В. и др. Функциональное состояние мышц тазового дна у пациентов с синдромом обструктивной дефекации. Колопроктология. 2017; 2(60): 55-61; Preston D.M., Lennard-Jones J.E. Anismus in chronic constipation. Dig Dis Sci. 1985; 30(5): 413-418; Rao S.S., Welcher K.D., Leistikow J.S. Obstructive defecation: a failure of rectoanal coordination. Am J Gastroenterol. 1998; 93: 1042-1050; Schwandner O., Stuto A., Jayne D. et al. Decision-making algorithm for the STARR procedure in obstructed defecation syndrome: position statement of the group of STARR Pioneers. Surg Innov. 2008; 15: 105-109). Установлено, что приблизительно 20% взрослых женщин страдают от данного синдрома (Zhang В., Ding J.H., Yin S.H. et al. Stapled transanal rectal resection for obstructed defecation syndrome associated with rectocele and rectal intussusception. World J Gastroenterol. 2010; 16(20): 2542-2548).
Этиология СОД мультифакторна, и является результатом взаимодействия множества функциональных и анатомических причин, влияющих на механизм эвакуации (Фоменко О.Ю., Шелыгин Ю.А., Попов А.А. и др. Пролапс гениталий и обструктивная дефекация. Взгляд с позиций функциональной диагностики. Медицинский алфавит. Современная гинекология. 2017; 3(1): 39-44). Внутренняя инвагинация прямой кишки и ректоцеле наиболее часто встречаются как органическая причина обструктивной дефекации (Zhang В., Ding J.H., Yin S.H. et al. Stapled transanal rectal resection for obstructed defecation syndrome associated with rectocele and rectal intussusception. World J Gastroenterol. 2010; 16(20): 2542-2548).
В 25-50% случаев причинами СОД могут являться не только анатомические, но и функциональные расстройства дефекации (ФРД) (Фоменко О.Ю., Шелыгин Ю.А., Порядин Г.В., Титов А.Ю., Пономаренко А.А., Мудров А.А., Белоусова С.В. Функциональное состояние мышц тазового дна у пациентов с синдромом обструктивной дефекации. Колопроктология. 2017; 2(60): 55-61; Фоменко О.Ю. Механизмы нарушения эвакуаторной и удерживающей функции при заболеваниях прямой кишки и направления патогенетически обоснованной диагностики и терапии. Дисс… д.м.н. М., 2018; Grossi U., Carrington E.V., Bharucha А.Е. et al. Diagnostic accuracy study of anorectal manometry for diagnosis of dyssynergic defecation. Gut. 2016; 65(3): 447-455). В 2016 г были представлены обновленные Римские критерии функциональных расстройств пищеварения Согласно Римским критериям IV (Rao S.S.C., Bharucha А.Е., Chiarioni G. et al. Anorectal Disorders. Gastroenterology. 2016; 150(6): 1430-1442.e4). При этом диагноз функционального расстройства дефекации устанавливается при наличии критериев функционального запора и/или синдрома раздраженного кишечника с преобладанием запора, а также при наличии нижеперечисленных признаков расстройства дефекации и включают диссинергическую дефекацию (ДД) и неадекватную пропульсию [Lacy BE, Mearin F, Chang L, et al. Bowel Disorders. Gastroenterology. 2016; 150(6): 1393-1407.e5.], (Drossman D.A. Functional Gastrointestinal Disorders: History, Pathophysiology, Clinical Features, and Rome IV. Gastroenterology. 2016; 150: 1262-1279; Rao S.S.C., Bharucha A.E., Chiarioni G. etal. Anorectal Disorders. Gastroenterology. 2016; 150(6): 1430-1442.e4) (табл. 1).
Диагностические критерии функционального расстройства дефекации (Rome IV. 2016, с изменениями (Lacy В.Е., Mearin F., Chang L. et al. Bowel Disorders. Gastroenterology. 2016; 150(6): 1393-1407.e5).

Диагностировать ФРД возможно с помощью аноректальной манометрии, дефекографии или ЭМГ.
Основным методом диагностики функционального расстройства дефекации является аноректальная манометрия - функционально-диагностическое исследование, позволяющее в реальном времени наблюдать за распределением давления в прямой кишке и анальном канале. Исследование проводится с использованием балонных водно-перфузионных или твердотельных датчиков. Аппараты для аноректальной манометрии различаются по числу каналов, то есть по количестве уровней (расстоянию от анального отверстия), на которых осуществляется анализ давления. Первые исследования провозились на 6-, 8- и 12-канальных датчиках, однако, в последнее время основным методом стала аноректальная манометрия высокого разрешения (HRAM), позволяющая оценить давление на 24 уровнях и построить «цветовую карту» (компьютерную графику Клозе) распределения давления в прямой кишке и анальном канале, наглядно демонстрируя возможные патологические изменения. В зависимости от характера патологических изменений, выявляемых при аноректальной манометрии выделяют четыре манометрических паттерна функционального расстройства дефекации. Четвертые Римские критерии разделяют «недостаточную пропульсию при дефекации» (подтип F3a, включающий II и IV типы) и собственно «диссинергическую дефекацию» (подтип F3b, включающий I и III типы).
Диссинергическая дефекация (ДД) (F3b) - это дискоординация мышц, осуществляющих нормальный акт дефекации. В норме при дефекации интраректальное давление увеличивается, а давление в анальном канале снижается за счет релаксации анальных сфинктеров и мышц тазового дна. ДД определяется как парадоксальное сокращение тазового дна или релаксация менее чем 20% от давления покоя сфинктера при достаточной пропульсивной силе во время попыток дефекации. Недостаточная пропульсивная сила с или без парадоксального сокращения или релаксацией менее чем на 20% от давления покоя сфинктера при попытках дефекации относится к пункту F3a -неадекватная пропульсия (Rao S.S.C., Bharucha А.Е., Chiarioni G. et al. Anorectal Disorders. Gastroenterology. 2016; 150(6): 1430-1442.e4).
По данным консенсуса Ассоциации AIGO/SICCR (Италия, 2012) (Bove A., Pucciani F., Bellini M. et al. Consensus statement AIGO/SICCR: diagnosis and treatment of chronic constipation and obstructed defecation (part I: diagnosis). World J Gastroenterol. 2012; 18(14): 1555-64) основной причиной обструктивной дефекации является неадекватное расслабление анального сфинктера, иногда связанное с парадоксальным сокращением при натуживании.
При проведении аноректальной манометрии у пациентов с ФРД могут регистрироваться четыре типа паттерна изменения давления в анальном канале и прямой кишке во время попыток натуживания (Carrinigton E.V., Brokjer A., Craven Н. et al. Traditional measures of normal anal sphincter function using high resolution anorectal manometry (HRAM) in 115 healthy volunteers. Neurogastroenterol Motil. 2014; 26(5): 625-635; Conklin J., Pimentel M., Soffer E. Color Atlas of High Resolution Manometry. Springer: Los Angeles, 2011; p.104; Noelting J., Ratuapli S.K., Bharucha A.E. et al. Normal values for high-resolution anorectal manometry in healthy women: effects of age and significance of rectoanal gradient. Am J Gastroenterol. 2012; 107: 1530-1536; Ratuapli S.K., Bharucha A.E., Noelting J. et al. Phenotypic identification and classification of functional defecatory disorders using high-resolution anorectal manometry. Gastroenterology. 2012; 144: 314-322):I тип паттерна характеризуется тем, что в условиях адекватной пропульсии (повышения интраректального давления до 45 мм рт.ст. и более) возникает синхронное увеличение давления в анальном канале. Данный тип также обозначается в литературе как спазм пуборектальной петли, или анизм.
II тип паттерна - связан с отсутствием достаточного повышения интраректального давления при попытках дефекации в сочетании с парадоксальным повышением давления в анальном канале. II тип паттерна обозначается как неадекватная пропульсия.
III тип паттерна - при адекватном повышении интраректального давления (<45 мм рт.ст.) давление в анальном канале не снижается или снижается недостаточно (менее чем на 20% от величины давления в покое). Таким образом, мышцы тазового дна представляют собой как бы «ригидную» структуру, неспособную полноценно осуществлять функцию эвакуации.
IV тип - неадекватное увеличение давления в прямой кишке (<45 мм рт.ст.), сопровождающееся недостаточным снижением давления в анальном канале (менее чем на 20% от исходного давления).
Причем I и III типы паттернов определяются как диссинергическая дефекация (F3b), II и IV - как неадекватная пропульсия (F3a).
Важно подчеркнуть, что аноректальная манометрия, являясь информативным инструментом в выявлении патогенеза обструктивной дефекации, помогает также при разработке программы консервативного лечения диссинергической дефекации и служит для динамической оценки результатов БОС-терапии и физиотерапевтических методов воздействия (Bove A., Pucciani F., Bellini М. et al. Consensus statement AIGO/SICCR: diagnosis and treatment of chronic constipation and obstructed defecation (part I: diagnosis). World J Gastroenterol. 2012; 18(14): 1555-64; Фоменко О.Ю., Титов А.Ю., Бирюков O.M. и др. Диагностика и консервативное лечение функциональных расстройств дефекации. Колопроктология. 2016; 3(57): 48-54).
Проведение БОС-терапии в качестве лечебного мероприятия первой линии при функциональном расстройстве дефекации рекомендовано Четвертым Римским соглашением (Rao S.S.C., Bharucha А.Е., Chiarioni G. et al. Anorectal Disorders. Gastroenterology. 2016; 150(6): 1430-1442.e4.), а также Руководством Американского и Европейского обществ нейрогастроэнтерологии и моторики (Rao S.S.C., Benninga М.А., Bharucha А.Е. et al. ANMS-ESNM position paper and consensus guidelines on biofeedback therapy for anorectal disorders. Neurogastroenterol Motil. 2015; 27(5): 594-609.). Тем не менее, Римское соглашение и рекомендации Всемирной гастроэнтерологической организации подчеркивают, что инструментальные обследования с целью выявления расстройства дефекации следует выполнять лишь при недостаточном ответе на консервативное лечение. До проведения аноректальной манометрии и другого (нередко дорогостоящего) обследования с пациентом проводят беседу о необходимости обеспечить регулярное сбалансированное питание, увеличивают употребление жидкости и растительных волокон с пищей, назначают сбалансированные препараты пищевых волокон, а также предпринимают попытку отменить лекарственные препараты, способствующие запору. Помимо типичных симптомов (необходимость чрезмерного и продолжительного натуживания, чувство неполного опорожнения при дефекации и потребность в ручном пособии), заподозрить функциональное расстройство дефекации позволяют результаты пальцевого осмотра: в одном из исследований пальцевой осмотр позволил выявить отсутствие расслабления пуборектальной мышцы и наружного сфинктера с 75% чувствительностью и 87% специфичностью (Tantiphlachiva К., Rao P., Attaluri A. et al. Digital Rectal Examination Is a Useful Tool for Identifying Patients With Dyssynergia. Clin Gastroenterol Hepatol. 2010; 8(11): 955-960.). Наиболее простым методом выявления функционального расстройства дефекации является тест с выталкиванием баллончика (эвакуаторная проба). Для этого пациенту в прямую кишку вводится баллончик объемом 50 мл, заполненный водой или воздухом, который требуется изгнать в положении сидя или лежа на левом боку (Minguez М., Herreros В., Sanchiz V. et al. Predictive value of the balloon expulsion test for excluding the diagnosis of pelvic floor dyssynergia in constipation. Gastroenterology. 2004; 126(1): 57-62). Результаты пробы при измерении лежа или сидя совпадают в 79% случаев (Ratuapli S., Bharucha А.Е., Harvey D. et al. Comparison of rectal balloon expulsion test in seated and left lateral positions. Neurogastroenterol Motil. 2013: 25(12): e813-20.). В положении лежа диссинергия выявляется чаще, тем не менее, в большинстве центров пробу выполняют в положении сидя. Методика эвакуаторной пробы недостаточно стандартизирована: ряд авторов констатируют неэффективную дефекацию при невозможности вытолкнуть баллончик за 1 минуту (Rao S.S.C. Dyssynergic defecation. Gastroenterol Clin North Am. 2001;30(1):97-114, Rao S.S.C, Kavlock R., Rao S. Influence of Body Position and Stool Characteristics on Defecation in Humans. Am J Gastroenterol. 2006; 101(12): 2790-2796.), другие авторы - за 2 минуты (Chiarioni G., Kim S.M., Vantini I. et al. Validation of the Balloon Evacuation Test: Reproducibility and Agreement With Findings From Anorectal Manometry and Electromyography. Clin Gastroenterol Hepatol. 2014; 12(12): 2049-2054.).
В гинекологической практике употребляется термин «пролапс гениталий» - это заболевание, при котором происходит опущение или выпадение органов малого таза через влагалище. Выпадение или опущение органов малого таза относится к матке, мочевому пузырю, прямой или тонкой кишке.
Пролапс тазовых органов - это определение анатомических изменений. Все органы малого таза (мочевой пузырь, матка и прямая кишка) поддерживаются комплексом «гамака» мышц и связок, которые прикрепляются к костям таза. Когда они ослабевают, то под действием силы тяжести и при повышении внутрибрюшного давления происходит вначале опущение, а затем и полное выпадение того или иного органа через влагалище.
Так, состояние, при котором происходит опущение мочевого пузыря через переднюю стенку влагалища, называется цистоцеле. Это наиболее часто встречаемый вид пролапса. Кроме того, часто встречается опущение матки. Если матка была удалена, то может произойти опущение купола влагалища. Опущение прямой кишки через заднюю стенку влагалища называется ректоцеле, выпадение петель тонкой кишки через задний свод влагалища - энтероцеле. Таким образом, несмотря на разные терминологические понятия среди гинекологов и проктологов, проблема остается одной и той же.
Ректоцеле может сопровождаться нарушением опорожнения прямой кишки, при этом развивается синдром обструктивной дефекации (СОД), который проявляется затруднением дефекации в виде длительного натуживания, ощущения неполного опорожнения прямой кишки, необходимости применения ручного пособия.
Когда ректоцеле проявляется нарушением опорожнения прямой кишки, развивается синдром обструктивной дефекации (СОД), который проявляется затруднением дефекации, сопровождающимся длительным натуживанием, ощущением неполного опорожнения прямой кишки, применением ручного пособия для опорожнения прямой кишки.
Кроме нарушения опорожнения прямой кишки, возникает диспареуния, что нарушает сексуальную функцию пациенток. Женщины, имеющие ректоцеле, могут предъявлять жалобы на ощущение давления на влагалище и наличие округлого образования в этой области, периодические боли в нижней половине живота и в пояснице, недержание мочи и газов при физической нагрузке, кашле или чихании.
Из уровня техники известно множество различных способов коррекции нарушений функционального состояния мышц анального сфинктера и тазового дна, которые при различной степени нарушения могут сопровождаться пролапсом тазовых органов с вытекающими отсюда осложнениями в виде обструктивной дефекации с наличием или отсутствием инконтиненции.
Так, известны способы электростимуляции внутреннего анального сфинктера (RU 2587951, RU 2280479).
Однако данные способы требуют использования как определенных приборов, так и наблюдения за выполнением процедуры специально обученного медицинского персонала, так и помещения, где проводятся такие процедуры, что требует посещения пациентами с такой патологией поликлиники и не единожды, а это для данных пациентов достаточно проблематично.
Также известно использование тибиальной нейромодуляции, которая заключается в воздействии на половой нерв, выходящий из крестцового нервного сплетения (S2-S4), путем электростимуляции заднего большеберцового нерва на нижних конечностях. За счет стимуляции вегетативных, чувствительных и двигательных нервов методика улучшает тонус, сократительную способность и нервно-рефлекторную деятельность мышц ЗАИК (Клинические рекомендации. Колопроктология. Недостаточность анального сфинктера / под ред. Ю.А. Шелыгина. М: ГЭОТАР-Медиа, 2015. С. 190-215).
Известна БОС-терапия, которую возможно проводить на начальном этапе лечения пациентов с обструктивной дефекацией и/или анальной инконтиненцией как в режиме координации нарушенной работы мышц передней брюшной стенки и тазового дна при натуживании, так и в режиме увеличения сократительной способности и выносливости мышц анального сфинктера и тазового дна при сокращении. Это относится к тем пациентам, у которых не удалось добиться положительного эффекта с помощью диеты и медикаментозной терапии. При лечении пациентов с обструктивной дефекацией и недостаточностью анального сфинктера БОС-терапия направлена на развитие саморегуляции функциональной деятельности мышечных структур промежности, развитие правильного восприятия ощущений, способных улучшить контроль за функцией держания кишечного содержимого (Клинические рекомендации. Колопроктология. Недостаточность анального сфинктера / под ред. Ю.А. Шелыгина. М.: ГЭОТАР-Медиа, 2015. С. 190-215).
Однако и эти методы требуют либо присутствия обученного медицинского персонала, либо экономически невыгодны вследствие высокой стоимости медикаментозных средств, которые, к тому же, не устраняют, по сути, причину возникновения нарушений.
Наиболее близким аналогом является способ, описанный в статье С.П. Дегтяренко «Упражнения на укрепление анального сфинктера», 18.09.2020, http://proktolog-odessa.info/kak-ukrepit-slabyiy-sfmkter/. В данной статье речь идет о коррекции нарушений мышц анального сфинктера за счет выполнения комплекса упражнений. Специальные упражнения помогают укрепить запирательный аппарат, мышцы тазового дна. Большое количество упражнений связано с втягиванием мышц ануса. Упражнения в основном направлены на тренировку мышц пресса, тазового дна. Сочетают их с дыхательной гимнастикой. Комплекс упражнений подбирается индивидуально. Гимнастика выполняется ежедневно. Медикаментозное лечение направлено на стимуляцию нервных связей.
Однако в данном способе не учитывается соотнесение координации работы мышц анального сфинктера/тазового дна и мышц передней брюшной стенки с фазами дыхания, что в данном случае наиболее эффективно. Кроме того, пациентам с различной степенью нарушений требуется индивидуальный, дифференцированный подход, который исключается в указанном в статье комплексе упражнений.
Технический результат, который обеспечивает предлагаемое нами изобретение, заключается в обеспечении адекватной коррекции нарушений функционального состояния мышц анального сфинктера и тазового дна у пациентов с пролапсом тазовых органов в сочетании с обструктивной дефекацией с наличием или отсутствием инконтиненции за счет выполнения в определенной последовательности разработанного нами комплекса упражнений, который учитывает необходимость постепенного восстановления функционального состояния мышц анального сфинктера и тазового дна у пациентов различных возрастных категорий, с различной степенью тяжести состояния пациентов и их реабилитационного потенциала.
Указанный технический результат обеспечивается за счет использования способа коррекции нарушений функционального состояния мышц анального сфинктера и тазового дна у пациентов с пролапсом тазовых органов с инконтиненцией или обструктивной дефекацией, включающий выполнение физических упражнений, отличающийся тем, что в качестве физических упражнений выполняют следующий комплекс:
0) Базовое упражнение: исходное положение (ИП) лежа на спине, ноги прямые на ширине плеч, анальный сфинктер расслаблен, одну руку располагают на животе, другую на грудине, дыхание непроизвольное,
- выдыхают, задерживают дыхание, напрягают мышцы переднебоковой брюшной стенки и втягивают живот, при этом анальный сфинктер расслаблен,
- расслабляют мышцы живота и возвращаются в ИП,
- повторяют 3-5 раз,
причем упражнение 0 выполняют перед каждым последующим упражнением и в конце всего комплекса;
1.1) ИП - сидя на полу, ноги разведены на ширину плеч, согнуты в коленных и тазобедренных суставах и опираются на стопы, руки фиксируют снаружи колен, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер и вдыхают, задерживают дыхание и руками создают сопротивление, одновременно пытаясь развести колени, фиксируют положение на счет 1 -2-3-4,
- выдыхают и возвращаются в ИП,
- повторяют 4 раза;
1.2) ИП - сидя на полу, ноги разведены на ширину плеч, согнуты в коленных и тазобедренных суставах и опираются на стопы, руки упираются сзади в пол, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер и вдыхают, задерживают дыхание и давят коленями друг на друга на счет 1-2-3-4,
- выдыхают и возвращаются в ИП,
- повторяют 10 раз;
2.1) ИП - стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное,
- сжимают анальный сфинктер, делают вдох, задерживают дыхание,
- выпрямляют правую ногу, подняв над полом, не прогибая спину, и выполняют ногой круговые движения 4 раза,
- выдыхают, расслабляют анальный сфинктер и возвращаются в ИП,
- повторяют упражнение с левой ногой,
- цикл с движениями обеих ног повторяют 2 раза;
2.2) ИП - стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное.
- сжимают анальный сфинктер, делают вдох, задерживают дыхание.
- выпрямляют правую ногу, подняв над полом, не прогибая спину,
- удерживая сжатым анальный сфинктер выдыхают и возвращают ногу в исходное положение,
- выполняют упражнение с другой ногой,
- расслабляют анальный сфинктер и переходят на непроизвольное дыхание,
- цикл с движениями обеих ног повторяют 3 раза;
2.3) ИП стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное,
- сжимают анальный сфинктер делают вдох, задерживают дыхание,
- выпрямляют правую ногу, подняв над полом, не прогибая спину, и вытягивают над головой левую руку,
- выдыхают, расслабив анальный сфинктер и вернув ногу и руку в ИП,
- сжимают анальный сфинктер делают вдох, задержав дыхание,
- выпрямляют левую ногу, подняв над полом, не прогибая спину, и вытягивают над головой правую руку,
- выдыхают, расслабив анальный сфинктер и вернув ногу и руку в ИП,
- расслабляют анальный сфинктер и переходят на непроизвольное дыхание,
- повторяют 3 раза цикл с движениями разноименных рук и ног;
3) ИП - лежа на животе, руки под головой, лицо лежит на руках, ноги прямые, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер, вдыхают, задерживают дыхание,
- упражнение «ножницы» - поднимают над полом обе прямые ноги, не прогибая поясницу и не поднимая голову, делают 3 скрещивающих движения ногами,
- выдыхают и возвращаются в ИП,
- повторяют 2 раза:
4) ИП - сидя на полу, ноги вытянуты, руки опираются на ко пени, дыхание непроизвольное,
- передвигаются на ягодицах вперед, затем - назад, 10 секунд; при этом комплекс упражнений выполняют в следующем порядке:
- первые 2 недели пациенты выполняют упражнения 0, 1.1, 1.2,
- 3-4 недели - добавляют упражнения 2.1,2.2,
- 5-6 недели - добавляют упражнения 2.3, 3, 4.
Способ поясняется графическими материалами:
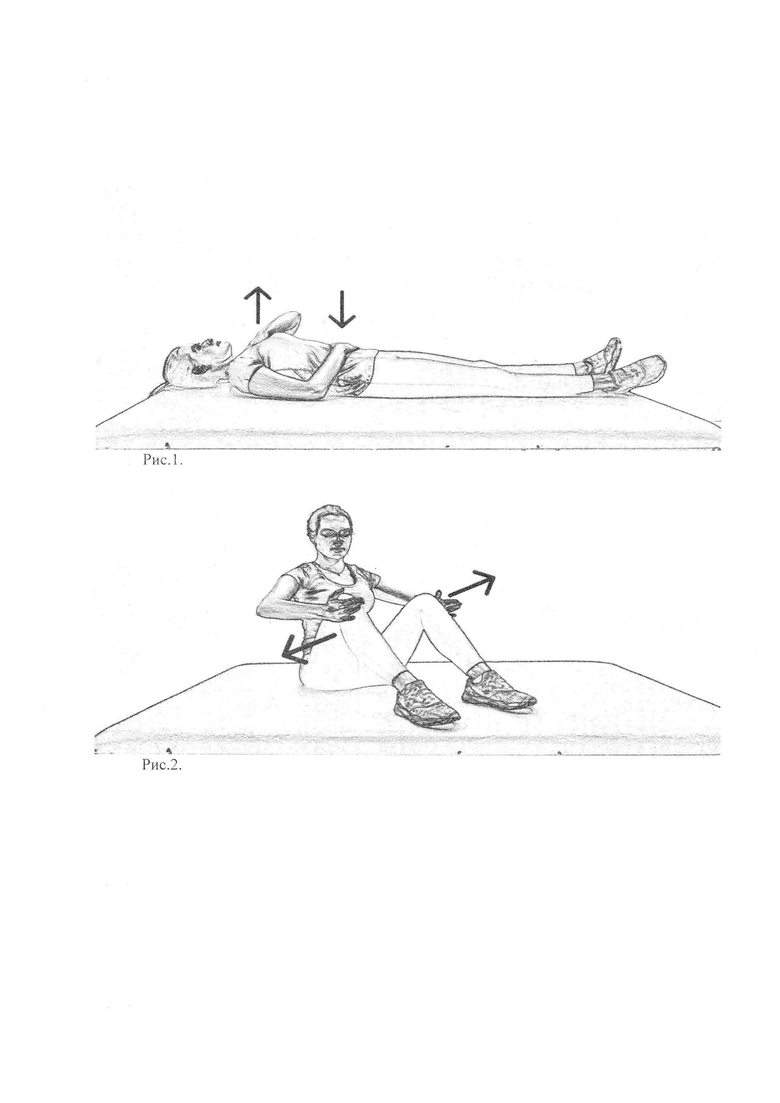
Рис. 1 - характеризует базовое упражнение 0
Рис. 2 - характеризует упражнение 1.1
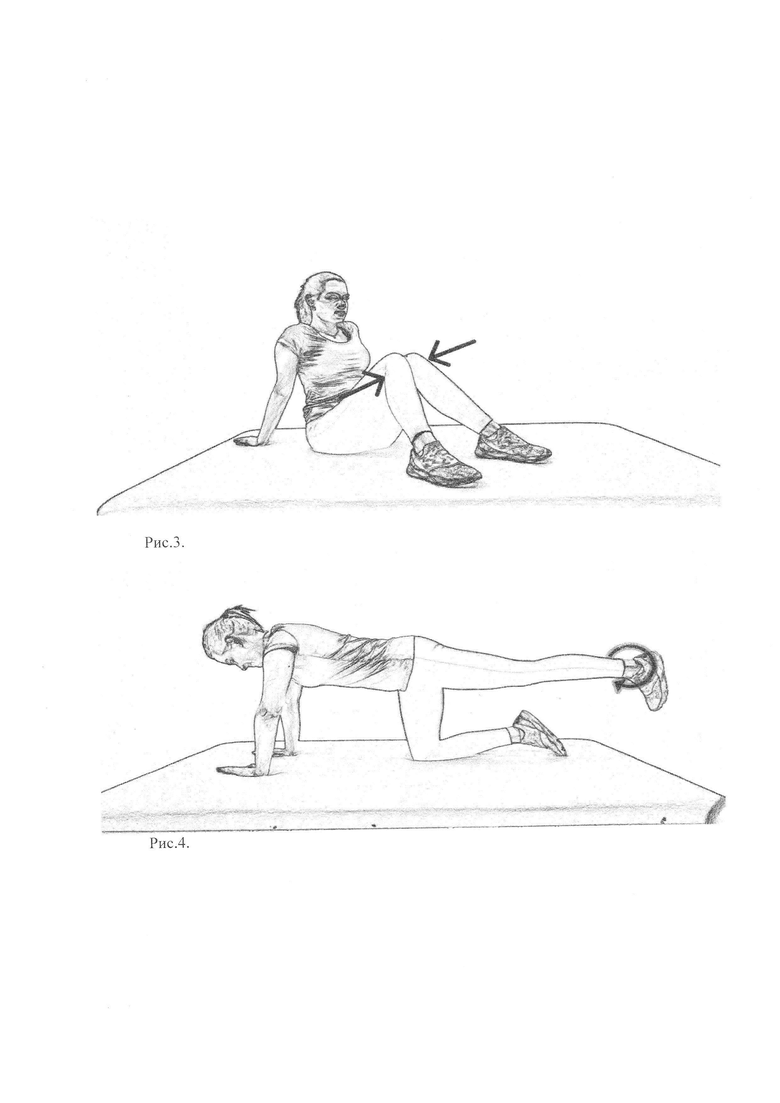
Рис. 3 - характеризует упражнение 1.2
Рис. 4 - характеризует упражнение 2.1
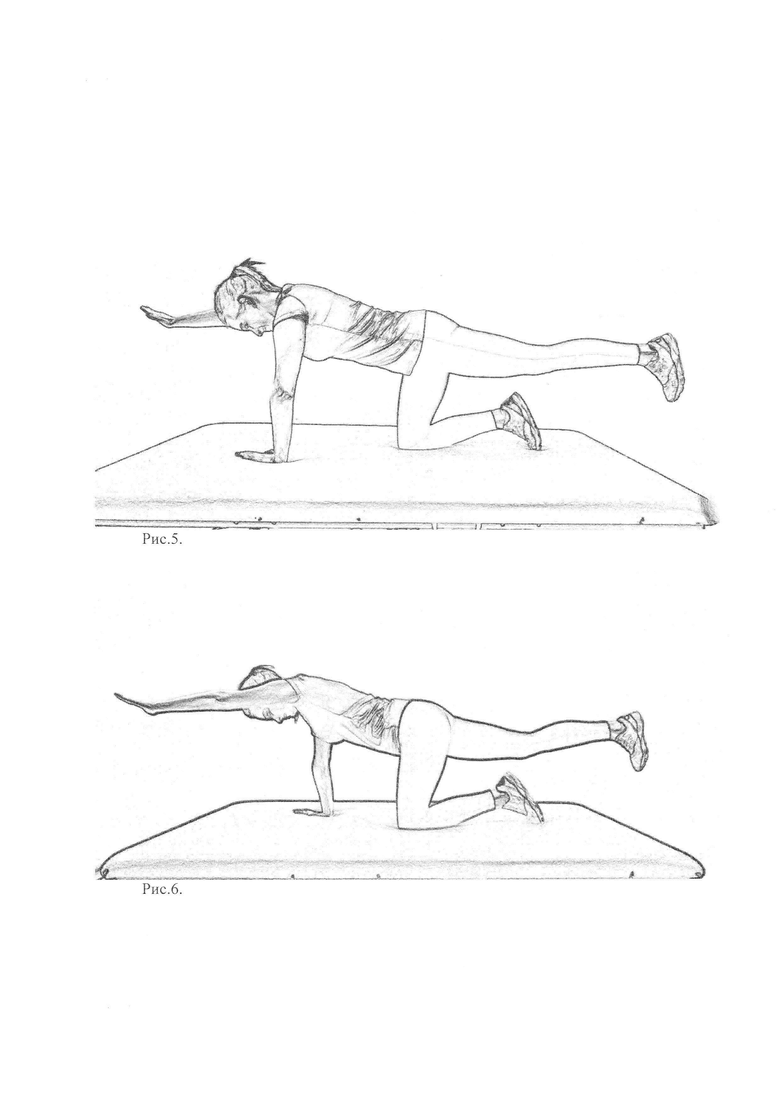
Рис. 5 - характеризует упражнение 2.2
Рис. 6 - характеризует упражнение 2.6
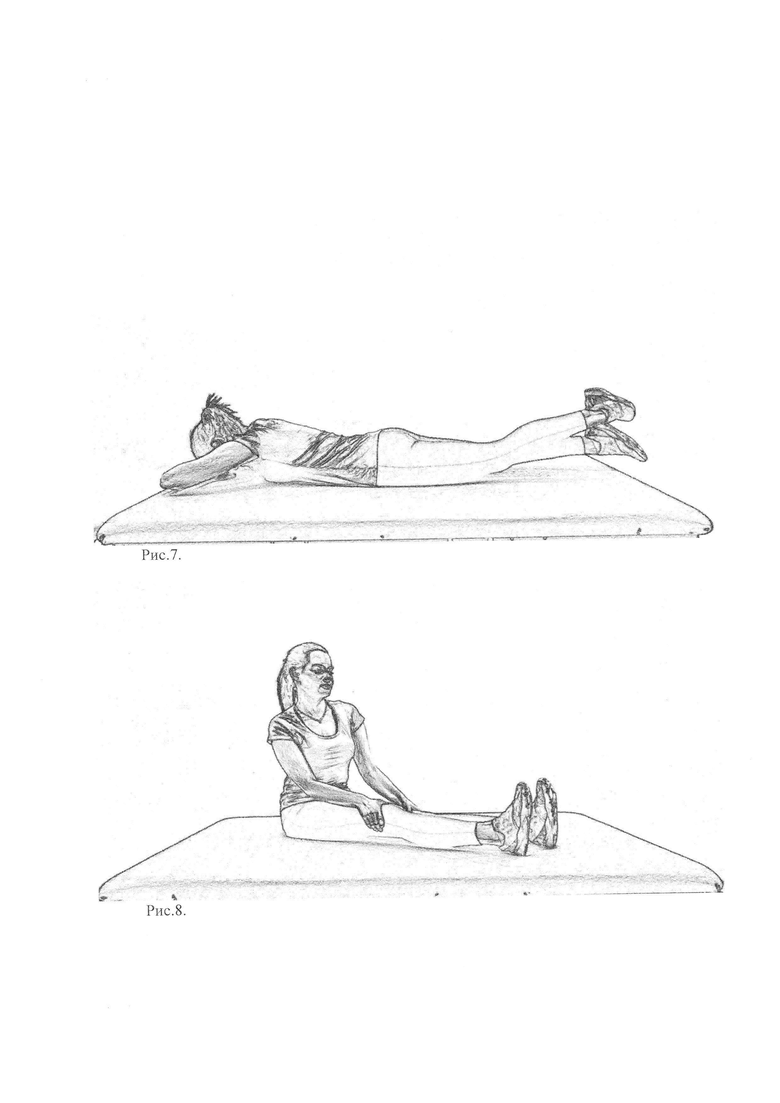
Рис. 7 - характеризует упражнение 3
Рис. 8 - характеризует упражнение 4
Способ осуществляют следующим образом.
Пациент дома или в лечебном учреждении выполняет комплекс упражнений.
Для данного комплекса потребуется ровный пол, но может быть использована и кровать, в случае невозможности пациента встать, и коврик для того, чтобы постелить на пол.
В качестве физических упражнений выполняют следующий комплекс: 0) Базовое упражнение (рис. 1): исходное положение (ИП) лежа на спине, ноги прямые на ширине плеч, анальный сфинктер расслаблен, одну руку располагают на животе, другую на грудине, дыхание непроизвольное,
- выдыхают, задерживают дыхание, напрягают мышцы переднебоковой брюшной стенки и втягивают живот, при этом анальный сфинктер расслаблен,
- расслабляют мышцы живота и возвращаются в ИП,
- повторяют 3-5 раз.
Базовое упражнение 0 выполняют перед каждым последующим упражнением и в конце всего комплекса.
Упражнение 1.1) ИП - сидя на полу, ноги разведены на ширину плеч, согнуты в коленных и тазобедренных суставах и опираются на стопы, руки фиксируют снаружи колен, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер и вдыхают, задерживают дыхание и руками создают сопротивление, одновременно пытаясь развести колени, фиксируют положение на счет 1 -2-3-4,
- выдыхают и возвращаются в ИП,
- повторяют 4 раза (рис. 2).
Упражнение 1.2) ИП - сидя на полу, ноги разведены на ширину плеч, согнуты в коленных и тазобедренных суставах и опираются на стопы, руки упираются сзади в пол, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер и вдыхают, задерживают дыхание и давят коленями друг на друга на счет 1-2-3-4,
- выдыхают и возвращаются в ИП,
- повторяют 10 раз (рис. 3).
Упражнение 2.1) ИП - стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное,
- сжимают анальный сфинктер, делают вдох, задерживают дыхание,
- выпрямляют правую ногу, подняв над полом, не прогибая спину, и выполняют ногой круговые движения 4 раза,
- выдыхают, расслабляют анальный сфинктер и возвращаются в ИП.
- повторяют упражнение с левой ногой,
- цикл с движениями обеих ног повторяют 2 раза (рис. 4).
Упражнение 2.2) ИП - стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное,
- сжимают анальный сфинктер, делают вдох, задерживают дыхание,
- выпрямляют правую ногу, подняв над полом, не прогибая спину,
- удерживая сжатым анальный сфинктер выдыхают и возвращают ногу в исходное положение,
- выполняют упражнение с другой ногой,
- расслабляют анальный сфинктер и переходят на непроизвольное дыхание,
- цикл с движениями обеих ног повторяют 3 раза (рис. 5).
Упражнение 2.3) ИП стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное,
- сжимают анальный сфинктер делают вдох, задерживают дыхание,
- выпрямляют правую ногу, подняв над полом, не прогибая спину, и вытягивают над головой левую руку,
- выдыхают, расслабив анальный сфинктер и вернув ногу и руку в ИП,
- сжимают анальный сфинктер делают вдох, задержав дыхание,
- выпрямляют левую ногу, подняв над полом, не прогибая спину, и вытягивают над головой правую руку,
- выдыхают, расслабив анальный сфинктер и вернув ногу и руку в ИП,
- расслабляют анальный сфинктер и переходят на непроизвольное дыхание,
- повторяют 3 раза цикл с движениями разноименных рук и ног (рис. 6). Упражнение 3) ИП - лежа на животе, руки под головой, лицо лежит на руках, ноги
прямые, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер, вдыхают, задерживают дыхание,
- упражнение «ножницы» - поднимают над полом обе прямые ноги, не прогибая поясницу и не поднимая голову, делают 3 скрещивающих движения ногами,
- выдыхают и возвращаются в ИП,
- повторяют 2 раза (рис. 7).
Упражнение 4) ИП - сидя на полу, ноги вытянуты, руки опираются на колени, дыхание непроизвольное,
- передвигаются на ягодицах вперед, затем - назад, 10 секунд (рис. 8). Комплекс упражнений выполняют в следующем порядке:
- первые 2 недели пациенты выполняют упражнения 0, 1.1, 1.2,
- 3-4 недели - добавляют упражнения 2.1, 2.2,
- 5-6 недели - добавляют упражнения 2.3, 3, 4.
В основе последовательности выполнения упражнений лежит изменение исходного положения тела в пространстве (сначала лежа на спине, далее - сидя и т.д.). По мере адаптации к физической нагрузке, который в большинстве случаев составляет 2 недели постоянного выполнения упражнений, начальный комплекс дополняется упражнениями в порядке, изложенном выше.
Пример 1
Пациентка И. 47 лет, обратилась с жалобами на выраженные запоры, многомоментную дефекацию, периодически - чувство неполного опорожнения кишечника и спастические боли в животе. Отмечает необходимость сильного натуживания и использования ручного пособия при дефекации. Стул регулирует с помощью нерегулярного приема больших доз препаратов лактулозы и ручного пособия, в связи с отсутствием самостоятельного стула обратилась за медицинской помощью. Данные жалобы беспокоят в течение 1 года, появились на фоне усиления запоров и стресса. В анамнезе 1 роды.
При пальцевом исследовании внутренние геморроидальные узлы выражены незначительно, тонус сфинктера и волевые усилия удовлетворительные. Определяется пролабирование передней стенки прямой кишки до уровня преддверия влагалища; спазм в проекции m.levator ani при натуживании?
При анкетировании - 21 балл по Системе балльной оценки нарушений эвакуаторной функции толстой кишки (Шелыгин Ю.А., Бирюков О.М., Титов А.Ю., Фоменко О.Ю., Мудров А.А. Существуют ли предикторы результатов хирургического лечения ректоцеле? Колопроктология. 2015; 1(51): 64-69).
При дефекографии в положении сидя прямая кишка располагается на 4,5 см ниже уровня лонно-копчиковой линии. При волевом сокращении кишка смещается вверх и располагается на 3 см ниже лонно-копчиковой линии. Во время опорожнения при натуживании кишка опускается вниз до 5,5 см. По передней стенке формируется ректоцеле глубиной до 1,5 см. Дефекация дробная. Время эвакуации прямой кишки - до 1 минуты.
Остаточный объем около 30%, часть контраста задерживается в ректоцеле. Заключение: R-признаки переднего ректоцеле I степени, опущения промежности в стадии компенсации мышц тазового дна.
При проведении аноректальной манометрии высокого разрешения (HRAM) на фоне некоторого усиления спонтанной активности давление в анальном канале в покое и при волевом сокращении сфинктера - в пределах физиологических норм. Кашлевой рефлекс не изменен. Утомляемость мышц наружного сфинктера не увеличена. Регистрируется ректоанальный ингибиторный рефлекс внутреннего сфинктера. Порог первой чувствительности прямой кишки к наполнению не изменен - 30 мл. При натуживании в условиях адекватной пропульсии выявлено повышение давления в анальном канале (манометрический паттерн I типа). Заключение: Манометрический паттерн I типа при натуживании (диссинергическая дефекация).
Ниже в таблице 2 приведены результаты выполненных измерений у данной пациентки и референсные значения.
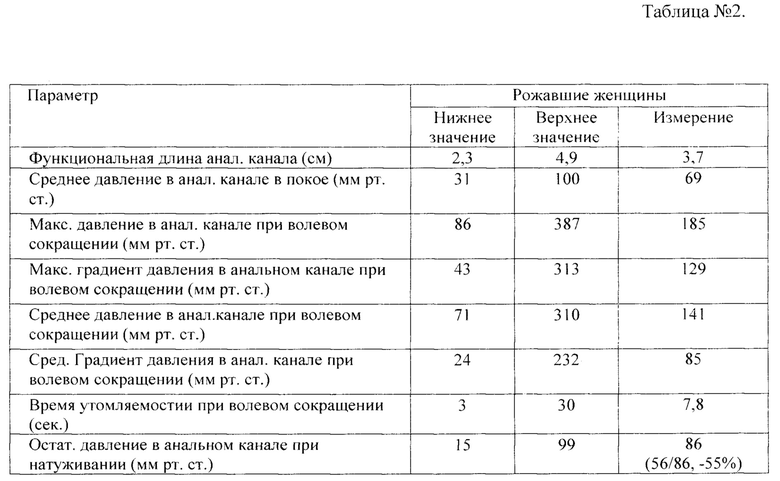
Эвакуаторная проба с выталкиванием баллона 50 мл в положении сидя -отрицательная.
На основании данных аноректальной манометрии и отрицательной эвакуаторной пробы в соответствии с Римскими критериями IV у пациентки можно думать о наличии функциональных расстройств дефекации I типа (диссинергическая дефекация, спазм пуборектальной петли).
Пациентке назначен курс лечебной физкультуры в виде комплекса упражнений по предложенному способу. Также рекомендована смена режима приема лактулозы - на ежедневный в малой дозе. Через 4 недели отмечена эффективность проведения данного курса: субъективно пациентка отметила отсутствие болей в животе, нормализацию позывов к дефекации и самостоятельный лентовидный стул - при повторном анкетировании 6 баллов.
При контрольной аноректальной манометрии через 6 недель выполнения комплекса упражнений отмечается положительная динамика соотношения показателей давления в анальном канале при натуживании и в покое с трансформацией манометрического паттерна в III тип (56/49 (релаксация 12%) - неполная релаксация в условиях адекватной пропульсии.
Пример 2
Пациентка В., 30 лет, обратилась с жалобами на запоры, чувство неполного опорожнения кишечника, ощущение инородного тела во влагалище, недержание газов, стрессовое недержание мочи, периодически отмечает появление следов кала на белье. Также отмечает необходимость сильного натуживания и использования ручного пособия при дефекации путем надавливания на заднюю стенку влагалища. Стул регулирует с помощью послабляющей диеты и ручного пособия. Данные жалобы беспокоят в течение 3 лет, появились на фоне запоров после родов. Роды - 2, неосложненные.
При осмотре области заднего прохода кожные покровы не изменены, расчесов и мацерации нет. При пальцевом исследовании определяется пролабирование передней стенки прямой кишки за уровень преддверия влагалища. При анкетировании - 4 балла по Кливлендской шкале оценки степени инконтиненции (Векснера) (Jorge J.M., Wexner S.D. Etiology and management of fecal incontinence. Dis Colon Rectum. 1993; 1: 77-97. Валидизирована в России: Клинические рекомендации. Колопроктология / под ред. Ю.А. Шелыгина. М.: ГЭОТАР-Медиа, 2015; С. 528), 11 баллов по Системе балльной оценки нарушений эвакуаторной функции толстой кишки.
При дефекографии в положении сидя прямая кишка располагается на 5.6 см ниже уровня лонно-копчиковой линии. При волевом сокращении кишка смещается вверх и располагается на 4 см ниже лонно-копчиковой линии. Во время опорожнения, при натуживании кишка опускается вниз до 7 см. По передней стенке формируется ректоцеле глубиной до 4 см. Вектор направленности ориентирован в ректоцеле и частично в анальный канал. Дефекация одномоментная. Время эвакуации прямой кишки - 25 секунд. Остаточный объем около 55%, часть контраста задерживается в ректоцеле. Заключение: R-признаки переднего ректоцеле II степени, опущения промежности в стадии компенсации мышц тазового дна.
При проведении аноректальной манометрии высокого разрешения (HRAM) давление в анальном канале в покое снижено, при волевом сокращении сфинктера - в пределах физиологических норм. Кашлевой рефлекс ослаблен. Утомляемость мышц наружного сфинктера увеличена. Регистрируется ректоанальный ингибиторный рефлекс внутреннего сфинктера. Порог первой чувствительности прямой кишки к наполнению повышен до 60 мл. При натуживании выявлена неадекватная пропульсия (интраректальное давление 34 мм рт.ст.) с повышением давления в анальном канале относительно давления в покое (манометрический паттерн II типа). Заключение: Манометрические признаки снижения тонуса и сократительной способности анального сфинктера и ослабления его рефлекторных реакций. Манометрический паттерн II типа при натуживании (неадекватная пропульсия).
На основании данных аноректальной манометрии и дефекографии в соответствии с Римскими критериями IV у пациентки можно думать о наличии функциональных расстройств дефекации II типа (неадекватной пропульсии).
Ниже в таблице 3 приведены результаты выполненных измерений у данной пациентки и референсные значения.

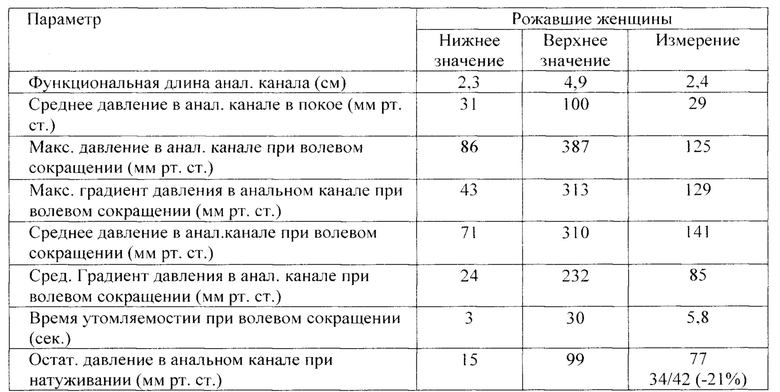
При комплексном сфинктерометрическом исследовании запирательного аппарата прямой кишки - суммарный тонус анальных сфинктеров снижен до 37 мм рт.ст., сократительная способность анальных сфинктеров - до 104 мм рт.ст. Утомляемость мышц наружного анального сфинктера повышена. Рефлекторная реакция на пробу с повышением внутрибрюшного давления (кашель) ослаблена. При натуживании выявлены косвенные признаки функциональных расстройств дефекации. Заключение: Функциональное состояние запирательного аппарата прямой кишки по манометрическим признакам соответствует недостаточности анального сфинктера I степени.
Пациентке назначен курс лечебной физкультуры в виде комплекса упражнений по предложенному способу. Через 4 недели отмечена эффективность проведения данного курса: субъективно пациентка отметила уменьшение дискомфорта в прямой кишке, частоты эпизодов недержания газов (и полное отсутствие помарок ката на белье) и частоты эпизодов неполного опорожнения кишечника - при повторном анкетировании 2 батла и 5 баллов, соответственно.
При контрольной аноректальной манометрии через 6 недель выполнения комплекса упражнений отмечается нормализация времени утомляемости наружного анального сфинктера, положительная динамика соотношения показателей давления в анальном канале при натуживании и в покое с трансформацией манометрического паттерна в IV тип (36/30 (18%)) - релаксация 18% при сохранении сниженного интраректального давления 35 мм рт.ст. При проведении контрольной сфинктерометрии отмечена положительная динамика с нормализацией показателей давления при волевом сокращении и времени утомляемости наружного анального сфинктера и мышц тазового дна.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ коррекции нарушений функционального состояния мышц анального сфинктера и тазового дна у пациентов с анальной инконтиненцией | 2021 |
|
RU2753580C1 |
| Способ лечения синдрома обструктивной дефекации с использованием метода биологической обратной связи | 2021 |
|
RU2771420C1 |
| Способ определения необходимости проведения высокочастотной магнитотерапии у пациентов с нарушением дефекации | 2024 |
|
RU2840416C1 |
| Способ нейрофизиологического исследования мышц тазового дна и запирательного аппарата прямой кишки | 2020 |
|
RU2741725C1 |
| Способ лечения функциональных запоров | 2023 |
|
RU2809305C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ НЕЙРОФИЗИОЛОГИЧЕСКОГО СОСТОЯНИЯ МЫШЦ ТАЗОВОГО ДНА | 2019 |
|
RU2708052C1 |
| СПОСОБ ОЦЕНКИ ФУНКЦИОНАЛЬНОГО СОСТОЯНИЯ ЗАПИРАТЕЛЬНОГО АППАРАТА ПРЯМОЙ КИШКИ | 2015 |
|
RU2576445C1 |
| Способ хирургической коррекции недостаточности мышц тазового дна | 2024 |
|
RU2830200C1 |
| СПОСОБ ЛЕЧЕНИЯ АНАЛЬНОЙ ТРЕЩИНЫ | 2006 |
|
RU2318503C1 |
| Способ парциальной пластики наружного анального сфинктера у детей | 2023 |
|
RU2820000C1 |
Изобретение относится к медицине, а именно к колопроктологии, и может быть использовано при лечении пациентов с нарушениями функционального состояния мышц анального сфинктера и тазового дна, сопровождающихся пролапсом тазовых органов в сочетании с обструктивной дефекацией и наличием или отсутствием анальной инконтиненции. Для этого пациенты с выявленными нарушениями выполняют комплекс физических упражнений в определенной последовательности, добавляя каждые 2 недели новые упражнения. Способ обеспечивает адекватную коррекцию нарушений функционального состояния мышц анального сфинктера и тазового дна у пациентов с пролапсом тазовых органов с инконтиненцией и обструктивной дефекацией за счет выполнения в определенной последовательности разработанного нами комплекса упражнений, который учитывает необходимость постепенного восстановления функционального состояния мышц анального сфинктера и тазового дна у пациентов различных возрастных категорий, с различной степенью тяжести состояния пациентов и их реабилитационного потенциала. 8 ил., 3 табл., 2 пр.
Способ коррекции нарушений функционального состояния мышц анального сфинктера и тазового дна у пациентов с пролапсом тазовых органов в сочетании с обструктивной дефекацией и наличием или отсутствием анальной инконтиненции, включающий выполнение физических упражнений, отличающийся тем, что в качестве физических упражнений выполняют следующий комплекс:
0) Базовое упражнение: исходное положение (ИП) лежа на спине, ноги прямые на ширине плеч, анальный сфинктер расслаблен, одну руку располагают на животе, другую на грудине, дыхание непроизвольное,
- выдыхают, задерживают дыхание, напрягают мышцы переднебоковой брюшной стенки и втягивают живот, при этом анальный сфинктер расслаблен,
- расслабляют мышцы живота и возвращаются в ИП,
- повторяют 3-5 раз,
причем упражнение 0 выполняют перед каждым последующим упражнением и в конце всего комплекса;
1.1) ИП - сидя на полу, ноги разведены на ширину плеч, согнуты в коленных и тазобедренных суставах и опираются на стопы, руки фиксируют снаружи колен, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер и вдыхают, задерживают дыхание и руками создают сопротивление, одновременно пытаясь развести колени, фиксируют положение на счет 1-2-3-4,
- выдыхают и возвращаются в ИП,
- повторяют 4 раза;
1.2) ИП - сидя на полу, ноги разведены на ширину плеч, согнуты в коленных и тазобедренных суставах и опираются на стопы, руки упираются сзади в пол, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер и вдыхают, задерживают дыхание и давят коленями друг на друга на счет 1-2-3-4,
- выдыхают и возвращаются в ИП,
- повторяют 10 раз;
2.1) ИП - стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное,
- сжимают анальный сфинктер, делают вдох, задерживают дыхание,
- выпрямляют правую ногу, подняв над полом, не прогибая спину, и выполняют ногой круговые движения 4 раза,
- выдыхают, расслабляют анальный сфинктер и возвращаются в ИП,
- повторяют упражнение с левой ногой,
- цикл с движениями обеих ног повторяют 2 раза;
2.2) ИП - стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное,
- сжимают анальный сфинктер, делают вдох, задерживают дыхание,
- выпрямляют правую ногу, подняв над полом, не прогибая спину,
- удерживая сжатым анальный сфинктер выдыхают и возвращают ногу в исходное положение,
- выполняют упражнение с другой ногой,
- расслабляют анальный сфинктер и переходят на непроизвольное дыхание,
- цикл с движениями обеих ног повторяют 3 раза;
2.3) ИП стоя с упором на колени и кисти рук, анальный сфинктер расслаблен, ноги на ширине плеч, лицо направлено в пол, дыхание непроизвольное,
- сжимают анальный сфинктер делают вдох, задерживают дыхание,
- выпрямляют правую ногу, подняв над полом, не прогибая спину, и вытягивают над головой левую руку,
- выдыхают, расслабив анальный сфинктер и вернув ногу и руку в ИП,
- сжимают анальный сфинктер делают вдох, задержав дыхание,
- выпрямляют левую ногу, подняв над полом, не прогибая спину, и вытягивают над головой правую руку,
- выдыхают, расслабив анальный сфинктер и вернув ногу и руку в ИП,
- расслабляют анальный сфинктер и переходят на непроизвольное дыхание,
- повторяют 3 раза цикл с движениями разноименных рук и ног;
3) ИП - лежа на животе, руки под головой, лицо лежит на руках, ноги прямые, анальный сфинктер расслаблен, дыхание непроизвольное,
- сжимают анальный сфинктер, вдыхают, задерживают дыхание,
- упражнение «ножницы» - поднимают над полом обе прямые ноги, не прогибая поясницу и не поднимая голову, делают 3 скрещивающих движения ногами,
- выдыхают и возвращаются в ИП,
- повторяют 2 раза;
4) ИП - сидя на полу, ноги вытянуты, руки опираются на колени, дыхание непроизвольное,
- передвигаются на ягодицах вперед, затем - назад, 10 секунд;
при этом комплекс упражнений выполняют в следующем порядке:
- первые 2 недели пациенты выполняют упражнения 0, 1.1, 1.2,
- 3-4 недели - добавляют упражнения 2.1, 2.2,
- 5-6 недели - добавляют упражнения 2.3, 3, 4.
| Недостаточность анального сфинктера у взрослых | |||
| Клинические рекомендации | |||
| Способ использования делительного аппарата ровничных (чесальных) машин, предназначенных для мериносовой шерсти, с целью переработки на них грубых шерстей | 1921 |
|
SU18A1 |
Авторы
Даты
2021-07-26—Публикация
2021-01-28—Подача