Изобретение относится к области медицины, а именно гепатологии и может использоваться для скрининга пациентов с подозрением на неалкогольную жировую болезнь печени и подлежащих дальнейшему обследованию (ультразвуковое исследование, пункционная биопсия печени, скрининг онкозаболеваний, вирусных инфекций, поиск этиологических факторов цирроза печени).
Актуальность решения проблемы связана, прежде всего, с предметом исследования - неалкогольной жировой болезнью печени (НАЖБП), ее распространенностью, необходимостью повышения специфичности диагностики и разработки эффективных препаратов для терапии.
Неалкогольная жировая болезнь печени представляет собой спектр патологических изменений печени: избыточное накопление триглицеридов (ТГ) (стеатоз печени), развитие воспаления и повреждения клеток (стеатогепатит, НАСГ), фиброз (рубцевание) и цирроз [1-3]. По данным ВОЗ в последние годы регистрируется неуклонный рост числа хронических заболеваний печени. Распространенность НАЖБП в мире варьирует от 6,3 до 33%. По результатам открытого многоцентрового рандомизированного проспективного исследования (DIREG_L_01903) с участием 30 787 пациентов, распространенность НАЖБП в России составляет 27%, при этом у 80,3% пациентов был диагностирован стеатоз, у 16,8% - стеатогепатит, у 2,9% - цирроз печени [4-5].
Факторами риска заболевания является ожирение, сахарный диабет 2 типа и другие нарушения углеводного обмена, дислипидемия, генетическая предрасположенность, прием лекарственных препаратов, токсичных для печени, а также изменения в микробиоте кишечника. Патогенез НАЖБП и прогрессирование стеатоза до НАСГ часто описывается гипотезой «множественных параллельных ударов» [1]. Первым «ударом» является накопление в гепатоцитах избытка ТГ. Отложение высокотоксичных свободных жирных кислот в виде избытка ТГ на фоне инсулинорезистентности (ИР) приводит к перекисному окислению липидов и оксидативному стрессу, которые индуцируют повышенную продукцию провоспалительных цитокинов клетками печени и жировой тканью – второй «удар». Выброс провоспалительных цитокинов также может быть индуцирован попадающими из кровотока в печень эндотоксинами бактерий, например, липополисахаридами, посредством активации толл-подобного рецептора 4 – так называемый TLR4-зависимый выброс воспалительных цитокинов. Также к «множественным ударам» относятся: изменение выработки адипокинов, вызванное окислительным стрессом, митохондриальная дисфункция, стресс эндоплазматического ретикулума, перегрузка железом [1, 6, 7]. Последние данные подчеркивают решающую роль микробиоты в патогенезе НАЖБП [3]. Изменения в микробиоте кишечника могут способствовать развитию НАЖБП, опосредуя воспаление, ИР, метаболизм желчных кислот и холина.
На сегодняшний день остается не решенной проблема дифференциально-диагностических и прогностических маркеров при НАЖБП. Использование стандартных клинических и лабораторно-инструментальных методов диагностики не всегда эффективно, так как у большинства пациентов отсутствуют жалобы и изменения в лабораторных показателях даже при развитии стеатогепатита, поэтому часто в практике сталкиваются со случайно обнаруженным при биохимическом исследовании синдромом цитолиза.
В настоящее время для создания методов ранней диагностики НАЖБП ведется поиск новых молекулярных биомаркеров с помощью высокотехнологичных аналитических платформ, используемых в геномике, протеомике и метаболомике. Метаболомика, несомненно, играет большую роль в изучении патологий организма. За последние несколько лет выросло количество метаболомных исследований с целью поиска новых биомаркеров социально-значимых заболеваний, включая онкологические, сердечно-сосудистые и нейродегенеративные заболевания [8-12].
При пониженном кетогенезе в печени при НАЖБП циркулирующие кетоны с главным кетоновым телом, 3-гидроксимасляной кислотой (β-гидроксибутиратом), становятся регуляторами метаболизма всего организма и скелетных мышц [13]. В настоящее время β-гидроксибутират считается важной сигнальной молекулой [14]. Например, показано, что β-гидроксибутират способен влиять на метаболизм питательных веществ в организме и в клетках (например, регулировать чувствительность к инсулину) [15-16].
При прогрессировании стеатоза до НАСГ у пациентов отмечается повышенное содержание аминокислот с разветвленной цепью (BCAA) и продуктов их метаболизма [17]. Первичным продуктом деградации разветвленной аминокислоты изолейцина является 3-метил-2-оксовалериановая кислота. В исследовании J.Concepcion с соавторами было показано, что её концентрация повышается у пациентов с сахарным диабетом 2 типа [18]. Возможно, наблюдаемое увеличение концентрации связано не только с повышением деградации разветвленных аминокислот, но и с увеличением их продукции микробиотой. Так при НАЖБП возрастает содержание продуцентов изолейцина: Bacteroides vulgates, Prevotella copri, Streptococcus sp, Clostridium sp., Eubacterium rectale [19-21]. Длительное повышение концентрации BCAA в крови приводит к хронической активации мишени рапамицина mTOR, которая является критическим медиатором регуляции синтеза белка, клеточной пролиферации и регуляции чувствительности к инсулину. Это приводит к повышенной секреции инсулина, и как следствие, к развитию ИР - главному фактору риска развития стеатоза [22].
Можно предположить, что выявленные в сыворотке крови гидроксикислоты, аминокислоты и продукты их метаболизма могут использоваться в биопрогностических тестах. В связи с этим перспективным является использование неинвазивной «омикс» - технологии, а именно газовой хроматографии масс-спектрометрии с целью метаболомного анализа сыворотки крови.
В клинической практике диагностика НАЖБП осуществляется клиническими, лабораторными (клинический анализ и биохимический анализ крови; «ФиброМакс»-тест) и инструментальными методами. Последние включают в себя: ультразвуковое исследование (УЗИ), компьютерная томография (КТ), магнитно-резонансная томография (МРТ), эластография и морфологическое исследование ткани печени (биопсия) [23-26]. УЗИ печени является наиболее доступным и безопасным, оно позволяет диагностировать изменения, характерные для жировой инфильтрации печени. Однако диагностическая эффективность данного метода ограничена ввиду отсутствия специфичной симптоматики. В целом КТ менее информативна, чем УЗИ при диффузных поражениях печени, однако она является методом выбора при очаговых заболеваниях. Для диагностики фиброза печени используется транзиентная эластография печени, однако она не позволяет оценить выраженность некровоспалительного процесса, является неинформативной у пациентов с избыточной массой тела, искажает значения результатов у пациентов в стадии биохимической ремиссии, не позволяет диагностировать стеатоз, стеатогепатит и ранние стадии фиброза. В целом, несмотря на достаточно высокую информативность, все визуализационные методы диагностики не позволяют оценить наличие признаков стеатогепатита, степень его активности и стадию фиброзных изменений в печени [24]. Золотым стандартом в диагностике и единственным надежным инструментом для верификации НАСГ и определения тяжести стеатоза, выраженности воспаления и степени фиброза является биопсия. Однако, будучи инвазивным вмешательством, биопсия печени также имеет ряд противопоказаний, сопряжена с риском осложнений и требует госпитализации с временной нетрудоспособностью [25, 27]. Кроме этого, адекватная интерпретация результатов требует патологоанатома с опытом в гепатологии, что делает данный метод исследования достаточно дорогим. Ещё один существенный недостаток биопсии печени – одинаковая гистологическая картина, получаемая при различных заболеваниях печени, включая и НАЖБП. Так, отрицательная прогностическая ценность одной биопсии для диагностики НАСГ может составлять до 74% [28].
В последние несколько лет в медицине отметился существенный прогресс в области разработки неинвазивных биологических маркеров, позволяющих оценивать тяжесть некровоспалительных процессов и фиброза печени у пациентов с НАЖБП. В настоящее время все биомаркеры можно подразделить по способу регистрации и патофизиологии на несколько групп: биомаркеры, регистрируемые с использованием следующих подходов: гликомики, протеомики и/или метаболомики; биомаркеры, регистрируемые с помощью методов визуализации, таких как магнитный резонанс (МР) и эластография; а также маркеры, участвующие в патогенезе [29]. К неинвазивным методикам определения функциональной активности печени, ее функционального резерва относятся изотопные дыхательные тесты. Например, 13С-метацетин дыхательный тест (13С-МДТ) и его комбинация с 13С-октаноат дыхательным тестом (ОДТ) [30-32]. К неспецифичным и нечувствительным неинвазивным маркерам относятся: возраст, индекс массы тела, резистентность к инсулину, АСТ/АЛТ, количество тромбоцитов, альбумин, гаптоглобин, α2-макроглобулин, билирубин, γ-глутамилтранспептидаза, у данных маркеров наблюдается незначительная корреляция с тяжелыми воспалениями при НАЖБП/НАСГ; отсутствует корреляция с фиброзом; а также маркеры дислипидемии: триглицериды, холестерин, ЛПВП, аполипопротеин А1, аполипопротеин В, для них корреляция с НАЖБП/НАСГ существует только при тяжелом метаболическом синдроме, отсутствует корреляция с фиброзом или воспалением. К специфичным и чувствительным маркерам НАЖБП относятся цитокератин 18, адипонектин, грелин, убиквитин, TNF-α, интерлейкины (IL-6, IL-8), RANTES и Fas-лиганд, гиалуроновая кислота, N-концевой пептид проколлагена III, TGF-β и TIMP1. В целом данные биомаркеры являются предикторами воспаления, некоторые из них не позволяют различить здоровых людей и пациентов с НАЖБП. В этой связи их предлагается использовать как дополнительные инструменты при использовании традиционных клинических маркеров [29].
Известен способ определения неалкогольного стеатогепатита при неалкогольной жировой болезни печени с помощью аппарата ФиброМакс [33]. Исследование с помощью системы ФиброМакс может проводиться при хронических гепатитах В и С; при стеатозе и алкогольном стеатогепатите; избыточном весе; при гиперхолистеринемии и гипертриглицеридемии; гипертонической болезни; сахарном диабете. ФиброМакс - метод неинвазивной оценки состояния печеночной ткани, состоящий из ряда лабораторных исследований. Получаемые результаты исследований применяются для расчета нескольких наиболее важных показателей, отражающих состояние ткани печени, а именно: стадии фиброза с использованием шкалы METAVIR (или Фибро-Тест); степени выраженности некровоспалительной реакции (или Акти-Тест); степени выраженности стеатоза печени (или жирового перерождения печеночной ткани) (Стеато-Тест); распознавания неалкогольного поражения печени и определения активности его - неалкогольного стеатогепатита (или Неш-Тест); распознавания алкогольного поражения печени и определения активности его (Аш-Тест).
Расчетный алгоритм был разработан французскими исследователями с дальнейшим подтверждением во многих независимых исследованиях в разных странах с привлечением многих тысяч пациентов. В подавляющем числе клинических ситуаций была подтверждена эффективность использования Фибромакса как альтернативы для биопсии печени. Фибромакс делает возможным комплексную оценку изменений, произошедших в связи с заболеванием печени и включает 5 некоррелирующих между собой биохимических показателей: α2-макроглобулин, гаптоглобин, аполипопротеин А1, ГГТ и общий билирубин, которые позволяют оценить выраженность фиброза с помощью дискриминантной функции. Исследование обладает сравнительно высокой чувствительностью, а также специфичностью в плане фибротических изменений и стеатоза, которые вызваны токсическим или вирусным воздействием на ткань печени, а также иными причинами, неблагоприятно влияющими на печень (например, избыточная масса тела, наличие гиперлипидемии, сахарный диабет).
Для проведения ФиброМакса требуется подготовка. Рекомендуется полностью воздержаться от приема пищи за 12 часов до взятия крови. Исключить как физическое, так и эмоциональное перенапряжение, а также курение по меньшей мере за 30 минут до исследования.
К недостаткам описанного способа диагностики можно отнести:
- ограничение контингента обследуемых пациентов: индекс массы тела пациента - не более 30 кг/м2; возраст - не моложе 18 лет; исследования не проводят пациентам, перенесшим трансплантацию печени;
- исследование применяется ограниченно или не применяется при наличии острого вирусного гепатита (типа А, В или вызванный вирусом Эпштейн-Барра), острого аутоиммунного или вызванного медикаментами гепатита, гепатонекроза, синдрома Жильбера, сопровождающегося высокой гипербилирубинемией, желчнокаменной болезни, сопровождающейся острым холестазом, при применении азатиоприна и рибавирина, при хроническом гемолизе, остром инфекционном заболевании системы дыхания, почек, наличии в полученной сыворотке гемолиза и/или липемии (исследование не выполняют);
- резкое повышение одного из биохимических показателей, не коррелирующее с клиническими данными, говорит о высокой вероятности неправильного результата;
- высокая стоимость.
Задачей, на решение которой направлено настоящее изобретение, является необходимость разработки более простого, точного, чувствительного и специфичного способа дифференциальной диагностики неалкогольного стеатогепатита у мужчин, лишенного перечисленных выше недостатков и обеспечивающего расширение контингента обследуемых пациентов.
Задача решена тем, что в настоящем изобретении разработан новый способ дифференциальной диагностики стеатоза печени и неалкогольного стеатогепатита у мужчин, в ходе которого у пациента берут образец венозной крови и анализируют его биохимические показатели хроматографическим методом, согласно изобретению в качестве анализируемых биохимических показателей используют концентрации 3-гидроксимасляной и 3-метил-2-оксовалериановой кислот, при этом при соотношении концентрации 3-гидроксимасляной кислоты к концентрации 3-метил-2-оксовалериановой кислоты 19/1 и больше диагностируют стеатоз печени, при соотношении 13/1 и меньше диагностируют НАСГ, а при соотношении от 14/1 до 18/1 пациенту не ставят точный диагноз и проводят дополнительные диагностические мероприятия.
Определение содержания 3-гидроксимасляной и 3-метил-2-оксовалериановой кислот является наиболее объективным, менее затратным методом исследования и не имеет погрешностей в зависимости от различных факторов (масса тела, возраст, перенесенная трансплантация печени и др.), что расширяет контингент обследуемых пациентов. Обоснование выбора диагностических маркеров осуществляли следующим образом.
Для исследования использовали газовый хромато-масс-спектрометр GCMSQP2010 Plus (Shimadzu Corporation, Япония), но для реализации заявляемого способа допускается использование других аналогичных приборов.
Забор венозной крови, получение и хранение сыворотки для целей исследований проводился в соответствии с действующими стандартами: ГОСТ Р 53079.4–2008 «Технологии лабораторные клинические. Обеспечение качества клинических лабораторных исследований. Часть 4. Правила ведения преаналитического этапа» (введен с 01.01.2010 г.); ГОСТ Р ИСО 6710-2009 (введен с 01.03.2010 г.; аналог международного стандарта ISO 6710, определяющий требования к контейнерам и пробиркам для сбора венозной крови) и другими нормативными документами.
Забор крови у пациентов производили утром натощак с помощью вакуумных систем для взятия венозной крови RusTech. Сыворотку получали путем центрифугирования на скорости 3000 об/мин в течение 15 мин. Далее полученную сыворотку с помощью одноразовых пластмассовых пипеток распределяли в 2 стерильные пробирки с герметично закручивающимися крышками (не менее 0,5 мл сыворотки в каждую пробирку). Пробирки маркировали с указанием фамилии, инициалов, идентификационного номера пациента, номера образца. Для замораживания и хранения образцов сыворотки крови использовали биомедицинский морозильник горизонтальный для хранения крови Medical Freezer MDF-236 (Sanyo, Япония). Хранение образцов сыворотки крови осуществляли при температуре –20 °C.
Перед проведением газовой хроматографии с масс-спектрометрометрическим детектированием (ГХ-МС) проводили пробоподготовку образцов сыворотки крови. Образцы размораживали при комнатной температуре и проводили экстракцию метаболитов ацетонитрилом с одновременным осаждением белков. Для этого на холоде отбирали по 0,1 мл сыворотки и вносили в 0,5 мл ацетонитрила (Криохром, Россия), перемешивали в течение 3 мин на вортексе медицинском вибрационном («V-3 ELMI», Латвия), центрифугировали при 13000 об/мин в течение 3 мин, прозрачную надосадочную жидкость отбирали. Полученный экстракт сушили в токе азота до получения сухого остатка. К сухому остатку в качестве внутреннего стандарта добавляли растворенный в метаноле эфир тридейтерометанола и тридекановой кислоты (C = 2 мг/мл или 8,7 мМ, Sigma, USA), вновь высушивали. Дериватизацию проводили методом силилирования с использованием силилирующего агента N,O-бис(триметилсилил)трифторацетамида (BSTFA, Supelco, USA).
Газохроматографические разделение проводили с помощью хроматомасс-спектрометра GCMS-QP2010 Plus (Shimadzu, Япония) на аналитической капиллярной колонке Agilent HP Ultra-2 (5% (фенил)-метилполисилоксан, длина 25 м, внутренний диаметр 0,2 мм и толщина пленки неподвижной фазы 0,25 мкм). Для хроматографирования использовали программируемый нагрев колонки от 50 до 290°C со скоростью 10°C/мин. Объем вводимой пробы – 100 мкл, деление потока 1:50, поток газа-носителя (гелий) через колонку – 1 мл/мин, температура инжектора и детектора – 280°C.
Хроматограмма образца регистрировалась в двух режимах: С 1 мин до 6,4 мин – мониторинг ионов m/z = 103, 117, 145 (режим SIM); С 6,4 мин до 40 мин – мониторинг по полному ионному току в диапазоне масс от 35 до 550 (режим SCAN). Выбор первого режима регистрации был обусловлен необходимостью зарегистрировать пики муравьиной, уксусной и масляных кислот на фоне силирующего агента (BSTFA), содержащегося в большом избытке. Регистрацию хроматограммы проводили в режиме записи полного ионного тока с частотой 2,5 скана в секунду.
Полученные хроматограммы подвергали выравниванию с использованием программы MetAlign, далее для построения матрицы данных использовали программу AIoutput. Вещества идентифицировали с использованием баз данных соединений National Institute of Standards and Technology (США), Human metabolome data base (Канада), Golm Metabolome Database (Германия), а также на основании анализа спектральной информации. Соединения идентифицировали по их масс-спектру, индексу удерживания (RI), а также времени удерживания. При проведении хроматографических определений для подтверждения наличия определяемого соединения в пробе использовали не менее трех характеристичных ионов. Масс-спектр считали аннотированным при совпадении с библиотечным вариантом с индексом соответствия не менее 80.
Для расчета достоверности отличия уровней соединений между группами использовали непараметрический критерий Манна-Уитни. Кластеризацию пациентов со стеатозом, НАСГ и здоровых добровольцев осуществляли с помощью метода главных компонент (principal component analysis, PCA). В целях классификации образцов и поиска потенциальных биомаркеров использовали 3 алгоритма: метод опорных векторов (Support Vector Machine, SVM), метода дискриминантного анализа на латентные структуры (Partial least squares discriminant analysis, PLS-DA) и наивного байесовского классификатора (Naïve bayes). Для оценки и сравнения точности методов классификации проводили кросс-валидацию. При выборе классификатора руководствовались значениями площади под кривой чувствительности-специфичности его использования для разделения групп (AUROC). Для диагностической оценки потенциальных биомаркеров стеатоза и НАСГ использовали ROC-кривую и площадь под кривой, показатель AUROC.
В сыворотке крови пациентов мужского пола с НАЖБП и здоровых добровольцев с помощью ГХ-МС было обнаружено 319 низкомолекулярных соединений, которые идентифицировали по их масс-спектру, индексу и времени удерживания с использованием метаболомных баз данных: NIST (National Institute of Standards and Technology); HMDB – (Human Metabolome Database) и GOLM – (Golm Metabolome Database). Из выявленных соединений идентифицировали (до названия) 108 соединений. Метаболом пациентов с простым стеатозом характеризовался значимо (p<0,05) повышенным уровнем гидрокислот (2-гидроксимасляная кислота, 3-гидроксимасляная кислота, 2-гидроксиизовалериановая кислота), аминокислот (лейцина, пироглутаминовой кислоты, пролина), сахарного спирта – арабитола, и ряда неидентифицированных соединений. У пациентов с НАСГ в отличие от простого стеатоза значимо различался уровень 3-метил-2-оксовалериановой кислоты и других девяти метаболитов. С помощью классификатора SVM (support vector machine) были выбраны потенциальные маркеры, разделяющие группы здоровых и пациентов с НАЖБП. Из них концентрации 3-гидроксимасляной и 3-метил-2-оксовалериановой кислот значимо различались у пациентов и здоровых лиц по непараметрическому статистическому критерию Манна-Уитни (U-критерий Манна-Уитни) (таблица 1).
Таблица 1. Предполагаемые маркеры НАЖБП, определенные с помощью метода опорных векторов (SVM)
мкмоль/л
Примечание: * при p < 0,05 различия считали достоверными
Изменения уровня содержания 3-гидроксимасляной и 3-метил-2-оксовалериановой кислот в сыворотки крови представлены на Фиг.1.
Для оценки диагностической ценности потенциальных биомаркеров для каждого из них были построены ROC-кривые и рассчитаны значения площади под кривой AUROC (таблица 2).
Таблица 2. Результаты анализа ROC-кривых для потенциальных маркеров заболевания
Данные показывают, что выявленные маркеры можно использовать как соединения-маркеры для диагностики различных форм неалкогольной жировой болезни печени с высокой степенью надежности.
В ходе экспериментальных исследований были изучены биохимические показатели двух групп пациентов: 1 группа – 10 мужчин в возрасте 49,3±5,4 л. с подтвержденным традиционными диагностическими методами стеатозом печени; 2 группа – 11 мужчин в возрасте 48,4 ± 6,1 л. с подтвержденным НАСГ. У каждого пациента из обеих групп был произведен забор венозной крови, проведен хроматографический анализ, определены концентрации 3-гидроксимасляной и 3-метил-2-оксовалериановой кислот. Результаты исследований приведены в таблице 3.
Таблица 3. Результаты проведенных исследований
Дальнейшие экспериментальные исследования на расширенных группах пациентов (по 50 чел.) подтвердили, что у всех пациентов с соотношением концентрации 3-гидроксимасляной кислоты к концентрации 3-метил-2-оксовалериановой кислоты 19/1 и больше диагностировали стеатоз печени, а у всех пациентов с соотношением 13/1 и меньше диагностировали НАСГ. При этом у пациентов, у которых соотношение находится в диапазоне от 14/1 до 18/1, может быть диагностирован и стеатоз, и НАСГ. Данный диапазон представляет собой серую зону и наличие значение внутри данного диапазона не позволяет поставить точный диагноз.
Заявляемый способ осуществляют следующим образом. У пациента забирают образец венозной крови. Затем образец крови подготавливают к хроматографии и проводят анализ, в ходе которого определяют концентрацию 3-гидроксимасляной и 3-метил-2-оксовалериановой кислот в образце. Затем рассчитывают соотношение концентрации 3-гидроксимасляной кислоты к концентрации 3-метил-2-оксовалериановой кислоты. При соотношении концентрации 3-гидроксимасляной кислоты к концентрации 3-метил-2-оксовалериановой кислоты 19/1 и больше ставят диагноз стеатоз печени, а при соотношении 13/1 и меньше ставят диагноз НАСГ. В случае, если соотношение находится в диапазоне от 14/1 до 18/1, пациенту не ставят точный диагноз и проводят дополнительные диагностические мероприятия.
Изобретение поясняется примерами.
Пример 1. В 2017 г. в клинику обратился пациент И., мужчина 54 лет, с жалобами на постоянную слабость, быструю утомляемость, снижение работоспособности, чувство тяжести и ноющие боли в правом боку, связанные с приемом жирной, жареной и острой пищи.
Из анамнеза заболевания: вышеуказанные жалобы пациент отмечает в течение трех лет, однако пациент за медицинской помощью не обращался, связывая своё состояние с повышенной нагрузкой на работе (работает на строительстве высотных зданий). Пациент самостоятельно периодически принимал ингибиторы протонной помпы (Омепразол 20 мг) без положительного эффекта.
Пациент с избыточной массой тела, на момент поступления в клинику ИМТ составлял 32,2 кг/м2, со слов пациента всегда был склонен к полноте. Данную тенденцию можно связать больше с диетическими пристрастиями пациента, он в чрезмерном количестве употребляет жирную пищу, частое употребление фаст-фуда и сладких газированных напитков.
Употребление алкоголя отрицает.
Объективные данные: общее состояние удовлетворительное.
Тоны сердца ритмичные, приглушены. АД-130/80 мм рт. ст. Пульс - 68 ударов в минуту. В легких дыхание везикулярное, хрипы не выслушиваются. ЧДД - 16 в минуту. SatO2=99%. Кожные покровы бледно-розового цвета. Периферических отеков нет. Рост - 173 см, вес - 96 кг. ИМТ=32,2 кг/м2. Антропометрические маркеры абдоминального типа ожирения: окружность талии (ОТ) - 118 см, окружность бедер (ОБ) - 123 см, соотношение ОТ/ОБ - 0,95.
Живот увеличен в объеме за счет выраженного подкожно-жирового слоя, безболезненный при пальпации во всех отделах. Печень выступает на 1,5 см от края реберной дуги по правой срединно-ключичной линии, край закруглен, поверхность гладкая, эластической консистенции. Абдоминальное ожирение у пациента может свидетельствовать о наличии метаболического синдрома.
По данным лабораторного обследования, были выявлены другие признаки метаболического синдрома: атерогенная дислипидемия с повышением уровня общего холестерина до 6,8 ммоль/л, гипертриглицеридемией до 2,7 ммоль/л, повышением уровня ЛПНП до 3,9 ммоль/л, снижением ЛПВП до 0,93 ммоль/л. Общее количество тромбоцитов в общеклиническом анализе крови составило 240×109/л.
Был рассчитан индекс инсулинорезистентности: НОМА-IR рассчитывается по формуле: иммунореактивный инсулин натощак (мкМЕ/мл) × глюкоза крови натощак (ммоль/л) /22,5. У пациента значение индекса НОМА-IR=4,2 (норма - менее 2,7), что подтверждало наличие инсулинорезистентности.
В биохимическом анализе крови сывороточные трансаминазы составили: АЛТ – 66 ед/л, АСТ – 44 ед/л, ГГТП – 48 МЕ/л, протромбиновый индекс – 82%, a-HCV, HBsAg – не обнаружены.
Хроматографический анализ образца венозной крови пациента согласно заявляемому способу показал наличие и значимое повышение 3-метил-2-оксовалериановой кислоты 23,6 мкмоль/л и повышение 3-гидроксимасляной кислоты 172,6 мкмоль/л, что соответствует соотношению 7/1. Исходя из этого, пациенту был поставлен диагноз НАЖБП. Стеатогепатит.
По данным УЗИ органов брюшной полости, у пациента имелись все проявления НАЖБП: печень увеличена, диффузная жировая инфильтрация печени, диффузное увеличение эхогенности печени, повышенное ослабление ультразвука.
На ЭКГ – ритм синусовый, ЧСС 72 удара в минуту. Электрическая ось сердца не отклонена.
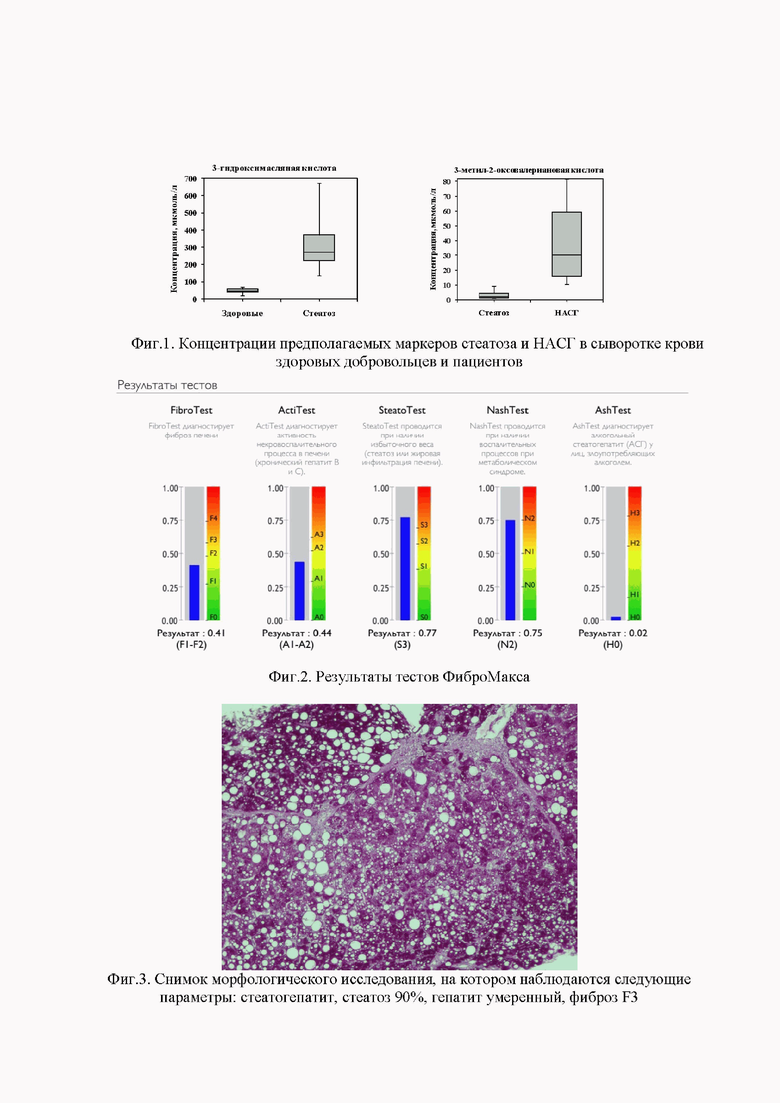
В качестве скрининга наличия стеатоза, активности воспаления и фиброза пациенту был проведен ФиброМакс. На Фиг.2 представлен результат ФиброМакса пациента И.
Выявлен стеатоз печени, степень стеатоза по результатам ФиброМакса составила S3 (результат: 0.77), что соответствовало выраженному стеатозу с поражением >66% гепатоцитов. Результаты NashTest показали выраженный воспалительный процесс N2 (результат 0.75), характерный для метаболического синдрома. По результатам оценки наличия воспалительного процесса (ActiTest), у пациента выявили A1 (результат 0.44. Результаты фибротеста – 0.41, что соответствует стадии F1-F2 (по шкале METAVIR).
При оценке наличия фиброза печени по расчетным калькуляторам было выявлено: индекс APRI >1,0, что является показателем наличия фиброза; FIB-4 - >3,25 - соответствует фиброзу и NAFLD fibrosis score -1.013 – этот показатель шкалы входит в «серую» зону.
Пациенту была выполнена пункционная биопсия печени с последующей морфологической оценкой гепатобиоптатов (Фиг.3). Выраженность фиброза печени составила F3 (по шкале METAVIR), что соответствовало поражению зон 3 ацинусов с портальным фиброзом. Стеатоз составил 2 балла, что соответствует поражению 34-66% гепатоцитов. Лобулярное воспаление 2 балла, что соответствует 2-4 фокусам в поле зрения (наличие скоплений клеток воспалительного инфильтрата при увеличении х20). Баллонная дистрофия при морфологической оценке составила также 2 балла, что можно расценить как умеренная или выраженная дистрофия. По результатам шкалы NAS-CRN для полуколичественной оценки тяжести и стадии НАЖБП индекс ≥ 5, что соответствует заключению: вероятный диагноз НАЖБП в форме стеатогепатита.
Клинический диагноз был сформулирован следующим образом.
Неалкогольная жировая болезнь печени: стеатогепатит, минимальной биохимической степени активности. F1-2,S3 (по данным ФиброМакса). F3S2 (по данным гепатобиопсии). Метаболический синдром. Ожирение I степени (ИМТ-32,2 кг/м2). Инсулинорезистентность (НОМА-индекс - 4,2).
Пример 2. В клинику с целью профилактического осмотра обратился пациент О., 48 лет. Жалоб на момент поступления не предъявлял.
Из анамнеза заболевания: Пациент проходил плановый медицинский осмотр, когда впервые выявлено незначительное повышение печеночных проб (АЛТ, АСТ), по поводу чего было рекомендовано дообследование.
У пациента на момент поступления в клинику ИМТ=28,3 кг/м2. Со слов пациента ожирением никогда не страдал, ежедневно занимается физическими упражнениями (ходьба со скандинавскими палками). Пациент отметил, что 2 года назад впервые выявили деформацию желчного пузыря, по поводу чего пациент соблюдал диету и периодически принимал желчегонные препараты (названия не помнит).
Употребление алкоголя отрицает.
Объективные данные: общее состояние удовлетворительное.
Тоны сердца ритмичные, ясные. АД-135/85 мм рт. ст. Пульс - 74 удара в минуту. В легких дыхание жесткое, хрипы не выслушиваются. ЧДД - 16 в минуту. SatO2=97%. Кожные покровы физиологического цвета. Периферических отеков нет. Рост - 166 см, вес - 78 кг. ИМТ=28,3кг/м2. Антропометрические маркеры абдоминального типа ожирения: окружность талии (ОТ) - 86 см, окружность бедер (ОБ) - 100 см, соотношение ОТ/ОБ 0.86.
Живот правильной формы, симметричный, не увеличен в объеме, безболезненный при пальпации во всех отделах. Печень по краю реберной дуги по правой срединно-ключичной линии, край закруглен, поверхность гладкая, эластической консистенции.
По данным лабораторного обследования, сывороточные трансаминазы составляли 1-2 ВГН: АЛТ-58 Ед/л, АСТ-54 Ед/л, протромбиновый индекс – 88%, a-HCV, HBsAg – не обнаружены. С учетом повышения печеночных трансаминаз у данного пациента можно предположить НАЖБП, в форме стеатоза.
Хроматографический анализ образца венозной крови пациента согласно заявляемому способу показал наличие и значимое повышение 3-гидроксимасляной кислоты 216,4 мкмоль/л и содержание 3-метил-2-оксовалериановой кислоты 0,9 мкмоль/л, что соответствует соотношению 229/1. Исходя из этого, пациенту был поставлен диагноз стеатоз печени.
Был рассчитан индекс инсулинорезистентности: НОМА-IR рассчитывается по формуле: иммунореактивный инсулин натощак (мкМЕ/мл) × глюкоза крови натощак (ммоль/л) /22,5. У пациентки значения индекса НОМА-IR составили 2,3 (норма - менее 2,7), что исключило инсулинорезистентность.
По данным УЗИ органов брюшной полости, у пациента имелись проявления НАЖБП: диффузная зернистость, паренхима гиперэхогенная, с выраженными явлениями стеатоза.
При ультразвуковом сканировании с использованием контрастирования желудка дегазированной жидкостью толщина висцерального жира составила 39 мм. Толщина подкожного жира на данном уровне составила 49 мм. Диагностировано висцеральное ожирение, что в дальнейшем подтвердилось результатами МРТ: площадь ВЖТ составила 152 см2, при норме 130 см2.
На ЭКГ – ритм синусовый, ЧСС 64 ударов в минуту, правильное положение оси сердца.
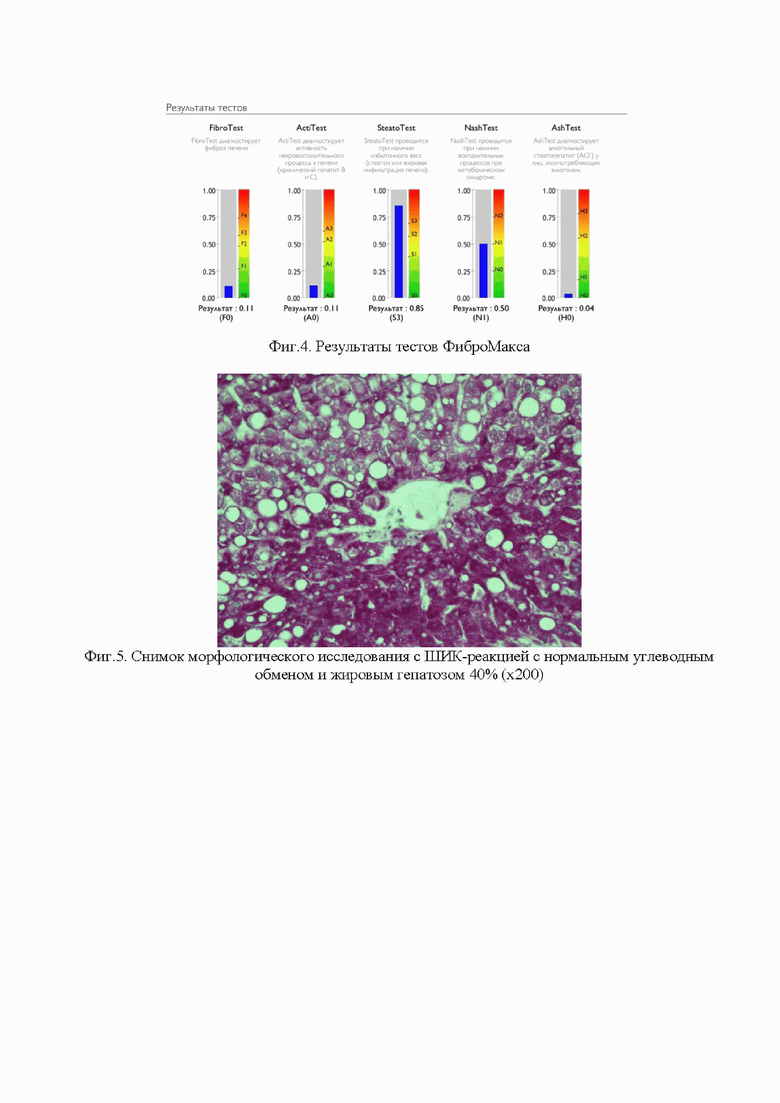
В качестве скрининга наличия стеатоза, активности воспаления и фиброза пациентке был выполнен ФиброМакс (Фиг. 4). Выявлен стеатоз печени, степень стеатоза, по результатам ФиброМакса, составила S3 (результат: 0.85), что соответствовало выраженному стеатозу с поражением >66% гепатоцитов. Результаты NashTest показали воспалительный процесс N1 (результат 0.50). По результатам оценки наличия воспалительного процесса (ActiTest) у пациента выявили А0 (результат 0.11), что говорит об отсутствии воспаления. Результаты фибротеста – 0.11, что также исключает фиброз печени (по шкале METAVIR).
При оценке наличия фиброза печени, по расчетным калькуляторам, было выявлено: индекс APRI<0,5, что является показателем отсутствия фиброза; FIB4<1,45 - соответствует отсутствию фиброза; значения NAFLD fibrosis score - менее -1.617, что указывает на отсутствие фиброза.
Пациенту была выполнена пункционная биопсия печени с последующей морфологической оценкой гепатобиоптатов (Фиг.5). Стеатоз составил 2 балла, что соответствует поражению 34-66% гепатоцитов. Лобулярное воспаление - 1 балл, что соответствует поражению менее чем 2 фокусов в поле зрения (наличие скоплений клеток воспалительного инфильтрата при увеличении х20). Баллонная дистрофия при морфологической оценке у пациента отсутствовала (0 баллов). Кроме того, данных за фиброз получено не было. По результатам шкалы NAS-CRN для полуколичественной оценки тяжести и стадии НАЖБП индекс составил 2, что входит в «серую зону», что соответствует заключению: диагноз НАСГ маловероятен.
Клинический диагноз был сформулирован следующим образом:
Неалкогольная жировая болезнь печени: стеатоз. F0А0S3 (по данным ФиброМакса). F0S2 (по данным гепатобиопсии).
Заключение. Приведенные клинические случаи демонстрируют возможность применения и высокую чувствительность неинвазивных методов оценки некровоспалительной активности и стеатоза печени, а именно метаболомного профиля сыворотки крови у пациентов с НАЖБП.
Комбинированный подход позволяет повысить специфичность и чувствительность определения стеатоза печени, стеатогепатита и фиброза печени и избежать проведения биопсии печени. Кроме того, приведенные клинические примеры доказывают высокую специфичность и чувствительность метаболомного анализа сыворотки крови для диагностики и дифференциальной диагностики различных форм НАЖБП.
Таким образом, при использовании заявляемого изобретения обеспечивается:
- расширение контингента обследуемых пациентов за счет пациентов с индексом массы тела более 30 кг/м2, отсутствия ограничений пациентов по возрасту и отсутствия ограничений для лиц, перенёсших трансплантацию печени;
- исследование может проводиться независимо от влияния различных факторов, в том числе вирусных поражений печени, аутоиммунных поражений, лекарственно-индуцированных, инфекционных заболеваний, наследственных форм поражения печени;
- снижение вероятности неправильных результатов исследования, коррелирующих с клиническими данными;
- снижение стоимости исследования, что повышает комплаентность пациента к обследованию.
Список использованных источников
1. Bessone F. Razori M.V., Roma M.G. Molecular pathways of nonalcoholic fatty liver disease development and progression // Cell Mol Life Sci. - 2019 г. - № 1 : Т. Vol. 76. - стр. P. 99-128.
2. Kawaguchi T Torimura T. Is metabolic syndrome responsible for the progression from NAFLD to NASH in non-obese patients? // J Gastroenterol. - 2020 г. - Т. 55(3):363-364. doi: 10.1007/s00535-019-01650-1. Epub 2019 Nov 28. PMID: 31781941.
3. Pierantonelli I. Svegliati-Baroni G. Nonalcoholic Fatty Liver Disease: Basic Pathogenetic Mechanisms in the Progression From NAFLD to NASH // Transplantation. - 2019 г. - 1 : Т. 103. - стр. :e1-e13.
4. Ивашкин, В. Т. Распространенность неалкогольной жировой болезни печени у пациентов амбулаторно-поликлинической практики в российской федерации: результаты исследования DIREG 2 / В. Т. Ивашкин, О. М. Драпкина, И. В. Маев [и др.] // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2015. – Т. 25, № 6. – С. – 31-41.
5. Ивашкин В.Т., Маевская М.В., Павлов Ч.С., Тихонов И.Н., Широкова Е.Н., Буеверов А.О., Драпкина О.М., Шульпекова Ю.О., Цуканов В.В., Маммаев С.Н, Маев И.В., Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации. // Рос. журн. гастроэнтерол. гепатол. колопроктол. 2016; 26(2):24-42.
6. Poeta M Pierri L, Vajro P. Gut-Liver Axis Derangement in Non-Alcoholic Fatty Liver Disease // Children (Basel). - 2017 г. - 66 : Т. 4 (8).
7. Leung C. Rivera L., Furness J.B., Angus P.W. The role of the gut microbiota in NAFLD // Nat Rev Gastroenterol Hepatol. - 2016 г. - 7 : Т. 13. - стр. 412-25.
8. Kaddurah-Daouk R., Krishnan K.R. Metabolomics: a global biochemical approach to the study of central nervous system diseases // Neuropsychopharmacology. – 2009. – V.34. – P.173-186.
9. Lokhov P. G., Kharybin O. N., Archakov A. I. Diagnosis of lung cancer based on direct-infusion electrospray mass spectrometry of blood plasma metabolites // Int. J. Mass. Spect. – 2012. – Vol. 309. – P. 200–205.
10. Лохов П.Г., Трифонова О.П., Маслов Д.Л., Балашова Е.Е., Арчаков А.И., Шестакова Е.А., Шестакова М.В., Дедов И.И. Диагностика нарушенной толерантности к глюкозе прямым масс-спектрометрическим анализом метаболитов в плазме крови // Проблемы эндокринологии. – 2014. – Т. 3. – С.4-9.
11. Трифонова О.П., Лохов П.Г., Арчаков А.И. Метаболомное профилирование крови // Биомедицинская химия. – 2014. – Т.60. – Вып. 3. – С.281-294.
12. Wang T.J., Larson M.G., Vasan R.S., Cheng S., Rhee E.P., McCabe E., Lewis G.D., Fox C.S., Jacques P.F., Fernandez C., O'Donnell C.J., Carr S.A., Mootha V.K., Florez J.C., Souza A., Melander O., Clish C.B., Gerszten R.E. Metabolite profiles and the risk of developing diabetes // Nat. Med. – 2011. – V.17. – P. 448-453.
13. Sherwin R.S., Hendler R.G., and Felig P. Effect of diabetes mellitus and insulin on the turnover and metabolic response to ketones in man. Diabetes 25: 776-784, 1976.
14. Veech R.L., Bradshaw PC, Clarke K, Curtis W, Pawlosky R, and King MT. Ketone bodies mimic the life span extending properties of caloric restriction. IUBMB Life 69: 305-314, 2017.
15. Newman J.C., and Verdin E. Ketone bodies as signaling metabolites. Trends Endocrinol Metab 25: 42-52, 2014.
16. Sunny N.E., Parks E.J., Browning J.D., and Burgess S.C. Excessive hepatic mitochondrial TCA cycle and gluconeogenesis in humans with nonalcoholic fatty liver disease. Cell Metab 14: 804-810, 477 2011.
17. Rodríguez-Gallego E, Guirro M, Riera-Borrull M, et al. Mapping of the circulating metabolome reveals α-ketoglutarate as a predictor of morbid obesity-associated non-alcoholic fatty liver disease. Int J Obes (Lond). 2015;39(2):279-287. doi:10.1038/ijo.2014.53.
18. Concepcion J., Chen K., Saito R., Gangoiti J., Mendez E., Nikita, M. E., ... & Kim J. J. (2020). Identification of pathognomonic purine synthesis biomarkers by metabolomic profiling of adolescents with obesity and type 2 diabetes. PLOS ONE, 15(6), e0234970.
19. Gaggini M. C. (2018). Caussy C., Loomba R. Gut microbiome, microbial metabolites and the development of NAFLD // Nature Reviews Gastroenterology & Hepatology. – 2018 https://doi.org/10.1038/s41575-018-0058-x.
20. Chashmniam S.; Mirhafez, S.R.; Dehabeh, M.; Hariri, M.; Azimi Nezhad, M.; Nobakht, M. Gh. B.F. A pilot study of the effect of phospholipid curcumin on serum metabolomic profile in patients with non-alcoholic fatty liver disease: a randomized, double-blind, placebo-controlled trial. Eur J Clin Nutr., 2019, 73(9), 1224–1235.
21. Beyoğlu D.; Idle J. Metabolomic And Lipidomic Biomarkers For Premalignant Liver Disease Diagnosis And Therapy. Metabolites, 2020, 10(2), 50.
22. Lake A.D. Novak P., Shipkova P., et al. Branched chain amino acid metabolism profiles in progressive human nonalcoholic fatty liver disease // Amino Acids. - 2015 г. - Т. V. 47. N 3. P. 603–615. doi:10.1007/s00726-014-1894-9.
23. Килина О. Ю., Ханарин Н. В., Иванова С. Н. Актуальность совершенствования методов ранней диагностики неалкогольной жировой болезни печени // Вестник хакасского государственного университета им. Н.Ф. Катанова. – 2015. – Т.12. – С.50-55.
24. Мехтиев С.Н., Гриневич В.Б., Кравчук Ю.А., Бращенкова А.В. Неалкогольная жировая болезнь печени: клиника, диагностика и лечение // Лечащий врач. – 2008. – 2: https://www.lvrach.ru/2008/02/4829117/.
25. Лазебник Л.Б., Радченко В.Г., Голованова Е.В., Звенигородская Л.А., Конев Ю.В., Селиверстов П.В., Ситкин С.И., Ткаченко Е.И., Айламазян Э.К., Власов Н.Н., Корниенко Е.А., Новикова В.П., Хорошинина Л.П., Жесткова Н.В., Орешко Л.С., Дуданова О.П., Добрица В.П., Турьева Л.В., Тирикова О.В., Козлова Н.М., Елисеев С.М., Гумеров Р.Р., Венцак Е.В. Неалкогольная жировая болезнь печени: клиника, диагностика, лечение (рекомендации для терапевтов) // Терапия. – 2016. – T. 2(6). – C.6-18.
26. Saadeh S., Younossi Z. M., Remer E. M. The utility of radiological imaging in nonalcoholic fatty liver disease // Gastroenterology. – 2002. – V. 123. – № 3. – Р.745–750.
27. Павлов Ч.С., Глушенков Д.В., Буличенко М.А., Воробьев А.В., Никонов Е.Л., Ивашкин В.Т. Неалкогольная жировая болезнь печени в клинике внутренних болезней // РМЖ. – 2010. – №28. – С. 1742.
28. Бакулин И.Г., Абациева М.П. Неинвазивные методы в диагностике неалкогольной жировой болезни печени // Медико-социальная экспертиза и реабилитация. – 2017. – Т.20. – №2. – С.107–112.
29. Neuman M.G., Cohen L.B., Nanau R.M. Biomarkers in nonalcoholic fatty liver disease // Can J. Gastroenterol. Hepatol. – 2014. – V.28. – No.11. – P.607-618.
30. Pijls K.E., de Vries H., Nikkessen S., Bast A., Wodzig W.K., Koek G.H. Critical appraisal of 13C breath tests for microsomal liver function: aminopyrine revisited // Liver Internat. – 2014. – V.34. – No.4. – P.487–494.
31. Modak A.S. An update on 13C-Breath Tests: The transition to acceptability into clinical practice. Volatile Biomarkers: Non-Invasive Diagnosis in Physiology and Medicine.: Elsevier; 1 edition. 2013. P. 245–265.
32. Бакулин И.Г., Медведев Ю.В. 13С-метацетиновый дыхательный тест при оценке функционального резерва печени // Фарматека. – 2016. – Т.5. – 6.
33. Simida, Y. Limitations of liver biopsy and non-invasive diagnostic tests for the diagnosis of nonalcoholic fatty liver disease/ nonalcoholic steatohepatitis // World J. Gastroenterol. 2014. Vol. 20(2). P.475 – 485 . doi: 10.3748/wjg.v20.i2.475.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ СТЕАТОЗА И НЕАЛКОГОЛЬНОГО СТЕАТОГЕПАТИТА У ЖЕНЩИН | 2020 |
|
RU2744021C1 |
| Способ прогнозирования прогрессирующего течения ранних форм неалкогольной жировой болезни печени | 2020 |
|
RU2768466C1 |
| Малоинвазивный способ диагностики неалкогольной жировой болезни печени на основе идентификации микроРНК и MIP-1β в плазме крови | 2022 |
|
RU2798163C1 |
| СПОСОБ НЕИНВАЗИВНОЙ ДИАГНОСТИКИ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ У МУЖЧИН | 2023 |
|
RU2803074C1 |
| Способ определения атеросклеротического поражения сосудистой стенки у пациентов с абдоминальным ожирением и неалкогольной жировой болезнью печени (варианты) | 2016 |
|
RU2637412C1 |
| СПОСОБ ДИАГНОСТИКИ НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНИ ПЕЧЕНИ У ПАЦИЕНТОВ С САХАРНЫМ ДИАБЕТОМ 2 ТИПА | 2024 |
|
RU2827361C1 |
| Способ скрининговой диагностики жировой дегенерации печени при абдоминальном ожирении | 2018 |
|
RU2684201C1 |
| Способ диагностики неалкогольного стеатоза печени на основе определения микроРНК в плазме крови | 2023 |
|
RU2831056C1 |
| СПОСОБ ПРЕДИКЦИИ НЕАЛКОГОЛЬНОГО СТЕАТОГЕПАТИТА У ПАЦИЕНТОВ С НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНЬЮ ПЕЧЕНИ | 2021 |
|
RU2765848C1 |
| СПОСОБ ПРЕДИКЦИИ ТЯЖЁЛОГО ФИБРОЗА ПЕЧЕНИ У ПАЦИЕНТОВ С НЕАЛКОГОЛЬНОЙ ЖИРОВОЙ БОЛЕЗНЬЮ ПЕЧЕНИ | 2021 |
|
RU2765847C1 |
Изобретение относится к медицине и касается способа дифференциальной диагностики стеатоза печени и неалкогольного стеатогепатита у мужчин. Сущность способа заключается в том, что определяют соотношение концентрации 3-гидроксимасляной и 3-метил-2-оксовалериановой кислот, определенных хроматографическим методом в образце венозной крови пациента. При соотношении концентрации 3-гидроксимасляной кислоты к концентрации 3-метил-2-оксовалериановой кислоты 19/1 и больше диагностируют стеатоз печени, при соотношении 13/1 и меньше диагностируют НАСГ. Способ может использоваться для неинвазивного определения стеатоза печени и неалкогольного стеатогепатита у пациентов мужского пола с неалкогольной жировой болезнью печени. 5 ил., 3 табл., 2 пр.
Способ дифференциальной диагностики стеатоза печени и неалкогольного стеатогепатита у мужчин, в ходе которого у пациента берут образец венозной крови и анализируют его биохимические показатели хроматографическим методом, отличающийся тем, что в качестве анализируемых биохимических показателей используют концентрации 3-гидроксимасляной и 3-метил-2-оксовалериановой кислот, при этом при соотношении концентрации 3-гидроксимасляной кислоты к концентрации 3-метил-2-оксовалериановой кислоты 19/1 и больше диагностируют стеатоз печени, при соотношении 13/1 и меньше диагностируют НАСГ.
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ СТЕАТОЗА ПЕЧЕНИ И СТЕАТОГЕПАТИТА | 2013 |
|
RU2545990C2 |
| Способ дифференциальной диагностики жировой болезни печени алкогольного и неалкогольного генеза | 2018 |
|
RU2697202C1 |
| WO 2018007422 A1, 11.01.2018 | |||
| WO 2006082522 A1, 10.08.2006. | |||
Авторы
Даты
2021-08-16—Публикация
2020-12-11—Подача