Способ относится к медицине, а именно к хирургии, и может быть использован в лечении больных с нерезектабельными опухолями органов гепатопанкреатобилиарной зоны, осложненных синдромом механической желтухи.
Пациенты с злокачественными новообразованиями печени и желчных протоков по-прежнему составляют одну из самых сложных категорий больных. Наиболее серьезное осложнение гепатопанкреатобилиарного рака - механическая желтуха, которая зачастую является первым симптомом заболевания. Большинство пациентов поступают в стационар в тяжелом состоянии и нуждаются в паллиативном лечении, направленном на декомпрессию желчевыводящих путей. Предпочтительным методом в такой ситуации является чрескожное чреспеченочное наружное или наружно внутреннее дренирование желчных протоков (ЧЧХД). Тем не менее нередко выполнение ЧЧХД невозможно, в связи с небольшой степенью расширения желчных протоков, а также иными техническими сложностями. Методом выбора в такой ситуации становится чрескожная холецистостомия. Однако данный способ декомпрессии не всегда обеспечивает эффективный желчеотток и существенно снижает качество жизни пациентов, что обусловлено наружным желчеотведением. Окончательным методом паллиативного лечения, способствующим улучшению качества жизни больных и которому необходимо отдавать предпочтение является стентирование желчных протоков.
Известным способом является чрескожное чреспеченочное стентирование желчных протоков и чрескожное чреспеченочное стентирование желчных протоков с лапароскопической ассистенцией (С.А. Алентьев, Б.Н. Котив, С.Я. Ивануса и др. Эндобилиарное стентирование с лапароскопической ассистенцией - гибридные технологии в сложной клинической ситуации // Вестник хирургии им. И.И. Грекова. 2014. №2. С. 33-37; Кулезнева Ю.В., Израилов Р.Е., Уракова Н.А. Чрескожное чреспеченочное стентирование желчных протоков (показания, методика, результаты) // Диагностическая и интервенционная радиология. 2008. №4. С. 87-93).
Недостатком данных методов является невозможность катетеризации внутипеченочных желчных протоков ввиду их малого диаметра из-за наличия у больного холецистостомы.
Целью изобретения является повышение эффективности лечения больных с механической желтухой опухолевой этиологии, а также улучшение качества жизни пациентов со злокачественными новообразованиями органов гепатобилиарной зоны, с наложенной ранее холецистостомой.
Решение поставленной задачи реализуется тем, что в способе стентирования желчных протоков у больных с механической желтухой опухолевой этиологии с использованием доступа через холецистостому с помощью покрытого нитинолового саморасширяющегося билиарного стента, имплантацию стента производят по методике «Рандеву», в условиях рентгенооперационной под местной инфильтрационной анестезией, под контролем рентгеноскопии выполняют фистулохолангиографию, оценивают анатомическое строение желчного пузыря, желчных протоков, протяженность и проходимость опухолевой стриктуры, затем по проводнику в желчный пузырь к устью пузырного протока устанавливают интродьюсер диаметром 5 F, через интродьюсер в пузырный проток устанавливают манипуляционный катетер «Кобра», выполняют холангиографию, затем осуществляют реканализацию пузырного протока и катетеризация холедоха, затем при помощи системы «гидрофильный проводник плюс гидрофильный катетер» выполняют реканализацию опухолевой стриктуры, после проникновения за область стриктуры устанавливают проводниковый катетер диаметром 5 F, по катетеру заводят эндоскопический проводник, который захватывают через эндоскоп эндоскопическими щипцами и выводят через рот, затем выполняют папиллосфинктеротомию на проводнике, производят катетеризацию гепатикохоледоха, затем под рентгеноскопическим и эндоскопическим контролем выполняют стентирование гепатикохоледоха с имплантацией стента, при этом проксимальный конец стента устанавливают выше опухолевой стриктуры на 20 мм, дистальный конец устанавливают транспапиллярно в двенадцатиперстную кишку, в желчный пузырь устанавливают контрольный дренажный катетер; через 1 сутки выполняют контрольную холангиографию, оценивают проходимость стента, отсутствие затеков, через 2-3 суток дренажный катетер удаляют.
Преимуществами данного способа является минимальная инвазивность методики, позволяющая осуществить адекватную, зачастую пожизненную декомпрессию желчных путей у пациентов с неоперабельными опухолями гепатопанкреатодуоденальной зоны. Наличие внутреннего желчеотведения существенно повышает качество жизни больных, избавляя от наличия дренажа на коже и необходимости перорального приема желчи.
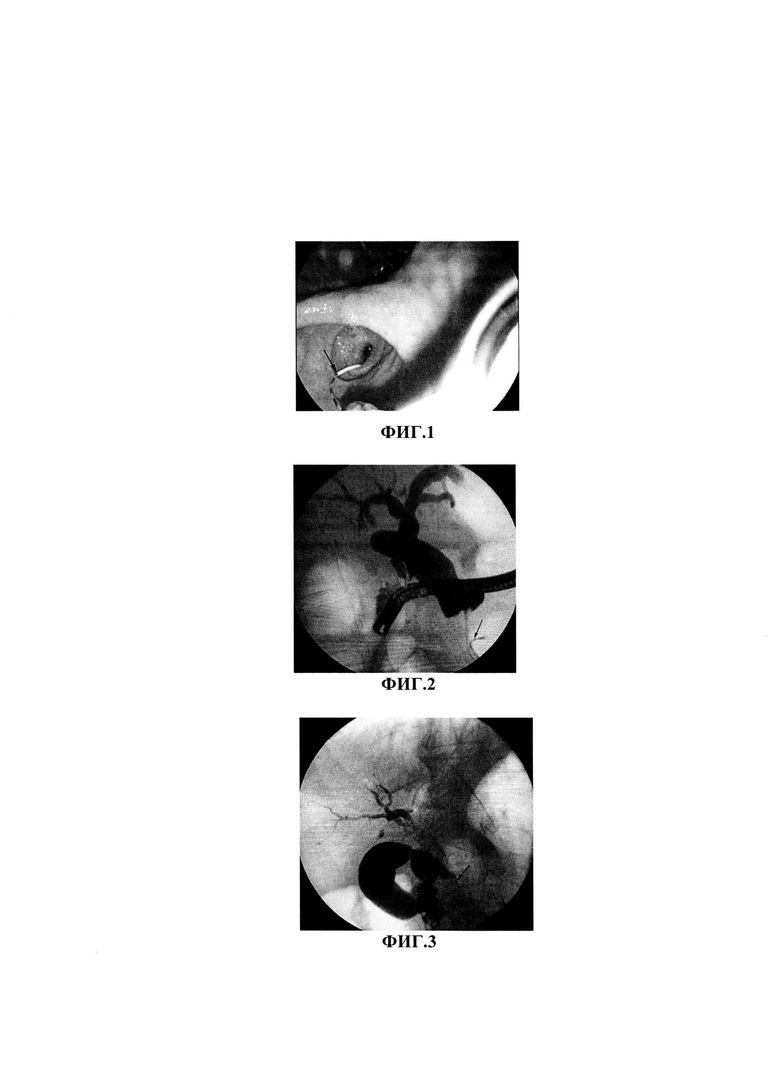
Изобретение поясняется фиг. 1, на которой показано эндофото, стрелкой указан проводниковый катетер и эндоскопический проводник. На фиг. 2 приведена холангиограмма через холецистостому. Проводник (указан стрелкой) захвачен эндоскопом. На фиг. 3 показана холангиограмма после установки стента. Стрелкой указан стент, частично расправленный.
Способ реализуется следующим образом.
В условиях рентгенооперационной под местной инфильтрационной анестезией 0,5% раствором лидокаина или новокаина под контролем рентгеноскопии выполняется фистулохолангиография, оценивается анатомическое строение желчного пузыря, желчных протоков, протяженность и проходимость опухолевой стриктуры. По проводнику в желчный пузырь к устью пузырного протока устанавливается интродьюсер диаметром 5 F. Через интродьюсер в пузырный проток устанавливается манипуляционный катетер «Кобра». Выполняется холангиография. Далее осуществляется реканализация пузырного протока и катетеризация холедоха. Затем при помощи системы «гидрофильный проводник плюс гидрофильный катетер» выполняется реканализация опухолевой стриктуры. После проникновения за область стриктуры устанавливается проводниковый катетер диаметром 5 F. По катетеру заводится эндоскопический проводник, который захватывается через эндоскоп эндоскопическими щипцами и выводится через рот (фиг. 1, 2). Далее выполняется типичная папиллосфинктеротомия на проводнике, производится катетеризация гепатикохоледоха. Под рентгеноскопическим и эндоскопическим контролем выполняется стентирование гепатикохоледоха с имплантацией металлического саморасширяющегося стента с полимерным покрытием (фиг. 3). Проксимальный конец стента устанавливается выше опухолевой стриктуры на 20 мм, дистальный конец устанавливается транспапиллярно в двенадцатиперстную кишку. В желчный пузырь устанавливается контрольный дренажный катетер. Через 1 сутки выполняется контрольная холангиография, оценивается проходимость стента, отсутствие затеков. Через 2-3 суток дренажный катетер удаляется.
По указанной методике стентирование желчных протоков у больных с механической желтухой опухолевой этиологии с использованием доступа через холецистостому было выполнено у 15 пациентов. Осложнений, связанных с проведением процедуры не наблюдалось. Технический успех был достигнут в 100% случаев.
Пример. Пациентка Е., 72 лет.
В марте 2020 года была впервые госпитализирована в НРБ города Выборг с диагнозом механическая желтуха. Выявлено новообразование головки поджелудочной железы T4NxMx. Проведено оперативное лечение в объеме лапаротомии, ревизии органов брюшной полости, наложения холецистостомы, послеоперационный период без осложнений. По данным гистологического исследования: аденокарцинома поджелудочной железы с некротическим компонентом.
В июле больная поступила в клинику общей хирургии Военно-медицинской академии с жалобами на наличие функционирующего дренажа, периодические боли в области стояния холецистостомы, умеренную слабость, недомогание.
03.07.2020 г. выполнено чрескожное наружно-внутреннее дренирование желчных протоков через холецистостому. При выполнении фистулохолангиографии в месте впадения пузырного протока в гепатикохоледох определялась злокачественная стриктура. Установлен наружно-внутрениий желчный дренажный катетер диаметром 8,5 F.
09.07.2020 г. - стентирование гепатикохоледоха через холецистостому по вышеописанной методике «рандеву» с имплантацией металлического саморасширяющегося стента с полимерным покрытием размерами 100 на 10 мм. При контрольной холангиографии контрастный препарат свободно поступает в желчные протоки и двенадцатиперстную кишку, контрастирования артериальных и венозных сосудов печени не выявлено. Осложнений, связанных с проведением оперативного лечения, не было, послеоперационный период - без осложнений, больная выписана через под наблюдение онколога по месту жительства. При контрольном обследовании через 1 месяц пациентка жалоб не предъявляет, фистульный ход закрыт. Рецидива желтухи не было.
Таким образом, результаты стентирования желчных протоков у больных с нерезектабельными опухолями органов гепатопанкреатобилиарной зоны осложненных синдромом механической желтухи по методике «Рандеву» с использованием доступа через холецистостому позволяют говорить об эффективности данного метода декомпрессии и возможности его применения в клинической практике.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ СТЕНТИРОВАНИЯ ЖЕЛЧНЫХ ПРОТОКОВ С ПОМОЩЬЮ ПОКРЫТОГО НИТИНОЛОВОГО САМОРАСПРАВЛЯЮЩЕГОСЯ БИЛИАРНОГО СТЕНТА | 2019 |
|
RU2722880C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ЧРЕСКОЖНОГО ЧРЕСПЕЧЕНОЧНОГО ДРЕНИРУЮЩЕГО ВМЕШАТЕЛЬСТВА У БОЛЬНЫХ МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ | 2019 |
|
RU2712008C1 |
| Способ чрескожной чреспеченочной щипковой внутрипротоковой биопсии | 2022 |
|
RU2801529C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ПРОХОДИМОСТИ ХОЛЕДОХА ПРИ МЕХАНИЧЕСКОЙ ОПУХОЛЕВОЙ ЖЕЛТУХЕ | 2008 |
|
RU2432907C2 |
| СПОСОБ ИЗВЛЕЧЕНИЯ КОНКРЕМЕНТОВ ИЗ ЖЕЛЧНЫХ ПРОТОКОВ ПОСЛЕ РАНЕЕ ПЕРЕНЕСЕННОЙ ХОЛЕЦИСТЭКТОМИИ | 2017 |
|
RU2654412C1 |
| СПОСОБ ДИАГНОСТИКИ НОВООБРАЗОВАНИЙ ЖЕЛЧНЫХ ПРОТОКОВ | 2015 |
|
RU2579621C1 |
| ЧРЕСФИСТУЛЬНАЯ ЩИПЦОВАЯ ЭНДОБИЛИАРНАЯ БИОПСИЯ ПОД РЕНТГЕНОЛОГИЧЕСКОЙ ВИЗУАЛИЗАЦИЕЙ | 2012 |
|
RU2533047C2 |
| СПОСОБ МИНИ-ИНВАЗИВНОГО ЛЕЧЕНИЯ ПОВРЕЖДЕНИЯ ЖЕЛЧНОГО ПРОТОКА | 2020 |
|
RU2753386C1 |
| СПОСОБ ИНТРАОПЕРАЦИОННОЙ ДИАГНОСТИКИ ПАТОЛОГИИ ЖЕЛЧЕВЫВОДЯЩИХ ПРОТОКОВ ПРИ ЛАПАРОСКОПИЧЕСКИХ ОПЕРАЦИЯХ | 2006 |
|
RU2310386C1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕФЛЮКСА ПРИ АНТЕГРАДНОМ ТРАНСПАПИЛЛЯРНОМ СТЕНТИРОВАНИИ ОБЩЕГО ЖЕЛЧНОГО ПРОТОКА | 2017 |
|
RU2652738C1 |
Изобретение относится к медицине, а именно к гепатобилиарной хирургии. Производят имплантацию стента по методике «Рандеву». По проводнику в желчный пузырь к устью пузырного протока устанавливают интродьюсер, через который в пузырный проток устанавливают манипуляционный катетер «Кобра», выполняют холангиографию. Затем осуществляют реканализацию пузырного протока и катетеризацию холедоха. При помощи системы «гидрофильный проводник плюс гидрофильный катетер» выполняют реканализацию опухолевой стриктуры. После проникновения за область стриктуры устанавливают проводниковый катетер. По катетеру заводят эндоскопический проводник, который захватывают через эндоскоп эндоскопическими щипцами и выводят через рот. Выполняют папиллосфинктеротомию на проводнике. Производят катетеризацию гепатикохоледоха. Выполняют стентирование гепатикохоледоха с имплантацией стента, при этом проксимальный конец стента устанавливают выше опухолевой стриктуры на 20 мм, дистальный конец устанавливают транспапиллярно в двенадцатиперстную кишку. В желчный пузырь устанавливают контрольный дренажный катетер. Через 1 сутки выполняют контрольную холангиографию, оценивают проходимость стента, отсутствие затеков. Через 2-3 суток дренажный катетер удаляют. Способ является малоинвазивным, позволяет осуществить адекватную, зачастую пожизненную декомпрессию желчных путей у пациентов с неоперабельными опухолями гепатопанкреатодуоденальной зоны, повысить эффективность лечения и улучшить качество жизни пациентов. 1 пр., 3 ил.
Способ стентирования желчных протоков у больных с механической желтухой опухолевой этиологии с использованием доступа через холецистостому с помощью покрытого нитинолового саморасширяющегося билиарного стента, отличающийся тем, что имплантацию стента производят по методике «Рандеву», в условиях рентгенооперационной под местной инфильтрационной анестезией, под контролем рентгеноскопии выполняют фистулохолангиографию, оценивают анатомическое строение желчного пузыря, желчных протоков, протяженность и проходимость опухолевой стриктуры, затем по проводнику в желчный пузырь к устью пузырного протока устанавливают интродьюсер диаметром 5 F, через интродьюсер в пузырный проток устанавливают манипуляционный катетер «Кобра», выполняют холангиографию, затем осуществляют реканализацию пузырного протока и катетеризация холедоха, затем при помощи системы «гидрофильный проводник плюс гидрофильный катетер» выполняют реканализацию опухолевой стриктуры, после проникновения за область стриктуры устанавливают проводниковый катетер диаметром 5 F, по катетеру заводят эндоскопический проводник, который захватывают через эндоскоп эндоскопическими щипцами и выводят через рот, затем выполняют папиллосфинктеротомию на проводнике, производят катетеризацию гепатикохоледоха, затем под рентгеноскопическим и эндоскопическим контролем выполняют стентирование гепатикохоледоха с имплантацией стента, при этом проксимальный конец стента устанавливают выше опухолевой стриктуры на 20 мм, дистальный конец устанавливают транспапиллярно в двенадцатиперстную кишку, в желчный пузырь устанавливают контрольный дренажный катетер; через 1 сутки выполняют контрольную холангиографию, оценивают проходимость стента, отсутствие затеков, через 2-3 суток дренажный катетер удаляют.
| СПОСОБ НАРУЖНО-ВНУТРЕННЕГО ДРЕНИРОВАНИЯ ЖЕЛЧНЫХ ПРОТОКОВ У БОЛЬНЫХ С МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ, ВЫЗВАННОЙ ПРОКСИМАЛЬНЫМ БЛОКОМ ЖЕЛЧНЫХ ПУТЕЙ, БЕЗ НИЗВЕДЕНИЯ ДРЕНАЖА В ДВЕНАДЦАТИПЕРСТНУЮ КИШКУ | 2019 |
|
RU2718276C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ПРОХОДИМОСТИ ХОЛЕДОХА ПРИ МЕХАНИЧЕСКОЙ ОПУХОЛЕВОЙ ЖЕЛТУХЕ | 2008 |
|
RU2432907C2 |
| CZ 0020160799 A3 13.09.2017 | |||
| CN 0209236476 U 13.08.2019 | |||
| АЛЕКСЕЕВ К.И | |||
| Миниинвазивные хирургические технологии с применением саморасширяющихся стентов при механической желтухе опухолевого генеза, диссертация, Москва, 2016, с.71-73 | |||
| LIU FENG et al | |||
| "Percutaneous Biliary Stent Placement in | |||
Авторы
Даты
2022-03-15—Публикация
2021-05-11—Подача