Изобретение относится к медицине и может применяться для морфологической дифференцировки при опухолевых поражениях гепатопанкреатодуоденальной зоны.
С каждым годом растет количество больных с онкологическими заболеваниями гепатопанкреатодуоденальной зоны (ГПДЗ). Частота встречаемости этой патологии составляет 15% всех опухолей желудочно-кишечного тракта. В 75-95% случаев они сопровождаются развитием механической желтухи. Лечение данной категории пациентов - одна из острых проблем хирургической гепатологии. Тесная анатомо-функциональная взаимосвязь органов гепатопанкреатодуоденальной зоны определяет отсутствие специфической симптоматики при раке ГПДЗ. Вследствие поздней диагностики больные в подавляющем большинстве случаев поступают в хирургическую клинику в запущенной стадии онкологического процесса.
Результаты лечения заболеваний, осложнившихся возникновением механической желтухи, в первую очередь зависят от своевременной и точной диагностики характера, уровня и причины обтурации желчных протоков. Средняя продолжительность жизни при раке ГПДЗ без операции от первых признаков болезни до летального исхода многими авторами определяется в 3-7 месяцев. Около 30% больных умирают в течение 1 месяца. Таким образом, единственным шансом на относительно благоприятный исход лечения может служить радикальная операция. Следствием поздней диагностики рака гепатопанкреатодуоденальной зоны является то, что радикальная операция, выполняемая при этой патологии, - панкреатодуоденальная резекция (ПДР) - по-прежнему осуществима лишь у 3-20% больных и сопровождается высокой летальностью. Кроме того, отдаленные результаты ПДР неутешительны ввиду высокой частоты развития рецидива опухоли. Пятилетняя выживаемость у таких пациентов не превышает 10%. Исходя из этого, паллиативное хирургическое лечение выполняется большинству больных с механической желтухой опухолевого генеза.
Несмотря на стремительное развитие методик диагностики и лечения данной патологии, остается серьезная проблема морфологической верификации ракового поражения. Только гистологическое подтверждение злокачественности процесса является абсолютным аргументом для определения лечебной тактики.
Аналогами заявляемого способа являются различные варианты чресфистульных вмешательств, а именно антеградная щипковая и браш-биопсия под контролем холедохоскопа и чрескатетерная эндобилиарная щипковая и браш-биопсия («Инновационная методика оптимизации диагностикиморфологических форм опухолей гепатопанкреатодуоденальной зоны, осложненных механической желтухой», Алексейцев А.В., Мейлах Б.Л., Демидов С.М. Уральский медицинский журнал №4 (96) февраль 2012. стр.21-24; «Антеградные эндобилиарные вмешательства в онкологии. Причины, профилактика и лечение осложнений.» Долгушин Б.И., Патютко Ю.И., Нечипай A.M., Кукушкин А.В. Практическая медицина. Москва 2005. стр.31-32).
Недостатками этих методик являются следующие моменты:
1. При биопсии с использованием холедохоскопа необходимо формирование адекватного свищевого хода в желчные протоки. Это требует многократных инвазивных вмешательств с целью бужирования свища, соответствующего диаметру аппарата, что составляет около 14-16 Френчей (4,62-5,28 мм). Срок формирования свищевого хода составляет 21 сутки, что значительно удлиняет период госпитализации. Количество полученного гистологического материала ограничивается размером биопсийных щипцов, который мал для адекватной морфологической дифференцировки биоптата в связи с минимальным диаметром инструментального канала холедохоскопа. К тому же данная методика требует непосредственного наличия данного эндоскопического оборудования, что в некоторых случаях является большой проблемой.
2. Описанные методики чрескатетерной биопсии также имеют свои недостатки. Невозможно получение гистологического материала непосредственно в ходе первичной лечебной манипуляции (чрескожной чреспеченочной холангиостомии). Размер используемых биопсийных щипцов мал, т.к ограничивается не внутренним диаметром просвета катетера, а размером выходного отверстия на конически суженном конце дренажа. Многократная смена эндобилиарных катетеров ( особенно большого диаметра) приводит к дополнительной травматизации свищевого хода и является болезненной для пациента.
3. Описанные методики браш-биопсии позволяют получать минимальное количество цитологического материала, что делает информативность данного метода крайне низкой.
При транскутанной аспирационной биопсии под ультразвуковой навигацией возможности метода ограничиваются возможностью ультразвуковой диагностики. Невозможна визуализация образований малых размеров (до 30 мм), образований изоэхогенной структуры. К тому же имеется обширный перечень осложнений, возникающих при данной манипуляции. Данная манипуляция является отдельным самостоятельным инвазивным вмешательством и требует дополнительной госпитализации пациента в стационар.
Ближайшим аналогом является способ, описанный в статье «Инновационная методика оптимизации диагностики морфологических форм опухолей гепатопанкреатодуоденальной зоны, осложненных механической желтухой», авторы Алексейцев А.В., Мейлах Б.Л., Демидов С.М., опубл. Уральский медицинский журнал №04 (96) февраль 2012 г., стр.21-24. Известный способ заключается в том, что антеградная внутрипротоковая биопсия выполняется под рентгенологическим контролем при опухолях гепатопанкреатодуоденальной зоны, осложненных механической желтухой. Методом «стилет-катетера» выполняется чрескожная чреспеченочная холангиостомия. Используется полиэтиленовый рентгенконтрастный дренаж фирмы «МИТ» диаметром 9 или 12 Fr (2,97 мм и 3,96 мм, соответственно). Антеградно контрастируется билиарная протоковая система для определения уровня обструкции. Дренаж позиционируется непосредственно перед местом обтурации. Через него под рентгенологическим контролем в проток транслоцируются биопсийные щипцы диаметром 1,8 мм или 2,3 мм и выполняется биопсия.
Недостаток известного способа в том, что выполнение повторных биопсий требует извлечения из просвета дренажа страховочного металлического проводника, устанавливаемого, как правило, транспапиллярно в двенадцатиперстную кишку во время первичной холангиостомии для профилактики дислокации катетера. Это чревато потерей свищевого хода при неаккуратном манипулировании дренажом и большой вероятностью неудачи при повторном проведении металлического проводника через участок обструкции в двенадцатиперстную кишку. Максимальный размер биопсийных щипцов, возможных для использования, 2,3 мм. При наличии в области обструкции большого количества детрита данный размер мал для адекватного исследования. Помимо этого в представленном способе производится поперечное отсечение дистального конца дренажа, что нарушает его коническую форму и ведет к травматизации ткани печени при установке в желчные протоки.
Технический результат заявляемого изобретения заключается в том, что возможно введение в желчные протоки биопсийных щипцов максимального размера (2,3 мм) в соответствии с внутренним диаметром катетера непосредственно в ходе первичной лечебной манипуляции. А в последующем, в ходе второго этапа хирургического лечения, возможно подведение биопсийных щипцов антеградно к опухоли без использования дренажа, напрямую по свищевому ходу. Это позволяет использовать инструменты еще большего размера (3,4 мм), не ограничиваясь внутренним диаметром катетера, а лишь шириной свищевого хода (3,96 мм), получать большее количество материала, а соответственно, повысить информативность исследования. При этом биопсия выполняется параллельно с осуществлением лечебных мероприятий и не требует дополнительных обособленных инвазивных вмешательств.
Указанный технический результат достигается тем, что заявляется способ щипцовой внутрипротоковой биопсии, заключающийся в том, что выполняют чрескожную чреспеченочную холангиостомию, как первый этап хирургического лечения по общепринятой методике, перед введением в желчные протоки терминальный конец дренажа надсекают по продольной оси, что позволяет ему свободно (с минимальной травматичностью) проникать через ткань печени и в то же время быть проходимым для биопсийных щипцов, максимально соответствующих диаметру внутреннего просвета дренажа, определяют локализацию опухолевого процесса путем контрастирования желчных протоков, вводят в проток (по каналу катетера) биопсийные щипцы, производят биопсию тканей. В соответствии с классической схемой лечения данной категории пациентов этим больным через 14-21 суток необходимо выполнение второго этапа хирургического лечения - выполнение реканализации опухоли, наружно-внутреннее дренирование желчных протоков, в ходе проведения которого осуществляется выполнение повторной биопсии при неинформативном результате первого исследования. Удаляют наружный эндобилиарный дренаж, по свищевому ходу в протоки вводят рентгенконтрастный катетер минимального диаметра, контрастируют через него печеночное дерево и визуализируют уровень обструкции, а соответственно, и опухоли. По чреспеченочному свищевому каналу заводят биопсийные щипцы в протоки (размером 3,4 мм параллельно с тонким катетером, используемым для холангиографии) и производят забор гистологического материала. Далее, после удаления щипцов и катетера, завершают хирургический этап установкой наружновнутреннего дренажа в желчные протоки.
Таким образом, щипцовая биопсия выполняется через эндобилиарный дренаж в ходе лечебной манипуляции и не требует дополнительного отдельного инвазивного вмешательства, визуализация опухоли осуществляется рентгенологическим путем. Дренаж рассекается по продольной оси. Рассечение дренажа по продольной оси в отличие от поперечного надсечения позволяет менее травматично проводить дренаж через ткань печени. В ходе второго этапа лечения (наружно-внутреннее дренирование протоков) щипцовая биопсия выполняется не через просвет дренажа, а щипцы вводятся в протоки по чреспеченочному свищевому ходу. При этом размер биопсийных щипцов, возможных для использования - до 3,4 мм.
Изобретение поясняется следующими иллюстрациями.
На Фиг.1 показан рентгенконтрастный полиэтиленовый дренаж фирмы «МИТ» диаметром 12 Френчей (3,96 мм.)
На Фиг.2 показано как рассекается терминальный конец дренажа по продольной оси.
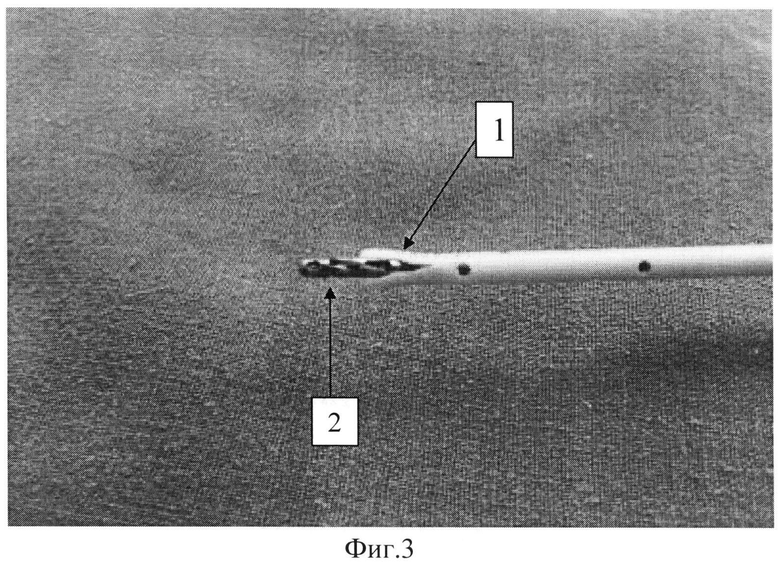
На Фиг.3 показано проведение эндоскопических биопсийных щипцов диаметром 2,3 мм через дренаж, где:
1 - раскрывающийся лепесткообразно, предварительно рассеченный терминальный конец дренажа;
2 - проведенные через дренаж эндоскопические биопсийные щипцы диаметром 2,3 мм;
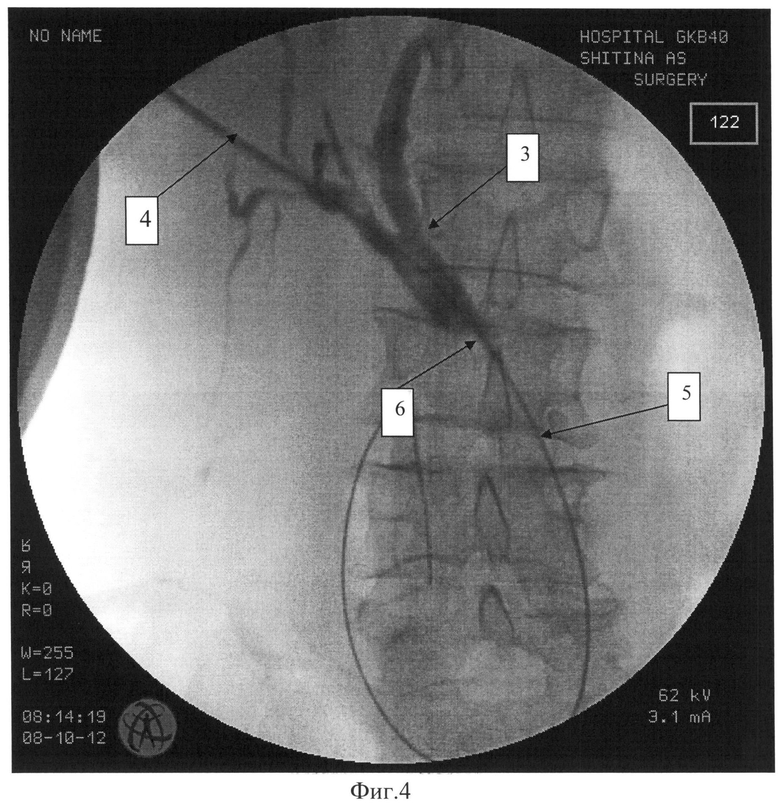
На Фиг.4 показаны контрастированные водорастворимым контрастом желчные протоки и чреспеченочный эндобилиарный дренаж, где:
3 - желчные протоки: левый печеночный, правый печеночный, культя общего печеночного протока.
4 - эндобилиарный дренаж, установленный чреспеченочно через правый печеночный проток в гепатикохоледох;
5 - металлический проводник, проведенный транспапиллярно в двенадцатиперстную кишку для профилактики дислокации дренажа.
6 - уровень обструкции общего печеночного протока, вызванный опухолевым процессом.
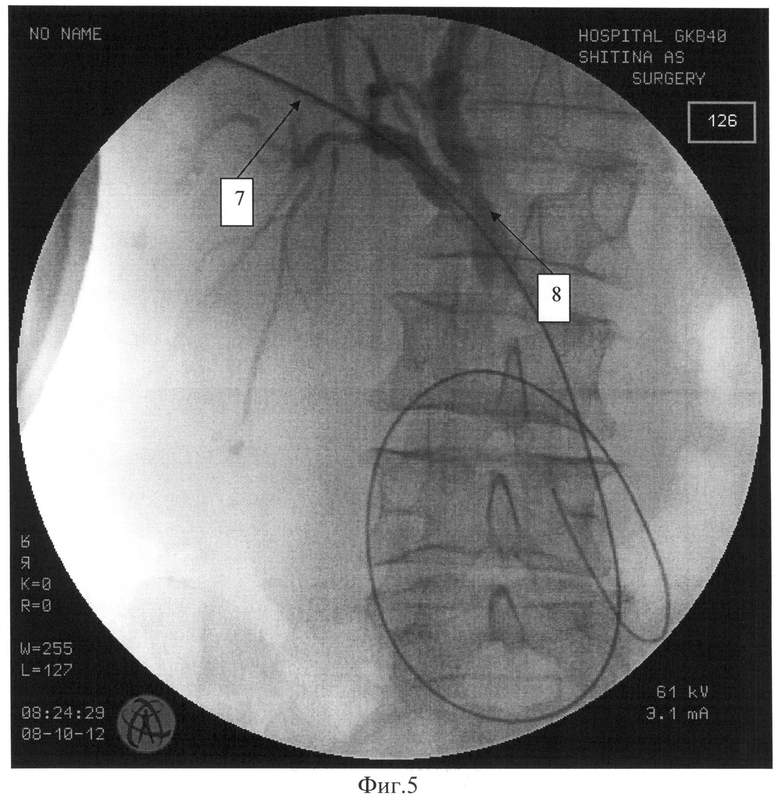
На Фиг.5 изображены желчные протоки после удаления наружного эндобилиарного дренажа и введения в протоки рентгенконтрастного катетера, где
7 - транспеченочный свищевой ход;
8 - рентгенконтрастный катетер диаметром 1,3 мм, введенный по свищевому ходу в протоки для контрастирования протоков.
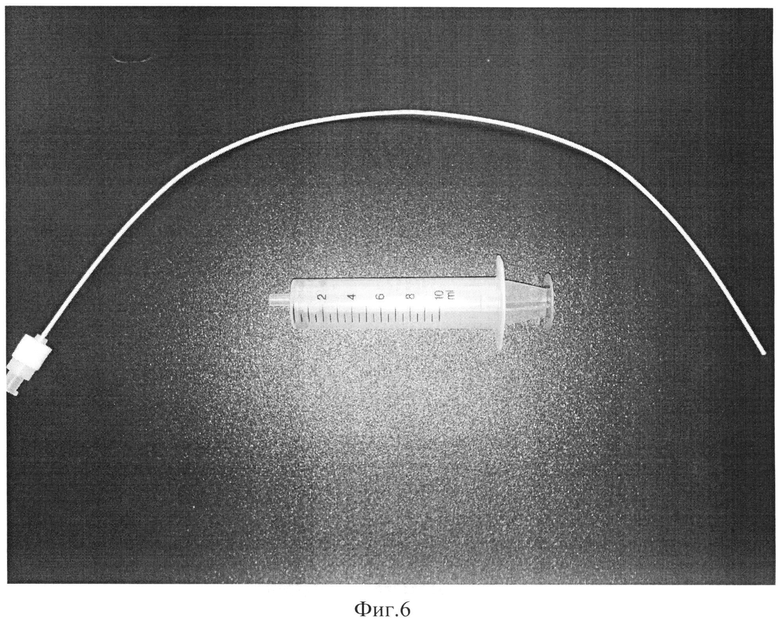
На Фиг.6 изображен рентгенконтрастный катетер диаметром 1,3 мм, используемый для контрастирования протоков в ходе выполнения биопсии.
На Фиг.7 изображены биопсийные щипцы 9 диаметром 3,4 мм, введенные в желчные протоки по свищевому ходу.
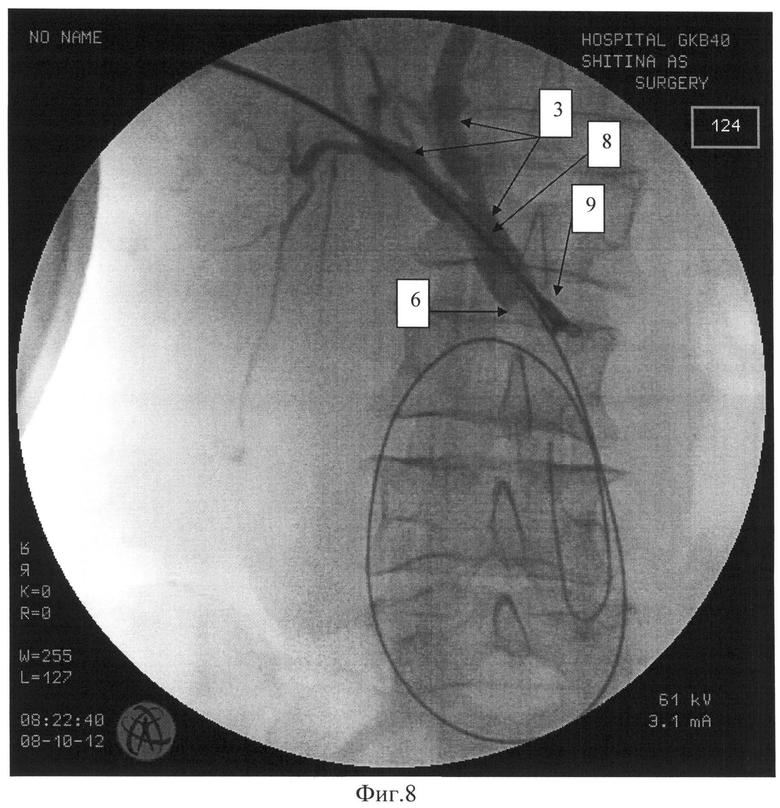
На Фиг.8 изображен процесс забора гистологического материала, где:
8 - рентгенконтрастный катетер диаметром 1,3 мм для выполнения холангиографии.
3 - желчные протоки, законтрастированные через катетер №1.
6 - уровень обструкции общего печеночного протока, вызванный опухолевым процессом.
9 - биопсийные щипцы диаметром 3,4 мм, подведенные к опухоли.
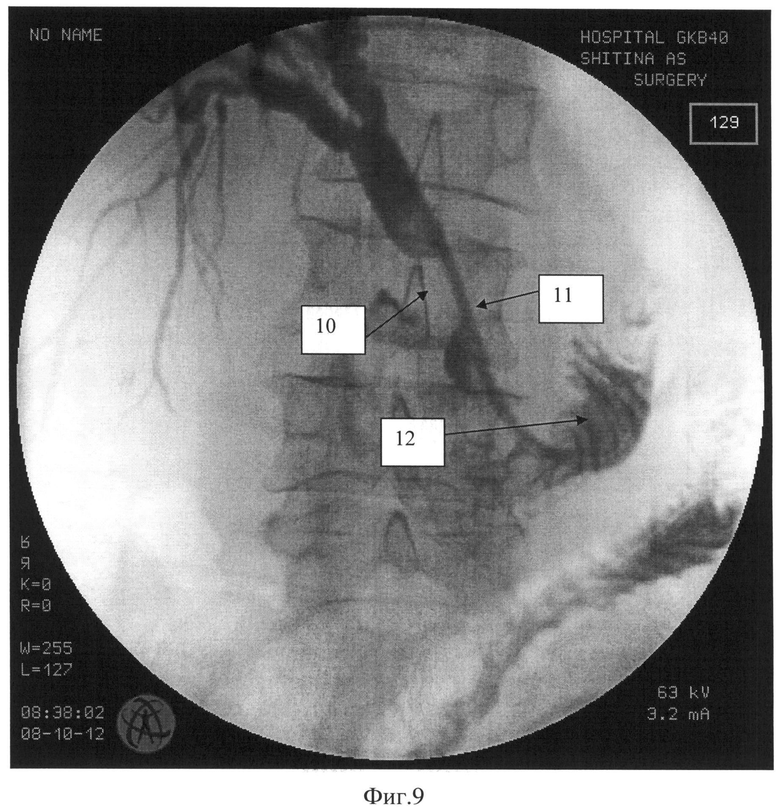
На Фиг.9 изображены желчные протоки после реканализации опухоли и установки наружно-внутреннего дренажа протоков, где
10 - опухоль общего печеночного протока
11 - наружновнутренний дренаж желчных протоков, реканализующий опухоль и проведенный транспапиллярно в двенадцатиперстную кишку.
12 - контрастированные петли двенадцатиперстной кишки.
Способ осуществляется следующим образом. Выполняется чрескожная чреспеченочная холангиостомия (ЧЧХС) - необходимая лечебная манипуляция для осуществления дренирования печеночных протоков. Холангиостомия выполняется по классической методике «стилет-катетером» с использованием ультразвуковой или рентгенологической навигации. В качестве дренажа используется рентгенконтрастный полиэтиленовый катетер фирмы «МИТ» диаметром 12 Френчей (3,96 мм) (Фиг.1). Перед введением в протоки терминальный конец дренажа рассекается скальпелем по продольной оси на 7-8 мм (Фиг.2). Эта манипуляция позволяет дренажу свободно (с минимальной травматичностью) проникать через ткань печени и в то же время быть проходимым для биопсийных щипцов 2 диаметром 2,3 мм (Фиг.3). На Фиг.3 показан также раскрывающийся лепесткообразно, предварительно рассеченный терминальный конец дренажа 1. После выполнения ЧЧХС выполняется контрастирование протокового дерева водорастворимым контрастом (Фиг.4). Определяется уровень обструкции желчных путей 6 и, соответственно, локализации опухолевого процесса, четко визуализирующегося на экране монитора электроннооптического преобразователя. Через установленный дренаж в проток вводятся эндоскопические гибкие биопсийные щипцы 2, соответствующие диаметру катетера (2,3 мм.). Под рентгенологическим контролем осуществляется забор гистологического материала. Как правило, первично устанавливается дренаж диаметром 12 Френчей (3,96 мм), дистальный его конец позиционируется в терминальном отделе внепеченочного желчного протока. Для предотвращения дислокации холангиостомы транспапиллярно в двенадцатиперстную кишку проводится металлический проводник 5 на 15-20 см (Фиг.4).
После стабилизации состояния пациента выполняется второй этап хирургического лечения - реканализация опухоли, наружно-внутреннее дренирование протоков. Сроки выполнения второго этапа - 10-21 сутки, к этому времени формируется транспеченочный свищевой ход 7, через который можно выполнять чресфистульные вмешательства. Установленный ранее наружный эндобилиарный дренаж 4 удаляется. Для предотвращения возможности потери свищевого хода 7 металлическая струна-проводник 5, проведенная транспапиллярно, остается в двенадцатиперстной кишке (Фиг.5). Появляется возможность свободного введения биопсийных щипцов 9 по свищу 7 в просвет гепатикохоледоха, причем размер этих щипцов может достигать 3,4 мм, что способствует существенному увеличению количества получаемого гистологического материала и повышает результативность исследования (Фиг.7). Для визуализации опухоли по этому же свищевому ходу 7 вводится тонкий рентгенконтрастный гибкий проводник-катетер 8 диаметром 1,3 мм, позволяющий по мере необходимости выполнять контрастирование протоков (Фиг.6).
Таким образом, на экране монитора электроннооптического преобразователя четко определяется уровень обструкции протока. К этому месту подводятся биопсийные щипцы 9, хорошо визуализирующиеся на фоне контрастивованных протоков, производится забор гистологического материала (трех, четырехкратно) (Фиг.8).
После извлечения щипцов 9 и проводника-катетера 5 выполняется непосредственно второй этап лечения - реканализация опухоли и установка в желчные протоки наружно-внутреннего дренажа 11, необходимой формы и размера (Фиг.9).
Клинический пример №1. Пациент А., 65 лет. Поступил в клинику с жалобами на кожный зуд, желтушность кожи, потемнение мочи, ахолию кала. Болен в течение 14 суток. Болевого синдрома не отмечал. При первичном обследовании выявлено:
- билирубинэмия - 210 мкмоль/л - 170 (прямой) - 40 (непрямой).
- по данным УЗИ: печень не увеличена, желчный пузырь 87*43 мм, содержимое однородное. Гепатикохоледох эктазирован до 14 мм. Внутрипеченочные протоки расширены до 3 мм. Поджелудочная железа не лоцируется в связи с метеоризмом.
Заключение: холестаз.
- дуоденоскопия: в желудке, двенадцатиперстной кишке желчи нет. Фатеров сосок не выбухает, визуально не изменен. Катетеризировать устье холедоха ретроградно не удалось в связи с обструктивным процессом в холедохе.
Предварительный диагноз: опухоль панкреатодуоденальной зоны? Механическая желтуха.
Пациенту для билиарной декомпрессии выполнена чрескожная чреспеченочная холангиостомия по методике «стилет-катетер». На холнгиограмме выявлена обструкция гепатикохоледоха на уровне средней трети (Фиг.4).
Клинический диагноз: опухоль внепеченочного желчного протока. Механическая желтуха.
Установлен в протоки рентгенконтрастный полиэтиленовый дренаж диаметром 12 Френчей (3,96 мм) с рассеченным терминальным концом (Фиг.2). Через данный дренаж выполнена биопсия по вышеописанной методике биопсийными щипцами диаметром 2,3 мм.
На 5 сутки получен результат гистологического исследования: в исследуемом материале большое количество некротического детрита. Определяются единичные клетки железистого эпителия без атипии.
В динамике отмечается стойкое снижение билирубинэмии. Регрессирование печеночной недостаточности. На 10 сутки после операции билирубинэмия - в пределах нормы.
Пациенту выполняется второй этап паллиативного хирургического лечения - реканализация опухоли, наружновнутреннее дренирование желчных протоков. После удаления наружного эндобилиарного дренажа по свищевому ходу выполнена повторная биопсия по описанной выше методике биопсийными щипцами диаметром 3,4 мм (Фиг.5, 7, 8). Установлен наружновнутренний дренаж желчных протоков (Фиг.9).
Послеоперационный период без осложнений. На вторые сутки дренаж переведен из наружновнутреннего во внутренний перекрытием наружного отверстия дренажа. На третьи сутки контроль биохимических показателей крови - данных за холестаз нет.
На четвертые сутки получен результат гистологического исследования - низкодиффиренцированная аденокарцинома. G-1.
Заключительный диагноз: рак внепеченочного желчного протока. Наружновнутренний полный трубчатый желчный свищ.
Учитывая наличие ряда сопутствующей патологии у пациента - радикальная операция по удалению опухоли ему не выполнима.
Пациент выписан на 15 сутки. Направлен в онкологический центр для проведения химиотерапии.
Заключение: в течение срока госпитализации (15 суток) пациенту осуществлен необходимый объем паллиативного хирургического лечения и диагностика, достаточная для определения дальнейшей лечебной тактики.
Клинический пример №2. Пациентка Б., 68 лет.
Поступила в клинику с жалобами на желтушность кожи и склер в течение 7 суток, потемнение мочи, ахолию кала. Боли в эпигастральной области ноющего характера.
При первичном инструментальном обследовании:
билирубинэмия - 180 мкмоль/л - 100 (прямой) - 80 (непрямой)
УЗИ органов брюшной полости - печень не увеличена, однородная. Желчный пузырь 91*46 мм, стенка до 3 мм. В просвете не исключаются мелкие конкременты. Поджелудочная железа диффузно изменена соответственно возрастным изменениям. Головка поджелудочной железы увеличена до 50 мм. Гепатикохоледох эктазирован до 10 мм., внутрипеченочные протоки расширены до 2 мм.
Заключение: камни желчного пузыря? Холестаз.
Из анамнеза: в течение 30 лет страдает хроническим панкреатитом с периодическими приступами обострения.
Диагноз при поступлении: желчнокаменная болезнь. Хронический калькулезный холецистит. Холедохолитиаз? Стенозирующий папиллит? Механическая желтуха.
Пациентке выполняется дуоденоскопия, на которой желчи в желудке и двенадцатиперстной кишке не выявляется. Фатеров сосок не выбухает, визуально не изменен. Продольная складка не выражена. Выполняется эндоскопическая ретроградная парциальная папиллотомия, после которой катетеризировать селективно холедох не удается в связи с препятствием в протоке, располагающемся супрапапиллярно.
С целью уточнения диагноза пациентке выполняется магнитнорезонансная томография с контрастированием. Выявляется увеличение головки поджелудочной железы со сдавлением панкреатической части общего желчного протока. Описываются признаки холестаза.
Заключение: диагноз дифференцируется между опухолью головки поджелудочной железы и псевдотуморозным панкреатитом. Выраженный холестаз.
Для декомпрессии желчных протоков пациентке выполняется чрескожная чреспеченочная холангиостомия. Устанавливается полиэтиленовый дренаж диаметром 12 Френчей (3,96 мм), с рассеченным терминальным концом. Через дренаж выполняется эндобилиарная биопсия под рентгенологическим контролем биопсийными щипцами диаметром 2,3 мм. На холангиограмме выявляется протяженное сдавление гепатикохоледоха в средней и нижней трети.
На 7 сутки получили результат гистологического исследования: в исследуемом материале большое количество атипичных клеток. Протоковая аденокарцинома низкой степени дифференцировки.
В связи с рядом сопутствующей соматической патологии радикальная операция по удалению опухоли пациентке противопоказана.
На 10 сутки, после стабилизации пациентки, нормализации биохимических показателей крови, выполнено антеградное стентирование опухоли саморасправляющимся титановым стентом.
На 15 сутки пациаентка выписана домой в удовлетворительном состоянии.
Заключение: в течение срока госпитализации (15 суток) удалось гистологически подтвердить онкологический процесс без дополнительного инвазивного вмешательства в ходе лечебной манипуляции. Исходя из полученных данных диагностики, в кратчайшие сроки удалось выполнить необходимый объем паллиативного хирургического лечения. В данном случае биопсия оказалась информативнее магнитнорезонансной томографии, которая является золотым стандартом в диагностике опухолей данной локализации.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ чрескожной чреспеченочной щипцовой внутрипротоковой биопсии | 2018 |
|
RU2701750C1 |
| Способ чрескожной чреспеченочной щипковой внутрипротоковой биопсии | 2022 |
|
RU2801529C1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕФЛЮКСА ПРИ АНТЕГРАДНОМ ТРАНСПАПИЛЛЯРНОМ СТЕНТИРОВАНИИ ОБЩЕГО ЖЕЛЧНОГО ПРОТОКА | 2017 |
|
RU2652738C1 |
| Способ чрескожной чреспеченочной щипковой внутрипротоковой биопсии | 2022 |
|
RU2798679C1 |
| СПОСОБ ЧРЕСКОЖНОЙ ЧРЕСПЕЧЕНОЧНОЙ ЭНДОБИЛИАРНОЙ БИОПСИИ ОПУХОЛИ ГЕПАТОПАНКРЕАТОБИЛИАРНОЙ ЗОНЫ ПРИ МЕХАНИЧЕСКОЙ ОПУХОЛЕВОЙ ЖЕЛТУХЕ | 2008 |
|
RU2428937C2 |
| КОМБИНИРОВАННЫЙ СПОСОБ МОРФОЛОГИЧЕСКОЙ ВЕРИФИКАЦИИ ОПУХОЛЕЙ ГОЛОВКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ И ДИСТАЛЬНОГО ОТДЕЛА ХОЛЕДОХА С БИЛИОДУОДЕНАЛЬНЫМ ДРЕНИРОВАНИЕМ | 2022 |
|
RU2793842C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ЧРЕСКОЖНОГО ЧРЕСПЕЧЕНОЧНОГО ДРЕНИРУЮЩЕГО ВМЕШАТЕЛЬСТВА У БОЛЬНЫХ МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ | 2019 |
|
RU2712008C1 |
| СПОСОБ СТЕНТИРОВАНИЯ ЖЕЛЧНЫХ ПРОТОКОВ У БОЛЬНЫХ С МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ ОПУХОЛЕВОЙ ЭТИОЛОГИИ С ИСПОЛЬЗОВАНИЕМ ДОСТУПА ЧЕРЕЗ ХОЛЕЦИСТОСТОМУ | 2021 |
|
RU2766741C1 |
| Способ фотодинамической терапии при лечении нерезекабельной аденокарциномы внепеченочных желчных протоков | 2020 |
|
RU2753402C1 |
| Способ определения локализации опухолевой обструкции билиарного тракта и степени её распространенности | 2019 |
|
RU2706373C1 |



Изобретение относится к медицине, а именно к хирургии. Производят биопсию и установку наружно-внутреннего дренажа в желчные протоки. Предварительно терминальный конец рентгеноконтрастного дренажа надсекают по продольной оси. Повторную биопсию выполняют на 10-14 сутки. Наружный билиарный дренаж удаляют. Биопсийные щипцы размером до 3,5 см вводят по свищевому ходу. Для контрастирования желчных протоков вводят тонкий рентгенконтрастный проводник-катетер. Забор гистологического материала производят под рентгенологическим контролем. Способ щипцовой биопсии опухоли напрямую по свищевому ходу уменьшает травматичность и повышает диагностическую точность. 2 пр., 9 ил.
Способ щипцовой внутрипротоковой биопсии через чрескожную чреспечёночную холангиостомию, в котором вводят в желчные протоки рентгеноконтрастный дренажный катетер, контрастируют через катетер желчные протоки, вводят в дренажный катетер биопсийные щипцы, производят биопсию и установку наружно-внутреннего дренажа в желчные протоки, отличающийся тем, что предварительно терминальный конец рентгеноконтрастного дренажа надсекают по продольной оси, повторную биопсию выполняют на 10-14 сутки, при этом наружный билиарный дренаж удаляют, биопсийные щипцы максимального диаметра до 3,5 см вводят напрямую по свищевому ходу, по этому же свищевому ходу вводят тонкий рентгеноконтрастный проводник-катетер для контрастирования желчных протоков, забор гистологического материала производят под рентгенологическим контролем.
| АЛЕКСЕЙЦЕВ А.В | |||
| Инновационная методика оптимизации диагностики морфологических форм опухолей гепатопанкреатодуоденальной зоны, осложненных механической желтухой | |||
| Очаг для массовой варки пищи, выпечки хлеба и кипячения воды | 1921 |
|
SU4A1 |
| СПОСОБ ЧРЕСКОЖНОЙ ЧРЕСПЕЧЕНОЧНОЙ ЭНДОБИЛИАРНОЙ БИОПСИИ ОПУХОЛИ ГЕПАТОПАНКРЕАТОБИЛИАРНОЙ ЗОНЫ ПРИ МЕХАНИЧЕСКОЙ ОПУХОЛЕВОЙ ЖЕЛТУХЕ | 2008 |
|
RU2428937C2 |
| US 20030093007 А, 15.05.2003 | |||
| КОВАЛЕВСКИЙ А.Д | |||
| Эндоскопические технологии в лечении больных с чрескожной | |||
Авторы
Даты
2014-11-20—Публикация
2012-11-28—Подача