Изобретение относится к медицине, а именно к акушерству, и может быть использовано для прогнозирования риска развития преэклампсии (ПЭ) у беременных с различными типами сахарного диабета (СД).
Известен способ прогнозирования преэклампсии путем определения в крови беременных женщин концентрации фактора некроза опухоли альфа (ФНОα), фактора роста плаценты (ФРП) и плацентарного альфа-1 микроглобулина (ПАМГ), значения индекса инсулинорезистентности (HOMA-IR), уровней инсулина и лептина, и при значении этих показателей в сроки 11-14 недель и 18-21 недель беременности (RU 2693412 С1, Тезиков Е.Ю. и др. 20.11.2018). На основании данных полученных маркеров прогнозируют риск развития ранней или поздней ПЭ.
Недостатком данного способа является его трудоемкость, заключающаяся в определении достаточно большого количества показателей в первом и втором триместрах беременности, что затрудняет его использование в качестве рутинного метода. Каждый из перечисленных в методе параметров может быть повышен при наличии различных патологических состояний, не связанных с беременностью, что может снижать специфичность данного метода.
Известен способ прогнозирования развития преэклампсии в поздние сроки беременности (RU 2691114 С1, Дубровина С.О. и др., 20.03.2018), заключающийся в том, что в сыворотке крови беременных женщин в 12-13 недель беременности методом ИФА определяют уровни концентрации биохимических маркеров ADAM12 и RBP4 и при уровнях RBP4 более 87,90 мкг/мл и ADAM 12 более 2,33 нг/мл прогнозируют развитие преэклампсии, которая развивается после 34 недель беременности.
Недостаток данного способа заключается в том, что RBP4 - адипокин, специфический белок, связывающий ретинол в крови, может повышаться при заболеваниях, связанных с ожирением, а также воспалительными процессами различной этологии.
Известен способ прогнозирования преэклампсии тяжелой степени на основе определения концентрации гормонов лептина и грелина в венозной крови методом иммуноферментного анализа (RU 2476880 С1, Шкурат Т.П. и др., 27.02.2013). При увеличении концентрации гормона лептина в сыворотке крови более 37,89 нг/мл и одновременном снижении концентрации гормона грелина в плазме крови ниже 0,26 нг/мл диагностируют ПЭ тяжелой степени.
Недостатками способа является то, что повышение уровня лептина может быть ассоциировано с наличием ожирения, метаболического синдрома, сахарного диабета и эссенциальной артериальной гипертензии (Тендерные особенности концентрации лептина и внутрипочечной гемодинамики у больных эссенциальной артериальной гипертензией и ожирением). Это может способствовать гипердиагностике преэклампсии и невозможности диагностики преэклампсии у женщин с хронической артериальной гипертензией. Диагностическую значимость данный способ имеет только в случае изменения одновременно двух показателей. Точность способа - 78,3%. Кроме того, данный способ диагностики возможен только в третьем триместре беременности, в то время как развитие преэклампсии возможно и в более ранние сроки - уже после 20 недель беременности.
Известен способ прогнозирования ранней преэклампсии на сроке 11-13 недель (RU 2732489 С2, Телицын Д.П. 19.12.2018) путем определения P1GF (плацентарный фактор роста) и sVEGF R1 (растворимый рецептор-1 васкулоэндотелиального фактора роста), и при регистрации P1GF более 60 пг/мл в сочетании с sVEGF R1 более 2000 пг/мл прогнозируют увеличение риска развития ранней преэклампсии.
Недостатком данного способа является специфичность данных маркеров в отношении плацентарной недостаточности и задержки роста плода (ЗРП), наличие которых могут затруднять прогнозирование преэклампсии.
Таким образом, одни из перечисленных способов диагностируют ПЭ на поздних сроках беременности, а другие являются трудоемкими и не учитывают наличие у беременной женщины сопутствующего сахарного диабета.
Одной из главных задач в определении тактики ведения беременных с преэклампсией, относящихся к группам высокого риска является разработка новых высокоинформативных и простых методов прогнозирования ПЭ на ранних сроках беременности, с учетом ведущих патогенетических механизмов, запускающих реализацию данного осложнения гестации.
Актуальность проблемы связана с тем, что пациентки, чья беременность осложнена СД относятся к группе повышенного риска развития, как ранней, так и поздней ПЭ, что обуславливает необходимость поиска дополнительных маркеров раннего выявления ПЭ. Оксидативный стресс, участвующий в патогенезе обоих заболеваний, является возможным связующим звеном между ними, а уровень 8-изопростана (8-H30-PGF2α), определенный в первом и третьем триместрах может являться важным маркером своевременной диагностики развития различных форм ПЭ. Определение данного маркера поможет стратифицировать пациенток на группы высокого и низкого риска, и в последующем оптимизировать тактику ведения пациенток с СД и способствовать снижению частоты неблагоприятных исходов беременности как для матери, так и для плода.
Техническим результатом изобретения является расширение арсенала средств прогнозирования риска развития преэклампсии у беременных с сопутствующим сахарным диабетом различного типа в первом и третьем триместрах беременности, возможность оптимизации тактики ведения данных пациенток до появления клинических симптомов преэклампсии.
Указанный технический результат достигается в способе прогнозирования риска развития преэклампсии у беременных с различными типами сахарного диабета, в котором определяют содержание 8-изопростана (8-iso-PGF2α) в сыворотке периферической крови на сроке 11-14 недель беременности и при его значении, равном или более 460,85 пг/мл, прогнозируют высокий риск развития преэклампсии.
Преэклампсия - это состояние, развивающееся во второй половине беременности, характеризующееся повышенным артериальным давлением в сочетании с протеинурией после 20 недель беременности. Существуют данные, которые указывают на роль оксидативного стресса в патогенезе развития преэклампсии. Нарушение инвазии трофобласта и ремоделирования спиральных маточных артерий приводит к снижению перфузии плаценты, что вызывает повторяющиеся эпизоды ишемии / реперфузии, создавая тем самым благоприятную среду для развития окислительного стресса. Окислительное повреждение плаценты приводит к воспалению, апоптозу и выбросу различных биологических агентов в кровоток матери (растворимая fms-подобная тирозинкиназа-1 (sFlt1), растворимый эндоглин (sEng), 8-изопростан (8-iso-PGF2α), цитокины и др.). Эти факторы действуют на эндотелий сосудов, усугубляя окислительный стресс и эндотелиальную дисфункцию.
Одним из ярких маркеров окислительного стресса является 8-изопростан (8-iso-PGF2α) [Aouache R, Biquard L, Vaiman D, Miralles F. Oxidative Stress in Preeclampsia and Placental Diseases. Int J Mol Sci. 2018 May 17;19(5):1496. doi: 10.3390/ijms19051496.]. В исследовании Ferguson et al. было показано что повышенные уровни данного маркера в моче были ассоциированы с повышенным риском преэклампсии на протяжении всей беременности (HR=1,68, 95% CI=1,14-2,48) [Ferguson KK, Meeker JD, McElrath TF, Mukherjee В, Cantonwine DE. Repeated measures of inflammation and oxidative stress biomarkers in preeclamptic and normotensive pregnancies. Am J Obstet Gynecol. 2017;216(5): 527.e1-527.e9. doi: 10.1016/j.ajog.2016.12.174].
Изопростаны представляют собой семейство эйкозаноидов не ферментативного происхождения, получаемых в результате окисления тканевых фосфолипидов кислородными радикалами. Изопростаны определяются в образцах тканей, плазмы и моче при нормальных условиях и повышаются при окислительном стрессе. Было показано, что 8-изопростан (8-iso-PGF2α), обладает биологической активностью и считается чувствительным, специфичным и стабильным биомаркером перекисного окисления липидов и его количество прямо пропорционально уровню образованных свободных радикалов. Нормальные значения 8-изопростана в плазме крови здоровых людей составляют 40-100 пг / мл [Kapustin R, Chepanov S, Kopteeva E, Arzhanova O. Maternal serum nitrotyrosine, 8-isoprostane and total antioxidant capacity levels in pre-gestational or gestational diabetes mellitus. Gynecol Endocrinol. 2020;36(sup1):36-42. doi:10.1080/09513590.2020.1816727].
Наличие сахарного диабета также ассоциировано с окислительным стрессом: длительность пребывания в состоянии гипергликемии, высокие уровни гликированного гемоглобина, терапия препаратами инсулина напрямую связаны с повышенным образованием маркеров оксидативного стресса, о чем говорит увеличение уровня 8-изо-PGF2α у данных пациентов [Kapustin R, Chepanov S, Kopteeva E, Arzhanova O. Maternal serum nitrotyrosine, 8-isoprostane and total antioxidant capacity levels in pre-gestational or gestational diabetes mellitus. Gynecol Endocrinol. 2020;36(sup1):36-42. doi: 10.1080/09513 590.2020.1816727].
Также обнаруживается положительная корреляционная связь между 8-изо-PGF2α, уровнями гликемии натощак и гликированным гемоглобином. В нашем исследовании повышение уровня 8-изопростана было отмечено среди беременных с сахарным диабетом, как в первом, так и в третьем триместрах. Примечательно, что в группах с более высоким уровень данного маркера ПЭ развивалась значительно чаще.
Заявляемый способ основан на динамическом сплошном обследовании 25 беременных женщин, с анализом течения у них беременности и родов: у 5 - с неосложненной беременностью, у 17 - при преэклампсии средней степени тяжести, у 3 - при преэклампсии тяжелой степени.
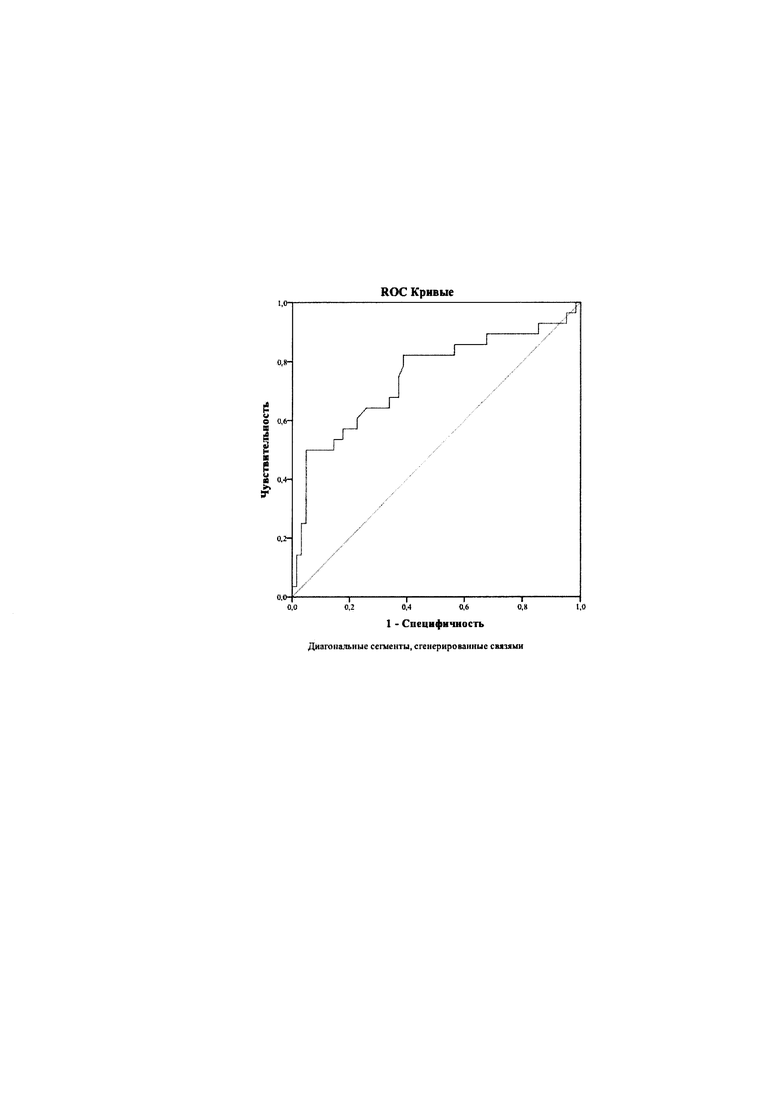
На фиг. представлена кривая ROC-анализа.
При проведении ROC-анализа установлено, что уровень 8-изопростана в 1 триместре беременности может являться предиктором развития преэклампсии (AUC=0,745, р<0,001). Определено пороговое значение 8-изопростана (8-iso-PGF2α), при котором пациент относится в группу высокого риска развития ПЭ- 460,85 пг/мл.
Использование заявляемого способа позволяет с чувствительностью - 75%, специфичностью - 31,5% определить риск развития преэклампсии в первом триместре беременности у пациентов с сопутствующим сахарным диабетом. Положительная прогностическая ценность (PPV) данного теста составляет 88,2%, отрицательная прогностическая ценность (NPV) - 68,4%.
Способ осуществляют, например, следующим образом.
У беременной женщины с сахарным диабетом на сроке 11-14 недель беременности однократно производят забор 9 мл венозной крови из локтевой вены. Содержание 8-изопростан в сыворотке периферической крови определяют методом иммуноферментного анализа (ИФА) с использованием коммерческих тест-систем «8-Isoprostane, ELISA» фирмы Cayman Chemical (США).
Образцы плазмы собирают в вакуумные пробирки, содержащие цитрат натрия, гепарин или ЭДТА. Образцы, которые не проанализированы сразу, хранят при -80°С в присутствии 0,005% ВНТ. Часть общего 8-изопростана в плазме присутствует в виде свободной кислоты, а оставшаяся часть этерифицирована в фосфолипиды, поэтому для определения общего содержания 8-изопростана в плазме проводят щелочной гидролиз образцов перед ИФА. Образцы плазмы гидролизуют добавлением 1 объема 15% (мае. / Об.) КОН, затем проводят их инкубацию при 40°С в течение 60 минут. Далее образцы нейтрализуют, добавив примерно в 10 раз больше исходного объема образца 1 М калий-фосфатного буфера, рН 7,0-7,4. Образцы дополнительно разбавляют 1/3 объема буфера для колонки с аффинными эйкозаноидами перед нанесением на колонку или сорбент. Дальнейшую очистку образцов проводят согласно SPE протоколу. Количественное определение уровня 8-изопростана в сыворотке периферической крови определяют методом конкурентного иммуноферментного анализа. Длина волны измерения: 405-420 нм. Чувствительность 80% достигается при пороговом значении 3 пг/мл.
Способ подтверждается следующими клиническими примерами.
Пример 1. Беременная В., 31 год. Повторнородящая, на учете в женской консультации с 10 недель беременности. В предыдущую беременность развился гестационный СД, корригируемый диетой. Роды в срок, без особенностей. ИМТ - 23,6 кг/м2, соматический анамнез не отягощен. При исследовании: уровень 8-изопростана (8-изо-PGF2α) в сыворотке крови на сроке 11 недель составил 101 пг/мл, что позволило отнести беременную В. в группу с низким риском развития ПЭ. При проведении динамического наблюдения и обследования: уровень АД от 115/75 до 126/82 мм рт.ст., белок в моче отсутствовал, отеков не было, данные ПГТТ: 4,1-6,7-5,4, прибавка массы тела за всю беременность - 16 кг, другие клинические, лабораторные и ультразвуковые данные без патологических изменений. Роды в срок без осложнений. Родился мальчик весом 3350 г, 51 см, 8/9 баллов по шкале Апгар. Выписаны из роддома на 5 сутки с ребенком в удовлетворительном состоянии домой.
Пример 2. Беременная Л., 23 года. Первобеременная. По поводу настоящей беременности наблюдалась в женской консультации с 8 - недель. Стаж СД 1 типа 11 лет, макро- и микрососудистые осложнения отсутствуют. Беременность планированная, уровень HbA1C - 6,2%, ИМТ - 20,4 кг/м2, пациентка находится на постоянной подкожной инфузии инсулином. Уровень 8-изопростана (8-изо-PGF2α) на сроке беременности 12 недель составил 451 пг/мл, у пациентки повышенный риск развития ПЭ. На сроке 38 5/7 недель во время приема при двукратном измерении АД - 142/80 и 144/82, мм рт.ст., суточная протеинурия составила - 0,61 г. Установлен диагноз - умеренная преэклампсия. Госпитализирована в родильный дом, где диагноз подтвержден. На фоне проводимой терапии умеренной преэклампсии состояние беременной стабильное, АД - 126/ 72 и 128/68 мм.рт.ст. Роды в 39 недель, без осложнений. Родился мальчик 3600 г, 53 см, 7-8 баллов по шкале Апгар. Выписаны из роддома на 7 сутки с ребенком в удовлетворительном состоянии домой.
Пример 3. Беременная М., 36 лет. Первородящая. На учете в ЖК с 11 недель беременности. Соматический анамнез отягощен, сахарный диабет 2 типа на протяжении 7 лет, из них 6 - на инсулинотерапии, ИМТ - 32,2 кг/м2, имеется существовавшая ранее АГ. Уровень 8-изопростана (8-изо-PGF2α) в 13 недель - 678 нг/мл, данную пациентку можно отнести к группе высокого риска развития ПЭ. Со второго триместра отмечаются отеки голеней и стоп. На фоне приема Метилдопы, АД - 122/80 мм.рт.ст. С 36-й недели беременности, несмотря на проводимую гипотензивную терапию отмечается повышение АД до 160/90, 166/92 мм рт.ст., суточная протеинурия составила 3,8 г/л, госпитализирована в родильный дом с диагнозом «тяжелая преэклампсия». Отмечается нарастание протеинурии до 6,2 г/л, при выполнении допплерографии плода: выявлены гемодинамические нарушение II степени. После предварительной интенсивной терапии и стабилизации состояния - родоразрешена путем операции кесарево сечение - родился мальчик 3850 г, 54 см, 7-8 баллов по шкале Апгар. После операции проводилась интенсивная терапия, выписана в удовлетворительном состоянии с ребенком на 10 сутки.
Заявленный способ расширяет арсенал средств прогнозирования риска развития преэклампсии у беременных с сопутствующим сахарным диабетом различного типа в первом и третьем триместрах беременности, позволяет оптимизировать тактику ведения беременных с сопутствующим сахарным диабетом до появления клинических симптомов преэклампсии.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРЕЭКЛАМПСИИ У БЕРЕМЕННЫХ С САХАРНЫМ ДИАБЕТОМ 1 И 2 ТИПОВ | 2020 |
|
RU2751139C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРЕЭКЛАМПСИИ У БЕРЕМЕННЫХ С САХАРНЫМ ДИАБЕТОМ 1 ТИПА | 2022 |
|
RU2800717C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ПРЕЭКЛАМПСИИ У БЕРЕМЕННЫХ С САХАРНЫМ ДИАБЕТОМ 2 ТИПА | 2022 |
|
RU2800716C1 |
| Способ прогнозирования ранней и поздней преэклампсии | 2018 |
|
RU2693412C1 |
| Способ прогнозирования риска развития преэклампсии на основе генетического тестирования | 2021 |
|
RU2775434C1 |
| Способ прогнозирования рецидива ранней преэклампсии по маркерам эндотелиальной дисфункции | 2022 |
|
RU2795090C1 |
| Способ прогнозирования преэклампсии у беременных с гестационным сахарным диабетом | 2020 |
|
RU2740852C1 |
| Способ прогнозирования угрозы невынашивания беременности путем определения в сыворотке крови 8-изопростана и 15-гидроксиэйкозатетраеновой кислоты у женщин с COVID-19 в первом триместре | 2024 |
|
RU2821133C1 |
| Способ прогнозирования риска развития преэклампсии на основе молекулярно-генетического анализа | 2021 |
|
RU2775433C1 |
| Способ определения степени тяжести преэклампсии по относительному содержанию CD16+ моноцитов в периферической крови беременных | 2019 |
|
RU2712228C1 |
Изобретение относится к медицине и касается способа прогнозирования риска развития преэклампсии у беременных с сахарным диабетом, где определяют содержание 8-iso-PGF2α в сыворотке периферической крови на сроке 11-14 недель беременности и при его значении, равном или более 460,85 пг/мл, прогнозируют высокий риск развития преэклампсии. Изобретение обеспечивает оптимизирование тактики ведения беременности до появления клинических симптомов преэклампсии в первом и третьем триместрах беременности. 1 ил., 3 пр.
Способ прогнозирования риска развития преэклампсии у беременных с сахарным диабетом, отличающийся тем, что определяют содержание 8-iso-PGF2α в сыворотке периферической крови на сроке 11-14 недель беременности и при его значении, равном или более 460,85 пг/мл, прогнозируют высокий риск развития преэклампсии.
Авторы
Даты
2022-03-22—Публикация
2021-02-12—Подача