Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано при проведении эксимерлазерной абляции для коррекции рефракции при тонкой роговице и/или миопии высокой степени.
В процессе эксимерлазерной фотоабляции происходит лазерное испарение слоев роговицы стромального ложа по заданной программе, необходимое для достижения запланированной коррекции миопии.
У пациентов с недостаточной для использования стандартного алгоритма абляции толщиной роговицы и/или миопией высокой степени повышенный расход аблируемой ткани приводит к истончению роговицы и негативно сказывается на показателях биомеханики, увеличивая риск развития послеоперационных осложнений.
У таких пациентов необходима минимизация объема удаляемых тканей.
Известен так называемый «тканесохраняющий» способ абляции роговичной ткани, принцип работы которого заключается в увеличении переходной зоны при проведении стандартной абляции за счет уменьшения диаметра эффективной оптической зоны (Дога А.В., Вартапетов С.К., Мушкова И.А., Костенев С.В., Майчук И.В., Каримова А.П. Лазерная кераторефракционная хирургия. Российские технологии. // М. Офтальмология, 2018). Однако данное изменение приводит к негативным последствиям для пациента в виде выраженного снижения контрастной чувствительности и качества зрительных функций в мезопических условиях. Поэтому предложенная технология тканесохранения не получила широкого распространения и в настоящее время практически не используется в клинической практике.
Предлагаемое изобретение решает задачу создания нового оптимального способа абляции роговичной ткани для коррекции миопии с использованием эксимерлазерной установки «Мискроскан Визум» с частотой импульсов 1100 Гц (ООО Оптосистемы», Россия), позволяющего сократить расход ткани роговицы со снижением сферической аберрации и одновременным уплощением вершины роговицы с уменьшением дефокуса.
Стандартный алгоритм абляции заключается в задании целевого рефракционного эффекта, одинакового по всей оптической зоне диаметра 6,0 мм, и нанесении эксимерлазерных воздействий в соответствии с формулой Маннерлина по вышеуказанной зоне с абляцией в переходной зоне необходимого объема (Munnerlyn С.R. Photorefractive keratectomy: а technique for laser refractive surgery / C.R. Munnerlyn, S.J. Koons, J. Marshall // J Cataract Refract Surg. - 1988. - Vol. 14, No. 1. - P. 46-52)
Для математической оценки количества аблируемой ткани принято использовать уравнение Маннерлина, согласно которому для удаления 1,0 дптр миопической рефракции при оптической зоне в 6 мм требуется 12-13 мкм роговичной ткани (Munnerlyn С.R. Photorefractive keratectomy: а technique for laser refractive surgery / C.R. Munnerlyn, S.J. Koons, J. Marshall // J Cataract Refract Surg. - 1988. - Vol. 14, No. 1. - P. 46-52.)
Стандартная абляция представляет собой абляцию «сфера-минус-сфера», расчет параметров которой основан на формуле Маннерлина. Абляция такой формы оптимальна для сферической передней поверхности роговицы.
Однако, форма передней поверхности роговицы в большинстве случаев отличается от сферической. Как показывает опыт анализа кератотопограмм роговиц без иррегулярного астигматизма, перепад оптической силы в центре и на периферии составляет 3,0-12,0 дптр с соответствующим увеличением радиуса кривизны от центра к периферии. Одним из вариантов асферической формы является параболоид, в котором перепад между центром и периферией составляет приблизительно 6,0 дптр (Huang D. Mathematical model of corneal surface smoothing after laser refractive surgery / D. Huang, M. Tang, R. Shekhar // Am J Ophthalmol. - 2003. - Vol. 135, No. 3. - P. 267-278.).
Для асферической формы с пологой периферией представляется наиболее перспективной абляция «параболоид-минус-параболоид», которая позволяет с одновременным уплощением вершины роговицы уменьшать сферическую аберрацию с соответствующим уменьшением дефокуса. Поэтому, с целью оптимизации стандартного сферического алгоритма для уменьшения расхода ткани роговицы была выведена формула для расчета профиля меридиана передней поверхности роговицы:
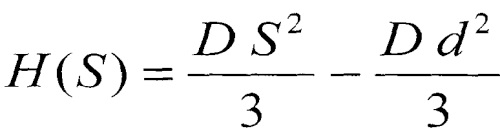 ,
,
где Н (S) - глубина абляции в точке роговицы (х, у, z),
D - желаемый рефракционный эффект, дптр,
d - диаметр зоны абляции, мм,
S - расстояние до оптической оси, то есть, та же величина, что и в формуле P.M. Kiely: S2=х2+у2 - квадрат расстояния между текущей точкой (х, у, z) роговицы и оптической осью.
Рассчитаный рефракционный эффект позволяет уменьшить глубину лазерного воздействия от 12 до 14% по сравнению с применением уравнения «сфера-минус-сфера».
Технический результат от использования изобретения заключается в повышении эффективности вмешательства, заключающегося в сокращении расхода роговичной ткани без изменения диаметра оптической зоны и качества формируемой поверхности.
Изобретение осуществляется следующим образом.
Пациентам проводят стандартное офтальмологическое обследование
Операцию выполняют по технологии ФемтоЛАЗИК. Роговичный клапан формируют с помощью фемтосекундной установки Femto LDV Z6 ("Ziemer Ophtalmic Systems AG", Швейцария). В настройках системы устанавливали следующие параметры:
- частота повторения импульсов - более 5 МГц;
- энергия в импульсе - менее 100 нДж;
- размер пятна фокусировки - 2 мкм;
- растровый паттерн сканирования.
Во всех случаях для формирования роговичного клапана задавались следующие параметры:
- толщина клапана - 100 мкм;
- диаметр клапана - 9,0 мм;
- угол вреза края клапана - 70 град;
- расположение ножки клапана на 12-ти часах.
Следующим этапом осуществляют стыковку или «докинг» вакуумного интерфейса с глазом пациента и выполняют формирование роговичного клапана.
Затем с использованием шпателя проводят подъем роговичного клапана, после чего выполнялась лазерная абляция стромы роговицы. Для этого используют отечественную сканирующую эксимерлазерную установку «Микроскан Визум» с частотой повторения импульсов 1100 Гц (ООО «Оптосистемы», Россия), работающую по технологии «летающего пятна». Выбирают стандартный алгоритм лазерной абляции. В зависимости от исходных данных пациента (степени миопической рефракции, кератометрии, толщины роговицы) определяют следующие параметры:
- диаметр оптической зоны;
- диаметр переходной зоны;
- глубина абляции;
- толщина резидуальной стромы;
- длительность лазерной абляции.
Во всех случаях целевой рефракцией была эмметропия, а расчетная толщина резидуальной стромы составляла не менее 300 мкм.
Выполняют лазерную абляцию «параболоид-минус-параболоид», для чего в зависимости от исходных данных пациента (степени миопической рефракции, кератометрии, толщины роговицы) определяют следующие параметры:
- диаметр оптической зоны;
- диаметр переходной зоны;
- глубина абляции;
- толщина резидуальной стромы;
- длительность лазерной абляции.
Глубину абляции в точке роговицы рассчитывают по формуле:
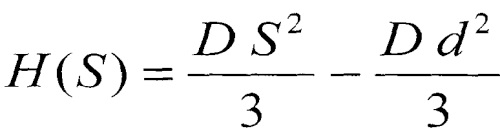 ,
,
где Н (S) - глубина абляции в точке роговицы (х, у, z),
D - желаемый рефракционный эффект, дптр,
d - диаметр зоны абляции, мм,
S - расстояние до оптической оси, то есть S2=х2+у2 - квадрат расстояния между текущей точкой (х, у, z) роговицы и оптической осью.
Во время проведения лазерной абляции у всех пациентов использовался режим слежения за движениями глаза (eye-tracker system).
После завершения эксимерлазерного этапа выполнялась обработка стромального ложа роговицы солевым раствором (BSS) и репозиция роговичного клапана. Далее проводили снятие блефаростата и инстилляцию антисептика (пиклоксидина дигидрохлорид 0,05%) с дополнительным применением кератопротектора (декспантенол 5,0%). После операции всем пациентам назначалась медикаментозная терапия по следующей схеме:
- антисептик (пиклоксидина дигидрохлорид 0,05%) - 3 раза в день 1 неделю;
- антибиотик (тобрамицин 0,3%) - 3 раза в день 1 неделю;
- глюкокортикостероид (дексаметазон 0,1%) по схеме: 1-я неделя - 3 раза в день, 2-я неделя - 2 раза в день, 3-я неделя - 1 раз в день;
- слезозаместитель (натрия гиалуронат 0,1%) - 6-8 раз в день 3-6 месяцев.
В качестве подтверждения эффективности предложенного способа было обследовано238 пациентов (238 глаз) с миопией различной степени (от -1,00 до -9,25 дптр включительно) без или с астигматизмом (до -2,00 дптр включительно), максимально корригированной остротой зрения до операции 0,7 и выше, в возрасте от 18-ти до 45-ти лет, у каждого пациента для исследования случайным методом выбирали один глаз.
Все пациенты были разделены на две группы методом случайной выборки, в зависимости от применяемого способа абляции:
Основная группа - 118 пациентов (118 глаз), прооперированных с использованием разработанного способа;
Контрольная группа - 120 пациентов (120 глаз), прооперированных с использованием стандартного способа абляции.
Всем пациентам выполнялась операции по технологии ФемтоЛАЗИК. Роговичный клапан формировали с помощью фемтосекундной установки Femto LDV Z6 («Ziemer Ophthalmic Systems AG», Швейцария). Эксимерлазерную абляцию проводили на отечественной сканирующей эксимерлазерной установке «Микроскан Визум» 1100 Гц (Оптосистемы, Россия).
Для количественной оценки диаметра зоны, глубины абляции и качества поверхности после эксимерлазерного воздействия с использованием предложенного способа абляции были рассчитаны специальные скан-файлы для последующей лазерной абляции на пластинах ПММА. Всего было изготовлено 9 скан-файлов со следующими заданными параметрами:
- величина рефракции: -3, -6 и -9 дптр;
- диаметр оптической зоны: 6,0, 6,5 и 7,0 мм;
- кератометрия: 43,0 дптр.
Далее на специальной пластине, изготовленной из полиметилметаакрила (ПММА) и прошедшей калибровку в заводских условиях, для формирования профилей абляции, соответствующих расчетам скан-файлов, было проведено эксимерлазерное воздействие с использованием разработанного оптимизированного алгоритма абляции на установке «Микроскан Визум» с частотой 1100 Гц.
Полученные экспериментальные образцы были доставлены в лабораторию для проведения последующей микроскопии. Исследование экспериментальных образцов выполнялось с помощью оптического 3D-цифрового микроскопа Hirox КН-8700 и сканирующего когерентного интерференционного микроскопа ТорМар TMS-150. По результатам проведенного микроскопического исследования экспериментальных образцов была проведена количественная оценка следующих параметров сформированных на ПММА профилей абляции: диаметра зоны абляции, глубины абляции и качества аблируемой поверхности.
Статистическая обработка результатов исследования проводилась с использованием специализированного программного обеспечения: компьютерных программ Statistica 10.0 («StatSoft», США) и Microsoft Office Excel 2007 («Microsoft», США). Характер распределения данных оценивали с помощью критерия Колмогорова-Смирнова. Полученные данные анализировались методами описательной (дескриптивной) статистики и были представлены в формате М±σ, где М (Mean) - среднее арифметическое значение, σ - стандартное отклонение. Для сравнения данных в экспериментальных исследованиях разброс значений и их смещение относительно друг друга оценивали с помощью описательного метода Бланда-Альтмана - оценки согласованности измерений, выполненных двумя разными способами. Для сравнения средних и оценки достоверности различий использовали t-критерий Стьюдента для независимых и зависимых выборок. Статистически достоверными признавали различия, при которых уровень достоверности (р) менее 0,05 (р<0,05).
Одним из параметров для оценки предсказуемости разработанного оптимизированного алгоритма абляции является диаметр оптической зоны лазерного воздействия, исследовать который в условиях эксперимента возможно с помощью проведения количественной оценки сформированного профиля абляции на пластинах ПММА. Эксимерлазерное воздействие на плоской пластине имеет отличия от аналогичного лазерного воздействия на выпуклой поверхности, что приводит к формированию более широкого фактически полученного диаметра зоны абляции по сравнению с исходно запланированным диаметром оптической зоны. Кроме того, при анализе сформированного на пластине ПММА профиля абляции отсутствует возможность четкого объективного определения границы между оптической и переходной зонами, вследствие чего в условиях эксперимента проводится измерение общего фактического диаметра зоны абляции. Фактический диаметр зоны абляции условно включает в себя диаметр полученной оптической зоны и, частично, область переходной зоны, сформированные в результате лазерного воздействия.
Результаты экспериментального исследования количественной оценки профиля абляции после эксимерлазерного воздействия с использованием предложенного способа показали, что фактический диаметр зоны абляции на ПММА во всех случаях превышал запланированный диаметр оптической зоны независимо от степени рефракции (Таблица 1).
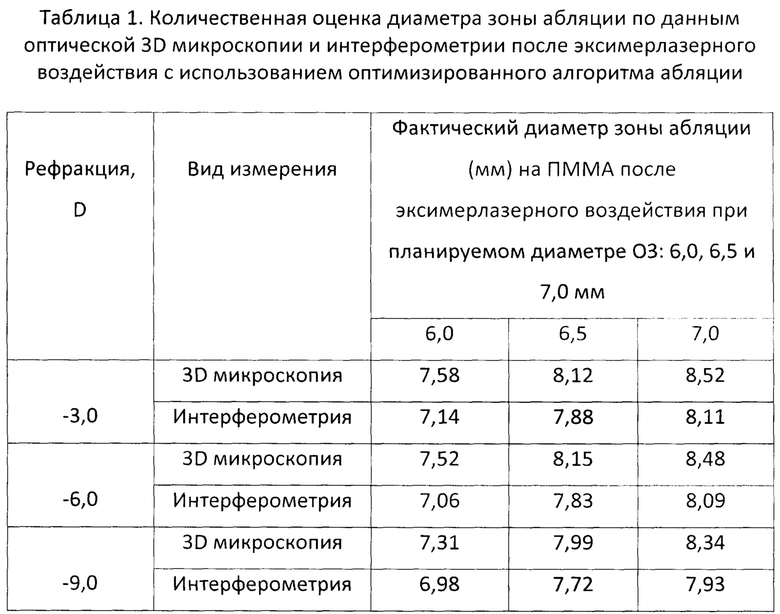
По данным сравнительного анализа средняя разница между измерениями составила 0,36, что свидетельствует об отсутствии систематического расхождения. Кроме того, отсутствует зависимость разницы измерений от величины рефракции и диаметра запланированной оптической зоны. Таким образом, измерения, полученные обоими способами, хорошо согласуются друг с другом.
Следующим параметром для оценки предсказуемости разработанного оптимизированного алгоритма абляции представлена глубина лазерного воздействия, которая также исследуется с помощью проведения количественной оценки сформированного профиля абляции на пластинах ПММА в условиях эксперимента. Необходимо отметить, что скорость лазерного воздействия отличается на различных поверхностях. Так, например, абляция на пластинах из ПММА всегда проходит медленнее по сравнению с абляцией тканей роговицы. Поэтому фактическая глубина абляции на ПММА всегда получается меньше запланированной. В связи с этим, для выполнения дальнейшего сравнительного анализа проводится перерасчет с учетом специальных коэффициентов абляции.
По данным разных авторов, значения коэффициента «ПММА - роговица» варьируют от 2,3 до 2,9 (Dorronsoro С.Experiments on РММА models to predict the impact of corneal refractive surgery on corneal shape. / Dorronsoro C., Cano D., Merayo-Lloves J., Marcos S. // Optics Express. - 2006. - Vol. 14. - No 13. - P. 6142-6156). В данном исследовании для количественной оценки сформированного профиля абляции использовали коэффициент 2,65, который был использовался в работах К. Дорронсоро. Для этого, полученная в эксперименте фактическая глубина абляции была увеличена в 2,65 раза и, только затем, сравнивалась с запланированными значениями (Таблица 2).
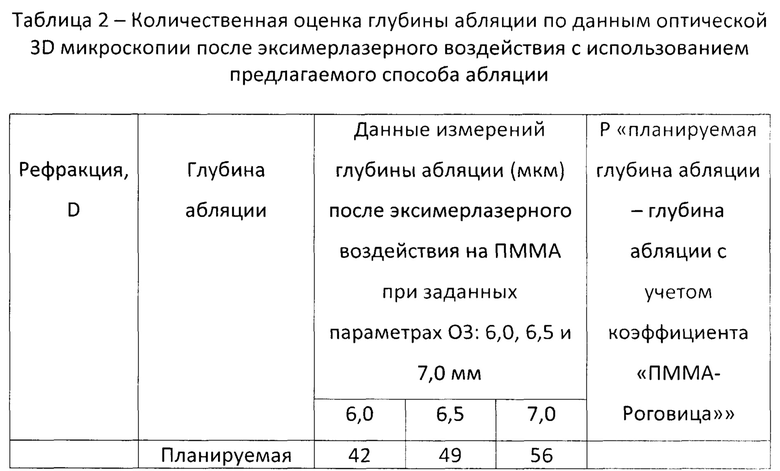
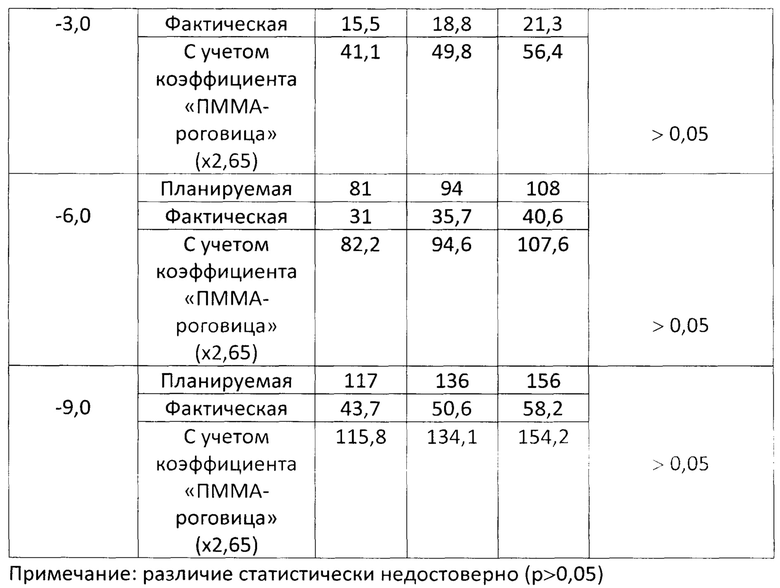
Результаты исследования количественной оценки профиля абляции после эксимерлазерного воздействия с использованием оптимизированного алгоритма показали отсутствие статистически значимой разницы между запланированной глубиной абляции и фактической глубиной абляции с учетом коэффициента «ПММА - роговица» (р>0/05).
Таким образом, измерения, полученные обоими способами, хорошо согласуются друг с другом.
Для определения степени шероховатости поверхности, формируемой эксимерлазерным воздействием, в условиях эксперимента проводилась количественная оценка поверхности пластины ПММА в области абляции. Оценивались параметры шероховатости (Ra, Rz, Rzjis), принятые ГОСТом в виде стандартных для определения степени гладкости поверхностей.
Средние значения параметров шероховатости аблируемой поверхности ПММА по данным оптической 3D микроскопии и интерферометрии после эксимерлазерного воздействия с использованием предлагаемого способа абляции представлены в таблице 3. При этом, результаты количественной оценки качества поверхности после лазерной абляции свидетельствуют об отсутствии статистически достоверной разницы между видами проводимой микроскопии (р>0,05).
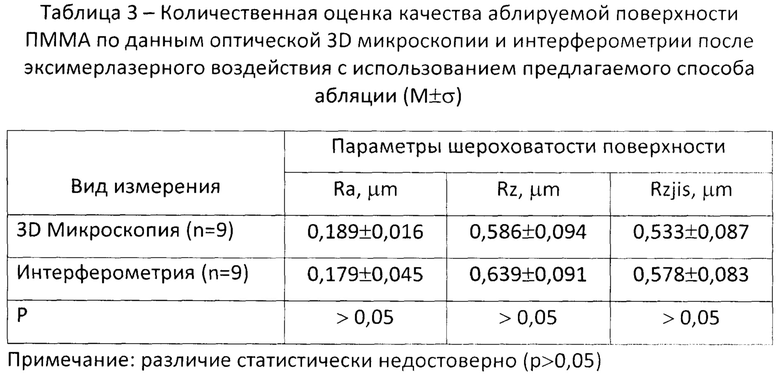
Таким образом полученные в эксперименте результаты количественной оценки профиля абляции с использованием предлагаемого способа показали отсутствие статистически значимой разницы между фактически полученными и запланированными параметрами, что свидетельствует о высокой предсказуемости формирования диаметра зоны и глубины абляции, а также высоком качестве поверхности после эксимерлазерного воздействия. Сравнительный анализ количественной оценки глубины абляции выявил статистически достоверное уменьшение фактической глубины лазерного воздействия при использовании предлагаемого способа по сравнению со стандартным (р<0,05). Результаты послеоперационных исследований подтверждают эффективность предлагаемого способа.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ докоррекции остаточной миопической аметропии после ранее проведенных кераторефракционных операций | 2022 |
|
RU2786592C1 |
| Способ расчета рефракционного эффекта при коррекции гиперметропии методом ФемтоЛАЗИК на эксимерном лазере "Микроскан Визум" | 2023 |
|
RU2825702C1 |
| Способ лечения кератоконуса, в том числе у пациентов с толщиной роговицы менее 450 микрон, методом ультрафиолетового кросслинкинга коллагена роговицы в сочетании с персонализированной трансэпителиальной фоторефракционной кератэктомией | 2023 |
|
RU2814093C1 |
| СПОСОБ ЛЕЧЕНИЯ МИОПИИ | 2008 |
|
RU2367397C1 |
| СПОСОБ КОРРЕКЦИИ ОСЛОЖНЕНИЙ, ВОЗНИКАЮЩИХ ПРИ ВЫПОЛНЕНИИ ОПЕРАЦИИ ФЕМТО-ЛАЗИК | 2011 |
|
RU2462215C1 |
| Способ устранения непрозрачного пузырькового слоя, возникающего в процессе выполнения операции ФемтоЛАЗИК | 2017 |
|
RU2638687C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ГИПЕРМЕТРОПИЧЕСКОЙ АНИЗОМЕТРОПИИ У ДЕТЕЙ | 2008 |
|
RU2369369C1 |
| Способ коррекции индуцированной аметропии после сквозной кератопластики | 2019 |
|
RU2736533C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ ГИПЕРМЕТРОПИИ И ГИПЕРМЕТРОПИЧЕСКОГО АСТИГМАТИЗМА У ДЕТЕЙ | 2007 |
|
RU2363431C2 |
| Способ определения дифференцированных показаний к эксимерлазерной коррекции посткератотомических рефракционных нарушений | 2016 |
|
RU2620660C1 |
Изобретение относится к медицине, а именно к офтальмологии. Осуществляют формирование роговичного клапана на фемтолазерной установке при следующих параметрах: толщина клапана - 100 мкм, диаметр клапана - 9,0 мм, угол вреза края клапана - 70 град., расположение ножки клапана на двенадцати часах, подъем роговичного клапана, лазерную абляцию стромы роговицы и репозицию роговичного клапана. Выполняют лазерную абляцию «параболоид-минус-параболоид», для чего определяют следующие параметры: диаметр оптической зоны, диаметр переходной зоны, глубина абляции, толщина резидуальной стромы, длительность лазерной абляции, а глубину абляции в точке роговицы рассчитывают по формуле. Способ позволяет повысить эффективность вмешательства, сократить расход роговичной ткани без изменения диаметра оптической зоны и качества формируемой поверхности. 3 табл.
Способ эксимерлазерной коррекции миопии, включающий формирование роговичного клапана на фемтолазерной установке при следующих параметрах: толщина клапана - 100 мкм, диаметр клапана - 9,0 мм, угол вреза края клапана - 70 град., расположение ножки клапана на двенадцати часах; подъем роговичного клапана, лазерную абляцию стромы роговицы и репозицию роговичного клапана, отличающийся тем, выполняют лазерную абляцию «параболоид-минус-параболоид», для чего определяют следующие параметры:
- диаметр оптической зоны;
- диаметр переходной зоны;
- глубина абляции;
- толщина резидуальной стромы;
- длительность лазерной абляции,
а глубину абляции в точке роговицы рассчитывают по формуле
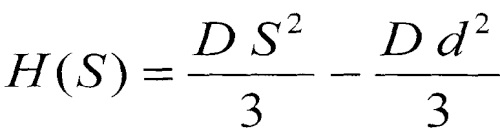 ,
,
где Н (S) - глубина абляции в точке роговицы (х, у, z),
D - желаемый рефракционный эффект, дптр,
d - диаметр зоны абляции, мм,
S - расстояние до оптической оси, то есть S2=х2+у2 - квадрат расстояния между текущей точкой (х, у, z) роговицы и оптической осью.
Авторы
Даты
2022-05-19—Публикация
2021-01-11—Подача