Предлагаемое изобретение относится к области медицины, а именно к лечению хирургических заболеваний кисти и предплечья.
Важнейшим фактором успеха в лечении хирургических заболеваний кисти является своевременное и адекватное оперативное вмешательство, основным моментом которого является полноценное выполнения хирургического пособия (хирургический доступ, выделение анатомический образований и патологических процессов в том числе) некрэктомия пластика сухожилий, остеосинтез, санация и дренирование. Качественное хирургическое лечение невозможно провести без адекватного анестезиологического пособия, позволяющего произвести адекватный доступ ко всем анатомическим образованиям в области операционного поля.
Известен способ анестезиологического пособия при операциях на кисти и предплечье, при котором производится введение местного анестетика на уровне лучезапястного сустава (Большаков И.Н., Байтингер В.Ф., Рабинович С.А. П 78 Проводниковая анестезия (алгоритмы поиска и действия): учебн. пособие / С.В. Архипкин, В.Ф. Байтингер, А.В. Байтингер [и др.]; под ред. проф. И.Н. Большакова, проф. В.Ф. Байтингера, проф. С.А. Рабиновича. - Красноярск; Томск; М: Поли Медиа Пресс, 2016. - 162 с.). Однако, данный способ не является безупречными, так как объем местного анестетика ограничен размерами пространства куда вводится местный анестетик, что определяет выраженную боль в послеоперационный период и зачастую неадекватную анестезию, а при использовании адъювантов, типа адреналина, или большого объема анестетика возможны неврологический осложнения, такие как нейропатии.
Известен способ (см. А. Хаджич. Блокады периферических нервов и регионарная анестезия под ультразвуковым контролем. // Практическая медицина. 2014. С. 389-395): пациент укладывается на спину с отведением руки на 90°, устанавливается датчик ультразвукового аппарата на уровне пересечения наружного края большой грудной мышцы с мышцей бицепса перпендикулярно коже, чтобы визуализировать подмышечную артерию и нервы плечевого сплетения в поперечном ультразвуковом срезе. Срединный, лучевой и локтевой нервы лежат вокруг подмышечной артерии. Игла для проводниковой анестезии вводится на уровне пересечения наружного края большой грудной мышцы с мышцей бицепса с боковой (узкой) стороны УЗ-датчика. Игла продвигается, пока ее срез не будет помещен рядом с каждым из трех нервов (срединный, локтевой, лучевой) куда вводится местный анестетик. Затем датчик ультразвука смещается, где в пространстве между клювовидно-плечевой и двуглавой мышцей визуализируется кожно-мышечный нерв, в этой области делается дополнительная инъекция иглой и введение дополнительной дозы местного анестетика для обезболивания кожно-мышечного нерва. Игла удаляется, накладывается асептическая повязка на место инъекций.
Таким образом, известный способ позволяет обеспечить полноценную анестезию кисти, однако он не позволяет выполнить анестезию с минимальной травматизацией окружающих тканей, так как при этом способе требуется несколько вколов из разных доступов, что повышает риск повреждения сосудов, образование постпункционной гематомы и увеличивается риск развития гнойных осложнений в месте пункции и неврологических нарушений в следствии сдавления или повреждения самих нервных.
Наиболее близких аналогов к заявленному из области техники не выявлено.
Достигаемым при использовании предлагаемого изобретения техническим результатом является повышение эффективности лечения путем обеспечения улучшения микроциркуляции в оперированной конечности, пролонгированного послеоперационного обезболивания, снижение нейрогуморального ответа организма на операционную травму, уменьшение интраоперационной кровопотери за счет наложения жгута без чувства дискомфорта для пациента.
Указанный технический результат достигается тем, что при укладке пациента отводят руку на 90°, сгибая руку в локтевом суставе также на 90°, а кисть сжимают в кулак, благодаря чему сосудисто-нервные структуры в подмышечной области не смещаются, находятся более компактно, легче визуализируются. Ультразвуковое сканирование проводится датчиком линейного типа рабочей частотой 4-12 МГц. Датчик устанавливается на уровне пересечения наружного края большой грудной мышцы с мышцей бицепса перпендикулярно коже, перпендикулярно длинной оси плечевой кости в положении, визуализируется подмышечная артерия и нервы плечевого сплетения в поперечном ультразвуковом срезе, далее датчик ультразвукового аппарата смещается на 3 см дистальнее (ближе к кисти) и на 1,5 см латеральнее (наружу), до момента обнаружения в одной плоскости четырех основных нервов плечевого сплетения в подмышечной области: кожно-мышечного, срединного, лучевого и локтевого, которые видны на ультразвуковой картинке в виде гипоэхогенных образований. Артерия идентифицируется как округлое пульсирующее гипоэхогенное образование, не спадающееся при надавливании ультразвуковым датчиком. Срединный, лучевой и локтевой нервы лежат вокруг подмышечной артерии, а кожно-мышечный нерв располагается в данной области максимальной близко к сосудисто-нервным структурам, на 1,5-2 см латеральнее подмышечной артерии. После установки ультразвукового датчика и идентифицировав сосудисто-нервные структуры проводили анестезию кожи 1 мл 2% раствора лидокаина иглой для подкожных инъекций с узкой стороны датчика (в месте предстоящей инъекции). После обезболивания кожи осуществляли вкол изолированной иглой для проводниковой анестезии с латеральной стороны ультразвукового датчика, отступив на 1 см. Продвинув иглу до контакта с мышечно-кожным нервом под контролем зрения по ультразвуковой картине вводится 5 мл раствора анестетика. Мы использовали смесь из 10 мл 0,25% раствора ропивакаина и 10 мл 1% раствора лидокаина. Раствор ропивакаина обеспечивает пролонгированное обезболивание до 8 часов, а раствор лидокаина обеспечивает быстрое начало анестезии. Игла продвигается вдоль продольной оси датчика и строго в плоскости распространения УЗ луча. После обезболивания кожно-мышечного нерва, проводится анестезия лучевого нерва, затем срединного и локтевого. Перед введением раствора местного анестетика проводится аспирационная проба, при отсутствии поступления крови вводится указанное количество раствора анестетика. Мы вводили по 5 мл местного анестетика к каждому из нервов. Введение 1-2 мл анестетика (гидропрепарирование) помогает верифицировать положение кончика иглы, а также, выделить нервы от фасций. В результате визуализируется эхографическая картина распространения анестетика относительно блокируемого нерва.
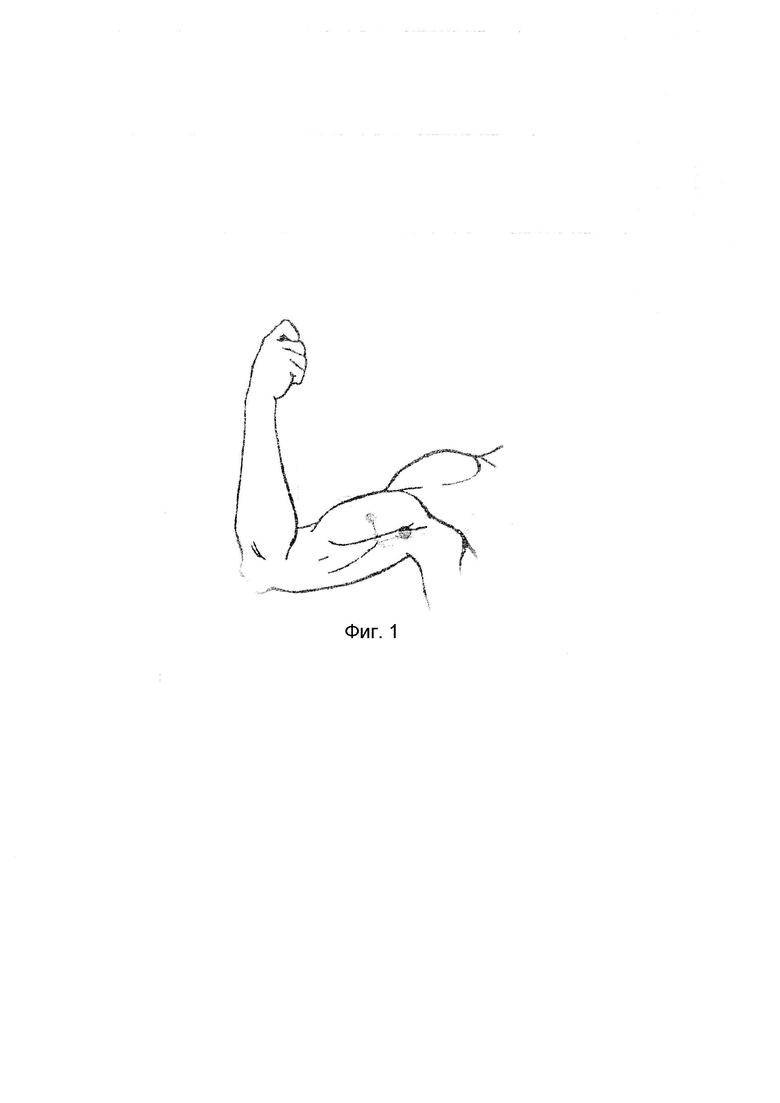
Способ поясняется рисунком:
на Фиг. 1 схематично представлен способ анестезии верхней конечности при хирургическом лечении предплечья и кисти, где отражена укладки верхней конечности: отведение руки на 90°, сжатой кистью в кулак и сгибанием верхней конечности в локтевом суставе на 90° с иллюстрацией точки для установки ультразвукового датчика для визуализации в одной плоскости четырех основных нервов плечевого сплетения в подмышечной области, и местом введения иглы для проводниковой анестезии.
Предлагаемый способ позволяет визуализировать все сосудисто-нервные структуры максимально компактно, что позволяет выполнить анестезию плечевого сплетения подмышечным доступом с помощью одной инъекции, исключает повторную пункцию и способствует минимизации повреждений тканей, снижение болевых ощущений при инъекции и большему комфорту пациента, а также снижает риск постпункционной гематомы и инфицирования места инъекции. Кроме того, при традиционном доступе, место инъекции находится достаточно близко к области подмышечной впадины, что может привести к инфицированию данной области, учитывая, что в подмышечной области большое количество потовых желез, что может привести к формированию условий для появления гнойных заболеваний данной области.
Таким образом, предлагаемый способ лечения дает возможность лучшей визуализации пораженных структур, достигается меньшая кровопотеря и малое количество послеоперационных осложнений. При динамическом наблюдении за пациентами и прослеживании отдаленных результатов, наш метод позволил сократить сроки стационарного лечения, способствовал раннему проведению реабилитационных мероприятий, позволял быстрее восстановить функциональную активность кисти пациента, что способствовало более быстрой социально-трудовой адаптации.
Способ является безопасным и эффективным методом регионарной анестезии, подходящий для широкого спектра процедур как в стационарных, так и в амбулаторных условиях. Изменение и оптимизация традиционного метода позволяет минимизировать контакт с сосудистыми и лимфатическими структурами, которые находятся в достаточно большом количестве в подмышечной области. Выполнение блокады плечевого сплетения по нашему методу не вызывает значимых изменений основных показателей центральной и периферической гемодинамики. Данный способ способствует улучшению кровоснабжения в оперированной области, уменьшению болевого синдрома, обеспечивается контроль и купирования распространения гнойного процесса.
Предлагаемый способ отличатся от известных тем, что пункция иглой производится в более безопасной области и снижается количество повреждения кожных покровов, это минимизирует повреждения кожных покровов, что позволяет улучшить кровоснабжение, четче визуализировать границу сосудисто-нервных структур, уменьшить риск постпункционных осложнений и значительно уменьшить болевой синдром, что соответствует критерию «новизна». Способ позволяет повысить эффективность лечения заболеваний кисти за счет снижения послеоперационных осложнений, обеспечивая полную ревизию раны, возможность проведения динамического цитологического контроля за течением и распространением раневого процесса, во время перевязок облегчается проведение резиновых выпускников через рану, устраняется напряжение тканей, обеспечивается хороший косметический и функциональный результат.
Предлагаемый способ проводниковой анестезии при операциях на кисти применен нами у 34 больных, все пациенты выписаны с хорошими косметическими и функциональными результатами. Способ поясняется клиническим примером.
Клинический пример №1.
Больной Р., 29 лет, вес - 74 кг, поступил в хирургическое отделение военного госпиталя г. Москвы 14.12.2019 г. с диагнозом: флегмона ладонной поверхности правой кисти. Больным считает себя в течении двух суток, когда на правой кисти у основания 4 и 5 пальца в области инфицированной потертости появился отек и гиперемия. 18.09.2017 г выполнена УЗИ мягких тканей, подтвержден диагноз: флегмона правой кисти.
При поступлении состояние больного оценивалось как средней степени тяжести. Предъявляет жалобы на распирающие боли в кисти и ограничение движения 4-5 пальцев, плохое общее самочувствие. Кожные покровы физиологической окраски. Периферические лимфатические узлы не увеличены. Имеется потертость в области основания 4-5 пальцев ладонной поверхности правой кисти размером до 1 см в диаметре, кожный покров гиперемирован, отмечается выраженный отек, при пальпации резкая болезненность и флюктуация в центре. Четвертый и пятый пальцы в полусогнутом состоянии, (по сравнению со здоровой кистью пациента окружность на уровне пястных костей +2 сантиметра), основные фаланги утолщены, по ладонной поверхности на средней фаланге умеренная гиперемия. Движения в пальцах болезненны. Температура тела 37.5 град. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Артериальное давление - 110/80 мм.рт.ст, пульс - 88 уд. в минуту. Живот мягкий, безболезненный. Поколачивание по области почек безболезненно с обеих сторон.
При поступлении общий анализ крови: эритроциты - 4,3×1012/л, гемоглобин - 138 г/л, лейкоциты - 7,9×109/л, СОЭ - 10 мм/час; анализ мочи в норме. Рентгенография правой кисти: костной патологии и инородных тел не выявлено.
Больной доставлен в операционную. Под проводниковой анестезией с ультразвуковым контролем по описанному способу, с наложением жгута на предплечье зигзагообразный разреза 3,0 см по кожной складке ладонной поверхности между основанием лучей 4 и 5 пальцев правой кисти через зону максимальной флюктуации вскрыт гнойник с иссечением кожного лоскута толщиной 2 мм. Выделилось до 4,0 мл густого гноя. Посев. При ревизии: дерма и мягкие ткани некротизированы в области разреза, определяется единичные очаги некроза червеобразной мышц которая образует дно раны. Некрэктомия в пределах технических возможностей. Рана обильно промыта раствором перекиси водорода, дренирована полоской перчаточной латексным дренажом с мазью Левомеколь. Выполнен дополнительный разрез длиной 2 см в области карпальной связки с последующим ее рассечением (декомпрессия корпального канала), контрольный дренаж, наводящие швы. Асептическая повязка. Иммобилизация правой кисти и предплечья в физиологическом положении, термопластиковой повязкой. Послеоперационный диагноз: комиссуральная флегмона основания 4-5 пальцев правой кисти. Ночь пациент спал. На следующие сутки жалобы активно не предъявляет, отмечал улучшение общего самочувствия. На перевязке: отек кисти уменьшился, рана со скудным серозным отделяемым, перевязка с Левомеколем незначительно болезненна. Послеоперационный период без осложнений, рана зажила первичным натяжением. Пациент на 7-е сутки выписан в удовлетворительном состоянии. Осмотрен через 2 месяца: по ладонной поверхности кисти послеоперационные нежные рубцы по кожным складкам, безболезненные при пальпации, объем движений полный.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ продленной проводниковой анестезии при хирургическом лечении предплечья, кисти, голени и стопы и смоделированная игла для его осуществления | 2023 |
|
RU2810446C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ФЛЕГМОНЫ КИСТИ | 2021 |
|
RU2762494C1 |
| Способ продленной блокады лучевого нерва из подмышечного доступа | 2023 |
|
RU2825704C1 |
| Способ лечения фантомной боли в нижней конечности | 2023 |
|
RU2817812C1 |
| Способ хирургического лечения флегмоны ладонной поверхности кисти | 2018 |
|
RU2709110C2 |
| Способ продленной блокады лучевого нерва, срединного нерва и локтевого нерва из подмышечного доступа | 2024 |
|
RU2822814C1 |
| СПОСОБ ДВУХЭТАПНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОСЛОЖНЕННОГО ПАТОЛОГИЧЕСКОГО ПЕРЕЛОМА (ВЫВИХА) ФАЛАНГИ ПАЛЬЦА НА ФОНЕ КОСТНОГО (КОСТНО-СУСТАВНОГО) ПАНАРИЦИЯ | 2018 |
|
RU2724185C2 |
| СПОСОБ АНЕСТЕЗИИ ПРИ ХИРУРГИЧЕСКИХ ОПЕРАЦИЯХ НА КИСТИ | 1995 |
|
RU2120313C1 |
| СПОСОБ УЛЬТРАЗВУК-АССИСТИРОВАННОЙ БЛОКАДЫ ПРИ АРТРОСКОПИЧЕСКИХ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВАХ НА ПЛЕЧЕВОМ СУСТАВЕ | 2016 |
|
RU2645639C2 |
| СПОСОБ МЕЖЛЕСТНИЧНОЙ АНЕСТЕЗИИ ПЛЕЧЕВОГО СПЛЕТЕНИЯ | 2006 |
|
RU2329070C1 |
Изобретение относится к медицине, а именно к анестезиологии, и может быть использовано при проведении анестезии верхней конечности при хирургическом лечении предплечья или кисти. Для этого пациента укладывают на спину с отведением руки на 90°, сжатием кисти в кулак и сгибанием руки в локтевом суставе на 90°. Ультразвуковой датчик устанавливают на уровне пересечения наружного края большой грудной мышцы с мышцей бицепса, перпендикулярно коже. Затем датчик смещают на 3 см в сторону кисти и на 1,5 см наружу, визуализируя в одной плоскости четыре основных нерва плечевого сплетения в подмышечной области. После этого проводят анестезию кожи и осуществляют вкол изолированной иглой для проводниковой анестезии с наружной стороны ультразвукового датчика, отступив на 1 см. Иглу продвигают вдоль продольной оси ультразвукового датчика и в плоскости распространения ультразвукового луча. Выполняют обезболивание кожно-мышечного нерва, лучевого нерва, затем срединного и локтевого. Способ обеспечивает адекватную анестезию при проведении блокады плечевого сплетений подмышечным доступом посредством одной инъекции. 1 ил., 1 пр.
Способ анестезии верхней конечности при хирургическом лечении предплечья или кисти, включающий укладку пациента на спину с отведением руки на 90°, сжатием кисти в кулак и сгибанием руки в локтевом суставе на 90°, установку ультразвукового датчика на уровне пересечения наружного края большой грудной мышцы с мышцей бицепса, визуализацию перпендикулярно коже сосудисто-нервного пучка, отличающийся тем, что после установки ультразвуковой датчик смещают на 3 см в сторону кисти и на 1,5 см наружу, визуализируя в одной плоскости четыре основных нерва плечевого сплетения в подмышечной области, затем проводят анестезию кожи и осуществляют вкол изолированной иглой для проводниковой анестезии с наружной стороны ультразвукового датчика, отступив на 1 см, иглу продвигают вдоль продольной оси ультразвукового датчика и в плоскости распространения ультразвукового луча, выполняют обезболивание кожно-мышечного нерва, лучевого нерва, затем срединного и локтевого.
| ХАДЖИЧ А | |||
| Блокады периферических нервов и регионарная анестезия под ультразвуковым контролем | |||
| // Практическая медицина | |||
| Способ защиты переносных электрических установок от опасностей, связанных с заземлением одной из фаз | 1924 |
|
SU2014A1 |
| С | |||
| Гидравлический подъемник | 1922 |
|
SU389A1 |
| СПОСОБ МЕЖЛЕСТНИЧНОЙ БЛОКАДЫ ПЛЕЧЕВОГО СПЛЕТЕНИЯ ПРИ ВТОРИЧНОМ ЛИМФОСТАЗЕ ВЕРХНЕЙ КОНЕЧНОСТИ ПОСЛЕ РАДИКАЛЬНОЙ МАСТЭКТОМИИ | 2020 |
|
RU2735889C2 |
| СПОСОБ УЗИ- НАВИГАЦИИ ПРИ ПРОВЕДЕНИИ ВЕРТИКАЛЬНОЙ ПОДКЛЮЧИЧНОЙ БЛОКАДЫ ПЛЕЧЕВОГО СПЛЕТЕНИЯ У ДЕТЕЙ | 2016 |
|
RU2648224C1 |
| СПОСОБ МЕЖЛЕСТНИЧНОЙ АНЕСТЕЗИИ ПЛЕЧЕВОГО СПЛЕТЕНИЯ | 2006 |
|
RU2329070C1 |
| СТРОКАНЬ А | |||
| Н | |||
| и др | |||
| Периферическая регионарная анестезия:учебное пособие / К: "Рябина", 2014, стр.53-59,74-75 | |||
| СТУКАЛОВ А.А | |||
| и | |||
Авторы
Даты
2022-07-11—Публикация
2021-08-17—Подача