Изобретение относится к области медицины, а именно к анестезиологии и интенсивной терапии и может быть использовано для проведения продленной блокады лучевого нерва, срединного нерва и локтевого нерва из подмышечного доступа. Данный способ продленной блокады лучевого нерва, срединного нерва и локтевого нерва из подмышечного доступа выполняется в целях анестезиологического обеспечения при оперативных вмешательствах, при проведении послеоперационной анальгезии, лечении острых и хронических болевых синдромов на верхней конечности в области нижней трети плеча, локтевого сустава, предплечья и кисти.
Для установки катетера к лучевому нерву, срединному нерву и локтевому нерву и фиксации катетеров под кожей подключичной области используются две проводниковые иглы Туохи G 18 фирмы B/Braun (Германия) с наружным диаметром 1,3 мм и длиной 80 мм и два катетера для продленной блокады лучевого нерва, срединного нерва и локтевого нерва с наружным диаметром 0,85 мм и внутренним диаметром 0,45 мм и спинальная игла Pencan G 25 фирмы B/Braun (Германия) с карандашной заточкой дистального конца с наружным диаметром 0,5 мм и длиной 103 мм.
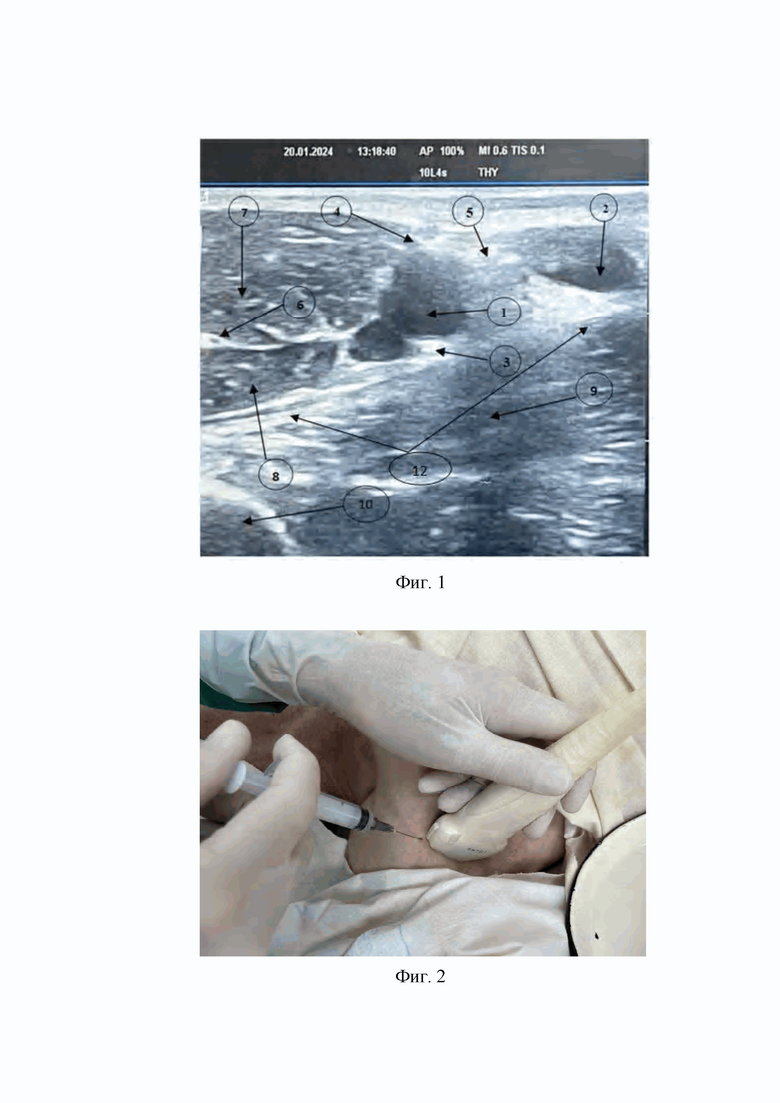
1. На первом этапе проводят ультразвуковую визуализацию анатомических структур в области подмышечной ямки на стороне блокируемой конечности при ее отведении на 90° относительно туловища пациента, проводят поиск подмышечной артерии, подмышечной вены, лучевого нерва, срединного нерва, локтевого нерва, двуглавой мышцы плеча, клювовидно-плечевой мышцы плеча, трехглавой мышцы плеча и фасции трехглавой мышцы плеча (Фиг. 1).
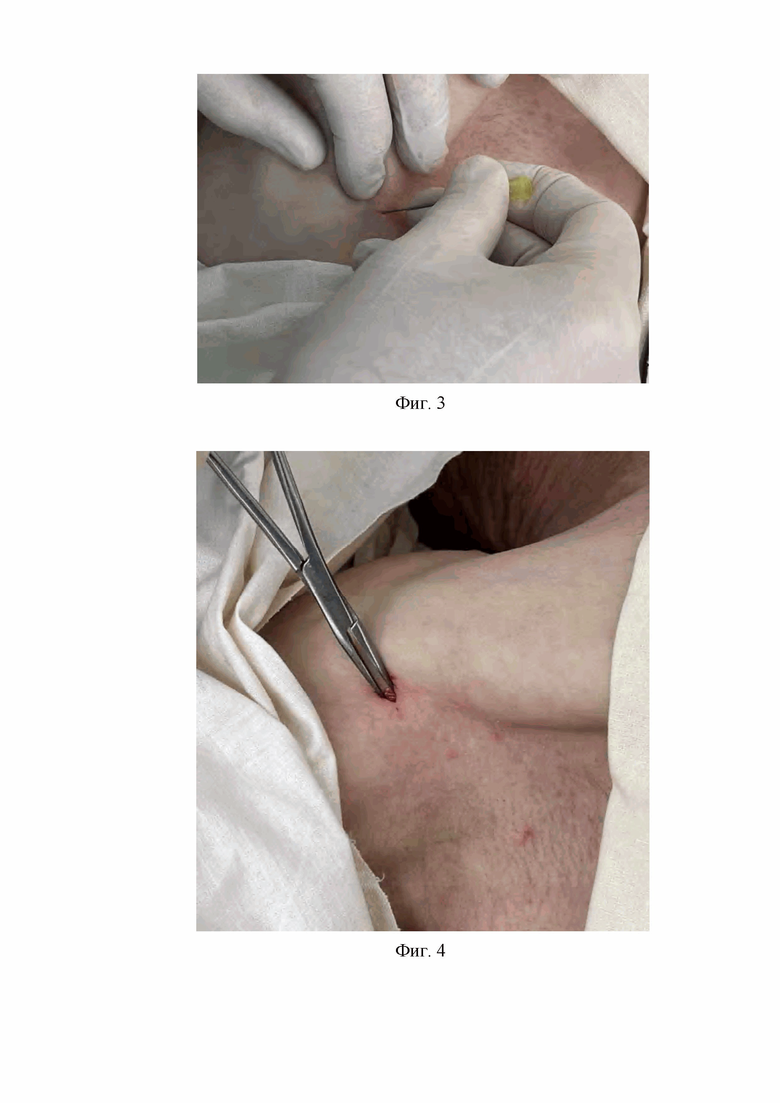
2. На втором этапе после проведенной ультразвуковой визуализации анатомических структур подмышечной ямки определяют место доступа к лучевому нерву, срединному нерву и локтевому нерву, которое располагается в области подмышечной ямки по передней подмышечной линии в точке пересечения большой грудной мышцы и двуглавой мышцы плеча. В этом месте выполняют местную анестезию кожи и подкожной жировой клетчатки раствором лидокаина 5 мг/мл - 5 мл (Фиг. 2).
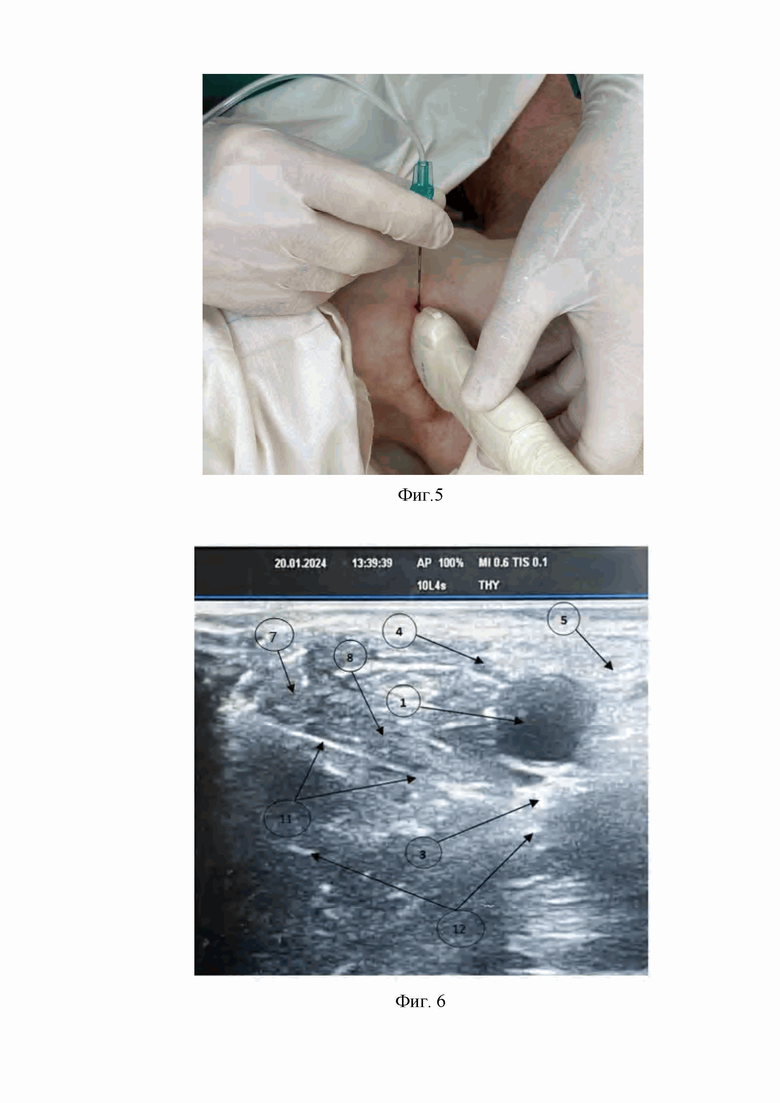
3. На третьем этапе проводниковой иглой для спинальных игл с наружным диаметром 0,9 мм выполняют разрез кожи и подкожной жировой клетчатки размером 5 мм. (Фиг. 3).
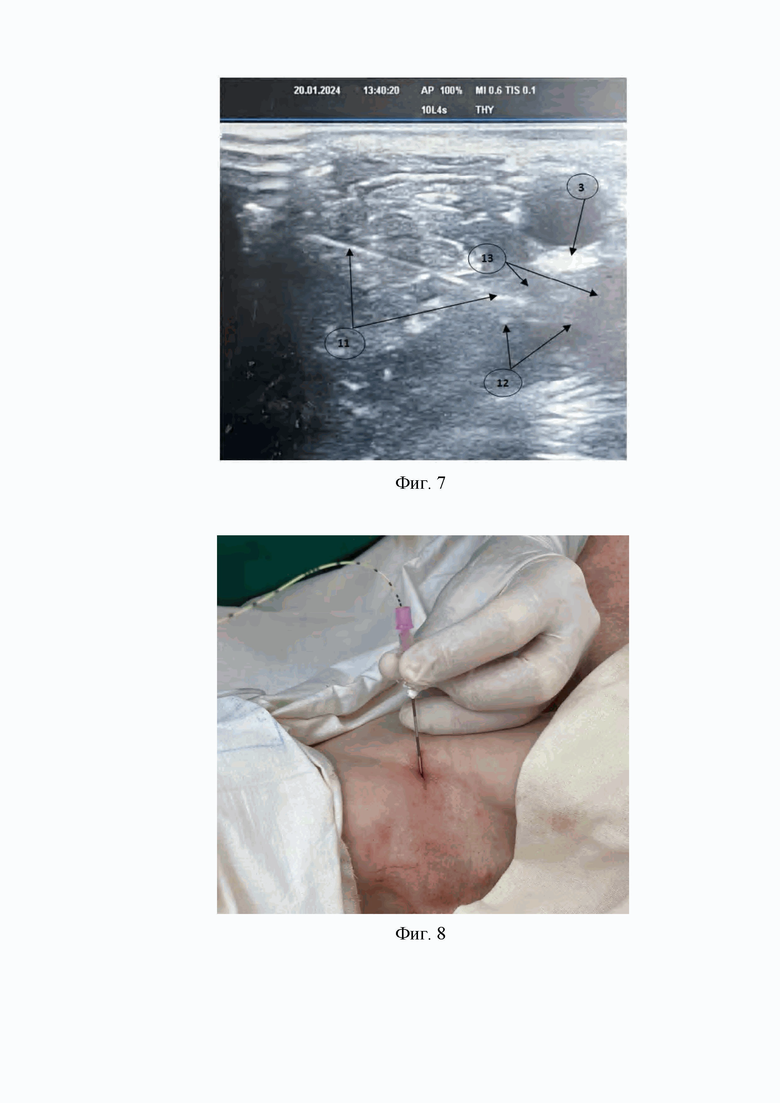
4. На четвертом этапе хирургическим зажимом типа «москит» расширяют эту рану (Фиг. 4).
5. На пятом этапе под ультразвуковым контролем первую проводниковую иглу Туохи с наружным диаметром 1,3 мм и размером 80 мм из раны в месте доступа к лучевому нерву, срединному нерву и локтевому нерву проводят через двуглавую мышцу плеча и клювовидно-плечевую мышцы, подводя дистальный конец иглы в точку расположенную между лучевым нервом и фасцией трехглавой мышцы. Далее в пространство расположенное между лучевым нервом и фасцией трехглавой мышцы под ультразвуковым контролем через просвет первой проводниковой иглы Туохи вводят раствор натрия хлорида 9 мг/мл - 10 мл, тем самым проводят гидропрепаровку периневрального пространства лучевого нерва (Фиг. 5, 6, 7).
6. На шестом этапе через просвет первой проводниковой иглы Туохи проводят в пространство, расположенное между лучевым нервом и фасцией трехглавой мышцы катетер для продленной блокады лучевого нерва с наружным диаметром 0,85 мм и внутренним диаметром 0,45 мм на расстояние 15 мм от дистального конца проводниковой иглы Туохи, после чего извлекают проводниковую иглу Туохи (Фиг. 8).
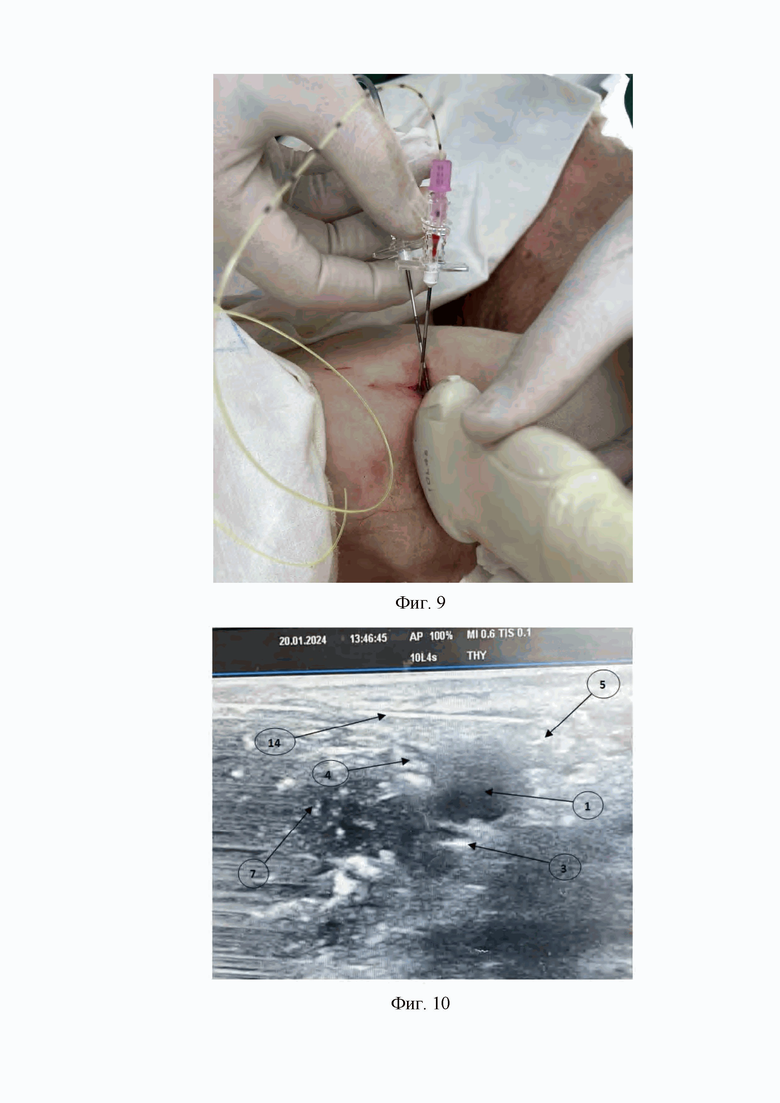
7. На седьмом этапе под ультразвуковым контролем из раны в месте доступа к лучевому нерву, срединному нерву и локтевому нерву вторую проводниковую иглу Туохи с наружным диаметром 1,3 мм и размером 80 мм проводят через двуглавую мышцу плеча и подводят дистальный конец иглы в точку, расположенную между срединным нервом и локтевым нервом, после чего в пространство, расположенное между срединным нервом и локтевым нервом под ультразвуковым контролем через просвет второй проводниковой иглы Туохи вводят раствор натрия хлорида 9 мг/мл - 10 мл, тем самым проводят гидропрепаровку периневрального пространства срединного нерва и локтевого нерва (Фиг 9, 10, 11).
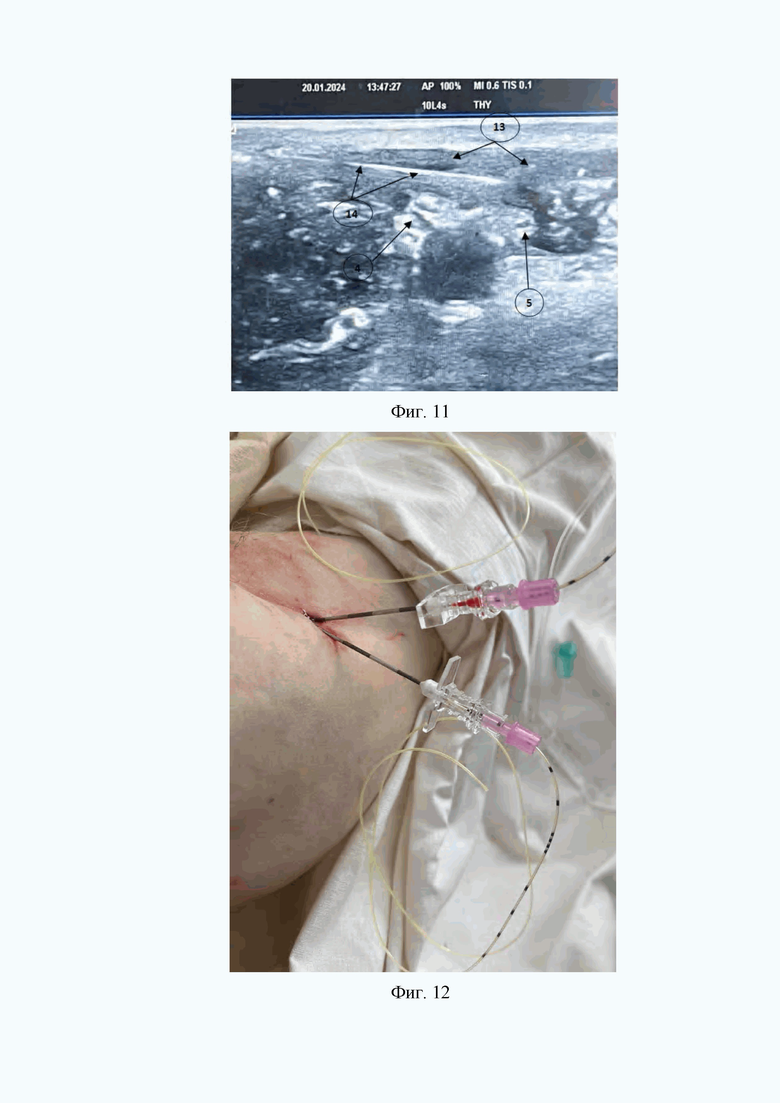
8. На восьмом этапе через просвет второй проводниковой иглы Туохи проводят в пространство, расположенное между срединным нервом и локтевым нервом катетер для продленной блокады срединного нерва и локтевого нерва с наружным диаметром 0,85 мм и внутренним диаметром 0,45 мм на расстояние 15 мм от дистального конца второй проводниковой иглы Туохи (Фиг. 12).
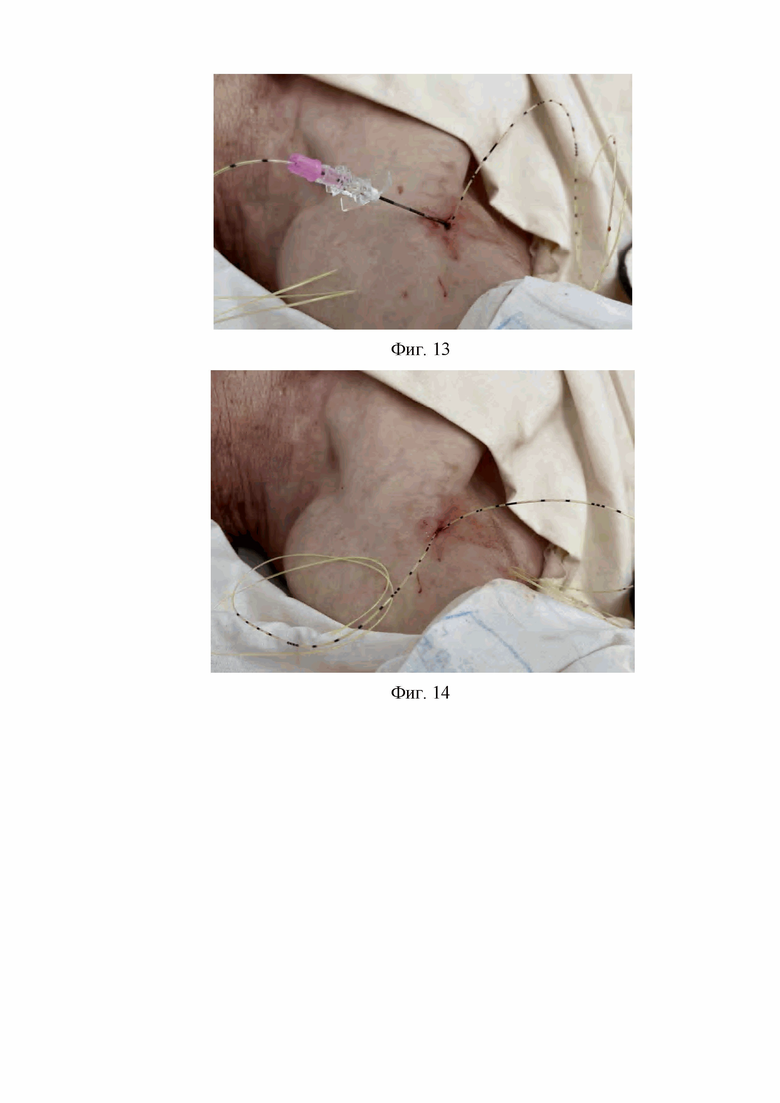
9. На девятом этапе из тканей подмышечной ямки вначале извлекают первую проводниковую иглу Туохи, затем извлекают вторую проводниковую иглу Туохи (Фиг. 13, 14).
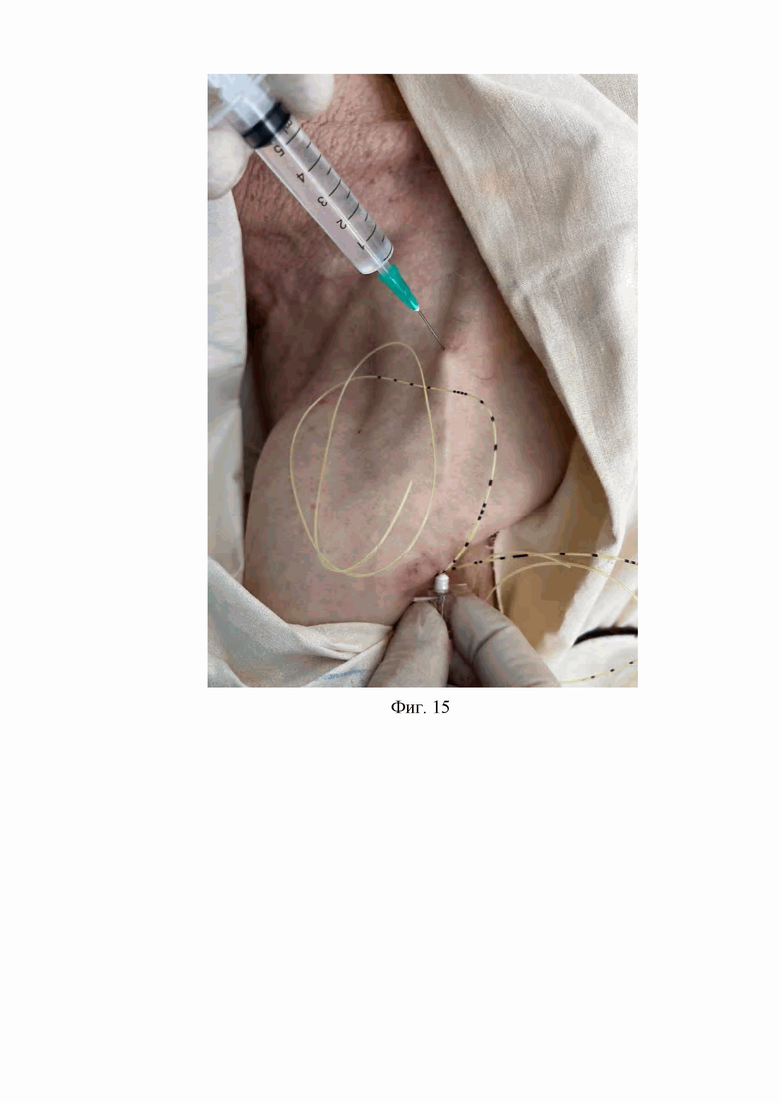
10. На десятом этапе предварительно сместив катетер для продленной блокады лучевого нерва и катетер для продленной блокады срединного нерва и локтевого нерва ближе к медиальному краю кожной раны, проводят первую проводниковую иглу Туохи через латеральный край кожной раны под кожей подключичной области в направлении к грудино-ключичному сочленению на стороне блокируемой конечности на расстояние 70 мм до точки предполагаемого выхода дистального конца первой проводниковой иглы Туохи на поверхность кожи, после чего в этом месте проводят местную анестезию кожи и подкожной жировой клетчатки раствором лидокаина 5 мг/мл в количестве 5,0 мл (Фиг. 15).
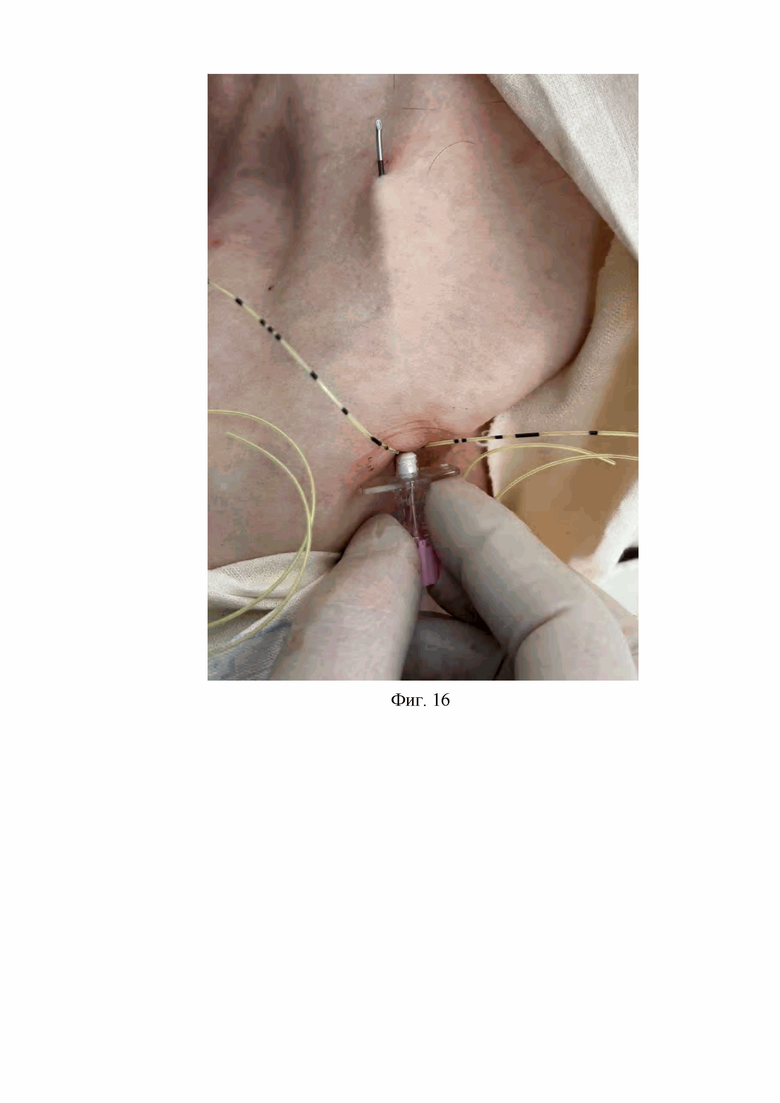
11. На одиннадцатом этапе осуществляют прокол и выход на поверхность кожи дистального конца первой проводниковой иглы Туохи на расстояние 10 мм над поверхностью кожи, сформировав тем самым первый подкожный канал (Фиг. 16).
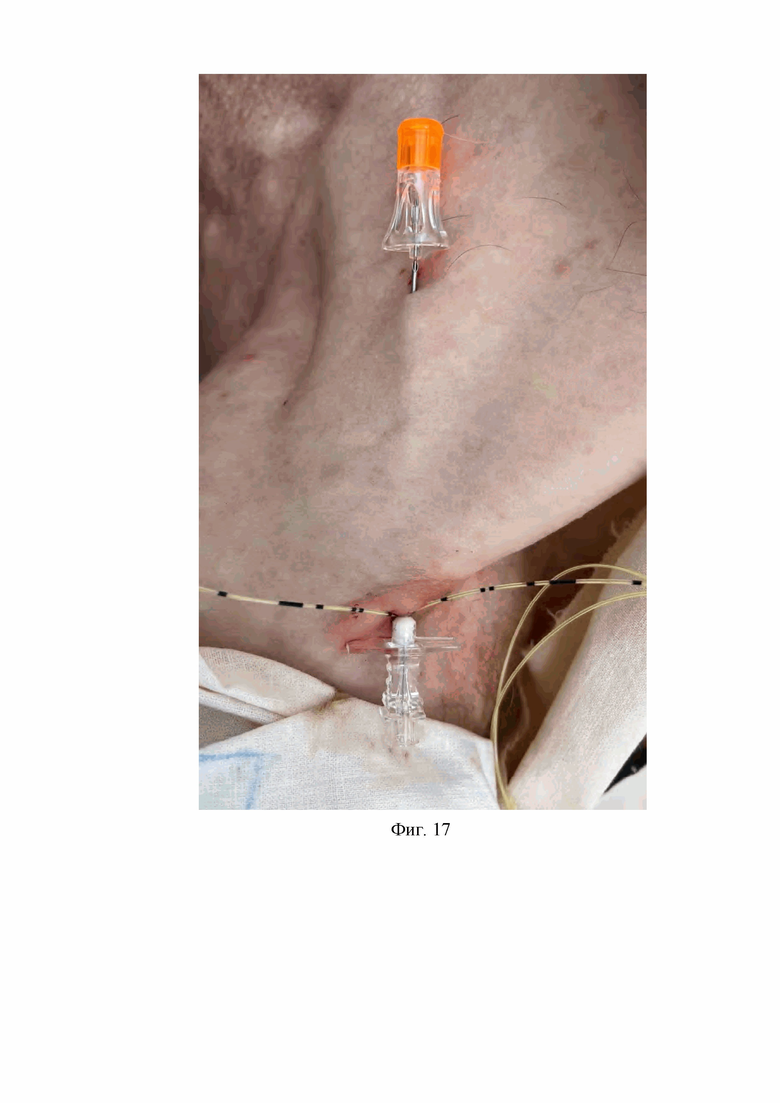
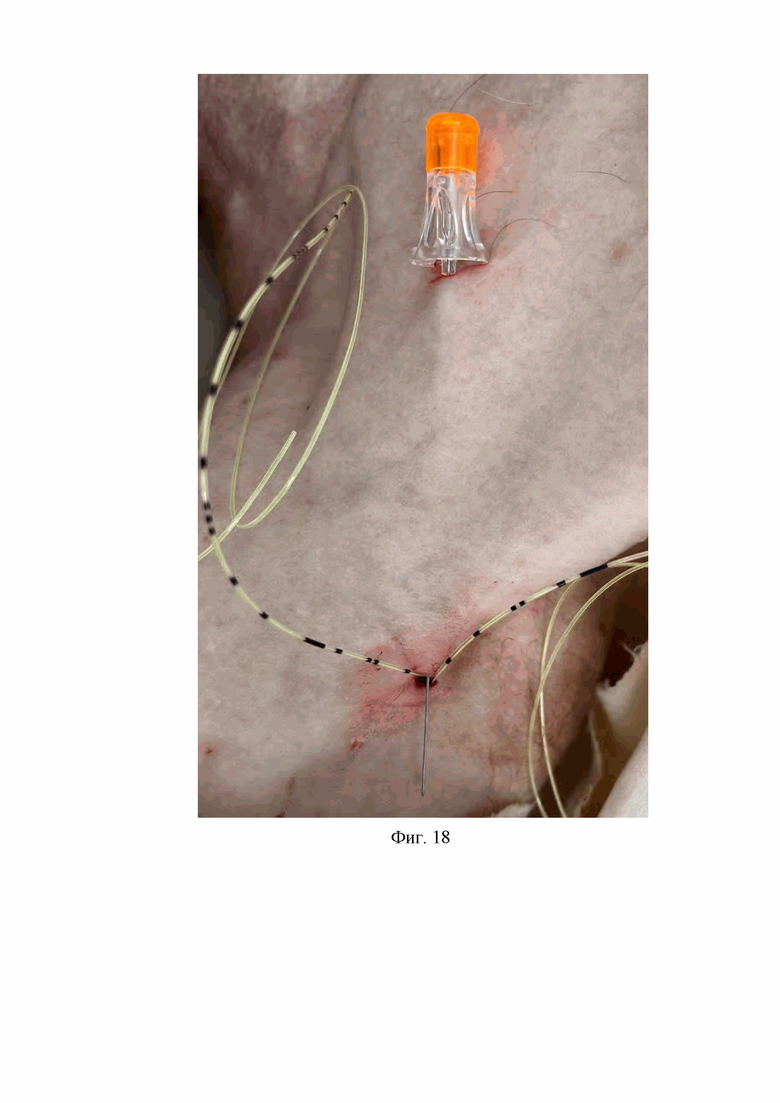
12. На двенадцатом этапе спинальную иглу с карандашной заточкой дистального конца с наружным диаметром 0,5 мм и длиной 103 мм проводят через просвет первой проводниковой иглы Туохи со стороны ее дистального конца к ее проксимальному концу, после чего первую проводниковую иглу Туохи извлекают из-под кожи подключичной области (Фиг. 17, 18).
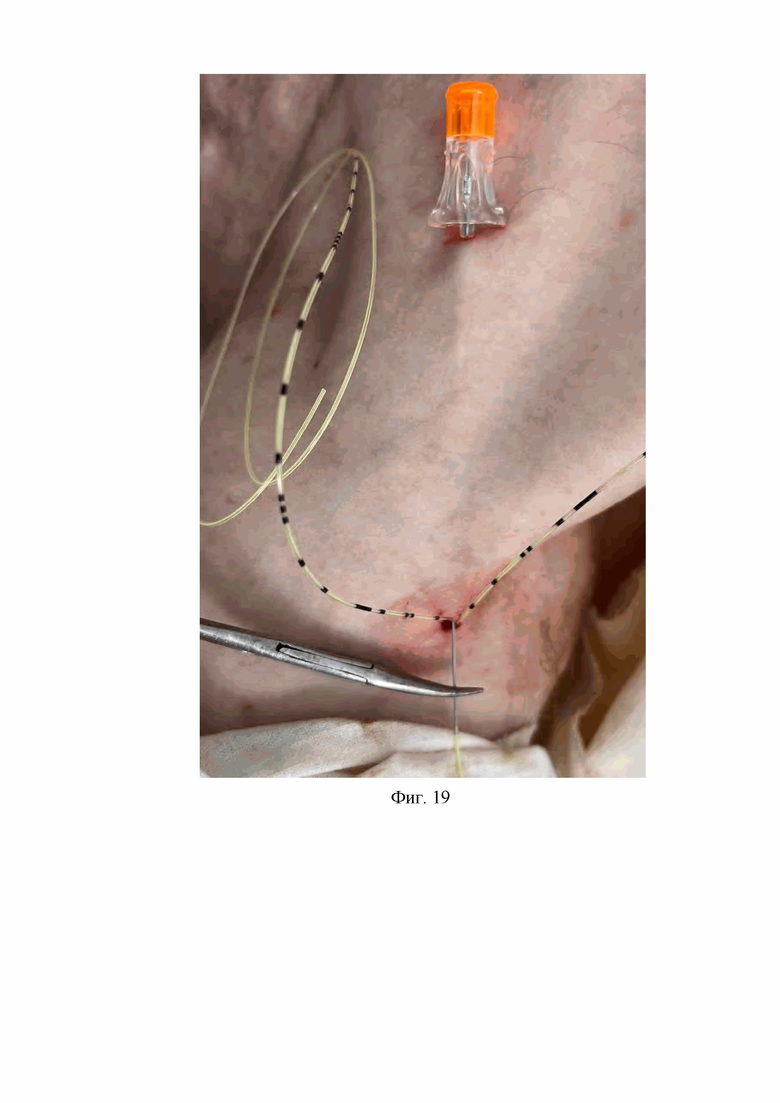
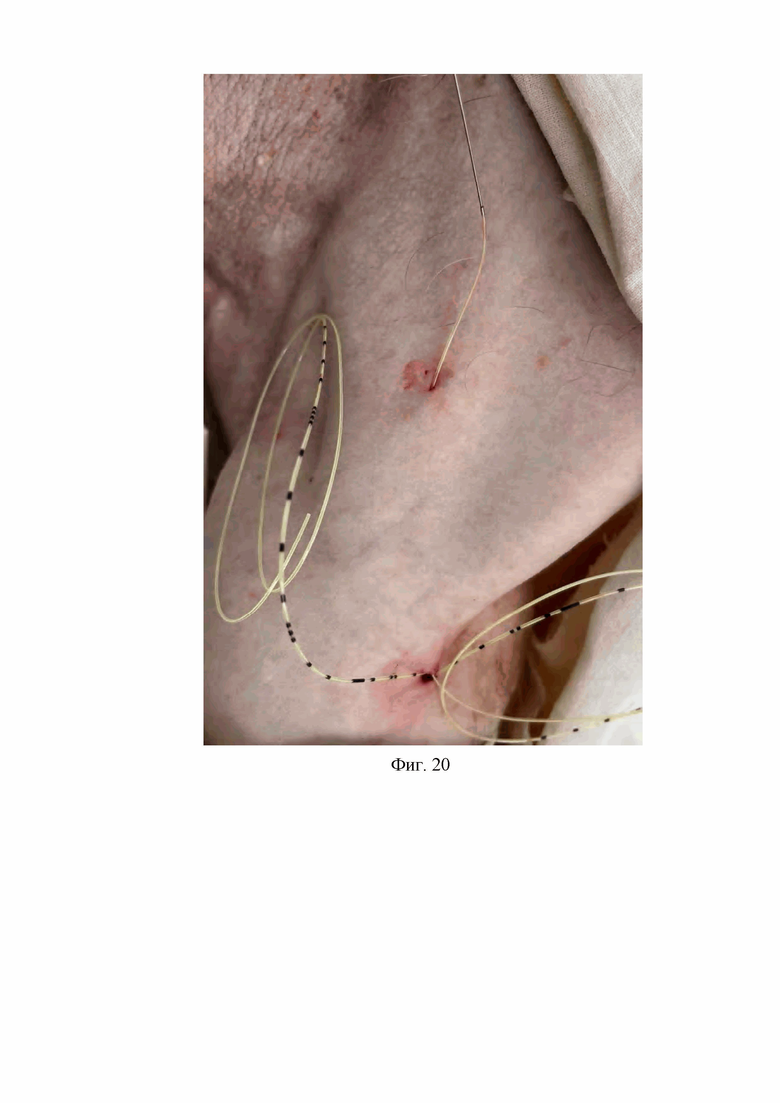
13. На тринадцатом этапе соединяют проксимальный конец катетера для продленной блокады лучевого нерва с дистальным концом спинальной иглы, расположенной в первом подкожном канале подключичной области путем проведения дистального конца спинальной иглы в просвет проксимального конца катетера для продленной блокады лучевого нерва на расстояние 3 мм, удерживая дистальный конец спинальной иглы хирургическим зажимом типа «москит», извлекают спинальную иглу с фиксированным на ней катетером для продленной блокады лучевого нерва из-под кожи подключичной области, расположив катетер для продленной блокады лучевого нерва в первом подкожном канале подключичной области, извлекают спинальную иглу из просвета проксимального конца катетера для продленной блокады лучевого нерва (Фиг. 19, 20).
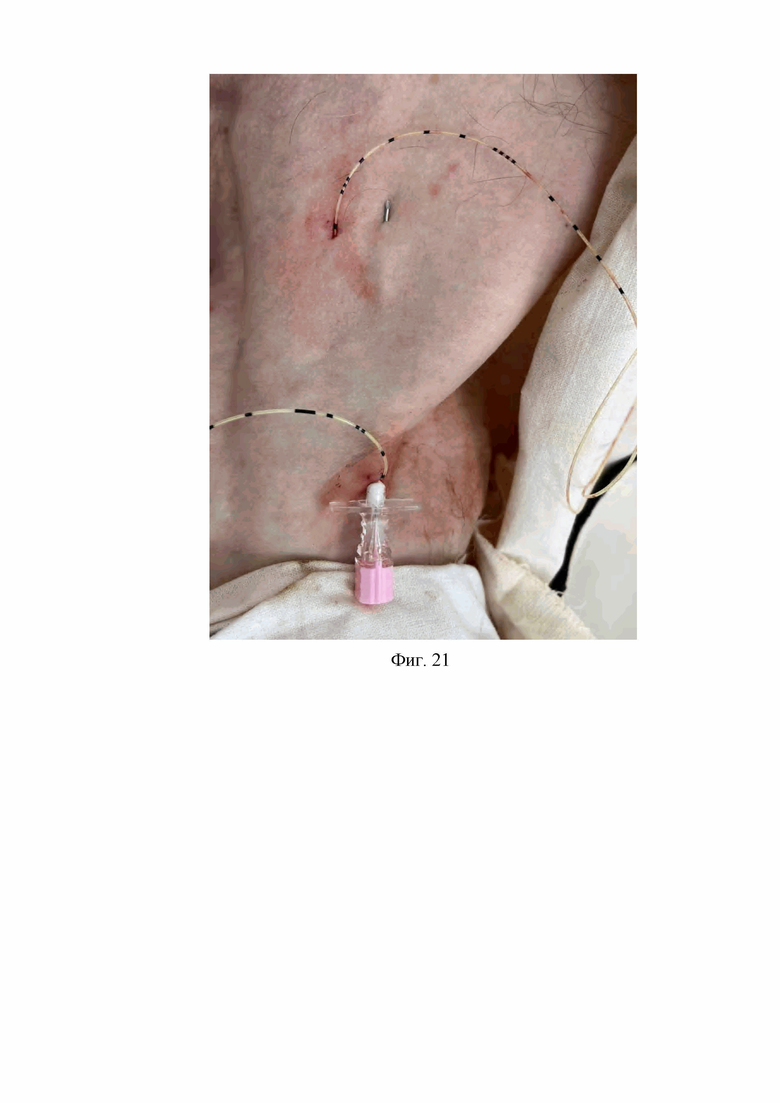
14. На четырнадцатом этапе предварительно сместив катетер для продленной блокады лучевого нерва и катетер для продленной блокады срединного нерва и локтевого нерва ближе к медиальному краю кожной раны проводят вторую проводниковую иглу Туохи через латеральный край кожной раны под кожей подключичной области в направлении к грудино-ключичному сочленению на стороне блокируемой конечности на расстояние 70 мм к точке на коже подключичной области, расположенной на расстоянии 10 мм ниже места выхода катетера для продленной блокады лучевого нерва, после чего осуществляют прокол и выход на поверхность кожи дистального конца второй проводниковой иглы Туохи на расстояние 10 мм над поверхностью кожи, сформировав тем самым второй подкожный канал (Фиг. 21).
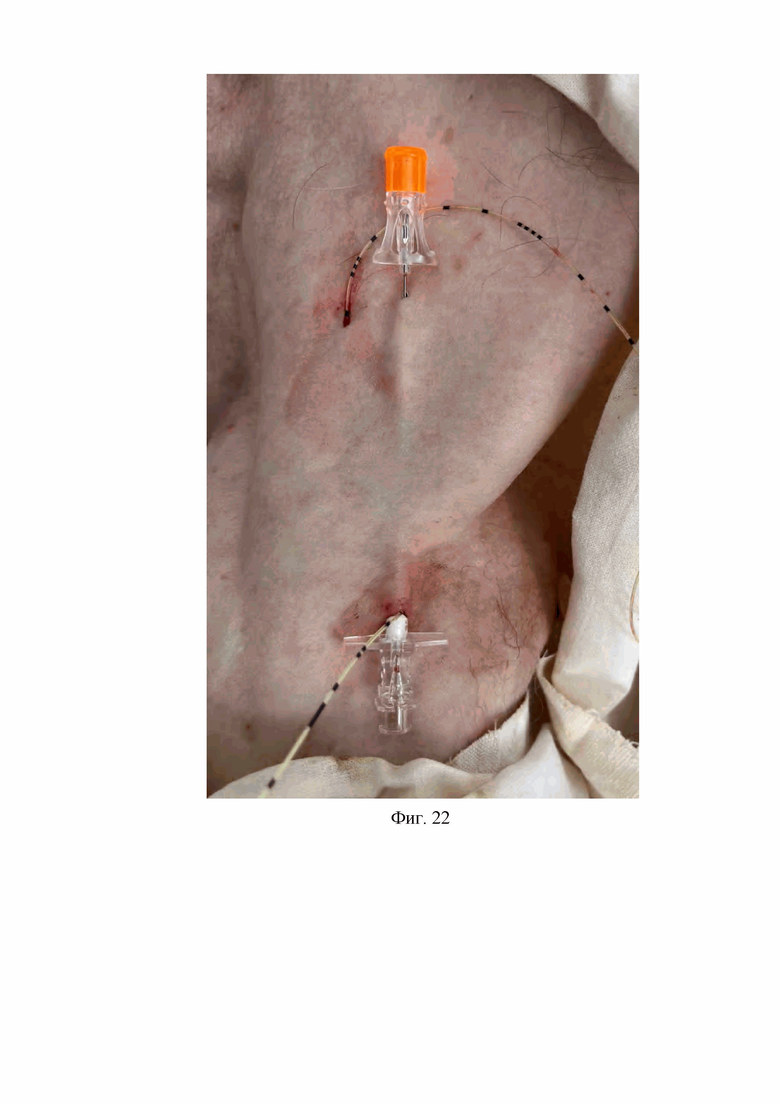
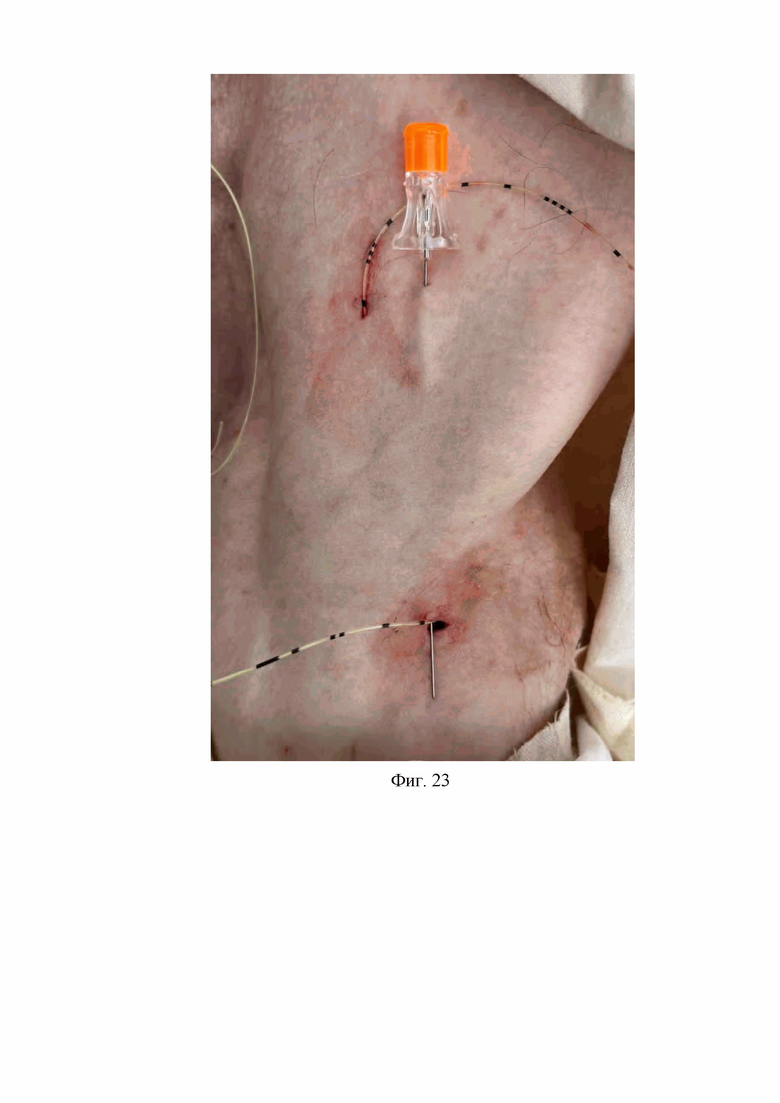
15. На пятнадцатом этапе спинальную иглу с карандашной заточкой дистального конца с наружным диаметром 0,5 мм и длиной 103 мм проводят через просвет второй проводниковой иглы Туохи со стороны ее дистального конца к ее проксимальному концу, после чего вторую проводниковую иглу Туохи извлекают из-под кожи подключичной области (Фиг. 22, 23).
16. На шестнадцатом этапе соединяют проксимальный конец катетера для продленной блокады срединного нерва и локтевого нерва с дистальным концом спинальной иглы, расположенной во втором подкожном канале подключичной области, путем проведения дистального конца спинальной иглы в просвет проксимального конца катетера для продленной блокады срединного нерва и локтевого нерва на расстояние 3 мм, удерживая дистальный конец спинальной иглы хирургическим зажимом типа «москит», извлекают спинальную иглу с фиксированным на ней катетером для продленной блокады срединного нерва и локтевого нерва из-под кожи подключичной области, расположив катетер для продленной блокады срединного нерва и локтевого нерва во втором подкожном канале подключичной области, извлекают спинальную иглу из просвета проксимального конца катетера для продленной блокады срединного нерва и локтевого нерва (Фиг. 24).
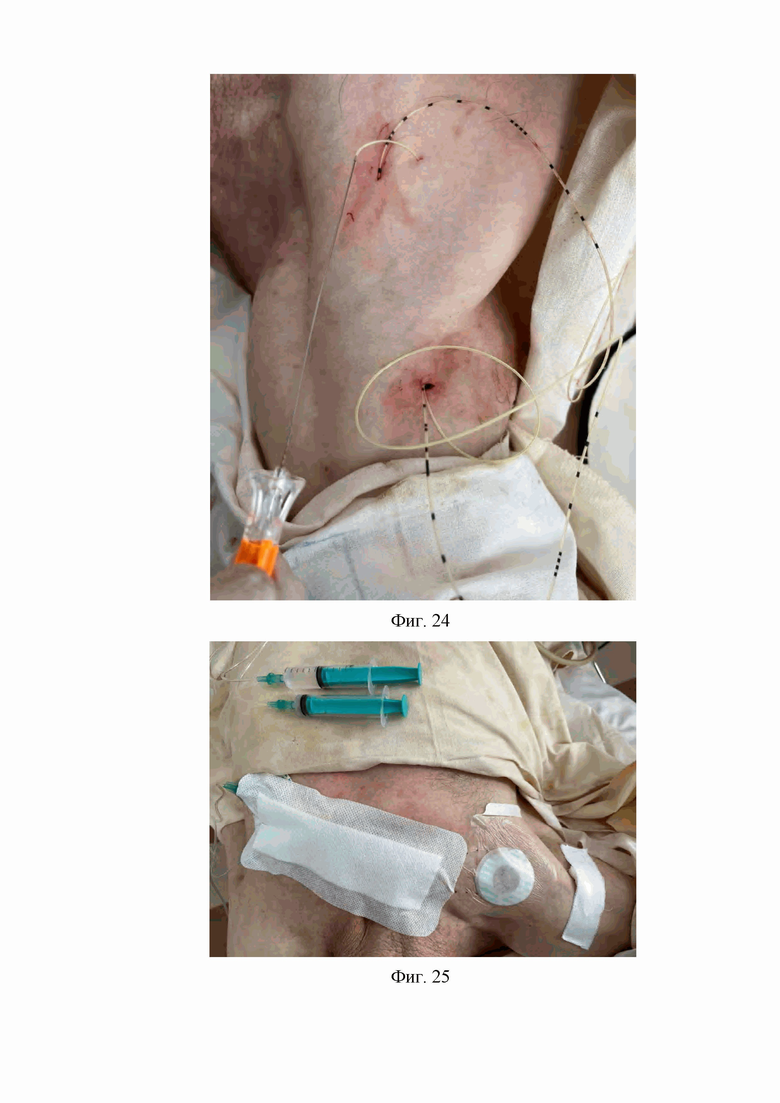
17. На семнадцатом этапе проксимальный конец катетера для продленной блокады лучевого нерва соединяют с помощью коннектора с антибактериальным фильтром, который с помощью фиксатора антибактериального фильтра крепится на коже подключичной области на противоположной блокированной конечности стороне, после чего проксимальный конец катетера для продленной блокады срединного нерва и локтевого нерва соединяют с помощью коннектора с антибактериальным фильтром, который с помощью фиксатора антибактериального фильтра крепится на коже подключичной области на противоположной блокированной конечности стороне на расстоянии 10 мм ниже места фиксации проксимального конца катетера для продленной блокады лучевого нерва соединенного с антибактериальным фильтром, после чего в месте выхода катетера для продленной блокады лучевого нерва на кожу подключичной области формируют петлю этого катетера размером 15 мм в диаметре, и в месте выхода на кожу катетера для продленной блокады срединного нерва и локтевого нерва формируют петлю этого катетера размером 15 мм в диаметре, после чего эти две петли катетеров крепят к коже подключичной области специальным фиксирующим устройством «Perifix», далее катетер для продленной блокады лучевого нерва с антибактериальным фильтром и катетер для продленной блокады срединного нерва и локтевого нерва накрывается асептической пластырной наклейкой (Фиг. 25).
18. На восемнадцатом этапе под ультразвуковым контролем вводят раствор местного анестетика через просвет катетера для продленной блокады лучевого нерва в периневральное пространство, расположенное между лучевым нервом и фасцией трехглавой мышцы плеча, осуществляя визуальный ультразвуковой контроль за распространением местного анестетика, после чего под ультразвуковым контролем вводят раствор местного анестетика через просвет катетера для продленной блокады срединного нерва и локтевого нерва в периневральное пространство, расположенное между срединным нервом и локтевым нервом, осуществляя визуальный ультразвуковой контроль за распространением местного анестетика (Фиг. 26, 27, 28).
На Фиг. 1 изображена ультразвуковая картина подмышечной артерии (1), подмышечной вены (2), лучевого нерва (3), срединного нерва (4), локтевого нерва (5), кожно-мышечного нерва (6), двуглавой мышцы плеча (7), клювовидно-плечевой мышцы плеча (8), трехглавой мышцы плеча (9), плечевой кости (10), фасция трехглавой мышцы плеча (12) из подмышечного доступа.
На Фиг. 2 изображено проведение местной анестезии кожи и подкожной клетчатки в точке доступа к лучевому нерву, срединному нерву и локтевому нервам, расположенной по передней подмышечной линии.
На Фиг. 3 изображено проведение разреза кожи и подкожной жировой клетчатки проводниковой иглой для спинальных игл в месте доступа к лучевому нерву, срединному нерву и локтевому нерву из подмышечного доступа по передней подмышечной линии.
На Фиг. 4 изображено расширение кожной раны хирургическим зажимом типа «москит».
На Фиг. 5 изображено проведение первой проводниковой иглы Туохи к лучевому нерву с использованием ультразвуковой навигации.
На Фиг. 6 изображена ультразвуковая картина проведения первой проводниковой иглы Туохи (11) через двуглавую мышцу плеча (7) и клювовидно-плечевую мышцу (8) к лучевому нерву (3), также изображена подмышечная артерия (1), срединный нерв (4), локтевой нерв (5) и фасция трехглавой мышцы плеча (12).
На Фиг. 7 изображена ультразвуковая картина введение раствора натрия хлорида 9 мг/мл - 10 мл (13) через просвет первой проводниковой иглы Туохи (11) в пространство между лучевым нервом (3) и фасцией трехглавой мышцы плеча (12).
На Фиг. 8 изображено проведение катетера для продленной блокады лучевого нерва через просвет первой проводниковой иглы Туохи в пространство между лучевым нервом и фасцией трехглавой мышцы плеча.
На Фиг. 9 изображено проведение второй проводниковой иглы Туохи к срединному нерву и локтевому нерву с использованием ультразвуковой навигации.
На Фиг. 10 изображена ультразвуковая картина проведения второй проводниковой иглы Туохи (14), через двуглавую мышцу плеча (7) в точку, расположенную между срединным нервом (4) и локтевым нервом (5), также изображена подмышечная артерия (1) и лучевой нерв (3).
На Фиг. 11 изображена ультразвуковая картина введение раствора натрия хлорида 9 мг/мл - 10 мл (13) через просвет второй проводниковой иглы Туохи (14) в пространство, расположенное между срединным нервом (4) и локтевым нервом (5).
На Фиг. 12 изображено проведение катетера для продленной блокады срединного нерва и локтевого нервов через просвет второй проводниковой иглы Туохи в пространство, расположенное между срединным нервом и локтевым нервом.
На Фиг. 13 изображена картина после извлечения первой проводниковой иглу Туохи из тканей подмышечной ямки.
На Фиг. 14 изображена картина после извлечения второй проводниковой иглу Туохи из тканей подмышечной ямки.
На Фиг. 15 изображено проведение первой проводниковой иглы Туохи под кожей подключичной области из кожной раны в месте доступа к лучевому нерву, срединному нерву и локтевому нерву в направлении к грудино-ключичному сочленению на стороне блокируемой конечности и формирование первого подкожного канала подключичной области с выполнением местной анестезии кожи и подкожной клетчатки в месте предполагаемого выхода первой проводниковой иглы Туохи на кожу подключичной области.
На Фиг. 16 изображено проведение первой проводниковой иглы Туохи под кожей подключичной области из кожной раны в месте доступа к лучевому нерву, срединному нерву и локтевому нерву в направлении к грудино-ключичному сочленению на стороне блокируемой конечности и формирование первого подкожного канала подключичной области с выходом дистального конца первой проводниковой иглы Туохи на поверхность кожи подключичной области на расстояние 10 мм над поверхностью кожи.
На Фиг. 17 изображена спинальная игла с карандашной заточкой дистального конца проведенная через просвет первой проводниковой иглы Туохи со стороны ее дистального конца к ее проксимальному концу.
На Фиг. 18 изображена спинальная игла с карандашной заточкой дистального конца, расположенная в первом подкожном канале подключичной области после извлечения первой проводниковой иглы Туохи из первого подкожного канала подключичной области.
На Фиг. 19 изображена фиксация проксимального конца катетера для продленной блокады лучевого нерва на дистальном конце спинальной иглы, расположенной в первом подкожном канале путем проведения дистального конца спинальной иглы в просвет проксимального конца катетера для продленной блокады лучевого нерва, при этом дистальный конец спинальной иглы удерживается хирургическим зажимом типа «москтит».
На Фиг. 20 изображено извлечение спинальной иглы с фиксированным на ней катетером для продленной блокады лучевого нерва из первого подкожного канала подключичной области.
На Фиг. 21 изображено проведение второй проводниковой иглы Туохи под кожей подключичной области из кожной раны в месте доступа к лучевому нерву, срединному нерву и локтевому нерву в направлении к грудино-ключичному сочленению на стороне блокируемой конечности и формирование второго подкожного канала подключичной области с выходом дистального конца второй проводниковой иглы Туохи на поверхность кожи на расстояние 10 мм над поверхностью кожи подключичной области в точке, расположенной на 10 мм ниже места выхода катетера для продленной блокады лучевого нерва на кожу.
На Фиг. 22 изображена спинальная игла с карандашной заточкой дистального конца проведенная через просвет второй проводниковой иглы Туохи со стороны ее дистального конца к ее проксимальному концу.
На Фиг. 23 изображена спинальная игла с карандашной заточкой дистального конца расположенная во втором подкожном канале подключичной области после извлечения второй проводниковой иглы Туохи из второго подкожного канала подключичной области.
На Фиг. 24 изображено извлечение спинальной иглы с фиксированным на ней катетером для продленной блокады срединного нерва и локтевого нерва из второго подкожного канала подключичной области.
На Фиг. 25 изображена фиксация катетера для продленной блокады лучевого нерва и катетера для продленной блокады срединного нерва и локтевого нерва в месте выхода катетеров на кожу подключичной области на стороне блокируемой конечности фиксирующим устройством «Perifix» и фиксация катетеров с антибактериальными фильтрами на коже подключичной области на противоположной блокированной конечности стороне с помощью фиксатров антибактериальных фильтров и фиксирующей пластырной наклейкой.
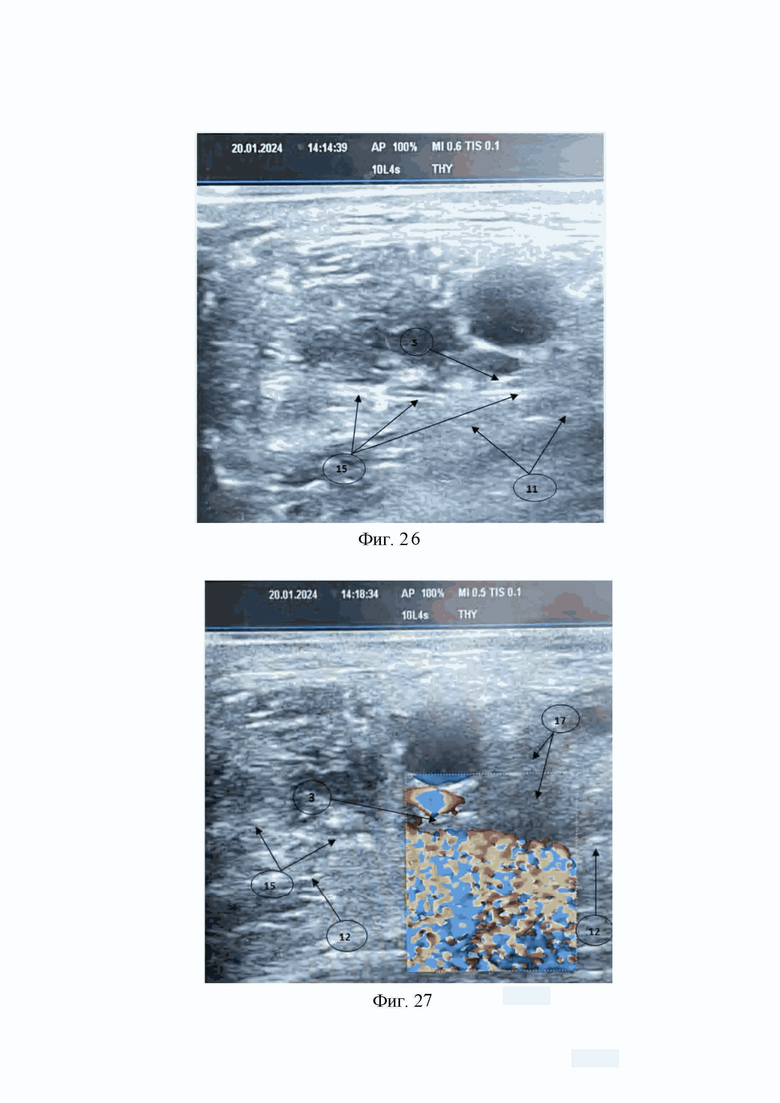
На Фиг. 26 изображена ультразвуковая картина катетера для продленной блокады лучевого нерва (15), расположенного между лучевым нервом (5) и фасцией трехглавой мышцы плеча (11).
На Фиг. 27 изображена ультразвуковая картина с доплеровским сканированием введения раствора местного анестетика (17) через просвет катетера для продленной блокады лучевого нерва (15) в пространство, расположенное между лучевым нервом (3) и фасцией трехглавой мышцы плеча (12).
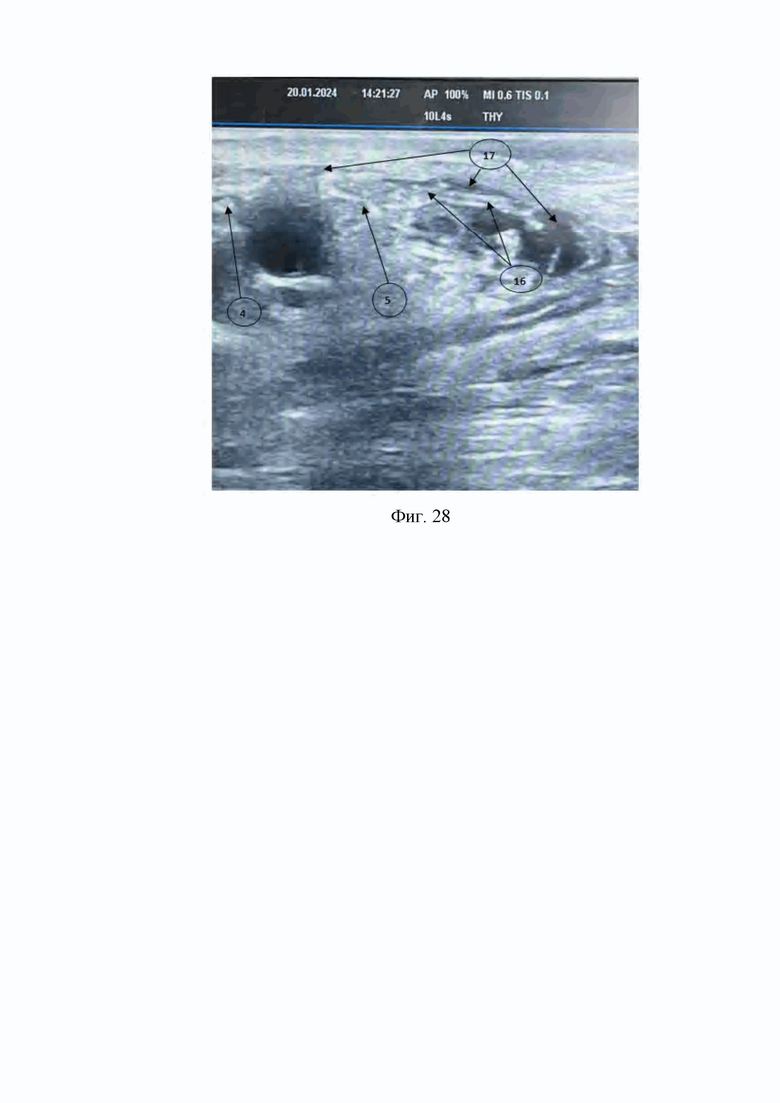
На Фиг. 28 изображена ультразвуковая картина введения раствора местного анестетика (17) через просвет катетера для продленной блокады срединного нерва и локтевого нерва (16) в пространство, расположенное между срединным нервом (4) и локтевым нервом (5).
В качестве осуществления изобретения приведен клинический пример: Пациент Н., 1962 г.р. госпитализирован в травматологическое отделение 19.01.2024 г. После комплексного обследования выставлен основной диагноз: «Закрытый оскольчатый перелом локтевого отростка локтевой кости правой верхней конечности со смещением отломков». Сопутствующий диагноз: «ХОБЛ. Хронический обструктивный бронхит курильщика. Табакокурение в течение 45 лет. ГБ 2 АГ 2 Риск ССО 3 ХСН 2а (ФК2)». Физический статус пациента по ASA - 2 класс. 20.01.2024 года было выполнено оперативное вмешательство: «Открытая репозиция отломков локтевого отростка левой локтевой кости правой верхней конечности. Остеосинтез спицами и проволочной петлей». Анестезиологическое обеспечение оперативного вмешательства: «Блокада плечевого сплетения подмышечным доступом, продленная блокада лучевого нерва, срединного нерва и локтевого нерва с проведением и фиксацией катетеров под кожей подключичной области с использованием проводниковой иглы Туохи и спинальной иглы». После премедикации и предоперационной подготовки, в операционной в положении лежа на спине с отведенной на 90° правой верхней конечностью, после трехкратной обработки подмышечной области антисептическим раствором, в асептических условия выполнена ультразвуковая визуализация анатомических структур подмышечной ямки - визуализированы подмышечная артерия, подмышечная вена, лучевой, срединный, локтевой и кожно-мышечный нервы. После местной анестезии кожи и подкожной жировой клетчатки раствором лидокаина 5 мг/мл - 5 мл (25 мг) в подмышечной ямке по передней подмышечной линии в точке пересечения большой грудной мышцы и двуглавой мышцы плеча выполнен разрез кожи размером 5 мм, после чего рана расширена хирургическим зажимом типа «москит». Под ультразвуковым контролем к лучевому нерву введена стерильная одноразовая нейростимуляционная игла для проводниковой анестезии Stimuplex 22 G х 2 0,7×50 мм, контроль нахождения дистального конца иглы под лучевым нервом с помощью ультразвуковой навигации и с нейростимуляцией (отсутствие мышечного ответа на электрическую стимуляцию при силе тока 0,3 мА). Проведена аспирационная проба - результат отрицательный. В пространство под лучевым нервом введен раствор Ропивакаина 5 мг/мл - 10 мл (50 мг). Игла извлечена. Под ультразвуковым контролем к точке между срединным нервом и локтевым нервом введена стерильная одноразовая нейростимуляционная игла для проводниковой анестезии Stimuplex 22 G х 2 0,7×50 мм, контроль нахождения дистального конца иглы рядом со срединным и локтевым нервом с помощью ультразвуковой навигации и с нейростимуляцией (отсутствие мышечного ответа на электрическую стимуляцию при силе тока 0,3 мА). Проведена аспирационная проба - результат отрицательный. В пространство между срединным нервом и локтевым нервом введен р-р Ропивакаина 5 мг/мл - 20 мл (100 мг). Игла извлечена. Под ультразвуковым контролем к кожно-мышечному нерву введена стерильная одноразовая нейростимуляционная игла для проводниковой анестезии Stimuplex 22 G х 2 0,7×50 мм, контроль нахождения дистального конца иглы рядом с кожно-мышечным нервом с помощью ультразвуковой навигации и с нейростимуляцией (отсутствие мышечного ответа на электрическую стимуляцию при силе тока 0,3 мА). Проведена аспирационная проба - результат отрицательный. В пространство около кожно-мышечного нерва введен р-р ропивакаина 5 мг/мл - 10 мл (50 мг). Игла извлечена. Общая доза введенного раствора ропивакаина составила 200 мг. Далее под ультразвуковым контролем первая проводниковая игла Туохи 18 G - 80 мм проведена через кожную рану (место доступа к лучевому, срединному и локтевому нервам) в пространство между лучевым нервом и фасцией трехглавой мышцы. Аспирационная проба, результат отрицательный. Через просвет первой проводниковой иглы Туохи к лучевому нерву проведен катетер 20 G на расстояние 15 мм от дистального конца иглы Туохи. Далее под ультразвуковым контролем вторая проводниковая игла Туохи 18 G 80 мм проведена через кожную рану (место доступа к лучевому, срединному и локтевому нервам) к точке, расположенной между срединным нервом и локтевым нервом. Аспирационная проба, результат - отрицательный. Через просвет второй проводниковой иглы Туохи в пространство между срединным и локтевым нервом проведен катетер 20 G на расстояние 15 мм от дистального конца иглы Туохи. Первая и вторая проводниковые иглы Туохи извлечены из подмышечной ямки. Контроль стояния катетеров путем введения к лучевому, срединному и локтевому нервам раствора Ропивакаина 2 мг/мл по 5 мл (в общей дозе 20 мг). Далее с помощью первой и второй проводниковых игл Туохи и спинальной иглы Pencan 25 G катетеры последовательно проведены из подмышечной области под кожей подключичной области до их выхода на кожу подключичной области. Фиксация катетеров на коже подключичной области фиксирующим устройством Perifix. Время проведения подмышечной блокады с проведением катетеров к лучевому, срединному и локтевому нервам с фиксацией катетеров в подкожном канале подключичной области составило 30 минут. Анестезия после введения раствора местного анестетика наступила через 40 минут. Длительность оперативного вмешательства составила 60 минут. Оперативное вмешательство пациент перенес удовлетворительно. Послеоперационное обезболивание проводилось в виде продленной блокады лучевого нерва, срединного нерва и локтевого нерва в течение трех суток путем введения раствора ропивакаина 2 мг/мл по 10 мл (20 мг) через просвет установленного к лучевому нерву катетера каждые 6 часов (4 раза в сутки) и раствора ропивакаина 2 мг/мл по 20 мл (40 мг) через просвет установленного к срединному нерву и локтевому нерву каждые 6 часов (4 раза в сутки) в обще дозе 320 мг/сутки. Смена фиксирующей наклейки на устройстве «Perifix» проведена на следующие сутки после операции. Во время проведения послеоперационного обезболивания оценивался уровень боли по визуальной аналоговой шкале (ВАШ) боли. Пациент вертикализирован через 1 часа после операции. Уровень боли в покое по ВАШ составил от 0 см до 2 см, что оценивается как слабая боль. При мобилизационных мероприятиях уровень боли по ВАШ составил от 2 см до 4 см, что оценивается как умеренная боль. Качество послеоперационного обезболивания было хорошее. Через трое суток после операции перед удалением катетера адгезивные свойства фиксирующего устройства не нарушены, дислокация катетера для продленной блокады лучевого нерва составила 2 мм, дислокация катетера для продленной блокады срединного нерва и локтевого нерва составила 4 мм, что говорит об отсутствии клинически значимой дислокации. В дальнейшем пациенту не проводилась обезболивающая терапия. Послеоперационный период протекал без осложнений. На 6-е сутки после госпитализации больной выписан на амбулаторное лечение у травматолога.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ продленной блокады лучевого нерва из подмышечного доступа | 2023 |
|
RU2825704C1 |
| Способ продленной блокады бедренного нерва | 2023 |
|
RU2807883C1 |
| Способ фиксации катетера под кожей подключичной области при продленной блокаде плечевого сплетения | 2023 |
|
RU2806484C1 |
| Способ проведения продленной блокады плечевого сплетения надключичным доступом | 2022 |
|
RU2797299C1 |
| Способ фиксации катетера под кожей передней грудной стенки при проведении продленной блокады плечевого сплетения | 2023 |
|
RU2808912C1 |
| Способ продленной блокады плечевого сплетения из подключичного доступа с фиксацией катетера под кожей передней грудной стенки | 2023 |
|
RU2814762C1 |
| СПОСОБ БЛОКАДЫ ПЛЕЧЕВОГО СПЛЕТЕНИЯ | 2009 |
|
RU2414251C1 |
| Игла для проведения и фиксации эпидурального катетера в подкожном канале при проведении эпидуральной анестезии и эпидуральной анальгезии | 2021 |
|
RU2772752C1 |
| Способ проведения и фиксации эпидурального катетера в подкожном канале с выведением на переднюю брюшную стенку | 2021 |
|
RU2770391C1 |
| СПОСОБ УЛЬТРАЗВУК-АССИСТИРОВАННОЙ БЛОКАДЫ ПРИ АРТРОСКОПИЧЕСКИХ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВАХ НА ПЛЕЧЕВОМ СУСТАВЕ | 2016 |
|
RU2645639C2 |
Изобретение относится к области медицины, а именно к анестезиологии и интенсивной терапии и может быть использовано для проведения продленной блокады лучевого нерва, срединного нерва и локтевого нерва из подмышечного доступа. Особенностью данного способа является то, что проведение катетера к лучевому нерву, срединному нерву и локтевому нерву выполняется с помощью двух проводниковых игл Туохи, при этом последовательно дистальный конец первой проводниковой иглы Туохи подводится под лучевой нерв, а дистальный конец второй проводниковой иглы Туохи подводится к точке, расположенной между срединным нервом и локтевым нервом. Катетеры проводятся на расстояние 15 мм от дистального конца проводниковых игл в периневральные пространства. После установки катетера к лучевому нерву и катетера к срединному нерву и локтевому нерву выполняется фиксация катетера для продленной блокады лучевого нерва под кожей подключичной области с помощью первой проводниковой иглы Туохи и спинальной иглы с карандашной заточкой дистального конца, далее дистального конца. При такой фиксации внутренняя часть катетеров составляет 140 мм, а место выхода катетеров располагается на коже подключичной области. Способ обеспечивает возможность проведения длительной и качественной анальгезии оперированной верхней конечности в области иннервации всех трех основных нервов плечевого сплетения и позволяет осуществить надежную фиксацию катетера для продленной блокады лучевого нерва и катетера для продленной блокады срединного нерва и локтевого нерва и провести за счет особенностей расположения катетеров под кожей подключичной области и увеличения внутренней части катетеров до 140 мм. 28 ил., 1 пр.
Способ проведения продленной блокады лучевого нерва, срединного нерва и локтевого нерва из подмышечного доступа, заключающийся в том, что вначале проводят ультразвуковую визуализацию анатомических структур в области подмышечной ямки на стороне блокируемой конечности при ее отведении на 90° относительно туловища пациента, проводят поиск подмышечной артерии, подмышечной вены, лучевого нерва, срединного нерва, локтевого нерва, двуглавой мышцы плеча, трехглавой мышцы плеча и фасции трехглавой мышцы плеча, после чего выполняют местную анестезию кожи и подкожной жировой клетчатки раствором лидокаина 5 мг/мл в количестве 5 мл в месте доступа к лучевому нерву, срединному нерву и локтевому нерву по передней подмышечной линии в точке пересечения большой грудной мышцы и двуглавой мышцы плеча и где лучше всего визуализируются лучевой нерв, срединный нерв, локтевой нерв и подмышечная артерия, далее проводниковой иглой для спинальных игл с наружным диаметром 0,9 мм выполняют разрез кожи размером в 5 мм в области подмышечной ямки по передней подмышечной линии, далее расширяют эту рану хирургическим зажимом типа «москит», после чего под ультразвуковым контролем первую проводниковую иглу Туохи с наружным диаметром 1,3 мм и размером 80 мм из этой раны проводят через двуглавую мышцу плеча и клювовидно-плечевую мышцу плеча и подводят дистальный конец иглы в точку, расположенную между лучевым нервом и фасцией трехглавой мышцы плеча, далее в пространство, расположенное между лучевым нервом и фасцией трехглавой мышцы плеча, под ультразвуковым контролем через просвет первой проводниковой иглы Туохи вводят раствор натрия хлорида 9 мг/мл – 10 мл, тем самым проводят гидропрепаровку периневрального пространства лучевого нерва, далее через просвет первой проводниковой иглы Туохи проводят в пространство, расположенное между лучевым нервом и фасцией трехглавой мышцы плеча, катетер для продленной блокады лучевого нерва с наружным диаметром 0,85 мм и внутренним диаметром 0,45 мм на расстояние 15 мм от дистального конца первой проводниковой иглы Туохи, далее под ультразвуковым контролем из раны в месте доступа к лучевому нерву, срединному нерву и локтевому нерву вторую проводниковую иглу Туохи с наружным диаметром 1,3 мм и размером 80 мм проводят через двуглавую мышцу плеча и подводят дистальный конец иглы в точку, расположенную между срединным нервом и локтевым нервом, после чего в пространство, расположенное между срединным нервом и локтевым нервом, под ультразвуковым контролем через просвет второй проводниковой иглы Туохи вводят раствор натрия хлорида 9 мг/мл – 10 мл, тем самым проводят гидропрепаровку периневрального пространства срединного нерва и локтевого нерва, далее через просвет второй проводниковой иглы Туохи проводят в пространство, расположенное между срединным нервом и локтевым нервом, катетер для продленной блокады срединного нерва и локтевого нерва с наружным диаметром 0,85 мм и внутренним диаметром 0,45 мм на расстояние 15 мм от дистального конца второй проводниковой иглы Туохи, после чего из тканей подмышечной ямки вначале извлекают первую проводниковую иглу Туохи, затем извлекают вторую проводниковую иглу Туохи, после чего, предварительно сместив катетер для продленной блокады лучевого нерва и катетер для продленной блокады срединного нерва и локтевого нерва ближе к медиальному краю кожной раны, проводят первую проводниковую иглу Туохи через латеральный край кожной раны под кожей подключичной области в направлении к грудино-ключичному сочленению на стороне блокируемой конечности на расстояние 70 мм до точки предполагаемого выхода дистального конца первой проводниковой иглы Туохи на поверхность кожи, проведя местную анестезию кожи и подкожной жировой клетчатки раствором лидокаина 5 мг/мл в количестве 5 мл в этой точке, после чего осуществляют прокол и выход на поверхность кожи дистального конца первой проводниковой иглы Туохи на расстояние 10 мм над поверхностью кожи, сформировав тем самым первый подкожный канал, далее спинальную иглу с карандашной заточкой дистального конца с наружным диаметром 0,5 мм и длиной 103 мм проводят через просвет первой проводниковой иглы Туохи со стороны ее дистального конца к ее проксимальному концу, после чего первую проводниковую иглу Туохи извлекают из-под кожи подключичной области, соединяют проксимальный конец катетера для продленной блокады лучевого нерва с дистальным концом спинальной иглы, расположенной в первом подкожном канале подключичной области, путем проведения дистального конца спинальной иглы в просвет проксимального конца катетера для продленной блокады лучевого нерва на расстояние 3 мм, удерживая дистальный конец спинальной иглы хирургическим зажимом типа «москит», извлекают спинальную иглу с фиксированным на ней катетером для продленной блокады лучевого нерва из-под кожи подключичной области, расположив катетер для продленной блокады лучевого нерва в первом подкожном канале подключичной области, извлекают спинальную иглу из просвета проксимального конца катетера для продленной блокады лучевого нерва, далее, предварительно сместив катетер для продленной блокады лучевого нерва и катетер для продленной блокады срединного нерва и локтевого нерва ближе к медиальному краю кожной раны, проводят вторую проводниковую иглу Туохи через латеральный край кожной раны под кожей подключичной области в направлении к грудино-ключичному сочленению на стороне блокируемой конечности на расстояние 70 мм к точке на коже подключичной области, расположенной на расстоянии 10 мм ниже места выхода катетера для продленной блокады лучевого нерва, после чего осуществляют прокол и выход на поверхность кожи дистального конца второй проводниковой иглы Туохи на расстояние 10 мм над поверхностью кожи, сформировав тем самым второй подкожный канал, далее спинальную иглу с карандашной заточкой дистального конца с наружным диаметром 0,5 мм и длиной 103 мм проводят через просвет второй проводниковой иглы Туохи со стороны ее дистального конца к ее проксимальному концу, после чего вторую проводниковую иглу Туохи извлекают из-под кожи подключичной области, соединяют проксимальный конец катетера для продленной блокады срединного нерва и локтевого нерва с дистальным концом спинальной иглы, расположенной во втором подкожном канале подключичной области, путем проведения дистального конца спинальной иглы в просвет проксимального конца катетера для продленной блокады срединного нерва и локтевого нерва на расстояние 3 мм, удерживая дистальный конец спинальной иглы хирургическим зажимом типа «москит», извлекают спинальную иглу с фиксированным на ней катетером для продленной блокады срединного нерва и локтевого нерва из-под кожи подключичной области, расположив катетер для продленной блокады срединного нерва и локтевого нерва во втором подкожном канале подключичной области, извлекают спинальную иглу из просвета проксимального конца катетера для продленной блокады срединного нерва и локтевого нерва, далее проксимальный конец катетера для продленной блокады лучевого нерва соединяют с помощью коннектора с антибактериальным фильтром, который с помощью фиксатора антибактериального фильтра крепится на коже подключичной области на противоположной блокированной конечности стороне, после чего проксимальный конец катетера для продленной блокады срединного нерва и локтевого нерва соединяют с помощью коннектора с антибактериальным фильтром, который с помощью фиксатора антибактериального фильтра крепится на коже подключичной области на противоположной блокированной конечности стороне на расстоянии 10 мм ниже места фиксации проксимального конца катетера для продленной блокады лучевого нерва, соединенного с антибактериальным фильтром, после чего в месте выхода катетера для продленной блокады лучевого нерва на кожу подключичной области формируют петлю этого катетера размером 15 мм в диаметре, и в месте выхода на кожу катетера для продленной блокады срединного нерва и локтевого нерва формируют петлю этого катетера размером 15 мм в диаметре, после чего эти две петли катетеров крепят к коже подключичной области специальным фиксирующим устройством «Perifix», далее катетер для продленной блокады лучевого нерва с антибактериальным фильтром и катетер для продленной блокады срединного нерва и локтевого нерва накрывается асептической пластырной наклейкой, после чего под ультразвуковым контролем вводят раствор местного анестетика через просвет катетера для продленной блокады лучевого нерва в периневральное пространство, расположенное между лучевым нервом и фасцией трехглавой мышцы плеча, осуществляя визуальный ультразвуковой контроль за распространением местного анестетика, после чего под ультразвуковым контролем вводят раствор местного анестетика через просвет катетера для продленной блокады срединного нерва и локтевого нерва в периневральное пространство, расположенное между срединным нервом и локтевым нервом, осуществляя визуальный ультразвуковой контроль за распространением местного анестетика.
| Способ продленной блокады плечевого сплетения из подключичного доступа с фиксацией катетера под кожей передней грудной стенки | 2023 |
|
RU2814762C1 |
| Способ продленной проводниковой анестезии при хирургическом лечении предплечья, кисти, голени и стопы и смоделированная игла для его осуществления | 2023 |
|
RU2810446C1 |
| Способ анестезии верхней конечности при хирургическом лечении предплечья и кисти | 2021 |
|
RU2775804C1 |
| СПОСОБ АНЕСТЕЗИИ ПРИ ХИРУРГИЧЕСКИХ ОПЕРАЦИЯХ НА КИСТИ | 1995 |
|
RU2120313C1 |
| Ямщиков О.Н., Марченко А.П., Емельянов С.А., Иванова О.Д., Марченко Р.А., Игнатова С.А | |||
| Продлённая плексусная блокада при оперативных вмешательствах на верхних конечностях | |||
| Вестник Авиценны | |||
| Электромагнитный прерыватель | 1924 |
|
SU2023A1 |
| Xing T, Ge L | |||
Авторы
Даты
2024-07-15—Публикация
2024-03-11—Подача