Изобретение относится к области медицины, в частности к терапии и анестезиологии-реаниматологии, и может быть использовано для оценки неблагоприятного исхода у пациентов, перенесших пневмонию тяжелого течения, ассоциированную с COVID -19.
Коронавирусная инфекция (COVID-19) - инфекционное заболевание, вызванная коронавирусом тяжелого острого респираторного синдрома‑2 (SARS-CoV-2) [1]. Первая вспышка COVID-19 произошла в конце 2019 года с эпицентром в городе Ухань (провинция Хубэй, Китайская Народная Республика) [2]. По данным Всемирной организации здравоохранения (ВОЗ) по состоянию на 3 апреля 2022 г. во всем мире было зарегистрировано чуть более 489 миллионов случаев заболевания и более 6 миллионов случаев смерти от новой коронавирусной инфекции [3]. По данным Роспотребнадзора России на 08 апреля 2022 г. зарегистрировано 17 955 120 миллионов инфицированных в РФ [4].
Входными воротами вируса SARS-CoV-2 в организм человека являются эпителий верхних отделов дыхательных путей [5], желудка, кишечника [6], при этом в большинстве случаях органом-мишенью являются легкие [7]. 81% больных переносят новую коронавирусную инфекцию в легкой форме, 14% - в тяжелой, а 5% - в крайне тяжелой форме [8].
Из-за тяжести состояния около 10,2% [9] инфицированных коронавирусом SARS-CoV-2 нуждаются в лечении в условиях отделений реанимации интенсивной терапии. Летальность при COVID-19 зависит от формы течения, особенностей организма больного, от проводимой терапии, и у больных, получающих терапию в условиях в отделениях реанимации и интенсивной терапии , составляет примерно 49% [11].
Основной причиной поступления в отделение реанимации и интенсивной терапии является острая гипоксическая дыхательная недостаточность, что составляет около 60-70% от всех госпитализированных в отделение реанимации и интенсивной терапии больных [12]. Данные о нуждаемости больных в искусственной вентиляции легких отличаются в разных странах и составляют от 29,3% (Китай) [13], 59% (Великобритания) [14], и до 89,9% (США) [15].
Существенный вклад в ухудшение состояния больного вносит системная воспалительная реакция (СВР) [16]. Потенцированный вирусом SARS-CoV-2 иммунный ответ, очевидно, выполняет главную роль в патогенезе и в клиническом течении. Часто противовирусный иммунный ответ носит гипертрофированный характер, характеризуется массовым выделением про- и противовоспалительных цитокинов, с последующей лимфопенией и аномалиями гранулоцитов и моноцитов [17]. В итоге, конечным звеном иммунопатогенеза является инфицированные, сепсис, септический шок, а также полиорганная недостаточность [18].
Системное воспаление - универсальное патофизиологическое звено критических состояний, включает в себя медиаторный каскад взаимодействий про- и противовоспалительных цитокинов с нарушением их баланса [19]. При условии прогрессирования заболевания, гиперцитокинемия в конечном счёте реализуется в полиорганную недостаточность и может приводить к летальному исходу [20].
В настоящее время при оценке тяжести состояния больного и его иммунного статуса, в том числе и для принятия решения по дальнейшему его лечению, отечественные и зарубежные протоколы рекомендуют обратиться к традиционным уже зарекомендовавшим маркерам системного воспаления, таким как: C-реактивный белок, фибриноген, ферритин, количество лейкоцитов, нейтрофиллез, появление более юных форм лейкоцитов (сдвиг лейкоцитарной формулы влево) и лимфоцитов [21].
Публикаций по изучению u-CysC при новой коронавирусной инфекции в доступной нам литературе мы не нашли.
Известно, что чем интенсивнее иммунная реакция, тем тяжелее протекает COVID-19 [22,23]. В связи с этим, было бы полезно иметь доступный и надёжный лабораторный биомаркер, позволяющий объективно и своевременно определить прогноз течения COVID-19. Заблаговременно, ещё на субклиническом уровне, до начала органного повреждения, дифференцировать и/или прогнозировать возможные его клинические варианты развития, тем самым давая возможность заблаговременно назначить оптимальные схемы лечения.
Изучение современных литературных данных показывает, что CysC - заслуживающий доверия диагностико-прогностический биомаркер острого почечного повреждения (ОПП), уровень которого прямо коррелирует с тяжестью повреждения почек [24]. Чем хуже функционируют нефроны и больше прогрессирует патология почек, тем больше концентрация цистатина С в крови (s-CysC) и в моче (u-CysC) [25,26]. В настоящее время накоплен значительный опыт, свидетельствующий о повышении концентрации s-CysC при патологии почек, и что s-CysC не только повышается раньше креатинина сыворотки крови (SCr) при ОПП, но и снижается раньше SCr (p <0,001) [27]. Международная экспертная группа (International Survey on the Management of Acute Kidney Injury and Continuous Renal Replacement Therapies) по изучению ОПП в 2018 году сделала вывод, что необходимо использовать новые биомаркеры в повседневной клинической практике для верификации ОПП. Отмечалось, что наиболее распространённым (в 19% случаях) рутинным диагностическим лабораторным маркером ОПП нового поколения является CysC [28].
Полипептид CysC синтезируется с одинаковой скоростью всеми ядросодержащими клетками, 99% метаболизируется почками [29], а оставшееся количество CysC выделяется с мочой в неизменном виде [30]. Обладая малой молекулярной массой, CysC беспрепятственно фильтруется через почечный клубочковый фильтр [31–33], с последующей реабсорбцией и катаболизмом в проксимальном извитом канальце нефрона, без попадания в системный кровоток [34,35]. Вышеуказанная кинетика позволяет считать CysC практически идеальным неинвазивным биомаркером, позволяющим оценивать почечную функцию [36,37].
Хотя точные механизмы ещё неизвестны, накапливается значительный объем клинико-экспериментальных результатов, свидетельствующих о непосредственном участии CysC во многих иммунологических процессах, в том числе и при новой коронавирусной инфекции. При этом отмечается увеличение сывороточных и мочевых концентраций CysC на фоне полного благополучия почек [38,39].
Известно, что CysC, с одной стороны, синтезируется/регулируется различными воспалительными процессами, реагируя на различные эндогенные и экзогенные антигены, и, с другой стороны, CysC влияет на системный воспалительный процесс, индуцируя иммунные ответы [40].
В основу изобретения положена задача создания способа оценки риска наступления неблагоприятного исхода пневмонии тяжелого течения, ассоциированной с COVID-19, обеспечивающего объективный маркер, позволяющий своевременно прогнозировать необходимость проведения активных лечебных мероприятий в условиях отделения реанимации и интенсивной терапии [41].
Решение поставленной задачи обеспечивается тем, что в способе оценки неблагоприятного исхода пневмонии тяжелого течения, ассоциированной с COVID-19, по уровню s-CysC, определяют иммунотурбидиметрическим методом концентрации s-CysC в образцах венозной крови, собранной в течение первых 24 часов поступления в отделение реанимации и интенсивной терапии, и, если концентрации s-CysC у больных превышают 1,44 мг/л, то прогнозируют неблагоприятный исход пневмонии тяжелого течения.
Полученный экспериментальный материал показал, что CysC - не только надёжный диагностико-прогностический биомаркер ОПП, но и может служить маркером выраженности иммунного ответа организма на новую коронавирусную инфекцию и прогнозировать развитие тяжёлого течения, что позволит заблаговременно внести коррекцию в терапию, в том числе, на ранних стадиях развития заболевания инициировать биологическую активную терапию и пульс-терапию.
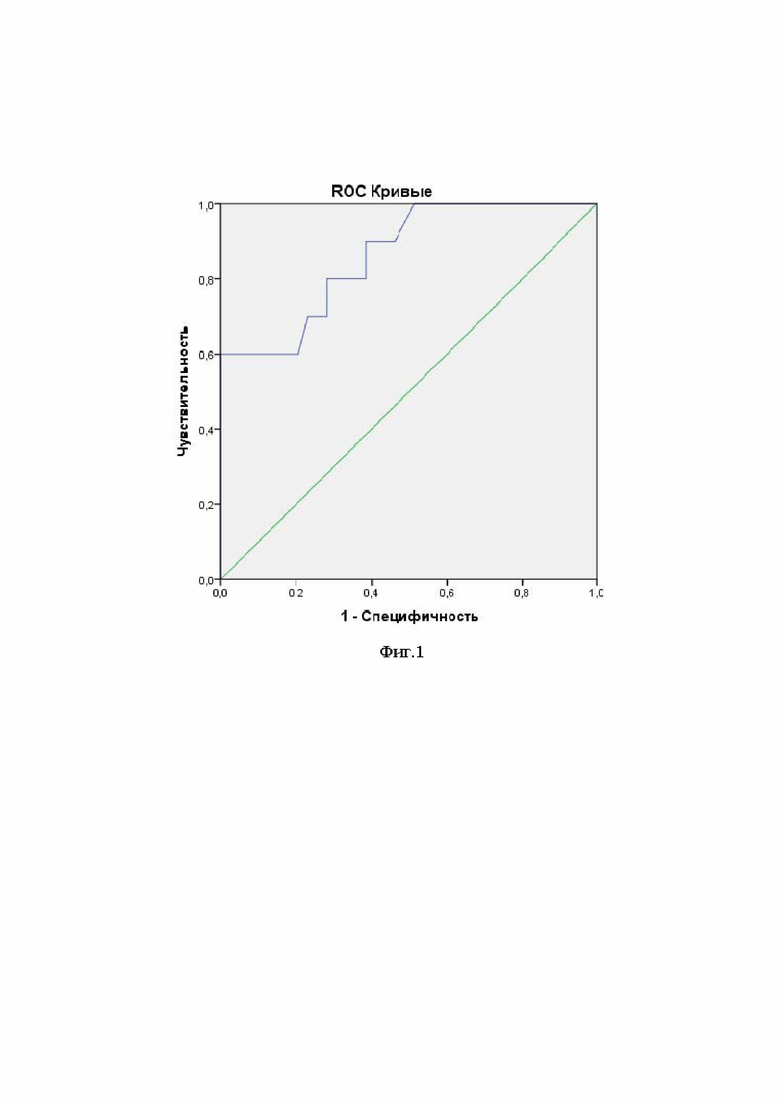
Изобретение поясняется фиг.1, на которой показано значение AUC ROC s-CysC, u-CysC и SCr для прогнозирования неблагоприятного исхода (смерти).
В 1991 году (Collins AR. et al.) [42] лабораторно-экспериментальным методом оценивали ингибирующее действие рекомбинантного человеческого CysC на коронавирусы человека OC43 и 229e. Оказалось, что оба вируса ингибировались на 99% при концентрации CysC 0,1 мМ. Позитивные эффекты CysC связывали с его способностью подавлять папаин-подобные протеазы, являющиеся частью полимеразного комплекса коронавируса. Ингибировался коронавирус человека OC43 и 229e также при умеренных концентрациях CysC - 1-2 мкМ (физиологические концентрации CysC в биологических средах организма значительно ниже, например, в спиномозговой жидкости - 0,5 мкМ, в сыворотке крови - 0,1 мкМ).
Схожие результаты продемонстрированы в работе Collins AR. et al., 1998, где исследовалось влияние цистатина D (ингибитор цистеиновой протеазы слюны) на репликацию коронавирусов человека OC43 и 229e. После инкубирования коронавирусов человека OC43 и 229e с последующим добавлением рекомбинантного цистатина D, отмечалось существенное снижение репликации вируса до ICs0 0,8 пM (физиологическая норма в слюне человека в 0,12–1,9 пМ в слюне) для обеих штаммов вируса. Авторы заключили, что цистатин D - мощный ингибитор репликации коронавируса [43].
Опубликованы результаты исследований, показывающие противовирусное действие CysC и против других вирусов [44], таких как вирус простого герпеса типа 1 [45], вирус иммунодефицита человека [46], ротавирус [47].
Также, CysC изучали в качестве перспективного антивирусного препарата для ингибирования репликации пикорнавирусов [48].
В пилотное одноцентровое проспективное исследование были включены больные с пневмонией тяжёлого и крайне тяжелого течения COVID-19, проходящие лечение с сентября 2020 года по октябрь 2021 года в отделении реанимации и интенсивной терапии.
Критерия включения:
- возраст от 18 до 80 лет;
- подтверждённый диагноз COVID-19: обнаружение в мазках со слизистой носо- и ротоглотки нуклеиновых кислот методом полимеразной цепной реакции; и/или наличие в крови антител, обнаруженных иммуноферментным анализом; характерная клинико-лабораторная картина, поражение легких, подтверждённое компьютерной томографией;
- признаки тяжелой пневмонии: наличие хотя бы одного из нижеперечисленных признаков: диспноэ (ЧДД > 30/мин), сатурация SpO2 ≤ 93%, индекс оксигенации ≤ 300 мм рт. ст., ажитация, угнетение сознание, гемодинамическая нестабильность (систолическое артериальное давление менее 90 мм рт.ст. и/или диастолическое артериальное давление менее 60 мм рт.ст.), олиго-анурия, характерные для вирусного поражения картина при компьютерной томографии (КТ 3-4), лактат артериальной крови > 2 ммоль/л, два и более баллов по шкале qSOFA, острый респираторный дистресс-синдром, дыхательная недостаточность, требующая респираторной поддержки, в том числе высокопоточной оксигенотерапии и неинвазивной вентиляции легких, септический шок, полиорганная недостаточность.
Критерии исключения:
- наличие фоновых заболеваний почек и мочевыводящих путей, другие острые патологии внутренних органов и инфекционные нозологии, злокачественные новообразования, в том числе множественная миелома, гипер- или гипотиреоз;
- наличие в анамнезе оперативных вмешательств на сердце, аорте, и магистральных сосудах.
Все пациенты получали стандартную комплексную интенсивную терапию согласно актуальным на момент применения «Временным методическим рекомендациям: профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)».
По клиническим исходам все больные были разделены на две группы:
1 группа: выздоровевшие больные – 55 человек;
2 группа: больные с летальным исходом – 17 человек.
Клиническая, лабораторная и инструментальная характеристика групп представлена в таблице 1.
Исследование проводилось с одобрением локального этического комитета при АНО ДПО «Московский медико-социальный институт им. Ф.П.Гааза», при соблюдении действующего законодательства РФ и в соответствии с этическим кодексом, задекларированном Всемирной медицинской ассоциацией (Хельсинкская декларация).
Все рутинные инструментальные и лабораторные исследования проводились согласно существующим стандартам и протоколам, а полученные результаты задокументированы. Все больные были проспективно прослежены с момента их госпитализации в отделение реанимации и интенсивной терапии и до перевода в инфекционное отделение. Образцы венозной крови и мочи собирали одновременно, в течение первых 24 часов поступления в отделение реанимации и интенсивной терапии, и в течении 10-20 минут доставлялись в лабораторию.
Концентрации s-CysC определяли иммунотурбидиметрическим методом на биохимическом автоматическом анализаторе AU 480 «Beckman Coulter, Inc., США» с использованием реактивов, произведенных DiaSys Diagnostic Sistems GmbH, Германия.
Первично клинико-лабораторные данные оценены с точки зрения описательной статистики, с последующим определением межгрупповой разницы. Статистически материал обрабатывали с использованием приложения «Excel 2013» к пакету Microsoft Office 2013 (Microsoft, США) и пакетов статистического анализа SPSS Statistics (IBM, США). Достоверность межгрупповых различий определяли непараметрическому U – критерию Манна-Уитни (Mann-Whitney U-test). Для определения взаимосвязи s-CysC и неблагоприятного исхода (смерть) использовали многомерную регрессию Кокса. Оптимальное пороговое значение для прогнозирования смерти, с определением чувствительности и специфичности определяли с помощью ROC кривой. Статистические показатели описывали следующим образом: Медиана (Ме), интерквартильный размах - первый - Q – (quartile) квартиль (Q1) и третий (Q3) - Q – (quartile) квартиль. Достоверными считались различия при их статистической значимости p <0,05.
В настоящее исследование были включены 72 пациента с пневмонией тяжелого и крайне тяжелого течения, ассоциированной с COVID-19, в том числе, 52 мужчин и 20 женщин, клиническая, лабораторная и инструментальная характеристика больных представлена в таблице №1.
Ме (Q1; Q3)*
пациенты
(n=55) Ме (Q1; Q3)*
(n=17) Ме (Q1; Q3)*
Лабораторно, методом полимеразной цепной реакцией COVID-19 идентифицировали у 47 больных. Антитела к вирусу SARS-CoV-2 в сыворотке крови выявлялись в следующем соотношении: LgM положительно-34, отрицательных-11, LgG-23 и 19 соответственно. От начала заболевания госпитализировались в стационар на 7,6±4,45 сутки, а в отделение реанимации и интенсивной терапии на 9,46±4,2 сутки. Смертность составил 19,4 % (n=14), а основными причинами смерти были: острая дыхательная недостаточность – 10, сепсис – 3, сердечная недостаточность – 1.
Уровни CysC в группе излеченных пациентов и в группе скончавшиеся пациентов статистически значимо различались. Концентрация s-CysC в первой группе 1,31 (1,04;1,61) мг/мл, а во второй группе 1,695 (1,3;2,02) мг/л (p=0,013550).
Выявлены межгрупповые возрастные статистически значимые различия, группа скончавшихся больных была более возрастная (p=0,0094). Также, статистически значимо отличались количество тромбоцитов (p=0,001) и концентрация фибриногена (p=0,016) в крови.
Выявлены статистически достоверные межгрупповые отличия по количеству набранных баллов по шкалам CURB, p= 0,02334, CRB-65, p=0,032564 и SOFA, p=0,042042
По результатам многофакторного регрессионного анализа Кокса (таблица 2), статистически значимыми предикторами летального исхода оказались s-CysC 16,273 (95% ДИ, 2503-105,814), p=0,003.
предикторов летального исхода*
показатели
* переменные за первые 24 ч поступления в отделение реанимации и интенсивной терапии **B – коэффициент; ***SE – стандартная ошибка; **** Exp (B) – экспонента.
Площадь под ROC-кривой для s-CysC (фиг.1) составил 0,863 (95%ДИ, 0,738-0,988; p=0,000) c чувствительностью 80% и специфичностью 72%, что характеризует способность модели хорошо прогнозировать неблагоприятные исходы.
показатели
граница
граница
* переменные за первые 24 ч поступления в отделение реанимации и интенсивной терапии
В настоящее время продолжается поиск факторов, связанных с клиническими исходами COVID-19 [49]. На наш взгляд, стоить обратить внимание на s-CysC как на индикаторы системного воспаления и тяжести течения COVID-19, не снижая их роли как надёжного биомаркера почечного повреждения.
Мы предполагаем, что статистически значимое увеличение концентраций s-CysC в группе скончавшихся больных связано с более выраженным системным воспалением и потенцированным последним усиленной продукцией ядросодержащими клетками CysC.
Отсутствие межгрупповой разницы концентраций распространённого маркера системного воспаления СРБ можно отчасти объяснить проводимой на дореанимационном этапе терапией, которая проводилось в 57,14% (n=28) случаях: биологически активной (актемра-6, олумиант-10) и гормональной (метипред-6, дексаметазон-22).
Многомерный регрессионный анализа Кокса, определил s-CysC и u-CysC как наиболее независимый фактор, влияющий на скорость и факт наступления летального исхода.
Полученные нами результаты ROC-анализа свидетельствуют, что концентрации s-CysC, зафиксированные при поступлении в отделение реанимации и интенсивной терапии, являются статистически значимыми предикторами неблагоприятного исхода (смерти) у больных с тяжелым и крайне тяжелым течением COVID-19.
О схожих с нашими результатах сообщают авторы из Китая (Li Y. et al., Ухань, Китай 2020) [50], приводя данные одноцентрового ретроспективного исследования. Авторы изучали прогностическую ценность s-CysC для пациентов с тяжелым течением COVID-19. Всего в работу был включён 101 взрослый пациент без сопутствующей патологии почек, пациенты были разделены на две группы: выписанные (n=64), умершие (n=37). Оказалось, что s-CysC является независимым фактором риска смерти тяжёлых больных с COVID-19 (отношение шансов=1,812, 95% доверительный интервал [ДИ]: 1,300–2,527, P <0,001). Также, s-CysC имел площадь под кривой AUC 0,755 для прогнозирования смерти (чувствительность 86,5%, специфичность 56,2%). Авторы пришли к выводу, что больные с уровнем s-CysC 0,80 мг/л и выше имеют больший риск смерти.
Это согласуется с данными мета-анализа (Zinellu A., et al. 2021, 13 исследований, n=2 510), где сравнивали уровни s-CysC у больных, переносящих COVID-19. Авторы пришли к выводу, что с ростом уровня s-CysC растёт тяжесть течения COVID-19 и смертность [51].
В ретроспективном когортном исследовании (Chen D, et al, 2020) [52], охватившем 481 больных, изучали взаимосвязь уровня s-CysС и COVID-19. Оказалось, что наивысшее уровни s-CysС были независимо связаны с наиболее тяжёлыми проявлениями системного воспаления, с полиорганной недостаточностью и неблагоприятными исходами (смерть) (p<0,05). Аналогично с увеличением уровня s-CysС повышались и трендовые значения по шкалам APACHE II и SOFA (p<0,05). Также, следует заметить, что высокий уровень s-CysС статистически значимо коррелировал с повышенным уровнем лактата, СРБ, прокальцитонина, высоким соотношением нейтрофилов/лимфоцитов, лейкоцитозом (p <0,05), а также снижением индекса оксигенации (p<0,05). В заключении исследователи рекомендует регулярный контроль уровня s-CysС у больных с COVID-19 с целью прогнозирования течения COVID-19.
Результаты исследования (Ouyang S-M, et al. 2020) [53] подтверждают идею о том, что увеличение уровня s-CysC имеет статистически значимую связь (p<0,05) с риском смерти и прогрессированием течения COVID-19.
Аналогичным образом (Wang J., et al, 2020) [54] показали, что тяжёлое течение COVID-19 сочетается увеличением уровнем s-CysC, гемоглобина и снижением насыщения крови кислородом.
О сходных результатах сообщают в своём исследовании (Chen S, et al. 2021) [55], показывающем, что уровень s-Cys C увеличивается раньше, чем SCr при нарушении функций почек у пациентов с COVID-19, а также обладает большей ценностью для прогноза тяжести течения заболевания.
Ещё одно недавнее исследование (Yang Z, et al. 2021) [56], продемонстрировало, что увеличение уровня s-CysС потенциально связано с нарастанием площади инфильтрации на изображениях мульти-спиральной компьютерной томографии в течение 6±1 до суток.
Таким образом, концентрации s-CysC у больных с пневмонией тяжелого и крайне тяжелого течения, ассоциированной с COVID-19 при поступлении в отделение реанимации и интенсивной терапии в группе скончавшихся больных, было статистически значимо выше по сравнению с группой излеченных: 1,695 (1,3;2,02) мг/л против 1,31 (1,04;1,61) мг/л, (p=0,013550), и можно рассматривать s-CysC как независимый фактор, влияющий на скорость наступления неблагоприятного исхода (смерти) при пневмониях, ассоциированных с тяжелым и крайне тяжёлым течением COVID-19 с экспонентой (Exp (B)) 16,273 (95% ДИ, 2,503-105,814), p=0,03; и s-CysC - хороший предиктор летального исхода при пневмониях, ассоциированных с тяжелым и крайне тяжёлым течением COVID-19: ROC AUC 0,863 (95%ДИ, 738-0,988; p=0,000), чувствительность 80% и специфичность 72%).
Примеры_ № 1 (летальный исход)
Пациент Иванов, 1968 г.р., поступил на лечение в ФГКУ «1586 ВКГ» Минобороны России 12.06.2021 г. в 02 ч 15 мин, умер 21.06.2021 г. в 07 ч 15 мин.
Анамнез: заболел остро, 07.06.21 г. когда появилось общая слабость, повысилось температура тела до 38,7 ºС. Лечился самостоятельно на дому-принимал жаропонижающие препараты. 12.06.2022 г. в связи появлением отдышки вызвал на дом бригаду скорой медицинской помощи: доставлен в приёмное отделение госпиталя, госпитализирован в отделение реанимации и интенсивной терапии многофункционального медицинского центра для обследования и лечения.
При поступлении в отделение реанимации: состояние больного тяжёлое, тяжесть состояния обусловлена дыхательной недостаточностью, объёмом поражения легких, синдромом интоксикации.
Больной в сознании, контактен, ориентирован в месте и времени. Гиперстенического телосложения, повышенного питания (индекс массы тела 47,8 кг/м2). Кожные покровы туловища и конечностей бледные. Температура тела 36,5 ºС. Периферические лимфатические узлы не увеличены. Зев умеренно гиперемирован, миндалины не увеличены, язык не обложен. Артериальное давление 135/95 мм рт. ст. Пульс 72 в 1 мин, ритмичный. Дыхание везикулярное, ослабленное, хрипов нет, Число дыхательных движений 20-28 в мин на фоне высокопоточной оксигенации со скоростью 30 л в минуту, Фракция кислорода в кислородно-воздушная смеси (FiO2)=100%. На этом фоне SpO2=96-98%, при дыхании атмосферным воздухом сатурация (SpO2)=82-84. Живот не вздут, безболезненный при пальпации. Печень у края реберной дуги, селезенка не пальпируется. Почки не пальпируются. Физиологические отправления не нарушены.
Лабораторно: s-CysC при поступлении в отделение реанимации и интенсивной терапии 1,9 мг/л.
Диагноз: Новая коронавирусная инфекция (COVID-19) (антиген к SARS–CoV–2 «+», экспресс-тест от 24.06.2021г.), тяжелого течения.
Несмотря на проводимое лечение состояние пациента оставалось тяжелым. Сохранялись проявления дыхательной недостаточности, требовавшей увеличения потока О2 с последующей инициацией сеансов неинвазивной вентиляции легких. Лабораторно сохранялся высокий уровень амилазы, трансаминаз, мочевины, креатинина, СРБ с некоторой тенденцией к их снижению. Учитывая высокий уровень сахара крови проводилась инсулинотерапия в виде продленной в/в инфузии с динамическим подбором дозировки.
20.06.2021 г. в 22 ч 10 мин отмечено резкое ухудшения показателей газообмена. В связи с этим 20.06.2021 г. в 22 ч 40 мин выполнена интубация трахеи, осуществлен пациента на искусственную вентиляцию легких.
В 21.06.2021 г. в 00ч 05 мин на фоне проводимой сердечно- лёгочной реанимации сердечный ритм восстановлен. На кардиомониторе признаки АВ-блокады. В связи с нестабильностью гемодинамики начата вазопрессорная поддержка норадреналином в возрастающих дозировках.
В дальнейшем состояние больного продолжало ухудшаться. Нарастали проявления сердечно-сосудистой, дыхательной недостаточности. 21.06.2021 г. в 07 ч 10 мин наступила повторная остановка кровообращения. Реанимационные мероприятия в полном объёме в течение 30 мин без эффекта. 21.06.2021 г. в 07 ч 50 мин констатирована биологическая смерть.
Примеры_ № 2 (излеченный)
Больной Петров, 1978 г.р. госпитализирован в отделение реанимации и интенсивной терапии ФГКУ «1586 ВКГ» Минобороны России 31.01.2022 г., переведён 31 инфекционное отделение 04.02.2021 г.
Жалобы на выраженную слабость, одышку, отсутствие аппетита, повышение температуры.
Анамнез заболевания: считает себя больным с 24.01.2022, когда появились фебрильная температура, общая слабость, заложенность носа. Лечился самостоятельно симптоматически. 26.01.2022 отметил ухудшение состояния в виде присоединения одышки. 27.01.22 бригадой скорой медицинской помощи доставлен в ГБУЗ МО «Видновская районная клиническая больница», выполнен ПЦР РНК SARS-CoV2 от 27.01.2022 г.- отрицательный результат. Компьютерная томография органов клетки от 27.01.22 двусторонняя полисегментарная пневмония, высокая степень вероятности COVID-19, КТ 2. Во время нахождения в больнице отмечал прогрессивное ухудшение состояния с нарастающей дыхательной недостаточностью на фоне фебрильной лихорадки. Получал лечение парацетамол, омез, п/к цибор 0,2 мл*2 р/сут, дексаметазон 16 мг по 31.01.22, бамланивимаб 700 мг, этесевимаб 700 мг, оксигенотерапия с 30.01.22. В течение 3-х лет болен гипертонической болезнью, сахарным диабетом 2 типа, минно-взрывная травма 1995 г. Для дальнейшего обследования и лечения реанимобилем 1586 ВКГ доставлен в 1586 ВКГ, госпитализирован в отделение реанимации и интенсивной терапии многофункционального медицинского центра.
Вакцинация против COVID-19: не вакцинирован.
Объективный статус: Вес 100 кг. Рост 176 см. (индекс массы тела) 32.3) Состояние тяжёлое, тяжесть состояния обусловлена дыхательной недостаточностью, синдромом общей инфекционной интоксикацией. Сознание ясное. Ориентирован во времени и пространстве правильно, отмечает длительное нарушение сна. Кожный покров бледно-розовый, сухой, периферических отёков нет. Зев не гиперемирован. Носовое дыхание не затруднено. Температура тела на момент осмотра 37,7 0 ºС. Дыхание самостоятельное. При дыхании атмосферным воздухом сатурация сатурация (SрO2 80%.) Число дыхательных движений 30 в мин, на фоне инсуффляции увл. О2 10 л/мин SрO2 95-96%. Число дыхательных движений 24 в мин Аускультативно дыхание с жестким оттенком, ослабленное в нижних отделах с двух сторон, единичные влажные мелкопузырчатые хрипы справа в нижних отделах. Пульс удовлетворительного наполнения, ритмичный. Тоны сердца приглушены, ритмичные, Число сердечных сокращений 106 в мин., артериальное давление 125/80 мм.рт.ст. Живот мягкий, безболезненны. Перистальтика ослаблена. Печень (перкуторно) не увеличена, селезенка не пальпируется. Стул со слов 21.01.22 оформленный.
Лабораторно: s-CysC при поступлении в отделение реанимации и интенсивной терапии 1,13 мг/л.
Диагноз: Новая короновирусная инфекция, подтверждённая (РНК SARS–CoV–2 «+», ПЦР от 04.02.2022 г), тяжелого течения.
На фоне проводимой терапии состояние больного улучшилось, стабилизировались показатели газообмена. 04.02.2021 г. (пятые сутки) для дальнейшего лечения поведён в 31 инфекционное отделение. 10.02.2022 г. выписан из госпиталя в удовлетворительном состоянии.
Список литературы
1. United Nations. Naming the coronavirus disease (COVID-19) and the virus that causes it [Electronic resource]. URL: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/technical-guidance/naming-the-coronavirus-disease-(covid-2019)-and-the-virus-that-causes-it (accessed: 26.05.2022).
2. Burki T. The origin of SARS-CoV-2 // Lancet Infect. Dis. 2020. Vol. 20, № 9. P. 1018–1019.
3. World Health Organization. Weekly epidemiological update on COVID-19 [Electronic resource]. URL: https://www.who.int/publications/m/item/weekly-epidemiological-update-on-covid-19---5-april-2022 (accessed: 26.05.2022).
4. Федеральная служба по надзору в сфере защиты прав потребителей [Electronic resource]. URL: https://rospotrebnadzor.ru/about/info/news_time/news_details.php?ELEMENT_ID=13566
5. Parasher A. COVID-19: Current understanding of its Pathophysiology, Clinical presentation and Treatment // Postgrad. Med. J. 2021. Vol. 97, № 1147. P. 312–320.
6. Galanopoulos M. et al. COVID-19 pandemic: Pathophysiology and manifestations from the gastrointestinal tract // World J. Gastroenterol. 2020. Vol. 26, № 31. P. 4579–4588.
7. Calabrese F. et al. Pulmonary pathology and COVID-19: lessons from autopsy. The experience of European Pulmonary Pathologists // Virchows Arch. 2020. Vol. 477, № 3. P. 359–372.
8. Epidemiology Working Group for NCIP Epidemic Response C.C. for D.C. and P. [The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China]. // Zhonghua Liu Xing Bing Xue Za Zhi. 2020. Vol. 41, № 2. P. 145–151.
9. Oliveira E. et al. ICU outcomes and survival in patients with severe COVID-19 in the largest health care system in central Florida // PLoS One / ed. El-Tahan M.R. 2021. Vol. 16, № 3. P. e0249038.
10. Joseph A. et al. Acute kidney injury in patients with SARS-CoV-2 infection // Ann. Intensive Care. 2020. Vol. 10, № 1. P. 117.
11. Wu Z., McGoogan J.M. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China // JAMA. 2020. Vol. 323, № 13. P. 1239.
12. Phua J. et al. Intensive care management of coronavirus disease 2019 (COVID-19): challenges and recommendations // Lancet Respir. Med. 2020. Vol. 8, № 5. P. 506–517.
13. Wang Y. et al. Clinical Course and Outcomes of 344 Intensive Care Patients with COVID-19 // Am. J. Respir. Crit. Care Med. 2020. Vol. 201, № 11. P. 1430–1434.
14. Shovlin C.L., Vizcaychipi M.P. Implications for COVID-19 triage from the ICNARC report of 2204 COVID-19 cases managed in UK adult intensive care units // Emerg. Med. J. 2020. Vol. 37, № 6. P. 332–333.
15. Richardson S. et al. Presenting Characteristics, Comorbidities, and Outcomes Among 5700 Patients Hospitalized With COVID-19 in the New York City Area // JAMA. 2020. Vol. 323, № 20. P. 2052.
16. Maguire D. et al. Prognostic factors in patients admitted to an urban teaching hospital with COVID-19 infection // J. Transl. Med. 2020. Vol. 18, № 1. P. 354.
17. Rello J. et al. Update in COVID-19 in the intensive care unit from the 2020 HELLENIC Athens International symposium // Anaesth. Crit. Care Pain Med. 2020. Vol. 39, № 6. P. 723–730.
18. Yang L. et al. COVID-19: immunopathogenesis and Immunotherapeutics // Signal Transduct. Target. Ther. 2020. Vol. 5, № 1. P. 128.
19. Bone R.C. et al. Definitions for Sepsis and Organ Failure and Guidelines for the Use of Innovative Therapies in Sepsis // Chest. 1992. Vol. 101, № 6. P. 1644–1655.
20. Chakraborty R.K., Burns B. Systemic Inflammatory Response Syndrome // StatPearls. 2021.
21. Временных методических рекомендаций «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)». Версия 13.1 (17.11.2021).
22. Li Q. et al. Immune response in COVID-19: what is next? // Cell Death Differ. 2022.
23. Shi Y. et al. COVID-19 infection: the perspectives on immune responses // Cell Death Differ. 2020. Vol. 27, № 5. P. 1451–1454.
24. Bagshaw S.M., Bellomo R. Cystatin C in acute kidney injury // Curr. Opin. Crit. Care. 2010. Vol. 16, № 6. P. 533–539.
25. Dharnidharka V.R., Kwon C., Stevens G. Serum cystatin C is superior to serum creatinine as a marker of kidney function: A meta-analysis // Am. J. Kidney Dis. 2002. Vol. 40, № 2. P. 221–226.
26. Turk V. Cystatins: Biochemical and structural properties, and medical relevance // Front. Biosci. 2008. Vol. Volume, № 13. P. 5406.
27. Gharaibeh K.A. et al. Cystatin C Predicts Renal Recovery Earlier Than Creatinine Among Patients With Acute Kidney Injury // Kidney Int. Reports. 2018. Vol. 3, № 2. P. 337–342.
28. Digvijay K. et al. International Survey on the Management of Acute Kidney Injury and Continuous Renal Replacement Therapies: Year 2018 // Blood Purif. 2019. Vol. 47, № 1–3. P. 113–119.
29. Mussap M., Plebani M. Biochemistry and сlinical кole of рuman сystatin C // Crit. Rev. Clin. Lab. Sci. 2004. Vol. 41, № 5–6. P. 467–550.
30. Levey A., Inker L. Assessment of Glomerular Filtration Rate in Health and Disease: A State of the Art Review // Clin. Pharmacol. Ther. 2017. Vol. 102, № 3. P. 405–419.
31. Hall A. et al. Structural Basis for the Biological Specificity of Cystatin C // J. Biol. Chem. 1995. Vol. 270, № 10. P. 5115–5121.
32. Rawlings N.D., Barrett A.J. Evolution of proteins of the cystatin superfamily // J. Mol. Evol. 1990. Vol. 30, № 1. P. 60–71.
33. Brown W.M., Dziegielewska K.M. Friends and relations of the cystatin superfamily-new members and their evolution // Protein Sci. 2008. Vol. 6, № 1. P. 5–12.
34. Stevens L.A. et al. Assessing Kidney Function — Measured and Estimated Glomerular Filtration Rate // N. Engl. J. Med. 2006. Vol. 354, № 23. P. 2473–2483.
35. Laterza O.F., Price C.P., Scott M.G. Cystatin C: an improved estimator of glomerular filtration rate? // Clin. Chem. 2002. Vol. 48, № 5. P. 699–707.
36. Rodrigo E. et al. Measurement of renal function in pre-ESRD patients // Kidney Int. 2002. Vol. 61. P. S11–S17.
37. Каюков И.Г., Смирнов А.В. Э.В.Л. Цистатин с в современной медицине // Нефрология. 2012. Vol. 16, № 1. P. 22–39.
38. Hayn M. et al. Natural cystatin C fragments inhibit GPR15-mediated HIV and SIV infection without interfering with GPR15L signaling // Proc. Natl. Acad. Sci. 2021. Vol. 118, № 3. P. e2023776118.
39. Kimura T. et al. Bunina bodies in motor and non-motor neurons revisited: A pathological study of an ALS patient after long-term survival on a respirator // Neuropathology. 2014. P. n/a-n/a.
40. Zi M., Xu Y. Involvement of cystatin C in immunity and apoptosis // Immunol. Lett. 2018. Vol. 196. P. 80–90.
41. Gross O. et al. COVID-19-associated nephritis: early warning for disease severity and complications? // Lancet. Elsevier Ltd, 2020. Vol. 395, № 10236. P. e87–e88.
42. Collins A.R., Grubb A. Inhibitory effects of recombinant human cystatin C on human coronaviruses. // Antimicrob. Agents Chemother. 1991. Vol. 35, № 11. P. 2444–2446.
43. Collins A.R., Grubb A. Cystatin D, a natural salivary cysteine protease inhibitor, inhibits coronavirus replication at its physiologic concentration // Oral Microbiol. Immunol. 1998. Vol. 13, № 1. P. 59–61.
44. Clemente V., D’Arcy P., Bazzaro M. Deubiquitinating Enzymes in Coronaviruses and Possible Therapeutic Opportunities for COVID-19 // Int. J. Mol. Sci. 2020. Vol. 21, № 10. P. 3492.
45. Björck L., Grubb A., Kjellén L. Cystatin C, a human proteinase inhibitor, blocks replication of herpes simplex virus. // J. Virol. 1990. Vol. 64, № 2. P. 941–943.
46. Bandivdekar A., Vernekar V., Velhal S. Evaluation of cystatin C activities against HIV // Indian J. Med. Res. 2015. Vol. 141, № 4. P. 423.
47. Nakamura S. et al. Enhanced Anti-Rotavirus Action of Human Cystatin C by Site-Specific Glycosylation in Yeast // Bioconjug. Chem. 2004. Vol. 15, № 6. P. 1289–1296.
48. Wernstedt I. Biochemical and Biophysical Research Communications, etc. // Ser. Rev. 1984. Vol. 10, № 4. P. 89–91.
49. Liu W. et al. Analysis of factors associated with disease outcomes in hospitalized patients with 2019 novel coronavirus disease // Chin. Med. J. (Engl). 2020. Vol. 133, № 9. P. 1032–1038.
50. Li Y. et al. Predictive value of serum cystatin C for risk of mortality in severe and critically ill patients with COVID-19 // World J. Clin. Cases. 2020. Vol. 8, № 20. P. 4726–4734.
51. Zinellu A., Mangoni A.A. Cystatin C, COVID-19 severity and mortality: a systematic review and meta-analysis // J. Nephrol. 2021.
52. Chen D. et al. Serum Cystatin C and Coronavirus Disease 2019: A Potential Inflammatory Biomarker in Predicting Critical Illness and Mortality for Adult Patients // Mediators Inflamm. 2020. Vol. 2020. P. 1–10.
53. Ouyang S.-M. et al. Temporal changes in laboratory markers of survivors and non-survivors of adult inpatients with COVID-19 // BMC Infect. Dis. 2020. Vol. 20, № 1. P. 952.
54. Wang J. et al. Clinical features and risk factors for severe inpatients with COVID-19: A retrospective study in China // PLoS One / ed. Serra R. 2020. Vol. 15, № 12. P. e0244125.
55. Chen S. et al. Comparing the Value of Cystatin C and Serum Creatinine for Evaluating the Renal Function and Predicting the Prognosis of COVID-19 Patients // Front. Pharmacol. 2021. Vol. 12.
56. Yang Z. et al. Predictors for imaging progression on chest CT from coronavirus disease 2019 (COVID-19) patients // Aging (Albany. NY). 2020. Vol. 12, № 7. P. 6037–6048.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ оценки неблагоприятного исхода пневмонии тяжелого течения, ассоциированной с COVID-19, по уровню u-CysC | 2022 |
|
RU2779579C2 |
| Способ прогнозирования возникновения острого повреждения почек при пневмониях, ассоциированных с COVID-19, по уровню s-CysC | 2022 |
|
RU2788298C2 |
| Способ прогнозирования исходов COVID-19 | 2023 |
|
RU2830374C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОСЛОЖНЕНИЯ ПОСЛЕ COVID-19 У ЛИЦ С КОМОРБИДНЫМ ФОНОМ В АРКТИЧЕСКОМ РЕГИОНЕ | 2023 |
|
RU2812780C1 |
| Способ прогнозирования вероятности летального исхода у пациентов с тяжелой COVID-19-ассоциированной пневмонией | 2023 |
|
RU2826883C1 |
| Способ предоперационной подготовки больных раком легкого после перенесенной COVID-19 ассоциированной пневмонии | 2023 |
|
RU2802133C1 |
| Способ респираторной терапии при новой коронавирусной инфекции COVID-19 у пациентов, находящихся на искусственной вентиляции легких | 2020 |
|
RU2744550C1 |
| Способ респираторной терапии при новой коронавирусной инфекции COVID-19 у пациентов с дыхательной недостаточностью, находящихся на спонтанном дыхании | 2021 |
|
RU2769489C1 |
| Способ прогнозирования исходов пневмонии при COVID-19 | 2022 |
|
RU2795095C1 |
| Способ предоперационной подготовки больных раком легкого после перенесенной COVID-19 ассоциированной пневмонии | 2021 |
|
RU2766291C1 |
Изобретение относится к медицине, а именно к терапии и анестезиологии-реаниматологии, и может быть использовано для оценки неблагоприятного исхода пневмонии тяжелого течения, ассоциированной с COVID-19, по уровню s-CysC. Определяют иммунотурбидиметрическим методом концентрации s-CysC в образцах венозной крови, взятых в течение первых 24 часов поступления в отделение реанимации и интенсивной терапии. Если концентрации s-CysC у больных превышают 1,44 мг/л, то прогнозируют неблагоприятный исход пневмонии тяжелого течения, ассоциированной с COVID-19. Способ обеспечивает возможность оценки риска наступления неблагоприятного исхода пневмонии тяжелого течения, ассоциированной с COVID-19, за счет определения уровня s-CysC в крови, являющегося объективным маркером, позволяющим своевременно прогнозировать необходимость проведения активных лечебных мероприятий в условиях отделения реанимации и интенсивной терапии. 1 ил., 3 табл., 2 пр.
Способ оценки неблагоприятного исхода пневмонии тяжелого течения, ассоциированной с COVID-19, по уровню s-CysC, отличающийся тем, что определяют иммунотурбидиметрическим методом концентрации s-CysC в образцах венозной крови, взятых в течение первых 24 часов поступления в отделение реанимации и интенсивной терапии, и если концентрации s-CysC у больных превышают 1,44 мг/л, то прогнозируют неблагоприятный исход пневмонии тяжелого течения, ассоциированной с COVID-19.
| LIN L | |||
| et al | |||
| Способ изготовления электрических сопротивлений посредством осаждения слоя проводника на поверхности изолятора | 1921 |
|
SU19A1 |
| Sci Rep | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| LI Y | |||
| et al | |||
| Способ изготовления электрических сопротивлений посредством осаждения слоя проводника на поверхности изолятора | 1921 |
|
SU19A1 |
| World J Clin Cases | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| ZINELLU A | |||
| et al | |||
| Cystatin C, | |||
Авторы
Даты
2022-09-09—Публикация
2022-07-09—Подача