Изобретение относится к медицине, способ применим для диагностики недостаточности сфинктерного аппарата большого дуоденального сосочка (БДС) после проведения эндоскопической папиллосфинктеротомии (ЭПСТ).
В человеческом организме имеются мышечные образования, которые важны для нормальной работы многих внутренних органов. Называются они сфинктеры. Большое количество их располагается в пищеварительном трактах. Одним из таких мышечных образований является сфинктер Одди (СО), который находится в структуре большого дуоденального сосочка и представляет собой анатомическое образование, которое располагается на конце продольной складки с медиальной стороны задней стенки нисходящей части двенадцатиперстной кишки (ДПК). В пределах продольной складки расположен интрамуральный отдел холедоха, границами которого служат устье большого дуоденального сосочка и первая поперечная складка.
СО представляет собой круговую мышцу и состоит из собственно сфинктера большого дуоденального сосочка, сфинктеров общего желчного и панкреатического протоков. Сфинктер Одди управляет поступлением веществ- желчных кислот и пищеварительных ферментов поджелудочной железы - в ДПК и препятствует попаданию дуоденального содержимого в ампулу, в желчные и панкреатические протоки.
СО может регулировать просвет большого дуоденального сосочка в соответствии со стадиями пищеварения. Способствует подъему давления в общем желчном протоке. Тонус сфинктера Одди вне пищеварения повышен, что ограничивает выход желчи в кишку. В период активности желудка и ДПК сфинктер Одди работает как быстрый насос, обеспечивая выход желчи непрерывной струей с продолжительностью от нескольких секунд до 1 минуты. В фазе покоя выход желчи в ДПК также осуществляется, но эпизодически, примерно по 18 капель в минуту. Сфинктер Одди, находясь практически все время в состоянии активности, совершает медленные движения, как бы выдавливая желчь и пропуская ее в ДПК (работая, как медленный насос).
К органическим нарушениям СО, могут привести различные оперативные вмешательства на большом дуоденальном сосочке, включая малоинвазивные эндопапиллярные операции, например, папиллосфинктеротомии, в том числе при лечении холедохолитиаза, во время которой проводится рассечение продольной складки вплоть до первой поперечной складки. ЭПСТ разрушает СО, что приводит к частичной, либо полной утрате его функции, что подтверждается данными манометрических исследований. Манометрический контроль после папиллосфинктеротомии выявляет некомпетентность сфинктера различной степени, вплоть до полной потери его функции - отсутствие или значительное снижение базального давления СО, а также отсутствие или снижение холедохо-дуоденального градиента давления [Орлов С.Ю., Чернякевич С.А., Федоров Е.Д. Изменения функционального состояния сфинктера Одди после эндоскопической папиллосфинктеротомии // Рос. журн. гастроэнтерол., гепатол., колопроктол. - 1997. - Прил. №4, Т. 7, №5. - С. 443, Bergman J.J.G.H.M., Anne-Marie van Berkel, Groen А.K.. Schoeman M.N., Offerhaus J., Tytgat G.N.J., Huibregste K. Billiary manometry, bacterial characteristics, bile composition, and histologic changes fifteen to seventeen years after endoscopic sphincterotomy // Gastrointest. Endosc. - 1997. - Vol. 45, №5. - P.400-405, Geenen J.E., Toouli J., Hogan W.J., Dodds W.J., Stewart E.T., Mavrelis P., Riedel D., Venu R. Endoscopic sphincterotomy: follow-up evaluation of effects on the sphincter of Oddi // Gastroenterology. - 1984. - Vol. 87. - P. 754-758, Staritz M., Ewe K., Meyer zum Buschenfelde K.H. Investigation of the sphincter of Oddi before, immediately after and six weeks after endoscopic papillotomy // Endoscopy. - 1986. - Vol. 18. - P. 14-16.]. Данные вмешательства, на отдаленных сроках после операции приводят к развитию наиболее часто встречающегося осложнения: недостаточности СО с развитием дуоденохоледохеального рефлюкса клиникой восходящего холангита у 20% пациентов [Macadam R.С., Goodall R.J. Long-term symptoms following endoscopic sphincterotomy for common pile duct stones // SurgEndosc. 2004. Vol. 18. No. 3. R. 363-366.]. Нарушение градиента давления между желчным протоком и двенадцатиперстной кишкой приводит к колонизации бактериальной микрофлоры в желчном протоке, повышению ее вирулентности и лекарственной устойчивости и, соответственно, является причиной рецидивов холедохолитиаза у 3-21% больных, снижения качества жизни за счет рецидивирующих холангитов, особенно у лиц с гипомоторным типом миоэлектрической активности желудочно-кишечного тракта [Sand, J, Airo, I, Hiltunen, K-M, Mattila, J, Nordback, I 1992 Changes in biliary bacteria after endoscopic cholangiography andsphincterotomy. Am Surg 58324328: Geenen, JE, Toouli, J, Hogan, WJ, Dodds, WJ, Stewart, ET, Maverlis, P, Riedel, D, Venu, R 1 984 Endoscopic sphincterotomy: follow up evaluation of effects on the sphincter of Oddi. Gastroenterology. 1984 Oct; 87(4): 754-8.]. Стоит отметить, что существует довольно многочисленная группа пациентов, перенесших папиллосфинктеротомию, которые отмечают различные диспепсические симптомы, такие как неопределенная боль, отрыжка, изжога, диарея, однако, беспрепятственному истечению желчи в межпищеварительный период практически не придается значения [Диагностика недостаточности сфинктера Одди у больных с постхолецистэктомическим синдромом по данным гепатобилисцинтиграфии М.В. Репин, В.Ю. Микрюков, Т.Е. Вагнер, Н.М. Плешкова Вестник рентгенологии и радиологии №6, 2015 - С. 5-11.]. В подобных ситуациях желчный секрет беспрерывно выделяется в просвет кишки, что провоцирует развитие хологенного поноса. Со временем данная патология провоцирует повреждение слизистой кишечника, желудка, что вызывает появление диспепсии.
Существуют различные методы исследований, позволяющие определить недостаточность СО.
1. Известен метод трансабдоминального ультразвукового исследования, во время которого у пациентов только в случаях абсолютной клапанной недостаточности сфинктера Одди, диагностируют воздух в желчных протоках (аэробилия) [Neng-PingLi, Jiang-QiLiu, Zhi-QiangZhou, Tao-YingJi, Xiao-Yan Cai, Qing-Yun Zhu Ampulla dilation with differentsized balloon store move common bile duct stonesWorld J Gastroenterol. Feb 14. 2013; 19(6): 903-908.; Полиглоттов O.B. Непосредственные и отдаленные результаты эндоскопической папиллосфинктеротомии у больных с холедохолитиазом в зависимости от способа рассечения большого дуоденального сосочка: диссертация... кандидата медицинских наук - Санкт-Петербург, 2011. - 117 с.]. Однако, даже при полном разрушении СО возможности данного метода (чувствительность, специфичность и точность) имеют значительные ограничения. Невозможность выполнения функциональных тестов (с водной нагрузкой) непосредственно в области БДС тем более не позволяют дифференцировать степень клапанной недостаточности. Отсутствие визуальной оценки большого дуоденального сосочка и информативности о воспалительных изменениях слизистой ДПК, низкая информативность в визуализации терминального отдела холедоха, невозможность морфологической верификации являются дополнительными недостатками данного метода и не позволяют рекомендовать его в качестве самостоятельного вида исследования для диагностики несостоятельности СО после эндоскопической папиллосфнктеротомии.
2. Известен способ манометрии сфинктера Одди после эндоскопической папиллосфинктеротомии во время которой оценивается базальное давление СО, давление в желчном протоке и ДПК с расчетом градиента давления между желчным протоком и двенадцатиперстной кишкой [Geenen, JE, Toouli, J, Hogan, WJ, Dodds, WJ, Stewart, ET, Maverlis, P, Riedel, D, Venu, R 1 984 Endoscopic sphincterotomy: follow up evaluation of effects on the sphincter of Oddi. Gastroenterology. 1984 Oct; 87(4): 754-8; Geenen JE, Hogan WJ. Dodds WJ. Stewart ET, Arndorfer RC. Intraluminal pressure recording from the human sphincter of Oddi. Gastroenterology 1980: 78: 317-24]. Данный метод включает прямое измерение давления сфинктера с помощью специального трехпросветного катетера (через который пропускают воду), вводимого через дуоденоскоп в общий желчный проток. Проксимальный конец катетера соединен с наружным преобразователем и пишущим устройством. Давление сфинктера измеряется во время медленного низведения катетера из протока и установления его в зоне сфинктера. Давление в ДПК принимается за точку нулевого отсчета, по отношению к которой устанавливается величина давления в зоне сфинктера и в протоках. При помощи эндоскопической манометрии исследуют показатели, отражающие двигательную активность сфинктера. Сначала определяется базальное давление сфинктера, которое обычно превышает давление в ДПК на 10-30 мм рт.ст., после чего регистрируются накладывающиеся фазово-волновые изменения давления, а также амплитуда, частота и направление распространения фазовых волн, данный способ имеет как ряд существенных ограничений, так и недостатков:
- дороговизна процедуры за счет применения дорогостоящих одноразовых расходных материалов, вариабельность получения результатов в различных клиниках, сложность технического выполнения процедуры;
- высокий риск развития острого панкреатита после ЭПСТ в связи с закономерным уменьшением длины первоначального разреза и формировании рубцовых изменений в продольной складке на отдаленных сроках;
- отсутствие информации по общему желчному протоку (диаметр, толщина стенки желчного протока) и эвакуаторной функции ДПК, что не позволяет констатировать возникшие осложнения и обосновать рекомендации по ведению пациента с недостаточностью СО.
3. Известен метод гепатобилиосцинтиграфии (ГБСГ) в диагностике недостаточности сфинктера Одди у больных с постхолецистэктомическим синдромом [Репин М.В., Попов А.В., Микрюков В.Ю., Вагнер Т.Е. Патент на изобретение RU №2525210 от 10.08.2014 г.]. Изобретение относится к медицине, в частности к гастроэнтерологии, и касается диагностики недостаточности сфинктера Одди. Для этого после внутривенного введения гепатотропного радиофармпрепарата (РФП), меченного 99mTc, исследуют его кинетику в организме в течение 90 минут. Регистрируют время максимальной активности РФП в зоне общего желчного протока. Показатель максимального накопления холедоха выбран в качестве критерия динамики желчеоттока, позволяющего делать заключение о недостаточности СО. На 45 минуте исследования проводят желчегонный завтрак. Рассчитывают индекс недостаточности СО по формуле: N=x/y, где N - индекс недостаточности СО, х - время приема желчегонного завтрака в минутах, у - время максимальной активности РФП в зоне общего желчного протока, прошедшее от начала исследования в минутах. У больных без недостаточности СО индекс недостаточности СО не превышает 1 ед. При величине N более 1 ед. диагностируют недостаточность СО.
Дополнительно определяли период полувыведения РФП из ДПК (Т1/2 ДПК, мин) в координатах «активность - время» от точки максимальной активности. Значение более 20 минут свидетельствовало о снижении эвакуаторной функции ДПК.
Данный способ разработан для диагностики функциональной недостаточности СО только у больных с постхолецистэктомическим синдромом без учета как самого факта, так и способа выполнения ЭПСТ, характера послеоперационных осложнений (восходящий рефлюкс-холангит). В этом случае, сложность проведения дифференциального диагноза по степени недостаточности СО при показателе индекса недостаточности более единицы связана с отсутствием дополнительных данных: визуальной оценки большого дуоденального сосочка, состояния общего желчного протока (исключение холангита). Указанные факторы приводят к неточности диагностики, появлению большого количества ложноположительных результатов недостаточности СО в случае выявления индекса недостаточности более единицы, которое может включать функциональную гипотонию СО, наблюдаемой и до проведения операции. Предлагаемый индикатор-индекс недостаточности неспецифичен для проведения дифференциального диагноза между степенями (стадиями) недостаточности СО.
Таким образом, известные методы диагностики недостаточности СО как самостоятельные методы исследования достаточно противоречивы, не обладают высокой безопасностью, вследствие чего не воспроизводимы у всех прооперированных пациентов. Они имеют ограниченное применение, не обеспечивают необходимую точность и достоверность диагностики у больных после ранее выполненных ЭПСТ, тем самым не позволяют своевременно провести коррекцию осложнений.
Таким образом, по данным отечественной и зарубежной литературы [Непосредственные и отдаленные результаты эндоскопической папиллосфинктеротомии Гусев А.В., Соловьев А.Ю., Лебедев А.К., Вахеева Ю.М., Ефремов А.В., Юшинов А.А., Недвига А.А., Ефремова Я.В., Лисицов И.И., Ноговицина А.С., Крюков А.В., Глыбина И.Б., Баутин А.Н., Дравченко Е.В. Современные проблемы науки и образования. 2015. №5. С. 323; Клинико-инструментальная оценка состояния желчевыводящей системы в отдаленные сроки после эндоскопической папиллосфинктеротомии тема диссертации и автореферата по ВАК 14.00.27, кандидат медицинских наук Потапов А.О.], диагностика недостаточности СО после ЭПСТ основательно не разработана.
Технический результат, на достижение которого направлено изобретение, заключается в расширении возможностей, достоверности и точности диагностики недостаточности СО после ЭПСТ за счет разработанных критериев во время дуоденоскопии и эндосонографии и определении основных и дополнительных критериев оценки состоятельности СО по данным трех видов исследований, которые позволяют сформировать группы с нормальным состоянием СО и различной степени (стадии) его недостаточности.
Сущностью заявленного изобретения является способ комплексной диагностики недостаточности сфинктера одди после эндоскопической папиллосфинктеротомии при котором происходит внутривенное введение радиофармпрепарата (РФП) - Тс99 Бромезида, регистрация времени максимальной активности РФП в зоне общего желчного протока, при этом на 45 минуте исследования вводят желчегонный завтрак и рассчитывают индекс недостаточности Одди по формуле: N=x/y; где N - индекс недостаточности сфинктера Одди; х - время приема желчегонного завтрака, в минутах; у - время максимальной активности радиофармпрепарата в зоне общего желчного протока, прошедшее от начала исследования, в минутах; определение показателя транзита РФП по кишечнику и холедоху во время динамической гепатобилиосцинтиграфии (ГБСГ), где при индексе недостаточности СО более единицы выполняют дуоденоскопию, вводят канюлю через инструментальный канал эндоскопа в желчные протоки, рассчитывают коэффициент сохранения интрамурального отдела холедоха (α), который определяют по формуле: α=D2/D1,
где, D1 - длина интрамурального отдела холедоха до операции, определяемая как расстояние от первой поперечной складки до точки соприкосновения нижней полуокружности видимой части канюли с нижним краем сформированного холедоходуоденального соустья,
D2 - длина сохраненного интрамурального отдела холедоха после операции, определяемая как расстояние от первой поперечной складки до точки соприкосновения верхней полуокружности видимой части канюли с верхним краем сформированного холедоходуоденального соустья;
после чего оценивают наличие охвата сохраненным мышечным сфинктером канюли, введенной в просвет общего желчного протока или его отсутствие по свободному ходу канюли в пределах холедоходуоденального соустья, выполняют эндосонографию (ЭУС), определяют толщину стенки, диаметр общего желчного протока, наличие или отсутствие аэробилии, выполняют тест с «водной нагрузкой» - вводят жидкую акустическую среду в просвет нисходящего отдела двенадцатиперстной кишки и подтверждают или исключают аэробилию и транзиторное расширение желчного протока, определяют основные и дополнительные критерии оценки состоятельности СО по результатам ГБСГ, ЭУС, дуоденоскопии: основные критерии:
- индекс недостаточности СО - норма ≤1,0;
- коэффициент сохранения интрамурального отдела холедоха α;
- полнота охвата мышечным сфинктером канюли, введенной в желчный проток;
- наличие или отсутствие аэробилии; дополнительные критерии:
- толщина и эхогенность стенки желчного протока норма до 1.0 мм, изоэхогенная;
- транзит РФП по кишечнику - Т ½ ДПК норма <20 мин.;
и формируют группы с нормальным состоянием СО и с различной степенью недостаточности СО в зависимости от взаимоотношений разработанных критериев; 1.нормальное состояние сфинктера Одди:
- индекс недостаточности СО≤1,0;
2. компенсированная степень недостаточности сфинктера Одди:
- 1.0 ≤индексом недостаточности СО≤1,3;
- коэффициент сохранения интрамурального отдела холедоха 60%≤α≤80%;
- охватывание канюли, введенной в желчный проток сохраненной дистальной порции СО;
- отсутствие аэробилии, в том числе при «водной нагрузке»;
- диаметр, толщина, эхогенность стенки общего желчного протока в пределах нормы;
3. субкомпенсированная степень недостаточности сфинктера Одди:
- 1.3 ≤индексом недостаточности СО≤1,6;
- коэффициент сохранения интрамурального отдела холедоха 30%≤α≤60%;
- свободный ход канюли в пределах вновь сформированного холедохододенального соустья;
- отсутствие аэробилии, но ее появление при «водной нагрузке»;
- диаметр общего желчного протока в пределах нормы, но появление транзиторного расширения желчного протока;
- транзит РПФ по ДПК>20 мин;
4. некомпенсированная степень недостаточности сфинктера Одди
- индекс недостаточности СО>1,6;
- коэффициент сохранения интрамурального отдела холедоха α≤30%;
- зияние устья холедоходуоденального соустья;
- аэробилия без «водной нагрузки»;
- толщина стенки общего желчного протока более 1 мм, слоистость;
- диаметр, либо, в пределах нижних показателей нормы с транзиторным его увеличением во время проведения теста «водной нагрузкой» при нормальной толщине стенки желчного протока, либо увеличение диаметра желчного протока при увеличении толщины и слоистости стенка».
Возможность выполнения функциональных тестов (с водной нагрузкой) непосредственно в области БДС позволяют дифференцировать степень клапанной недостаточности.
Возможность оценить желчные протоки (диаметр, толщина стенки желчного протока) и эвакуаторную функцию ДПК, что позволяет констатировать возникшие осложнения и обосновать рекомендации по ведению пациента с недостаточностью СО.
Визуальная оценка большого дуоденального сосочка и информативность о воспалительных изменениях слизистой ДПК, высокая информативность в визуализации терминального отдела холедоха, возможность морфологической верификации является дополнительным преимуществом данного способа и позволяет рекомендовать его в качестве самостоятельного вида исследования для диагностики несостоятельности СО после эндоскопической папиллосфнктеротомии.
Таким образом, совокупность всех выше перечисленных признаков позволяет повысить эффективность в диагностике недостаточности СО после ЭПСТ, обеспечить высокую достоверность и точность результатов и позволят в дальнейшем разработать дифференцированный подход к проведению ЭПСТ с акцентом на профилактику развития поздних осложнений.
Анализ известных технических решений, проведенный по научно-технической и патентной документации, показал, что совокупность существенных признаков заявляемого изобретения не известна из уровня техники, следовательно, оно соответствует условиям патентоспособности «новизна» и «изобретательский уровень».
Заявляемое изобретение поясняется фигурами и последовательными схемами проведения.
На фиг. 1 показана схема измерения длины интрамурального отдела холедоха до операции (D1), как расстояние от первой поперечной складки до точки соприкосновения нижней полуокружности видимой части канюли с нижним краем сформированного холедоходуоденального соустья.
На фиг. 2 показана схема измерения длины сохраненного интрамурального отдела холедоха после операции (D2), как расстояние от первой поперечной складки до точки соприкосновения верхней полуокружности видимой части канюли с верхним краем сформированного холедоходуоденального соустья.
На фиг. 3 показана схема декомпенсированной недостаточности СО (свободный ход («люфту») канюли в пределах зияющего холедоходуоденального соустья).
На фиг. 4 показана схема сохраненного СО (охват канюли в виде «муфты» мышечным сфинктером).
На фиг. 5 показана схема выполнения эндосонографии желчного протока до проведения теста с «водной нагрузкой». Узкий, до 1.5-2 мм, желчный проток, с утолщением стенки, слоистая.
На фиг. 6 показана схема выполнения эндосонографии желчного протока во время проведения теста с «водной нагрузкой»: транзиторное расширение желчного протока до 7-8 мм с аэробилией.
Способ содержит следующие действия.
Не ранее, чем через 1.5 месяца после операции больным выполняется динамическая ГБСГ и через 7 дней дуоденоскопия и эндосонография (ЭУС).
Динамическую ГБСГ выполняют на гамма-камере Millenium-MPR после внутривенного введения радиофармпрепарата (РФП) 99mTc-бромезида в дозе 1,1 МБк/кг в течение 90 мин в горизонтальном положении больного, с покадровым выведением информации каждую минуту, с применением желчегонного завтрака в виде 150 г 5-8% йогурта на 45-й мин исследования. Количественная обработка данных осуществляется с помощью программного обеспечения «Xeleris» с выделением зон интереса - печени, гепатикохоледоха, ДПК и желудка, выполняется построение гистограмм в координатах «активность-время», расчет показателей выбранных зон интереса. Функциональное состояние СО и проходимость холедоха оцениваются по времени максимального накопления РФП (Tmax, мин), латентного периода в течение 7 мин, позволяющего исключить больных с холестазом, а также времени появления РФП в ДПК (Т ДПК, мин). Индекс недостаточности СО рассчитывается по формуле: N=x/y, где N - индекс недостаточности СО, х - время приема желчегонного завтрака в минутах, у - время максимальной активности радиофармпрепарата в зоне общего желчного протока, прошедшее от начала исследования в минутах.
Для оценки эвакуаторной функции ДПК используется показатель транзита желчи по ДПК как период полувыведения РФП из ДПК (Т1/2 ДПК, мин), рассчитанному в координатах «активность - время» от точки максимальной активности. При превышении порогового значения (20 мин) расценивается как замедление эвакуации РФП по ДПК.
При индексе недостаточности СО более единицы выполняются дуоденоскопия и эндосонография. За 2-3 минуты до исследования выполняется местная анестезия ротоглотки 10% аэрозолем лидокаина. Дуоденоскоп проводится через рот, пищевод и желудок в двенадцатиперстную кишку к ампуле БДС - месту соединения общего желчного протока и протока поджелудочной железы. Оценивают состояние слизистой двенадцатиперстной кишки, большого дуоденального сосочка, наличие дивертикулов в периампулярной области.
Через инструментальный канал эндоскопа в желчные протоки вводится специальная трубка (канюля). Канюля выполнена из полимерного прозрачного материала длиной не менее 220 см, с наружным диаметром 2.0 мм, позволяющим беспрепятственно проводить его по инструментальному каналу эндоскопа. Локализация канюли в общем желчном протоке подтверждается отсутствием болевого синдрома во время канюляции протоковой системы и наличием желчи при аспирационной пробе
На фотографическом снимке БДС сантиметровой линейкой относительно видимой части канюли в пределах БДС выполняют два измерения:
1. Длину интрамурального отдела холедоха до операции (D1), как расстояние от первой поперечной складки до точки соприкосновения нижней полуокружности видимой части канюли с нижним краем сформированного холедоходуоденального соустья.
2. Длину сохраненного интрамурального отдела холедоха после операции (D2). как расстояние от первой поперечной складки до точки соприкосновения верхней полуокружности видимой части канюли с верхним краем сформированного холедоходуоденального соустья.
Для большей достоверности результатов исследование выполняют дважды, все выполненные действия фотодокументируются для удобства измерения с проведением разметки и замеров по указанным ориентирам.
Далее рассчитывают коэффициент сохранения интрамурального отдела холедоха α по формуле: α=D2/D1
Дополнительно оценивают наличие охвата сохраненным мышечным сфинктером канюли, введенной в просвет общего желчного протока или его отсутствие по свободному ходу («люфту») канюли в пределах холедоходуоденального соустья.
Далее выполняют эндосонографию по традиционной методике. Ультразвуковой гастроскоп проводится через рот, пищевод и желудок в луковицу и нисходящий отдел ДПК. Измеряют ширину желчного протока, толщину стенки желчного протока, определяют наличие или отсутствие аэробилии (воздуха в желчном протоке). Далее выполняют тест с «водной нагрузкой». Для этого через инструментальный канал ультразвукового гастроскопа в просвет двенадцатиперстной кишки вводят теплую газированную воду в объеме до 300 мл, регистрируют наличие или отсутствие аэробилии, транзиторного расширения желчного протока.
По результатам трех видов исследований - ГБСГ, эндосонографии и дуоденоскопии определяют основные и дополнительные критерии оценки состоятельности СО.
В группу основных критериев включены:
1. Индекс недостаточности СО (норма ≤1,0)
2. Коэффициент сохранения интрамурального отдела холедоха α
3. Полнота охвата мышечным сфинктером канюли, введенной в желчный проток
4. Диаметр желчного протока (норма до 5-6 мм)
5. Наличие или отсутствие аэробилии, в том числе во время проведения теста с «водной нагрузкой»
В группу вспомогательных критериев включены:
1. Толщина и эхогенность стенки желчного протока (норма до 1.0 мм, изоэхогенная)
2. Транзит РФП по кишечнику - Т ½ ДПК (норма <20 мин.)
В зависимости от взаимоотношений указанных параметров разработаны критерии нормального функционального состояния СО и степени (стадии) недостаточности СО после проведения ЭПСТ.
1. Нормальное состояние сфинктера Одди
- индекс недостаточности СО≤1,0;
- отсутствии аэробилии, в том числе при «водной нагрузке»;
- диаметр и толщина стенки общего желчного протока в пределах нормы;
Примечание: коэффициент сохранения интрамурального отдела холедоха α≥80% (во избежание осложнений канюляция желчного протока при индексе недостаточности ≤1,0 не проводится).
2. Компенсированная степень недостаточности сфинктера Одди
- 1.0 ≤индексом недостаточности СО≤1,3;
- коэффициент сохранения интрамурального отдела холедоха 60%≤α≤80%;
- плотное охватывание канюли, введенной в желчный проток сохраненной дистальной порции СО;
- отсутствии аэробилии, в том числе при «водной нагрузке»;
- диаметр, толщина, эхогенность стенки общего желчного протока в пределах нормы;
Может соответствовать функциональной исходной недостаточности (гипотонии) СО и расцениваться как вариант нормы при сфинктеросохраняющей ЭПСТ.
3. Субкомпенсированная степень недостаточности сфинктера Одди
- 1.3 ≤индексом недостаточности СО≤1,6;
- коэффициент сохранения интрамурального отдела холедоха 30%≤α≤60%;
«люфт» (свободный ход) канюли в пределах вновь сформированного холедохододенального соустья;
- отсутствии аэробилии, но ее появление при «водной нагрузке»;
- диаметр общего желчного протока в пределах нормы, но появление транзиторного расширения желчного протока;
- толщина стенки (возможное утолщение);
- транзит РФП по ДПК может замедляться
4. Некомпенсированная степень недостаточность сфинктера Одди
- индексом недостаточности СО≥1,6;
- коэффициент сохранения интрамурального отдела холедоха α≤30%;
- зияние устья холедоходуоденального соустья;
- аэробилия без «водной нагрузки»;
- толщина стенки общего желчного протока более 1 мм, слоистость (указывает на ли наличие рефлюкс-холангита);
- диаметр, либо, в пределах нижних показателей нормы с транзиторным его увеличением во время проведения теста «водной нагрузкой» при нормальной толщине стенки желчного протока, либо незначительное увеличение диаметра желчного протока при увеличении толщины и слоистости стенки. В первом случае отсутствуют, а во втором случае присутствуют признаки восходящего рефлюкс-холангита.
Особое внимание при компенсированной и субкомпенсированной стадии недостаточности СО обращаем на критерий - транзит РФП по кишечнику Т ½ ДПК. Нарушения нормальной эвакуации при Т ½ ДПК≥20 мин. характеризуют гипертензию в двенадцатиперстной кишке и предполагают высокие риски развития и усугубления недостаточности СО в отдаленном периоде.
Далее заявителем приведен пример осуществления заявленного изобретения.
Пример 1.
Больная А., 69 лет, обратилась 18.03.2021 с жалобами на постоянные ноющие боли в правом подреберье, диарею. В 26.10.2020 г в другом ЛПУ выполнена операция ЭПСТ традиционным (классическим) способом, литоэкстракция, 03.2021 выполнена операция лапароскопическая холецистэктомия.
При поступлении состояние удовлетворительное. Кожные покровы физиологической окраски. ПЦР отрицательный, КТ органов грудной клетки - без патологии; АД - 130/80 мм рт.ст., ЧСС - 76 уд в мин, ЧДД - 16 в мин, темп, тела - 36,6 С,. Анализы при поступлении: ОАК: Hb - 130 г/л; эр. - 4,4×1012/л; лейкоциты - 9.8×10%; тромбоциты - 230×109/л; ОАМ: цвет соломенно желтый; Б/х: билирубин общ. - 17 мкмоль/л.
При проведении ГБСГ с желчегонным завтраком на 45-й мин исследования -индекс недостаточности СО составил - 2,1 (45 мин /21,5 мин, где 45 мин- время желчегонного завтрака, а 21.5 мин-время максимального накопления РФП в холедохе). Выявлено нарушение эвакуаторной функции ДПК - замедление транзита желчи (Т ½ ДПК 36 минут).
При выполнении дуоденоскопии выявлено щелевидное устье большого дуоденального сосочка, продольная складка (сохраненная интрамуральная часть холедоха) укорочена, без Рубцовых изменений, слизистая без признаков воспаления, желчный проток свободно канюлирован, определяется свободный люфт канюли в пределах холедоходуоденального соустья.
На фотографическом снимке БДС сантиметровой линейкой относительно видимой части канюли в пределах БДС выполняют два измерения:
1. Длину интрамурального отдела холедоха до операции (D1), как расстояние от первой поперечной складки до точки соприкосновения нижней полуокружности видимой части канюли с нижним краем сформированного холедоходуоденального соустья.
2. Длину сохраненного интрамурального отдела холедоха после операции (D2), как расстояние от первой поперечной складки до точки соприкосновения верхней полуокружности видимой части канюли с верхним краем сформированного холедоходуоденального соустья.
Для большей достоверности результатов исследование выполняют дважды, все выполненные действия фотодокументируются для удобства измерения с проведением разметки и замеров по указанным ориентирам.
Рассчитывают коэффициент сохранения интрамурального отдела холедоха α по формуле: α=D2/D1, который составил 25%.
При выполнении эндосонографии диаметр желчного протока составил 6 мм, с сомнительными признаками аэробилии в желчных протоках, которая подтвердилась при проведении теста с «водной нагрузкой» во время которой также отмечено увеличение диаметра желчного протока до 8.5 мм. Толщина стенки желчного протока составила 2.2 мм, слоистая. Дополнительно в гепатодуоденальной связке выявлена группа гипоэхогенных образований до 18 мм (лимфатические узлы), кистозное многокамерное образование в головки поджелудочной железы, размерами 17×10 мм без васкуляризации и связи с главным панкреатическим протоком.
В зависимости от взаимоотношений указанных параметров диагностировали декоменсированную степень недостаточности СО после проведения ЭПСТ с признаками восходящего холангита, Стоит отметить, что в данном конкретном случае заболевание осложнилось лимфаденопатией и появлением клинических жалоб.
При субкомпенсированной недостаточности СО можно было ожидать замедление транзита РФП по холедоху в случае подтверждения холангита. Замедление транзита желчи по кишечнику является косвенным признаком хронической дуоденальной непроходимости, дуоденостаза - фактором, утяжеляющим течение заболевания.
Пациентке трижды в течение 7 дней была выполнено местное лечение с эндоскопической санацией желчных протоков раствором диоксидина 1% - 10.0 в разведении с физиологическим раствором. Рекомендовано дробное питание с коррекцией дуоденостаза приемом прокинетиков в течение 1 месяца. Достигнута ремиссия.
Пример 2.
Больная И., 70 лет, прошла плановое контрольное обследование через 4 месяца после ранее выполненной сфинктеросохраняющей ЭПСТ (Патент на изобретение RU 2644307 С1, 08.02.2018) с литокэстракцией. В анамнезе, в 2016 году - ЛХЭ. На момент осмотра жалоб не предъявляет.
Индекс недостаточности СО рассчитывается по формуле: N=x/y, где N - индекс недостаточности СО, х - время приема желчегонного завтрака в минутах, у - время максимальной активности РФП в зоне общего желчного протока, прошедшее от начала исследования в минутах.
При проведении ГБСГ с желчегонным завтраком на 45-й мин исследования индекс недостаточности СО составил 1,1 (45 мин/40,5 мин, где 45 мин- время желчегонного завтрака, а 40,5 мин - время максимального накопления РФП в холедохе). Признаков нарушения эвакуаторной функции ДПК не выявлено (Т ½ ДПК 16 минут).
При выполнении дуоденоскопии выявлено сомкнутое устье БДС. Свободная канюляция общего желчного протока, при этом канюля плотно обхвачена в виде муфты комплексом протокового эпителия и элементами мышечных волокон.
На фотографическом снимке БДС сантиметровой линейкой относительно видимой части канюли в пределах БДС выполняют два измерения:
1. Длину интрамурального отдела холедоха до операции (D1), как расстояние от первой поперечной складки до точки соприкосновения нижней полуокружности видимой части канюли с нижним краем сформированного холедоходуоденального соустья.
2. Длину сохраненного интрамурального отдела холедоха после операции (D2), как расстояние от первой поперечной складки до точки соприкосновения верхней полуокружности видимой части канюли с верхним краем сформированного холедоходуоденального соустья.
Для большей достоверности результатов исследование выполняют дважды, все выполненные действия фотодокументируются для удобства измерения с проведением разметки и замеров по указанным ориентирам.
Рассчитывают коэффициент сохранения интрамурального отдела холедоха α по формуле: α=D2/D1, который составил 80%.
При выполнении эндосонографии диаметр желчного протока по отделам составил 5 мм. Эхографических признаков аэробилии, в том числе при проведении теста с «водной нагрузкой» не выявлено. Толщина стенки желчного протока составила 0.8 мм.
В зависимости от взаимоотношений указанных параметров диагностировали компенсированную степень недостаточности СО после проведения ЭПСТ без признаков дуоденохоледохеального рефлюкса и холангита. В данном конкретном случае, операция по сохранению СО признана успешной. Показатель индекса недостаточности СО более единицы, но менее 1.3 характеризует снижение замыкательной функции СО, который нередко выявляется у пациентов после холецистэктомии. При отсутствии других признаков недостаточности СО он может свидетельствовать о первичной, функциональной, гипотонии СО без признаков его органического поражения во время оперативного вмешательства.
В нашей клинике, ГАУЗ МКДЦ г. Казани, с 2018 г по предложенному способу комплексной диагностики недостаточности СО после ЭПСТ обследованы 54 пациента. По разработанным критериям трех исследований сформированы группы пациентов после ЭПСТ с компенсированной, субкомпенсированной и декомпенсированной степени недостаточности СО.
Таким образом, предлагаемый способ диагностики высокоэффективен, малоинвазивен, безопасен, прогнозирует риск отдаленных осложнений и предоставляет возможность дифференцированного подхода в лечении данного заболевания.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ эндоскопического лечения холедохолитиаза и профилактики постманипуляционных осложнений | 2016 |
|
RU2644307C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОСФИНКТЕРОТОМИИ | 2011 |
|
RU2463975C1 |
| СПОСОБ ПАПИЛЛОСФИНКТЕРОТОМИИ | 2007 |
|
RU2334472C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ СФИНКТЕРОСОХРАНЯЮЩЕЙ НЕТИПИЧНОЙ ПАПИЛЛОТОМИИ ПРИ ХОЛЕДОХОЛИТИАЗЕ | 2021 |
|
RU2771260C1 |
| СПОСОБ ЛЕЧЕНИЯ ХОЛЕДОХОЛИТИАЗА И СТЕНОЗА БОЛЬШОГО ДУОДЕНАЛЬНОГО СОСОЧКА (БДС) | 2002 |
|
RU2221497C2 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ПАПИЛЛОСФИНКТЕРОТОМИИ С ЛАПАРОСКОПИЧЕСКИМ ПОСОБИЕМ | 2003 |
|
RU2272595C2 |
| СПОСОБ ДИАГНОСТИКИ НЕДОСТАТОЧНОСТИ СФИНКТЕРА ОДДИ | 2013 |
|
RU2525210C1 |
| СПОСОБ АТИПИЧНОЙ ЛАЗЕРНОЙ ПАПИЛЛОТОМИИ | 2018 |
|
RU2682489C1 |
| Способ лечения острого панкреатита | 2018 |
|
RU2688720C1 |
| Способ лечения перфораций задней стенки двенадцатиперстной кишки | 2018 |
|
RU2674942C1 |



Изобретение относится к медицине, а именно к гастроэнтерологии, и может быть применимо для диагностики недостаточности сфинктера Одди (СО). По результатам гепатобилиосцинтиграфии, эндосонографии, дуоденоскопии определяют основные критерии оценки состоятельности СО - индекс недостаточности СО; коэффициент сохранения интрамурального отдела холедоха α; полнота охвата мышечным сфинктером канюли, введенной в желчный проток, наличие или отсутствие аэробилии. Дополнительные критерии - толщина и эхогенность стенки желчного протока, транзит РФП по кишечнику. На основании полученных критериев формируют группы с нормальным состоянием СО и различной степенью его недостаточности. Способ позволяет расширить возможности достоверности и точности диагностики недостаточности СО после эндоскопической папиллосфинктеротомии (ЭПСТ) за счет разработанных критериев; высокоэффективен, малоинвазивен, безопасен, прогнозирует риск отдаленных осложнений и предоставляет возможность дифференцированного подхода в лечении данного заболевания. 6 ил., 2 пр.
Способ комплексной диагностики недостаточности сфинктера Одди (СО) после эндоскопической папиллосфинктеротомии, включающий внутривенное введение радиофармпрепарата (РФП) - Тс 99m Бромезида, регистрацию времени максимальной активности РПФ в зоне общего желчного протока, при этом на 45 минуте исследования вводят желчегонный завтрак и рассчитывают индекс недостаточности сфинктера Одди по формуле N=x/y; где N - индекс недостаточности сфинктера Одди; х - время приема желчегонного завтрака, в минутах; у - время максимальной активности радиофармпрепарата в зоне общего желчного протока, прошедшее от начала исследования, в минутах; определяют показатель транзита РФП по кишечнику и холедоху во время динамической гепатобилиосцинтиграфии (ГБСГ), отличающийся тем, что при индексе недостаточности СО более единицы выполняют дуоденоскопию, вводят канюлю через инструментальный канал эндоскопа в желчные протоки, рассчитывают коэффициент сохранения интрамурального отдела холедоха (α), который определяют по формуле α=D2/D1,
где D1 - длина интрамурального отдела холедоха до операции, определяемая как расстояние от первой поперечной складки до точки соприкосновения нижней полуокружности видимой части канюли с нижним краем сформированного холедоходуоденального соустья,
D2 - длина сохраненного интрамурального отдела холедоха после операции, определяемая как расстояние от первой поперечной складки до точки соприкосновения верхней полуокружности видимой части канюли с верхним краем сформированного холедоходуоденального соустья;
после чего оценивают наличие охвата сохраненным мышечным сфинктером канюли, введенной в просвет общего желчного протока, или его отсутствие по свободному ходу канюли в пределах холедоходуоденального соустья, выполняют эндосонографию (ЭУС), определяют толщину стенки, диаметр общего желчного протока, наличие или отсутствие аэробилии, выполняют тест с «водной нагрузкой» - вводят жидкую акустическую среду в просвет нисходящего отдела двенадцатиперстной кишки и подтверждают или исключают аэробилию и транзиторное расширение желчного протока, определяют основные и дополнительные критерии оценки состоятельности СО по результатам ГБСГ, ЭУС, дуоденоскопии:
основные критерии:
- индекс недостаточности СО - норма ≤1,0;
- коэффициент сохранения интрамурального отдела холедоха α;
- полнота охвата мышечным сфинктером канюли, введенной в желчный проток;
- наличие или отсутствие аэробилии;
дополнительные критерии:
- толщина и эхогенность стенки желчного протока норма до 1.0 мм, изоэхогенная;
- транзит РФП по кишечнику - Т 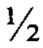 ДПК норма <20 мин;
ДПК норма <20 мин;
и формируют группы с нормальным состоянием СО и с различной степенью недостаточности СО в зависимости от взаимоотношений разработанных критериев;
1) нормальное состояние сфинктера Одди:
- индекс недостаточности СО≤1,0;
2) компенсированная степень недостаточности сфинктера Одди:
- 1.0 ≤ индексом недостаточности СО≤1,3;
- коэффициент сохранения интрамурального отдела холедоха 60%≤α≤80%;
- охватывание канюли, введенной в желчный проток сохраненной дистальной порции СО;
- отсутствие аэробилии, в том числе при «водной нагрузке»;
- диаметр, толщина, эхогенность стенки общего желчного протока в пределах нормы;
3) субкомпенсированная степень недостаточности сфинктера Одди:
- 1.3 ≤ индексом недостаточности СО≤1,6;
- коэффициент сохранения интрамурального отдела холедоха 30%≤α≤60%;
- свободный ход канюли в пределах вновь сформированного холедоходуоденального соустья;
- отсутствие аэробилии, но ее появление при «водной нагрузке»;
- диаметр общего желчного протока в пределах нормы, но появление транзиторного расширения желчного протока;
- транзит РПФ по ДПК >20 мин;
4) декомпенсированная степень недостаточности сфинктера Одди
- индекс недостаточности СО>1,6;
- коэффициент сохранения интрамурального отдела холедоха α≤30%;
- зияние устья холедоходуоденального соустья;
- аэробилия без «водной нагрузки»;
- толщина стенки общего желчного протока более 1 мм, слоистость;
- диаметр, либо, в пределах нижних показателей нормы с транзиторным его увеличением во время проведения теста «водной нагрузкой» при нормальной толщине стенки желчного протока, либо увеличение диаметра желчного протока при увеличении толщины и слоистости стенка.
| СПОСОБ ДИАГНОСТИКИ НЕДОСТАТОЧНОСТИ СФИНКТЕРА ОДДИ | 2013 |
|
RU2525210C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ДИСФУНКЦИИ СФИНКТЕРА ОДДИ | 2017 |
|
RU2688790C1 |
| Устройство для непрерывной вулканизации длинных плоских резиновых изделий | 1940 |
|
SU61637A1 |
| ГУРОВА М.М | |||
| и др | |||
| Дисфункции сфинктера Одди: от постановки диагноза к лечению, CONSILIUM MEDICUM | |||
| Токарный резец | 1924 |
|
SU2016A1 |
| BISTRITZ L et al | |||
| Sphincter of Oddi dysfunction: managing the patient with chronic biliary pain | |||
| World J Gastroenterol | |||
| Пломбировальные щипцы | 1923 |
|
SU2006A1 |
Авторы
Даты
2023-04-25—Публикация
2022-01-12—Подача