Область техники
Изобретение относится к оториноларингологии и реконструктивно-пластической хирургии и может быть использовано при хирургическом лечении детей с врожденными пороками развития носа.
Уровень техники
В настоящее время в детской оториноларингологии известны и широко применяются различные способы лечения пациентов с врожденной патологией развития носа и внутриносовых структур (дермоидная киста спинки носа, врожденная глиома и т.д.). Дермоидная киста спинки носа является редкой врожденной аномалией развития носа, которая чаще всего проявляется в детском возрасте. Данная патология по данным зарубежных авторов встречается у 1 из 20-40 тыс. новорожденных [Pratt L.W., 1965, Hughes G.B. et al., 1980], что составляет лишь 3,7-12,6% дермоидных кист головы и шеи [El-fattah A.M.A. et al., 2016]. Нарушение развития зачатков эпителия в эмбриональном периоде является причиной возникновения новообразования. Дермоидные кисты могут возникнуть в любом месте вдоль средней линии, начиная от корня носа до колумеллы, что и объясняется их этиологическим происхождением. В детском возрасте существует риск интракраниального распространения или инфицирования образования, в более старшем возрасте обсуждаемая аномалия может сопровождаться различными социальными и психологическими проблемами.
Лечение врожденных гетеротопий в области носа исключительно хирургическое. В известных источниках в основном описывают хирургическое лечение пациентов детского или юного возраста, так как дебют заболевания нехарактерен для взрослых пациентов.
Важным моментом в лечении врожденных гетеротопий в области носа является полное удаление образования с оболочкой различными доступами для достижения адекватной визуализации и приемлемого косметического результата (вертикальная срединная, поперечная, латеральная ринотомия, перевернутый U-образный разрез, открытый ринопластический или эндоскопический подходы) [Rahbar R. et al., 2003, Pollock R.A., 1983]. В случае частичного удаления образования, оставшийся эпителиальный фрагмент может привести снова к рецидиву с вероятностью по данным различных авторов от 30 до 100%. Вследствие чего, малоинвазивные вмешательства (частичное удаление кисты, дренаж, аспирация или выскабливание) неэффективны [Rahbar R. et al., 2003].
Все известные способы хирургического лечения имеют свои преимущества и недостатки. Недостатком практически всех хирургических доступов с целью удаления врожденных гетеротопий в области носа является наличие косметических дефектов лица после лечения.
Кисты наружного носа с возрастом увеличиваются, что может приводить к деформации костей носа и нижних латеральных хрящей, к растяжению и изменению кожи. В детском возрасте зарубежные коллеги для решения возникающей проблемы после хирургического лечения предлагают использование открытого ринопластического доступа и жирового трансплантата с целью достижения лучшего эстетического результата, что у детей младшей возрастной группы не оправдано [Pierce С.А., 2016].
Учитывая редкость гетеротопий в области носа, в литературе имеется лишь несколько крупных исследований по этой теме [В.Е. Hartley, et al., Nasal dermoids in children: a proposal for a new classification based on 103 cases at Great Ormond Street Hospital, Int. J. Pediatr. Otorhinolaryngol. 79 (1) (2015) 18-22; H. Herrington, et al., Update on current evaluation and management of pediatric nasal dermoid, Laryngoscope 126 (9) (2016) 2151-2160] и небольшое количество публикаций о восстановлении эстетической функции носа после резекции. В зарубежной литературе описан способ восстановления спинки носа, включающий использование трансплантата ушного хряща для поддержки деформированного костного и/или хрящевого каркаса носа. [R. Locke, Н. Kubba, The external rhinoplasty approach for congenital nasal lesions in children, Int. J. Pediatr. Otorhinolaryngol. 75 (3) (2011) 337-341]. В случаях, когда образование в области носа появляется уже в позднем подростковом или взрослом возрасте, для реконструкции может быть использован перегородочный хрящ [RJ. Rohrich, J.B. Lowe, M.R. Schwartz, The role of open rhinoplasty in the management of nasal dermoid cysts, Plast. Reconstr. Surg. 104 (7) (1999) 2163-2170, quiz 2171., D.K. Loke, T.J. Woolford, Open septorhinoplasty approach for the excision of a dermoid cyst and sinus with primary dorsal reconstruction, J. Laryngol. Otol. 115 (8) (2001) 657-659.]. Также известно применение реберного хряща, при этом отмечались хорошие результаты в ближайшем и отдаленном послеоперационном периоде [L.A. Mankarious, R.J. Smith, External rhinoplasty approach for extirpation and immediate reconstruction of congenital midline nasal dermoids, Ann. Otol. Rhinol. Laryngol. 107 (9 Pt 1) (1998) 786-789], однако при использовании данного способа на донорском участке остается дополнительный рубец, а также возникает риск осложнений в виде пневмоторакса, особенно у детей младшей возрастной группы. Возможно использование синтетических имплантатов, но этот способ имеет свои недостатки в виде послеоперационной инфекции, а также смещения имплантата и его экструзиии по мере роста ребенка.
Учитывая вышеуказанное в отношении описанных хирургических доступов и их недостатков, остается актуальным поиск новых способов реконструкции спинки носа после хирургического удаления врожденных гетеротопий в области носа.
Наиболее близким к предлагаемому нами способу является способ реконструкции спинки носа при врожденных пороках развития носа у детей, заключающийся в том, что хирургический доступ выполняется из вертикального срединного разреза [The presentation and management of nasal dermoid: a 30-year experience /Rahbar R. et al. // Arch Otolaryngol Head Neck Surg. 2003; 129(4):464-471], что является весьма удобным доступом для удаления назальных гетеротопий, так как они не расширяются внутрикостно и достаточно небольшой протяженности. Для назальных образований со свищевым отверстием, затрагивающим кожу, возможно использование вертикального срединного разреза с или без сопутствующей внешней ринопластики. В таких случаях вертикальный разрез по средней линии сразу иссекает свищевое отверстие.
Недостатками данного способа являются: неудовлетворительные эстетические результаты, расширение рубца при использовании такого подхода, а также большой дефект между костями носа на месте удаленной назальной гетеротопий.
Задачей, решаемой с помощью предлагаемого изобретения, является разработка способа реконструкции спинки носа при врожденных пороках развития носа у детей, при котором бы не наблюдалось развитие рецидивов и имел место хороший косметический результат.
Для решения этой задачи мы предлагаем разработанный нами способ реконструкции спинки носа при врожденных пороках развития носа у детей, заключающийся в том, что под интубационным наркозом и инфильтрационной анестезией в свищевой ход до патологического образования, расположенного в области спинки носа, вводят катетер, заполненный раствором бриллиантового зеленого, для визуализации свищевого хода, затем вокруг свищевого отверстия выполняют эллиптический разрез кожи и подкожно-жировой клетчатки, продолжают разрез кожи и подкожно-жировой клетчатки по ходу свищевого хода, визуализированного посредством введенного катетера, после чего проводят отсепаровку стенок свищевого хода и капсулы образования от окружающих тканей на всем протяжении, не повреждая целостность их стенок, затем в области колумеллы и дна полости носа слева делают разрез по переходной складке и распатором отсепаровывают мукоперихондрий и мукопериост перегородки носа на всем протяжении, обеспечивая эндоназальный доступ к образованию, через который также проводят отсепаровку капсулы образования от окружающих тканей, не повреждая ее, после полной отсепаровки свищевой ход и образование полностью иссекают, под контролем эндоскопической техники выполняют контрольный осмотр полости носа до задней стенки лобной пазухи с целью ревизии остатков патологического образования, после этого выполняют реконструкцию спинки носа путем мобилизации носовых костей, сведения их друг с другом и фиксацией с использованием шовного материала, после фиксации костей проводят послойное ушивание раны с наружной стороны с установкой дренажа с выводом на наружную поверхность носа в области иссеченного выводного отверстия свищевого хода и второго дренажа с выводом в полость носа через контрапертуру, сформированную путем рассечения мукоперихондрия на месте перехода хрящевого отдела перегородки носа в костный, затем сшивают слизистую оболочку в области преддверия носа, в полость носа укладывают латексные тампоны, смазанные антибактериальной мазью.
Технический результат заявленного изобретения состоит в следующем.
Радикальное иссечение патологического образования осуществляется с использованием комбинированного доступа, а именно с наружной стороны носа и эндоназально. Это обеспечивает хорошую визуализацию при контрольном осмотре полости носа с целью ревизии остатков патологического образования, благодаря чему можно исключить развитие рецидивов.
Введение в полость свища катетера, заполненного красящим веществом - бриллиантовым зеленым, обеспечивает его визуализацию проведение разреза точно по ходу свища, что снижает вероятность повреждения его стенок, облегчает дальнейшую отсепаровку и удаление, минимизирует травматизацию кожи в области спинки носа. Этот прием вместе с формированием спинки носа путем мобилизации и дальнейшего сведения носовых костей, ранее разведенных патологическим образованием, обеспечивает хороший косметический результат операции.
Краткое описание поясняющих материалов
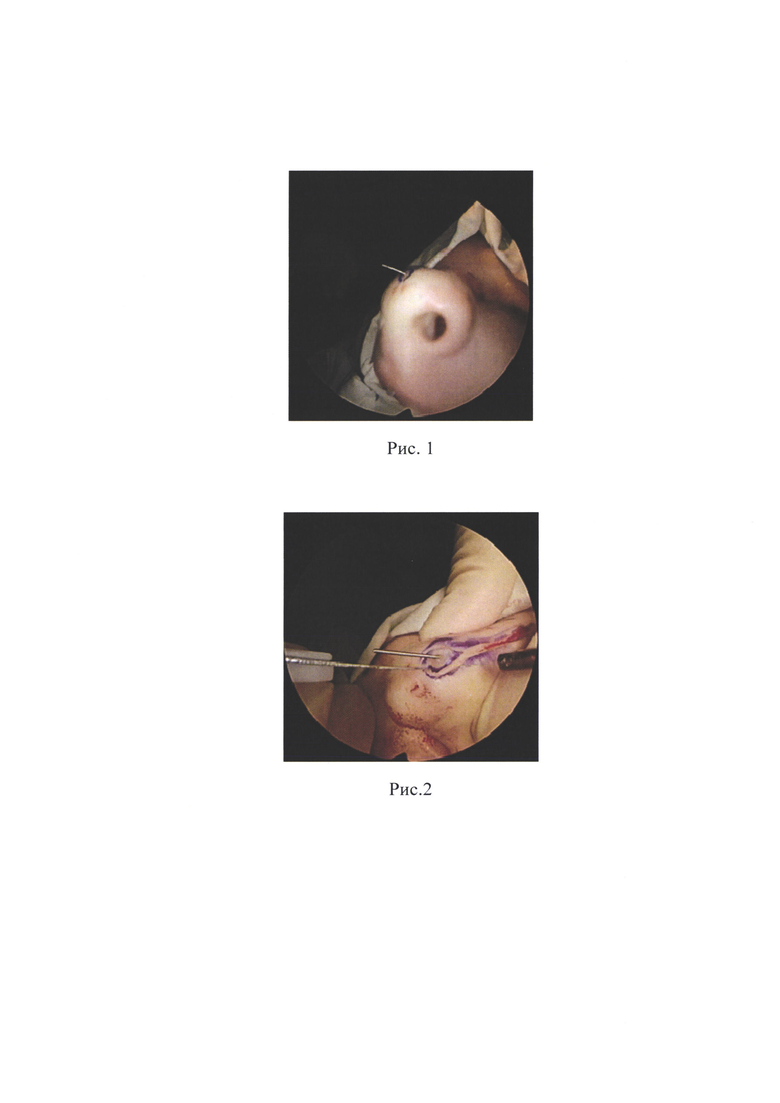
Рис. 1 - Введение катетера-проводника в свищевое отверстие.
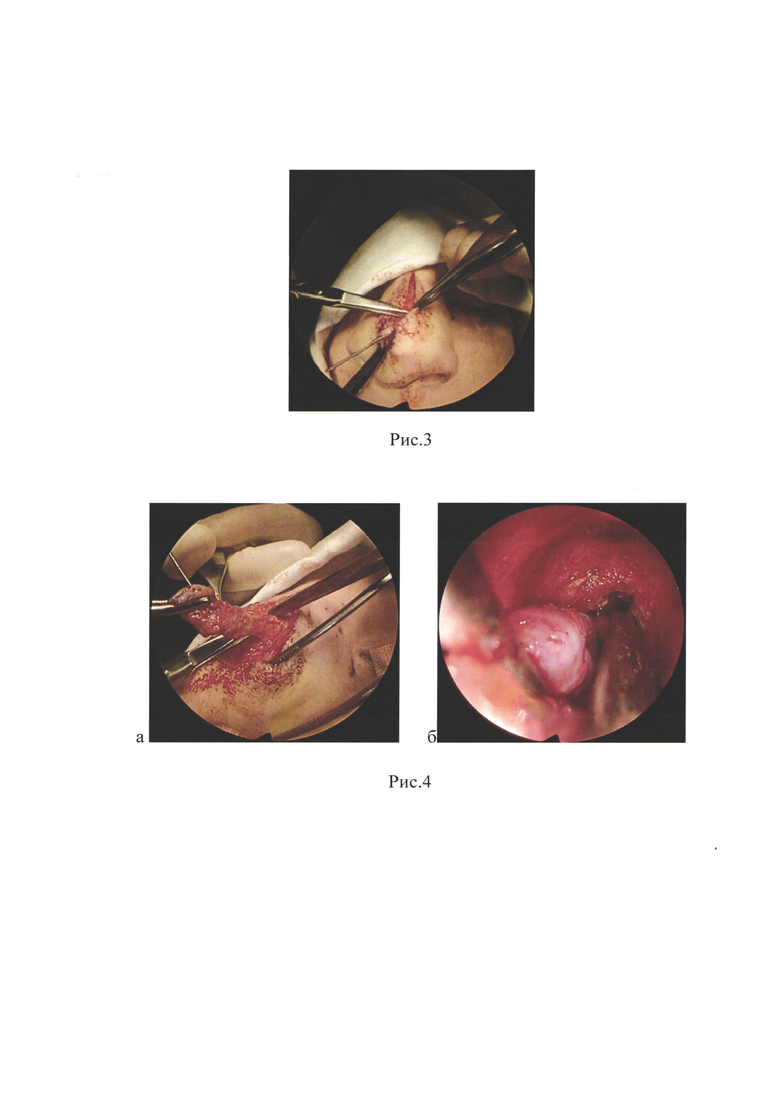
Рис. 2 - Эллиптический разрез кожи и подкожной клетчатки вдоль средней линии по ходу "проводника".
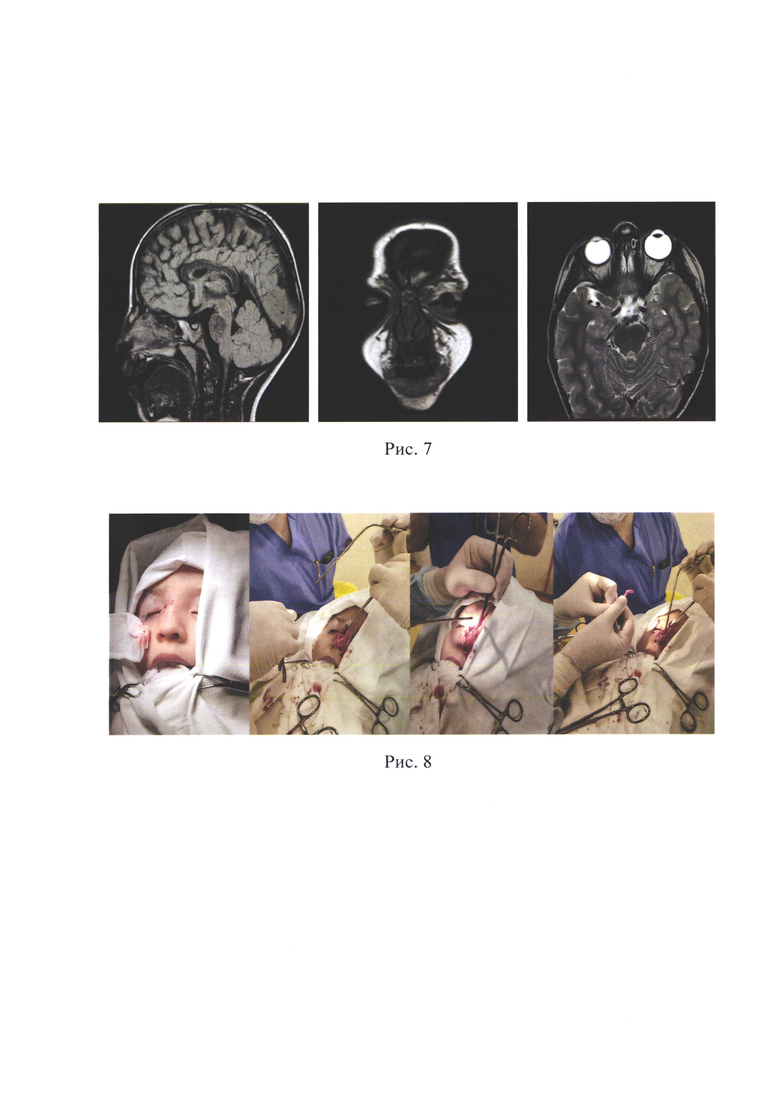
Рис. 3 - Отсепаровка свищевого хода на всем его протяжении.
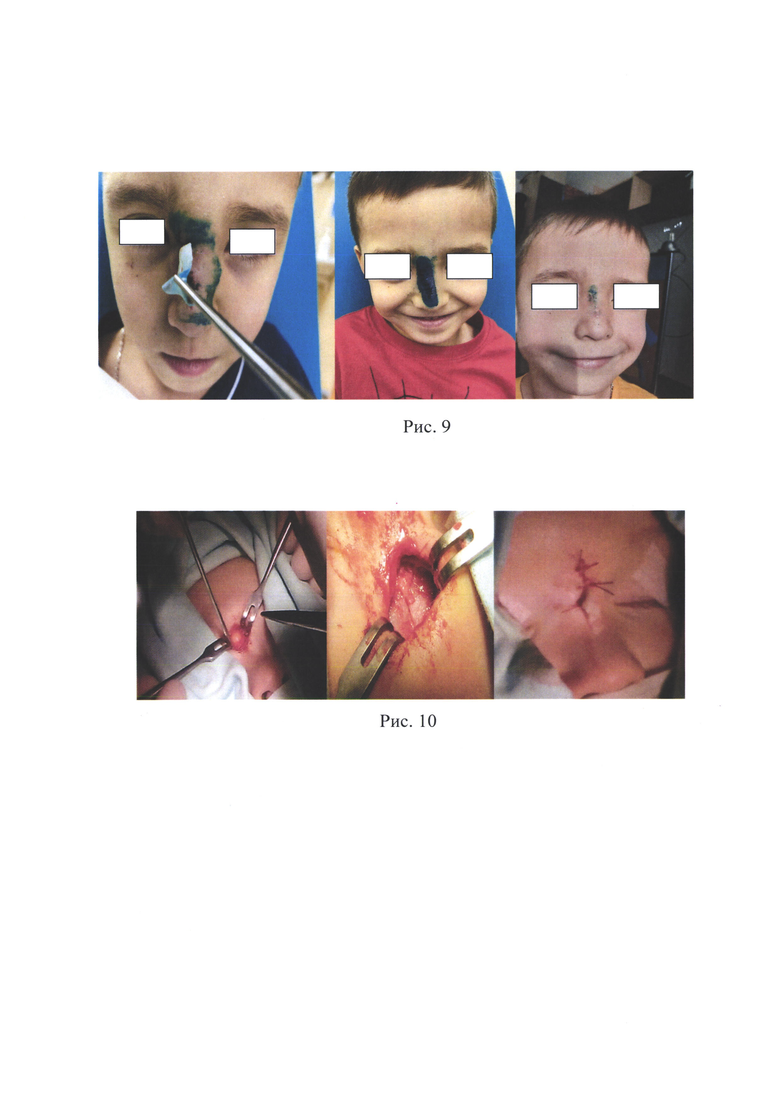
Рис. 4 - Этапы операции: а - иссечение свищевого хода; б - контрольный осмотр полости носа с помощью эндоскопической техники.
Рис. 5 - Вид пациента: а - по время обострения; б - перед операцией; в - перед выпиской.
Рис. 6 - к Примеру 1: Данные МРТ головного мозга перед оперативным вмешательством: а - в коронарной проекции; б - в сагиттальной проекции; в - в аксиальной проекции (образование указано стрелкой).
Рис. 7 - МРТ диагностика перед хирургическим лечением: а - сагиттальная проекция, б - коронарная проекция, в - аксиальная проекция.
Рис. 8 - Этапы хирургического лечения.
Рис. 9 - Вид ребенка: а - после операции (удаление дренажа), б - перед выпиской, в - через 1 месяц после операции.
Рис. 10 - к Примеру №3: Этапы операции: а - процесс выделения образования; б - вид образовавшейся полости после удаления новообразования; в - вид ребенка после ушивания раны и установки дренажа.
Осуществление изобретения
Всем пациентам до хирургического лечения была выполнена компьютерная томография носа и околоносовых пазух, а при подозрении на интракраниальное распространение - МРТ головного мозга.
Под интубационным наркозом и инфильтрационной анестезией с использованием Ультракаина в свищевое отверстие вводили катетер для подключичной артерии ("проводник") (например, фирмы Синтез ОАО, диаметром 1 мм), заполненный 1% раствором бриллиантовой зелени (Рис. 1). Затем вокруг свищевого отверстия выполнялся эллиптический разрез кожи и подкожно-жировой клетчатки, который продолжался по вдоль средней линии по ходу "проводника" (Рис. 2) до патологического образования. Благодаря введению такого катетера-"проводника" свищевой ход хорошо визуализируется при проведении операции, что позволяет не повредить стенку свищевого хода при отсепаровке кожи и подкожно-жировой клетчатки по ходу свищевого хода. После этого проводили отсепаровку свищевого хода на всем его протяжении до самого образования, стараясь не повредить его целостность (Рис. 3). На втором этапе в области колумеллы и дна полости носа области преддверия носа слева делали разрез по переходной складке, затем распатором отсепаровывали остатки мукоперихондрия и мукопериоста перегородки носа, тем самым обеспечивая лучшую визуализацию области нахождения назальной гетеротопий. После полного иссечения образования под контролем эндоскопической техники выполняли контрольный осмотр полости носа до задней стенки лобной пазухи с целью ревизии остатков дермоидной кисты или другого патологического образования для предупреждения возникновения рецидива (Рис. 4).
Третьим этапом выполняется реконструкция спинки носа путем мобилизации и сведения носовых костей друг с другом с использованием шовного материала, например, Vicryl 4.0. После фиксации костей проводится послойное сшивание раны с установкой дренажа в области удаленного образования возникшей полости и эндоназально через заранее подготовленную контрапертуру. Контрапертура создается после полного иссечения образования под контролем эндоскопической техники, обеспечивая таким образом, сообщение с полостью носа путем рассечения мукоперихондрия на месте перехода хрящевого отдела перегородки носа в костный с установкой в области удаленного образования одного дренажа с выводом на наружную поверхность носа в области иссеченного выводного отверстия свищевого хода и второго дренажа, выведенного эндоназально через подготовленную контрапертуру.
После сшивания слизистой оболочки в области преддверия носа для фиксации перегородки носа в полость носа укладываются латексные тампоны, смазанные антибактериальной мазью. Удаление тампонов проводится через сутки после операции. Латексные дренажи удаляются при отсутствии отделяемого также в первые сутки после операции, при его наличии - на 2-3 сутки после операции. На послеоперационную область накладывалась асептическая повязка в течение 5 дней. Швы снимали на 5-е -7е сутки после операции.
Изобретение иллюстрируется следующими примерами.
Клинический пример №1
Пациент И., 6 лет, находился на стационарном лечении в детском оториноларингологическом отделении с 10.03.2020 по 20.03.2020 г.
Клинический диагноз: Врожденный порок развития носа (врожденный свищ спинки носа и дермоидная киста спинки носа).
Жалобы при поступлении: на периодическое отделяемое слизисто-гнойного или творожистого характера из отверстия на спинке носа, частое абсцедирование в области спинки носа.
Анамнез: впервые обратили внимание на точечное образование на спинке носа с рождения, из которого периодически появлялось отделяемое слизисто-гнойного характера, абсцессов до 2019 г. не наблюдалось. После перенесенной травмы носа в детском саду в августе 2019 г. каждый месяц стали возникать абсцессы спинки носа с подъемом высокой температуры (рис. 5а). По месту жительства в августе выполнена репозиция костей носа и вскрытие абсцесса спинки носа. Периодически из свища спинки носа отмечается творожистое отделяемое. Консервативное лечение без эффекта. Выполнено КТ носа и ОНП и МРТ головного мозга. По данным КТ носа и ОНП от 08.11.2019 г. - органической патологии со стороны головного мозга не выявлено. Заключение МРТ головного мозга от 12.11.2019 г.: Дополнительное образование в области петушиного гребня. Очагового поражения вещества головного мозга (ГМ) не выявлено (рис. 6). Консультирован нейрохирургом в НИИ нейрохирургии им. Н.Н. Бурденко: По данным СКТ и МРТ - подозрение на деструкцию и кистозную полость в верхних отделах носовой полости. Очаговой патологии не выявлено. Консультирован в 2019 г. в поликлинике ФГБУ НКЦО ФМБА России, выставлен диагноз: Врожденный свищ спинки носа (рис. 5б). Рекомендовано хирургическое лечение.
Аллергологический анамнез: не отягощен.
Перенесенные заболевания: ОРВИ, ветряная оспа - 2017 г., отиты.
Травмы: травма носа в августе 2019 г.
Операции: 19.08.2019 г. - репозиция костей носа, 2020 г. - операция по поводу паховой грыжи.
Status praesens при поступлении: Состояние удовлетворительное. Кожа и видимые слизистые чистые, бледные. При пальпации периферические лимфатические узлы не увеличены. Дыхание в легких везикулярное, проводится в обоих легких, хрипов нет. ЧД 21 в минуту. Тоны сердца ясные, громкие, ритмичные. ЧСС 80 в минуту. Пульс удовлетворительных качеств. АД 110/65 мм рт.ст. Живот мягкий, доступный пальпации во всех отделах. Печень пальпируется у реберного края, не выступает. Локальной болезненности при пальпации не выявлено. Со стороны мочеполовой системы патологии не выявлено. Дизурических расстройств нет. Симптом поколачивания отрицательный. Мочеиспускание свободное, безболезненное. Со стороны нервной системы патологии не выявлено. Сознание ясное. Менингеальных симптомов нет. LOR-status:
Нос: форма наружного носа не изменена (на спинке носа определяется свищевое отверстие диаметром 1-1,5 мм и рубец на переносице). При риноскопии: слизистая носа бледно-розовая. Скудное слизистое отделяемое в носовых ходах. Нижние носовые раковины умеренно отечные, сокращаются. Слизистая их бледно-розовая. Перегородка без значимых деформаций. Область придаточных пазух носа (ППН) не изменена, перкуссия и пальпация проекции ППН безболезненная. Носовое дыхание умеренно затруднено.
Ротоглотка: слизистая ротовой полости не изменена. Язык чистый. Небно-язычные и небно-глоточные дужки изменены, обычной окраски, без инфильтраций. Зев симметричный. Миндалины I степени, слизистая их не изменена. В лакунах патологического отделяемого нет. Налетов нет. Задняя стенка глотки розовая, влажная.
Уши: AS -AD - ушная раковина не изменена. Область сосцевидного отростка не изменена. Перкуссия и пальпация его безболезненная. Слуховой проход при отоскопии широкий. В просвете прохода патологического отделяемого нет.
При отомикроскопии: Барабанная перепонка - полупрозрачная, не выбухает. Световой рефлекс укорочен. Опознавательные контуры укорочены.
Проведенное обследование:
1. Общий клинический анализ крови «9» марта 2020 г. - в пределах возрастной нормы.
2. Биохимический анализ крови «7» марта 2020 г. - в пределах возрастной нормы.
3. Общий клинический анализ мочи «7» марта 2020 г. - в пределах возрастной нормы.
4. Коагулограмма «7» марта 2020 г. - в пределах возрастной нормы.
Лечение: проведена операция 12.03.2020 г. - иссечение свища и дермоидной кисты спинки носа комбинированным доступом под контролем видеоэндоскопической техники.
Под интубационным наркозом и инфильтрационной анестезией Ультракаина в свищевое отверстие вводили катетер для подключичной артерии ("проводник"), окрашенный 1% раствором бриллиантовой зелени с целью определения хода свища. Затем вокруг свищевого отверстия выполнялся эллиптический разрез, который продолжался по вертикали вдоль средней линии по ходу "проводника". Следующим этапом проводили отсепаровку свищевого хода на всем его протяжении до самого образования. Вторым этапом в области колумеллы и дна полости носа области преддверия слева делали разрез по переходной складке, затем распатором отсепаровывали остатки мукоперихондрия и мукопериоста, тем самым обеспечивая лучшую визуализацию области нахождения назальной гетеротопий. После полного иссечения образования под контролем эндоскопической техники 0° и 30° выполняем контрольный осмотр с целью выявления остатков оболочек кисты для предупреждения возникновения рецидива.
Третьим этапом выполняется реконструкция носовых костей путем их сведения друг к другу с использованием шовного материала Vicryl 4.0. После фиксации швов проводится послойное сшивание раны с установкой дренажа в области удаленного образования возникшей полости и эндоназально через заранее подготовленную контрапертуру.
После сшивания слизистой оболочки в области преддверия носа для фиксации перегородки носа в полость носа устанавливались латексные тампоны, смазанные мазью "Левомеколь".
В последующие сутки после операции ежедневно проводился туалет полости носа, эндоскопический мониторинг, пациент получал антибактериальную терапию. Швы снимали поэтапно на 5-е - 7 е сутки после операции.
Послеоперационный период протекал спокойно, без осложнений. Ежедневно проводился туалет полости носа.
В результате проведенного лечения ребенок выписывается с выздоровлением (рис. 5в).
При выписке: состояние удовлетворительное. Жалоб нет. Температура тела 36,5°С. Сознание ясное. Менингеальных симптомов нет. По внутренним органам без отрицательной динамики. Периферические лимфоузлы не увеличены.
Нос: Носовое дыхание свободное. Признаков воспаления послеоперационной раны на спинке носа нет, диастаза краев раны нет. При риноскопии: слизистая оболочка пастозная, розовая, в носовых ходах патологического отделяемого нет.
По остальным ЛОР-органам без отрицательной динамики.
Исход заболевания с выздоровлением. При последующем катамнестическом наблюдении в течение 3 лет было отмечено, что спинка носа с возрастом не деформировалась и соответствует возрастным анатомическим параметрам носа ребенка, рецидивов патологических образований не наблюдалось.
Клинический пример №2
Пациент П., 4 лет, находился на стационарном лечении в научно-клиническом отделе детской оториноларингологии с 08.02.2021 по 18.02.2021 г.
Клинический диагноз: Врожденный порок развития носа (врожденный свищ спинки носа и дермоидная киста спинки носа).
Жалобы при поступлении: на периодическое отделяемое слизисто-гнойного или творожистого характера из отверстия на спинке носа, частое абсцедирование в области спинки носа.
Анамнез: на образование в области спинки носа обратили внимание в сентябре 2020 г. Находился в ГБУЗ "Областная детская больница" по месту жительства с 01.02.2021 по 05.02.2021 г., где поставлен диагноз: Абсцесс спинки носа. Выполнение вскрытие абсцесса спинки носа. После хирургического лечения отмечалось периодическое гнойное отделяемое из послеоперационной раны. Затем проводилось консервативное лечение амбулаторно, без выраженного положительного эффекта. Выполнено КТ носа и ОНП и МРТ 29.12.2020 г., на которой выявлен дефект костей спинки носа, не исключено развитие остеомиелита (рис. 7). Выписка направлена для заочной консультации в ФГБУ НМИЦО ФМБА России. Ребенку рекомендована госпитализация в ФГБУ НМИЦО для дальнейшего хирургического лечения (удаление образования спинки носа).
Status praesens при поступлении: Состояние удовлетворительное. Кожа и видимые слизистые чистые, обычной окраски. При пальпации периферические лимфатические узлы не увеличены. Дыхание в легких везикулярное, проводится в обоих легких, хрипов нет. ЧД 23 в минуту. Тоны сердца ясные, громкие, ритмичные. ЧСС 95 в минуту. Пульс удовлетворительных качеств. АД 100 / 60 мм рт.ст. Живот мягкий, доступный пальпации во всех отделах. Печень пальпируется у реберного края, не выступает. Локальной болезненности при пальпации не выявлено. Стул в норме, регулярный. Со стороны мочеполовой системы патологии не выявлено. Дизурических расстройств нет. Симптом поколачивания отрицательный. Мочеиспускание свободное, безболезненное. Со стороны нервной системы патологии не выявлено. Сознание ясное. Менингеальных симптомов нет.
LOR-status:
Нос: форма наружного носа изменена за счет образования в области спинки носа справа размерами 0,5 × 0,3 см, из свищевого отверстия отделяемого нет на момент осмотра. Слизистая оболочка полости носа бледно-розовая. Носовое дыхание затруднено. Патологического отделяемого в носовых ходах нет. Нижние и средние носовые увеличены, при анемизации плохо сокращаются. Слизистая цианотичная. Перегородка носа смещена вправо за счет гребня и вывиха четырехугольного хряща. Область придаточных пазух носа не изменена, перкуссия и пальпация проекции ППН безболезненная.
Ротоглотка: слизистая полости рта розовая, чистая, влажная. Небные миндалины I-II степени. Передние и задние небные дужки розовые, чистые. Налетов нет. Слизистая оболочка задней стенки глотки чистая, розовая, влажная.
Уши: AS -AD - ушная раковина не изменена. Область сосцевидного отростка не изменена. Перкуссия и пальпация его безболезненная. Слуховой проход при отоскопии широкий. В просвете прохода патологического отделяемого нет.
При отомикроскопии: Mt AD-бледно-серого цвета, втянута. Опознавательные знаки контурируются.
Mt AS - бледно-серого цвета, втянута. Опознавательные знаки контурируются.
Лечение: проведена операция 10.02.2021 г. - иссечение свища и дермоидной кисты спинки носа комбинированным доступом под контролем видеоэндоскопической техники (рис. 8).
При выписке: состояние удовлетворительное. Жалоб нет. Температура тела 36,6°С. Сознание ясное. Менингеальных симптомов нет. По внутренним органам без отрицательной динамики. Периферические лимфоузлы не увеличены.
Нос: Носовое дыхание свободное. Признаков воспаления послеоперационной раны на спинке носа нет, диастаза краев раны нет (рис. 9). При риноскопии: слизистая оболочка пастозная, розовая, в носовых ходах патологического отделяемого нет.
По остальным ЛОР - органам без отрицательной динамики.
Исход заболевания с выздоровлением. При последующем катамнестическом наблюдении в течение 1 года было отмечено, что спинка носа с возрастом не деформировалась и соответствует возрастным анатомическим параметрам носа ребенка, рецидивов патологических образований не наблюдалось.
Клинический пример №3
Пациентка С., 10 месяцев, находилась на стационарном лечении в детском оториноларингологическом отделении с 24.01.2017 по 03.02.2017 г.
Клинический диагноз: Доброкачественное новообразование спинки носа и полости носа (глиома).
Жалобы при поступлении: на деформацию наружного носа. Анамнез: со слов родителей, у ребенка деформация наружного носа отмечалась с рождения, в роддоме был поставлен диагноз: Закрытый перелом костей носа со смещением. 12.04.2016 г. выполнена репозиция костей носа. Форма носа и наружный дефект не изменились. Выполнено КТ и МРТ - выявлено новообразование носа в области спинки носа. КТ околоносовых пазух от 16.11.2016 г: КТ объемное образование хрящевой плотности спинки носа с расщеплением носовых костей выходящее из хрящевой части перегородки носа с заполнение решеток слева. Консультирован в ФГБУ НКЦО, рекомендована госпитализация для обследования и хирургического лечения (удаление новообразования спинки носа).
Состояние при поступлении удовлетворительное. Температура тела 36,7°С. Форма наружного носа изменена за счет округлого умеренно подвижного выбухания в области спинки носа, кожа над образованием не изменена. Дыхание через нос не затруднено. Носовые ходы широкие свободные. Ротоглотка: В ротоглотке выбухание твердого неба в области проекции правой верхнечелюстной пазухи, слизистая оболочка преддверия и полости рта розовая, чистая. Небные миндалины I степени, без наложений и патологического содержимого в лакунах. Зев симметричен, небная занавеска подвижна. Задняя стенка глотки розовая, чистая. Уши: AD et AS заушные и преаурикулярные области не изменены, безболезненны. Наружные слуховые проходы широкие, свободные. При отомикроскопии: AD и AS Mt серая.
Лечение: проведена операция 25.01.2017 г. - удаление новообразования спинки носа комбинированным доступом под контролем видеоэндоскопической техники (Рис. 10).
При выписке: состояние удовлетворительное. Жалоб нет. Температура тела 36,6°С. Сознание ясное. Менингеальных симптомов нет. По внутренним органам без отрицательной динамики. Периферические лимфоузлы не увеличены.
Нос: Носовое дыхание свободное. Признаков воспаления послеоперационной раны на спинке носа нет, диастаза краев раны нет. При риноскопии: слизистая оболочка пастозная, розовая, в носовых ходах патологического отделяемого нет.
По остальным ЛОР-органам без отрицательной динамики.
Исход заболевания с выздоровлением.
При последующем катамнестическом наблюдении в течение 2х лет было отмечено, что спинка носа с возрастом не деформирована, соответствует возрастным анатомическим параметрам носа ребенка, рецидива новообразования не выявлено.
За 5-летний период (2016-2021 гг.) были обследованы и прооперированы 12 детей в возрасте от 10 мес до 13 лет (6 мальчиков и 6 девочек) с врожденной назальной гетеротопией, а именно: дермоидная киста, глиома, энцефалоцеле, менингоэнцефалоцеле. При последующем катамнестическом наблюдении 1 года до 3 лет было отмечено, что спинка носа с возрастом не деформируется и соответствует возрастным анатомическим параметрам носа ребенка, рецидивов патологических образований не наблюдалось.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ пластики деформированной перегородки носа | 2023 |
|
RU2820488C1 |
| Способ реконструкции колумеллы носа при врожденных или приобретенных пороках наружного носа у детей | 2023 |
|
RU2817635C1 |
| Способ лечения детей с пороками развития челюстно-лицевой области после хейлоуранопластики | 2017 |
|
RU2704915C2 |
| Способ фиксации лоскутов слизистой оболочки в хоане у пациентов после хоанопластики и применение синус катетера ЯМИК в качестве средства прижатия лоскутных тканей при хоанопластике | 2018 |
|
RU2674876C1 |
| Способ пластического закрытия перфораций перегородки у детей свободным аутотрансплантатом | 2016 |
|
RU2632786C1 |
| СПОСОБ ДИФФЕРЕНЦИРОВАННОГО ОПРЕДЕЛЕНИЯ ПОКАЗАНИЙ К ЛЕЧЕНИЮ ДЕТЕЙ С ПАТОЛОГИЕЙ СЛЕЗООТВЕДЕНИЯ | 2015 |
|
RU2583145C1 |
| СПОСОБ ФОРМИРОВАНИЯ НАРУЖНОГО НОСОВОГО КЛАПАНА У ДЕТЕЙ ПОСЛЕ ХЕЙЛОУРАНОПЛАСТИКИ | 2016 |
|
RU2632783C1 |
| Способ пластики мукоперихондрия, направленный на профилактику вторичной девиации у больных с посттравматической деформацией перегородки носа | 2020 |
|
RU2735062C1 |
| Способ эндоскопического ушивания интраоперационных разрывов мукоперихондрия перегородки носа, направленный на профилактику образования перфорации перегородки носа при выполнении септопластики | 2023 |
|
RU2806052C1 |
| СПОСОБ ПРОФИЛАКТИКИ СТЕНОЗА ЛОБНО-НОСОВОГО СОУСТЬЯ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ ХРОНИЧЕСКОГО ФРОНТИТА | 2009 |
|
RU2421165C1 |

Изобретение относится к области медицины, а именно к оториноларингологии и реконструктивно-пластической хирургии. Под интубационным наркозом и инфильтрационной анестезией в свищевой ход до патологического образования, расположенного в области спинки носа, вводят катетер, заполненный раствором бриллиантового зеленого. Затем вокруг свищевого отверстия выполняют эллиптический разрез кожи и подкожно-жировой клетчатки. Продолжают разрез кожи и подкожно-жировой клетчатки по ходу свищевого хода, визуализированного посредством введенного катетера. После этого проводят отсепаровку стенок свищевого хода и капсулы образования от окружающих тканей на всем протяжении, не повреждая целостность их стенок. Затем в области колумеллы и дна полости носа слева делают разрез по переходной складке и распатором отсепаровывают мукоперихондрий и мукопериост перегородки носа на всем протяжении, обеспечивая эндоназальный доступ к образованию. Через разрез также проводят отсепаровку капсулы образования от окружающих тканей, не повреждая ее. После полной отсепаровки свищевой ход образование полностью иссекают. Под контролем эндоскопической техники выполняют контрольный осмотр полости носа до задней стенки лобной пазухи с целью ревизии остатков патологического образования. После этого выполняют реконструкцию спинки носа путем мобилизации носовых костей, сведения их друг с другом и фиксацией с использованием шовного материала. Проводят послойное ушивание раны с наружной стороны с установкой дренажа с выводом на наружную поверхность носа в области иссеченного выводного отверстия свищевого хода и второго дренажа с выводом в полость носа через контрапертуру, сформированную путем рассечения мукоперихондрия на месте перехода хрящевого отдела перегородки носа в костный. Затем сшивают слизистую оболочку в области преддверия носа. В полость носа укладывают латексные тампоны, смазанные антибактериальной мазью. Способ позволяет радикально иссечь патологическое образование, исключить развитие рецидивов. 10 ил., 3 пр.
Способ реконструкции спинки носа при врожденных пороках развития носа у детей, заключающийся в том, что под интубационным наркозом и инфильтрационной анестезией в свищевой ход до патологического образования, расположенного в области спинки носа, вводят катетер, заполненный раствором бриллиантового зеленого, для визуализации свищевого хода, затем вокруг свищевого отверстия выполняют эллиптический разрез кожи и подкожно-жировой клетчатки, продолжают разрез кожи и подкожно-жировой клетчатки по ходу свищевого хода, визуализированного посредством введенного катетера, после чего проводят отсепаровку стенок свищевого хода и капсулы образования от окружающих тканей на всем протяжении, не повреждая целостность их стенок, затем в области колумеллы и дна полости носа слева делают разрез по переходной складке и распатором отсепаровывают мукоперихондрий и мукопериост перегородки носа на всем протяжении, обеспечивая эндоназальный доступ к образованию, через который также проводят отсепаровку капсулы образования от окружающих тканей, не повреждая ее, после полной отсепаровки свищевой ход и образование полностью иссекают, под контролем эндоскопической техники выполняют контрольный осмотр полости носа до задней стенки лобной пазухи с целью ревизии остатков патологического образования, после этого выполняют реконструкцию спинки носа путем мобилизации носовых костей, сведения их друг с другом и фиксацией с использованием шовного материала, после фиксации костей проводят послойное ушивание раны с наружной стороны с установкой дренажа с выводом на наружную поверхность носа в области иссеченного выводного отверстия свищевого хода и второго дренажа с выводом в носовую полость через контрапертуру, сформированную путем рассечения мукоперихондрия на месте перехода хрящевого отдела перегородки носа в костный, затем сшивают слизистую оболочку в области преддверия носа, в полость носа укладывают латексные тампоны, смазанные антибактериальной мазью.
| Rahbar R | |||
| et al | |||
| Способ обработки медных солей нафтеновых кислот | 1923 |
|
SU30A1 |
| Arch Otolaryngol Head Neck Surg | |||
| Способ и приспособление для нагревания хлебопекарных камер | 1923 |
|
SU2003A1 |
| Способ лечения детей с пороками развития челюстно-лицевой области после хейлоуранопластики | 2017 |
|
RU2704915C2 |
| US 20190142578 A1 16.05.2019 | |||
| Крюков А.И | |||
| и др | |||
| Доброкачественные опухоли и опухолеподобные заболевания синоназальной области у детей | |||
| Российская ринология | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
Авторы
Даты
2023-07-03—Публикация
2022-04-29—Подача