Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано для классификации патологических изменений в тазобедренном суставе при аваскулярном некрозе головки бедренной кости.
Аваскулярный некроз головки бедренной кости (АНГБК) - тяжелое распространенное заболевание у детей и взрослых (Ахтямов И.Ф. и др., 2007, Башкова И.Б. и др., 2016, Загородний Н.В. и др., 2021, Пронских А.А. и др., 2017, Тепленький М.П. и др., 2012), по данным различных авторов составляет 1,2 - 12% от всех дегенеративных заболеваний опорно-двигательного аппарата. Множественные проблемы ранней диагностики, отсутствие объективной симптоматики в период начала заболевания, схожесть клинических признаков с другими патологическими состояниями и стремительное в большинстве случаев развитие болезни приводят к характерным деструктивным процессам. Ограниченные возможности адекватной медицинской помощи в связи с малой эффективностью применяемых методов лечения приводят к стойкому нарушению трудоспособности пациента и его инвалидизации (Тихилов P.M. и др., 2016).
Природа изменений, наступающих в головке бедра, до конца не изучена, выделяют нетравматические или аваскулярные теории происхождения, связанные с недостаточностью кровоснабжения (Расулов P.M., 2004), увеличением внутрикостного давления, токсическим действием лекарственных средств (Имамова Г.М. и др., 2008, Мустафин Р.Н. и др., 2017, Arbab D., 2016, O'Neill F., 2012).
Показания к комплексному консервативному лечению зависят, прежде всего, от стадии заболевания, локализации и тяжести процесса, а также от возраста и общего состояния здоровья пациента. Существующие хирургические методы применяются с разной частотой, при этом ни один из них нельзя считать оптимальным. Отсутствие единого подхода к лечению аваскулярного некроза приводит к применению специалистами различных оперативных вмешательств (Жумабеков С.Б. и др., 2021), при этом классические варианты декомпрессии, не позволяют получить желаемого клинического эффекта на длительный срок, а другие хирургические технологии более травматичны, требуют длительной реабилитации и сопряжены с рисками развития нарушения биомеханики тазобедренного сустава.
Лечение пациентов с АНГБК - актуальная медицинская, социально значимая проблема, а исходом несвоевременного и неадекватного лечения может стать тяжелая инвалидность пациента. Понимание причин, знание особенностей течения заболевания, своевременное применение современных методов диагностики и лечения направлено на достижение стойкой ремиссии в развитии дегенеративных процессов в головке бедра, что, безусловно, повлияет на исход заболевания на ранних его стадиях (Ахтямов И.Ф. и др., 2011).
В ходе исследования были проанализированы 262 литературных источника. В последнее время в зарубежной литературе периодически встречаются публикации о применении артроскопических способов лечения в сочетании с другими хирургическими технологиями при АНГБК (Beck D.M., 2013). Несмотря на развитие дегенеративного процесса как в головке бедренной кости, так и в полости сустава, применение эндоскопических технологий не осложняет течение заболевания (Rupp R.K., 2016), а наоборот, костная пластика, выполняемая под артроскопическим контролем, считается наиболее эффективной (Guo H.S., 2018).
Корригирующие остеотомии с эндовидео-сопровождением, целью которого является контроль положения головки бедренной кости, после проведения коррекции оказались эффективнее, чем закрытым способом под рентген контролем в связи с более точной ориентацией резецируемого фрагмента (Delniotis I., Leidinger В., 2019).
Анализ результатов лечения трех групп пациентов, где отдельно выполнялась артроскопия тазобедренного сустава с ревизией полости сустава и туннелизацией, показал, что применение множественной туннелизации в сочетании с артроскопической ревизией полости сустава оказалось так же эффективней одноканальной туннелизации (Li J., 2017).
Изучение 5-летней выживаемости тазобедренного сустава у больных с АНГБК на разных стадиях развития патологического процесса после хирургического лечения с применением множественной туннелизации и артроскопической ревизии позволило выявить замедление развития патологического процесса в 86% случаев, где при 2-й стадии заболевания эндопротезирование было выполнено у 10% больных; у 25% при 3-й стадии (Ellenrieder М., 2013).
Несмотря на активное применение в мировой практике артроскопии тазобедренного сустава при данной патологии, в том числе и на территории Российской Федерации, отсутствует какое - либо описание и классификация патологической картины внутрисуставных изменений, что позволило бы изменять тактику хирургического лечения, реабилитации, а также рассматривать новые варианты малоинвазивной хирургии тазобедренного сустава. Эффективность применения артроскопии в сочетании с другими хирургическими технологиями и клинико-диагностическая эффективность применяемых методов подтверждают актуальность разработки и внедрения системного подхода в диагностику и малоинвазивную хирургию при АНГБК.
Расширение возможностей лучевой диагностики в последние годы позволило значительно продвинуться в обследовании пациентов на ранних стадиях развития АНГБК, в том числе, при подозрении на дебют данного заболевания. Чувствительность и специфичность магнитно-резонансной томографии (МРТ) (Башкова И.Б., 2016, Хазов П.Д. и др., 2001, Bohndorf K. et al., 2015) в дифференциальной диагностике данного заболевания составляет 98%, что позволяет выявить патологический процесс на начальном этапе (I ст.), компьютерная томография - на II ст., рентгенографические методы - чаще на III-IV ст.Известны несколько вариантов классификаций: Steinberg, Ficat и Arlet, ARCO. Наиболее известна распространенная международная классификация Association Research Circulation Osseous. Прототипом предлагаемого изобретения выбрана международная классификация Association Research Circulation Osseous (ARCO), представленная в таблице 1.
Классификации Steinberg, Ficat и Arlet, Association Research Circulation Osseous (ARCO) имеют существенные недостатки, а именно: они не квалифицируют артроскопические изменения аваскулярного некроза головки бедренной кости.
Применение данной классификации аваскулярного некроза головки бедренной кости подтверждается следующими публикациями:
1. Коваленко А.Н. Этиология и патогенез асептического некроза головки бедренной кости / А.Н. Коваленко, И.Ф. Ахтямов // Гений ортопедии. - 2010. - №2. С. 138-144.
2. Мустафин Р.Н. Асептический некроз головки бедренной кости: лекц. / Р.Н. Мустафин // Лечеб. дело. - 2015. - №4. - С. 7-20.
3. Расулов Р.М. Асептический некроз головки бедренной кости: обзор лит./ Р.М. Расулов // Травматология и ортопедия России. - 2003. - №1. - С. 66-76.
4. Ремпель Д.П. Возможность методов лучевой диагностики поражения симметричного сустава при диагностированном асептическом некрозе бедренной кости / Д.П. Ремпель, А.В. Брюханов, Ю.М. Батрак // Радиология - практика. - 2013. - №6. - С. 24-32.
5. Хазов П.Д. Магнитно-резонансная томография в диагностике асептического некроза головок бедренных костей / П.Д. Хазов, С.С.Казакова // Радиологи - практика. - 2001. - №4. - С. 106-107.
6. Effectiveness comparison between impacting bone graft and rotational osteotomy via surgical hip dislocation approach for avascular necrosis of femoral head at ARCO stage 3 / T. Xia, W. Wei, J. Liu et al. // Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi. - 2019. - №33 (4). - P. 445-450.
7. Sun, H. Impacting bone graft via surgical hip dislocation approach versus core decompression and bone graft for avascular necrosis of femoral head at ARCO stage 3 / H. Sun, B. Wei // Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi. -2019. -№33 (5). - P. 531-536.
8. Jeremy T. Hines Osteonecrosis of the Femoral Head: an Updated Review of ARCO on Pathogenesis, Staging and Treatment // J Korean Med Sci. 2021. - №21; 36(24):e177.
9. Magnetic resonance imaging of avascular necrosis of the femoral head: predictive findings of total hip arthroplasty / M. Vaananen, O. Tervonen, M. T. Nevalainen // Acta Radiologica Open. 2021. - №10(4). - 1-7.
Задачей настоящего изобретения является разработка артроскопической классификации патологических изменений в тазобедренном суставе при аваскулярном некрозе головки бедренной кости, что обеспечит возможность дифференцированного подхода, выбор оптимальной врачебной тактики лечения, составление плана ведения больных и прогнозирование сроков выживаемости сустава (до проведения артропластики).
Указанная задача решается тем, что впервые проведен анализ артроскопической картины изменений, наступающих в тазобедренном суставе при аваскулярном некрозе головки бедренной кости на разных стадиях патологического процесса. Нами выделены 4 стадии внутрисуставных изменений, что в целом увеличивает возможности рационального планирования хирургической тактики лечения.
Техническим результатом осуществления поставленной задачи является разработка критериев классификации дегенеративных изменений тазобедренного сустава при асептическом некрозе головки бедренной кости, на основании артроскопии сустава, что обеспечит возможность прогнозирования сроков выживаемости тазобедренного сустава при данной патологии.
Лечебно-диагностическая артроскопия тазобедренного сустава, как современное направление малоинвазивной хирургии применяется все чаще с целью диагностики феморо-ацетабулярного болевого синдрома.
Начальным этапом для выполнения лечебно-диагностической артроскопии тазобедренного сустава является проведение дистракции оперируемой конечности с адекватной интраартикулярной навигацией посредством электронно-оптического преобразователя.
Ревизия полости сустава осуществляется подручными специализированными инструментами, используемыми во всех стационарах травматологического профиля, а именно шейвером и вапром. Для проведения оперативного лечения в нашей клинике используется самое современное оборудование для видеоконтроля и диагностики (артроскопическая стойка Smith&Nephew, с 30° оптикой, обеспечивающей оптимальное изображение с увеличением в 8 раз). Оперативное вмешательство осуществляется под внутривенной анестезией, а срок реабилитации зависит от выявленного объема изменений и проводимых манипуляций, составляя не более 4 недель. Отличительная особенность применения артроскопии тазобедренного сустава при аваскулярном некрозе заключается в том, что получаемая картина внутрисуставных изменений позволяет видеть и фиксировать особенности патологического процесса, менять тактику оперативного лечения и прогнозировать исход заболевания.
Артроскопическая диагностика патологического процесса в тазобедренном суставе осуществлялась в процессе проведения малоинвазивной двухэтапной декомпрессии с костной аллопластикой при асептическом некрозе головки бедренной кости (Патент №2691543 от 14.06.2019). Данный способ лечения основан на комплексном хирургическом подходе и включает в себя два малоинвазивных этапа: 1 - Артроскопическая декомпресиия и ревизия полости тазобедренного сустава в результате чего уменьшается напряжение суставной капсулы, удаляются поврежденные элементы, препятствующие нормальной функции сустава, 2 - закрытая трехканальная туннелизация шейки бедренной кости способствующая уменьшению внутрикостного давления в головке бедра и дренированию очага некроза, с костной аллопластикой биокомпозитным материалом, позволяющим значительно уменьшить объем оперативного вмешательства за счет отсутствия необходимости дополнительного забора аутотрансплантата.
Классификация разработана на базе кафедры травматологии и ортопедии ФГБОУ ВО «Дальневосточный государственный медицинский университет» Минздрава России, г. Хабаровск. Оперативное лечение выполнено у 30 пациентов на разных стадиях АНГБК, получена подробная артроскопическая картина патологических изменений, каждый случай документирован и подтвержден фотографиями. Всем пациентам проводился клинический осмотр и обследование до оперативного лечения, через 6 и 12 месяцев.
Клиническая эффективность применяемого метода лечения статистически доказана, что подтверждает необходимость классифицировать внутрисуставные изменения в тазобедренном суставе при асептическом некрозе головки бедра путем артроскопии для дальнейшего применения в клинической практике, диагностики, лечения и прогнозирования выживаемости тазобедренного сустава.
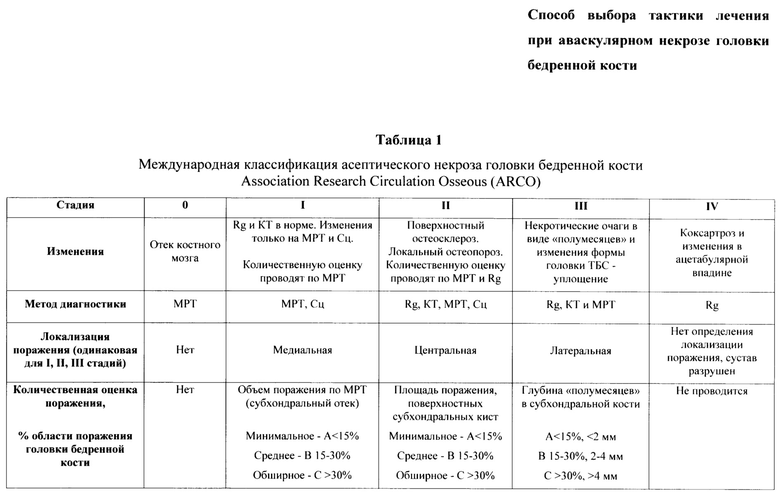
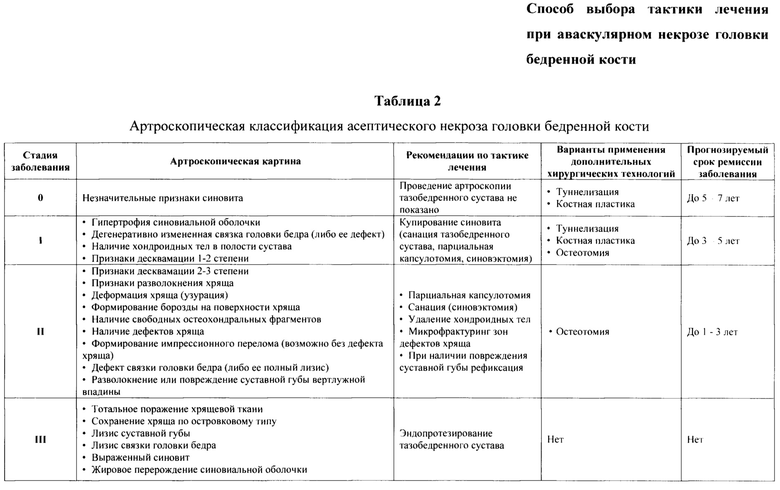
Достоверно известно, что начальные стадии процесса не имеют специфической рентгенологической картины, проявляясь: на МРТ - отеком костного мозга, а клинически лишь незначительным болевым синдром, связанным с нагрузкой. Артроскопическая диагностика заболевания при АНГБК I (по ARCO) стадии не дает каких-либо специфических признаков патологического процесса кроме наличия дефектов и вариантов травматического повреждения связки головки бедренной кости. При исследовании сустава визуализируются: ровные гладкие суставные поверхности, анатомически правильная суставная губа вертлужной впадины, сохранившая целостность и эластичность, слабо выраженные признаки синовита (Фиг. 1 и 2).
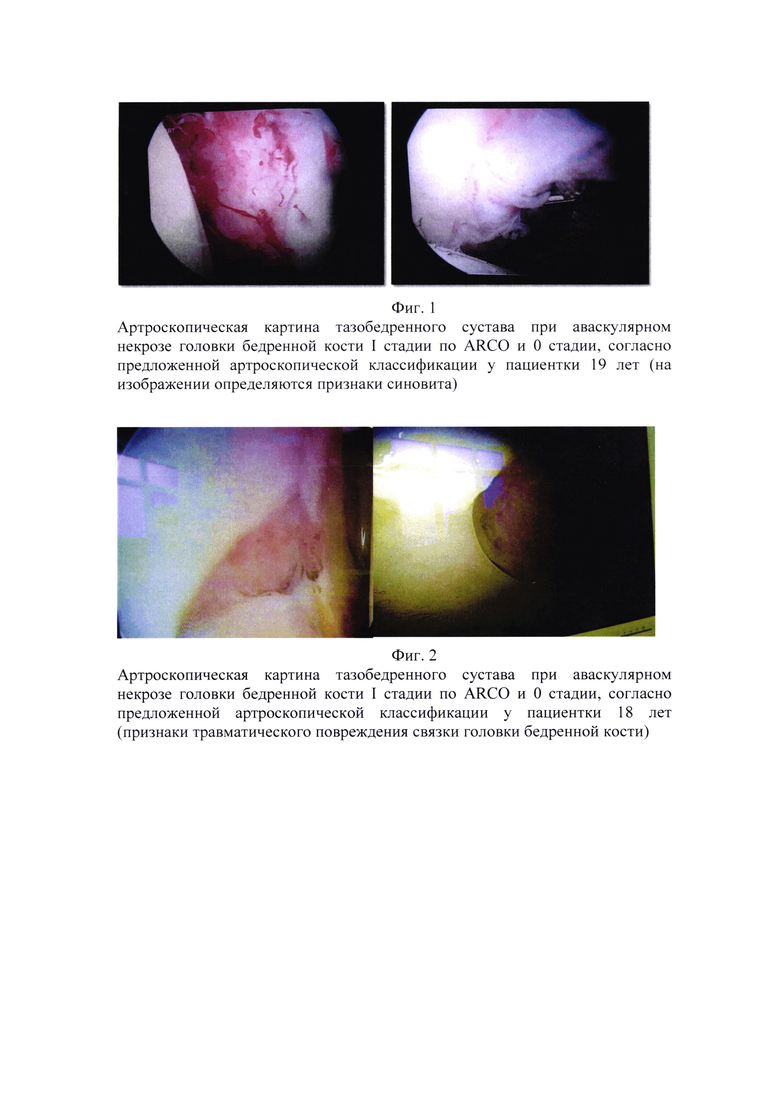
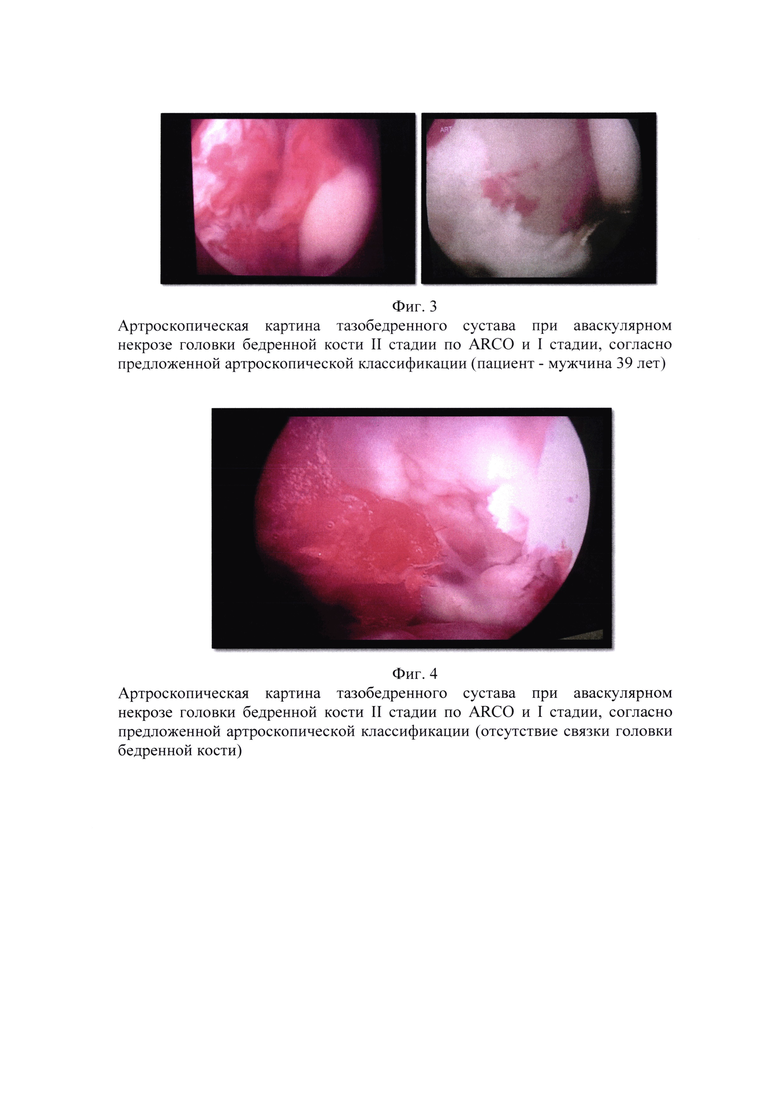
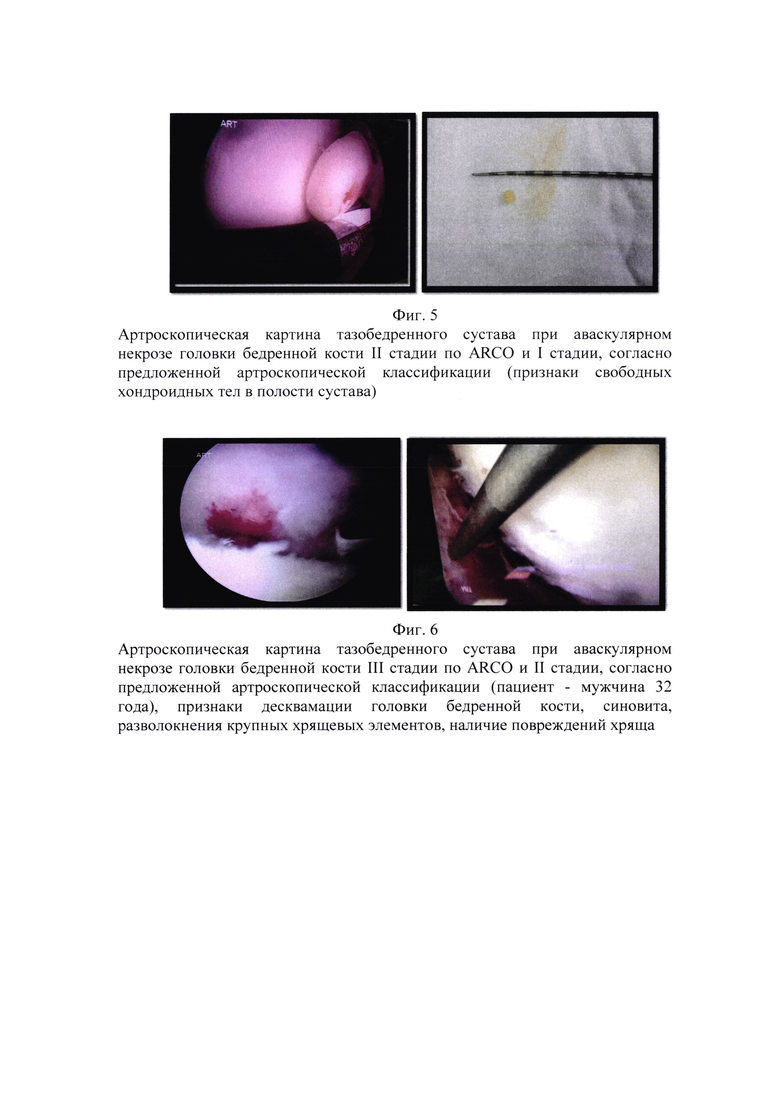
Внутрисуставные изменения, наступающие на II стадии патологического процесса (по ARCO): частичное разволокнение крупных хрящевых элементов (суставной губы), частичное повреждение или полный лизис круглой связки головки бедренной кости, свободные остеохондральные фрагменты, умеренно выраженные признаки синовита (Фиг. 3, 4 и 5).
Дегенеративные изменения при III стадии заболевания (по ARCO) становятся более выраженными, присутствуют признаки десквамации хрящевого компонента суставных поверхностей, полное разволокнение (разрушение) суставной губы, выраженный синовит (характерные для вторичного артроза (Фиг. 6).
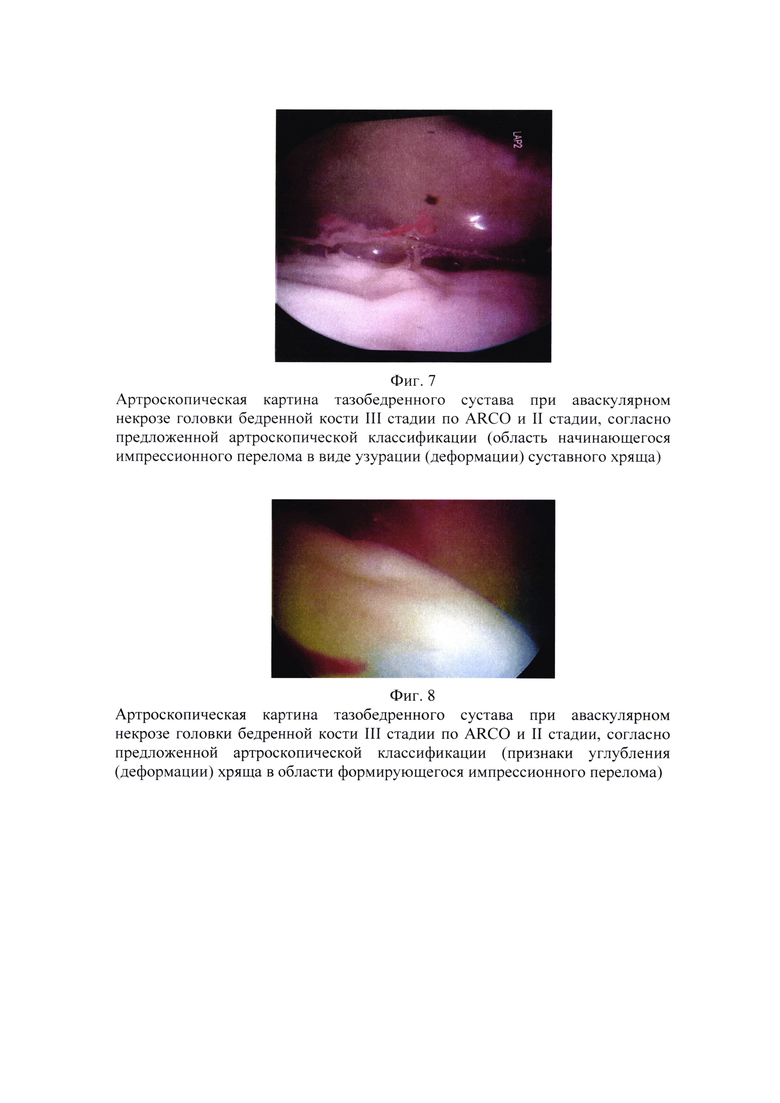
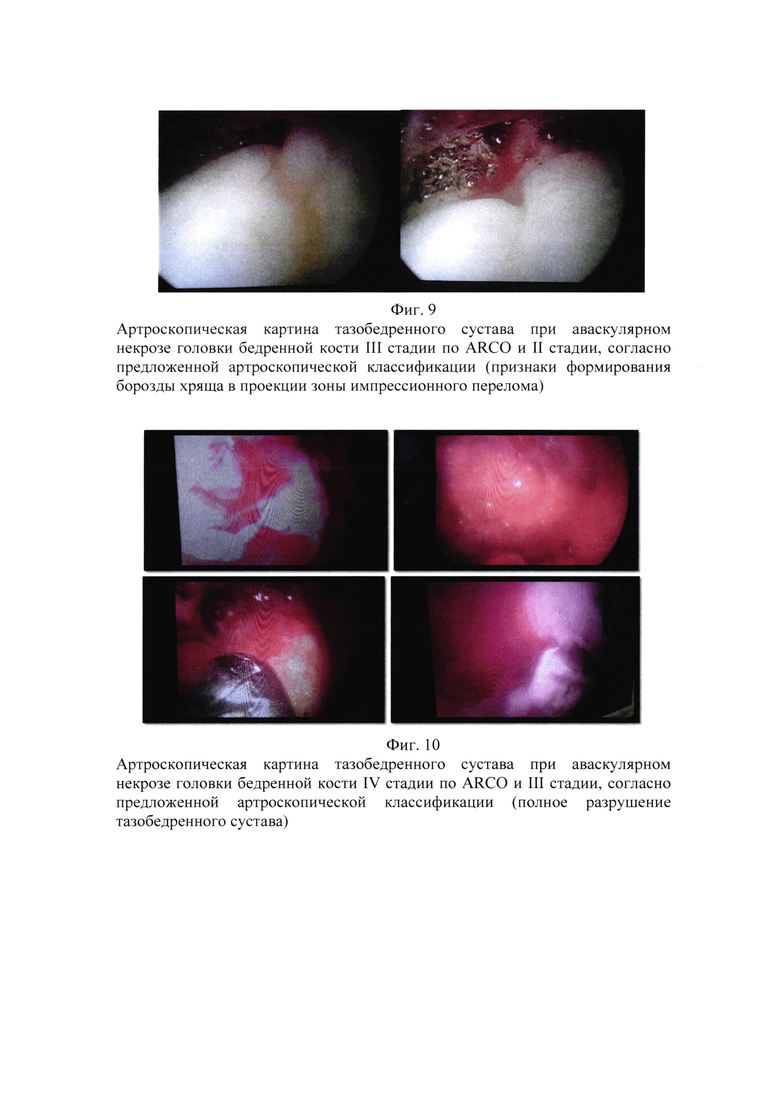
Для III стадии заболевания (по ARCO) характерно формирование зоны импресионного перелома с последующим коллапсом головки бедренной кости, что при МРТ - обследовании характеризуется симптомом двойной линии. Артроскопически определяется, что формирование зоны импресионного перелома происходит одним из двух путей 1 - имеет вид узурации (деформации) хрящевой ткани (Фиг. 7), 2 - имеет вид формирующихся углублений в хряще головки (Фиг. 8, 9).
Явные изменения, которые прослеживаются на поздних стадиях заболевания, имеют специфическую как МРТ, так и рентгенологическую картину, выраженный болевой синдром, нарушение функции конечности, заболевание прогрессирует, приводя к тотальному поражению хрящевой ткани с сохранением ее по островковому типу, лизису суставной губы, круглой связки головки бедра, выраженному синовиту, жировому перерождению синовиальной оболочки (Фиг. 10), а в дальнейшем и полному разрушению головки бедренной кости.
Учитывая проведенный клинико-диагностический анализ артроскопии тазобедренного сустава, нами выделены 4 стадии внутрисуставных изменений, согласно артроскопической картине. Отсутствие каких - либо изменений (0 артроскопическая стадия или I стадия по ARCO), начальные дегенеративные изменения характеризуемые частичным разволокнением анатомически значимых элементов сустава, которые соответственно можно охарактеризовать как I стадия соответствует II ст., классификации ARCO, и по результатам лучевой (МРТ) диагностики имеют признаки поверхностного остеосклероза и локального остеопороза, а эндоскопически - выраженного или умеренно выраженного синовита, патологических изменений связки головки бедра и периодически встречающиеся (25%) хондроидные тела до 5-10 мм.
Дальнейшие патологические изменения (III ст., ARCO) в процессе которых формируется зона некроза, появляется патогномоничный МРТ признак «симптом полумесяца» можно соотнести с промежуточной или II ст., по результатам артроскопии, где происходит деформация хряща в проекции зоны локализации кисты головки бедренной кости, с дефектами, свободными остеохондральными фрагментами и формированием последующего импресионного перелома.
Заключительная стадия заболевания (IV ст., ARCO), когда в процессе коллапса головки бедренной кости, вследствие нарушения ее анатомической формы развивается вторичный коксартроз, можно соотнести с финальной III ст., с характерными признаками синовита, рубцового и жирового перерождения синовиальной оболочки, грубого нарушения взаимоотношений суставных поверхностей и полного разрушения крупных хрящевых элементов, что подробно представлено в таблице 2.
Представленная классификация позволяет сформировать представление о стадийности патологического процесса с вовлечением структурных элементов сустава: отсутствием патологических признаков при 0 стадии, на I стадии начальными дегенеративными изменениями анатомически значимых элементов, формированием хондроидных тел и признаками синовита; II стадии - деформацией хряща в проекции зоны локализации кисты головки бедренной кости (что соответствует симптому полумесяца по МРТ), с дефектами, остеохондральными фрагментами, признаками импресионного перелома; III стадии - деформацией головки бедренной кости с развитием вторичного коксартроза, и соотносится с 1, 2, 3, 4 стадиями аваскулярного некроза по ARCO.
Выбор тактики лечения соответствует стадийности патологического процесса в тазобедренном суставе. При выявлении 0 стадии - проводят консервативное лечение, направленное на проведение декомпрессии головки бедренной кости; при выявлении I стадии - проводят ревизию и санацию тазобедренного сустава, парциальную капсулотомию в сочетании с туннелизацией, костной пластикой или остеотомией; при выявлении II стадии - проводят ревизию полости сустава, санацию тазобедренного сустава, парциальную капсулотомию, синовэктомию в сочетании с остеотомией; при выявлении III стадии - проводят эндопротезирование тазобедренного сустава. Понимание процесса внутрисуставных изменений позволяет менять тактику хирургического лечения в ходе оперативного вмешательства, планировать объем и длительность выполняемой операции, а также комбинировать с другими хирургическими технологиями.
Данный вопрос был освещен в следующих публикациях:
1. Антонов А.В. Роль и место артроскопии тазобедренного сустава в лечении асептического некроза головки бедренной кости / А.В. Антонов, В.Е. Воловик, Г.А. Палыпин // «Якутский Медицинский Журнал». - 2018. - №4 (64). - С. 42-44.
2. Антонов А.В. Клинико-морфологическая характеристика и артроскопическая диагностика асептического некроза головки бедренной кости. / А.В. Антонов, В.Е. Воловик // журнал "Современная Медицина", Травматология/ ортопедия. Хирургия. - Казань, 2018. - №2 (10). - С. 25-28.
3. Антонов А.В. Возможности артроскопии тазобедренного сустава при асептическом некрозе головки бедренной кости / А.В. Антонов, В.Е. Воловик, Е.В. Квитченко // «Здравоохранение Дальнего Востока», научно-практический журнал. - Хабаровск, 2018. - №3 (77). - С. 41-45.
4. Антонов А.В. Артроскопическая диагностика дегенеративных изменений головки бедренной кости и вертлужной впадины у пациентов с АНГБК на всех стадиях патологического процесса / А.В. Антонов, В.Е Воловик, Е.В. Гулевский, М.П. Галынин // «Тенденции развития науки и образования»: Научно - практический рецензируемый журнал. - Самара, 2020.-№62(1).-С. 44-50.
5. Антонов А.В. Оценка эффективности артроскопии тазобедренного сустава в оперативном лечении АНГБК у взрослых А.В. Антонов, В.Е. Воловик, А.Г. Рыков, С.Н. Березуцкий. «ЗДРАВООХРАНЕНИЕ ДАЛЬНЕГО ВОСТОКА», №4 (90) - 2021. - С. 20-24.
6. Antonov A.V. Aseptic necrosis of the femoral head (arthroscopy, clinical and morphology) / A.V. Antonov, V.E. Volovik, E.V. Kvitchenko // Problems of scientific thought. - Ukraine, Dnieper, 2020. - №6 (7). - P. 22 - 29.
Предлагаемая артросокопическая классификация асептического некроза головки бедренной кости обладает рядом преимуществ:
- позволяет сформировать представление о стадийности патологического процесса с вовлечением структурных элементов сустава;
- дает возможность оценить степень дегенеративных изменений крупных хрящевых элементов (головки бедренной кости, вертлужной впадины, передне-верхней суставной губы, связки головки бедренной кости, наличие хондроидных тел);
- помогает определить показания для проведения дополнительных хирургических манипуляций (туннелизации с целью декомпрессии, остеотомии с целью изменения точки максимальной нагрузки на головку бедренной кости);
- обеспечивает возможность дифференцированно вмешиваться малоинвазивным хирургическим способом на отдельные структурные элементы сустава (проводить ревизию полости сустава, удаление хондроидных тел и остеохондральных фрагментов, рефиксацию или иссечение суставной губы, микрофрактурирование зон дефектов хряща);
- позволяет осуществлять выбор оптимальной врачебной тактики и составление плана дальнейшего ведения больных;
- дает возможность осуществлять прогнозирование сроков выживаемости сустава (до проведения тотального эндопротезирования).
Заявляемая артросокопическая классификация асептического некроза головки бедренной кости отражена в клинических примерах.
Пример 1. Пациентка 19 лет. Жалобы на боли в области тазобедренного сустава при нагрузке. По результатам МРТ диагностики признаки отека костного мозга головки и шейки бедренной кости, синовит тазобедренного сустава, установлен диагноз: асептический некроз головки бедренной кости I стадии по ARCO и 0 стадии согласно предложенной артроскопической классификации. Артроскопически диагностированы признаки синовита. На данной стадии заболевания проведение артроскопии тазобедренного сустава не показано, лечение должно быть направлено на проведение декомпрессии головки бедренной кости, консервативное лечение и реабилитацию. Прогноз: возможно достичь ремиссии заболевания сроком до 7 лет (Фиг. 1).
Пример 2. Пациентка 18 лет. Жалобы на боли в области тазобедренного сустава после занятий гимнастикой. По результатам МРТ диагностики признаки отека костного мозга головки бедренной кости, установлен диагноз: асептический некроз головки бедренной кости I стадии по ARCO и 0 стадии согласно предложенной артроскопической классификации. Артроскопически диагностированы признаки синовита, травматическое повреждение связки головки бедренной кости. На данной стадии заболевания проведение артроскопии тазобедренного сустава не показано, лечение должно быть направлено на проведение декомпрессии головки бедренной кости, консервативное лечение и реабилитацию. Прогноз: возможно достичь ремиссии заболевания сроком до 7 лет (Фиг. 2).
Пример 3. Пациент 39 лет. Жалобы на периодические боли в тазобедренном суставе. По результатам МРТ диагностики установлен диагноз: асептический некроз головки бедренной кости II стадии по ARCO и I стадии согласно предложенной артроскопической классификации. Артроскопически диагностированы признаки выраженного синовита, разволокнения крупных хрящевых элементов (суставной губы вертлужной впадины). Выполнено: ревизия полости сустава, санация тазобедренного сустава, парциальная капсулотомия, синовэктомия (в сочетании с другими хирургическими технологиями: туннелизацией, костной пластикой или остеотомией), в данной ситуации выполнялась туннелизация с костной пластикой. Спустя 12 месяцев по результатам обследования прогрессирования заболевания не выявлено, болевой синдром купирован. Прогноз: возможно достичь ремиссии заболевания сроком до 5 лет (Фиг. 3).
Пример 4. Пациент 29 лет. Жалобы на постоянные боли в тазобедренном суставе. По результатам МРТ обследования признаки асептического некроза головки бедренной кости II стадии по ARCO и I стадии согласно предложенной артроскопической классификации. Артроскопически диагностировано по мимо признаков синовита, разволокнения суставной губы вертлужной впадины, признаки лизиса связки головки бедренной кости и наличие хондроидных тел. Выполнено: ревизия полости сустава, санация тазобедренного сустава, парциальная капсулотомия, синовэктомия, удаление хондроидных тел (в сочетании с другими хирургическими технологиями: туннелизацией, костной пластикой или остеотомией), в данной ситуации применялась туннелизация с костной пластикой. Через 12 месяцев по результатам обследования прогрессирования заболевания не выявлено, болевой синдром купирован. Прогноз: возможно достичь ремиссии заболевания сроком до 5 лет (Фиг. 4, 5).
Пример 5. Пациент 32 года. Жалобы на постоянные боли в тазобедренном суставе. По результатам МРТ обследования признаки асептического некроза головки бедренной кости III стадии по ARCO и II стадии согласно предложенной артроскопической классификации. Артроскопически диагностированы признаки синовита, лизиса связки головки бедренной кости, признаки десквамации, наличие остеохондральных фрагментов и дефектов хряща. Выполнено: ревизия полости сустава, санация тазобедренного сустава, парциальная капсулотомия, синовэктомия, удаление остеохондральных фрагментов, микрофрактуринг (в сочетании с другими хирургическими технологиями: остеотомией). Спустя 12 месяцев по результатам обследования прогрессирования заболевания не выявлено, отмечается незначительный болевой синдром при выраженных нагрузках. Прогноз: возможно достичь ремиссии заболевания сроком до 3 лет (Фиг. 6).
Пример 6. Пациент 30 лет. Жалобы на периодические боли в тазобедренном суставе. По результатам МРТ обследования признаки асептического некроза головки бедренной кости III стадии по ARCO и II стадии согласно предложенной артроскопической классификации. Артроскопически диагностированы признаки синовита, лизиса связки головки бедренной кости, признаки деформации (узурации) хряща в проекции кисты головки бедренной кости. Выполнено: ревизия полости сустава, санация тазобедренного сустава, парциальная капсулотомия, синовэктомия (в сочетании с другими хирургическими технологиями: остеотомией). Спустя 12 месяцев функция полная, болевой синдром купирован. Прогноз: возможно достичь ремиссии заболевания сроком до 3 лет (Фиг. 7, 8).
Пример 7. Пациентка 26 лет. Жалобы на постоянные боли в тазобедренном суставе. По результатам МРТ обследования признаки асептического некроза головки бедренной кости III стадии по ARCO и II стадии согласно предложенной артроскопической классификации. Артроскопически диагностированы признаки синовита, признаки формирования борозды на поверхности хряща повторяющей импресионный перелом. Выполнено: ревизия полости сустава, санация тазобедренного сустава, парциальная капсулотомия, синовэктомия (в сочетании с другими хирургическими технологиями: остеотомией). Спустя 12 месяцев сохраняются незначительные ограничения функции, болевой синдром купирован. Прогноз: возможно достичь ремиссии заболевания сроком до 3 лет (Фиг. 9).
Пример 8. Пациентка 40 лет. Жалобы на постоянные боли в тазобедренном суставе. Передвигается при помощи дополнительных средств опоры. По результатам МРТ обследования признаки асептического некроза головки бедренной кости IV стадии по ARCO и III стадии согласно предложенной артроскопической классификации. Артроскопически диагностировано: тотальное поражение хрящевой ткани, сохранение хряща по островковому типу, лизис суставной губы, лизис связки головки бедра, выраженный синовит, жировое перерождение синовиальной оболочки. Пациентке показано проведение эндопротезирование тазобедренного сустава. Прогноз неблагоприятный. (Фиг. 10).
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ малоинвазивной двухэтапной декомпрессии с костной аллопластикой при асептическом некрозе головки бедренной кости | 2018 |
|
RU2691543C1 |
| Способ лечения аваскулярного некроза головки бедренной кости при 2 стадии аваскулярного некроза по ARCO | 2022 |
|
RU2815166C1 |
| СПОСОБ ЛЕЧЕНИЯ АСЕПТИЧЕСКОГО НЕКРОЗА ГОЛОВКИ БЕДРЕННОЙ КОСТИ ПРИ 0-1 СТАДИИ АСЕПТИЧЕСКОГО НЕКРОЗА ПО ARCO | 2020 |
|
RU2754512C1 |
| Способ лечения асептического некроза головки бедренной кости 1-2 стадии по ARCO | 2023 |
|
RU2816180C1 |
| Способ лечения остеонекроза | 2023 |
|
RU2810418C1 |
| СПОСОБ ЛЕЧЕНИЯ ГОНАРТРОЗА, ОСЛОЖНЕННОГО АСЕПТИЧЕСКИМ НЕКРОЗОМ МЫЩЕЛКА БЕДРЕННОЙ КОСТИ | 2007 |
|
RU2353314C2 |
| Способ лечения рассекающего остеохондрита коленного сустава | 2018 |
|
RU2675204C1 |
| СПОСОБ МОДЕЛИРОВАНИЯ АСЕПТИЧЕСКОГО НЕКРОЗА ГОЛОВКИ БЕДРЕННОЙ КОСТИ | 2016 |
|
RU2626567C1 |
| СПОСОБ ЛЕЧЕНИЯ АСЕПТИЧЕСКОГО НЕКРОЗА ГОЛОВКИ БЕДРЕННОЙ КОСТИ | 2010 |
|
RU2426564C1 |
| СПОСОБ ХИРУРГИЧЕСКОЙ РЕКОНСТРУКЦИИ ТАЗОБЕДРЕННОГО СУСТАВА ПРИ ЛЕЧЕНИИ ВРОЖДЕННОГО ВЫВИХА БЕДРА У ДЕТЕЙ | 2000 |
|
RU2171644C1 |
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть использовано для лечения при аваскулярном некрозе головки бедренной кости. Проводят артроскопическую диагностику патологического процесса со стороны полости сустава с получением изображения. Определяют стадийность по внутрисуставным изменениям при аваскулярном некрозе головки бедренной кости, как: 0 стадия - без выраженных изменений; I стадия - начальные дегенеративные изменения анатомически значимых элементов, формирование хондроидных тел и признаки синовита; II стадия - деформация хряща в проекции зоны локализации кисты головки бедренной кости, с дефектами, остеохондральными фрагментами, признаками импрессионного перелома; III стадия - деформация головки бедренной кости и развитие вторичного коксартроза. При выявлении 0 стадии - проводят консервативное лечение, направленное на проведение декомпрессии головки бедренной кости; при выявлении I стадии - проводят ревизию и санацию тазобедренного сустава, парциальную капсулотомию в сочетании с туннелизацией, костной пластикой или остеотомией; при выявлении II стадии - проводят ревизию полости сустава, санацию тазобедренного сустава, парциальную капсулотомию, синовэктомию в сочетании с остеотомией; при выявлении III стадии - проводят эндопротезирование тазобедренного сустава. Способ обеспечивает возможность менять тактику хирургического лечения в ходе оперативного вмешательства, планировать объем и длительность выполняемой операции, а также комбинировать с другими хирургическими технологиями за счет определения стадийности внутрисуставных изменений. 10 ил., 2 табл., 8 пр.
Способ выбора тактики лечения при аваскулярном некрозе головки бедренной кости, характеризующийся тем, что проводят артроскопическую диагностику патологического процесса со стороны полости сустава с получением изображения, определяют стадийность по внутрисуставным изменениям при аваскулярном некрозе головки бедренной кости, как: 0 стадия - без выраженных изменений; I стадия - начальные дегенеративные изменения анатомически значимых элементов, формирование хондроидных тел и признаки синовита; II стадия - деформация хряща в проекции зоны локализации кисты головки бедренной кости, с дефектами, остеохондральными фрагментами, признаками импрессионного перелома; III стадия - деформация головки бедренной кости и развитие вторичного коксартроза; при выявлении 0 стадии - проводят консервативное лечение, направленное на проведение декомпрессии головки бедренной кости; при выявлении I стадии - проводят ревизию и санацию тазобедренного сустава, парциальную капсулотомию в сочетании с туннелизацией, костной пластикой или остеотомией; при выявлении II стадии - проводят ревизию полости сустава, санацию тазобедренного сустава, парциальную капсулотомию, синовэктомию в сочетании с остеотомией; при выявлении III стадии - проводят эндопротезирование тазобедренного сустава.
| Yoon BH et al | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
| J Arthroplasty | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| Способ оценки степени тяжести дисплазии тазобедренного сустава у детей | 2015 |
|
RU2617180C1 |
| Способ выбора тактики хирургического лечения при переломах проксимального отдела бедренной кости | 2017 |
|
RU2672691C1 |
| Антонов А.В., Воловик В.Е., Рыков А.Г., Березуцкий С.Н | |||
| Оценка эффективности артроскопии тазобедренного сустава в | |||
Авторы
Даты
2023-07-14—Публикация
2022-06-22—Подача