Изобретение относится к области медицины, в частности к урологии, а именно к хирургическому лечению протяженных стриктур верхних мочевых путей, затрагивающих пиелоуретеральный сегмент и мочеточник, осуществляемому при невозможности замещения дефекта неизмененными тканями мочевых путей.
Стриктура пиелоуретерального сегмента является результатом целого ряда причин, которая длительное время может не иметь симптоматику в связи с клинически незначимым сужением просвета, но в конечном счете приводить к нарушению оттока мочи и появлению соответствующих жалоб пациента, а также к снижению функции обтурированной почки. Выбор лечения зависит от целого ряда факторов, среди которых следует выделить тип лоханки (внутри- или внепочечный), наличие аберрантных сосудов, а также протяженность стриктуры. Именно последний факт делает затруднительным выполнение восстановления проходимости с помощью неизмененных отделов верхних мочевых путей. В таких случаях на практике себя оправдали методы использования различных сегментов желудочно-кишечного тракта, при которых происходит выделение сегмента на брыжейке с питающим кровеносным сосудом и замещение им пораженной части верхних мочевых путей. В зависимости от метода сегмент либо анастомозируют сразу, либо после реконфигурации, главным образом заключающейся в рассечении сегмента по антибрыжеечному краю и приданию ему необходимой формы.
Известен способ хирургического лечения протяженных стриктур верхних мочевых путей (1), где W.H. Yang предложил короткий сегмент кишки преобразовать в длинную более узкую кишечную трубку путем рассечения по антибрыжеечному краю, реконфигурации, поворотом на 90° и повторной тубуляризации на интубаторе в поперечном направлении. Идею проверили экспериментально и внедрили в клиническую практику P.R. Monti et al. (2).
Наиболее близким к заявляемому является способ оперативного лечения протяженных стриктур мочеточника - модификация В. Ali-el-Dein и M. Ghoneim илеоуретеропластики по методу W.H. Yang (3). Способ заключается в замещении протяженного дефекта мочеточника двумя реконфигурированными сегментами подвздошной кишки одинаковой длины, которые затем детубуляризируют путем рассечения по антибрыжеечному краю с последующим поворотом на 90° и тубуляризацией на интубаторе в продольном направлении. Результатом такой реконфигурации является илеотрансплантат в виде трубки, диаметр которого приблизительно соответствует диаметру мочеточника.
Данный способ обладает рядом недостатков:
1. Сужение илеотрансплантата в любом месте наложения шва может привести к несостоятельности мочеточниково-кишечного анастомоза с развитием мочевого затека, забрюшинной флегмоны, обструктивной уропатии.
2. После поворота сегментов подвздошной кишки в области их соединения возникает избыток кишечной ткани (гофрирование), а короткие брыжейки создают натяжение и не позволяют расправить получившуюся длинную кишечную полоску. В таком случае при тубуляризации в зоне анастомоза возникает перегиб илеотрансплантата, являющийся частой причиной его непроходимости.
3. Постоянство диаметра не позволяет применять данную методику для лечения протяженных стриктур верхних мочевых путей, при которых поражается пиеломочеточниковое соустье.
Задачей изобретения является необходимость разработки высокоэффективного способа хирургического лечения протяженных стриктур верхних мочевых путей, лишенного вышеприведенных недостатков.
Технический результат изобретения состоит в исключении рисков возникновения гофрирования и перегиба сформированного илеотрансплантата, в придании илеотрансплантату анатомически идентичной участку верхних мочевых путей воронкообразной формы, а также в создании функционально надежного, хорошо кровоснабжаемого и доступного для адекватного дренирования верхних мочевых путей стентом мочеточниково-кишечного анастомоза.
Указанный технический результат достигается в способе хирургического лечения протяженных стриктур верхних мочевых путей с использованием илеотрансплантата для замещения протяженного дефекта, отличающегося тем, что для придания воронкообразной формы проводят резекцию участка илеотрансплантата на противобрыжеечной стороне, причем длина илеотрансплантата соответствует длине стриктуры верхних мочевых путей, восстанавливают целостность илеотрансплантата в дистальном направлении до соответствия его дистального конца диаметру мочеточника, затем замещают с помощью сформированного илеотрансплантата стриктуру верхних мочевых путей.
В рамках заявляемого способа при формировании трансплантата не происходит поворота его оси, что исключает его перегиб и гофрирование. Благодаря отсутствию необходимости в повороте на 90° илеотрансплантата, а также резекции участка на противобрыжеечной стороне не нарушается архитектоника брыжейки, что обеспечивает целостность питающих сосудов без нарушения кровоснабжения.
Придание илеотрансплантату анатомически идентичной участку верхних мочевых путей воронкообразной формы обеспечивается резецированием участка илеотрансплантата на противобрыжеечной стороне с дальнейшим восстановлением целостности путем наложения непрерывного шва с целью постепенного уменьшения диаметра полученного илеотрансплантата в дистальном направлении и соответствии диаметра его дистального конца с диаметром мочеточника.
Способ иллюстрируется фиг. 1-4, где:
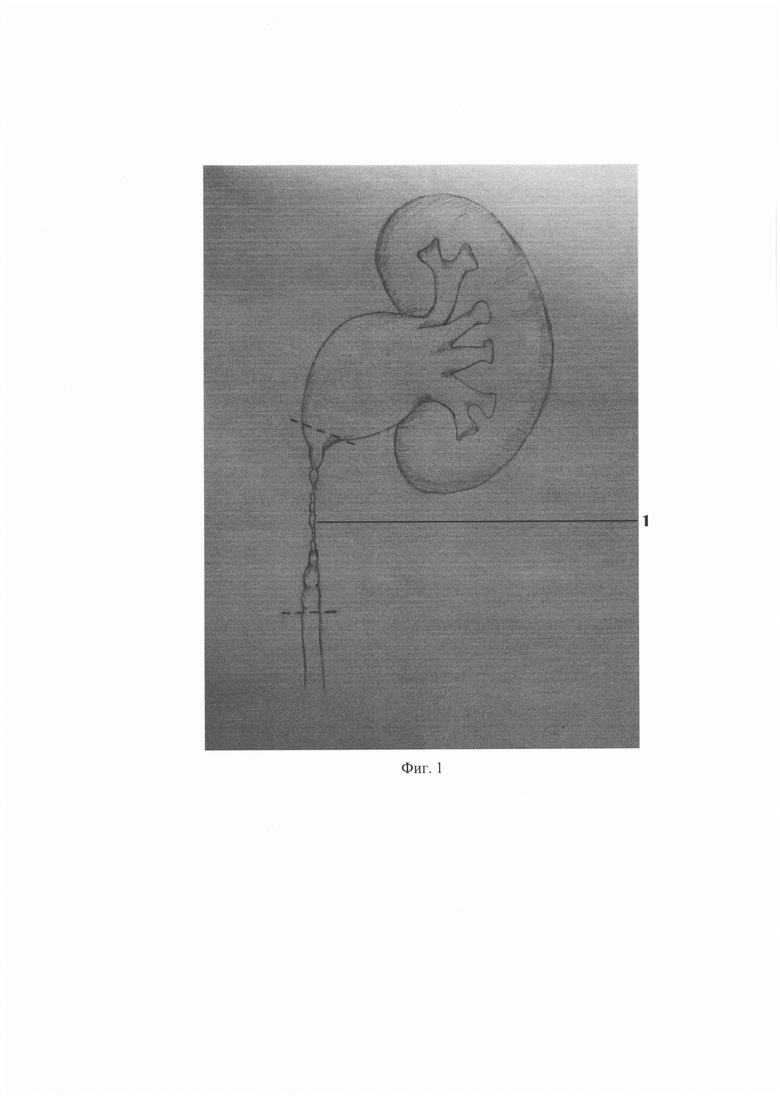
На фиг. 1 - резекция рубцово-измененного отдела верхних мочевых путей;
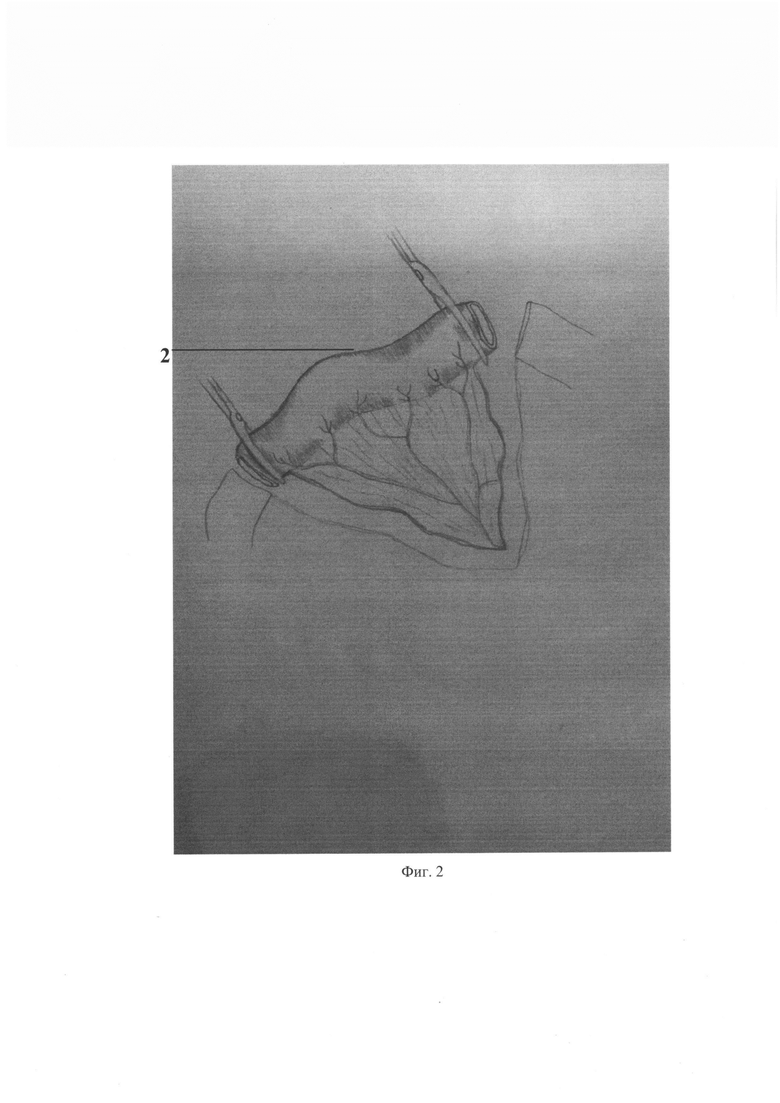
На фиг. 2 - выделение сегмента подвздошной кишки;
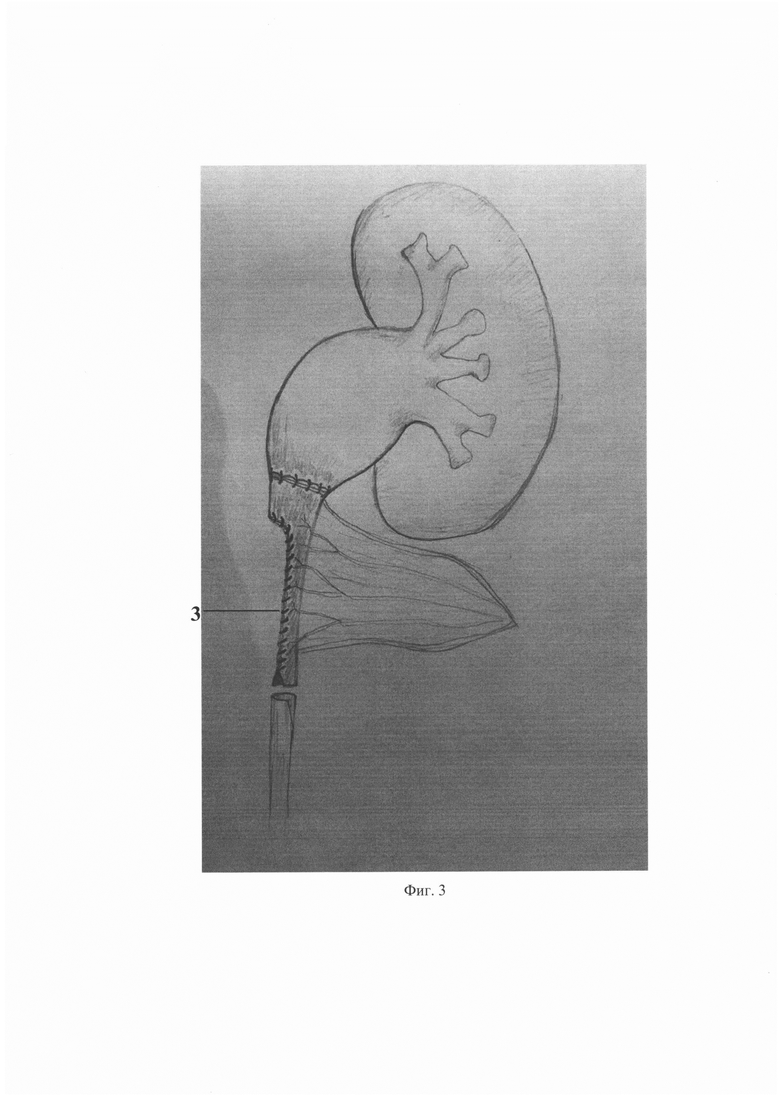
На фиг. 3 - придание илеотрансплантату воронкообразной формы и создание пиелоилеоанастомоза;
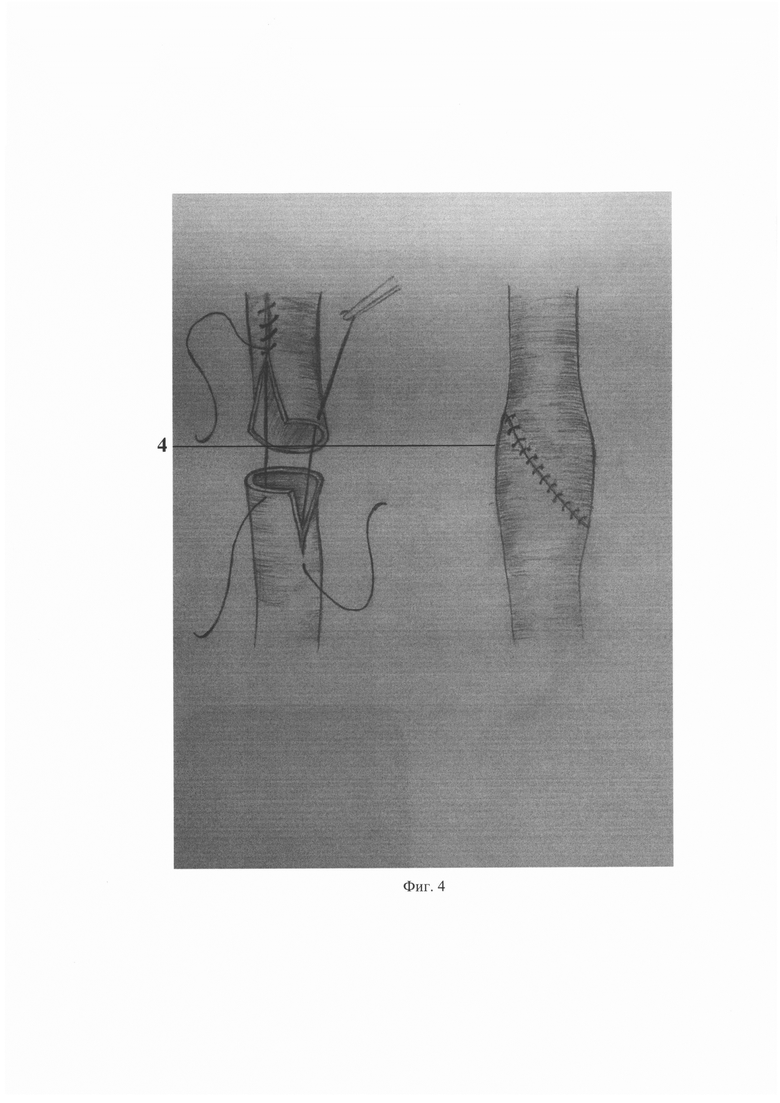
На фиг. 4 - создание илеоуретероанастомоза.
Способ осуществляют следующим образом.
Хирургическое лечение протяженной стриктуры 1 верхних мочевых путей выполняют лапароскопически трансперитонеальным доступом. Располагают три порта, мобилизуют почку и мочеточник. Производят резекцию протяженной стриктуры верхних мочевых путей (Фиг. 1). Выделяют сегмент подвздошной кишки 2 соответственной длины (Фиг. 2). Проходимость подвздошной кишки восстанавливают аппаратным швом. Полученный илеотрансплантат 3 для замещения пораженного пиелоуретерального сегмента с протяженным дефектом мочеточника формируют из участка подвздошной кишки нужной длины, которая соответствует длине поражения верхних мочевых путей. Для придания воронкообразной формы проводят резекцию необходимого участка илеотрансплантата 3 на противобрыжеечной стороне (Фиг. 3). После резекции восстанавливают целостность илеотрансплантата 3 непрерывным швом с использованием викрила 3/0 в дистальном направлении. (Фиг. 4).
Замещают протяженную стриктуру верхних мочевых путей сформированным илеотрансплантатом 3. Выполняют пиелоилео- и илеоуретероанастомозы 4 на мочеточниковом стенте (Фиг. 4). Дефекты брыжейки ушивают, рану дренируют.
Способ подтверждается клиническим примером.
Пациентка К., 61 год, 24.09.2018 г. госпитализирована в урологическую клинику в плановом порядке с жалобами на наличие нефростомы справа, периодические боли в правом боку. Диагноз при поступлении: Рецидивная стриктура верхней трети правого мочеточника. Гидронефроз справа. Нефростома справа. Хронический пиелонефрит, латентная фаза. Из анамнеза известно, что в 2017 г. диагностирована стриктура лоханочно-мочеточникового сегмента справа. Гидронефроз справа. 20.05.18. выполнена лапароскопическая пластика лоханочно-мочеточникового сегмента справа. Через 1 месяц удален мочеточниковый стент, после удаления стента через 1 неделю у больной возникла острая боль в правом боку и повышение температуры тела до 39°С. При ультразвуковом исследовании у больной выявлено выраженное расширение чашечно-лоханочной системы справа (чашки - 23 мм, лоханка - 36 мм, верхняя треть мочеточника не визуализируется), в экстренном порядке больной выполнена перкутанная нефростомия справа, назначена антибактериальная терапия. После стабилизации состояния выписана на амбулаторное лечение. При обследовании, на антеградной пиелографии контрастное вещество в мочеточник не проходит, а при выполнении одновременной анте- и ретроградной уретеропиелографии выявлена облитерация верхней трети правого мочеточника на протяжении 4-5 см.
Учитывая протяженность облитерации, перенесенную операцию принято решение о лапароскопической тонкокишечной пластике. Под эндотрахеальным наркозом в положении на левом боку. При лапароскопии определяются выраженные рубцовые изменение в области правой почки, с техническими трудностями выделена лоханка правой почки и верхняя треть правого мочеточника. Была произведена резекция протяженного дефекта правого мочеточника. Затем выделили сегмент подвздошной кишки соответственной длины. Проходимость подвздошной кишки восстановлена аппаратным швом. Полученный илеотрансплантат для замещения пораженного пиелоуретерального сегмента с протяженным дефектом мочеточника был сформирован из участка подвздошной кишки произвольной длины, которая соответствует длине поражения верхних мочевых путей. Для придания воронкообразной формы выполнена резекция необходимого участка илеотрансплантата противобрыжеечной стороне. После резекции восстанавливали целостность илеотрансплантата непрерывным швом с использованием викрила 3/0 в дистальном направлении. Операция завершилась установкой мочеточникового стента Ch6. Продолжительность операции 255 минут. Объем кровопотери 100 мл. Больная экстубирована в операционной и переведена в послеоперационную палату.
Ранних послеоперационных осложнений не было. На 7 сутки больная выписана на амбулаторное лечение. 16.11.18 г. больной удален мочеточниковый стент и выполнена диагностическая уретероскопия справа, где определяется хорошая проходимость всего мочеточника, включая кишечный трансплантат, анастомозы состоятельны и имеют хорошую проходимость. После удаление стента нефростома перекрыта, на контрольных ультразвуковых исследованиях почек расширение чашечно-лоханочной системы справа нет. На 2 сутки нефростомический дренаж удален. Контрольное ультразвуковое исследование также без расширения чашечно-лоханочной системы. В течение 4 лет больная жалоб не предъявляла. Вышеописанная методика была применена при лечении протяженной стриктуры верхних мочевых путей у 5 пациентов.
Источники информации:
1. Yang W.H. Yang needle tuneling technique in creating antireflux and continent mechanisms. J. Urol. 1993; 150: 1993.
2. Monti P.R., Lara R.C., Dutra M.A., de Carvalho J.R. New techniques for construc-tion of efferent conduits based on the Mitrofanoff principle. J. Urol. 1997; 49 (1): 112.
3. Ali-el-Dein В., Ghoneim M.A. Brilging long ureteral defects using the Yang-Monty principle. J. Urol. 2003; 169 (3): 1074-1077.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОМЯКОВА-ГУЛИЕВА ПЛАСТИКИ СТРИКТУРЫ ПОЯСНИЧНОГО ОТДЕЛА МОЧЕТОЧНИКА | 2002 |
|
RU2220664C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННОГО СУЖЕНИЯ МОЧЕТОЧНИКА, ЗАХВАТЫВАЮЩЕГО ЕГО ПРИЛОХАНОЧНЫЙ ОТДЕЛ С ВЫРАЖЕННЫМ РУБЦОВО-СПАЕЧНЫМ ПРОЦЕССОМ В ОБЛАСТИ ЛОХАНКИ И ПОЧЕЧНЫХ СОСУДОВ | 2012 |
|
RU2511086C2 |
| СПОСОБ ЭНДОХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕЦИДИВНОГО СУЖЕНИЯ ПИЕЛОУРЕТЕРАЛЬНОГО СЕГМЕНТА | 2009 |
|
RU2426502C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ УРЕТЕРОГИДРОНЕФРОЗА ПРИ ПОЛНОМ УДВОЕНИИ ПОЧКИ И СТРИКТУРЕ МОЧЕТОЧНИКА ЕЕ НИЖНЕЙ ПОЛОВИНЫ | 2005 |
|
RU2277386C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННОГО СУЖЕНИЯ МОЧЕТОЧНИКА | 2017 |
|
RU2681106C1 |
| Способ проведения лапароскопической тотальной илеоуретеропластики у пациентов с протяжённой стриктурой мочеточника | 2021 |
|
RU2770606C1 |
| Способ хирургического лечения протяженных стриктур и облитераций мочеточника и лоханочно-мочеточникового сегмента при его туберкулезном поражении | 2019 |
|
RU2711110C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННЫХ СТРИКТУР ТАЗОВОГО ОТДЕЛА МОЧЕТОЧНИКОВ | 2005 |
|
RU2308893C2 |
| СПОСОБ ПЛАСТИКИ ДЕФЕКТА НИЖНЕЙ ТРЕТИ ЛЕВОГО МОЧЕТОЧНИКА ПУТЕМ ЛОСКУТНОЙ ТРАНСПОЗИЦИИ АППЕНДИКУЛЯРНОГО ОТРОСТКА | 2022 |
|
RU2791247C1 |
| Способ формирования лоханочно-кишечного анастомоза | 2024 |
|
RU2836361C1 |
Изобретение относится к медицине, в частности к урологии. Получают илеотрансплантат путем резекции сегмента подвздошной кишки. С помощью него осуществляют замещение протяженного дефекта, для придания воронкообразной формы проводят резекцию необходимого участка илеотрансплантата на противобрыжеечной стороне. Причем длина сегмента соответствует длине пораженного участка верхних мочевых путей. А после резекции восстанавливают целостность илеотрансплантата в дистальном направлении до соответствия его дистального конца диаметру мочеточника, затем замещают с помощью сформированного илеотрансплантата стриктуру верхних мочевых путей, затем дефекты подвздошной кишки ушивают и дренируют рану. Способ позволяет исключить риски возникновения гофрирования и перегиба сформированного илеотрансплантата, придать илеотрансплантату форму анатомически идентичную участку верхних мочевых путей, сформировать функционально надежный, хорошо кровоснабжаемый и доступный для адекватного дренирования верхних мочевых путей стентом мочеточниково-кишечного анастомоза. 4 ил., 1 пр.
Способ хирургического лечения протяженных стриктур верхних мочевых путей с использованием илеотрансплантата для замещения протяженного дефекта, отличающийся тем, что для придания воронкообразной формы проводят резекцию участка илеотрансплантата на противобрыжеечной стороне, причем длина илеотрансплантата соответствует длине стриктуры верхних мочевых путей, восстанавливают целостность илеотрансплантата в дистальном направлении до соответствия его дистального конца диаметру мочеточника, затем замещают с помощью сформированного илеотрансплантата стриктуру верхних мочевых путей.
| ГУЛИЕВ Б.Г., КОМЯКОВ Б.К | |||
| Лапароскопическая кишечная пластика мочеточника | |||
| Эндоскопическая хирургия | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| Топка с несколькими решетками для твердого топлива | 1918 |
|
SU8A1 |
| Способ проведения лапароскопической тотальной илеоуретеропластики у пациентов с протяжённой стриктурой мочеточника | 2021 |
|
RU2770606C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННОГО СУЖЕНИЯ МОЧЕТОЧНИКА | 2017 |
|
RU2681106C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННОГО СУЖЕНИЯ МОЧЕТОЧНИКА, ЗАХВАТЫВАЮЩЕГО ЕГО ПРИЛОХАНОЧНЫЙ ОТДЕЛ С ВЫРАЖЕННЫМ РУБЦОВО-СПАЕЧНЫМ ПРОЦЕССОМ В ОБЛАСТИ ЛОХАНКИ И ПОЧЕЧНЫХ СОСУДОВ | 2012 |
|
RU2511086C2 |
| SHENGWEI XIONG et al | |||
| Intestinal interposition for complex ureteral reconstruction: A comprehensive review | |||
| International Journal of Urology | |||
Авторы
Даты
2023-08-11—Публикация
2022-12-15—Подача