Изобретение относится к области медицины, а именно урологии, и может использоваться для хирургического лечения протяженного сужения мочеточника, захватывающего его прилоханочный отдел с выраженным рубцово-спаечным процессом в области лоханки и почечных сосудов.
Протяженные стриктуры мочеточника, распространяющиеся на его оба отдела или тотальное поражение этого органа, зачастую не позволяют восстановить пассаж мочи с использованием неизмененных отделов мочевыводящих путей. Многочисленные попытки применения в качестве трансплантатов различных тканей органической и неорганической природы оказались безуспешными. На практике себя оправдали только аутоорганы, которым свойственны перистальтические сокращения, то есть изолированные сегменты тонкой или толстой кишки [1-3]. Наибольшее распространение в мировой практике получила операция замещения мочеточника участком подвздошной кишки - илеоуретеропластика, при выполнении которой производится срединная лапаротомия. Однако при данном хирургическом доступе у больных с выраженным забрюшинным рубцовым процессом с вовлечением прилоханочного отдела мочеточника и лоханки достаточная мобилизация их, необходимая для создания лоханочно- или мочеточниково-кишечного анастомоза затруднена, а порой невозможна.
В качестве прототипа по наиболее близкой технической сущности нами выбран способ лечения протяженного сужениямочеточника - илеоуретеропластика, который также используется при стриктурах, захватывающих его прилоханочный отдел с выраженным рубцово-спаечным процессом в области лоханки и почечных сосудов [4, 5]. Способ заключается в замещении протяженного дефекта мочеточника с помощью сегмента тонкой кишки. В качестве хирургического доступа используется срединная лапаротомия.
Техника операции: выполняют лапаротомию, мобилизуют почку и лоханку, резецируют рубцово-измененный мочеточник и, отступя от илеоцекального угла 25-30 см, формируют трансплантат на брыжейке из сегмента тонкой кишки длиной 20-25 см. Проходимость тонкокишечной трубки восстанавливают анастомозом «конец в конец». Сформированный трансплантат располагают изоперистальтически и выполняют анастомоз между дистальным его концом и мочевым пузырем, а также между его проксимальным концом и лоханкой. Лапаротомную рану послойно ушивают.
Недостатками способа прототипа являются:
1. У больных с выраженным забрюшинным рубцовым процессом с вовлечением лоханки и верхней трети мочеточника срединная лапаротомия не позволяет произвести их достаточную мобилизацию, оценить состояние и выполнить функционально надежный лоханочно-кишечный анастомоз. Создаваемый в таких условиях анастомоз не является функционально надежным и доступным для адекватного дренирования ВМП стентом или интубатором.
2. Развитие несостоятельности или стеноза лоханочно-кишечного анастомоза может привести к таким осложнениям, как мочевой затек, забрюшинная флегмона, перитонит, а также формированию гидронефротической трансформации, ведущей к снижению функции почки и ее последующей утрате.
Задачей изобретения является снижение риска таких осложнений, как мочевой затек, забрюшинная флегмона, перитонит, являющихся следствием несостоятельности лоханочно-кишечного анастомоза, а также снижение риска развития его стеноза и формирования гидронефротической трансформации, ведущей к снижению функции почки и ее последующей утрате.
Техническим результатом изобретения является повышение эффективности выделения и мобилизации рубцово-измененной лоханки и верхней трети мочеточника, что позволит создать функционально надежный и доступный для адекватного дренирования верхних мочевых путей лоханочно-кишечный анастомоз.
Поставленный технический результат достигается тем, что при хирургическом лечении протяженного сужения мочеточника, захватывающего его прилоханочный отдел с выраженным рубцово-спаечным процессом в области лоханки и почечных сосудов первоначально выполняют люмботомию, при этом мобилизуют почку и прилоханочный отдел мочеточника, выделяют лоханку, рубцово-измененный мочеточник отсекают от лоханки, рану в поясничной области оставляют открытой. Затем выполняют нижнесрединную лапаротомию. Отступя от илеоцекального угла 25-30 см, формируют трансплантат на брыжейке из сегмента тонкой кишки длиной 20-25 см. Проходимость тонкокишечной трубки восстанавливают анастомозом «конец в конец». Сформированный трансплантат располагают изоперистальтически, выполняют анастомоз между дистальным его концом и мочевым пузырем. Проксимальный конец сформированного трансплантата проводят через окно в брыжейке толстой кишки в люмботомическую рану для выполнения анастомоза с лоханкой. Лапаротомную рану послойно ушивают. Выполняют анастомоз лоханки с проксимальным концом сформированного трансплантата. Люмботомическую рану послойно ушивают.
Способ осуществляется следующим образом.
До выполнения лапаротомии выполняют люмботомию в положении больного на здоровом боку, при этом брюшину отводят медиально, мобилизуют почку и прилоханочный отдел мочеточника, выделяют лоханку. Рубцово-измененный мочеточник отсекают от лоханки. Рану в поясничной области оставляют открытой. Далее больного перекладывают на спину и выполняют нижнесрединную лапаротомию. Отступя от илеоцекального угла 25-30 см, формируют трансплантат на брыжейке из сегмента тонкой кишки длиной 20-25 см. Проходимость тонкокишечной трубки восстанавливают анастомозом «конец в конец». Сформированный трансплантат располагают изоперистальтически, выполняют анастомоз между дистальным его концом и мочевым пузырем. Проксимальный конец трансплантата проводят через окно в брыжейке толстой кишки в люмботомическую рану для выполнения анастомоза с лоханкой. Лапаротомную рану послойно ушивают. Больного перекладывают на здоровый бок, в почку устанавливают нефростомический дренаж и интубатор. На интубаторе выполняют анастомоз лоханки с проксимальным концом сформированного трансплантата. Интубатор и нефростому выводят через контрапертуру. Устанавливают забрюшинный дренаж. Люмботомическую рану послойно ушивают. Мочевой пузырь дренируют катетером Фолея.
Отличительными существенными признаками заявляемого способа являются следующие:
- до выполнения лапаротомии дополнительно выполняют люмботомию, при этом мобилизуют прилоханочный отдел мочеточника, рубцово-измененный мочеточник отсекают от лоханки, рану в поясничной области оставляют открытой и затем проксимальный конец трансплантата проводят через окно в брыжейке толстой кишки в люмботомическую рану для выполнения анастомоза с лоханкой, люмботомическую рану послойно ушивают;
- лапаротомию выполняют нижнесрединной.
Причинно-следственная связь между существенными отличительными признаками и достигаемым результатом:
Дополнительное выполнение люмботомии у больных с выраженным рубцово-спаечным процессом в области лоханки и почечных сосудов с анатомо-топографической точки зрения предоставляет хирургу большую свободу действий, что дает возможность с большей эффективностью выделить и мобилизовать рубцово-измененную лоханку и верхнюю треть мочеточника в условиях рубцово-измененных тканей забрюшинного пространства, что, в свою очередь, позволяет создать функционально надежный и доступный для адекватного дренирования верхних мочевых путей (ВМП) стентом или интубатором лоханочно-кишечный анастомоз, что предотвращает развитие его стеноза и формирования гидронефротической трансформации, ведущей к утрате функции почки.
Применение второго хирургического доступа, то есть люмботомии позволяет также отказаться от выполнения тотальной лапаротомии, ограничившись нижнесрединным разрезом.
Приводим пример из клинической практики.
Пример 1. И/б №11693. Больная А. 50 лет.
Пациентка поступила в клинику урологии 09.04.2012 г. с жалобами на наличие нефростомического дренажа слева. Больной себя считает с 1996 году, когда была произведена пиелолитотомия справа. В последующем у уролога не наблюдалась. В августе 2008 г. при обследовании обнаружен коралловидный камень правой почки, однако от оперативного лечения больная отказалась. Спустя 3 года в мае 2011 г. с приступом левосторонней почечной колики поступила в одну из клиник Омска, где в экстренном порядке произведена пиелолитотомия слева. Спустя 2 месяца в той же больнице больной произведена уретеролитотрипсия слева, осложнившаяся травмой левого мочеточника с формированием его протяженной стриктуры. В ноябре 2011 г. там же произведен уретеролиз с резекцией нижней трети левого мочеточника и анастомозом "конец в конец". Однако адекватного пассажа мочи по мочеточнику достигнуть не удалось, больная выписана с нефростомическим дренажем.
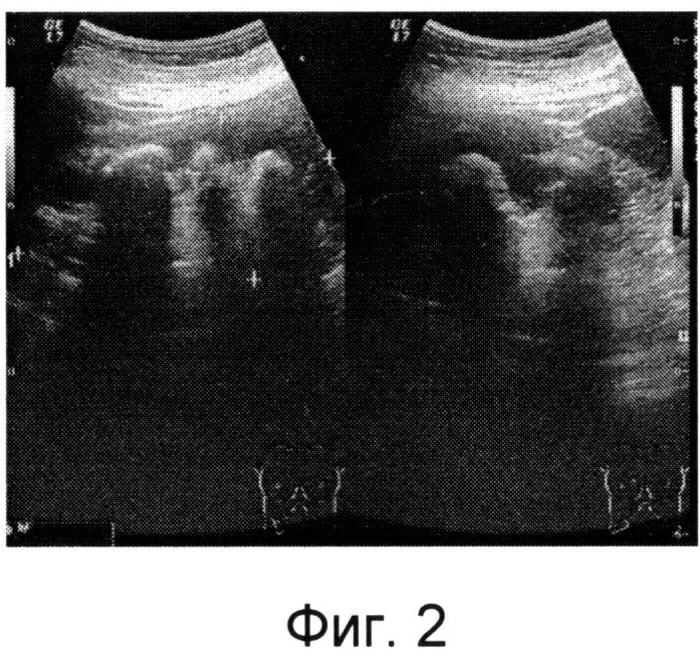
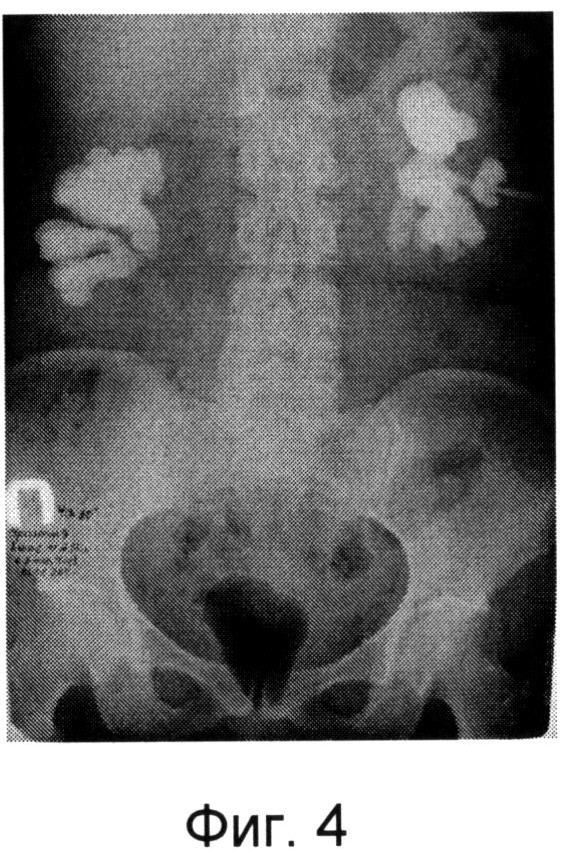
При объективном исследовании состояние пациентки удовлетворительное. При обследовании в отделении в лабораторных показателях отклонений не выявлено. По данным ультрасонографии определяется резкое расширение полостной системы левой почки (Фиг.1), коралловидный камень правой почки (Фиг.2), полностью выполняющий чашечно-лоханочный аппарат. На обзорной рентгенограмме мочевыводящих путей визуализируется тень коралловидного камня в проекции правой почки (Фиг.3). На антеградной пиелоуретерограмме слева контраст туго заполняет лоханку, не проходя далее пиелоуретерального сегмента (Фиг.4). Учитывая протяженность стриктуры, а также заинтересованность пиелоуретерального сегмента и верхней трети мочеточника, решено произвести илеоуретеропластику из двух доступов по заявляемому способу.
20.12.2011 г. больной произведена операция. Вначале в положении на правом боку выполнена люмботомия, брюшина отведена медиально. Обращает внимание выраженный рубцово-спаечный процесс в области лоханки и почечных сосудов. Левая почка выделена из рубцов и спаек, с техническими трудностями мобилизованы лоханка и прилоханочный отдел мочеточника, на протяжении 3 см. Рубцово-измененный мочеточник отсечен от лоханки, рана в поясничной области оставлена открытой. Далее больная уложена на спину, выполнена нижнесрединная лапаротомия, иссечены спайки в брюшной полости. Отступя от илеоцекального угла 25-30 см, сформирован трансплантат на брыжейке из сегмента тонкой кишки длиной 20-25 см. Проходимость тонкокишечной трубки восстановлена анастомозом «конец в конец». Сформированный трансплантат расположен изоперистальтически. Выполнен анастомоз между дистальным его концом и мочевым пузырем. Проксимальный конец трансплантата проведен через окно в брыжейке толстой кишки в люмботомическую рану. В малый таз установлен дренаж, лапаротомная рана послойно ушита. Больная переложена на правый бок, в левую почку через среднюю чашку установлены нефростомический дренаж и интубатор. Далее на интубаторе выполнен анастомоз мочеточника с проксимальным концом сформированного трансплантата. Интубатор и нефростома выведены через контрапертуру, фиксированы к коже. Установлен забрюшинный дренаж. Люмботомическая рана послойно ушита, мочевой пузырь дренирован катетером Фолея.
Осложнений в послеоперационном периоде не наблюдали, рана зажила первичным натяжением. Нефростома удалена, интубатор оставлен, больная выписана на амбулаторное лечение. В апреле 2012 г. Пациентка была госпитализирована повторно. Произведена уретероилеоскопия слева, интубатор удален. При осмотре левого мочеточника, замещенного кишкой, последний широкого диаметра, свободно проходим. Больная была выписана на амбулаторное лечение. В настоящее время продолжает работать, качеством жизни удовлетворена.
Заявляемый способ, по сравнению с прототипом, позволяет с большей эффективностью выделить и мобилизовать рубцово-измененную лоханку и верхнюю треть мочеточника у больных с выраженным рубцово-спаечным процессом в области лоханки и почечных сосудов, что позволяет создать функционально надежный и доступный для адекватного дренирования верхних мочевых путей лоханочно-кишечный анастомоз, что, в свою очередь, снизит риск таких осложнений, как мочевой затек, забрюшинная флегмона, перитонит, являющихся следствием несостоятельности лоханочно-кишечного анастомоза, а также снизит риск развития его стеноза и формирования гидронефротической трансформации, ведущей к снижению функции почки и ее последующей утрате.
Способ разработан на кафедре урологии Северо-Западного государственного медицинского университета им. И.И. Мечникова и прошел клиническую апробацию у 3 больных с положительным результатом.
Список литературы
1. Комяков Б.К., Гулиев Б.Г. Хирургия протяженных сужений мочеточников. СПб.: Диалект, 2005.
2. Комяков Б.К., Гулиев Б.Г., Новиков А.И. и соавт. Интестинальная пластика мочеточников. // Урология, 2005. - №2 - С.24-28.
3. Verduyckt F., Heesakkers J., Debruyne F. Long-term results of ileal substitution. // Eur. Urol. - 2002. - Vol.40. - P.102.
4. Hamawy K.J., Zinman L.N., Libertino J.A. The use of bowel for ureteral replacement for complex ureteral reconstruction: long-term result. // J. Urol. - 2006. - Vol.175. - Suppl.1. - P.179-183.
5. Boxer R.J., Fritzsche P., Skinner D.G., Kaufmann J.J., Belt E., Smith R.B., Goodwin W.E. Replacement of the ureter by small intestine: clinical application and results of the ileal ureter in 89 patients. //J. Urol. - 1979. - Vol.121. - P.728.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ проведения лапароскопической тотальной илеоуретеропластики у пациентов с протяжённой стриктурой мочеточника | 2021 |
|
RU2770606C1 |
| Способ формирования илеоцистоанастомоза с созданием антирефлюксного механизма | 2023 |
|
RU2817664C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СОЧЕТАНИЯ ТЯЖЕЛОЙ ФОРМЫ БОЛЕЗНИ ОРМОНДА И ИНТЕРСТИЦИАЛЬНОГО ЦИСТИТА С ИСХОДОМ В МИКРОЦИСТИС | 2020 |
|
RU2749483C1 |
| Способ формирования лоханочно-кишечного анастомоза | 2024 |
|
RU2836361C1 |
| Способ лапароскопической цекоаппендикуляропластики при протяженной структуре проксимального отдела мочеточника | 2024 |
|
RU2829267C1 |
| Способ оперативного лечения уротелиальной карциномы средней трети левого мочеточника | 2018 |
|
RU2678178C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННОЙ СТРИКТУРЫ ВЕРХНЕЙ ТРЕТИ МОЧЕТОЧНИКА С ФОРМИРОВАНИЕМ ИЛЕОКАЛИКОАНАСТОМОЗА | 2019 |
|
RU2724022C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРОТЯЖЕННОГО СУЖЕНИЯ МОЧЕТОЧНИКА | 2017 |
|
RU2681106C1 |
| СПОСОБ КОМЯКОВА-ГУЛИЕВА ПЛАСТИКИ СТРИКТУРЫ ПОЯСНИЧНОГО ОТДЕЛА МОЧЕТОЧНИКА | 2002 |
|
RU2220664C1 |
| СПОСОБ ТОТАЛЬНОГО ЗАМЕЩЕНИЯ МОЧЕТОЧНИКА С ИЛЕОКАЛИКОСТОМИЕЙ | 2002 |
|
RU2210327C1 |


Изобретение относится к области медицины, а именно урологии. Выполняют люмботомию. Рубцово-измененный мочеточник отсекают от лоханки и резецируют. Рану в поясничной области оставляют открытой. Из лапаротомного доступа формируют трансплантат на брыжейке из сегмента тонкой кишки длиной 20-25 см. Сформированный трансплантат располагают изоперистальтически, анастомозируют его дистальный конец с мочевым пузырем. Лапаротомную рану ушивают. Проксимальный конец трансплантата через люмботомическую рану анастомозируют с лоханкой. Люмботомическую рану ушивают. Способ позволяет создать функционально надежный и доступный для адекватного дренирования верхних мочевых путей лоханочно-кишечный анастомоз. 4 ил., 1 пр.
Способ хирургического лечения протяженного сужения мочеточника, захватывающего его прилоханочный отдел с выраженным рубцово-спаечным процессом в области лоханки и почечных сосудов, заключающийся в том, что выполняют люмботомию, для мобилизации прилоханочного отдела мочеточника, рубцово-измененный мочеточник отсекают от лоханки и резецируют, рану в поясничной области оставляют открытой; выполняют нижнесрединную лапаротомию, отступя от илеоцекального угла 25-30 см, формируют трансплантат на брыжейке из сегмента тонкой кишки длиной 20-25 см, восстанавливают проходимость тонкокишечной трубки анастомозом «конец в конец», сформированный трансплантат располагают изоперистальтически и выполняют анастомоз между дистальным его концом и мочевым пузырем, лапаротомную рану послойно ушивают, проксимальный конец трансплантата проводят через окно в брыжейке толстой кишки в люмботомическую рану, выполняют анастомоз проксимального конца трансплантата с лоханкой, люмботомическую рану послойно ушивают.
| СПОСОБ ДОСТУПА К ПОЧКЕ И ВЕРХНЕМУ ОТДЕЛУ МОЧЕТОЧНИКА ПРИ ВИДЕОРЕТРОПЕРИТОНЕОСКОПИЧЕСКИХ ОПЕРАЦИЯХ У ДЕТЕЙ И УСТРОЙСТВО ДЛЯ РАССЛОЕНИЯ ОКОЛОПОЧЕЧНОЙ КЛЕТЧАТКИ | 2004 |
|
RU2252716C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СУЖЕНИЯ ТАЗОВОГО ОТДЕЛА МОЧЕТОЧНИКА У БОЛЬНЫХ С УДАЛЕННОЙ ИЛИ НЕФУНКЦИОНИРУЮЩЕЙ ПРОТИВОПОЛОЖНОЙ ПОЧКОЙ | 2008 |
|
RU2373868C1 |
| МАНАГАДЗЕ Л.Г | |||
| Оперативная урология Классика и новации | |||
| М | |||
| Способ и приспособление для нагревания хлебопекарных камер | 1923 |
|
SU2003A1 |
| ЛОПАТКИН Н.А | |||
| Урология | |||
| Национальное руководство | |||
| Гэотар-Медиа | |||
| Колосоуборка | 1923 |
|
SU2009A1 |
| ХИНМАН Ф | |||
| Оперативная урология | |||
| М | |||
| Гэотар-Медиа | |||
| Перекатываемый затвор для водоемов | 1922 |
|
SU2001A1 |
| HAMAWY K.J | |||
| The use of bowel for ureteral replacement for complex | |||
Авторы
Даты
2014-04-10—Публикация
2012-08-21—Подача