Изобретение относится к хирургии, в частности к онкопроктологии и может быть использовано для выбора тактики хирургического лечения опухоли прямой кишки.
Хирургическое лечение опухоли прямой кишки является сложной задачей современной онкологии, требующая не только соответствующего оборудования, но и квалификационного хирурга. Сохранение анального сфинктера при хирургическом лечении опухоли прямой кишки без ущерба онкологическому радикализму является приоритетной целью как для пациента, так и для хирурга (Park J.S., Choi G.S., Kim S.H., et al. Multicenter analysis of risk factors for anastomotic leakage after laparoscopic rectal cancer excision: the Korean laparoscopic colorectal surgery study group // Ann. Surg. - 2013. - №257. - P. 665-71). Несостоятельность колоректального анастомоза (HKA) после его наложения, является одним из самых тяжелых осложнений и встречается от 7,5 до 25% случаев, а связанная с этим послеоперационная летальность достигает 6,0-39,3% (Попов Д.Е. Факторы риска несостоятельности колоректальных анастомозов у больных раком прямой кишки // Колопроктология. - 2014. - №2 (48). - С. 48-56). Одним из ключевых моментов в профилактике осложнений является правильность выбора тактики хирургического лечения опухоли прямой кишки. Решение данной задачи основывается на полноценном и всестороннем изучении факторов риска НКА. Так при высоком риске несостоятельности анастомоза и во избежание тяжелых осложнений оперативное лечение опухоли прямой кишки необходимо завершать различными мерами профилактики осложнений, а именно: наложение превентивной кишечной стомы, дополнительное укрепление зоны анастомоза, трансанальное дренирование и т.д. Наиболее часто хирурги используют наложение превентивной кишечной стомы. Опубликованные научные работы как в отечественной, так и в зарубежной литературе по способам прогнозирования НКА и выборе тактики хирургического лечения весьма противоречивы и требуют дальнейшего изучения. (Hirst N.A., Tiernan J.P., Millner P.A. et al. Systematic review of methods to predict and detect anastomotic leakage in colorectal surgery // Colorectal Disease. - 2014; 16 (2): 95-109).
Неудовлетворенность результатами современных методов выбора тактики хирургического лечения опухоли прямой кишки требует разработки новых высокоэффективных способов лечения данного заболевания.
Проведенным поиском по научной и патентной литературе найдены разные способы выбора тактики хирургического лечения опухоли прямой кишки.
Известен способ выбора тактики хирургического лечения опухоли прямой кишки, описанный в работе Zheng Н. И соавт. (Zheng Н., Wu Z., Wu Y. et al. Laparoscopic surgery may decrease the risk of clinical anastomotic leakage and a nomogram to predict anastomotic leakage after anterior resection for rectal cancer. Int J Colorectal Dis 2019; 34 (2): 319-28. DOI: 10.1007/s00384-018-3199-z). Определяют факторы риска развития несостоятельности колоректального анастомоза: пол пациента; расстояние от опухоли до ануса; размер опухоли; длительность операции; наличие или отсутствие сахарного диабета; вид операции - лапароскопическая или открытая; наличие или отсутствие кровотечения из анастомоза. Каждому фактору присваивают определенное количество баллов. При сумме баллов выше 120 прогнозировали риск развития несостоятельности колоректального анастомоза, в связи с этим операцию завершали формированием превентивной кишечной стомой.
Недостатками метода являются: 1. недостаточная эффективность модели, так как чувствительность метода составила 93%, что в ряде случаев формирование превентивных кишечных стом являлось необоснованным.
2. способ является трудоемким, так как необходимо учитывать большое количество факторов риска.
Известен способ выбора тактики хирургического лечения опухоли прямой кишки, включающий резекцию прямой кишки с опухолью и наложение колоректального анастомоза, при котором для выбора тактики наложения анастомоза проводят измерение длины дистальной части прямой кишки от наружного отверстия анального канала до уровня наложения анастомоза (L1), отличающийся тем, что дополнительно до проведения хирургического вмешательства определяют зону максимального давления в анальном канале в покое и измеряют длину участка прямой кишки от наружного отверстия анального канала до зоны максимального давления в анальном канале (L2), затем вычисляют разницу L1-L2 и при значении ее более 2 см накладывают анастомоз по типу «конец-в-конец» или «бок-в-конец», а при значении L1-L2 2 см и менее накладывают анастомоз только по типу «бок-в-конец» (патент РФ №2319456, опубл. 2008.03.20)
Данный способ не дает возможности у каждого конкретного пациента с учетом его анатомических и функциональных особенностей уточнить показания для наложения того или иного вида колоректального анастомоза и тем самым снизить количество несостоятельности колоректального анастомоза.
Наиболее близким техническим решением, взятым за прототип, является «Способ выбора тактики хирургического лечения опухоли прямой кишки», описанный в работе Penna М., и соавт. (Penna М., Hompes R., Arnold S. et al. Incidence and risk factors for anastomotic failure in 1594 patients treated by transanal total mesorectal excision: results from the International TaTME Registry. Ann Surg 2019;269(4):700-11. DOI: 10.1097/ SLA.0000000000002653). Определяют факторы риска развития ранней НКА: пол пациента, индекс массы тела, курение, наличие или отсутствие сахарного диабета, размер опухоли. Каждому фактору присваивают определенное количество баллов. После этого определяют риск развития ранней несостоятельности колоректального анастомоза путем суммирования баллов. При сумме баллов от 0 до 6 прогнозируют риск развития НКА от 6,3% до 50,0%, при этом операцию завершают формированием колоректального анастомоза и наложением превентивной стомы.
Недостатком способа, по мнению самих авторов является то, что не выполнена статистическая оценка качества модели по прогнозированию развития НКА, в связи с этим отсутствуют четкие рекомендации по выбору тактики хирургического лечения опухоли прямой кишки.
Задача изобретения - разработать высокоэффективный способ выбора тактики хирургического лечения опухоли прямой кишки прямой кишки, позволяющий снизить количество несостоятельности колоректального анастомоза.
Поставленная задача решается тем, что до оперативного вмешательства определяют уровень дооперационного гемоглобина, объем опухоли, наличие или отсутствие сахарного диабета, наличие или отсутствие превышения индекса массы тела (ИМТ); после чего вычисляют риск прогнозирования несостоятельности колоректального анастомоза по формуле:
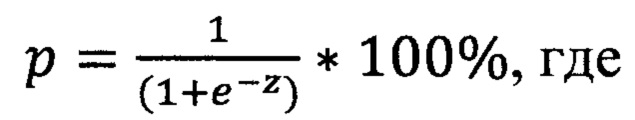
р - риск прогнозирования несостоятельности колоректального анастомоза,
е - число Эйлера (константа), равное 2,71828;
z=0,639-0,078*Х1+0,157*Х2+2,844*Х3+1,525*Х4, где
X1 - показатель уровня дооперационного гемоглобина, в г/л;
Х2 - показатель объема опухоли, в см3;
Х3 - показатель наличия или отсутствия сахарного диабета (есть =1, нет =0);
Х4 - показатель наличия или отсутствия превышения индекса массы тела (есть =1, нет =0);
указанные показатели в абсолютных величинах подставляют в формулу расчета р и, при выполнении условия, когда риск прогнозирования несостоятельности колоректального анастомоза (НКА) р меньше 0,14 - хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза с использованием циркулярного сшивающего аппарата; если р больше или равно 0,14 - хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза циркулярным сшивающим аппаратом с последующим наложением превентивной кишечной стомы.
Техническим результатом заявляемого способа, проявляющимся при его реализации, является повышение точности и достоверности выбора наиболее эффективной тактики хирургического лечения опухоли прямой кишки, что позволяет снизить послеоперационные осложнения больных, попадающих в зону высокого риска развития несостоятельности колоректального анастомоза и, тем самым, повысить эффективность лечения.
Таким образом, технический результат достигается, если р меньше 0,14 - хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза с использованием циркулярного сшивающего аппарата; если р больше или равно 0,14 - хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза циркулярным сшивающим аппаратом с последующим наложением превентивной кишечной стомы.
Наши исследования показали, что исходя из значений регрессионных коэффициентов, факторы «объем опухоли», «наличие сахарного диабета» и «превышение ИМТ» имеют прямую связь с вероятностью развития несостоятельности колоректального анастомоза. Фактор «гемоглобин до операции» имеет обратную связь с вероятностью развития несостоятельности колоректального анастомоза. Уменьшение «гемоглобина при поступлении» на 1 г/л приведет к увеличению шанса развития несостоятельности колоректального анастомоза 1,1 раза.
Увеличение показателя «объем опухоли» на 1 см3 приведет к увеличению шанса развития несостоятельности колоректального анастомоза в 1,17 раз.
Наличие фактора «сахарного диабета» приведет к увеличению шанса развития несостоятельности колоректального анастомоза в 17,1 раз.
Наличие показателя «превышение ИМТ» приведет к увеличению шанса развития несостоятельности колоректального анастомоза в 4,6 раз.
Полученная регрессионная модель является статистически значимой (р<0,0001). Чувствительность модели составила 98,4%. Соответствует проценту верных прогнозов о наличии исхода (наличии несостоятельности колоректального анастомоза).
Специфичность модели составила 93,6%. Соответствует проценту верных прогнозов об отсутствии исхода (отсутствие несостоятельности колоректального анастомоза).
Диагностическая эффективность модели составила 97,2%. Соответствует проценту верных прогнозов как о наличии, так и об отсутствии исхода (НКА).
Исходя из значения коэффициента детерминации R2 Найджелкерка, в модели были учтены 92% факторов, оказывающих влияние на вероятность НКА.
Пороговое значение логистической функции р составило 0,14 (14%). При значениях р<0,14 (14%) прогнозировался низкий риск развития несостоятельности колоректального анастомоза. При значениях р≥0,14 (14%) - высокий риск развития несостоятельности колоректального анастомоза. Это позволяло обоснованно выбрать адекватную хирургическую тактику лечения опухоли прямой кишки.
При отсутствии риска развития несостоятельности колоректального анастомоза хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза с использованием циркулярного сшивающего аппарата.
В случае прогнозирования риска развития несостоятельности колоректального анастомоза хирургическое: лечение опухоли прямой кишки завершают формированием колоректального анастомоза циркулярным сшивающим аппаратом с последующим наложением превентивной кишечной стомы.
При сравнительном анализе заявляемого решения с вышеуказанными методами выявлено отличие в способе выбора тактики хирургического лечения опухоли прямой кишки путем оценки вероятности риска развития колоректального анастомоза.
До этого не было описано применение данных факторов, не была разработана математическая модель на основе данных факторов для оценки вероятности риска несостоятельности колоректального анастомоза. Исходя из этого можно сделать вывод, что предлагаемый способ соответствует критерию «изобретательский уровень».
Авторами не выявлены случаи сочетания данных факторов и наличие похожих математических моделей для оценки вероятности риска несостоятельности колоректального анастомоза. Таким образом, предлагаемое техническое решение соответствует критерию изобретения «новизна».
Данный способ может быть использован врачами-хирургами, онкологами, проктологами для выбора тактики хирургического лечения опухоли прямой кишки путем оценки вероятности риска развития несостоятельности колоректального анастомоза, что соответствует критерию «промышленная применимость».
Подробное описание способа и примеры его клинического выполнения.
При поступлении в отделение перед оперативным лечением опухоли прямой кишки пациента обследуют. По результатам обследования определяют до операции статистически значимые факторы, оказывающие влияние на выбор тактики хирургического лечения опухоли прямой кишки, а именно: уровень дооперационного гемоглобина (г/л), объем опухоли (см3), наличие (1) или отсутствие (0) у пациента сахарного диабета, наличие (1) или отсутствие (0) превышения индекса массы тела. Полученным показателям присваивают обозначение: показатель уровня дооперационного гемоглобина (X1), показатель объема опухоли (Х2), показатель наличия или отсутствия сахарного диабета (Х3), показатель наличия или отсутствия превышения индекса массы тела (Х4).
Уровень гемоглобина крови до операции определяют согласно методике, описанной в работе «Клиническая лабораторная диагностика. Учебник, М., ФГБОУ ДПО РМАНПО - 2016. - С. 476».
Объем опухоли определяют путем измерения ее размеров по результатам выполненной до операции магниторезонансной томографией малого таза.
Наличие или отсутствие сахарного диабета определяют до операции путем опроса пациента и исследования уровня глюкозы в крови согласно методике, описанной в работе «Клиническая лабораторная диагностика. Учебник, М., ФГБОУ ДПО РМАНПО - 2016. - С. 541-545». При отсутствии сахарного диабета у пациента величине ХЗ присваивают числовое значение (0), при наличии сахарного диабета - числовое значение (1).
Определяют ИМТ пациента, для чего измеряют его рост с помощью ростомера и его массу на весах с точностью до 0,01 кг. ИМТ вычисляют по формуле: вес(кг)/рост2 (м2), описанной в работе «Antropometric Reference Data for Children and Adults: United States. CDC DHHS (2012)». При отсутствии превышения индекса массы тела у пациента величине Х4 присваивают числовое значение (0), при наличии превышения ИМТ - числовое значение (1).
Указанные показатели в абсолютных величинах подставляют в формулу и вычисляют риск прогнозирования (р) несостоятельности колоректального анастомоза по формуле:
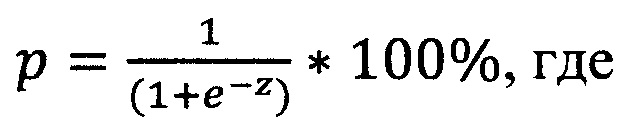
р - риск прогнозирования несостоятельности колоректального анастомоза,
е - число Эйлера (константа), равное 2,71828;
z=0,639-0,078*Х1+0,157*Х2+2,844*Х3+1,525*Х4, где
X1 - показатель уровня дооперационного гемоглобина, в г/л;
Х2 - показатель объема опухоли, в см3;
Х3 - показатель наличия или отсутствия сахарного диабета (есть =1, нет =0);
Х4 - показатель наличия или отсутствия превышения индекса массы тела (есть =1, нет =0);
указанные показатели в абсолютных величинах подставляют в формулу расчета р и, при выполнении условия, когда риск прогнозирования несостоятельности колоректального анастомоза р меньше 0,14 хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза путем введенного через анус циркулярного сшивающего аппарата «циркулярного степлера ЕЕА» для наложения колоректального анастомоза диаметром 31 мм (производства США); если р больше или равно 0,14 - хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза путем введенного через анус циркулярного сшивающего аппарата типа «циркулярного степлера ЕЕА» для наложения колоректального анастомоза диаметром 31 мм (производства США) с последующим наложением превентивной кишечной стомы (илеостомы).
Циркулярный степлер ЕЕА с применением технологии Tri-Staple накладывает круговой шов из 3 рядов титановых скобок, располагаемых в шахматном порядке, и отсекает избыток ткани, формируя круговой анастомоз. Однократный механизм прошивания и прорезания тканей. Диаметр скобочного шва определяется размером выбранного инструмента: 33 мм, 31 мм, 28 мм.
Работоспособность заявляемого способа подтверждается следующими клиническими примерами:
Пример 1.
В отделение поступил пациент Н-ев, 77 лет, с диагнозом злокачественное новообразование прямой кишки T3N0M0 II ст, 2 клиническая группа, при сборе анамнеза и результатов клинических исследований на дооперационном этапе у него: уровень гемоглобина при поступлении Х1=99 г/л, объем опухоли Х2=16 см3. Наличие сахарного диабета Х3=1, отсутствие превышения ИМТ: согласно установленным данным для 77 лет норма ИМТ 24-29, у пациента ИМТ=24, что соответствует возрастной норме Х4=0.
Для оценки риска прогнозирования несостоятельности колоректального анастомоза, с целью выбора тактики хирургического лечения опухоли прямой кишки подставили полученные значения в разработанную нами математическую модель, получили р=0,15, данное значение выше критического р=0,14, а значит согласно заявляемому способу у данного пациента может развиться НКА. В связи с этим, была выбрана тактика хирургического лечения опухоли прямой кишки с формированием колоректального анастомоза путем введенного через анус циркулярного сшивающего аппарата «циркулярного степлера ЕЕА» для наложения колоректального анастомоза, диаметром 31 мм, с последующим наложением превентивной кишечной стомы (илеостомы). Послеоперационный период прошел без осложнений. Это позволило сократить нахождение пациента в стационаре, повысить эффективность лечения.
Пример 2.
В отделение поступила пациентка Б-ва, 63 года, с диагнозом злокачественное новообразование прямой кишки T4N0M0 II ст, 2 клиническая группа при сборе анамнеза и результатов клинических исследований выявили у нее: уровень гемоглобина при поступлении X1=112 г/л, объем опухоли Х2=12 см3. Наличие сахарного диабета Х3=1, превышение ИМТ: у пациентки ИМТ=30,2, что было выше возрастной нормы, а значит, Х4=1.
Для оценки риска прогнозирования несостоятельности колоректального анастомоза и с целью выбора тактики хирургического лечения опухоли прямой кишки подставили полученные значения в разработанную нами математическую модель, получили р=0,14, данное значение равно критическому р=0,14, а значит согласно заявленному способу у данной пациентки возможна несостоятельность колоректального анастомоза, и мы отнесли ее к группе риска. В связи с этим, была выбрана тактика хирургического лечения опухоли прямой кишки путем введенного через анус циркулярного сшивающего аппарата «циркулярного степлера ЕЕА» для наложения колоректального анастомоза диаметром 31 мм, с последующим наложением превентивной кишечной стомы (илеостомы). Послеоперационный период прошел без осложнений. Это позволило сократить нахождение пациента в стационаре, повысить эффективность лечения.
Пример 3.
В отделение поступил пациент О-ев, 67 лет, с диагнозом злокачественное новообразование прямой кишки T2N0M0 II ст, 2 клиническая группа, при сборе анамнеза и результатов клинических исследований выявили у него: уровень гемоглобина при поступлении Х1=97 г/л, объем опухоли Х2=4 см3. Наличие сахарного диабета Х3=1, превышение ИМТ Х4=1: у пациента ИМТ=33,2, что выше нормы для возраста от 65 лет.
Для оценки риска прогнозирования несостоятельности колоректального анастомоза, с целью выбора тактики хирургического лечения опухоли прямой кишки подставили полученные значения в разработанную нами математическую модель, получили р=0,13 данное значение меньше критического (р=0,14), а значит согласно заявляемому способу у данного пациента не возникнет несостоятельность колоректального анастомоза, то есть пациента отнесли к группе с низким риском развития НКА. Выбрана тактики хирургического лечения опухоли прямой кишки у данного пациента завершением формирования колоректального анастомоза путем введенного через анус циркулярного сшивающего аппарата «циркулярного степлера ЕЕА» для наложения колоректального анастомоза диаметром 31 мм. После операции у пациента не наблюдалось развитие несостоятельности колоректального анастомоза. Послеоперационный период прошел без осложнений. Это позволило сократить нахождение пациента в стационаре, повысить эффективность лечения.
Предлагаемый способ был применен в отделении абдоминальной онкологии клиники РостГМУ у 50 пациентов для выбора тактики хирургического лечения опухоли прямой кишки. Обследовали согласно заявляемому способу 50 пациентов, определяли указанные выше статистически значимые показатели и по оригинальной формуле вычисляли коэффициент выбора тактики хирургического лечения опухоли прямой кишки. В зависимости коэффициента (р) определяли тактику хирургического лечения опухоли прямой кишки. В 47 случаях была низкая вероятность развития НКА, хирургическое лечение опухоли прямой кишки завершали формированием колоректального анастомоза с использованием циркулярного сшивающего аппарата. В последующем подтвердилось, что ни у кого из 47 человек не развилась НКА. В 3 случаях прогнозировался высокий риск развития НКА, хирургическое лечение опухоли прямой кишки завершали формированием колоректального анастомоза циркулярным сшивающим аппаратом с последующим наложением превентивной кишечной стомы. В послеоперационном периоде НКА не было зафиксировано.
Таким образом, по сравнению с прототипом предлагаемый способ позволяет повысить достоверность выбора тактики хирургического лечения опухоли прямой кишки.
Способ апробирован на 215 пациентах, проходивших лечение в клинике ФГБОУ ВО РостГМУ Минздрава России отделения абдоминальной онкологии, (пациенты с раком прямой кишки). Количество пациентов с риском несостоятельности колоректального анастомоза составили 24 человека (11,2%), которые были выделены в 1 группу наблюдения, во 2 группу лиц без риска несостоятельности колоректального анастомоза были включены 191 человек (88,8%).
После проведенного оперативного лечения был проведен II этап анализа данных с целью определения статистически значимых факторов, влияющих на развития несостоятельности колоректального анастомоза. На следующем этапе была разработана математическая модель оценки вероятности несостоятельности колоректального анастомоза методом бинарной логистической регрессии.
Формирование баз данных проводили при помощи программы Microsoft Office Excel 16 (2015, Microsoft, США). Статистическую обработку полученных данных проводили при помощи программ Microsoft Office Excel 16 (2015, Microsoft, США) и Statistica 16.0 (StatSoft, США), SPSS Statistic 26.0 (IBM, США).
Преимущества заявляемого метода
Предлагаемый способ выбора тактики хирургического лечения опухоли прямой кишки позволяет выбрать патогенетически обоснованную тактику лечения, предотвращающую развитие осложнений, путем оценки вероятности несостоятельности колоректального анастомоза у каждого конкретного пациента с данной патологией.
Преимущество заявляемого способа, заключается в том, что он позволяет заранее оценить вероятность риска несостоятельности колоректального анастомоза, на дооперационном этапе выбрать адекватную хирургическую тактику и снизить послеоперационные осложнения у пациентов, попадающих в зону высокого риска развития несостоятельности колоректального анастомоза и, тем самым, повысить эффективность лечения.
Способ апробирован на большом клиническом материале и может быть рекомендован к широкому использованию врачами-онкологами, хирургами, проктологами в клинической практике.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования ранней несостоятельности колоректального анастомоза. | 2022 |
|
RU2807932C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ОПУХОЛЕЙ ПРЯМОЙ КИШКИ | 2019 |
|
RU2709831C1 |
| Способ прогнозирования развития несостоятельности линии швов желудка и анастомозов после бариатрической операции | 2024 |
|
RU2841472C1 |
| СПОСОБ ПРОФИЛАКТИКИ НЕСОСТОЯТЕЛЬНОСТИ АППАРАТНОГО КОЛОРЕКТАЛЬНОГО АНАСТОМОЗА | 2014 |
|
RU2567917C1 |
| СПОСОБ ГИБРИДНОЙ ТРАНСАНАЛЬНОЙ РЕЗЕКЦИИ ПРЯМОЙ КИШКИ | 2018 |
|
RU2698852C2 |
| Метод укрепления межкишечного аппаратного анастомоза путем ушивания участка степлерной линии комбинацией узлов | 2022 |
|
RU2816015C2 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РАКА ПРЯМОЙ КИШКИ | 2006 |
|
RU2319456C1 |
| СПОСОБ МУКОЗЭКТОМИИ ПРЯМОЙ КИШКИ ПРИ ЛЕЧЕНИИ СЕМЕЙНОГО АДЕНОМАТОЗНОГО ПОЛИПОЗА ТОЛСТОЙ КИШКИ | 2022 |
|
RU2821819C1 |
| СПОСОБ ОБРАБОТКИ КУЛЬТИ НИЖНЕАМПУЛЯРНОГО ОТДЕЛА ПРЯМОЙ КИШКИ | 2011 |
|
RU2469655C1 |
| Способ формирования лапароскопического интракорпорального термино-терминального циркулярно-перитонизированного толстокишечного анастомоза | 2018 |
|
RU2689856C1 |
Изобретение относится к хирургии, а именно к онкопроктологии. У пациента с опухолью прямой кишки до оперативного вмешательства определяют уровень дооперационного гемоглобина, объем опухоли, наличие или отсутствие сахарного диабета, наличие или отсутствие превышения индекса массы тела (ИМТ). Вычисляют риск развития несостоятельности колоректального анастомоза (р) по оригинальной формуле. При значении р меньше 0,14 хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза с использованием циркулярного сшивающего аппарата; если р больше или равно 0,14 - хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза циркулярным сшивающим аппаратом с последующим наложением превентивной кишечной стомы. Способ позволяет заранее оценить вероятность риска несостоятельности колоректального анастомоза, на дооперационном этапе выбрать адекватную хирургическую тактику и снизить послеоперационные осложнения больных, попадающих в зону высокого риска развития несостоятельности колоректального анастомоза, и тем самым повысить эффективность лечения. 3 пр.
Способ выбора тактики хирургического лечения опухоли прямой кишки, включающий обследование пациента, определение индекса массы тела (ИМТ), наличия сахарного диабета, отличающийся тем, что до оперативного вмешательства определяют уровень гемоглобина, объем опухоли, после чего вычисляют риск развития несостоятельности колоректального анастомоза по формуле
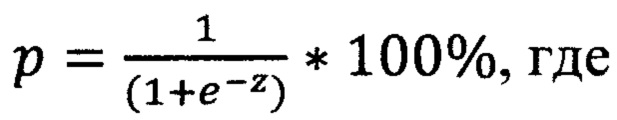
р - риск развития несостоятельности колоректального анастомоза,
е - число Эйлера - константа, равное 2,71828;
z=0,639-0,078*Х1+0,157*Х2+2,844*Х3+1,525*Х4,
где X1 - уровень гемоглобина до оперативного вмешательства, в г/л;
Х2 - объем опухоли, в см3;
Х3 - наличие сахарного диабета есть = 1, нет = 0;
Х4 - превышение индекса массы тела есть = 1, нет = 0;
при р меньше 0,14 хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза с использованием циркулярного сшивающего аппарата; при р больше или равно 0,14 - хирургическое лечение опухоли прямой кишки завершают формированием колоректального анастомоза циркулярным сшивающим аппаратом с последующим наложением превентивной кишечной стомы.
| PENNA M | |||
| et al | |||
| International TaTME Registry Collaborative | |||
| Приспособление для подачи и прижимания дерева к камням в дефибрерах | 1925 |
|
SU1594A1 |
| Ann Surg | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
| Способ прогнозирования несостоятельности колоректального анастомоза | 2016 |
|
RU2625746C1 |
| Способ прогнозирования течения репаративного процесса кишечного анастомоза | 2017 |
|
RU2675089C1 |
| Прибор для проверки профилей деталей машин | 1930 |
|
SU18948A1 |
| US | |||
Авторы
Даты
2023-09-05—Публикация
2023-04-27—Подача