Область техники, к которой относится изобретение
Изобретение относится к области медицины, а именно онкологии и урологии, а также лучевой диагностике и может быть использовано для неинвазивной верификации гистологического строения опухоли почки.
Уровень техники
Наиболее распространенным в настоящее время способом дифференциальной диагностики опухоли почки является биопсия образований. Известно, что чувствительность и специфичность толстоигольной биопсии в диагностике рака почки составляют 99,1 и 99,7% соответственно [1]. Однако, в 0-22,6% она является неинформативной (8% в мета-анализе) [2, 3, 4, 5, 6, 7]. По данным других источников чувствительность и специфичность биопсии достаточно высоки: 97,5% и 97,26%, соответственно. При этом прогностическая ценность положительного результата составляет 99,8% [8, 9]. Однако, не все опухоли могут быть биопсируемы ввиду своего расположения: образования по передней поверхности почки, а также синусные образования, пункционная биопсия которых может сопровождаться угрожающими жизни состояниями ввиду непосредственной близости крупных сосудистых стволов. Также необходимо учитывать факт гетерогенности строения образований паренхимы почки [10].
Известен способ дифференцировки доброкачественных (онкоцитома, ангиомиолипома с минимальным содержанием жирового компонента) и злокачественных (почечно-клеточный рак) образований почки [11] с использованием сотообразной 3D-модели опухоли почки (используется в компьютерной графике для случайного разбиения поверхностей), созданной с помощью технологии MATLAB code (пакет прикладных программ для технических вычислений). Авторами было установлено, что периметр в сагиттальной плоскости, эллиптическая компактность в корональной проекции значительно различаются между злокачественными и доброкачественными образованиями.
Однако, данный способ не учитывает все возможные формы образования почки и пол, что не всегда позволяет определить гистологический тип опухоли с высокой степенью точности.
Известен способ диагностики характера новообразования опухоли по данным МРТ почек, предложенный Verma и коллегами [12], основанный на связи гистологического типа строения опухолей с их формой. В частности, авторами было отмечено, что те экзофитные опухоли, которые характеризовались пирамидальным ростом с вершиной, обращенной в паренхиму по сравнению с полностью округлыми образованиями, были значительно чаще доброкачественными.
Однако в известном способе не учтены все возможные формы образований, что является наиболее важным. Кроме того, не представлена связь с полом пациентов.
Известные способы основаны на анализе изображений, полученных в 2D формате из данных компьютерной и магнитно-резонансной томографии, тогда как предлагаемое решение основано на оценке 3D изображения опухолевого процесса в почке, что дает большие преимущества в описании как формы опухоли, так и распространенности опухолевого процесса, повышает точность определения характера образования.
Технической проблемой, на решение которой направлено изобретение, является создание более эффективного (информативного) неинвазивного способа оценки риска злокачественности опухолей почки.
Раскрытие изобретения
Техническим результатом - является повышение точности выявления злокачественного характера опухолевого процесса в почке.
Технический результат достигается за счет того, что способ оценки риска злокачественности опухоли почки, включающий построение 3D модели почки с новообразованием по изображениям мультиспиральной компьютерной томографии с контрастированием, полученным в нативной, артериальной, венозной и экскреторной фазах, анализ построенной 3D модели с визуальным определением формы образования почки, с последующим расчетом на основании полученных данных коэффициента р, характеризующего вероятность злокачественного характера опухоли почки, по формуле:
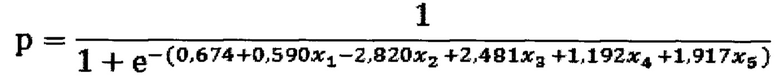
где x1 соответствует полу пациента, в случае женского пола, x1 присваивают значение 0, мужского - значение 1;
x2 - многоузловая форма опухоли: 0 - нет, 1 – да;
х3 - грибовидная форма опухоли: 0 - нет, 1 - да;
x4 - шаровидная форма опухоли с неровной поверхностью: 0 - нет, 1 – да;
x5 - шаровидная форма опухоли с конусовидным основанием: 0 - нет, 1 – да:
и в случае полученного значения р<0,5 диагностируют низкий риск злокачественного новообразования почки, при 0,5≤р≤1 диагностируют высокий риск злокачественного новообразования почки. При этом для определения формы опухоли вычисляют следующие коэффициенты:
- коэффициент сферичности, который определяют по формуле:
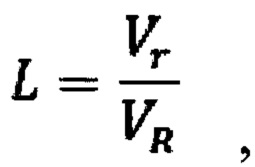
где Vr - объем сферы с радиусом r, вписанной в опухоль, при этом центр сферы соответствует центру масс опухоли, а радиус r сферы равен расстоянию от центра до минимально удаленной точки поверхности опухоли; VR - объем сферы с радиусом R, описывающей опухоль, при этом центр сферы соответствует центру масс опухоли, а радиус R сферы равен расстоянию от центра сферы до максимально удаленной точки поверхности опухоли;
- коэффициент бугристости, который определяют по формуле:
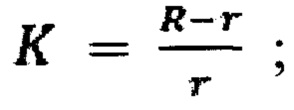
в случае, если значение L<0,65, осуществляют построение сечения опухоли плоскостью, проходящей через три точки P1, Р2, Р3 на поверхности опухоли, с получением контура сечения опухоли, где точки P1, Р2 являются наиболее удаленными друг от друга точками поверхности опухоли, точка Р3 является наиболее погруженной в паренхиму почки точкой на поверхности опухоли, при этом в случае совпадения точки Р3 с P1 или Р2, в качестве точки Р3 выбирают наиболее удаленную точку опухоли от отрезка Р1Р2; на плоскости сечения вводят систему координат ху с центром, соответствующим точке P1 и осью х, совпадающей с отрезком Р1Р2, и выполняют преобразование контура сечения опухоли таким образом, что часть контура, характеризующуюся отрицательными ординатами, отображают симметрично относительно оси х.
Далее в каждой точке контура с заданным шагом рассчитывают тангенс угла наклона α касательной в этой точке к оси х (tgα) и определяют количество (N+) полученных положительных значений tgα, количество (N-) полученных отрицательных значений tgα, а также количество (N0) локальных максимумов и минимумов контура.
Определяют параметр
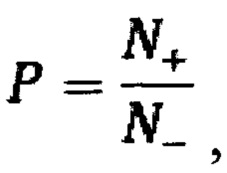
в результате при полученных значениях L≥0,65 и K≥0,2 или при значениях L<0,65, Р≥0,9 и N0>2 форму опухоли относят к многоузловой;
при полученных значениях L≥0,65 и 0,1≤K<0,2 форму опухоли относят к шаровидной форме с неровной поверхностью; форму опухоли относят к грибовидной, если L<0,65, Р<0,9 и значение tgα больше единицы по меньшей мере в одной точке контура за исключением начального и конечного участков контура; форму опухоли относят к шаровидной форме с конусовидным основанием, если L<0,65, Р<0,9 и значение tgα меньше единицы во всех точках контура за исключением начального и конечного участков.
Следует отметить, что коэффициент р, характеризующий вероятность злокачественного характера опухоли почки, и все соотношения были выведены и установлены в результате проведенных авторами исследований.
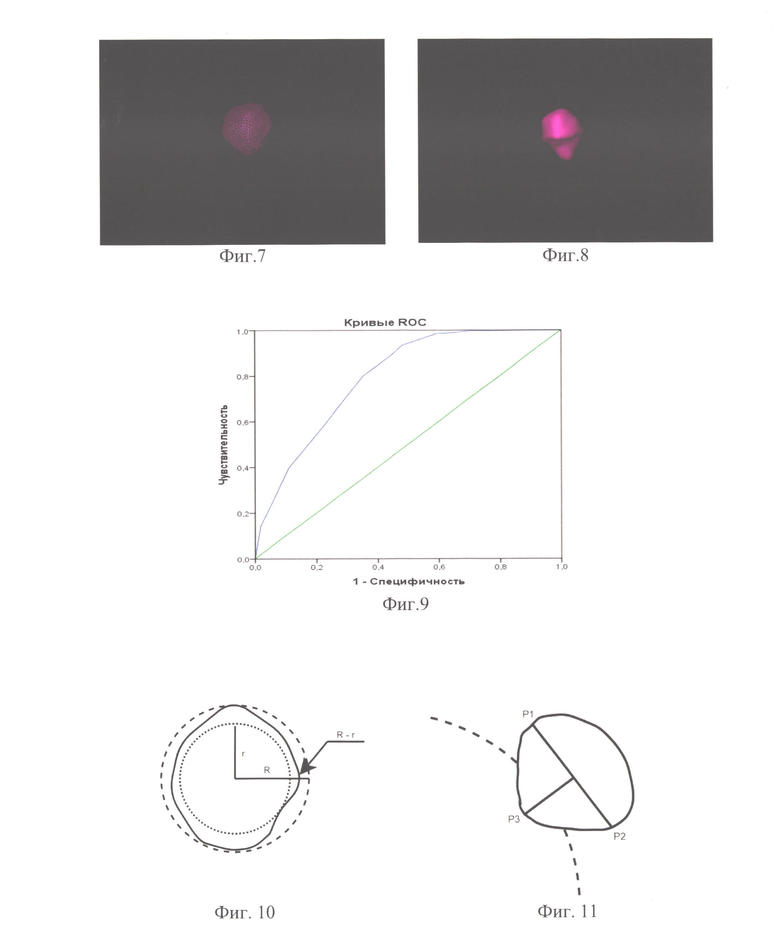
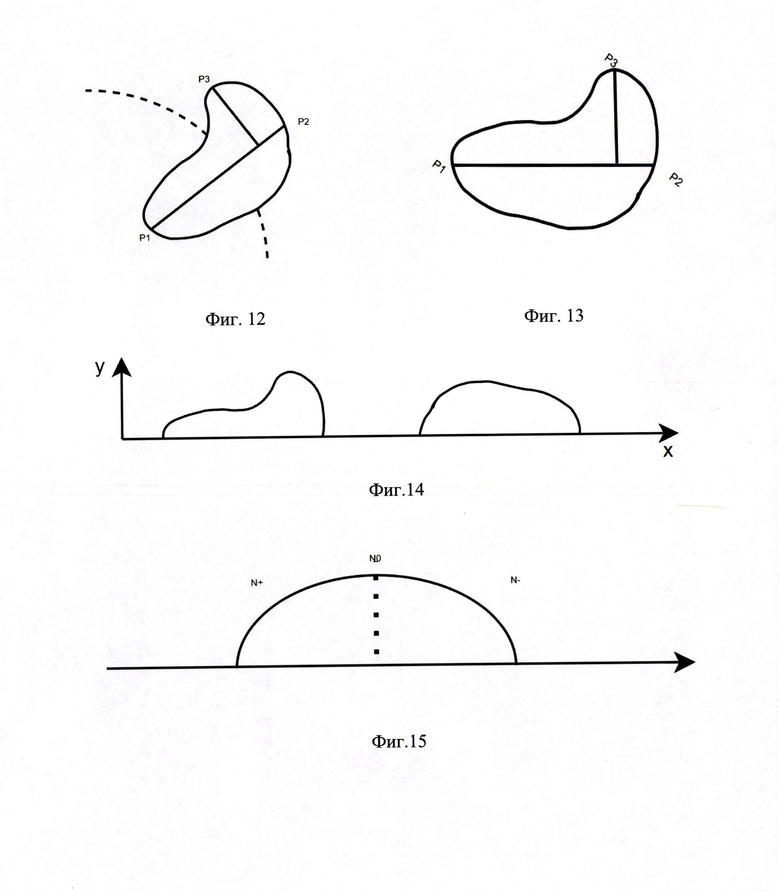
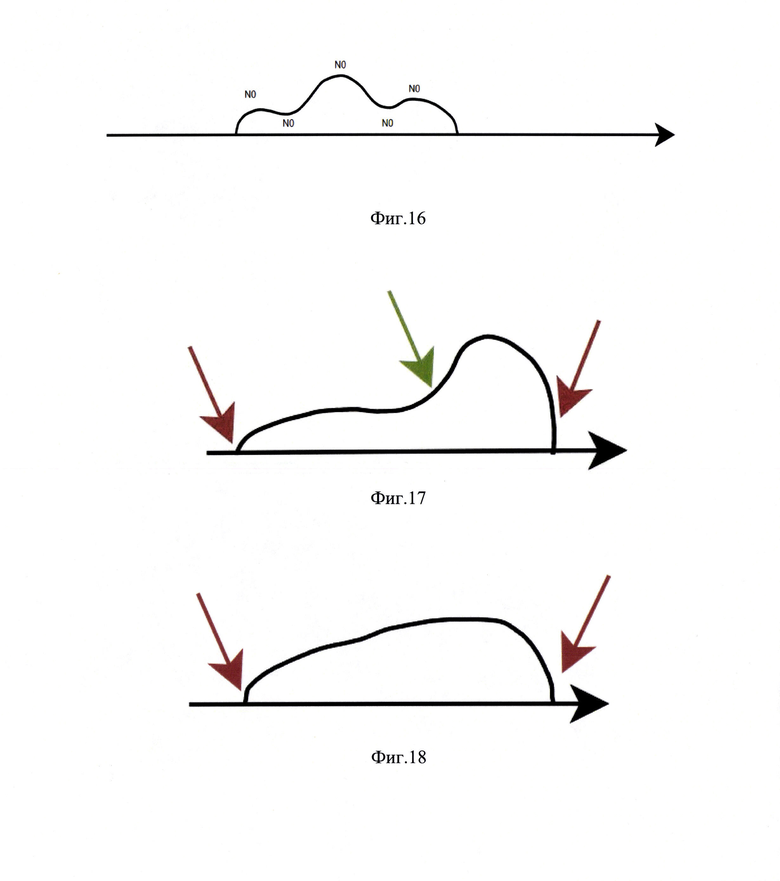
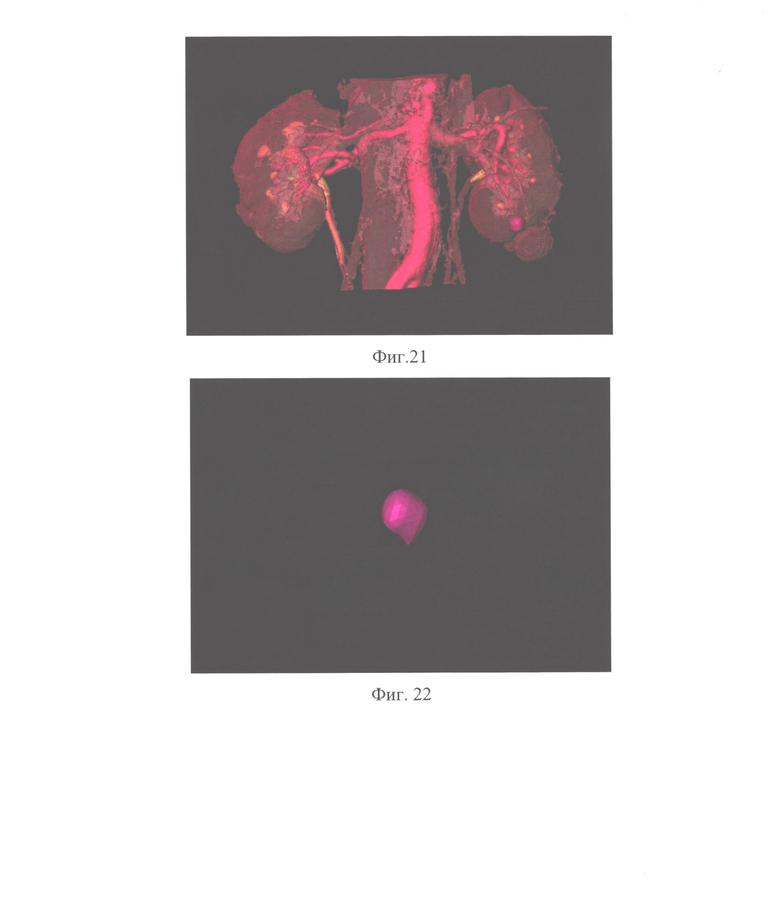
Изобретение поясняется чертежами, где на фиг. 1 представлена 3D-модель почек, верхних мочевых путей и сосудистых структур (вид спереди), на фиг. 2 - 3D-модель почек (с образованием правой почки), верхних мочевых путей и сосудистых структур (вид сзади), на фиг. 3 - 3D-модель образования почки шаровидной формы, на фиг. 4 - 3D-модель образования почки овальной формы, на фиг. 5 - 3D-модель образования почки многоузловой (бугристой) формы, на фиг. 6 - 3D-модель образования почки грибовидной формы, на фиг. 7 - 3D-модель образования почки шаровидной формы с неровной поверхностью, на фиг. 8 - 3D-модель образования почки шаровидной формы с конусовидным основанием (обращенным вглубь паренхимы), на фиг. 9 - ROC-кривая предиктивной регрессионной модели злокачественности новообразований почки, на фиг. 10 - определение параметра К (черной сплошной линией изображен контур опухоли, пунктиром - контуры вписанной и описанной сфер в разрезе), на фиг. 11, 12 - варианты расположения точек P1, Р2, Р3 (черной сплошной линией изображен контур опухоли, пунктиром - контур почки в разрезе), фиг. 13 - определение оси оХ (черной сплошной линией изображены контуры опухоли в разрезе), на фиг. 14 - симметричное преобразование контура сечения опухоли, характеризующуюся отрицательными ординатами, на фиг. 15, 16 - варианты определения параметров N0, N+, N- (черной сплошной линией изображены контуры опухоли в разрезе),, на фиг. 17, 18 - варианты определения зон роста «крутизны» сечения (черной сплошной линией изображены контуры опухоли в разрезе, красные стрелки - отбрасываемые зоны, зеленая стрелка - зона роста крутизны), на фиг. 19 - результат 3D-моделирования опухолевого процесса в почке пациента из примера 1, на фиг. 20 - 3D-модель образования почки пациента из примера 1, на фиг. 21 - результат 3D-моделирования опухолевого процесса в почке пациента из примера 2, на фиг. 22 - 3D-модель образования почки пациента из примера 2.
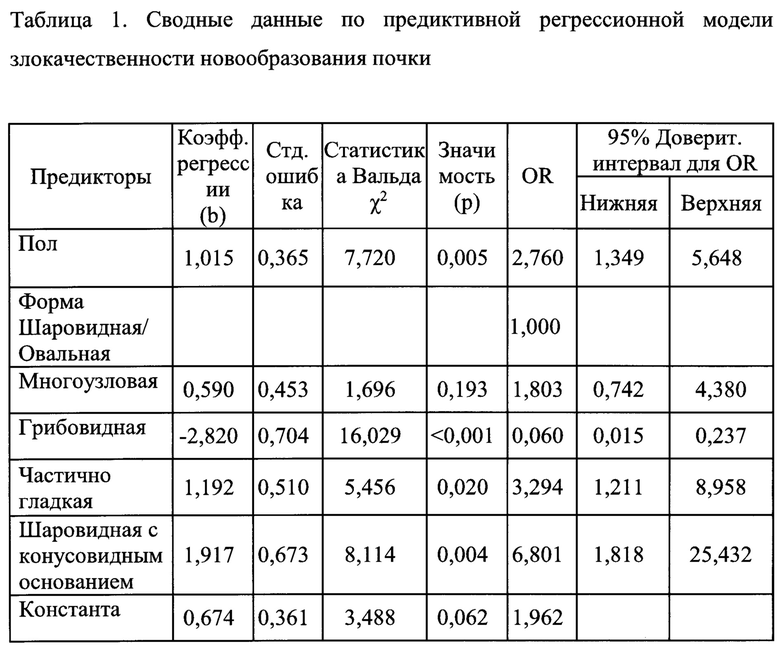
Изобретение также поясняется таблицами, где в таблице 1 представлены сводные данные по предиктивной регрессионной модели злокачественности новообразования почки, в таблице 2 - данные по чувствительности, специфичности и прогностической ценности предлагаемого способа и известных из уровня техники способов дифференциальной диагностики доброкачественных и злокачественных опухолей почек
Осуществление изобретения
Следует отметить, что гистологическое строение опухолевого узла зависит от определенных параметров и, прежде всего, от его формы и пола пациента. Выделяют следующие формы образований почек: 1) овальная/шаровидная (сфероидная) (фиг. 3, 4), 2) многоузловая (бугристая) (фиг. 5), 3) грибовидная (фиг. 6), 4) шаровидная с неровной поверхностью (фиг. 7), 5) шаровидная с конусовидным основанием (обращенным вглубь паренхимы) (фиг. 8). Ввиду схожести изображения и трудности дифференциации шаровидная и овальная формы опухолей были объединены в одну группу.
3D-изображения опухолевого узла, получают из данных мультиспиральной компьютерной томографии (МСКТ) почек с контрастированием путем их постпроцессинговой обработки программой Amira (фиг. 1, 2).
Предлагаемый способ включает построение 3D модели почки по изображениям мультиспиральной компьютерной томографии с контрастированием (МСКТ), полученным в различные фазы выполняемого исследования: нативной, артериальной, венозной и экскреторной. При этом для построения трехмерной модели используют любой известный из уровня техники графический программный редактор, позволяющий строить 3D модели органов и систем организма различной степени сложности (например, «OsiriX», «MicroView» или «MIPAV»). Для получения 3D модели почки осуществляют совмещение изображений, полученных во всех фазах контрастирования (одновременная визуализация изображений различных фаз контрастирования на 3D изображении). Для получения единой картины левой и правой почки одновременно проводят выделение по отдельности правой и левой почки из данных артериальной фазы. Для интеграции других анатомических структур почки - вен, чашечки, лоханки, мочеточника, паренхимы и образований почки, выравнивание производят к данным артериальной фазы правой и левой почки с околопочечными структурами по отдельности [13]. Трехмерные модели образований почки выделяются вручную на аксиальных срезах с помощью методики послойного контурирования. Далее выделенные на срезах области объединяются в трехмерные объекты опухолей.
Для оценки формы опухоли из центра (центра масс опухоли) выделенного объекта строят две сферы: описанная (с радиусом R равным расстоянию от центра до максимально удаленной точки поверхности) и вписанная (с радиусом r равным расстоянию до минимально удаленной точки поверхности). Затем определяют объем VR и Vr соответствующих сфер. Отношение
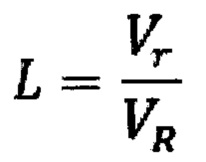
(коэффициент сферичности) позволяет грубо оценить форму опухоли. При значении L≥0,65 делают вывод о сферичной опухоли с возможными неровностями или буграми. При значении L<0,65 делают вывод о несферичной опухоли. Тем самым разбивая возможные формы опухоли на 2 большие группы: преимущественно сферичные и преимущественно несферичные.
Для оценки преимущественно сферичных опухолей вводят дополнительный параметр
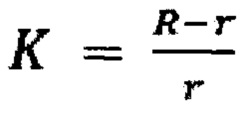
Определим его как коэффициент бугристости преимущественно сферичной опухоли (фиг. 10). При значении K<0,1 форму опухоли относят к шаровидной. При значении 0,1 ≤K<0,2 форму опухоли относят к шаровидной форме с неровной поверхностью (фиг. 11). При значении K≥0,2 - к многоузловой (бугристой).
В случае, если значение L<0,65, осуществляют построение сечения опухоли плоскостью, проходящей через три точки P1, Р2, Р3 на поверхности опухоли, с получением контура сечения опухоли, где точки P1, Р2 являются наиболее удаленными друг от друга точками поверхности опухоли, точка Р3 является наиболее погруженной в паренхиму почки точкой на поверхности опухоли, при этом в случае совпадения точки Р3 с P1 или Р2, в качестве точки Р3 выбирают наиболее удаленную точку опухоли от отрезка Р1Р2 (фиг. 11, 12). Далее на плоскости сечения вводят систему координат ху с центром, соответствующим точке P1 и осью х (фиг. 13), совпадающей с отрезком Р1Р2, и выполняют преобразование контура сечения опухоли таким образом, что часть контура, характеризующуюся отрицательными ординатами, отображают симметрично относительно оси х (фиг. 14). Затем в каждой точке контура с заданным шагом рассчитывают тангенс угла наклона α касательной в этой точке к оси х (tgα) и определяют количество (N+) полученных положительных значений tgα, количество (N-) полученных отрицательных значений tgα, а также количество (N0) локальных максимумов и минимумов контура (фиг. 15, 16). Данный шаг позволяет отличить конусовидную форму от грибовидной. Расчеты сводятся к оценке тангенсов углов наклона касательной в каждой точке сечения для определения крутизны изменения линии. Чем круче будет наклон, тем более вероятна принадлежность геометрии опухоли к грибовидной форме. При этом из оценки убираются начальные и конечные точки каждого графика следующим образом: начиная с первой возможной точки отбрасываются все, до первого значения tgα меньше 1. Данный шаг необходим для минимизации вычислительных ошибок. Точно также поступают с конечными точками, начиная с последней и двигаясь в обратном направлении (фиг. 17, 18).
Для оценки преимущественно несферичных опухолей используют следующую методику: определяют две самые удаленные точки поверхности P1 и Р2. Точку Р3 определяют, как самую погруженную в паренхиму почки точку на поверхности опухоли (фиг. 21). В случае совпадения точки Р3 с P1 или Р2 ее определяют, как самую удаленную от оси точку поверхности (фиг. 22). Через P1 и Р2 проводят прямую, которая считается осью объекта. Через проведенную ось и точку Р3 строят плоскость, пересекающую поверхность опухоли. Тем самым получают сечение поверхности опухоли. В плоскости сечения, считая построенную ось осью абсцисс, строят перпендикулярно оси ординат таким образом, что каждая половина сечения находилась в положительных значениях соответствующей оси ординат. Затем с шагом
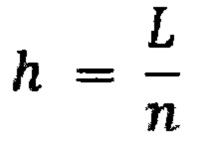 ,
,
где L - длина отрезка Р1Р2, n - точность (для удобства брали равным 100) пошагово оценивают соотношения tg(α), где α – угол наклона касательной к линии графика в каждой точке.
Тем самым получают 2 ряда значений для сечения над и под осью абсцисс. Оценку значений проводят на основе 1 ряда, полученного дополнением первого ряда другим в конец. Для оценки формы используют следующие параметры: tg(α) (максимальное значение в ряду по модулю), N+, N-(количество положительных и отрицательных значений соответственно) и N0 (количество значений равных количеству соседних изменений знака значений в окрестности).
Следующим шагом оценивают соотношение
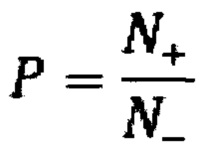
При значении соотношения Р≥0,9 и N0 равной 2 форму опухоли относят к овальной (фиг. 12, 13). При значении N0 больше 2 считают опухоль многоузловой (бугристой) (фиг. 14, 15).
При значении Р<0,9 проводят оценку tg(α) . Если есть значения tg(α) больше единицы по меньшей мере в одной точке контура за исключением начального и конечного участков контура, то делают вывод о принадлежности формы опухоли к грибовидной группе форм опухолей (фиг. 16, 17). Если значение tg(α) меньше единицы во всех точках контура за исключением начального и конечного участков - к шаровидной форме с конусовидным основанием (фиг. 18, 19).
Для оценки значимости предикторов рака почки использован метод многофакторного логистического регрессионного анализа.
Модель логистической регрессии представляет собой зависимость логарифма шанса наступления прогнозируемого события (логита) от линейной комбинации факторных переменных.
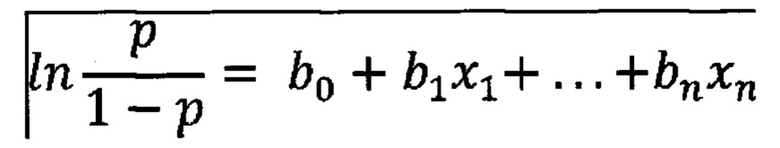
Соответственно, вероятность наступления прогнозируемого события можно рассчитать при помощи следующего уравнения:
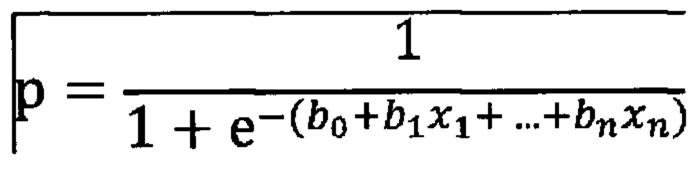
где,
р - вероятность прогнозируемого события,
е - математическая константа 2,72,
b0 -константа модели,
bn - коэффициент при предикторной переменной xn, показывающий изменение логарифмических шансов, вызванное единичным изменением соответствующей независимой переменной,
n - порядковый номер предиктора, включенного в уравнение (1…n). На основе метода логистической регрессии построена предсказательная модель, позволяющая прогнозировать злокачественный характер новообразования почки.
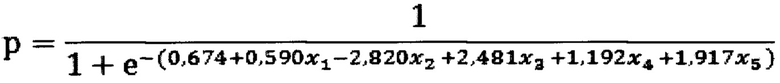
р - вероятность злокачественного характера опухоли почки,
x1 соответствует полу пациента, в случае женского пола x1 присваивают значение 0, мужского – значение 1;
x2 - многоузловая форма опухоли: 0 - нет, 1 – да;
х3 - грибовидная форма опухоли: 0 - нет, 1 – да;
x4 - шаровидная форма опухоли с неровной поверхностью: 0 - нет, 1 – да;
x5 - шаровидная форма опухоли с конусовидным основанием: 0 - нет, 1 - да.
В случае овальной/шаровидной формы опухоли вместо всех х кроме пола подставляется 0.
При полученном значении функции р от 0 до 0,5 у пациента прогнозируют низкий риск злокачественного новообразования (характер опухоли - доброкачественный), при значении р от 0,5 до 1,0 включительно у пациента прогнозируют высокий риск злокачественного новообразования почки (р<0,5 - доброкачественные, от 0,5 до 1,0 - злокачественные).
Диагностические признаки доброкачественного или злокачественного характера новообразований почек были определены в ходе статистического анализа данных 308 пациентов с односторонними опухолями почек (175 мужчин - 56,8%; 133 женщины - 43,2%). Всем пациентам по поводу образований почек выполнены органосохраняющие операции (ретроперитонеоскопически у 42 пациентов (13,6%), лапароскопически у 264 пациентов (85,7%), роботически у 2 пациентов (0,6%)). Из 308 пациентов у 254 (82,5%) верифицировано злокачественное образование почки, у 54 (17,5%) доброкачественное. Перед органосохраняющими операциями пациентам выполнялась МСКТ почек с контрастированием с последующим 3D моделированием. Построение 3D моделей было осуществлено с использованием программы «Amira 5.4» [(разработчик: 1995-2013 гг., Konrad-Zuse-Zentrum Berlin (ZIB); 1999-2013 гг., VSG)] (лицензия ASTND.44644). Исследования были выполнены на мультиспиральных компьютерных томографах. Протокол проведения исследования 3 Phase Kidneys - в положении пациента лежа на спине с внутривенным контрастированием, с последующим построением 3D моделей. Математические основы и алгоритмы построения 3D модели при помощи программы «Amira 5.4» описаны в работах [14]. Для получения качественных 3D моделей почек толщина среза при исследовании в каждой фазе контрастирования не должна превышать 1 мм. Запись исследования была сделана на CD или DVD в формате «Dicom» с шагом, равным толщине среза в каждой фазе. В результате выполнения МСКТ с контрастированием для каждого исследуемого пациента были получены четыре трехмерных изображения в соответствии с фазами выполняемого исследования: нативной, артериальной, венозной и экскреторной. Получаемые при МСКТ мультипланарные построения позволяют получать фактически полную информацию об опухолевом процессе в почке. В каждой фазе визуализируются различные анатомические составляющие почки. Для получения 3D изображения почки было выполнено совмещение всех фаз исследования. Для получения единой картины левой и правой почки одновременно проводили выделение по отдельности правой и левой почки из данных артериальной фазы. Для интеграции других анатомических структур почки выравнивание производили к данным артериальной фазы правой и левой почки с околопочечными структурами по отдельности.
Далее была построена логистическая модель прогнозирования злокачественности новообразования почки с использованием пошагового алгоритма включения статистически значимых предикторов (таблица 1).
Для оценки чувствительности и специфичности модели применяли ROC-анализ. Количественная интерпретация результатов проведена по ROC-кривой с оценкой показателя AUC (Area under ROC curve - площадь под ROC-кривой).
Чувствительность данной модели, отражающая правильность определения с ее помощью злокачественности новообразования почки составила 98,8%, при этом специфичность относительно точности определения отсутствия злокачественности - 35,2%. Общий процент корректных предсказаний составил - 87,6%.
По данным построения ROC-кривой (фиг. 9) показатель AUC составил 0,794±0,037 (ДИ 95% 0,721-0,867; р<0,001), что соответствует хорошему качеству прогностической модели.
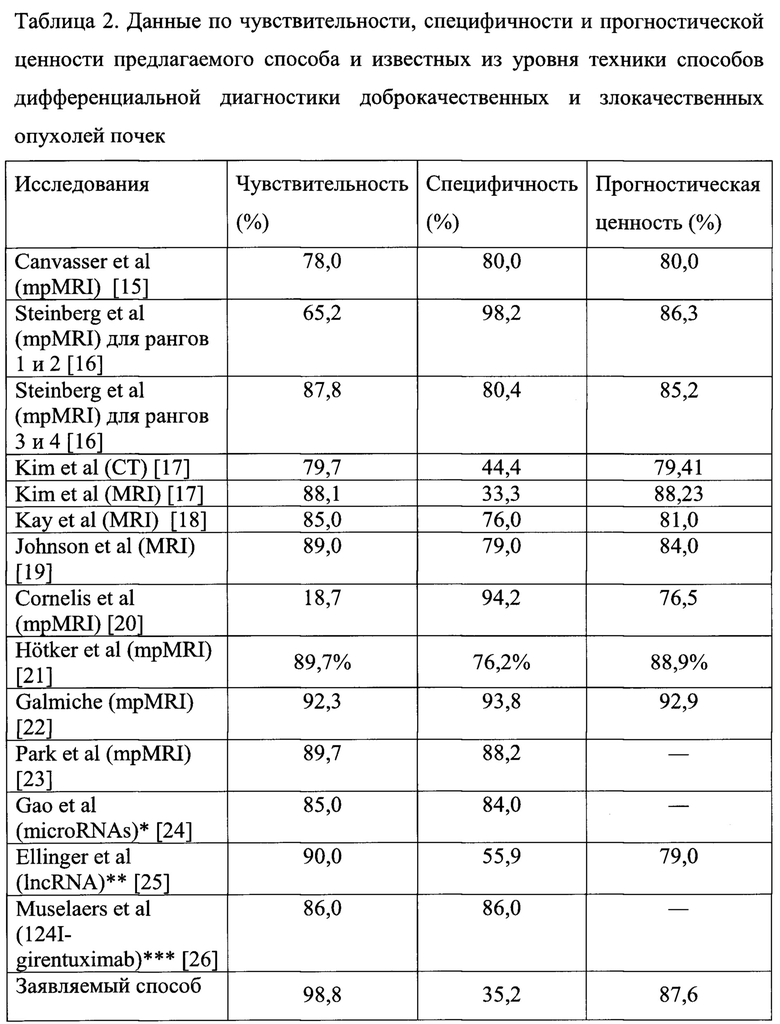
В таблице 2 представлены сравнительные данные по чувствительности, специфичности и прогностической ценности способов диагностики новообразований, основанных на различных альтернативных биопсии неинвазивных методах дифференциальной диагностики между доброкачественными и злокачественными опухолями почек.
Данные из таблицы 2, несмотря на небольшую специфичность построенной логистической модели, показали самую высокую чувствительность и сравнимую с другими неинвазивными методами дифференциальной диагностики доброкачественных и злокачественных опухолей почек прогностическую ценность.
Заявляемый способ был использован для оценки злокачественности новообразований почек за период с января по декабрь 2019 года в 308 наблюдениях у больных с образованиями почки. У 254 пациентов был диагностирован злокачественный характер новообразований с использованием предлагаемого способа на основании 3D моделирования. Все диагностированные наблюдения были подтверждены гистологическими исследованиями.
Ниже представлены клинические примеры, демонстрирующие возможность реализации заявляемого способа с достижением технического результата.
Пример.1 Больная С., 79 лет, диагноз: опухоль левой почки T1aN0Mx.
Из анамнеза было установлено: что при диспансеризации (УЗИ) случайно выявлено образование верхнего сегмента левой почки размером до 25 мм. При МСКТ от 29.11.2018 г.: в верхнем полюсе почки определяется образование размерами 24×25×21 мм, накапливающее конрастный препарат. Консультирована в клинике урологии УКБ №2 ПМГМУ им И.М. Сеченова. В настоящее время госпитализирована в плановом порядке для оперативного лечения.
По данным УЗИ: левая почка с четким, ровным контуром размерами 119×60 мм. Паренхима толщиной до 20 мм. Конкременты не визуализируются. В проекции верхнего сегмента левой почки определяется гипоэхогенное образование размером 25 мм с четкими ровными контурами. ЧЛС не расширена. Подвижность почки до 20 мм. Правая почка с четким, неровным контуром, размерами 118×59 мм. Паренхима толщиной до 20 мм. ЧЛС не расширена. Подвижность почки до 20 мм.
По данным МСКТ от 29.11.2018 г.: в верхнем полюсе левой почки, занимая практически всю толщу паренхимы, определяется дополнительное образование округлой формы, выступающее за контур почки размерами 24×25×21 мм, с четкими ровными контурами. Данное образование при нативном исследовании слабопонижненной плотности до 10 ед. Н., после в/в контрастного усиления негомогенно накапливает контрастное вещество с чередованием участков повышенной и пониженной плотности. Было выполнено 3D-моделирование (фиг. 19)
На основании 3D модели определена форма опухоли: шаровидная с конусовидным основанием (фиг. 20), рассчитаны значения L и р в соответствии с заявленным способом, которые составили 0,55 и 0,83, и количество значений tgα больше 1-0, на основании чего были сделаны выводы о высоком риске злокачественного характера опухоли почки.
Результаты гистологического исследования (гистологическое заключение №542/6005-10: в препаратах 6005-08 морфология хромофобного рака почки, участки образования кист и врастание в псевдокапсулу. 6009-10 жировая клетчатка с мелкими кровоизлияниями) подтвердили имевшийся прогноз в отношении высокого риска злокачественности опухоли почки.
Пример.2. Больная К., 57 лет, диагноз: опухоль правой почки TlaNoMo. Кисты почек. МКБ.
Из анамнеза было установлено: что при плановом УЗИ в январе 2015 г. выявлено образование левой почки размером до 1,0 см. Консультирована в клинике урологии Первого МГМУ им. И.М. Сеченова, выполнена МСКТ органов брюшной полости с в/в контрастированием, по данным которой в нижнем сегменте левой почки определяется опухоль максимальным размером до 10 мм, активно накапливающая контрастный препарат. Страдает мочекаменной болезнью с 2000 г. неоднократно отмечала эпизоды почечных колик с самостоятельным отхождением конкрементов. Госпитализирована для оперативного лечения.
По данным УЗИ: Левая почка с четким ровным контуром, размером 110×50 мм. Толщина паренхимы 18 мм. Дилатации чашечно-лоханочной системы нет. В нижнем сегменте определяется изоэхогенная экстраренальная структура размером до 10 мм. В нижнем сегменте определяются анэхогенные структуры размером 10 и 25 мм. Подвижность почки в пределах нормы.
Правая почка с четким ровным контуром, размером 115×50 мм. Паренхима однородная толщиной 18 мм. В проекции среднего сегмента определяется анэхогенная структура размерами 15 мм. Дилатации чашечно-лоханочной системы нет. Подвижность почки в пределах нормы.
По данным МСКТ (от 04.04.15 г): почки обычно расположены, нормальных размеров и формы, с четкими контурами. В нижнем сегменте левой почки по передней поверхности определяется краевое образование округлой формы неоднородной структуры размером 10 мм, активно накапливающее контрастный препарат. В среднем и нижнем сегментах правой почки определяются краевые кисты размерами 9 мм и 26 мм. Чашечно-лоханочная система не расширена. В нижних чашечках левой почки определяются единичные микролиты размером 1 и 2 мм. Мочевой пузырь расправлен, содержимое его однородное. Забрюшинные лимфоузлы, лимфоузлы таза не увеличены. Аорта, нижняя полая вена не изменены.
Было выполнено 3D-моделирование (фиг.21)
На основании 3D модели определена форма опухоли: грибовидная (фиг. 22), рассчитаны значения L и р в соответствии с заявленным способом, которые составили 0,2 и 0,1, и количество значений tgα больше 1 - более 1, на основании чего были сделаны выводы о низком риске злокачественного характера опухоли почки.
Результаты гистологического исследования (гистологическое заключение №: ангимиолипома - доброкачественная опухоль) подтвердили имевшийся прогноз в отношении низкого риска злокачественности опухоли почки.
Таким образом, изобретение позволяет повысить точность выявления злокачественного характера опухолевого процесса в почке за счет определения параметров, полученных на основании данных 3D моделирования образования почки. Кроме того, изобретение обеспечивает снижение частоты ложно положительных и ложноотрицательных диагнозов и позволяет выбрать правильную тактику дальнейшего лечения пациентов с новообразованиями почек.
СПИСОК ЛИТЕРАТУРЫ.
1. Marconi L, Dabestani S, Lam ТВ, Hofmann F, Stewart F, Norrie J, et al. Systematic review and meta-analysis of diagnostic accuracy of percutaneous renal tumour biopsy. European Urology. 2016
2. Shannon BA, Cohen RJ, de Bruto H, Davies RJ. The Value of Preoperative Needle Core Biopsy for Diagnosing Benign Lesions Among Small, Incidentally Detected Renal Masses. J Urol. 2008
3. Veltri A, Garetto I, Tosetti I, Busso M, Volpe A, Pacchioni D, et al. Diagnostic accuracy and clinical impact of imaging-guided needle biopsy of renal masses. Retrospective analysis on 150 cases. Eur Radiol. 2011
4. Abel EJ, Culp SH, Matin SF, Tamboli P, Wallace MJ, Jonasch E, et al. Percutaneous biopsy of primary tumor in metastatic renal cell carcinoma to predict high risk pathological features: Comparison with nephrectomy assessment. J Urol. 2010
5. Leveridge MJ, Finelli A, Kachura JR, Evans A, Chung H, Shiff DA, et al. Outcomes of small renal mass needle core biopsy, nondiagnostic percutaneous biopsy, and the role of repeat biopsy. Eur Urol. 2011
6. Breda A, Treat EG, Haft-Candell L, Leppert JT, Harper JD, Said J, et al. Comparison of accuracy of 14-, 18- and 20-G needles in ex-vivo renal mass biopsy: A prospective, blinded study. BJU Int. 2010
7. Motzer RJ, Barrios CH, Kim TM, Falcon S, Cosgriff T, Harker WG, et al. Phase II randomized trial comparing sequential first-line everolimus and second-line sunitinib versus first-line sunitinib and second-line everolimus in patients with metastatic renal cell carcinoma. J Clin Oncol. 2014
8. Salmasi A, Faiena I, Lenis AT, Pooli A, Johnson DC, Drakaki A, et al. Association between renal mass biopsy and upstaging to perinephric fat involvement in a contemporary cohort of patients with clinical Tla renal cell carcinoma. Urol Oncol Semin Orig Investig. 2018
9. Nguyen KA, Brito J, Hsiang W, Nolte A, Syed JS, Suarez-Sarmiento A, et al. National trends and economic impact of surgical treatment for benign kidney tumors. Urol Oncol Semin Orig Investig. 2019
10. Marconi L, Dabestani S, Lam ТВ, Hofmann F, Stewart F, Norrie J, et al. Systematic review and meta-analysis of diagnostic accuracy of percutaneous renal tumour biopsy. European Urology. 2016
11. Yap FY, Hwang DH, Cen SY, Varghese BA, Desai B, Quinn BD, et al. Quantitative Contour Analysis as an Image-based Discriminator Between Benign and Malignant Renal Tumors. Urology. 2018
12. Verma SK, Mitchell DG, Yang R, Roth CG, O'Kane P, Verma M, et al. Exophytic renal masses: Angular interface with renal parenchyma for distinguishing benign from malignant lesions at MR imaging. Radiology. 2010
13. Фиев Д.Н. Виртуальное моделирование для выбора метода лечения и планирования операций при хирургических заболеваниях почки: дис. д-р мед. наук. -М., 2014
14. Глыбочко ПВ, Аляев ЮГ. 3D-технологии при операциях на почке: от хирургии виртуальной к реальной. ГЭОТАР-Медиа, 2014:10, 63-66,91
15. Canvasser NE, Kay FU, Xi Y, Pinho DF, Costa D, de Leon AD, et al. Diagnostic Accuracy of Multiparametric Magnetic Resonance Imaging to Identify Clear Cell Renal Cell Carcinoma in cTla Renal Masses. J Urol. 2017 Oct; 198(4):780-6.
16. AUA 2019: Multiparametric Magnetic Resonance Imaging Identifies Clear Cell Renal Cell Carcinoma with Greater Accuracy in Higher Stage Lesions.
17. Kim JH, Sun HY, Hwang J, Hong SS, Cho YJ, Doo SW, et al. Diagnostic accuracy of contrast-enhanced computed tomography and contrast-enhanced magnetic resonance imaging of small renal masses in real practice: Sensitivity and specificity according to subjective radiologic interpretation. World J Surg Oncol. 2016
18. Kay FU, Canvasser NE, Xi Y, Pinho DF, Costa DN, De Leon AD, et al. Diagnostic performance and interreader agreement of a standardized MR imaging approach in the prediction of small renal mass histology. Radiology. 2018
19. Johnson BA, Kim S, Steinberg RL, de Leon AD, Pedrosa I, Cadeddu JA. Diagnostic performance of prospectively assigned clear cell Likelihood scores (ccLS) in small renal masses at multiparametric magnetic resonance imaging. Urol Oncol Semin Orig Investig. 2019
20. Cornells F, Tricaud E, Lasserre AS, Petitpierre F, Bernhard JC, Le Bras Y, et al. Routinely performed multiparametric magnetic resonance imaging helps to differentiate common subtypes of renal tumours. Eur Radiol. 2014
21. Hotker AM, Mazaheri Y, Wibmer A, Karlo CA, Zheng J, Moskowitz CS, et al. Differentiation of clear cell renal cell carcinoma from other renal cortical tumors by use of a quantitative multiparametric MRI approach. In: American Journal of Roentgenology. 2017
22. Galmiche C, Bernhard JC, Yacoub M, Ravaud A, Grenier N, Cornelis F. Is multiparametric MRI useful for differentiating oncocytomas from chromophobe renal cell carcinomas? Am J Roentgenol. 2017
23. Park JJ, Kim CK. Small (<4 cm) renal tumors with predominantly low signal intensity on t2-weighted images: Differentiation of minimal-fat angiomyolipoma from renal cell carcinoma. Am J Roentgenol. 2017
24. Gao Y, Zhao H, Lu Y, Li H, Yan G. MicroRNAs as potential diagnostic biomarkers in renal cell carcinoma. Tumor Biol. 2014
25. Ellinger J, Alam J, Rothenburg J, Deng M, Schmidt D, Syring I, et al. The long non-coding RNA lnc-ZNF180-2 is a prognostic biomarker in patients with clear cell renal cell carcinoma. Am J Cancer Res. 2015
26. Muselaers CHJ, Boerman ОС, Oosterwijk E, Langenhuijsen JF, Oyen WJG, Mulders PFA. Indium-111-labeled girentuximab immunoSPECT as a diagnostic tool in clear cell renal cell carcinoma. Eur Urol. 2013
Способ оценки риска злокачественности опухоли почки
Способ оценки риска злокачественности опухоли почки
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОЦЕНКИ ВЕРОЯТНОСТИ НАЛИЧИЯ ТЯЖИСТОЙ ПАРАНЕФРАЛЬНОЙ ЖИРОВОЙ КЛЕТЧАТКИ, СПАЯННОЙ С КАПСУЛОЙ ПОЧКИ, ПРИ ПЛАНИРОВАНИИ ОРГАНОСОХРАНЯЮЩИХ ОПЕРАЦИЙ НА ПОЧКЕ | 2020 |
|
RU2736908C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ВЕРОЯТНОСТИ ИНТРАОПЕРАЦИОННЫХ И РАННИХ ПОСЛЕОПЕРАЦИОННЫХ ОСЛОЖНЕНИЙ ПРИ ОРГАНОСОХРАНЯЮЩИХ ОПЕРАЦИЯХ ПРИ ОПУХОЛЯХ ПАРЕНХИМЫ ПОЧЕК | 2019 |
|
RU2709837C1 |
| СПОСОБ СКРИНИНГОВОГО ОПРЕДЕЛЕНИЯ ВЕРОЯТНОСТИ НАЛИЧИЯ РАКА ПОЧКИ | 2023 |
|
RU2816798C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОБЪЕМА ИНТРАОПЕРАЦИОННОЙ КРОВОПОТЕРИ ПРИ ОРГАНОСОХРАНЯЮЩИХ ОПЕРАЦИЯХ ПРИ ОПУХОЛЯХ ПАРЕНХИМЫ ПОЧЕК | 2019 |
|
RU2698546C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ОПТИМАЛЬНОГО ВРЕМЕНИ ТЕПЛОВОЙ ИШЕМИИ ПРИ ОРГАНОСОХРАНЯЮЩИХ ОПЕРАЦИЯХ ПРИ ОПУХОЛЯХ ПАРЕНХИМЫ ПОЧЕК | 2019 |
|
RU2707062C1 |
| СИМУЛЯТОР ДЛЯ ОСВОЕНИЯ НАВЫКОВ ВЫПОЛНЕНИЯ ОПЕРАЦИЙ НА ПОЧКЕ | 2018 |
|
RU2691524C1 |
| СПОСОБ ДИНАМИЧЕСКОЙ МАГНИТНО-РЕЗОНАНСНОЙ ДИАГНОСТИКИ ЗЛОКАЧЕСТВЕННЫХ ОПУХОЛЕЙ ЯИЧНИКОВ | 2015 |
|
RU2578184C1 |
| СПОСОБ СКРИНИНГОВОГО ОПРЕДЕЛЕНИЯ ВЕРОЯТНОСТИ НАЛИЧИЯ РАКА МОЧЕВОГО ПУЗЫРЯ | 2019 |
|
RU2718284C1 |
| Способ диагностики колоректального рака | 2023 |
|
RU2819181C1 |
| СПОСОБ ОЦЕНКИ РИСКА НАЛИЧИЯ РАКА ЩИТОВИДНОЙ ЖЕЛЕЗЫ У ПАЦИЕНТА С УЗЛОВЫМИ ОБРАЗОВАНИЯМИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ | 2019 |
|
RU2725749C1 |


Изобретение относится к медицине, а именно онкологии и урологии, а также лучевой диагностике, и может быть использовано для оценки риска злокачественности опухоли почки. Осуществляют построение 3D модели почки с новообразованием по изображениям мультиспиральной компьютерной томографии с контрастированием, полученным в нативной, артериальной, венозной и экскреторной фазах. Проводят анализ построенной 3D модели с последующим расчетом на основании полученных данных коэффициента р, характеризующего вероятность злокачественного характера опухоли почки, по заданной формуле с дальнейшим определением формы образования почки. В случае полученного значения р<0,5 риск злокачественного новообразования почки оценивают как низкий, при 0,5≤р≤1 риск злокачественного новообразования почки оценивают как высокий. Способ позволяет повысить точности выявления злокачественного характера опухолевого процесса в почке путем неинвазивного инструментального исследования за счет оценки совокупности наиболее значимых показателей. 22 ил., 2 табл., 2 пр.
Способ оценки риска злокачественности опухоли почки, включающий построение 3D модели почки с новообразованием по изображениям мультиспиральной компьютерной томографии с контрастированием, полученным в нативной, артериальной, венозной и экскреторной фазах, анализ построенной 3D модели с визуальным определением формы образования почки, с последующим расчетом на основании полученных данных коэффициента р, характеризующего вероятность злокачественного характера опухоли почки, по формуле:
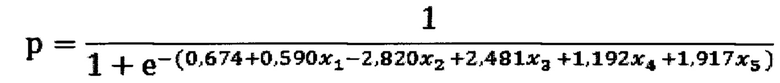 ,
,
где x1 соответствует полу пациента, в случае женского пола x1 присваивают значение 0, мужского - значение 1;
x2 - многоузловая форма опухоли: 0 - нет, 1 – да;
х3 - грибовидная форма опухоли: 0 - нет, 1 – да;
x4 - шаровидная форма опухоли с неровной поверхностью: 0 - нет, 1 – да;
х5 - шаровидная форма опухоли с конусовидным основанием: 0 - нет, 1 – да;
и в случае полученного значения р<0,5 риск злокачественного новообразования почки оценивают как низкий, при 0,5≤р≤1 риск злокачественного новообразования почки оценивают как высокий, при этом для определения формы опухоли вычисляют следующие коэффициенты:
- коэффициент сферичности, который определяют по формуле:
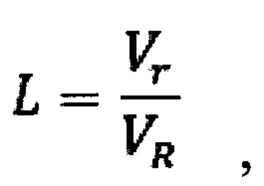
где Vr - объем сферы с радиусом r, вписанной в опухоль, при этом центр сферы соответствует центру масс опухоли, а радиус r сферы равен расстоянию от центра до минимально удаленной точки поверхности опухоли; VR - объем сферы с радиусом R, описывающей опухоль, при этом центр сферы соответствует центру масс опухоли, а радиус R сферы равен расстоянию от центра сферы до максимально удаленной точки поверхности опухоли;
- коэффициент бугристости, который определяют по формуле:
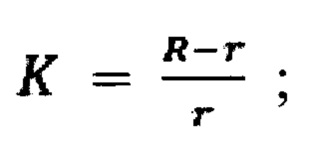
в случае, если значение L<0,65, осуществляют построение сечения опухоли плоскостью, проходящей через три точки P1, Р2, Р3 на поверхности опухоли, с получением контура сечения опухоли, где точки P1, Р2 являются наиболее удаленными друг от друга точками поверхности опухоли, точка Р3 является наиболее погруженной в паренхиму почки точкой на поверхности опухоли, при этом в случае совпадения точки Р3 с P1 или Р2 в качестве точки Р3 выбирают наиболее удаленную точку опухоли от отрезка Р1Р2; на плоскости сечения вводят систему координат ху с центром, соответствующим точке P1, и осью х, совпадающей с отрезком Р1Р2, и выполняют преобразование контура сечения опухоли таким образом, что часть контура, характеризующуюся отрицательными ординатами, отображают симметрично относительно оси х; далее в каждой точке контура с заданным шагом
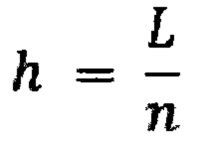 ,
,
где L - длина отрезка Р1Р2, n - точность равная 100,
рассчитывают тангенс угла наклона α касательной в этой точке к оси х (tgα) и определяют количество (N+) полученных положительных значений tgα, количество (N-) полученных отрицательных значений tgα, а также количество (N0) локальных максимумов и минимумов контура;
определяют параметр
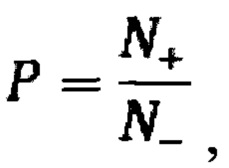
в результате при полученных значениях L≥0,65 и K≥0,2 или при значениях L<0,65, Р≥0,9 и N0>2 форму опухоли относят к многоузловой;
при полученных значениях L≥0,65 и 0,1≤K<0,2 форму опухоли относят к шаровидной форме с неровной поверхностью;
форму опухоли относят к грибовидной, если L<0,65, Р<0,9 и значение tgα больше единицы по меньшей мере в одной точке контура за исключением начального и конечного участков контура;
форму опухоли относят к шаровидной форме с конусовидным основанием, если L<0,65, Р<0,9 и значение tgα меньше единицы во всех точках контура за исключением начального и конечного участков.
| СПОСОБ ОПРЕДЕЛЕНИЯ ГИСТОЛОГИЧЕСКОЙ СТЕПЕНИ ЗЛОКАЧЕСТВЕННОСТИ НЕМЕТАСТАТИЧЕСКОГО СВЕТЛОКЛЕТОЧНОГО РАКА ПОЧЕК У БОЛЬНЫХ ПОСЛЕ НЕФРЭКТОМИИ ИЛИ РЕЗЕКЦИИ ПОЧКИ С НОВООБРАЗОВАНИЕМ | 2010 |
|
RU2426118C1 |
| Способ оценки состояния почки пациента на наличие рака | 2015 |
|
RU2607954C1 |
| СИРОТА Е.С | |||
| и др | |||
| Неинвазивная морфологическая диагностика локализованных образований паренхимы почки (пилотное исследование) | |||
| REJR | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Экономайзер | 0 |
|
SU94A1 |
| НУДНОВ Н.В | |||
| и др | |||
| Возможности компьютерной томографии в диагностике злокачественных образований верхних мочевых путей | |||
| Медицинская | |||
Авторы
Даты
2023-09-26—Публикация
2022-03-29—Подача