Изобретение относится к медицине, а именно к ультразвуковой диагностике, и может быть использовано для ультразвуковой диагностики ожирения.
Ожирение является одним из самых распространенных заболеваний в мире и считается новой неинфекционной «эпидемией XXI века». Доказано, что пропорционально развитию ожирения возрастает частота выявления сердечно-сосудистых заболеваний (ССЗ). Высокий риск коронарных и церебральных расстройств выявлен у лиц с избыточной массой тела или ожирением. Наиболее частой причиной развития сердечнососудистых осложнений является именно висцеральное (внутреннее, абдоминальное) ожирение. Избыточная масса тела и ожирение, особенно висцеральный тип, приводят к значительным, часто необратимым структурным и функциональным изменениям сердечно-сосудистой системы. Своевременная диагностика характера распределения жировой ткани с помощью современных методов исследования является достаточно важной для профилактики сердечно-сосудистых осложнений.
В настоящее время существует несколько информативных, неинвазивных, доступных, безопасных, недорогостоящих способов оценки жироотложения в организме [Василькова Т.Н., Баклаева Т.Б., Матаев С.И., Рыбина Ю.А. Влияние различных типов жироотложения на состояние сердечно-сосудистой системы. Сердце: Журнал для практикующих врачей. C. 45-49, RU 2610859 C1, 16.02.2017., JP 2009022576 A, 05.02.2009, US 8634609 B2, 21.01.2014. БОНДAРЕНКО В.М. и др. Ультразвуковая диагностика висцерального ожирения" Вестник Витебского государственного медицинского университета. 2017, том 16, номер 1, стр. 71-79., HIROOKA M. et al. A Technique for the Measurement of Visceral Fat by Ultrasonography: Comparison of Measurements by Ultrasonography and Computed Tomography. Internal Medicine. 2005, Vol. 44, No. 8, pp. 794-
799]. Одним из которых является ультразвуковая диагностика.
Как только увеличивается масса тела человека, адипоциты также увеличиваются в размерах; следовательно, жировая ткань разрастается, меняется ее функция, происходит активация макрофагов. Отмечается избыточное высвобождение свободных жирных кислот (СЖК), активных форм кислорода (АФК) и провоспалительных цитокинов. Избыток системных СЖК и пищевых липидов проникает внутрь клеток нежировых органов, таких как печень, мышцы и поджелудочная железа, и откладывается в виде эктопического жира, вызывая липотоксичность. Токсичные липиды нарушают регуляцию клеточных органелл, например, митохондрий, эндоплазматического ретикулума и лизосом, нарушая функцию внутренних органов [Nat Rev Immunol. 2011 February ; 11(2): 85–97. doi:10.1038/nri2921. Adipokines in inflammation and metabolic disease. Noriyuki Ouchi, Jennifer L. Parker, Jesse J. Lugus, and Kenneth Walsh; Circ Res. 2021 April 02; 128(7): 951–968. doi:10.1161/CIRCRESAHA.121.318093. Obesity, Adipose Tissue and Vascular Dysfunction. Mascha Koenen, Michael A. Hill Paul Cohen, James R. Sowers]. Перспективным и важным направлением инструментальной диагностики является простота исполнения в сочетании с доступностью и информативностью ультразвукового (УЗ) метода. Лучевые методы являются информативными, но доступность их ограничена. Поэтому, разработка протоколов УЗ методов диагностики органного накопления жировой ткани является актуальным и важным.
Из уровня техники известен способ ультразвуковой диагностики висцерального ожирения [RU 2 407 440, МПК A61B 8/00, опубл: 2010.12.27] при котором перед проведением ультразвукового исследования выполняют пероральное контрастирование желудка 200 мл дегазированной жидкостью. Определяют толщину слоя висцерального жира - S (мм) по формуле S=l-h, где l - расстояние между белой линией живота и передней стенкой аорты, а h - расстояние между стенками желудка. При S>30 мм диагностируют висцеральное ожирение. Способ позволяет повысить точность диагностики висцерального ожирения.
Недостатком способа является ограничение метода водного контрастирования желудка в аспектах улучшения визуализирующей способности.
Из уровня техники известен способ ультразвуковой диагностики забрюшинного висцерального ожирения [RU 2 699 727, МПК A61B 8/00, A61B 5/107, опубл: 2019.09.09] при котором проводят ультразвуковое исследование при поперечном сканировании по средней линии тела на уровне 5 см книзу от мечевидного отростка, определяют расстояние между задней стенкой аорты и передней поверхностью поясничного отдела позвоночника. При значении расстояния между задней стенкой аорты и передней поверхностью поясничного отдела позвоночника 4,3±0,6 мм и более диагностируют забрюшинное висцеральное ожирение. Способ обеспечивает объективную диагностику забрюшинного висцерального ожирения, установление точной локализации увеличения жировой ткани в забрюшинном пространстве при забрюшинном висцеральном ожирении за счёт определения расстояния между задней стенкой аорты и передней поверхностью поясничного отдела позвоночника.
Недостатком способа являются технические трудности, связанные с визуализацией брюшного отдела аорты, особенно у пациентов с морбидным ожирением, у которых визуализация забрюшинной клетчатки затруднена, комплексный протокол позволяет оценить степень ожирения даже при отсутствии технической возможности визуализации брюшного отдела аорты. Метод так же не учитывает изменения паренхимы печени, наблюдаемые у пациентов с ожирением, а именно развития неалкогольной жировой болезни печени, что критически важно в профилактике цирроза печени.
Известен способ ультразвуковой диагностики метаболического фенотипа абдоминального ожирения [RU 2 751 972, МПК A61B 8/00, опубликовано: 2021.07.21] при котором выполняют ультразвуковое сканирование подкожно-жировой клетчатки передней брюшной стенки с последующим измерением толщины. При этом ультразвуковое сканирование подкожно-жировой клетчатки передней брюшной стенки выполняют в поперечном срезе перпендикулярно поверхности кожи и сагиттальной плоскости на уровне середины расстояния между симфизом и пупком. Измеряют толщину глубокого слоя подкожно-жировой клетчатки между контуром поверхностной фасции и контуром апоневроза в проекции белой линии живота. При толщине глубокого слоя подкожножировой клетчатки >1,2 см у женщин и >1,0 см у мужчин диагностируют метаболически тучный фенотип ожирения.
Недостатком способа является учёт исключительно париетальной жировой клетчатки без учета висцерального компонента.
Известен способ неинвазивной диагностики неалкогольной жировой болезни печени у детей с ожирением [RU 2 712 580, МПК A61B 5/00, опуб. 2020.01.29] при котором проводят ультразвуковое исследование (УЗИ) органов гепатобилиарной системы и полигепатографию. Анализируют данные изменений эхогенности печени, обеднения сосудистого рисунка, нарушений гемодинамики, оценивают индекс массы тела и продолжительность заболевания, после чего диагностируют наличие/отсутствие заболевания по оригинальной расчетной формуле. Определяют коэффициент заболеваемости D0. При величине D0>0 диагностируют наличие неалкогольной жировой болезни печени. Способ обеспечивает точную и раннюю диагностику неалкогольная жировая болезни печени (НАЖБП) у детей с ожирением за счет одновременной оценки изменений эхогенности печени, обеднения сосудистого рисунка, нарушений гемодинамики, индекса массы тела и продолжительности заболевания.
Недостатком способа является лимитированная часть протокола, включающая только оценку печени.
Известен способ диагностики диффузного жирового гепатоза [RU 2 204 327, МПК A61B 8/00, опубл. 2003.05.20] при котором производят ультразвуковую эходенситометрию печени в двух зонах. Первая зона располагается непосредственно у передней поверхности печени (зона А). Вторая зона - у места перехода диафрагмальной поверхности печени в висцеральную (зона В). На основании полученных показателей строят кривые распределения пикселей в каждой зоне. Рассчитывают коэффициенты плотности (Кплот) в каждой зоне как отношение произведения значения наиболее часто встречающихся пикселей в исследуемой зоне (L) и количества наиболее часто встречающихся пикселей в исследуемой зоне (М) к общему количеству пикселей в исследуемой зоне, вычисляют индекс затухания (Изат) ультразвуковой волны по математической формуле. При увеличении Изат относительно нормы диагностируют диффузный жировой гепатоз. Способ позволяет повысить точность диагностики.
Недостатком способа является техническая сложность использования программного обеспечения, интегрированного с ультразвуковым методом.
Известен ультразвуковой способ определения толщины жировой ткани в абдоминальной области [RU 2 525 664, МПК A61B 8/00, опубл. 2014.08.20] при котором проводят исследование тканей датчиком поперечно к оси тела по срединной линии в серошкальном В-режиме. Начинают от точки, расположенной на 1,5 см книзу от мечевидного отростка в эпигастральной области до точки, расположенной в мезогастральной области на 1,5-2 см ниже пупка. Выявляют наибольшую толщину жировой ткани. В режиме цветного допплеровского картирования уточняют границы кожи, выявляя пограничные поверхности подкожной и висцеральной жировой ткани, мышц в области сканирования, выявляя их пограничные поверхности. В режиме энергетического допплеровского картирования, продвигая датчик слева и справа от срединной линии живота на расстоянии 1,5-2 см от нее, лоцируют сосудистые сигналы с пограничных поверхностей тканей. Многократно определяют толщину подкожной жировой ткани как расстояние между задней пограничной поверхностью ткани кожи и передней пограничной поверхностью ткани прямых мышц живота. Многократно определяют толщину висцеральной жировой ткани. Слева от срединной линии тела толщину висцеральной жировой ткани определяют как расстояние между задней пограничной поверхностью прямых мышц живота и передней поверхностью стенки брюшного отдела аорты ниже места отхождения почечных артерий. Справа от срединной линии живота толщину висцеральной ткани определяют как расстояние между задней пограничной поверхностью ткани прямых мышц живота и нижней пограничной поверхностью крючковидного отростка головки поджелудочной железы, с последующим определением среднеарифметической толщины каждой из жировых тканей. Способ увеличивает информативность, достоверность оценки объема жира в организме за счет получения объективных данных о толщине подкожной и висцеральной жировой ткани.
Недостатком способа является техническая сложность исследования, требующего качественной визуализации забрюшинного пространства на большом протяжении, что редко бывает возможно у пациентов с ожирением.
Известен способ ультразвукового исследования в диагностике висцерального ожирения [Возможности ультразвукового исследования в диагностике висцерального ожирения/ Н.М. Сусляева, В.Д. Завадовская, О.С. Шульга, Н.Г. Завьялова, Ю.Г. Самойлова, О.Ю. Бородин] Исследование проводили на ультразвуковом аппарате Sonoline G40 (Siemens, Германия) конвексным датчиком с частотой 3,5 МГц. Оценивалось расстояние между передней стенкой аорты и задней поверхностью прямых мышц живота (белая линия) на уровне 5 см ниже мечевидного отростка (толщина висцеральной жировой ткани). Измерение толщины подкожной жировой клетчатки (ПЖК) проводилось на этом же уровне. Вычислялось отношение толщины ВЖК и ПЖК. У всех пациентов проводилось измерение толщины предбрюшинного жира по методике Tayama K. et al. [Tayama K., Inukai T., Shimomura Y. Preperitoneal fat deposition estimated by ultrasonography in patients with noninsulin dependent diabetes mellitus // Diabetes Res. Clin. Pract. 1999. V. 43. № 1.P. 49–58], которое также выполнялось на указанном уровне. Датчик располагался в аксиальной плоскости, оценивалось расстояние между белой линией живота и брюшиной.
Недостатком способа является лимитированный подход, не учитывающий интегральных параметров.
Известна ультразвуковая диагностика висцерального ожирения [Бондаренко В.М., Пиманов С.И., Макаренко Е.В. Ультразвуковая диагностика висцерального ожирения. Вестник ВГМУ. – 2017. – Том 16, №1. – С. 71-79] при которой определение висцеральной жировой ткани осуществляли при ультразвуковом исследовании с использованием ряда общепринятых методик и некоторых их модификаций. Величина внутрибрюшной висцеральной жировой клетчатки оценивалась тремя методами: ВЖ -1 – как расстояние между внутренней поверхностью прямой мышцы живота и передней стенкой аорты, ВЖ-2 – как расстояние между внутренней поверхностью прямой мышцы живота и задней стенкой аорты, ВЖ-3 –как расстояние между внутренней поверхностью прямой мышцы живота и передней поверхностью позвонка L4. Околопочечную жировую ткань измеряли с использованием двух вариантов. Выполняли определение толщины жировой ткани, состоящей из параренальной, периренальной жировой клетчатки и площади нижней части периренального висцерального жира. Исследовали также толщину эпикардиальной жировой клетчатки и перикардиальной жировой клетчатки.
Недостатком способа является исключение гепатолиенальной зоны из протокола исследования.
Известен наиболее близкий способ ультразвукового исследования в ранней диагностике ожирения [Спиридонова Т.К., Диомидова В.Н., Агафонкина Т.В., Воропаева
Л.А. Ультразвуковые исследования в ранней диагностике ожирения. СЕКЦИЯ №18. ЛУЧЕВАЯ ДИАГНОСТИКА, https://izron.ru/articles/aktualnye-voprosy-i-perspektivyrazvitiya-meditsiny-sbornik-nauchnykh-trudov-po-itogam-mezhdunarodno/sektsiya-18luchevaya-diagnostika-luchevaya-terapiya-spetsialnost-14-01-13/ultrazvukovye-issledovaniya-vranney-diagnostike-ozhireniya/] при котором сканирование начиналось по срединной линии живота с эпигастральной области, последовательно перемещали датчик сверху вниз в мезогастральную область до получения наибольших показателей толщины жировой ткани. Производилось измерение толщины ПЖК и ВЖК слева и справа от срединной линии живота, отступая от нее на 1,5-2 см и в последующем высчитывали среднее значение полученных величин. Внешними ориентирами зоны измерения толщины ПЖК и ВЖК по передней брюшной стенке служили срединная линия живота. Внутренними ориентирами при измерении толщины ПЖК были контуры кожи и передней поверхности прямых мышц живота; толщины ВЖК слева – контур задней поверхности прямых мышц живота и передняя стенка брюшного отдела аорты; справа - контуры задней поверхности прямых мышц живота и задней поверхности головки поджелудочной железы. В последующем выводили среднее значение толщины ВЖК. Оценивали абсолютные показатели толщины ПЖК и ВЖК.
Недостатком приведенных аналогов является отсутствие системного подхода к оценке характера распределения жировой ткани в организме. Большинство методов не учитывают в себе изменения паренхимы печени, наблюдающиеся у лиц с ожирением, а именно развитие неалкогольной жировой болезни печени, в исходе которой развивается цирроз печени.
Задача изобретения разработка простого и эффективного способа ультразвуковой диагностики пациентов целью оценки характера распределения жировой ткани и структуры скелетных мышц при ожирении.
Технический результат заключается в обеспечении объективной диагностики ожирения, установлении точной локализации увеличения жировой ткани.
Технический результат достигается за счет того, что диагностика проводится в 5 последовательных этапов, при этом пациента располагают в положении лежа.
На первом этапе проводят исследование эпикардиальной жировой клетчатки с помощью секторного фазированного датчика из 4-5 межреберья по левой парастернальной линии для получения парастернальной позиции по длинной оси сердца, после этого при толщине визуализируемой эпикардиальной жировой клетчатки размером менее или равной 5 мм диагностируют отсутствие эпикардиальной жировой клетчатки, а при толщине эпикардиальной жировой клетчатки более 5,0 мм диагностируют наличие избыточной эпикардиальной жировой клетчатки.
На втором этапе проводят исследование минимальной толщины подкожной жировой клетчатки и максимальной толщины препариетальной жировой клетчатки по средней линии, при этом используют линейный датчик, который располагают в сагиттальной плоскости непосредственно под мечевидным отростком, после этого при толщине подкожной жировой клетчатки менее 11 мм, а также толщине препариетальной жировой клетчатки менее 8 мм диагностируют норму, а при толщине подкожной жировой клетчатки более 11 мм, а также при толщине препариетальной жировой клетчатки более 8 мм диагностируют наличие избыточного развития париетального жира.
На третьем этапе проводят исследование подкожной жировой клетчатки на уровне пупка, при этом используют линейный датчик, который устанавливают в сагиттальной плоскости на расстоянии 5 см латеральнее вправо от пупка, после этого при толщине подкожной жировой клетчатки менее 17 мм диагностируют норму, а при толщине подкожной жировой клетчатки более 17 мм диагностируют избыточное количество париетального жира.
На четвертом этапе измеряют висцеральную абдоминальную клетчатку по средней линии, для этого используют конвексный датчик, который устанавливают на 1 см выше пупка, затем проводят измерение от белой линии живота до передней стенки аорты, исследование проводят при свободном дыхании на пике нефорсированного вдоха, после этого при невозможности визуализировать брюшную аорту диагностируют отрицательный результат, при толщине висцеральной абдоминальной клетчатки менее 12 мм диагностируют норму, а при толщине абдоминальной жировой клетчатки более 12 мм диагностируют абдоминальное висцеральное ожирение.
На пятом этапе исследуют околопочечную забрюшинную клетчатку: для этого справа между средней и задней подмышечными линиями на уровне 11 ребра в косой корональной проекции устанавливают датчик, на глубоком вдохе визуализируют почку, на уровне средней трети почки определяют фасцию Героты, от капсулы почки до капсулы Героты измеряют толщину околопочечной жировой клетчатки, от капсулы Героты до внутреннего края мышц боковой стенки туловища измеряют толщину околопочечной жировой клетчатки, после этого при толщине околопочечной жировой клетчатки менее 5 мм диагностируют норму, а при толщине околопочечной жировой клетчатки более 5 мм диагностируют висцеральное ожирение.
После проведения комплексного ультразвукового исследования делают вывод:
об отсутствии как висцерального, так и париетального ожирения в случае: отсутствия визуализируемой эпикардиальной жировой клетчатки или наличии толщины эпикардиальной жировой клетчатки размером менее или равной 5 мм, при толщине подкожной жировой клетчатки размером менее 11 мм в точке под мечевидным отростком, при препариетальной жировой клетчатки размером менее 8 мм, при толщине подкожной жировой клетчатки менее 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки менее 5 мм в околопочечной зоне; о висцеральном ожирении в случае: определения толщины эпикардиальной жировой клетчатки размером более 5 мм и при толщине висцеральной абдоминальной клетчатки размером более 5 мм в околопочечной зоне; о париетальном ожирении в случае: отсутствия визуализируемой эпикардиальной жировой клетчатки или наличии толщины эпикардиальной жировой клетчатки размером менее или равном 5 мм, при толщине подкожной жировой клетчатки более 11 мм в точке под мечевидным отростком, при толщине препариетальной жировой клетчатки более 8 мм, при толщине подкожной жировой клетчатки более 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки менее 5 мм в околопочечной зоне; о смешанном типе, при котором наблюдается как наличие висцерального, так и париетального ожирения в случае: определения толщина эпикардиальной жировой клетчатки более 5 мм, при толщине подкожной жировой клетчатки более 11 мм в точке под мечевидным отростком, при толщине препариетальной жировой клетчатки более 8 мм, при толщине подкожной жировой клетчатки более 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки более 5 мм в околопочечной зоне
В частном исполнении на первом этапе пациента располагают на левом боку, левая рука под головой, при осмотре почек - лежа на спине или на боку.
Изобретение поясняется следующими фигурами:
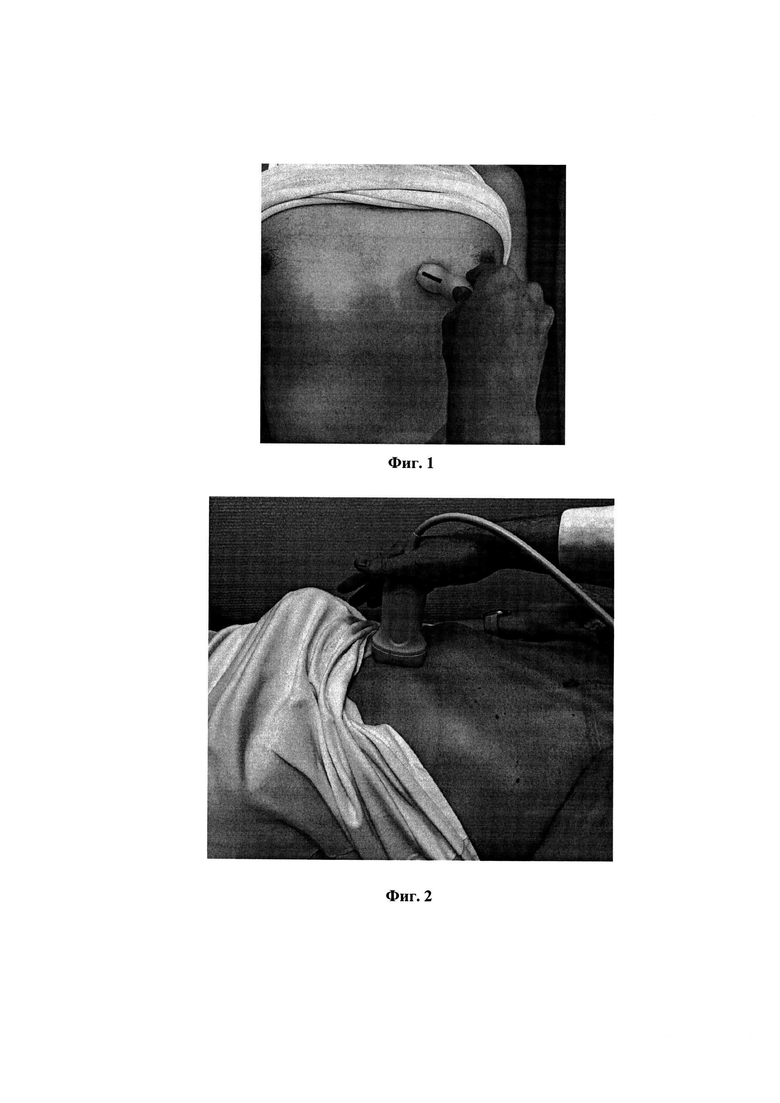
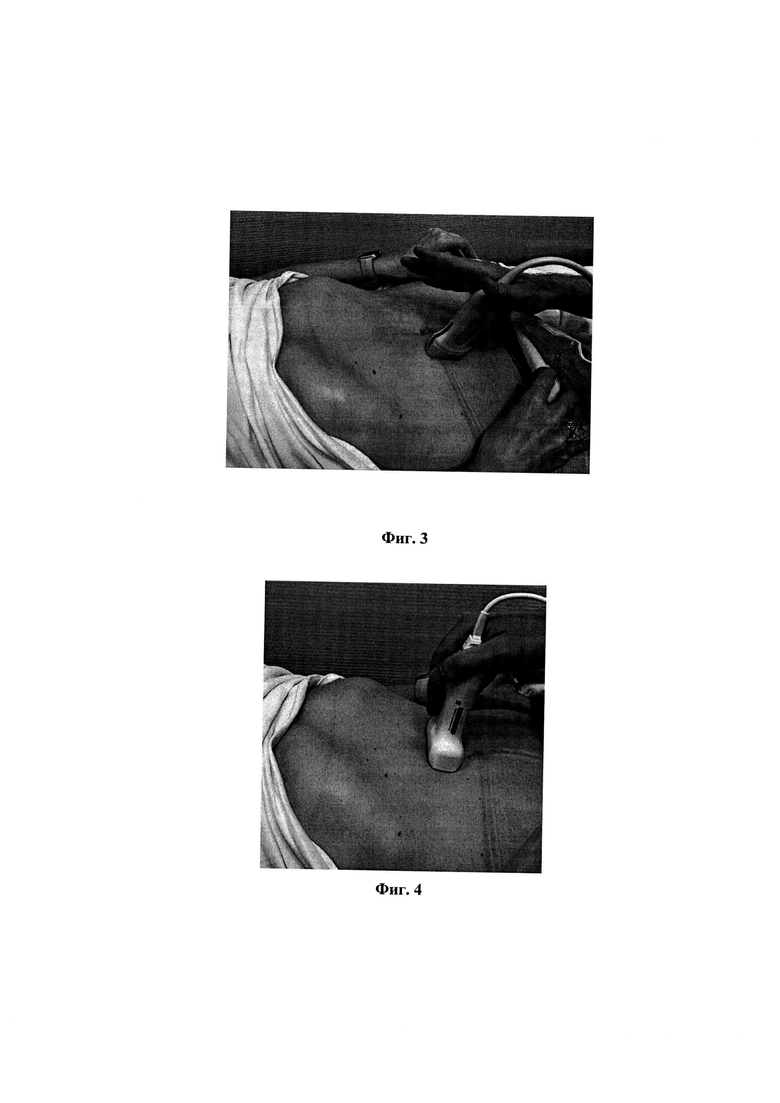
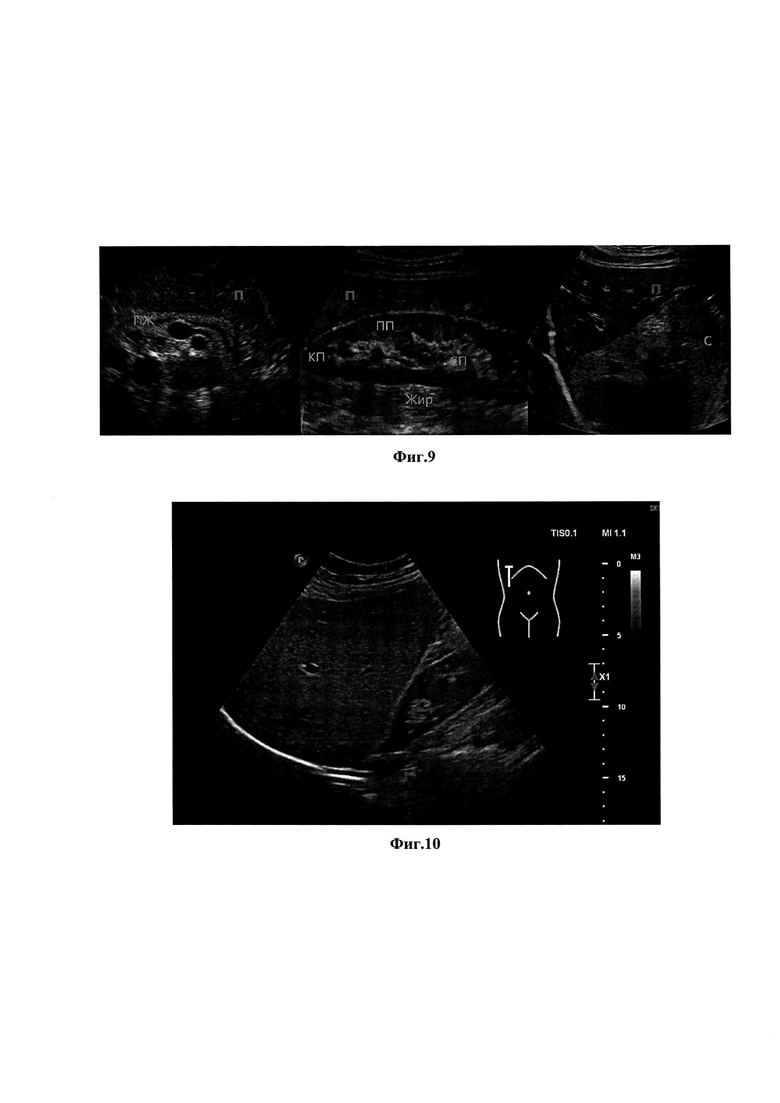
фиг. 1 – вид расположения секторного датчика, установленного по левой парастернальной линии в пятом межреберье с целью проведения оценки эпикардиальной жировой клетчатки; фиг. 2 – вид расположения линейного датчика, установленного в сагиттальной плоскости по срединной линии над мечевидным отростком, компрессия осуществляется только весом датчика с целью проведения оценки минимальной толщины подкожной жировой клетчатки и толщины препариетальной жировой клетчатки; фиг. 3 – вид расположения линейного датчика, установленного в сагиттальной плоскости на 5 см латеральнее пупка при котором компрессия осуществляется только весом датчика, с целью оценки толщины подкожной жировой клетчатки;
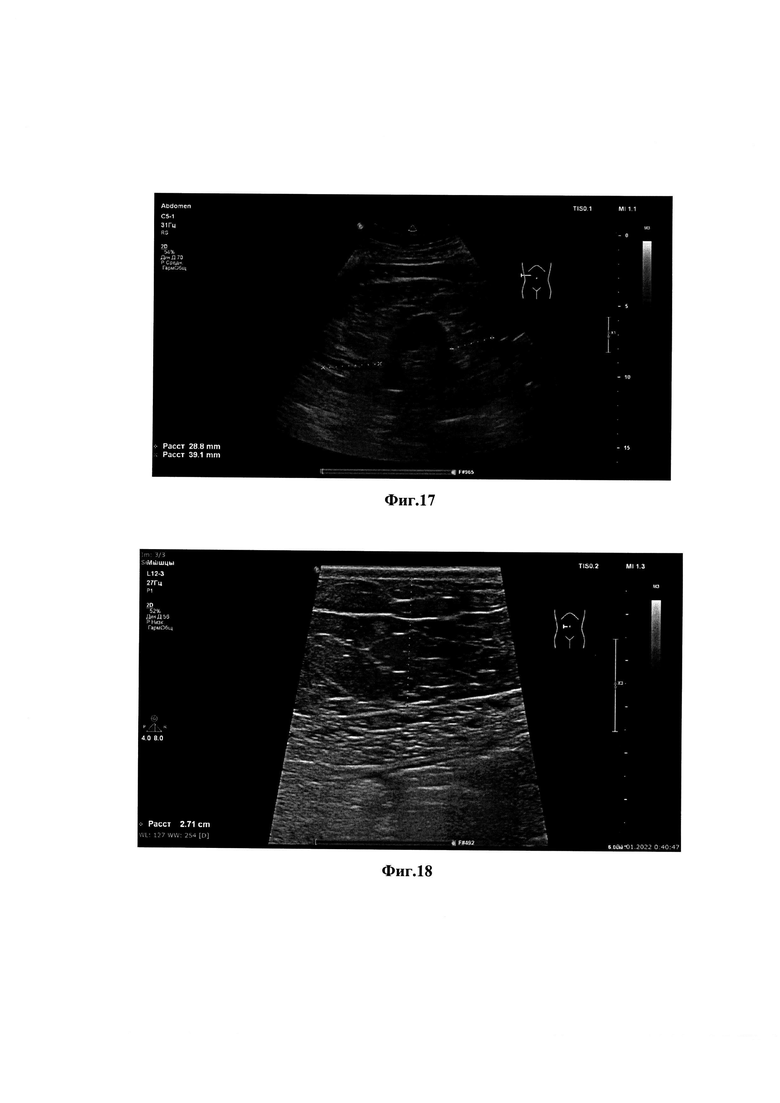
фиг. 4 – вид расположения конвексного датчика, установленного в аксиальной плоскости над пупком, измерение проводится на высоте свободного вдоха при осуществлении минимальной компрессии с целью оценки толщины висцеральной жировой клетчатки; фиг.5 – вид расположения конвексного датчика, который первично устанавлен в сагиттальной плоскости по срединной линии под мечевидным отростком, на высоте вдоха путем смещения датчика влево и который выводит оптимальное изображение левой доли с целью проведения исследования левой доли печени; фиг.6 – вид расположения конвексного датчика, который первично устанавлен в сагиттальной плоскости по правой среднеключичной линии по правой реберной дуге, на высоте вдоха путем смещения датчика вправо, при котором выводится оптимальное изображение правой доли с целью проведения исследования правой доли печени; фиг.7 – градиент эхогенности паренхиматозных органов: пирамидки почек (ПП) наименее эхоплотные; в ряду кора почек (КП)  печень (П)
печень (П)  поджелудочная железа
поджелудочная железа
(ПЖ)  селезенка (С) эхоплотность нарастает; синусы почек (СП) и жир самые
селезенка (С) эхоплотность нарастает; синусы почек (СП) и жир самые
эхоплотные. https://diagnoster.ru/articles/stati/lektsiya-po-uzi-pecheni/; фиг.8 – вид нормы, при котором у пациента наблюдается не увеличенная печень с
неизменёнными акустическими характеристиками; фиг.9 – поджелудочная железа гиперэхогенная в сравнении с печенью, а печень гипоэхогенная в сравнении с поджелудочной железой (1). Кора почек и печень изоэхогенные, а синус почки и жир гиперэхогенные (2). Селезенка гиперэхогенная относительно печени, а печень гипоэхогенная относительно селезенке (3). https://diagnoster.ru/articles/stati/lektsiya-po-uzi-pecheni/;
фиг.10 – вид при котором у пациента наблюдается легкая степень изменений: не
увеличенная печень, повышенной эхогенности и обычной звукопроводимости; фиг.11 – вид при котором у пациента наблюдается умеренная степень изменений:
увеличенная печень, высокой эхогенности и сниженной звукопроводимости, сосудистый рисунок обеднен; фиг.12 – вид при котором у пациента наблюдается выраженная степень изменений:
увеличенная печень, высокой эхогенности и резко сниженной звукопроводимости; фиг.13 – пример подтвержденного цирроза печени: печень уменьшена в размерах, бугристые контуры, закругленный передний край, высокая эхогенность, обедненный сосудистый рисунок; фиг.14 – вид расположения конвексного датчика, который устанавливается в корональной проекции по средней подмышечной линии на уровне 10-11 ребра, при котором на глубоком вдохе выводится почка в продольном сечении с целью проведения исследования околопочечной клетчатки; фиг.15 – пример висцерального ожирения, «+» - толщина параренальной забрюшинной клетчатки, «х» - толщина периренальной клетчатки, между ними чётко прослеживается фасция Героты; фиг.16 – пример измерения толщины подкожной жировой клетчатки: «+»-
минимальная толщина подкожной жировой клетчатки на уровне мечевидного отростка. «х» - толщина препариетальной жировой клетчатки непосредственно ниже мечевидного отростка, звездочкой указан мечевидный отросток; фиг.17 – пример висцерального ожирения, «+» - толщина передней периренальной забрюшинной клетчатки, «х» - толщина задней периренальной клетчатки, измеренная от почки до фасции Героты; фиг.18 – пример измерения толщины подкожной жировой клетчатки: «+»- толщина параумбиликальной жировой клетчатки, измеренная от кожи до апоневроза прямой мышцы живота; фиг.19 – пример измерения толщины висцеральной абдоминальной клетчатки по средней линии, конвексный датчик установлен на 1 см выше пупка, измерение на пике нефорсированного вдоха: «+»- диаметр брюшного отдела аорты. «х»- толщина висцеральной абдоминальной клетчатки.
Осуществление изобретения
Способ комплексного ультразвукового исследования и оценки характера распределения жировой ткани и структуры скелетных мышц при ожирении может проводиться в кабинете врача или у постели больного. Способ не связан с использованием источников ионизирующего излучения, может использоваться в отделениях стационара, на плановом приеме и в условиях терапевтического кабинета. Простота метода не требует высокой квалификации сонолога, возможно применение способа врачами клинических специальностей при прохождении базовой подготовки. Для диагностики может использоваться ультразвуковой аппарат из любого класса, в том числе портативные УЗ сканеры. Основная модальность – ультразвуковое исследование в В-режиме. Требуемые датчики: секторный датчик для исследования средостения, линейный датчик для исследования мягких тканей, конвексный датчик для исследования печени, селезенки, висцеральной абдоминальной клетчатки.
Исследование распределения жировой ткани и структуры скелетных мышц при ожирении осуществляют у пациентов по итогам консультации врача. Основанием для назначения исследования является:
1) Повышение индекса массы тела более 25 кг/м2 ;
2) Превышение окружности талии более 80 см у женщин, и 94 см у мужчин.
Способ комплексного ультразвукового исследования характера распределения жировой ткани и структуры скелетных мышц при ожирении проводят в 5 последовательных этапов следующим образом.
На первом этапе проводят исследование эпикардиальной жировой клетчатки с помощью секторного фазированного датчика из 4-5 межреберья по левой парастернальной линии для получения парастернальной позиции по длинной оси сердца (фиг.1). В результате проведенного исследования у пациента на первом этапе диагностируют: либо отсутствие избытка эпикардиальной жировой ткани при толщине визуализируемой эпикардиальной жировой клетчатки размером менее или равной 5 мм, либо наличие избыточной эпикардиальной жировой клетчатки при толщине визуализируемой эпикардиальной жировой клетчатки более 5,0 мм, являющимся одним из критериев, свидетельствующих об эпикардиальном висцеральном ожирении. Доказано, что толщина эпикардиальной жировой клетчатки коррелирует с риском атеросклероза коронарных сосудов, избыточное развитие ЭЖК связано с повышенным риском развития ССЗ [Kamal D, Abd ElMoteleb AM, Samir R, Saeed M. Epicardial fat thickness can predict severity and multivessel distribution in Egyptian patients with atherosclerotic coronary artery stenosis. Egypt Heart J. 2018 Dec;70(4):323-327. doi: 10.1016/j.ehj.2018.04.002. Epub 2018 May 1. PMID: 30591750; PMCID: PMC6303537].
На втором этапе осуществляют исследование минимальной толщины подкожной жировой клетчатки и максимальной толщины препариетальной жировой клетчатки, которая проводится по средней линии, линейным датчиком, который располагается в сагиттальной плоскости непосредственно под мечевидным отростком (фиг.2). В результате проведенного исследования у пациента на втором диагностируют: либо норму, при толщине подкожной жировой клетчатки менее 11мм и при толщине препариетальной жировой клетчатки менее 8мм; либо избыточное развитие париетального ожирения при толщине подкожной жировой клетчатки более 11мм и при толщине препариетальной жировой клетчатки более 8мм.
На третьем этапе проводят исследование подкожной жировой клетчатки на уровне пупка, для этого используют линейный датчик, который устанавливают в сагиттальной плоскости на расстоянии 5 см латеральнее вправо от пупка (фиг. 3). Метод является альтернативой общепринятой методике определения толщины кожной складки антропометрическим методом. Калиперометрия – определение толщины кожной складки с помощью специального прибора – калипера. Процедура всегда проходит на правой стороне. Врач рукой захватывает кожно-жировую складку в пяти сантиметрах латеральнее пупка и располагает калипер перпендикулярно складке. У врача есть не более 4 секунд для того, чтобы измерить толщину складки, так как давление, с которым калипер сжимает складку, нарушает баланс жидкости в приповерхностных участках тела и искажает данные. В результате проведенного исследования на третьем этапе у пациента диагностируют: либо норму, при толщине подкожной жировой клетчатки менее 17мм, либо избыточное развитие париетальной жировой ткани при толщине подкожной жировой клетчатки более17 мм.
На четвертом этапе проводят измерение висцеральной абдоминальной клетчатки, которое проводится по средней линии, для этого используют конвексный датчик, который устанавливается на 1 см выше пупка, измерение проводится от белой линии живота до передней стенки аорты (фиг. 4). Исследование проводят в положении лежа. Для улучшения визуализации сердца пациента располагают на левом боку; печень мягкие ткани и селезенка осматриваются лежа на спине; почки - лежа на спине или на боку. Исследование желательно проводить натощак для улучшения визуализации печени. Для снижения выраженности пневматоза возможно использовать ветрогонные средства (Симетикон). Особенностью исследования на данном этапе является: Probe weight compression (компрессия собственным весом датчика): для нивелирования искажений измерений, связанных с индивидуальной разницей силы компрессии среди сонологов, исследования мягких тканей производятся по методу свободнолежащего датчика на теле пациента (датчик располагается на теле пациента так, чтобы осуществлять компрессию только своим весом). В результате проведенного исследования на четвертом этапе у пациента диагностируют: отрицательный результат при невозможности визуализировать брюшную аорту, что должно быть отражено в протоколе исследования, либо норму, при толщине висцеральной абдоминальной клетчатки менее 12мм, либо избыточное развитие висцеральной жировой ткани, при толщине абдоминальной жировой клетчатки более 12мм.
На пятом этапе исследуют околопочечную забрюшинную клетчатку: для этого справа между средней и задней подмышечными линиями на уровне 11 ребра в косой корональной проекции устанавливают датчик, на глубоком вдохе визуализируют почку, на уровне средней трети почки определяют фасцию Героты, которая особенно хорошо визуализируется при висцеральном ожирении, от капсулы почки до капсулы Героты измеряют толщину периренальной жировой клетчатки, от капсулы Героты до внутреннего края мышц боковой стенки туловища измеряют толщину околопочечной жировой клетчатки. Данный шаг является дополнением к оценке висцерального ожирения (фиг.14).
В результате проведенного исследования на пятом этапе у пациента диагностируют: либо норму при толщине подкожной жировой клетчатки менее 5 мм, либо висцеральное ожирение при толщине подкожной жировой клетчатки более 5 мм.
В результате ультразвуковой (УЗ) диагностики предлагаемым способом, а также оценки индекса массы тела, окружности талии пациент получает диагностическое подтверждение не только наличия факта ожирения, но и его варианта (висцеральное, париетальное) с последующей градацией сердечно-сосудистого риска и профилактики осложнений:
1. Отсутствие как висцерального, так и париетального ожирения диагностируется в случае, если: выявлено отсутствие визуализируемой эпикардиальной жировой клетчатки или толщина эпикардиальной жировой клетчатки менее или равна 5 мм (фиг.15). При оценке в точке под мечевидным отростком толщина подкожной жировой клетчатки составляет менее 11мм, а препариетальной жировой клетчатки- менее 8мм (фиг. 16). При измерении в околопупочной области толщина подкожной жировой клетчатки менее 17мм. При оценке околопупочной зоны толщина висцеральной абдоминальной клетчатки (фиг.17) составляет менее 5 мм.
2. Висцеральное ожирение диагностируется в случае, если: выявлена толщина эпикардиальной жировой клетчатки более 5 мм. При оценке околопупочной зоны толщина висцеральной абдоминальной клетчатки составляет более 5 мм (фиг.18).
3. Париетальное ожирение диагностируется в случае, если: выявлено отсутствие визуализируемой эпикардиальной жировой клетчатки или толщина эпикардиальной жировой клетчатки менее или равно 5 мм. При оценке в точке под мечевидным отростком толщина подкожной жировой клетчатки составляет более 11мм, а препариетальной жировой клетчатки размером более 8мм. При измерении в околопупочной области толщина подкожной жировой клетчатки составляет более 17мм. При измерении в околопупочной зоне толщина висцеральной абдоминальной клетчатки составляет менее 5мм.
4. Смешанный тип (наличие как висцерального, так и париетального ожирения) диагностируется в случае, если: определена толщина эпикардиальной жировой клетчатки более 5 мм. При оценке в точке под мечевидным отростком толщина подкожной жировой клетчатки составляет более 11мм, а препариетальной жировой клетчатки- более 8мм. При измерении в околопупочной области толщина подкожной жировой клетчатки более 17мм. При оценке околопупочной зоны толщина висцеральной абдоминальной клетчатки составляет более 5мм.
Предложенный способ позволяет провести комплексную оценку распределения жировой клетчатки, учитывает эпикардиальную жировую клетчатку, наличие или отсутствие признаков неалкогольной болезни печени (НЖБП) или цирроза как потенциального исхода НЖБП.
Метод обладает «перекрывающей» информативностью и даже в случае отсутствия технической возможности визуализации из некоторых акустических доступов у лиц с морбидным ожирением (в первую очередь абдоминального отдела аорты), позволяет оценить степень висцерального ожирения.
Предлагаемый способ комплексного ультразвукового исследования характера распределения жировой ткани и структуры скелетных мышц при ожирении суммирует большой опыт применения ультразвука в диагностике ожирения, объединяя наиболее важные и воспроизводимые параметры и учитывает потенциальные сложности в визуализации у пациентов с ожирением.
Достоинства способа:
1) Определение толщины подкожной жировой клетчатки в параумбиликальной области по сути является ультразвуковым вариантом калиперометрии кожной складки, которая является «классическим», давно применяемы методом в антропометрии с большой наработанной базой за годы применения.
2) Ультразвуковое исследование печени с многофакторным анализом её размеров, акустических свойств и оценкой воротной вены является неинвазивным, информативным, воспроизводимым методом оценки наличия и степени выраженности признаков неалкогольной жировой болезни печени.
3) Толщина эпикардиальной жировой клетчатки коррелирует с риском развития сердечно-сосудистых осложнений у лиц с ожирением.
4) Наличие оценки как висцеральной, так и париетальной жировой клетчатки позволяет достоверно разделять пациентов с ожирением на две группы:
- пациенты с преимущественным развитием париетальной жировой клетчатки
- пациенты с преимущественным развитием висцеральной жировой клетчатки.
При этом два пациента с одинаковой массой тела в 100 кг стратифицируются по фенотипу ожирения: в группу меньшего риска при париетальном фенотипе, высокого риска при висцеральном типе ожирения.
Примеры осуществления изобретения
Пример 1.
Мужчина, спортсмен, занимается кросс-фитом, ИМТ=34 г/м2, окружность талии=108 см. Выполнено комплексное ультразвуковое исследование характера распределения жировой ткани и структуры скелетных мышц. Показатели УЗИ:
Толщина эпикардиальной жировой клетчатки =3 мм
Толщина ПЖК под мечевидным отростком =8мм
Толщина препариетальной жировой клетчатки под мечевидным отростком =6 мм
Толщина ПЖК в околопупочной области =11 мм
Толщина ВЖТ параренальной зоны =9 мм
Толщина латеральной ПЖК =4 мм
Патологических изменений печени и селезенки не выявлено.
Таким образом, несмотря на увеличенный ИМТ и окружность талии, было доказано, что висцеральный жировой компонент в пределах нормы, и наличие увеличенного ИМТ обусловлено другими факторами.
Пример 2.
Женщина, домохозяйка, в отпуске по уходу за ребенком, ИМТ=34,4 г/м2, окружность талии=110 см. Выполнено комплексное ультразвуковое исследование характера распределения жировой ткани и структуры скелетных мышц. Показатели УЗИ:
Толщина эпикардиальной жировой клетчатки =4 мм
Толщина ПЖК под мечевидным отростком =24мм
Толщина препариетальной жировой клетчатки под мечевидным отростком =15 мм
Толщина ПЖК в околопупочной области =22 мм
Толщина ВЖТ параренальной зоны =6 мм
Толщина латеральной ПЖК =17 мм
Патологических изменений печени и селезенки не выявлено.
Таким образом, учитывая данные ИМТ и окружность талии, было доказано, что париетальный жировой компонент увеличен, и наличие увеличенного ИМТ обусловлено этим фактором. Висцеральный жировой компонент не увеличен.
Пример 3.
Женщина 60 лет, проходит обследование по поводу выявленной дислипидемии, ИМТ=24,2 г/м2, окружность талии=80 см. Выполнено комплексное ультразвуковое исследование характера распределения жировой ткани и структуры скелетных мышц.
Показатели УЗИ:
Толщина эпикардиальной жировой клетчатки =10 мм
Толщина ПЖК под мечевидным отростком =9мм
Толщина препариетальной жировой клетчатки под мечевидным отростком =7 мм Толщина ПЖК в околопупочной области =10 мм
Толщина ВЖТ параренальной зоны =14 мм
Толщина латеральной ПЖК =9 мм
Патологических изменений селезенки не выявлено. Отмечено превышение эхогенности паренхимы печени относительно паренхимы почки, закругление переднего края печени и умеренное снижение звукопроводимости.
Таким образом, несмотря на данные ИМТ и окружность талии, было доказано, что париетальный жировой компонент не увеличен, но выявлено превышение висцерального компонента. Также выявлены умеренные структурные нарушения печени.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ диагностики ожирения | 2023 |
|
RU2812582C1 |
| Способ ультразвуковой диагностики метаболического фенотипа абдоминального ожирения | 2020 |
|
RU2751972C1 |
| УЛЬТРАЗВУКОВОЙ СПОСОБ ОПРЕДЕЛЕНИЯ ТОЛЩИНЫ ЖИРОВОЙ ТКАНИ В АБДОМИНАЛЬНОЙ ОБЛАСТИ | 2012 |
|
RU2525664C1 |
| СПОСОБ УЛЬТРАЗВУКОВОЙ ДИАГНОСТИКИ ВИСЦЕРАЛЬНОГО ОЖИРЕНИЯ | 2009 |
|
RU2407440C1 |
| СПОСОБ ДИАГНОСТИКИ МЕТАБОЛИЧЕСКОГО СИНДРОМА ПУТЕМ УЛЬТРАЗВУКОВОЙ ЛИПОМЕТРИИ | 2017 |
|
RU2677526C1 |
| СПОСОБ ПРОФИЛАКТИКИ ПОСЛЕОПЕРАЦИОННЫХ ВЕНТРАЛЬНЫХ ГРЫЖ ПОСЛЕ СРЕДИННОЙ ЛАПАРОТОМИИ | 2019 |
|
RU2716620C1 |
| Способ ультразвуковой диагностики забрюшинного висцерального ожирения | 2018 |
|
RU2699727C2 |
| СПОСОБ КОМБИНИРОВАННОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПРИ РАКЕ ЭНДОМЕТРИЯ IA-IB СТАДИИ У БОЛЬНЫХ С МОРБИДНЫМ ОЖИРЕНИЕМ | 2019 |
|
RU2722566C2 |
| Способ ультразвуковой диагностики недифференцированных форм дисплазии соединительной ткани | 2020 |
|
RU2780923C2 |
| СПОСОБ УДАЛЕНИЯ ОПУХОЛИ ПРАВОГО НАДПОЧЕЧНИКА | 2004 |
|
RU2285461C2 |





Изобретение относится к медицине, а именно к ультразвуковой диагностике, и может быть использовано для ультразвуковой диагностики ожирения. Для этого проводят ультразвуковое исследование в пять последовательных этапов. Пациента располагают в положении лежа. На первом этапе проводят исследование эпикардиальной жировой клетчатки. На втором этапе проводят исследование минимальной толщины подкожной жировой клетчатки и максимальной толщины препариетальной жировой клетчатки. На третьем этапе - исследование подкожной жировой клетчатки на уровне пупка. На четвертом этапе измеряют висцеральную абдоминальную клетчатку. На пятом этапе исследуют околопочечную забрюшинную клетчатку. После проведения комплексного ультразвукового исследования делают вывод об отсутствии как висцерального, так и париетального ожирения, о наличии висцерального или париетального ожирения, о смешанном типе, при котором наблюдается как наличие висцерального, так и париетального ожирения. В случае отсутствия визуализируемой эпикардиальной жировой клетчатки или наличия толщины эпикардиальной жировой клетчатки размером менее или равным 5 мм, при толщине подкожной жировой клетчатки размером менее 11 мм в точке под мечевидным отростком, при препариетальной жировой клетчатки размером менее 8 мм, при толщине подкожной жировой клетчатки менее 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки менее 5 мм в околопочечной зоне делают вывод об отсутствии как висцерального, так и париетального ожирения. При определении толщины эпикардиальной жировой клетчатки размером более 5 мм и при толщине висцеральной абдоминальной клетчатки размером более 5 мм в околопочечной зоне - диагностируют висцеральное ожирение. Париетальное ожирение диагностируют в случае: отсутствия визуализируемой эпикардиальной жировой клетчатки или наличия толщины эпикардиальной жировой клетчатки размером менее или равным 5 мм, при толщине подкожной жировой клетчатки более 11 мм в точке под мечевидным отростком, при толщине препариетальной жировой клетчатки более 8 мм, при толщине подкожной жировой клетчатки более 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки менее 5 мм в околопочечной зоне. Смешанный тип ожирения диагностируют в случае: определения толщины эпикардиальной жировой клетчатки более 5 мм, при толщине подкожной жировой клетчатки более 11 мм в точке под мечевидным отростком, при толщине препариетальной жировой клетчатки более 8 мм, при толщине подкожной жировой клетчатки более 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки более 5 мм в околопочечной зоне. Изобретение обеспечивает объективную диагностику ожирения, установление точной локализации увеличения жировой ткани. 1 з.п. ф-лы, 18 ил.
1. Способ диагностирования ожирения, включающий в себя проведение ультразвуковой диагностики в пять последовательных этапов, при котором пациента располагают в положении лежа, при этом:
на первом этапе проводят исследование эпикардиальной жировой клетчатки с помощью секторного фазированного датчика из 4-5 межреберья по левой парастернальной линии для получения парастернальной позиции по длинной оси сердца, после этого при толщине визуализируемой эпикардиальной жировой клетчатки размером менее или равным 5 мм диагностируют отсутствие эпикардиальной жировой клетчатки, а при толщине эпикардиальной жировой клетчатки более 5,0 мм диагностируют наличие избыточной эпикардиальной жировой клетчатки;
на втором этапе проводят исследование минимальной толщины подкожной жировой клетчатки и максимальной толщины препариетальной жировой клетчатки по средней линии, при этом используют линейный датчик, который располагают в сагиттальной плоскости непосредственно под мечевидным отростком, после этого при толщине подкожной жировой клетчатки менее 11 мм, а также толщине препариетальной жировой клетчатки менее 8 мм диагностируют норму, а при толщине подкожной жировой клетчатки более 11 мм, а также при толщине препариетальной жировой клетчатки более 8 мм диагностируют наличие избыточного развития париетального жира;
на третьем этапе проводят исследование подкожной жировой клетчатки на уровне пупка, при этом используют линейный датчик, который устанавливают в сагиттальной плоскости на расстоянии 5 см латеральнее вправо от пупка, после этого при толщине подкожной жировой клетчатки менее 17 мм диагностируют норму, а при толщине подкожной жировой клетчатки более 17 мм диагностируют избыточное количество париетального жира;
на четвертом этапе измеряют висцеральную абдоминальную клетчатку по средней линии, для этого используют конвексный датчик, который устанавливают на 1 см выше пупка, затем от белой линии живота до передней стенки аорты, исследование проводят при свободном дыхании на пике нефорсированного вдоха, после этого при невозможности визуализировать брюшную аорту диагностируют отрицательный результат, при толщине висцеральной абдоминальной клетчатки менее 12 мм диагностируют норму, а при толщине абдоминальной жировой клетчатки более 12 мм диагностируют абдоминальное висцеральное ожирение;
на пятом этапе исследуют околопочечную забрюшинную клетчатку: для этого справа между средней и задней подмышечными линиями на уровне 11 ребра в косой корональной проекции устанавливают датчик, на глубоком вдохе визуализируют почку, на уровне средней трети почки определяют фасцию Героты, от капсулы почки до капсулы Героты измеряют толщину околопочечной жировой клетчатки, от капсулы Героты до внутреннего края мышц боковой стенки туловища измеряют толщину околопочечной жировой клетчатки, после этого при толщине околопочечной жировой клетчатки менее 5 мм диагностируют норму, а при толщине околопочечной жировой клетчатки более 5 мм диагностируют висцеральное ожирение;
после проведения комплексного ультразвукового исследования делают вывод: об отсутствии как висцерального, так и париетального ожирения в случае: отсутствия визуализируемой эпикардиальной жировой клетчатки или наличия толщины эпикардиальной жировой клетчатки размером менее или равным 5 мм, при толщине подкожной жировой клетчатки размером менее 11 мм в точке под мечевидным отростком, при препариетальной жировой клетчатки размером менее 8 мм, при толщине подкожной жировой клетчатки менее 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки менее 5 мм в околопочечной зоне;
о висцеральном ожирении в случае: определения толщины эпикардиальной жировой клетчатки размером более 5 мм и при толщине висцеральной абдоминальной клетчатки размером более 5 мм в околопочечной зоне;
о париетальном ожирении в случае: отсутствия визуализируемой эпикардиальной жировой клетчатки или наличия толщины эпикардиальной жировой клетчатки размером менее или равным 5 мм, при толщине подкожной жировой клетчатки более 11 мм в точке под мечевидным отростком, при толщине препариетальной жировой клетчатки более 8 мм, при толщине подкожной жировой клетчатки более 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки менее 5 мм в околопочечной зоне; о смешанном типе, при котором наблюдается как наличие висцерального, так и париетального ожирения в случае: определения толщины эпикардиальной жировой клетчатки более 5 мм, при толщине подкожной жировой клетчатки более 11 мм в точке под мечевидным отростком, при толщине препариетальной жировой клетчатки более 8 мм, при толщине подкожной жировой клетчатки более 17 мм в околопупочной области, при толщине висцеральной абдоминальной клетчатки более 5 мм в околопочечной зоне.
2. Способ диагностирования ожирения по п.1, отличающийся тем, что на первом этапе пациента располагают на левом боку, левая рука под головой, при осмотре почек - лежа на спине или на боку.
| Способ ультразвуковой диагностики забрюшинного висцерального ожирения | 2018 |
|
RU2699727C2 |
| Способ ультразвуковой диагностики метаболического фенотипа абдоминального ожирения | 2020 |
|
RU2751972C1 |
| JP 0004625055 B2, 02.02.2011 | |||
| Рельсовое стыковое соединение | 1941 |
|
SU61158A1 |
| БОНДАРЕНКО В.М | |||
| и др | |||
| Ультразвуковая диагностика висцерального ожирения | |||
| Вестник ВГМУ | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
| Устройство для электрической сигнализации | 1918 |
|
SU16A1 |
| С | |||
| Контрольный стрелочный замок | 1920 |
|
SU71A1 |
| HIROOKA M | |||
| et al | |||
| A Technique for the Measurement of Visceral Fat by Ultrasonography: Comparison of Measurements by | |||
Авторы
Даты
2023-10-02—Публикация
2022-06-23—Подача