Изобретение относится к медицине, а именно к эндокринологии и офтальмологии, и предназначено для определения фактора риска наличия диабетической ретинопатии с помощью оценки кожной микроциркуляции у пациентов с сахарным диабетом.
Сахарный диабет (СД) - это группа метаболических заболеваний, характеризующихся хронической гипергликемией, которая является результатом нарушения секреции, действия инсулина или обоих этих факторов (Дедов И.И., и др. Алгоритмы специализированной медицинской помощи больным сахарным диабетом, Москва, УП ПРИНТ, 2019). Данное заболевание ведет к развитию серьезных микроангиопатических осложнений. Они обусловлены повреждением мелких кровеносных сосудов и включают диабетическую ретинопатию (ДР). Распространенность ДР составляет 23-59% и повышается до 80% среди лиц с длительностью заболевания более 20 лет (Nathan DM et al, The diabetes control and complications trial/epidemiology of diabetes interventions and complications study at 30 years: Overview, Diabetes Care 37:9-16, 2014). Это осложнение обуславливает 12% всех новых случаев слепоты (Gudla S et al, Diabetic retinopathy: Pathogenesis, treatment, and complications. In: Drug Delivery for the Retina and Posterior Segment Disease. Springer International Publishing, 2018, 83-94).
ДР развивается в результате дисфункции эндотелия, воспаления, окислительного стресса и гемодинамических нарушений в кровеносных сосудах сетчатки, которые обусловлены активацией молекулярных механизмов вследствие гипергликемии. Ранние стадии данного осложнения включают повреждение гематоретинального барьера и утолщение базальной мембраны параллельно с поражением и последующей потерей перицитов и эндотелиоцитов ( R et al, Neurodegeneration in diabetic retinopathy: does it really matter? Diabetologia 61:1902-12, 2018). Хотя большое количество факторов участвуют в развитии ретинопатии, точные пути, ведущие к прогрессированию этого осложнения, неизвестны. Патогенез поражения сетчатки в настоящее время базируется на концепции сосудисто-нервной единицы, состоящей из эндотелиоцитов, перицитов, нейронов, клеток макроглии (клеток Мюллера и астроцитов) и микроглии, поражение которых происходит параллельно при СД (
R et al, Neurodegeneration in diabetic retinopathy: does it really matter? Diabetologia 61:1902-12, 2018). Хотя большое количество факторов участвуют в развитии ретинопатии, точные пути, ведущие к прогрессированию этого осложнения, неизвестны. Патогенез поражения сетчатки в настоящее время базируется на концепции сосудисто-нервной единицы, состоящей из эндотелиоцитов, перицитов, нейронов, клеток макроглии (клеток Мюллера и астроцитов) и микроглии, поражение которых происходит параллельно при СД ( R et al, Neurodegeneration in diabetic retinopathy: does it really matter? Diabetologia 61:1902-12, 2018). При этом диабетическая нейропатия так же нарушает работу сетчатки, возможно, даже до явных сосудистых аномалий (Duh EJ et al, Diabetic retinopathy: current understanding, mechanisms, and treatment strategies. JCI insight 2:e93751, 2017).
R et al, Neurodegeneration in diabetic retinopathy: does it really matter? Diabetologia 61:1902-12, 2018). При этом диабетическая нейропатия так же нарушает работу сетчатки, возможно, даже до явных сосудистых аномалий (Duh EJ et al, Diabetic retinopathy: current understanding, mechanisms, and treatment strategies. JCI insight 2:e93751, 2017).
Микроангиопатические изменения при СД могут происходить системно в разных органах и тканях. Важным остается раннее выявление микроангиопатических нарушений, а также регистрация их динамики при соответствующей терапии для более точного анализа состояния пациента, что позволяет начать лечение на ранней стадии и предотвратить прогрессирование заболевания. Наиболее доступным органом для оценки нарушений микроциркуляции является кожа. Ее кровообращение обладает высокой сосудорасширяющей способностью в ответ на метаболические, термические и фармакологические стимулы.
Динамику микрососудистой дисфункции можно изучать in vivo с помощью исследования реактивности кожной микроциркуляции неинвазивными способами, к которым относится лазерная допплеровская флоуметрия (ЛДФ). Этот метод основан на применении монохроматического света лазера в узком инфракрасном диапазоне, который проникает и распространяется внутри ткани на глубину около 1 мм. При этом отраженный сигнал пропорционален скорости и количеству движущихся клеток крови в исследуемой области.
Многими авторами были выявлены функциональные нарушения микрососудистого русла с помощью ЛДФ у пациентов с СД по сравнению со здоровой контрольной группой (Sorelli М et al, Assessment of cutaneous microcirculation by laser Doppler flowmetry in type l diabetes. Microvasc Res 124:91-6, 2019.; Fuchs D et al, The association between diabetes and dermal microvascular dysfunction non-invasively assessed by laser Doppler with local thermal hyperemia: a systematic review with meta-analysis. Cardiovasc Diabetol 16:11, 2017.). Однако лишь в нескольких исследованиях изучались возможные связи между реактивностью кожной перфузии и клинически выраженными диабетическими микроангиопатиями (Tehrani S et al, Skin microvascular reactivity correlates to clinical microangiopathy in type 1 diabetes: A pilot study. Diabetes Vasc Dis Res 17:1479164120928303, 2020; Mrowietz С et al, Evaluation of Laser-Doppler-Fluxmetry for the diagnosis of microcirculatory disorders. Clin Hemorheol Microcirc 71:129-35, 2019.). Наличие такой ассоциации позволит говорить о том, что микроциркуляция кожи отражает изменения, характерные для специфичных осложнений СД.
Таким образом, на сегодняшний день есть данные, демонстрирующие, что развитие микроангиопатических осложнений СД (в частности ДР) может быть сопряжено с нарушениями микроциркуляции крови в коже. Однако пока нет единой методики, которая могла бы количественно оценить шанс наличия ретинопатии по состоянию кожной микрогемодинамики.
Учитывая актуальность данной задачи, сегодня разрабатываются различные лабораторные и инструментальные способы раннего выявления и прогнозирования ДР у пациентов с СД. Так, из уровня техники известны способы диагностики либо прогнозирования развития ДР на основе анализа показателей крови и (или) слезной жидкости (СЖ) пациентов, либо в комбинации с выполнением ретиноскопии.
Одним из примеров может служить способ прогнозирования развития диабетической ретинопатии (патент RU 2124727 С1, опубл. 10.01.1999). Способ может быть использован в офтальмологии и обеспечивает возможность прогнозирования перехода непролиферативной стадии диабетической ретинопатии в пролиферативную. Проводят иммунологическое исследование слезной жидкости, причем определяют концентрацию иммуноглобулина А и при значениях не менее 0,20 г/л прогнозируют переход непролиферативной стадии диабетической ретинопатии в пролиферативную. Однако данный способ подходит для лиц с уже установленным заболеванием ДР.
Также из уровня техники известен способ ранней диагностики и прогнозирования развития макулярного отека при диабетической ретинопатии - ДМО (патент RU 2741693 С1, опубл. 28.01.2021). У больных проводят забор венозной крови. Определяют в сыворотке уровень брадикинина (Бк) и ангиотензинпревращающего фермента (АПФ) - Бк/АПФ. При соотношении Бк к АПФ более 0,107 прогнозируют возникновение или диагностируют ДМО. Использование изобретения обеспечивает возможность точного определения факторов риска развития ДМО для выработки превентивной адекватной тактики лечения на ранних этапах развития ДМО и определения показаний для динамического наблюдения. Недостатками данного способа являются его инвазивность, то есть необходимость проведения венепункции и забора крови, а также общая высокая стоимость исследования концентраций АПФ и брадикинина и недоступность измерения последнего в сыворотке крови в большинстве медицинских учреждений России. Кроме того, на уровень АЛФ может оказывать влияние большое количество факторов, кроме сахарного диабета: прием глюкокортикостероидов, ингибиторов АПФ, магния сульфата, сердечно-сосудистые заболевания, сердечная недостаточность, цирроз печени, бронхиты, бронхиальная астма, псориаз, саркоидоз, патологии соединительной ткани, нарушения функции щитовидной железы и некоторые другие заболевания. Отмечено также повышение АПФ у лиц моложе 20 лет, что считается нормой. Кроме того, метод предлагается для оценки риска развития только макулярного отека, а не диабетической ретинопатии.
Еще из уровня техники известен способ прогнозирования диабетической ретинопатии (патент RU 2387362 С1, опубл. 27.04.2010). Проводят реакцию зрачка в темноте при нормогликемии и гипергликемии при градиенте гликемии не менее 7-8 ммоль/л на фоне одинакового АД и ВГД. Определяют величину разниц амплитуд зрачка в мм на фоне одинакового артериального (АД) и внутриглазного давления (ВГД). При разнице более 0,42 мм при сахарном диабете I типа и более 0,67 мм при СД II типа прогнозируют развитие диабетической ретинопатии. Однако данный способ не позволяет одномоментно определить прогноз развития диабетической ретинопатии в связи с необходимостью оценки изменения диаметра зрачка у одного пациента минимум два раза, так как требуется сначала достигнуть либо нормогликемии, либо повышения концентрации глюкозы на 7-8 ммоль/л от начального значения, чего не всегда можно достигнуть обычным приемом пищи. Кроме того, указанный точный градиент изменения гликемии может потребовать увеличения частоты глюкометрии для обнаружения подходящего уровня глюкозы. Необходимым условием является отсутствие значимого изменения АД и ВГД между двумя этапами исследования. К тому же, пациент не должен иметь ранее перенесенных воспалительных заболеваний радужки, травматической деформации зрачка, артифакии, глаукомы, аномалий рефракции, принимать бета-блокаторы и адреномиметики. По причине сложности соблюдения указанных условий процесс оценки прогнозирования наличия патологии сосудов глазного дна данным методом является довольно трудоемким и не подходит для всех пациентов, имеющих сахарный диабет.
Кроме того, из уровня техники известен способ прогнозирования риска развития диабетической ретинопатии при сахарном диабете типа 2 у мужчин-якутов (патент RU 2473092 С1, опубл. 20.01.2013). Способ включает выделение ДНК из лимфоцитов периферической венозной крови, отличающийся тем, что амплификацию специфичности гена фактора некроза опухоли-альфа - TNF-α определяют методом полимеразной цепной реакции синтеза ДНК и при выявлении генотипа *Т/*Т полиморфного варианта - 1031 Т/С гена фактора некроза опухоли-альфа - TNF-α прогнозируют риск развития диабетической ретинопатии. Способ обладает следующими недостатками: инвазивность (необходим забор крови пациента), дорогостоящее оборудование, недоступное широкому применению (специальная система очистки лейкоцитов, инструменты, реактивы и программное обеспечение для проведения полимеразной цепной реакции в реальном времени и анализа фрагментов нуклеиновых кислот), а также метод предназначен для прогнозирования риска ретинопатии только у мужчин-якутов с сахарным диабетом 2 типа, поэтому не может быть использован у лиц, принадлежащих к другой этнической группе и/или имеющих диабет первого или иных типов, а также у женщин.
Также, из уровня техники известен способ диагностики диабетической ретинопатии (патент RU 2304786 С2, опубл. 20.08.2007). Сущность способа диагностики диабетической ретинопатии заключается в том, что путем биохимических исследований слезной жидкости (СЖ) определяют концентрацию холестерина, активность супероксиддисмутазы (СОД) и каталазы, в крови определяют концентрацию нитритов, на основании полученных показателей рассчитывают Function 1 и Function 2. Function 1=-3,4+0,29(NO2)+32,5(холестерин) - 0,97(каталаза) - 17,28(СОД) -соответствует значению по оси ординат и Function 2=-7,14+0,17(NO2)+37,2(холестерин)+2,1 (каталаза) - 3,15(СОД) - соответствует значению по оси абсцисс на карте для определения типа поражения. При попадании полученной точки на поле 1 карты определяют наличие у пациента непролиферативной формы ДР без угрозы пролиферации; на поле 2-непролиферативной формы ДР с угрозой пролиферации; на поле 3 -пролиферативной формы ретинопатии в фазе неоваскуляризации.
Недостатками данного способа являются его инвазивность, трудоемкость, необходимость обучения специалистов, ответственных за проведение указанных исследований, методике измерения содержания холестерина, СОД и каталазы в слезной жидкости и нитритов в крови, а также обеспечение лабораторий дополнительными дорогостоящими реактивами (например, нитросиний тетрозолий, холестеринэстераза, холестериноксидаза и другие). Предлагаемый метод анализа содержания нитритов является длительным в связи с низкой скоростью движения раствора через кадмиевую колонку. Кроме того, ферменты, необходимые для измерения количества холестерина характеризуются высокой стоимостью, склонностью к денатурации, сильной зависимостью от внешних условий.
Кроме того, из уровня техники известен способ диагностики диабетической ретинопатии (патент RU 2720485 С1, опубл. 30.04.20). Сущность способа заключается в том, что выполняют широкопольную капилляроскопию ногтевого ложа у больных сахарным диабетом с анализом результатов обследования по величине скорости кровотока в артериальном отделе (Rate art.). При значении Rate art меньше или равном 451 мкм/с диагностируют пролиферативную стадию ДР, при значении Rate art меньше или равном 512 мкм/с, но больше 451 мкм/с диагностируют непролиферативную стадию ДР, при значении Rate art больше 512 мкм/с диагностируют отсутствие ДР. Этот способ позволяет неинвазивно, информативно, достоверно диагностировать ДР у больных. Однако данный способ требует применения специального оборудования для проведения широкопольной капилляроскопии ногтевого ложа и программного обеспечения для анализа скорости кровотока, которыми не оснащено большинство медицинских учреждений, также требуется наличие квалифицированного, обученного персонала. Продолжительность процедуры измерения (длительность ее у одного пациента) составляет порядка 15 минут, что превосходит длительность измерения предлагаемым нами методом.
Также, из уровня техники известен способ определения фактора риска наличия диабетической ретинопатии у пациентов с сахарным диабетом (Kulikov DA et al, The odds of retinopathy are increased in diabetes patients with reduced microvascular reactivity on local heating // Diabetes technology & therapeutics. - 2020. - V. 22. Supp.l. - P. A-202), выбранный нами за прототип. Способ включает в себя оценку уровня кожной микроциркуляции крови находящегося в сидячем положении обследуемого с помощью метода лазерной допплеровской флоуметрии с применением тепловой функциональной пробы на руке, и математический расчет показателей оценки микроциркуляции на основании полученных данных. Так, в способе, раскрытом в данных тезисах, тепловая проба представляет собой следующую последовательность действий, подробно изложенную в патенте RU 2737717 С1, опубл. 02.12.2020 г. Перед проведением измерения обследуемый должен в течение 10 минут адаптироваться в сидячем расслабленном положении к условиям помещения, далее руки обследуемого помещают на горизонтальную поверхность ладонями вниз таким образом, что предплечья располагаются на уровне сердца; на 4 см проксимальнее лучезапястного сустава по срединной линии на тыльной поверхности предплечья одной из рук фиксируют датчик для измерения кожной микроциркуляции с нагревательным элементом, в течение 60 секунд проводят регистрацию базового уровня микроциркуляции при температуре нагревательного элемента в диапазоне температур 32-32,4°С, после чего включают нагрев элемента со скоростью 2°С в секунду до 41,8-42,2°С и поддерживают эту температуру до конца пробы, исследование останавливают через 180 секунд после включения нагрева. В тезисах показано, что снижение реактивности, в частности снижение параметра Slope-180 с ассоциировано с повышенным шансом наличия ДР. Основным недостатком данного способа являются отсутствие конкретной числовой границы снижения параметра Slope-180 с, которая может применяться для выявления пациентов с повышенным риском наличия ДР.
Таким образом, существует потребность в способе определения фактора риска наличия диабетической ретинопатии у пациентов с сахарным диабетом, лишенном вышеуказанных недостатков.
Техническим результатом предлагаемого нами способа является повышение точности определения данной патологии. Применение способа дает возможность быстро, информативно оценить состояние системы кожной микроциркуляции у пациентов с СД и выявлять пациентов с повышенным риском наличия диабетической ретинопатии, что, в свою очередь, позволяет проводить своевременное лечение.
Для достижения указанного технического результата в способе определения фактора риска наличия диабетической ретинопатии у пациентов с сахарным диабетом, включающем в себя оценку уровня кожной микроциркуляции крови находящегося в сидячем положении обследуемого с помощью метода лазерной допплеровской флоуметрии с применением тепловой функциональной пробы на руке, и математический расчет показателей оценки микроциркуляции на основании полученных данных, при этом перед проведением измерения обследуемый должен в течение 10 минут адаптироваться в сидячем расслабленном положении к условиям помещения, далее руки обследуемого помещают на горизонтальную поверхность ладонями вниз таким образом, что предплечья располагаются на уровне сердца; на 4 см проксимальнее лучезапястного сустава по срединной линии на тыльной поверхности предплечья одной из рук фиксируют датчик для измерения кожной микроциркуляции с нагревательным элементом, в течение 60 секунд проводят регистрацию базового уровня микроциркуляции при температуре нагревательного элемента в диапазоне температур 32-32,4°С, после чего включают нагрев элемента со скоростью 2°С в секунду до 41,8-42,2°С и поддерживают эту температуру до конца пробы, исследование останавливают через 180 секунд после включения нагрева, предлагается проводить математический расчет показателя кожной микроциркуляции на основании полученных данных путем расчета наклона функции линейной регрессии микроциркуляторной кривой за две минуты проведения нагревания, умноженного на 10:
 ,
,
где Наклон - 120s - наклон функции линейной регрессии;
t - конкретный момент времени в ходе проведения исследования, в секундах;
I - значение показателя микроциркуляции в конкретный момент времени;
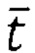 - среднее арифметическое значение времени за оцениваемый период;
- среднее арифметическое значение времени за оцениваемый период;
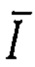 - среднее арифметическое значение показателя микроциркуляции за оцениваемый период;
- среднее арифметическое значение показателя микроциркуляции за оцениваемый период;
n61, n180 - числовые значения, отражающие количество измерений, произведенных по 61-ю и 180-ю секунды регистрации соответственно, которые вычисляют по формуле nt=t*v, где t - время от начала исследования в секундах, a v - количество измерений в секунду, и если значение параметра Наклон 120s составляет 0,91 ПЕ/с и менее, то определяют высокий риск наличия диабетической ретинопатии у пациентов с сахарным диабетом.
Способ осуществляют следующим образом.
Температура в помещении должна быть 21-24°С. Перед проведением процедуры обследуемый должен находиться в спокойном расслабленном состоянии и адаптироваться к условиям помещения в течение 10-15 минут. Необходимо воздержаться от курения, употребления крепкого чая и кофе минимум за 3 часа до исследования.
Для исследования по предлагаемому способу мы использовали прибор ЛАКК-02 (ООО «ЛАЗМА», Россия) и нагревательный элемент ЛАКК-ТЕСТ (ООО «ЛАЗМА», Россия). Однако измерения могут быть проведены на любом другом оптическом приборе, позволяющем оценивать микроциркуляцию, при наличии нагревательного элемента с возможностью регулировки уровня температуры и скорости нагрева и закрепления датчика нагрева и датчика, измеряющего параметры микроциркуляции в одной локализации.
Обследуемый принимает сидячее положение, ноги не скрещены, руки располагает на горизонтальной поверхности (например, стол) перед собой ладонями вниз таким образом, чтобы предплечья находились на уровне сердца. Исследование может быть выполнено как на правой, так и на левой руке при условии отсутствия поражения магистральных сосудов, нервов и кожи исследуемой конечности, но предпочтительным является выбор рабочей руки (правой для правшей и левой для левшей). Датчик для измерения микроциркуляции с нагревательным элементом фиксируют на 4 см проксимальнее лучезапястного сустава по срединной линии на тыльной поверхности предплечья.
Регистрацию базового уровня микроциркуляции проводят в течение 60 секунд, температура нагревательного элемента в этот период составляет 32-32,4°С. После чего включают нагрев до 41,8-42,2°С со скоростью 2°С в секунду. Температуру нагревательного элемента в 41,8-42,2°С поддерживают до конца пробы, останавливают регистрацию через 120 секунд после включения нагрева. Регистрируемый параметр - перфузионные единицы (ПЕ). Этот параметр пропорционален количеству и скорости движения эритроцитов в исследуемой области.
Выбор высокой скорости и нагрева (2°С в секунду) позволяет существенно снизить время исследования и добиться быстрой вазодилататорной реакции. В большинстве опубликованных работ используется более низкая скорость нагрева, и, в связи с этим, увеличивается время достижения максимальной температуры и время проведения пробы, так по данным литературы среднее время проведения тепловой пробы 20-50 минут (Fuchs, D. Et al, The association between diabetes and dermal microvascular dysfunction non-invasively assessed by laser Doppler with local thermal hyperemia: a systematic review with meta-analysis. Cardiovascular diabetology, 2017, 16(1), p.11). Наши предыдущие исследования показали, что при увеличении скорости нагрева информативность пробы не уменьшается.
Математический расчет показателя микроциркуляции.
На основании полученных данных микроциркуляции рассчитывают наклон функции линейной регрессии микроциркуляторной кривой за две минуты проведения нагревания, умноженного на 10:

где
Наклон - 120s - наклон функции линейной регрессии;
t - конкретный момент времени в ходе проведения исследования, в секундах;
I - значение показателя микроциркуляции в конкретный момент времени;
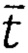 - среднее арифметическое значение времени за оцениваемый период;
- среднее арифметическое значение времени за оцениваемый период;
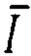 - среднее арифметическое значение показателя микроциркуляции за оцениваемый период;
- среднее арифметическое значение показателя микроциркуляции за оцениваемый период;
n61, n180 - числовые значения, отражающие количество измерений, произведенных по 61-ю и 180-ю секунды регистрации соответственно, которые вычисляют по формуле nt=t*v, где t - время от начала исследования в секундах, a v - количество измерений в секунду.
Разработанный параметр (наклон функции линейной регрессии перфузии в зависимости от времени) позволяет оценивать скорость и силу реакции сосудистого русла на нагрев до 41,8-42,2°С.
Если параметр «Наклон 120s» ≤0,91 ПЕ/с, то у пациента выявлен маркер наличия диабетической ретинопатии. Шанс наличия диабетической ретинопатии у пациентов со снижением параметра «Наклон 120s» ≤0,91 ПЕ/с в 11 раз выше, чем у лиц с более высокими значениями этого микроциркуляторного параметра (скорректированное отношение шансов (ОШ) 11,0; 95% ДИ - 1,6-77,18 (р=0,016)).
Было проведено исследование на 99 людях, в том числе пациентах с СД. Они были поделены на 3 группы. Первая группа состояла из 35 здоровых добровольцев (16 мужчин, 19 женщин), не имеющих нарушений углеводного обмена. Остальные участники являлись пациентами с СД 1 типа (n=64). Группа №2 включала лиц без ДР (n=34), группа №3 - с ДР (n=30).
Все пациенты были обследованы квалифицированным офтальмологом на предмет наличия диабетической ретинопатии (офтальмоскопия с расширенным зрачком). Все группы участников были сопоставимы по полу, возрасту, индексу массы тела, количеству эритроцитов, тромбоцитов, лейкоцитов, уровню гемоглобина и общего холестерина в крови, скорости клубочковой фильтрации. Две группы пациентов с сахарным диабетом также были сопоставимы по концентрации гликированного гемоглобина и частоте диабетической нефропатии. Участники исследования, включенные в группу №3, имели непролиферативную (n=18), препролиферативную (n=2), пролиферативную ДР (n=9; у одного человека выявлена осложненная форма).
Всем обследуемым была оценена кожная микроциркуляция методом ЛДФ по описанной методике.
Было обнаружено, что три оцениваемые группы участников исследования значимо отличаются по параметру «Наклон-120 с» (группа 1: 1,28 (1,13; 1,53) ПЕ/с; группа 2: 1,05 (0,87; 1,27) ПЕ/с; группа 3: 0,81 (0,63; 0,9) ПЕ/с; р<0,05 для всех попарных сравнений).
С помощью ROC-анализа для оцениваемых показателей микрососудистой реактивности были рассчитаны пороговые значения, которые позволяют разделить 2 группы пациентов с СД - с ДР и без ДР. Соответствующие площади под ROC-кривыми для каждого параметра указаны в таблице 2. Таким образом, было выявлено, что для показателя «Наклон-120 с» характерны наибольшие чувствительность (0,759) и специфичность (0,717). Пороговое значение данного параметра составило 0,91 ПЕ/с, при этом площадь под ROC-кривой оказалась равна 0,723 (95% доверительный интервал (ДИ): 0,607-0,838 (р=0,001)).
Далее возможность применения параметра «Наклон-120 с» в качестве фактора риска наличия ДР была оценена путем построения модели логистической регрессии и расчета отношения шансов для пациентов с сахарным диабетом (группы 2 и 3). Результаты оценки снижения реактивности микроциркуляции как фактора риска наличия ДР представлены в таблице 3. Параметр «Наклон-120 с<0,91 ПЕ/с» оказался связан с ДР (отношение шансов (ОШ) - 8,3; 95% ДИ - 2,9-24,1 (р<0,001)). После корректировки факторов, которые могли бы повлиять на данную зависимость (возраст, пол, индекс массы тела, артериальная гипертензия, уровень гликированного гемоглобина, стаж СД, скорость клубочковой фильтрации, нефропатия) с использованием модели многофакторной логистической регрессии, ОШ для этого параметра оставалось статистически значимым (ОШ - 11,0; 95% ДИ - 1,6-77,18 (р=0,016)).
Таким образом, с применением многофакторной логистической регрессии было показано, что снижение параметра «Наклон-120 с» до значения 0,91 ПЕ/с и менее ассоциировано с наличием диабетической ретинопатии.
Вышеуказанное исследование подтверждает, что оценка состояния микроциркуляции в качестве маркера ДР позволит точнее выявлять пациентов повышенного риска наличия ДР и проводить своевременное лечение. Это же иллюстрируют и нижеприведенные клинические примеры.
Пример 1. Пациент 3., 40 лет, ИМТ=23,8 кг/м2.
Стаж сахарного диабета 1 типа - 34 года, гликированный гемоглобин - 8,0%.
Осложнения сахарного диабета: диабетическая нефропатия (ХБП С2), диабетическая нейропатия, дистальный тип, сенсорная форма.
Сопутствующие заболевания: артериальная гипертензия 2 ст., риск 4.
Пациент обследован предлагаемым способом: «Наклон-120 с» составил 0,47 ПЕ/с, у пациента выявлен маркер наличия диабетической ретинопатии. Наличие ретинопатии подтверждено и в ходе консультации офтальмолога. Пациент осмотрен офтальмологом (офтальмоскопия с расширением зрачка). Заключение: Пролиферативная диабетическая ретинопатия обоих глаз, начальная осложненная катаракта обоих глаз.
Пример 2. Пациент П., 32 года, ИМТ=22,5 кг/м2.
Стаж сахарного диабета 1 типа - 18 лет, гликированный гемоглобин - 8,2%.
Осложнения сахарного диабета: диабетическая нефропатия (ХБП С2А2), диабетическая нейропатия, дистальный тип, сенсо-моторная форма.
Пациент обследован предложенным методом: «Наклон-120 с» составил 0,91 ПЕ/с, у пациента выявлен маркер наличия диабетической ретинопатии. Наличие ретинопатии подтверждено в ходе консультации офтальмолога. Пациент осмотрен офтальмологом (офтальмоскопия с расширением зрачка). Заключение: диабетическая непролиферативная ретинопатия обоих глаз.
Пример 3. Пациентка А., 51 год, ИМТ=30,5 кг/м2
Стаж сахарного диабета 2 типа - 12 лет, гликированный гемоглобин =11,2%.
Осложнения сахарного диабета: диабетическая нейропатия, сенсомоторная форма, дистальный тип; сопутствующие заболевания: артериальная гипертензия 3 степени, риск ССО 4. Ожирение 1 ст.
Пациент обследован предложенным методом: «Наклон-120 с» составил 1,1 ПЕ/с, у пациента нет микроциркуляторного маркера маркер наличия диабетической ретинопатии. Отсутствие ретинопатии подтверждено офтальмологом. Пациент осмотрен офтальмологом (офтальмоскопия с расширением зрачка). Заключение: данных за диабетическую ретинопатию нет.
Таким образом, предлагаемый способ позволяет повысить точность определения фактора риска наличия диабетической ретинопатии у пациентов с сахарным диабетом. Применение способа дает возможность быстро, информативно оценить состояние системы кожной микроциркуляции и выявить пациентов с повышенным риском наличия диабетической ретинопатии у пациентов с СД, что, в свою очередь, позволяет проводить своевременное лечение этих пациентов.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ оценки микроциркуляторных нарушений у больных с нарушениями углеводного обмена | 2017 |
|
RU2677590C1 |
| СПОСОБ ВЫЯВЛЕНИЯ МИКРОЦИРКУЛЯТОРНЫХ НАРУШЕНИЙ У БОЛЬНЫХ С НАРУШЕНИЯМИ УГЛЕВОДНОГО ОБМЕНА | 2013 |
|
RU2547800C1 |
| Способ определения фактора риска сердечно-сосудистых событий с помощью оценки кожной микроциркуляции | 2020 |
|
RU2737717C1 |
| Способ прогнозирования риска прогрессии диабетической ретинопатии у беременных с сахарным диабетом | 2023 |
|
RU2809639C1 |
| Способ профилактики прогрессии диабетической ретинопатии у беременных с сахарным диабетом | 2023 |
|
RU2814772C1 |
| Способ выявления гемодинамически значимых стенозов артерий нижних конечностей | 2022 |
|
RU2799616C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА РАЗВИТИЯ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ ПРИ САХАРНОМ ДИАБЕТЕ ТИПА 2 У ЯКУТОВ | 2010 |
|
RU2430361C1 |
| Способ прогнозирования риска развития диабетической ретинопатии у больных с сахарным диабетом 2-го типа | 2023 |
|
RU2814003C1 |
| СПОСОБ ЛЕЧЕНИЯ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ | 2002 |
|
RU2212869C1 |
| СПОСОБ ДИАГНОСТИКИ РАННИХ СТАДИЙ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ | 2009 |
|
RU2402272C1 |
Изобретение относится к медицине, а именно к способу определения фактора риска наличия диабетической ретинопатии у пациентов с сахарным диабетом. При исполнении способа оценивают уровень кожной микроциркуляции крови находящегося в сидячем положении обследуемого с помощью метода лазерной допплеровской флоуметрии с применением тепловой функциональной пробы на руке. Осуществляют математический расчет показателей оценки микроциркуляции на основании полученных данных. При этом перед проведением измерения обследуемый должен в течение 10 минут адаптироваться в сидячем расслабленном положении к условиям помещения. Затем руки обследуемого помещают на горизонтальную поверхность ладонями вниз таким образом, что предплечья располагаются на уровне сердца. На 4 см проксимальнее лучезапястного сустава по срединной линии на тыльной поверхности предплечья одной из рук фиксируют датчик для измерения кожной микроциркуляции с нагревательным элементом. В течение 60 секунд проводят регистрацию базового уровня микроциркуляции при температуре нагревательного элемента в диапазоне температур 32-32,4°С. Затем включают нагрев элемента со скоростью 2°С в секунду до 41,8-42,2°С и поддерживают эту температуру до конца пробы. Исследование останавливают через 180 секунд после включения нагрева. На основании полученных данных осуществляют расчет наклона функции линейной регрессии микроциркуляторной кривой за две минуты проведения нагревания с использованием показателя кожной микроциркуляции, умноженного на 10:
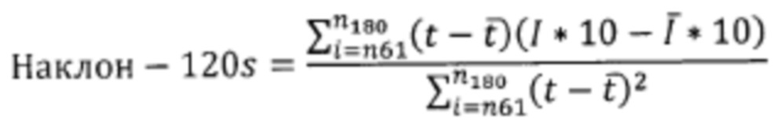 ,
,
где «Наклон-120s» - наклон функции линейной регрессии; t - конкретный момент времени в ходе проведения исследования, в секундах; I - значение показателя микроциркуляции в конкретный момент времени; 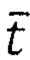 - среднее арифметическое значение времени за оцениваемый период;
- среднее арифметическое значение времени за оцениваемый период; 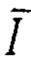 - среднее арифметическое значение показателя микроциркуляции за оцениваемый период; n61, n180 - числовые значения, отражающие количество измерений, произведенных по 61-ю и 180-ю секунды регистрации соответственно, которые вычисляют по формуле nt=t*v, где t - время от начала исследования в секундах, a v - количество измерений в секунду. Если значение параметра «Наклон-120s» составляет 0,91 ПЕ/с и менее, то определяют высокий риск наличия диабетической ретинопатии у пациентов с сахарным диабетом. Обеспечивается повышение точности определения фактора риска наличия диабетической ретинопатии у пациентов с сахарным диабетом, чтобы проводить своевременное лечение.
- среднее арифметическое значение показателя микроциркуляции за оцениваемый период; n61, n180 - числовые значения, отражающие количество измерений, произведенных по 61-ю и 180-ю секунды регистрации соответственно, которые вычисляют по формуле nt=t*v, где t - время от начала исследования в секундах, a v - количество измерений в секунду. Если значение параметра «Наклон-120s» составляет 0,91 ПЕ/с и менее, то определяют высокий риск наличия диабетической ретинопатии у пациентов с сахарным диабетом. Обеспечивается повышение точности определения фактора риска наличия диабетической ретинопатии у пациентов с сахарным диабетом, чтобы проводить своевременное лечение.
Способ определения фактора риска наличия диабетической ретинопатии у пациентов с сахарным диабетом, включающий в себя оценку уровня кожной микроциркуляции крови находящегося в сидячем положении обследуемого с помощью метода лазерной допплеровской флоуметрии с применением тепловой функциональной пробы на руке, и математический расчет показателей оценки микроциркуляции на основании полученных данных, при этом перед проведением измерения обследуемый должен в течение 10 минут адаптироваться в сидячем расслабленном положении к условиям помещения, далее руки обследуемого помещают на горизонтальную поверхность ладонями вниз таким образом, что предплечья располагаются на уровне сердца; на 4 см проксимальнее лучезапястного сустава по срединной линии на тыльной поверхности предплечья одной из рук фиксируют датчик для измерения кожной микроциркуляции с нагревательным элементом, в течение 60 секунд проводят регистрацию базового уровня микроциркуляции при температуре нагревательного элемента в диапазоне температур 32-32,4°С, после чего включают нагрев элемента со скоростью 2°С в секунду до 41,8-42,2°С и поддерживают эту температуру до конца пробы, исследование останавливают через 180 секунд после включения нагрева, отличающийся тем, что на основании полученных данных осуществляют расчет наклона функции линейной регрессии микроциркуляторной кривой за две минуты проведения нагревания с использованием показателя кожной микроциркуляции, умноженного на 10,
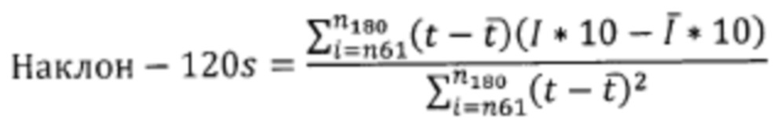 ,
,
где «Наклон - 120s» - наклон функции линейной регрессии;
t - конкретный момент времени в ходе проведения исследования, в секундах;
I - значение показателя микроциркуляции в конкретный момент времени;
 - среднее арифметическое значение времени за оцениваемый период;
- среднее арифметическое значение времени за оцениваемый период;
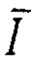 - среднее арифметическое значение показателя микроциркуляции за оцениваемый период;
- среднее арифметическое значение показателя микроциркуляции за оцениваемый период;
n61, n180 - числовые значения, отражающие количество измерений, произведенных по 61-ю и 180-ю секунды регистрации соответственно, которые вычисляют по формуле nt=t*v, где t - время от начала исследования в секундах, a v - количество измерений в секунду,
и если значение параметра «Наклон-120s» составляет 0,91 ПЕ/с и менее, то определяют высокий риск наличия диабетической ретинопатии у пациентов с сахарным диабетом.
| Способ определения фактора риска сердечно-сосудистых событий с помощью оценки кожной микроциркуляции | 2020 |
|
RU2737717C1 |
| Способ диагностики диабетической ретинопатии | 2019 |
|
RU2720485C1 |
| СПОСОБ ДИАГНОСТИКИ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ | 2005 |
|
RU2304786C2 |
| Способ ранней диагностики и прогнозирования развития макулярного отёка при диабетической ретинопатии | 2020 |
|
RU2741693C1 |
| CN 103458772 A, 18.12.2013 | |||
| US 2011117102 A1, 19.05.2011 | |||
| JP 2015515894 A, 04.06.2015 | |||
| Куликов Д.А | |||
| и др., Анализ кожной микроциркуляции методом лдф в оценке шанса развития ретинопатии у пациентов с сахарным диабетом: тез | |||
| докл | |||
| Способ гальванического снятия позолоты с серебряных изделий без заметного изменения их формы | 1923 |
|
SU12A1 |
Авторы
Даты
2023-10-04—Публикация
2022-08-02—Подача