Изобретение относится к медицине, а именно к офтальмологии, и может быть использовано для интраокулярной коррекции афакии с фиксацией гаптической части искусственного хрусталика глаза в цилпарную борозду.
Данное изобретение может быть использовано у больных с дефектами или отсутствием капсулы хрусталика, с травматическими повреждениями хрусталика, инволюционной дистрофией волокон цинновой связки при перезревании сенильной катаракты, при заднекапсулярной катаракте, интраоперационном разрыве задней капсулы в ходе экстракции катаракты.
Известен искусственный хрусталик глаза (ИХГ) (патент на изобретение РФ №2523144) выполненный из биосовместимого материала, состоящий из оптической части и гаптической части, лежащей в главной плоскости оптической части и содержащей две одинаковые диаметрально расположенные сквозные прорези. Согласно изобретению, ИХГ выполнен разборным из оптической и гаптической частей, соединяемых в процессе имплантации, гаптическая часть имеет центральное отверстие, диаметр которого на 2-4 мм меньше диаметра оптической части, а прорези выполнены незамкнутыми и повторяют форму контура боковой поверхности гаптической части, при этом передняя и задняя поверхности гаптической части выполнены шероховатыми; на боковой торцевой поверхности оптической части выполнен кольцевой паз глубиной от 1 до 2 мм и высотой от 150 до 500 мкм, конгруэнтный гаптической части.
Однако данное изобретение имеет ряд недостатков, а именно ИХГ выполнен разборным, что повышает риск дислокации фиксированной швами ИХГ за счет слабости конструкции (разборная). Форма прорезей повторяет контур гаптических частей ИХГ, что также ослабляет конструкцию, делая возможным дислокацию ИХГ относительно оптической оси глаза и дислокацию ИХГ в плоскости гаптической части. Кроме того, возможна миграция клеток по гаптической части ИХГ и фиброз в области большой прорези.
Задачей изобретения является создание ИХГ, позволяющего надежно и атравматично фиксировать его в области цилиарной борозды.
Техническим результатом является снижение риска дислокации за счет моноблочной конструкции и миграции клеток по гаптической части, а также минимизация фиброза в области прорезей из-за их формы и размеров.
Технический результат достигается тем, что в ИХГ, выполненном из биосовместимого материала и состоящем из оптической и гаптической частей монолитной конструкции, симметричным относительно продольной и поперечной осей, при этом боковые поверхности гаптической части выполнены дугообразными, торцевые поверхности выполнены прямыми, параллельными поперечной оси ИХГ, в гаптической части расположены две симметричные V-образные прорези с овальным поперечным сечением со скругленными вершинами и свободными концами. Расстояние, измеренное между свободными концами каждой прорези, составляет 2-5 мм, ширина каждой прорези - 0,2-0,5 мм, при этом вершины прорезей лежат на продольной оси ИХГ, длина каждой стороны прорези составляет 1-4 мм. Прорези служат для основной фиксации дислоцированного ИХГ, поскольку таким образом обеспечивается надежное и стабильное положение ИХГ. В гаптической части выполнены четыре или восемь сквозных отверстий диаметром 0,3 мм каждое, расположенных попарно в противоположных сторонах гаптической части.
В случае выполнения четырех отверстий, по два в противоположных сторонах гаптической части, при этом условная линия, соединяющая эти отверстия, параллельна торцевой поверхности ИХГ, расстояние между центрами отверстий, измеренное по условной линии, составляет 2-4 мм, а расстояние от центра отверстий до торцевой поверхности составляет 0,8 мм.
В случае выполнения восьми отверстий по четыре в противоположных сторонах гаптической части условные линии, соединяющие попарно отверстия, параллельны торцевой поверхности ИХГ, а расстояние между центрами отверстий, измеренное по условной линии, расположенной ближе к торцевой поверхности составляет 2-4 мм, а расстояние от центра этих отверстий до торцевой поверхности составляет 0,8 мм; расстояние между центрами отверстий, измеренное по условной линии, расположенной дальше от торцевой поверхности составляет 3-5 мм, а расстояние от центра этих отверстий до торцевой поверхности составляет 2-3 мм.
Диаметр оптической части - 4-7 мм, длина ИХГ - 10-13 мм. Отверстия служат для дополнительной фиксации ИХГ при выявлении отклонения ИХГ относительно своей оси и ее децентрации.
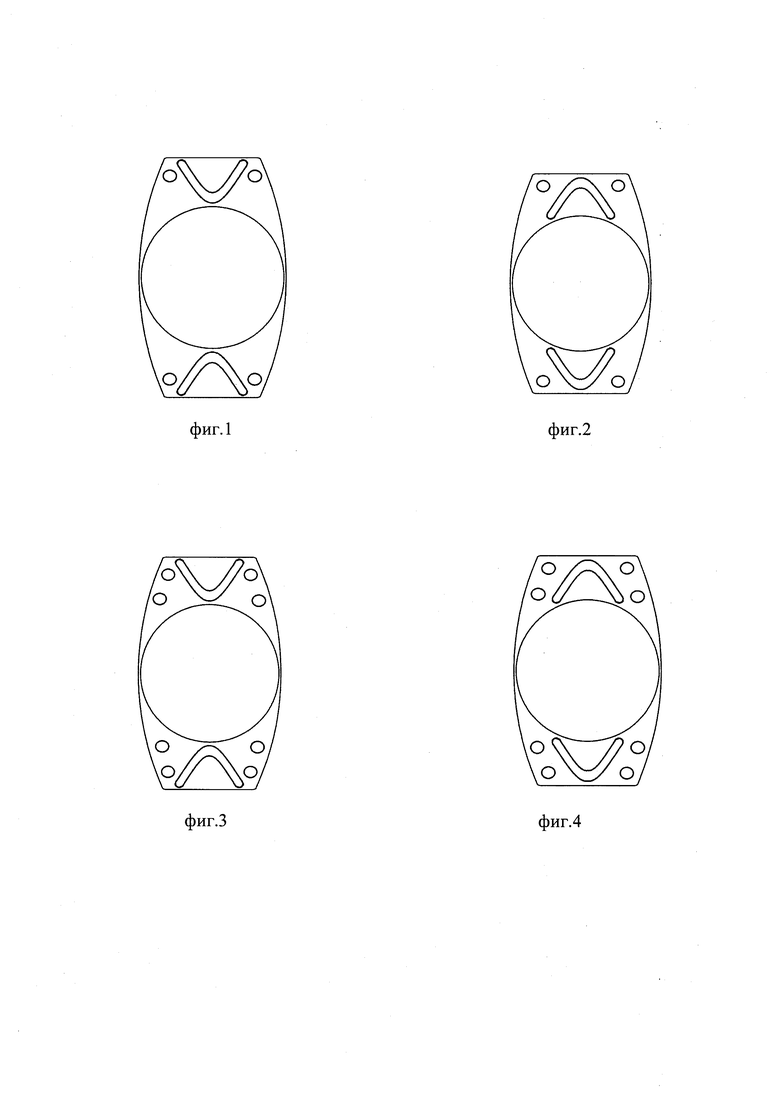
Изобретение поясняется фиг. 1-4.
На фиг. 1 изображен ИХГ, у которого вершины V-образных прорезей направлены к оптической части ИХГ. В гаптической части выполнены четыре сквозных отверстия, по два в противоположных сторонах гаптической части.
На фиг. 2 изображен ИХГ, у которого вершины V-образных прорезей направлены к торцевой поверхности гаптической части ИХГ. В гаптической части выполнены четыре сквозных отверстия, по два в противоположных сторонах гаптической части.
На фиг. 3 изображен ИХГ, у которого вершины V-образных прорезей направлены к оптической части ИХГ. В гаптической части выполнены восемь отверстий, по четыре в противоположных сторонах гаптической части.
На фиг. 4 изображен ИХГ вершины V-образных прорезей направлены к торцевой поверхности гаптической части ИХГ. В гаптической части восемь отверстий, по четыре в противоположных сторонах гаптической части.
Способ имплантации производится следующим образом:
Первым этапом проводится формирование основного разреза на 12 ч. В нижнем сегменте на 6 часах копьевидным ножом выполняется парацентез. Передняя камера заполняется вискоэластиком. При помощи картриджа и инжектора производится имплантация ИХГ. Подшивание осуществляется с помощью двух прямых игл, соединенных между собой нитью. В верхнем сегменте в 2 мм от лимба в проекции цилиарной борозды производится прокол иглой -проводник 30G. Одна из прямых игл вводится в переднюю камеру через ранее сформированный парацентез на 6 ч., проводится под гаптической частью ИХГ, в верхнем ее сегменте, вставляется в одну из V-образных прорезей - первая прорезь и выводится из глаза на 12 часах в 2 мм от лимба в проекции цилиарной борозды, используя инсулиновую иглу 30G в качестве проводника. Вторая прямая игла вводится через парацентез на 6 часах проводится под гаптической часть ИХГ, вставляется в первую V-образную прорезь, затем вводится в просвет инсулиновой иглы 30G, с помощью которой выводится из передней камеры, отступя 2,0 мм от места вкола первой иглы. При этом образующаяся петля нити захватывает гаптическую часть ИХГ. Аналогичным образом фиксируется гаптическая часть в нижнем ее сегменте, через вторую V-образную прорезь. Потянув за концы выведенных из глаза нитей, произвели репозицию ИХГ в правильное положение в область зрачка, при этом петля фиксирует гаптическую часть в верхнем и нижнем сегменте глаза в области цилиарной борозды. Выведенные концы нитей фиксированы в склере Z-образным швом.
В случае выявления отклонения ИХГ относительной своей оси и ее децентрации производится шовная фиксация за сквозные отверстия в проекции цилиарной борозды. Через парацентез на 6 ч или 12 ч вставляется первая прямая игла вводится в просвет одного из отверстий, игла фиксируется в просвете иглы-проводник 30G проводится под гаптической частью ИХГ и выводится из глаза в 2 мм от лимба. Вторая прямая игла вводится через ранее сформированный парацентез на 6 ч проводится над гаптической частью ИХГ, вставляется в просвет иглы- проводник и выводится из глаза в 1,0 мм от места предыдущего вкола. Концы нитей фиксируются в толще склеры. Аналогичным образом производится шовная фиксация за другие отверстия. Количество отверстий, за которые фиксируется ИХГ, зависит от степени отклонения ИХГ от своей оси и степени децентрации.
Пример 1. Пациент Т. 75 лет, поступил в ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» с диагнозом: OS Афакия (послеоперационная). Из анамнеза: В 2018 г. OS Факоэмульсификация катаракты (ФЭК) без имплантации ИХГ. При поступлении: Visus OS- 0,02 sph+12,0 cyl -0,75 ax 160=0,8; ВГД 19 мм рт.ст. При биомикроскопии OS Афакия. Во время операции выявлен дефект задней капсулы хрусталика. При помощи картриджа и инжектора выполнена имплантация ИХГ, согласно изобретению, диаметр оптической части - 4 мм, длина ИХГ - 10 мм. с двумя противолежащими V-образными прорезями, вершины которых ориентированы к оптической части, расстояние между свободными концами каждой прорези составляет 2 мм, длина каждой стороны прорези - 1 мм, ширина прорези - 0,2 мм, а также с четырьмя сквозными отверстиями. Вначале гаптические части фиксированы в цилиарной борозде с помощью нитей, проведенных через V- образные прорези. Однако интраоперационно выявлен наклон ИХГ относительно своей оси, произведена дополнительная фиксация в четырех сквозных отверстиях по два в противоположных сторонах гаптической части. ИХГ центрирован в правильном положении. В послеоперационном периоде (1 сутки) Visus OS-0,5; ВГД 16 мм рт.ст.; Срок наблюдения 7 дней. Острота зрения 0,8 не корригирует (н/к), ВГД 18 мм рт.ст. St. ocul.: Роговица прозрачная, передняя камера глубокая, влага чистая. Зрачок округлый, фотореакция слегка ослаблена. ИХГ фиксирован в правильном положении с шовной фиксацией в цилиарную борозду. Рефлекс с глазного дна розовый. Оболочки прилежат.
Пример 2. Пациент Т., 78 лет, поступил в ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» с диагнозом: OD Травматическая катаракта, подвывих хрусталика II ст. Из анамнеза: OD Закрытая травма глаза тип А, 4 месяца назад. При поступлении: Visus OD 0,03 н/к; ВГД 15 мм рт.ст. При биомикроскопии OD Иридофакоденез, помутнения в ядре и кортикальных слоях хрусталика, визуализируется экватор хрусталика, травматический мидриаз, глазное дно не офтальмоскопируется. В-скан: OD оболочки прилежат. Пациенту проведена факоэмульсификация катаракты; на этапе аспирации хрусталиковых масс выявлен выраженный дефект цинновых связок более 180 градусов и большой радиальный разрыв капсулы. Выполнено удаление капсульного мешка и передняя витрэктомия.
При помощи картриджа и инжектора выполнена имплантация ИХГ, согласно изобретению, диаметр оптической части - 5 мм, длина ИХГ - 11 мм с двумя противолежащими V-образными прорезями, вершины которых направлены к торцевой поверхности гаптической части ИХГ, расстояние между свободными концами каждой прорези составляет 3 мм, длина каждой стороны прорези 3 мм, ширина прорези 0,3 мм, с четырьмя сквозными отверстиями. Вначале гаптические части фиксированы в цилиарной борозде с помощью нитей, проведенных через V- образные прорези. Однако интраоперационно выявлена децентрация ИХГ книзу, произведена дополнительная фиксация в двух верхних сквозных отверстиях. ИХГ центрирован, в правильном положении. В послеоперационном периоде (1 сутки) Visus OD - 0,3; ВГД 17 мм рт.ст. Срок наблюдения 7 дней. Острота зрения 0,7 н/к, ВГД 14 мм рт.ст. St. ocul.: Роговица прозрачная, передняя камера глубокая, влага чистая. Зрачок округлый, травматический мидриаз. ИХГ фиксирован в правильном положении с шовной фиксацией в цилиарную борозду. Рефлекс с глазного дна розовый. Оболочки прилежат.
Пример 3. Пациент С., 68 лет, поступил в ФГБУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» с диагнозом: OS Осложненная катаракта. Подвывих хрусталика 3 ст. При поступлении: Visus OS- 0,01; ВГД 20 мм рт.ст. При биомикроскопии OS Постунения в ядре и кортикальных слоях. В просвете зрачка визуализируется полюс хрусталика. Иридофакоденез. Глазное дно не офтальмоскопируется. В-скан: OS оболочки прилежат.Пациенту проведена факоэмульсификация катаракты; на этапе аспирации хрусталиковых масс выявлен выраженный дефект цинновых связок более 180 градусов и дефект капсульного мешка хрусталика. Выполнено удаление капсульного мешка с передней витрэктомией.
При помощи картриджа и инжектора выполнена имплантация ИХГ, согласно изобретению, диаметр оптической части - 6 мм, длина ИХГ - 11 мм. с двумя противолежащими V-образными прорезями и восемью сквозными отверстиями. Вершины прорезей ориентированы к оптической части, расстояние, между свободными концами каждой прорези, составляет 4 мм, длина каждой стороны прорези 4 мм, ширина прорези 0,4 мм. Вначале ИХГ фиксирован в цилиарную борозду с помощью нитей, проведенных через V-образные прорези.
Однако интраоперационно выявлен наклон ИХГ относительно своей оси, произведена дополнительная фиксация в двух максимально удаленных друг от друга отверстиях, расположенных по диагонали.
В послеоперацинном периоде (1 сутки) Visus OS- 0,6; ВГД 15 мм рт.ст.; Срок наблюдения 7 дней. Острота зрения 0,7 н/к, ВГД 18 мм рт.ст. St. ocul.: Роговица прозрачная, передняя камера глубокая, влага чистая. Зрачок округлый, фотореакция слегка ослаблена. ИХГ фиксирован в правильном положении с шовной фиксацией в цилиарную борозду. Рефлекс с глазного дна розовый. Оболочки прилежат.
Изобретение относится к медицине, а именно к офтальмологии. Искусственный хрусталик глаза (ИХГ) выполнен из биосовместимого материала и состоит из оптической и гаптической частей монолитной конструкции, выполнен симметричным относительно продольной и поперечной осей, при этом боковые поверхности гаптической части выполнены дугообразными, торцевые поверхности выполнены прямыми, параллельными поперечной оси ИХГ. В гаптической части расположены две симметричные V-образные прорези с овальным поперечным сечением со скругленными вершинами и свободными концами. Расстояние, измеренное между свободными концами каждой прорези, составляет 2-5 мм, ширина каждой прорези - 0,2-0,5 мм, при этом вершины прорезей лежат на продольной оси ИХГ, длина каждой стороны прорези составляет 1-4 мм. В гаптической части выполнены четыре или восемь сквозных отверстий диаметром 0,3 мм каждое, расположенных попарно в противоположных сторонах гаптической части. Диаметр оптической части - 4-7 мм, длина ИХГ - 10-13 мм. Отверстия служат для дополнительной фиксации ИХГ при выявлении отклонения ИХГ относительно своей оси и ее децентрации. Применение данного изобретения позволит снизить риск дислокации за счет моноблочной конструкции и миграции клеток по гаптической части, а также минимизировать фиброз в области прорезей из-за их формы и размеров. 4 з.п. ф-лы, 4 ил., 3 пр.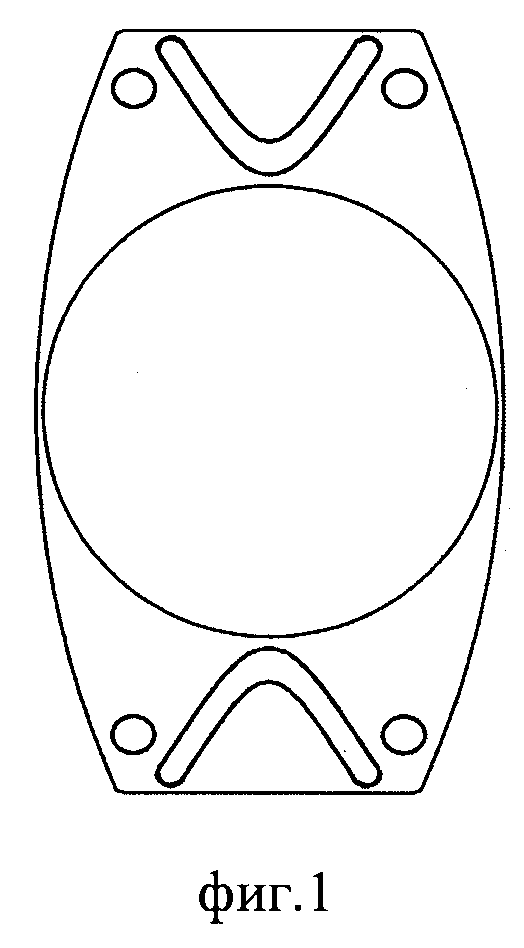
1. Искусственный хрусталик глаза (ИХГ) для фиксации в цилиарную борозду, выполненный из биосовместимого материала, состоящий из оптической и гаптической частей с прорезями в ней, отличающийся тем, что ИХГ выполнен монолитным, симметричным относительно продольной и поперечной осей, при этом боковые поверхности гаптической части выполнены дугообразными, торцевые поверхности выполнены прямыми, параллельными поперечной оси ИХГ, в гаптической части расположены две симметричные V-образные прорези с овальным поперечным сечением, со скругленными вершинами и свободными концами, расстояние, измеренное между свободными концами каждой прорези, составляет 2-5 мм, ширина каждой прорези - 0,2-0,5 мм, при этом вершины прорезей лежат на продольной оси ИХГ, длина каждой стороны прорези составляет 1-4 мм, в гаптической части выполнены 4 или 8 сквозных отверстий, диаметром 0,3 мм каждое, расположенных попарно; диаметр оптической части - 4-7 мм, длина ИХГ- 10-13 мм.
2. ИХГ по п. 1, отличающийся тем, что вершины V-образных прорезей направлены к оптической части ИХГ.
3. ИХГ по п. 1, отличающийся тем, что вершины V-образных прорезей направлены к торцевой поверхности гаптической части ИХГ.
4. ИХГ по пп. 1-3, отличающийся тем, что в гаптической части ИХГ выполнены четыре сквозных отверстия, по два в противоположных сторонах гаптической части, а условная линия, соединяющая эти отверстия, параллельна торцевой поверхности ИХГ.
5. ИХГ по пп. 1-3, отличающийся тем, что в гаптической части ИХГ выполнены восемь сквозных отверстий, по четыре в противоположных сторонах гаптической части, при этом условные линии, соединяющие попарно отверстия, параллельны торцевой поверхности ИХГ.
| ИСКУССТВЕННЫЙ ХРУСТАЛИК ГЛАЗА ДЛЯ ФИКСАЦИИ НА КРАЙ ПЕРЕДНЕГО КАПСУЛОРЕКСИСА И/ИЛИ В ЦИЛИАРНУЮ БОРОЗДУ | 2013 |
|
RU2523144C1 |
| АККОМОДИРУЮЩИЙ ИСКУССТВЕННЫЙ ХРУСТАЛИК ГЛАЗА | 2012 |
|
RU2508074C1 |
| Способ получения монокристаллов антрацена | 1958 |
|
SU121438A1 |
| УСТРОЙСТВО ИНТРАОКУЛЯРНОЙ ЛИНЗЫ | 2014 |
|
RU2562360C1 |
| US 20030097177 A1, 22.05.2003 | |||
| US 20080021550 A1, 24.01.2008 | |||
| David J.Apple Intraocular lenses, 1989, с.23-с.30. | |||
Авторы
Даты
2023-11-01—Публикация
2023-05-26—Подача