Изобретение относится к медицине, а именно к офтальмохирургии, и может быть использовано в качестве эффективного и надежного способа фиксации амниотической мембраны при лечении хронических эрозий роговицы.
Вопрос эффективного лечения хронических эрозий роговицы требует особо внимания, поскольку длительное существование эпителиального дефекта обеспечивает пролиферацию в строме роговицы миофибробластов и дезорганизацию экстрацеллюлярного матрикса, что приводит к формированию стойких помутнений стромы роговицы, значительному понижению остроты зрения, и, как следствие, снижению качества жизни пациентов [Wilson S.E., Medeiros C.S., Santhiago M.R. Pathophysiology of Corneal Scarring in Persistent Epithelial Defects after PRK and Other Corneal Injuries. J Refract Surg. 2018;34(1):59-64]. Монокулярная слепота после травм, эрозий и язв роговицы ежегодно в мире является исходом у 1,5-2 млн. человек [Куликов А.Н., Черныш В.Ф., Чурашов С.В., Гаврилюк И.О. О применении амниотической мембраны для оптимизации эпителизации роговицы в ранние сроки течения тяжелого ожога глаза (клиническое наблюдение) // Современные технологии в офтальмологии. - 2017. - №. 3. - С. 130-132].
Помимо этого, наличие хронической (персистирующей) эрозии трансплантата роговицы является частым (до 19,2% случаев) осложнением сквозной кератопластики, которое может в свою очередь осложниться развитием вторичной инфекции, язвы и перфорации роговицы, неоваскуляризации, что потребует выполнения повторной кератопластики и приведет к увеличению сроков пребывания в стационаре [Chen H.F., Yeung L., Yang K.J., Sun C.C. Persistent corneal epithelial defect after pars plana vitrectomy. Retina. 2016;36(1):148-155].
Полиморфизм этиологических факторов и клинического течения при этой патологии порой затрудняет своевременную диагностику и препятствует проведению эффективных лечебных мероприятий, направленных на купирование воспалительного процесса и усиление процессов регенерации роговицы [Kasparova Е.А., Kasparov А.А., Amir М.Р. Α. Ν., Marchenko N.R., Makarova M.A., Borodina N.R., Fedorov A.A., Smirennaja E.V. Recurrent corneal erosion // Recidivirujushhaja jerozija rogovicy.[Cataract & Refractive Surgery]. Kataraktal'naja i refrakcionnaja hirurgija. - 2010. - Т. 1. - С 51-53; Труфанов С.В., Маложен С.А., Полунина Ε.Г. и др. Синдром рецидивирующей эрозии роговицы (обзор) // Офтальмология. - 2015. - Т. 12. - №. 2. – С. 4-12].
Известно, что покрытие глазной поверхности амниотической мембраной способствует эпителизации роговицы. Данный эффект связывают с биологическими свойствами амниотической мембраны, а именно - предотвращением эпителиального апоптоза, улучшением миграции и дифференцировки эпителиальных клеток, угнетением неоваскуляризации [Скачков Д.П., Штилерман А.Л., Скачкова О.В. Применение биологических свойств амниотической оболочки в хирургическом лечении патологии роговицы // Дальневосточный медицинский журнал. 2013. №4]. Помимо этого, покрытие роговицы амниотической мембраной оказывает значительный анальгезирующий эффект и снижает выраженность воспалительного процесса [Черныш В.Ф., Бойко Э.В. Ожоги глаз – состояние проблемы и новые подходы. – СПб: ВМедА, 2008. – 135 с.]. В связи с этим использование амниотической мембраны при лечении хронических эрозий роговицы является перспективным направлением офтальмохирургии.
Помимо классической фиксации амниотической мембраны с помощью шовного материала, в настоящее время разработаны альтернативные способы, которые не всегда надежны и могут сопровождаться смещением амниотической мембраны в послеоперационном периоде, и, следовательно – снижением эффективности лечения. Данный факт диктует необходимость поиска способа надежной и продолжительной фиксации амниотической мембраны к поверхности роговицы с минимальным риском дислокации и развития осложнений в послеоперационном периоде.
Известен способ фиксации амниотической мембраны с помощью шовного материала [Милюдин Е.С. Восстановление эпителия роговицы под силиковысушенной пластифицированной амниотической мембраной у больных с патологией переднего сегмента глаза // Вестник СамГУ. 2006. №9]. Суть методики заключается в следующем. Покрытие деэпителизированной поверхности роговицы выполняется с помощью силиковысушенной пластифицированной амниотической мембраной. К краям дефекта эпителия амниотической мембраны фиксируется узловыми швами (нейлон 8-0 или 10-0) с последующим покрытием мягкой контактной линзой. Данный способ зарекомендовал себя как простой, доступный и надежный метод фиксации амниотической мембраны.
Однако, несмотря на успех предлагаемого способа, использование узловых швов для фиксации амниотической мембраны занимает много операционного времени, сопряжено с риском интраоперационного кровотечения, требует аккуратности и внимательности хирурга во избежание чрезмерного натяжения АМ и дальнейшего ее прорезывания. Помимо этого, узлы швов могут провоцировать травматизацию роговицы и амниотической мембраны при моргании, что может приводить к воспалению и фрагментации лоскута. При использовании шовного материала существует риск последующего ослабления, провисания швов, образование складок амниотической мембраны в послеоперационном периоде, что также снижает эффективность лечения. Узловые швы в послеоперационном периоде доставляют выраженный дискомфорт (ощущение инородного тела, слезотечение). По достижении срока ожидаемой эпителизации роговицы необходима процедура снятия швов, это сопровождается дополнительной травматизацией поверхности роговицы и занимает немало времени хирурга [Szurman, P.,Warga, M.,Grisanti, S. Sutureless amniotic membrane fixation using fibrin glue for ocular surface reconstruction in a rabbit model. Cornea, 2006. №25(4), P. 460–466].
Приведенные недостатки частично устранены в способе фиксации амниотической мембраны с помощью мягкой контактной линзы и вискоэластика [патент РФ №RU 2 321 379 С1 МПК, опубл. 10.04.2008].
Данный метод отличается от предыдущего тем, что на внутреннюю поверхность мягкой контактной линзы (например, «Maxima-55») наносится вискоэластик в объеме 0,2 мл, сверху с помощью пинцета помещается выкроенный по диаметру линзы фрагмент силиковысушенной амниотической мембраны и расправляется шпателем по всей поверхности линзы. Во время операции веки пациента фиксируются векорасширителем (или пальцами ассистента), и линза с амнионом (фиксированным вискоэластиком) помещается на поврежденную роговицу. Через 6-7 дней линза удаляется, при отсутствии эпителизации дефекта роговицы манипуляция повторяется. Преимуществами данного способа фиксации являются: возможность выполнять манипуляцию вне операционной, простота и доступность, отсутствие необходимости в навыках микрохирургии, снижение дискомфорта пациента в послеоперационном периоде (отсутствие ощущения инородного тела и боли), отсутствие необходимости в снятии швов и связанной с этим травматизации поверхности роговицы и амниотической мембраны.
В свою очередь, использование данного метода фиксации имеет свои недостатки, а именно:
1) недостаточно прочная фиксация амниотической мембраны к мягкой контактной линзе;
2) мягкая консистенция вискоэластика приводит к частичному его стеканию с линзы, и, следовательно, к еще большему ослаблению фиксации лоскута;
3) микротравмы, вызываемые смещением лоскута амниотической мембраны, в особенности при мигании, могут вызывать замедление эпителизации роговицы под амниотической мембраной;
4) недостаточная фиксация амниотической мембраны приводит к ее преждевременному соскальзыванию с поверхности роговицы, что сокращает сроки эпителизации и уменьшает эффективность проводимого лечения;
5) ранняя дислокация амниотической мембраны диктует необходимость повторного вмешательства с целью достижения полной эпителизации.
Приведенные недостатки частично устранены в способе лечения воспалительных и трофических поражений роговицы [патент РФ № 2481087 С1, опубл. 10.05.2013]. Методика заключается в том, что амниотическую мембрану берут пинцетом изогнутыми ножницами типа Ванасса, выкраивают из нее лоскут по диаметру меньше диаметра мягкой контактной линзы, например, «Риге Vision». На внутреннюю поверхность контактной линзы наносят полиакриламидную (ПАА) пленку, насыщенную, в зависимости от необходимого эффекта, противовоспалительным или регенерирующим средством. Далее на линзу с ПАА-пленкой пинцетом помещают амнион, который расправляют шпателем, веки пациента фиксируют векорасширителем (или пальцами ассистента) и линзу с амнионом (фиксированным полиакриламидной пленкой) помещают на поврежденную роговицу. В зависимости от преобладания воспалительных или трофических поражений используют ПАА-пленку, насыщенную, например, диклофенаком или солкосерилом. Манипуляция занимает 1-2 минуты. Через 6-7 дней линзу удаляют, если дефект роговицы не эпителизировался, то манипуляцию повторяют. К достоинствам данного способа фиксации относят минимизацию дислокации фрагмента АМ за счет лучшего капиллярного притяжения его краев, поддержание высоких концентраций препарата за счет использования ПАА-пленки и повышения эффективности хирургического лечения.
Данный способ фиксации не лишен недостатков, к которым можно отнести:
1) недостаточность фиксации фрагмента амниотической мембраны за счет отсутствия шовного материала либо вязкой субстанции, обеспечивающих плотную адгезию лоскута к поверхности роговицы;
2) риск дислокации амниотической мембраны в послеоперационном периоде и возможное сокращение сроков эпителизации;
3) раннее смещение амниотической мембраны до наступления полной эпителизации роговицы, это требует повторного проведения манипуляции, а следовательно, повторной травматизации деэпителизированной поверхности;
4) дефицит ПАА-пленок в каждом стационаре;
5) производство ПАА-пленок из природных, а также из искусственных и синтетических полимеров, что может приводить к побочным токсическим эффектам лечения, и, как следствие, замедлять регенерацию и эпителизацию [Сейтхан Г.С., Иминова Р.С. Пленочные материалы на основе некоторых неионогенных полимеров и глиносодержащие пленки. Известия научно-технического общества «Кахак», 2020, № 2 (69)];
6) отсутствие необходимости в выполнении манипуляции в стерильных условиях операционной, это может способствовать развитию патогенной микрофлоры, что впоследствии может привести к послеоперационным осложнениям воспалительного характера.
Вышеизложенные недостатки устранены в способе хирургического лечения дефектов роговицы различного генеза [патент РФ № 2607163 С1, опубл. 10.01.2017], который заключается в фиксации силиковысушенной амниотической мембраны непрерывными П-образными швами по всей окружности роговицы с последующим надеванием мягкой контактной линзы и проведением латеральной блефарорафии. Способ осуществляют следующим образом: проводят обработку операционного поля, анестезию инстилляцией алкаином, накладывают блефаростат. Фрагмент силиковысушенной пластифицированной амниотической мембраны берут пинцетом, изогнутыми ножницами типа Ванасса, выкраивают из него лоскут по диаметру меньше диаметра мягкой контактной линз (например «Purе Vision»). Выкроенный лоскут амниона расправляют шпателем и укладывают на поврежденную роговицу, непрерывными П-образными швами 10-0 по всей окружности амниона подшивают к лимбальной зоне. Затем на латеральный край века накладывают шов (тарзорафия). Через 5-7 дней снимают шов с века, линзу удаляют. Если дефект роговицы не эпителизировался, то манипуляцию повторяют. Основным преимуществом данного способа является прочная фиксация фрагмента амниотической мембраны к роговице за счет непрерывного шва и латеральной блефарорафии. Тем не менее у данного способа имеется ряд недостатков, а именно:
1) не исключен риск провисания швов, а вместе с этим – смещения амниотической мембраны, замедления сроков эпителизации и повторного вмешательства;
2) наложение латеральной блефарорафии требует аккуратности и базовых микрохирургических навыков и не всегда может быть выполнено в условиях стационара;
3) процесс наложения швов на веки сопровождается кровотечением за счет обильной их васкуляризации и увеличивает время проведения оперативного вмешательства;
4) латеральная блефарорафия может доставлять как внешний дискомфорт пациенту, так и болевые ощущения в послеоперационном периоде;
5) последующее снятие непрерывных швов и блефарорафии являются травматичными для пациента.
Наиболее близким к заявленному изобретению является способ, выбранный нами в качестве прототипа и заключающийся в использовании тромбофибринового сгустка для закрытия эрозий и перфораций глазного яблока, покрытого сверху фрагментом АМ, дополнительно фиксируемым с помощью шовного материала [Alio J.L., Arnalich-Montiel F., Rodriguez A.E. The role of "eye platelet rich plasma" (E-PRP) for wound healing in ophthalmology // Curr Pharm Biotechnol. 2012 Jun; 13(7): 1257-65].
Авторы предлагают использовать сгусток обогащенной тромбоцитами плазмы пациента в качестве дополнительной защиты дефекта поверхности роговицы, а также с целью усиления репаративных и регенераторных эффектов амниотической мембраны за счет содержания большого количества факторов роста. Описывается следующая техника приготовления сгустка: непосредственно перед операцией у пациента производят забор 40-60 мл венозной крови, после одноступенчатого центрифугирования отбирают плазму, обогащенную тромбоцитами, концентрация которых в 2-3 раза превышает концентрацию тромбоцитов цельной крови. Один миллилитр полученной плазмы помещали в каждую лунку 4-луночного планшета с плоским дном и добавляли 50 мкл 10% раствора хлорида кальция для активации раствора. После аккуратного перемешивания с помощью стерильной пипетки раствор инкубировали при температуре 37°C в течение 30 минут. Через 30 минут формировался сгусток обогащенной тромбоцитами плазмы, готовый к наложению на дефект поверхности роговицы. После помещения сгустка на него укладывается фрагмент амниотической мембраны, который фиксируется к конъюнктиве с помощью непрерывного шва (нейлон 10-0), а также с помощью дополнительного кисетного шва. Заключительным этапом операции является наложение временной блефарорафии.
К недостаткам данного метода относят:
1) отсутствие достоверных данных об эффективном использовании тромбофибринового сгустка, его эффектах и способности обеспечивать адгезию тканей и стимуляцию регенерации и эпителизации;
2) длительную подготовку тромбофибринового сгустка;
3) необходимость наличия специальной аппаратуры (инкубатора) для соблюдения температурных условий в ходе приготовления сгустка;
4) использование тромбофибринового сгустка в качестве защиты поверхности роговицы, которое не обеспечивает надежную фиксацию фрагмента амниотической мембраны;
5) отсутствие достоверно полного прилегания фрагмента амниотической мембраны к поверхности роговицы за счет формы и размеров сгустка;
6) наложение дополнительного кисетного шва для фиксации амниотической мембраны трудоемко и увеличивает время операции;
7) риск дислокации, формирования надрывов фрагмента амниотической мембраны во время наложения швов требует аккуратности хирурга и увеличивает время операции;
8) наличие фиксации с помощью шовного материала и блефарорафии не исключает риск дислокации, провисания швов и сползания фрагмента амниотической мембраны в послеоперационном периоде;
9) наложение блефарорафии требует базовых микрохирургических навыков и не всегда может быть выполнено в условиях стационара;
10) процесс наложения швов на веки сопровождается кровотечением за счет обильной их васкуляризации, что приводит к увеличению времени оперативного вмешательства;
11) кровь, попавшая под лоскут амниотической мембраны, провоцирует активацию провоспалительных цитокинов и нейтрофилов, что приводит к более быстрому лизису амниотической мембраны;
12) неаккуратное наложение блефарорафии как завершающего этапа операции может привести к дислокации или к надрывам амниотической мембраны в области швов;
13) наличие швов на веках может доставлять как внешний дискомфорт пациенту, так и болевые ощущения в послеоперационном периоде;
14) последующее снятие непрерывных швов и блефарорафии является травматичным для пациента.
В основу настоящего изобретения положена идея создания прочного и малотравматичного способа комбинированной фиксации амниотической мембраны к поверхности роговицы, и, как следствие, эффективного способа лечения хронических эрозий роговицы. Это достигается путем использования биологических свойств разработанного и запатентованного [патент РФ № 2704256 С1, опубл. 18.02.2019] двухкомпонентного аутофибринового клея (ДАФК), шовного материала и мягкой контактной линзы.
Предлагаемый нами способ комбинированной фиксации амниотической мембраны при лечении хронических эрозий роговицы заключается в установке блефаростата, предварительной эпибульбарной анестезии (раствор инокаина), далее из амниотической мембраны с помощью ножниц формируется лоскут, по диаметру сопоставимый с диаметром мягкой контактной линзы. На деэпителизированную поверхность роговицы проводят инстилляцию первого и второго компонентов ДАФК в объеме 2-3 капли (0,1 мл), с помощью микрошпателя лоскут амниотической мембраны укладывается на поверхность роговицы и расправляется. После 2-минутной экспозиции с помощью непрерывного шва (шовный материал нейлон 10-0) подшивают лоскут амниотической мембраны к конъюнктиве. На поверхность амниотической мембраны повторно инстиллируют первый и второй компоненты ДАФК в объеме 2-3 капли (0,1 мл), после 2-минутной экспозиции на глазную поверхность накладывают мягкую контактную линзу, операция завершается снятием блефаростата.
Основными достоинствами предлагаемого нами способа фиксации амниотической мембраны к поверхности роговицы являются:
1) использование запатентованного [патент РФ № 2704256 С1, опубл. 18.02.2019] ДАФК, в составе которого находятся живые тромбоциты, продуцирующие различные факторы роста и адгезивные молекулы, и создающие условия для более быстрой регенерации эпителия роговицы, а также купирования воспаления в месте его нанесения, что обеспечивает эффективность лечения и сокращает сроки эпителизации;
2) простой и быстрый способ приготовления ДАФК, который заключается в заборе венозной крови пациента и ее центрифугировании в течение 4-х минут;
3) отсутствие необходимости в наличии инкубатора для поддержания температурного режима в ходе приготовления ДАФК;
4) прочная адгезия амниотической мембраны к деэпителизированной поверхности роговицы за счет живых тромбоцитов, факторов роста и адгезивных молекул, содержащихся в 1-м компоненте, а также раствора хлорида кальция и тромбина в составе 2-го компонента ДАФК, позволяющих регулировать время застывания и степень адгезии;
5) интраоперационное нанесение компонентов ДАФК в жидком состоянии из стерильных шприцов позволяет равномерно распределить получаемую клеевую композицию на поверхности роговицы, что обусловливает достоверно полную и прочную адгезию амниотической мембраны к роговице на всей ее площади;
6) надежная фиксация амниотической мембраны с помощью ДАФК и непрерывного шва не требует наложения дополнительных швов;
7) прочная фиксация с помощью ДАФК облегчает дальнейшее наложение непрерывного шва за счет предупреждения смещения и формирования надрывов лоскута при прокалывании конъюнктивы иглой, таким образом, сокращается время операции;
8) фиксация амниотической мембраны с помощью ДАФК исключает дислокацию фрагмента в послеоперационном периоде, а значит, обеспечивает пролонгированный эффект амниотической мембраны, стимуляцию эпителизации и повышение эффективности проводимого лечения;
9) использование ДАФК, шовного материала и мягкой контактной линзы исключает необходимость в наложении блефарорафии;
10) быстрая адгезия амниотической мембраны к поверхности роговицы в течение 2-х минут и наложение одного непрерывного шва значительно сокращают время оперативного вмешательства;
11) прочная адгезия амниотической мембраны к поверхности роговицы исключает попадание крови под лоскут, что снижает вероятность преждевременного лизиса амниотической мембраны;
12) отсутствие необходимости в наложении блефарорафии как завершающего этапа операции исключает риски дислокации и надрывов лоскута амниотической мембраны;
13) отсутствие швов на веках и привычный вид глаза в послеоперационном периоде не доставляют дискомфорта для пациента;
14) снятие единственного непрерывного шва по достижении эпителизации роговицы не доставляет такого дискомфорта, как снятие блефарорафии.
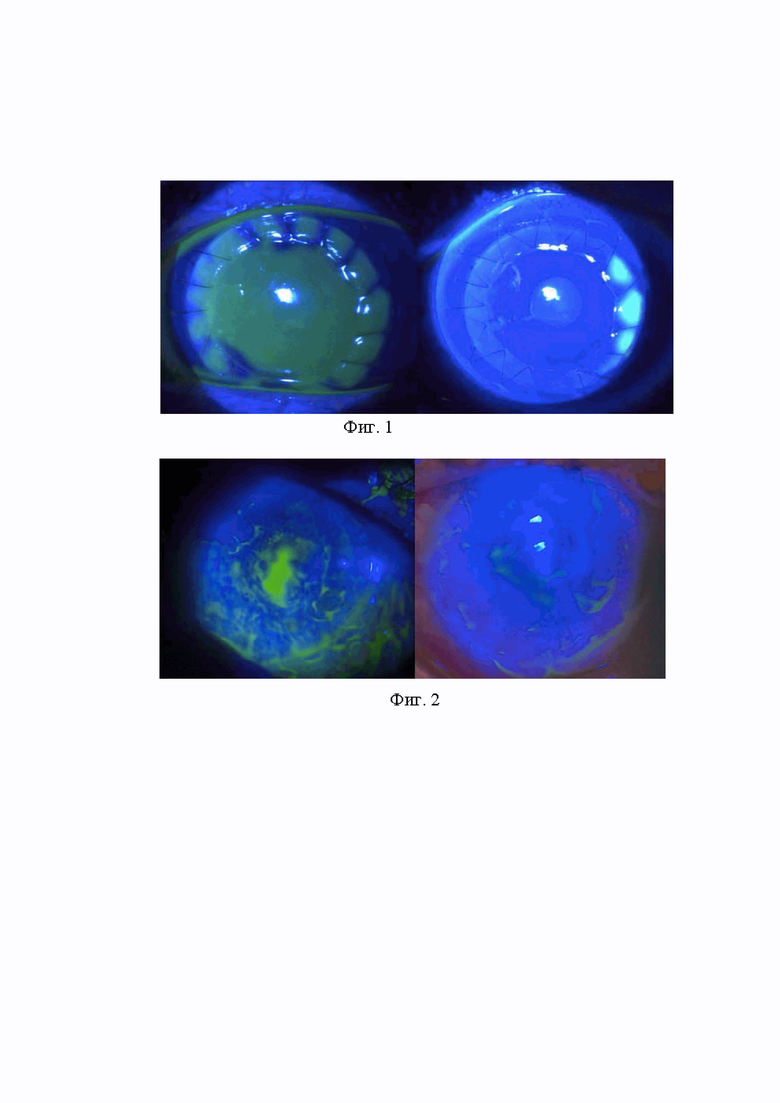
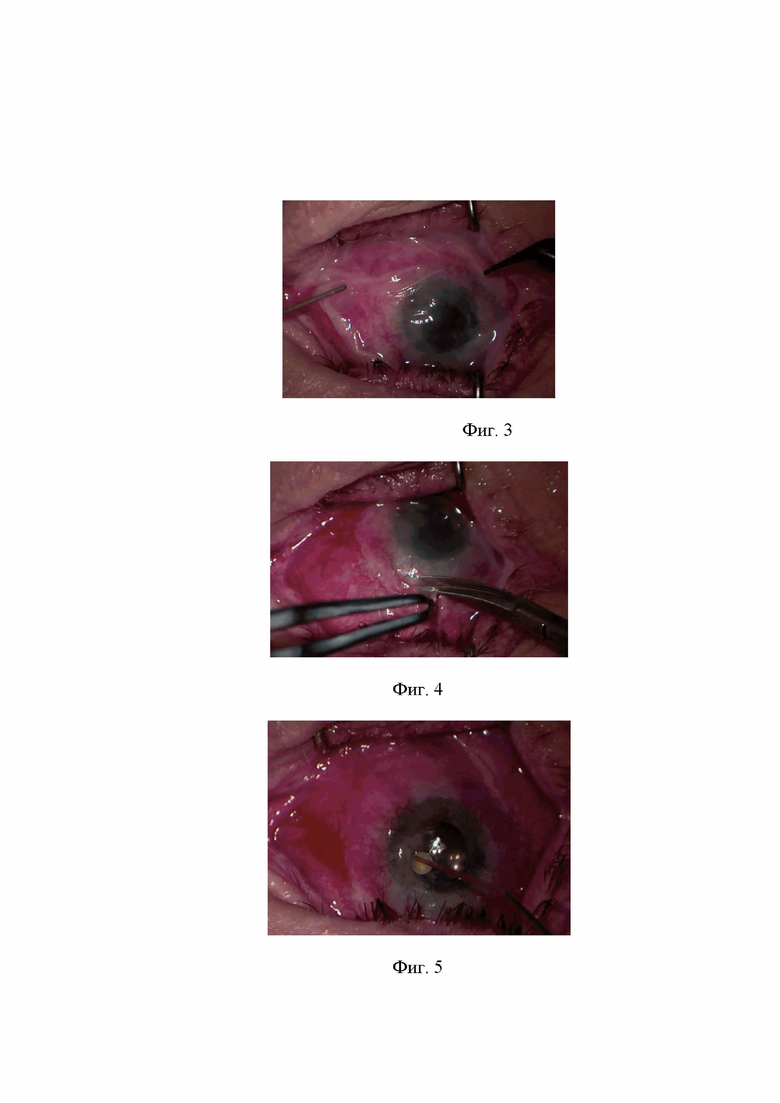
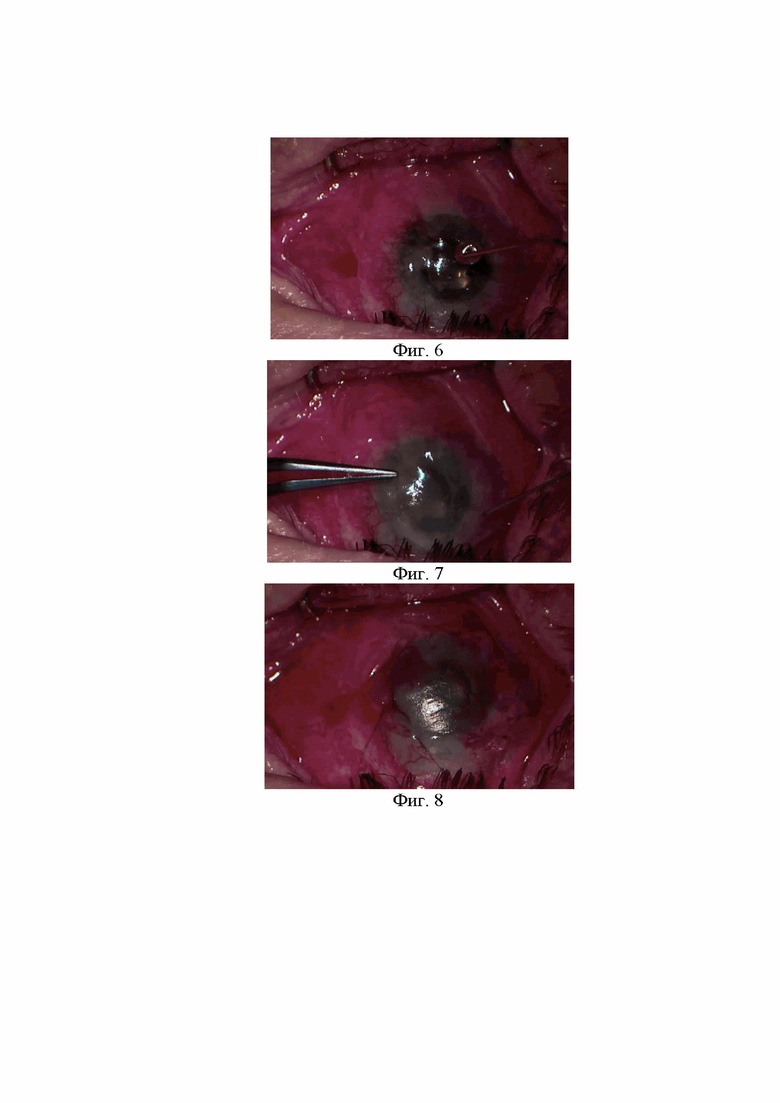
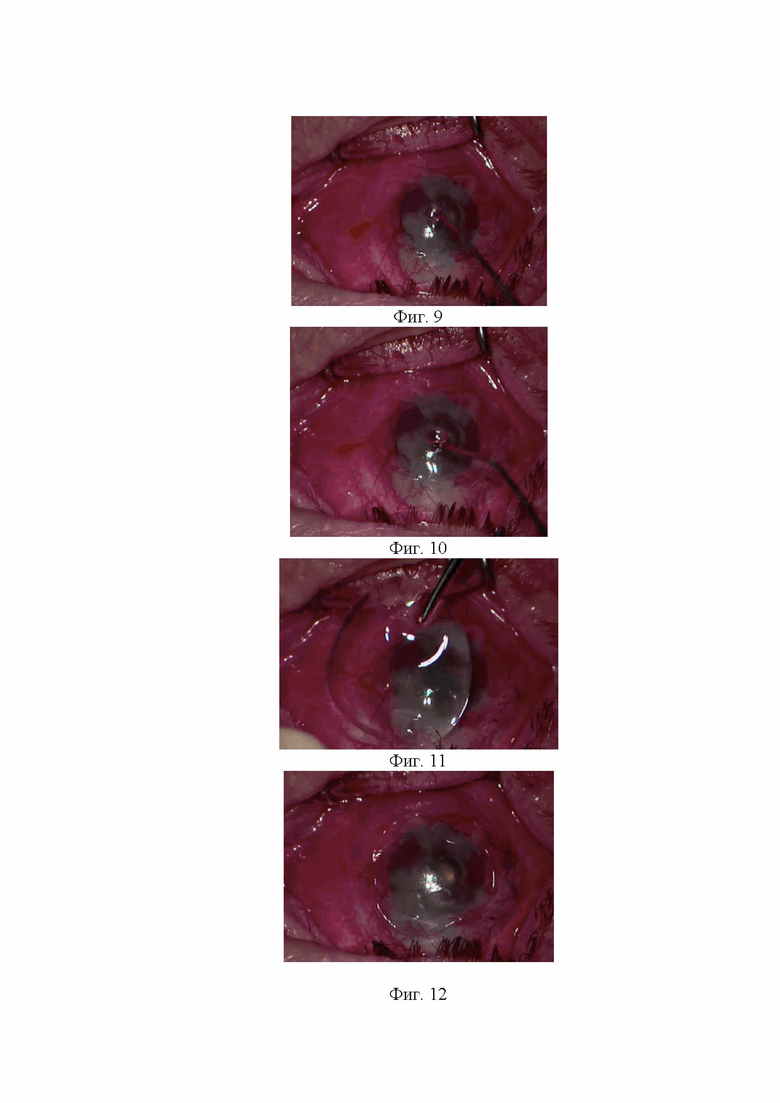
Изобретение поясняется фиг.1 и фиг.2, на которой представлены фото глазной поверхности пациентов клиники офтальмологии ВМедА в динамике. На фиг.3 и фиг.4 показана подготовка амниотической мембраны и формирование лоскута с помощью ножниц. На фиг.5 и фиг.6 показана инстилляция первого компонента (фиг.5) и второго компонента (фиг.6) ДАФК в объеме 2-3 капли (0,1 мл). На фиг.7 показано перемещение лоскута амниотической мембраны округлой формы, по диаметру соответствующего диаметру мягкой контактной линзы на деэпителизированную поверхность роговицы. На фиг.8 показано наложение непрерывного шва (шовный материал – нейлон 10-0) спустя 2 минуты (время экспозиции компонентов ДАФК), фиксирующего лоскут амниотической мембраны к конъюнктиве. На фиг.9 и фиг.10 показана повторная инстилляция первого (фиг.9) и второго (фиг.10) компонентов ДАФК в объеме 2-3 капли (0,1 мл), экспозиция компонентов ДАФК в течение 2-х минут. На фиг.11 показано наложение мягкой контактной линзы на глазную поверхность. На фиг.12 показан вид глазной поверхности после оперативного вмешательства.
Эффективность предлагаемого нами способа комбинированной фиксации амниотической мембраны к поверхности роговицы иллюстрируют следующие клинические случаи.
Клинический случай №1. Пациент А. обратился в клинику офтальмологии ВМедА им. С.М. Кирова с жалобами на понижение остроты зрения на левом глазу. Из анамнеза известно, что 6 месяцев назад перенес кератит неясной этиологии левого глаза. При биомикроскопии определяется облачковидное помутнение в оптической зоне роговицы, при окрашивании флуоресцеином участков деэпителизации не выявлено. В связи с поверхностным помутнением роговицы пациенту была выполнена передняя глубокая послойная кератопластика с фемтолазерным сопровождением на левом глазу. В послеоперационном периоде при биомикроскопии: кератотрансплантат умеренно отечный, единичные складки десцеметовой мембраны, фиксирован обвивным швом. При окрашивании раствором флуоресцеина определяется деэпителизация по всей поверхности трансплантата (фиг.1). В связи с отсутствием тенденции к эпителизации на 14-е сутки после операции выполнено покрытие трансплантата амниотической мембраной с фиксацией ДАФК и шовным материалом. В послеоперационном периоде лоскут амниотической мембраны надежно фиксирован, на глазном яблоке МКЛ. На 7-е сутки отмечено формирование складок лоскута амниотической мембраны, на 8-е сутки проведено снятие мягкой контактной линзы, снятие непрерывного шва и лоскута, при окрашивании раствором флуоресцеина – полная эпителизация трансплантата (фиг.1).
Клинический случай №2. Пациент Т. госпитализирован в клинику офтальмологии ВМедА им. С.М. Кирова в рамках контрольного осмотра через 2 месяца после проведенной сквозной кератопластики по поводу тяжелого термохимического (щелочного) ожога роговицы правого глаза. При биомикроскопии: кератотрансплантат отечный, фиксирован обвивным швом, при окрашивании раствором флуоресцеина – участок деэпителизации неправильной формы размерами 1,5×3 мм, задержка красителя по всей поверхности трансплантата (фиг.2). Пациенту выполнено покрытие трансплантата амниотической мембраной с фиксацией ДАФК и шовным материалом. В послеоперационном периоде лоскут амниотической мембраны надежно фиксирован, на глазном яблоке МКЛ. На 7-е сутки проведено снятие мягкой контактной линзы, снятие непрерывного шва и лоскута, при окрашивании раствором флуоресцеина – полная эпителизация трансплантата (фиг.2).
Техническим результатом является более прочная фиксация амниотической мембраны к деэпителизированной поверхности роговицы, сокращение сроков эпителизации и повышение эффективности проводимого лечения за счет живых тромбоцитов, продуцирующих факторы роста и адгезивных молекул, входящих в состав ДАФК, а также использования шовного материала и мягкой контактной линзы для дополнительной фиксации амниотической мембраны.
Технический результат достигается тем, что заранее происходит подготовка амниотической мембраны и формирование лоскута с помощью ножниц (фиг.3 и фиг.4). На деэпителизированную поверхность роговицы осуществляют последовательно инстилляцию первого (фиг.5) и второго (фиг.6) компонентов ДАФК в объеме 2-3 капли (0,1 мл). После этого лоскут амниотической мембраны округлой формы, по диаметру соответствующий диаметру мягкой контактной линзы, перемещают и расправляют с помощью микрошпателя на поверхности роговицы (фиг.7). Спустя 2 минуты (время экспозиции компонентов ДАФК) с помощью шовного материала (нейлон 10-0) накладывают непрерывный шов, фиксирующий лоскут амниотической мембраны к конъюнктиве (фиг.8). На поверхность амниотической мембраны повторно инстиллируют первый (фиг.9) и второй (фиг.10) компоненты ДАФК в объеме 2-3 капли (0,1 мл), экспозиция компонентов ДАФК в течение 2-х минут. Операция завершается наложением мягкой контактной линзы на глазную поверхность (фиг.11,12).
Данный способ зарекомендовал себя как простой и надежный комбинированный способ фиксации амниотической мембраны при лечении хронических эрозий роговицы.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ хирургического лечения дефектов роговицы различного генеза | 2015 |
|
RU2607163C1 |
| Способ хирургического лечения дефектов роговицы различного генеза | 2022 |
|
RU2782129C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ЯЗВ РОГОВИЦЫ РАЗЛИЧНОЙ ЭТИОЛОГИИ | 2017 |
|
RU2652078C1 |
| СПОСОБ БИОПОКРЫТИЯ ПОРАЖЕННОЙ РОГОВИЦЫ | 2023 |
|
RU2813951C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПТЕРИГИУМА | 2023 |
|
RU2807900C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РЕЦИДИВИРУЮЩЕГО ПТЕРИГИУМА | 2023 |
|
RU2821131C1 |
| СПОСОБ ЛЕЧЕНИЯ ВОСПАЛИТЕЛЬНЫХ И ТРОФИЧЕСКИХ ПОРАЖЕНИЙ РОГОВИЦЫ | 2012 |
|
RU2481087C1 |
| СПОСОБ ГЕРМЕТИЗАЦИИ РОГОВИЧНОГО ДЕФЕКТА КОНЬЮКТИВАЛЬНЫМ ЛОСКУТОМ НА ПИТАЮЩЕЙ НОЖКЕ В КОМБИНАЦИИ С ТАМПОНАДОЙ АМНИОТИЧЕСКОЙ ОБОЛОЧКОЙ С ШОВНОЙ ФИКСАЦИЕЙ | 2023 |
|
RU2808211C1 |
| Способ восстановления эпителиального слоя роговицы при одностороннем синдроме лимбальной недостаточности | 2020 |
|
RU2741411C1 |
| СПОСОБ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ РОГОВИЦЫ | 2006 |
|
RU2321379C1 |
Изобретение относится к медицине, а именно к офтальмохирургии. Производят предварительную эпибульбарную анестезию, подготовку амниотической мембраны и формирование из нее с помощью ножниц лоскута, по диаметру соответствующего диаметру мягкой контактной линзы. Далее на деэпителизированную поверхность роговицы осуществляют последовательно инстилляцию первого и второго компонентов двухкомпонентного аутологичного фибринового клея (ДАФК) в объеме 0,1 мл. После этого лоскут амниотической мембраны округлой формы перемещают и расправляют с помощью микрошпателя на поверхности роговицы с последующей 2-минутной экспозицией и дополнительной фиксацией путем наложения непрерывного шва из нейлона 10-0, фиксирующего лоскут амниотической мембраны к конъюнктиве. Далее на поверхность амниотической мембраны последовательно инстиллируют первый и второй компоненты ДАФК в объеме 0,1 мл, после 2-минутной экспозиции операцию завершают наложением мягкой контактной линзы на глазную поверхность. Способ позволяет прочно и малотравматично осуществить фиксацию амниотической мембраны к поверхности роговицы, при лечении хронических эрозий роговицы. 12 ил., 2 пр.
Способ комбинированной фиксации амниотической мембраны, отличающийся тем, что производят предварительную эпибульбарную анестезию, подготовку амниотической мембраны и формирование из нее с помощью ножниц лоскута, по диаметру соответствующего диаметру мягкой контактной линзы, далее на деэпителизированную поверхность роговицы осуществляют последовательно инстилляцию первого и второго компонентов двухкомпонентного аутологичного фибринового клея (ДАФК) в объеме 0,1 мл, после этого лоскут амниотической мембраны округлой формы перемещают и расправляют с помощью микрошпателя на поверхности роговицы с последующей 2-минутной экспозицией и дополнительной фиксацией путем наложения непрерывного шва из нейлона 10-0, фиксирующего лоскут амниотической мембраны к конъюнктиве, далее на поверхность амниотической мембраны последовательно инстиллируют первый и второй компоненты ДАФК в объеме 0,1 мл, после 2-минутной экспозиции операцию завершают наложением мягкой контактной линзы на глазную поверхность.
| Alio J.L., Arnalich-Montiel F., Rodriguez A.E | |||
| The role of "eye platelet rich plasma" (E-PRP) for wound healing in ophthalmology | |||
| Curr Pharm Biotechnol | |||
| Изложница с суживающимся книзу сечением и с вертикально перемещающимся днищем | 1924 |
|
SU2012A1 |
| Способ приготовления аутологичного двухкомпонентного фибринового клея | 2019 |
|
RU2704256C1 |
| Способ лечения дефектов роговицы с помощью аутологичного тромбофибринового сгустка | 2019 |
|
RU2699206C1 |
| Способ хирургического лечения дефектов роговицы различного генеза | 2022 |
|
RU2782129C1 |
| Способ хирургического лечения дефектов роговицы различного генеза | 2015 |
|
RU2607163C1 |
| Малафеева А.Ю | |||
| и др | |||
| Оригинальный двухкомпонентный | |||
Авторы
Даты
2023-11-21—Публикация
2023-10-04—Подача