Изобретение относится к медицине, а именно к хирургии и может быть использовано при лапароскопических операциях, в частности при лапароскопических бариатрических операциях по поводу морбидного ожирения у пациентов с сопутствующими вентральными грыжами, одновременно с их пластикой.
Число пациентов с морбидным ожирением стремительно увеличивается, что позволило Всемирной организации здравоохранения признать это неинфекционной эпидемией настоящего времени. Так, по итогам исследования 2018 г., проведенного Федеральной службой государственной статистики, в России порядка 17,8% мужчин и 24,5% женщин имеют ожирение первой, второй и третьей степени, а избыточная масса тела зафиксирована у 46,9% мужчин и 34,7% женщин (https://rosstat.gov.ru/folder/313/document/70761.).
При ожирении II-III степени, когда индекс массы тела (ИМТ) превышает 35 кг/м2, эффективность медикаментозной терапии и психотерапевтической помощи, направленной на коррекцию пищевого поведения, не превышает 15-20%). Кроме того, большинство пациентов не способны удержать достигнутый вес в течение 5 лет наблюдения (Лечение морбидного ожирения у взрослых / Дедов И.И., Мельниченко Г.А., Шестакова М.В., Трошина Е.А., Мазурина Н.В., Шестакова Е.А., Яшков Ю.И., Неймарк А.Е. и соавт.// Ожирение и метаболизм. - 2018. - Т. 15. - №. 1 - С. 53-70. doi: 10.14341/ОМЕТ2018153-70).
В настоящий момент наиболее эффективным способом лечения ожирения является бариатрическая хирургия, которая позволяет потерять 60-80% избытка массы тела и удержать данный результат в течение длительного времени. Существует две основных бариатрических операции - продольная резекция желудка и гастрошунтирование. Лапароскопический доступ является предпочтительным и применяется в абсолютном большинстве случаев.
Избыточная масса тела и ожирение являются одними из факторов риска появления вентральных грыж, распространенность которых в бариатрической популяции достигает 8% (3. Lomanto D, Shabbir A. Ventral hernia repair in bariatric patients. Minerva Surg. 2021 Feb; 76(1): 17-23. doi: 10.23736/S2724-5691.20.08497-7).
Вопрос лечения вентральных грыж у больных морбидным ожирением является актуальным, что определяется значительным числом таких пациентов и отсутствием однозначных клинических рекомендаций.
Большинством авторов выбирается двухэтапная техника, когда этапы операции разделены по времени на 6 месяцев - 2 года: первым этапов выполняется бариатрическая операция и после значительного снижения веса выполняют второй этап - герниопластику. Аргументами для выполнения герниопластики после снижения веса служат стремление минимизировать травму в ходе первичной операции с целью профилактики возможных осложнений и желание предотвратить возможный рецидив, который образуется вследствие значительных изменений размеров брюшной стенки в ходе похудения, происходящих со смещением сетчатого импланта.
Существуют два варианта хирургического доступа для выполнения герниопластики - открытый и лапароскопический. Открытый способ выполнения герниопластики технически проще и не требует применения дорогостоящего расходного материала, однако связан с избыточной травмой, что является критичным для пациентов с ожирением, поскольку заживление раны может занять длительное время и проходить с осложнениями. Лапароскопический доступ при выполнении герниопластики позволяет минимизировать хирургическую травму и тем самым снизить число послеоперационных осложнений.
Кроме того, возможно несколько способов размещения сетчатого импланта, в основном на практике применяются sublay (ретромаскулярный) и интраперитонеальный (IPOM - intraperitoneal onlay mesh). Оба способа изолируют сетчатый имплант от контакта с подкожным жиром, что снижает риск развитие раневых осложнений. Имплантация сетчатого протеза sublay требует выделения заднего листка влагалища прямых мышц и формирования пространства позади прямых мышц (ретромаскулярного). Данный способ позволят полностью изолировать сетчатый имплант как от контакта с подкожной клетчаткой, так от контакта с внутренними органами, что является самым безопасным для пациента вариантом поскольку предотвращает значительное число возможных осложнений. Кроме того, поскольку сетчатый имплант располагается в отдельном пространстве (ретромаскулярном), то изменение размеров брюшной полости приводит к лишь минимальному его смещению, что связано с минимальным риском рецидива грыжи. Недостатками ретромаскулярного размещения сетчатого импланта является техническая сложность и необходимость больших временных затрат.
При лапароскопическом доступе варианты размещения сетчатого протеза реализуются следующим образом. Первый способ - это IPOM (intraperitoneal onlay mesh). При данном способе требуется полная мобилизация грыжевого мешка со стороны брюшной полости с освобождением его от сращений с внутренними анатомическими структурами - сальником, петлями кишечника. Такая мобилизация нужна для создания площадки для внутрибрюшинного размещения сетчатого импланта, который полностью должен перекрывать грыжевой дефект с отступом от него по 5 см в каждую сторону. Сетчатый имплант должен иметь специальное покрытие, предотвращающее его сращения с внутренними органами. Крепление сетчатого импланта осуществляется при помощи герниостеплера. Преимуществом данного способа является техническая простота выполнения и короткое операционное время. Недостатки же заключаются в необходимости использования дорогостоящего расходного материала (сетчатый имплант со специальным покрытием, герниостеплер); в вероятности болевого синдрома из-за воздействия на ткани фиксирующих скоб; в неизбежности контакта внутренних органов с сетчатым имплантом, что потенциально служит источником дополнительных осложнений, а именно спаечной кишечной непроходимости; в высокой вероятности рецидивов из-за ддислокации сетчатого импланта в процессе снижения массы тела; в риске повреждения кишечника при выделении его из сращений с грыжевым мешком с целью создания площадки для сетки.
Второй способ - это тотальная экстраперитонеальная пластика (еТЕР), предполагающая выполнение внебрюшинной мобилизации заднего листка влагалища прямых мышц живота и создание площадки для сетки позади прямых мышц живота без вхождения в брюшную полость. Способ осуществляется следующим образом. Троакар в левом подреберье вводят в подкожную клетчатку, продвигая его косо, слева направо, достигают заднего листка влагалища прямых мышц и начинают диссекцию эндоскопом ретромаскулярного пространства. Далее устанавливают дополнительные троакары в параумбиликальной области слева, в эпигастральной области и в правом подреберье. Последовательно выделяют задний листок влагалища прямых мышц и грыжевой мешок. Выделение грыжевого мешка со стороны ретромаскулярного пространства требует особой аккуратности, вследствие высокой вероятности его повреждения из-за значительной технической трудности манипуляций. После выделения грыжевого мешка и формирования ретромаскулярного пространства измеряют его продольный и поперечный размеры для выбора импланта. В полученное пространство вводят имплант, последний не фиксируют.
Преимуществами данного способа являются меньшая стоимость (нет необходимости в сетчатых имплантах со специальным покрытием и в герниостеплере), отсутствие контакта сетки с внутренними органами, меньшая послеоперационная боль и более короткое пребывание в стационаре. Недостатками является большая техническая сложность и большая длительность операции.
Внедрение методик одновременного хирургического лечения двух заболеваний - морбидного ожирения и вентральной грыжи, является перспективным направлением развития бариатрической хирургии. Преимущества симультанных операций очевидны - снижение риска ущемления грыжи в послеоперационном периоде и отсутствие необходимости повторной госпитализации с еще одним вмешательством. Однако высокий операционно-анестезиологический риск бариатрической популяции заставляет минимизировать продолжительность операции и хирургическую травму.
Известен способ одномоментной лапароскопической продольной резекции желудка и лапароскопической интраперитонеальной герниопластики IPOM. (Marzouk AMSM, АН НОЕ. Laparoscopic Ventral Hernia Repair Combined with Sleeve Gastrectomy in Morbidly Obese Patients: Early Outcomes. Surg J (N Y). 2019 Aug 28; 5(3): e87-e91. doi: 10.1055/s-0039-1694979. PMID: 31475240; PMCID: PMC6713573.). Способ заключается в выполнении лапароскопической продольной резекции желудка - желудок мобилизуется по большой кривизне, далее на расстоянии примерно 2-4 см от пилорического жома при помощи сшивающих аппаратов выполняется резекция желудка с использованием калибровочного назогастрального зонда 36Fr, после чего со стороны брюшной полости производится герниопластика по методике IPOM с фиксацией специальной сетки герниостеплером.
При использовании данного способа продемонстрированы удовлетворительные результаты - осложнений не было, в отдаленном периоде зафиксировано всего 6,6% рецидивов.
Недостатки способа включают необходимость использования дорогостоящего расходного материала, в вероятности болевого синдрома из-за воздействия на ткани фиксирующих скоб, в неизбежности контакта внутренних органов с сетчатым имплантом, что потенциально служит источником дополнительных осложнений.
Наиболее близким по технической сущности к предлагаемому является способ одномоментной лапароскопической бариатрической операции и открытой ретромаскулярной герниопластики с использованием сетчатого импланта (Sebastián-Tomás JC, Díez-Ares JÁ, Peris-Tomás N, Navarro-Martínez S, Periañez-Gómez D, Pérez-Rubio Á, Martínez-Mas E, Trullenque-Juan R. Simultaneous Complex Incisional Hernia Repair and Bariatric Surgery for Obese Patients: a Case Series of a Single-Center Early Experience. J Metab Bariatr Surg. 2021 Dec; 10(2): 55-65. doi: 10.17476/jmbs.2021.10.2.55.)
Способ предполагает выполнение стандартной бариатрической операции лапароскопическим доступом (продольная резекция желудка либо гастрошунтирование, в зависимости от показаний), после чего выполняется разрез кожи над грыжевым выпячиванием, открытая мобилизация заднего листка влагалища прямых мышц с последующим ретромаскулярным расположением сетчатого импланта.
Авторами продемонстрирована возможность и безопасность данной методики, осложнения развились лишь у одного пациента, рецидивов грыж не было.
Недостатком данного способа служит открытый доступ при герниопластике, что обязательно увеличивает операционную травму, продолжительность послеоперационной реабилитации, сопровождается болевым синдромом и плохим косметическим результатом.
Задачей предлагаемого изобретения является одномоментное устранение грыжевого дефекта и хирургическая коррекция лишнего веса с минимальными рисками послеоперационных осложнений и минимальной травматизацией тканей без использования дорогостоящих расходных материиалов.
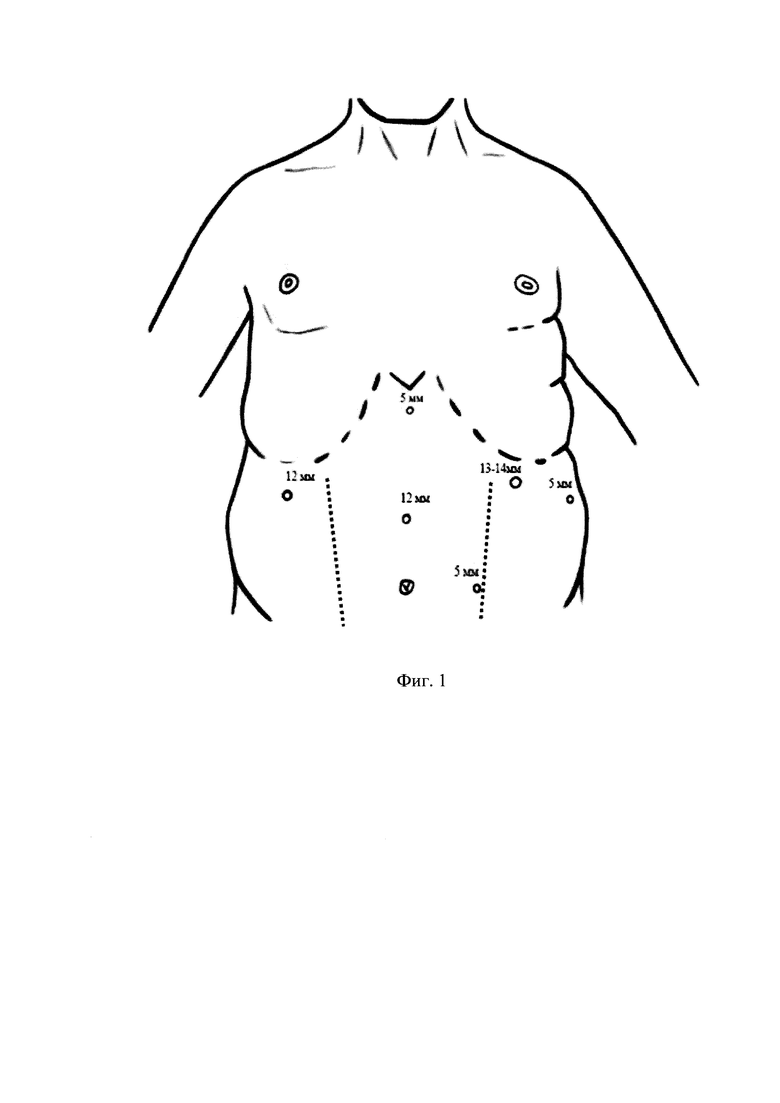
Способ одномоментного выполнения лапароскопической продольной резекции желудка и лапароскопической тотальной экстраперитонеальной пластики вентральной грыжи у пациентов с морбидным ожирением, заключающийся в том, что у пациента под общим эндотрахеальным наркозом выполняется два этапа оперативного лечения. Первый этап - выполнение лапароскопической продольной резекции желудка. Троакары устанавливаются в типичных точках и производится типичная продольная резекция желудка. Резецированный желудок помещается в контейнер для извлечения макропрепарата. Далее со стороны брюшной полости производится мобилизация грыжевого мешка с его погружением в брюшную полость. При этом нет необходимости разобщать все сращения грыжевого мешка с внутренними анатомическими структурами, как при методике IPOM, поскольку не нужно формировать площадку для сетки. После окончания мобилизации желудок извлекается из троакарного доступа, располагающегося в левом подреберье. Далее при помощи иглы для ушивания троакарных ран прошивается брюшина в области всех троакарных портов, затягиваются нити. Троакар в левом подреберье вводится в подкожную клетчатку, продвигая его косо, слева направо, последовательно минуя слои до достижения заднего листка влагалища прямой мышцы. Далее выполняется второй этап операции - тотальная экстраперитонеальная пластика, при этом устанавливается дополнительный троакар (5 мм) в параумбиликальной области слева.
На фиг. 1 представлена схема расположения троакаров на передней брюшной стенке.
Второй этап отличается от типичной экстраперитонеальной герниопластики отсутствием необходимости выделения грыжевого мешка, поскольку это было выполнено на первом этапе со стороны брюшной полости. Имплантат устанавливается размерами, соответствующими размерам ретромаскулярного пространства пациента, при этом имплантат не фиксируется. Дренируется ретромаскулярное пространство одной трубкой с активной аспирацией на срок 2 суток.
Новизна способа заключается в следующем:
1) Впервые предложена одномоментная операция, включающая бариатрический этап - лапароскопическую продольную резекцию желудка и этап ретромаскулярной герниопластики с имплантацией сетчатого протеза, осуществляющийся лапароскопическим доступом.
2) Техника мобилизации грыжевого мешка, которая выполняется внутрибрюшинно на этапе продольной резекции желудка, но отличается от таковой при IPOM отсутствием необходимости мобилизации площадки для имплантации сетки, что снижает риски травматизации кишечника. Этот прием устраняет технические трудности на этапе лапароскопической экстраперитонеальной герниопластики и предотвращает риски повреждения грыжевого мешка. Таким образом предлагаемая техника мобилизации грыжевого мешка является более безопасной, чем при IPOM и чем при лапароскопической экстраперитонеальной герниопластике.
3) Предложен технический прием, позволяющий выполнить гладкий переход от внутрибрюшинного этапа (лапароскопической продольной резекции) к экстраперитонеальной лапароскопической герниопластике, в виде ушивания брюшины в проекции всех троакарных проколов. Данный технический прием позволяет избежать сброса газа в ходе герниопластики в брюшную полость и позволяет поддерживать адекватную экспозицию в процессе данной операции.
Технический результат - радикальное одномоментное устранение сразу двух, отягчающих течение друг друга и связанных заболеваний - избавление от морбидного ожирения и вентральной грыжи с минимальными рисками осложнений.
Пример 1
Пациентка, 1974 г.р., госпитализирована 10.09.2019 с диагнозом: морбидное ожирение, индекс массы тела ИМТ=43 кг/м2 (вес 113 кг, рост 162 см), пупочная грыжа с дефектом апоневроза до 5 см в максимальном измерении.
Учитывая наличие двух заболеваний решено выполнить хирургическое вмешательство по предлагаемому способу.
Под общим эндотрахеальным наркозом выполнено два этапа операции. Первый этап - типичная лапароскопическая продольная резекция желудка. Троакары устанавливались в типичных точках и произведена типичная продольная резекция желудка. Резецированный желудок поместили в контейнер для извлечения макропрепарата. Далее со стороны брюшной полости произведена мобилизация грыжевого мешка с его погружением в брюшную полость. После окончания мобилизации желудок извлекли из троакарного доступа, располагающегося в левом подреберье. Далее при помощи иглы для ушивания троакарных ран прошили брюшину в области всех троакарных портов, затянули нити. Троакар в левом подреберье ввели я в подкожную клетчатку, продвигая его косо, слева направо, последовательно минуя слои до достижения заднего листка влагалища прямой мышцы. Далее выполнили второй этап операции - тотальную экстраперитонеальную пластику, при этом установили дополнительный троакар (5 мм) в параумбиликальной области слева. При выделении ретромаскулярного пространства отсутствовала необходимость выделения грыжевого мешка, поскольку это было выполнено на первом этапе операции со стороны брюшной полости. Произведены замеры созданного ретромаскулярного пространства - 23×18 см, далее произведена выкройка соответствующего сетчатого имплантата, последний не фиксировали. Дренировали ретромаскулярное пространство одной трубкой с активной аспирацией на срок 2 суток.
Послеоперационный период без особенностей.
При выписке состояние удовлетворительное. В дальнейшем пациентка за 12 месяцев снизила вес на 30 кг (ИМТ 31,6 кг/м2). При этом рецидива грыжи не отмечено.
Таким образом, у пациентки отмечен удовлетворительный клинический результат эмболизации ветвей левой желудочной артерии в виде снижения индекса массы тела (ИМТ) с 43 кг/м2 до 31,6 кг/м2 в течение года, без развития каких-либо осложнений.
Пример 2
Пациент, 1983 г.р., госпитализирован 05.02.2020 с диагнозом: морбидное ожирение, индекс массы тела ИМТ=45 кг/м2 (вес 149 кг, рост 182 см), грыжа белой линии живота с дефектом апоневроза до 7 см в максимальном измерении..
Учитывая наличие двух заболеваний решено выполнить хирургическое вмешательство по предлагаемому способу.
Под общим эндотрахеальным наркозом выполнено два этапа операции. Первый этап - типичная лапароскопическая продольная резекция желудка. Троакары устанавливались в типичных точках и произведена типичная продольная резекция желудка. Резецированный желудок поместили в контейнер для извлечения макропрепарата. Далее со стороны брюшной полости произведена мобилизация грыжевого мешка с его погружением в брюшную полость. После окончания мобилизации желудок извлекли из троакарного доступа, располагающегося в левом подреберье. Далее при помощи иглы для ушивания троакарных ран прошили брюшину в области всех троакарных портов, затянули нити. Троакар в левом подреберье ввели я в подкожную клетчатку, продвигая его косо, слева направо, последовательно минуя слои до достижения заднего листка влагалища прямой мышцы. Далее выполнили второй этап операции - тотальную экстраперитонеальную пластику, при этом установили дополнительный троакар (5 мм) в параумбиликальной области слева. При выделении ретромаскулярного пространства отсутствовала необходимость выделения грыжевого мешка, поскольку это было выполнено на первом этапе операции со стороны брюшной полости. Произведены замеры созданного ретромаскулярного пространства - 28×22 см, далее произведена выкройка соответствующего сетчатого имплантата, последний не фиксировали. Дренировали ретромаскулярное пространство одной трубкой с активной аспирацией на срок 2 суток.
Послеоперационный период без особенностей.
При выписке состояние удовлетворительное. В дальнейшем пациент за 12 месяцев снизил вес на 53 кг (ИМТ 29 кг/м2). При этом рецидива грыжи не отмечено.
Таким образом, у пациентки отмечен удовлетворительный клинический результат эмболизации ветвей левой желудочной артерии в виде снижения индекса массы тела (ИМТ) с 45 кг/м2 до 29 кг/м2 в течение года, без развития каких-либо осложнений.
По предлагаемому способу с октября 2017 по октябрь 2022 год выполнено 24 случая одномоментной лапароскопической продольной резекции желудка и лапароскопической тотальной экстраперитонеальной пластики вентральной грыжи у пациентов с морбидным ожирением. Ни у одного пациента не было выявлено раневых осложнений. В срок наблюдения до 2 лет ни у одного из пациентов не было выявлено рецидива грыжи при одномоментном достижении эффективной потери масса тела.
Предлагаемый способ позволяет одновременно оказать хирургическую помощь в связи с двумя связанными заболеваниями - морбидным ожирением и вентральной грыжей, при этом не требуется применения дорогостоящего расходного материала в виде сетчатых имплантов со специальным покрытием и фиксирующих инструментов - герниостеплеров. Также, с учетом отсутствия необходимости фиксации, нет дополнительной травматизации тканей и связанного с этим болевого синдрома. При выделении грыжевого мешка со стороны брюшной полости нет необходимости разделять все сращения с кишечником с целью формирования площадки для сетки, что снижает риски травматизации кишки. Внебрюшинный способ герниопластики позволяет избежать контакта сетчатого импланта с органами брюшной полости, что в условиях вскрытия просвета желудочно-кишечного тракта в ходе бариатрической операции потенциально предотвращает риск инфекционных осложнений. Лапароскопический вариант доступа обеспечивает минимальную травматизацию тканей и позволяет быстрее пройти послеоперационную реабилитацию - меньше время пребывания в стационаре.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ внутрибрюшинной лапароскопической герниопластики при вентральных и послеоперационных грыжах | 2016 |
|
RU2634038C2 |
| Способ одномоментного выполнения лапароскопической гистерэктомии и рукавной резекции желудка у пациенток с заболеваниями женской репродуктивной системы и ожирением | 2020 |
|
RU2744759C1 |
| Способ протезирования брюшной стенки при пупочных грыжах | 2023 |
|
RU2833153C1 |
| СПОСОБ КОМБИНИРОВАННОЙ ЛАПАРОСКОПИЧЕСКОЙ ГЕРНИОПЛАСТИКИ | 2010 |
|
RU2435528C1 |
| СПОСОБ ВЫПОЛНЕНИЯ ЛАПАРОСКОПИЧЕСКОЙ ПРОДОЛЬНОЙ РЕЗЕКЦИИ ЖЕЛУДКА ПРИ МОРБИДНОМ ОЖИРЕНИИ | 2020 |
|
RU2759564C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МОРБИДНОГО ОЖИРЕНИЯ | 2024 |
|
RU2827848C1 |
| Способ лапароскопической коррекции диастаза прямых мышц живота | 2020 |
|
RU2777530C2 |
| Способ формирования антирефлюксного механизма для лечения гастроэзофагеальной рефлюксной болезни у больных ожирением после выполненной продольной резекции желудка | 2022 |
|
RU2792544C1 |
| Способ хирургического лечения больших и гигантских послеоперационных вентральных грыж | 2023 |
|
RU2825770C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОЙ ГЕРНИОПЛАСТИКИ ПУПОЧНЫХ ГРЫЖ И ГРЫЖ БЕЛОЙ ЛИНИИ ЖИВОТА | 2006 |
|
RU2326581C1 |
Изобретение относится к медицине, а именно, к хирургии, герниологии. Выполняют продольную резекцию желудка. Резецированный желудок помещают в контейнер для извлечения макропрепарата. Со стороны брюшной полости производят мобилизацию грыжевого мешка с его погружением в брюшную полость. Контейнер с резецированным желудком извлекают из брюшной полости. Ушивают брюшину в троакарных доступах. Вводят троакар в левом подреберье в подкожную клетчатку, продвигая его косо, слева направо до заднего листка влагалища прямой мышцы. Устанавливают дополнительный троакар в параумбиликальной области слева, латеральнее эпигастральных сосудов. Проводят тотальную экстраперитонеальную ретромаскулярную герниопластику с установкой сетчатого импланта лапароскопическим доступом через кожные разрезы, сделанные на этапе резекции желудка. Способ позволяет осуществить одномоментное устранение сразу двух отягчающих течение друг друга заболеваний - избавление от морбидного ожирения и вентральной грыжи хирургическим путем во время одной операции с минимальной хирургической травмой и отсутствием необходимости использования дорогостоящего расходного материала; обеспечивает повышение лечебного эффекта, снижение риска возникновения осложнений, уменьшение интенсивности болевого синдрома и сокращение сроков пребывания в стационаре. 1 ил., 2 пр.
Способ хирургического лечения морбидного ожирения с одномоментной пластикой вентральной грыжи, включающий выполнение продольной резекции желудка, после чего резецированный желудок помещают в контейнер для извлечения макропрепарата, далее со стороны брюшной полости производят мобилизацию грыжевого мешка с его погружением в брюшную полость, контейнер с резецированным желудком извлекают из брюшной полости; затем иглой для ушивания троакарных ран ушивают брюшину в троакарных доступах; вводят троакар в левом подреберье в подкожную клетчатку, продвигая его косо, слева направо до заднего листка влагалища прямой мышцы; устанавливают дополнительный троакар в параумбиликальной области слева, латеральнее эпигастральных сосудов; затем проводят тотальную экстраперитонеальную ретромаскулярную герниопластику с установкой сетчатого импланта лапароскопическим доступом через кожные разрезы, сделанные на этапе резекции желудка.
| SEBASTIAN-TOMAS JC | |||
| еt al | |||
| Simultaneous Complex Incisional Hernia Repair and Bariatric Surgery for Obese Patients: a Case Series of a Single-Center Early Experience | |||
| J Metab Bariatr Surg | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| СПОСОБ ВЫПОЛНЕНИЯ БАРИАТРИЧЕСКИХ ЛАПАРОСКОПИЧЕСКИХ ОПЕРАЦИЙ | 2014 |
|
RU2564144C1 |
| Способ создания операционного доступа при тотальной экстраперитонеальной пластике | 2021 |
|
RU2751966C1 |
| Способ хранения силосного корма для скота | 1930 |
|
SU23684A1 |
| CN 114699212 A 05.07.2022 | |||
| СМИРНОВ А.В | |||
| и др | |||
| "Симультанные | |||
Авторы
Даты
2023-12-18—Публикация
2023-03-17—Подача