Изобретение относится к области медицины, а именно к оперативной хирургии.
Известны способы коррекции диастаза прямых мышц живота, предполагающие укрепление белой линии живота посредством установки сетчатого импланта в различных ее слоях со сближением прямых мышц между собой или без него. [2, 4] Однако недостатком этих способов является отсутствие восстановления вектора сокращения мышц при отсутствии их сближения и только установке импланта, а также высокая вероятность прорезывания швов при сшивании непосредственно мышц, особенно при значительной ширине диастаза. [5]
Для устранения недостатков данных видов пластики был предложен способ коррекции диастаза, предполагающий сближение не самих мышц, а их влагалищ посредством лапароскопического непрерывного шва и установку двухкомпонентного сетчатого импланта интраперитонеально [7], при этом троакары устанавливаются в надлобковой области, что обеспечивает удобство работы для хирурга (ход иглы не осуществляется вдоль оси камеры, как при доступе в мезогастральной области) [10] и лучший косметический эффект.
Наиболее близким к изобретению является способ коррекции диастаза прямых мышц, предполагающий работу в пространстве влагалищ прямых мышц ретромускулярно с доступом в надлобковой области, вскрытие их, сближение прямых мышц с помощью шва и укладку сетчатого импланта на задний листок (Endoscopic Mini/Less Open Sublay Technique (EMILOS). [8] Однако, недостатком этого способа является возможность прорезывания швов, сближающих мышцы, при их сокращении, что может сопровождаться повторным расхождением прямых мышц, формированием гематом, нарушением биомеханической функции передней брюшной стенки, ухудшением косметического результата операции. Также прошивание мышц в ряде случаев ассоциировано со спастическим их сокращением и стойким болевым синдромом в раннем и отдаленном послеоперационном периоде. Кроме того, в зоне ниже пупка, где влагалища прямых мышц живота не имеют заднего листка [9], при наличии дефектов брюшины имеется высокий риск миграции непокрытого импланта в брюшную полость, что может сопровождаться формированием спаек, острой кишечной непроходимостью, инфицированием импланта. [11, 12]
Цель изобретения - повышение функционального и косметического результата и профилактика осложнений хирургического лечения диастаза прямых мышц живота.
Технический результат предлагаемого способа лапароскопической коррекции диастаза прямых мышц живота заключается в профилактики прорезывания швов и повторного расхождения прямых мышц живота за счет того, что сшивают между собой не волокна прямых мышц живота, а края влагалищ прямых мышц живота, которые имеют гистологическую структуру сухожилий и более прочные механические свойства, при этом используют нерассасывающуюся нить, соединенную с одной стороны с хирургической иглой и имеющую петлю другой стороны, что обеспечивает отсутствие необходимости формирования узла на каждом стяжке и отсутствием возможности распускания нити непрерывного шва. Дополнительно зону шва укрепляют за счет установки двухкомпонентного сетчатого импланта, имеющего гидрофильную поверхность, на переднюю брюшную стенку, гидрофильной поверхностью к поверхности передней брюшной стенки, что обеспечивает отсутствие рецидива диастаза прямых мышц живота и гидрофильной поверхностью книзу, что препятствует формированию спаечного процесса в зоне оперативного вмешательства. Улучшение косметического результата также осуществляется за счет лапароскопического доступа. Данный доступ обеспечивает также удобство работы для хирурга (ход иглы не осуществляется вдоль оси камеры, как при доступе в мезогастральной области). [10]
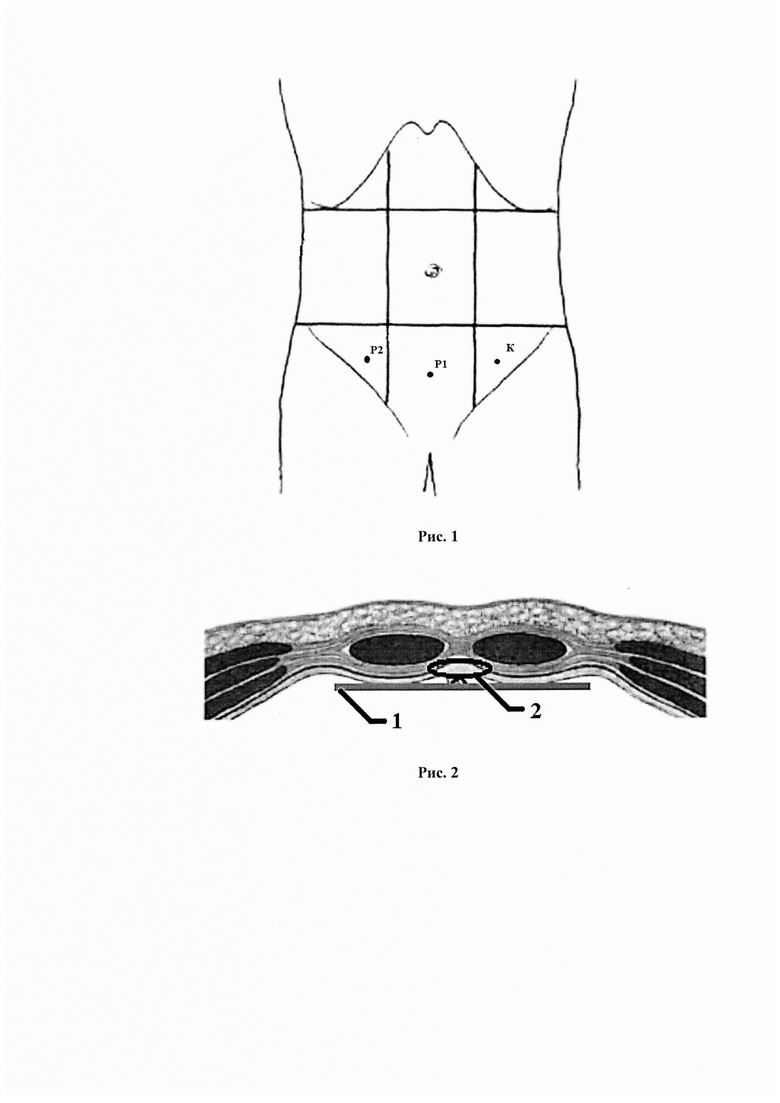
Способ лапароскопической коррекции диастаза прямых мышц живота выполняют следующим образом. Положение пациента на столе - на спине с разведенными ногами. Оперирующий хирург стоит между ног пациента, ассистент - слева от пациента, экран располагают за головой пациента. Первый троакар для введения камеры лапароскопа устанавливают в левой подвздошной области, второй троакар устанавливают в надлобковой области, третий троакар устанавливают в правой подвздошной области (Рис. 1 Расположение лапароскопических троакаров). В случае, если имеется пупочная грыжа (часто ассоциирована с диастазом прямых мышц) [6] содержимое грыжевого мешка отделяют от грыжевого мешка и грыжевых ворот и низводят в брюшную полость. Пересекают круглую связку печени. Накладывают непрерывный шов сверху вниз от уровня верхнего края диастаза (как правило, от уровня мечевидного отростка) до нижнего края диастаза нерассасывающуюся нитью с насечками, соединенную с одной стороны с хирургической иглой и имеющую петлю другой стороны, исключающей распускание шва. При наличии пупочной грыжи, пупочное кольцо также подхватывают в один из стежков и ушивают (Рис. 2 Схема ушивания диастаза и расположения двухкомпонентного сетчатого импланта в передней брюшной стенке элемент 1 - расположение двухкомпонентного сетчатого импланта, элемент 2 - схема наложения непрерывного шва нитью V-loc).
Двухкомпонентный сетчатый имплант в скрученном виде погружают в брюшную полость, расправляют гидрофильной поверхностью к передней брюшной стенке и фиксируют трансапоневротическими швами в заранее размеченных точках и герниостеплером по периметру. (Рис. 2 Схема ушивания диастаза и расположения двухкомпонентного сетчатого импланта в поперечном срезе передней брюшной стенке - элемент 2). Размер импланта соответствует длине диастаза, достаточной шириной является ширина линии шва + 4 см с каждой стороны.
Для разработки предлагаемого способа, нами были выполнены 15 анатомических исследований на биоманекенах, где изучалось влияние использование данного способа на время операции и ее выполнимость при различных типах телосложения. При этом получены следующие данные: среднее время операции составило 44+-12 мин и достоверно не отличалось при различных типах телосложения. В качестве методики-прототипа использовалась методика лапароскопической коррекции диастаза, но с установкой портов в левом подреберье, левом мезогастральной области и левой подвздошной области.
Результаты анатомических исследований на биоманекенах легли в основу использования предлагаемой методики в клинической практике. На базе Швейцарской университетской клиники в период с 2018 по 2020 год выполнено 80 лапароскопических оперативных вмешательств по поводу диастаза прямых мышц живота.
21 пациенту (26,3%) выполнена коррекция диастаза по разработанной методике (19 (90,5%) женщин и 2(9,5%) мужчины). Среди них у 16 (76,2%) имелось сочетание диастаза прямых мышц с пупочной грыжей. Среднее время операции составило 42+-10 мин. Послеоперационных осложнений не отмечено. У 6 (28,6%) при УЗИ имелся слой жидкости над сетчатым имплантом толщиной до 10 мм, не требующий каких-либо манипуляций. Косметический эффект оценивался через неделю, 3 месяца и 6 месяцев после операции. При этом через 1 неделю 17 пациентов оценили косметический эффект операции как «отличный» и 4 пациента как «хороший». Через 3 и 6 месяцев 18 пациентов оценили косметический эффект операции как «отличный» и 4 пациента как «хороший». Рецидивов диастаза в течение данного срока наблюдения не отмечено. Спаечной кишечной непроходимости и других проявлений спаечной болезни не отмечено. Хронической послеоперационной боли также не отмечено.
Практическая значимость заявленного способа подтверждается следующими клиническими примерами.
Пример 1. Пациентка А., 40 лет, госпитализирована для планового оперативного лечения по поводу диастаза прямых мышц живота II степени по Р.П. Аскерханову [1] в сочетании с пупочной грыжей. Из анамнеза: 5 лет назад после вторых родов стала отмечать наличие гребневидного выпячивания в области белой линии живота и грыжевого выпячивания в области пупка. Эпизодов ущемления грыжи в анамнезе не было. При осмотре: в положении лежа при подъеме головы имеется расхождение прямых мышц живота от мечевидного отростка до уровня на 5 см ниже пупка, максимальной шириной 6 см на уровне пупка. В области пупка имелось грыжевое выпячивание размерами 2×2×1,5 см, мягко-эластической консистенции, вправимое в брюшную полость, безболезненное при пальпации. При УЗИ мягких тканей передней брюшной стенки: имеется расхождение прямых мышц живота от мечевидного отростка до уровня на 5 см ниже пупка шириной 6 см и пупочная грыжа до 2×2×1,5 см, содержимым грыжевого мешка является прядь большого сальника. В плановом порядке проведено оперативное лечение в объеме: лапароскопия, ликвидация диастаза прямых мышц живота, пластика передней брюшной стенки с использованием сетчатого импланта. В ходе операции: Лапароскопические порты для оптики и инструментов установлены в надлобковой области и правой и левой подвздошных областях передней брюшной стенки. Содержимое грыжевого мешка (прядь большого сальника) отделено от грыжевых ворот с помощью аппарата LigaSure и низведено в брюшную полость. Пересечена круглая связка печени с помощью аппарата LigaSure. Наложен непрерывный шов сверху вниз от уровня верхнего (от уровня мечевидного отростка) до нижнего края диастаза нерассасывающейся анкерной нитью V-loc РВТ 0 с ушиванием расширенного пупочного кольца. Двухкомпонентный сетчатый имплант Parietex composite 10×15 см в скрученном виде погружен в брюшную полость, расправлен непокрытой стороной к передней брюшной стенке и фиксирован трансапоневротическими швами в заранее размеченных точках и герниостеплером Protack по периметру. В послеоперационном периоде осложнений не отмечено, длительность госпитализации составила 2 дня. При УЗИ брюшной полости и мягких тканей передней брюшной стенки на 7 послеоперационные сутки - без патологических изменений. Жидкостных скоплений не отмечено. При контрольном осмотре через 3 и 6 месяцев после операции - косметический и функциональный результат пациенткой оценен как «отличный». Деформации передней брюшной стенки не отмечено. Физическая активность восстановлена в полном объеме. При наблюдении в течение 1,5 лет - без рецидива.
Пример 2. Пациент Ш., 55 лет, госпитализирован для планового оперативного лечения по поводу диастаза прямых мышц живота II степени по Р.П. Аскерханову в сочетании с грыжей белой линии живота. Из анамнеза: в течение 10 лет отмечает наличие гребневидного выпячивания в области белой линии живота, год назад отметил появление грыжевого выпячивания в проекции белой линии живота в эпигастральной области. Эпизодов ущемления грыжи в анамнезе не было. При осмотре: в положении лежа при подъеме головы имеется расхождение прямых мышц живота от мечевидного отростка пупка, максимальной шириной до 8 см (на уровне на 5 см выше пупка). На 5 см выше пупка имелось грыжевое выпячивание размерами 4×3×2 см, мягко-эластической консистенции, вправимое в брюшную полость, безболезненное при пальпации. При УЗИ мягких тканей передней брюшной стенки: имеется расхождение прямых мышц живота от мечевидного отростка до пупка максимальной шириной 8 см и дефект апоневроза по срединной линии на 5 см выше пупка размерами 4×3 см. В плановом порядке проведено оперативное лечение в объеме: лапароскопия, ликвидация диастаза прямых мышц живота, пластика передней брюшной стенки с использованием сетчатого импланта. В ходе операции: Лапароскопические порты для оптики и инструментов установлены в надлобковой области, правой и левой подвздошных областях передней брюшной стенки. При ревизии визуализирован диастаз прямых мышц и вышеописанный грыжевой дефект в эпигастральной области. Пересечена круглая связка печени с помощью аппарата LigaSure. Наложен непрерывный шов сверху вниз от уровня верхнего (от уровня мечевидного отростка) до нижнего края диастаза нерассасывающейся анкерной нитью V-loc РВТ 0 с ушиванием грыжевого дефекта. Двухкомпонентный сетчатый имплант Parietex composite 20×15 см в скрученном виде погружен в брюшную полость, расправлен непокрытой стороной к передней брюшной стенке и фиксирован трансапоневротическими швами в заранее размеченных точках и герниостеплером Protack по периметру. В послеоперационном периоде осложнений не отмечено, длительность госпитализации составила 2 дня.
При УЗИ брюшной полости и мягких тканей передней брюшной стенки на 7 послеоперационные сутки - без патологических изменений. Над сетчатым имплантом имеется полоска однородной жидкости толщиной до 5 мм, что является вариантом нормы. При контрольном осмотре через 3 и 6 месяцев после операции - косметический и функциональный результат пациентом оценен как «отличный». Деформации передней брюшной стенки не отмечено. Физическая активность восстановлена в полном объеме. При наблюдении в течение 2 лет - без рецидива.
Недостатки методики-прототипа по сравнению с заявленным способом подтверждаются следующим клиническим примером:
Пример 3. Пациентка Т., 41 год, госпитализирована для планового оперативного лечения по поводу послеоперационной вентральной грыжи. Жалобы: на асимметрию живота, периодически боль в животе спастического характера. Из анамнеза: 2 месяца назад по поводу диастаза прямых мышц живота II степени по Р.П. Аскерханову выполнена ликвидация диастаза прямых мышц живота, вентральная аллогерниопластика по методике eMILOS. На третьи послеоперационные сутки в экстренном порядке выполнена лапароскопия, адгезиолизис, ликвидация острой спаечной кишечной непроходимости. Жалобы на асимметрию живота, боль в животе спастического характера сохранялись. При обследовании диагностирована послеоперационная вентральная грыжа. При осмотре: живот асимметричен за счет выбухания передней брюшной стенки в левой мезогастральной области и правой подвздошной области. При пальпации живот мягкий, незначительно болезненный в правой подвздошной области. При перкуссии отмечается тимпанит во всех отделах. По данным УЗИ передней брюшной стенки: в зоне влагалищ прямых мышц живота ниже пупка петли тонкой кишки фиксированы к передней брюшной стенке и на 2 участках находятся в грыжевом мешке предбрюшинно. В плановом порядке проведено оперативное лечение в объеме: лапароскопия, адгезиолизис, пластика передней брюшной стенки с использованием сетчатого импланта. Интраоперационно при ревизии: ниже пупка в проекции прямых мышц живота определяются множественные дефекты брюшины 6 см в диаметре. Через данные дефекты в отслоенные карманы выходит несколько петель толстой кишки, на одном из участков с формированием перекрута, на 2 участках петли фиксированы к непокрытому сетчатому импланту. Петли тонкой кишки извлечены из дефектов брюшины и в месте фиксации к сетчатому импланту отделены острым путем. На одном участке 1,0×0,5 см отмечается врастание сетчатого импланта в стенку кишки, в связи с этим, отсутствует возможность отсечения (без вскрытия просвета), поэтому, участки сетки 1 см иссечен и оставлен на стенке кишки, укрыт пластиной «Тахокомб». Выполнена ревизия тонкой кишки от связки Трейтца до илеоцекального угла, обнаружено несколько межкишечных спаек и спайки между петлей кишки и брыжейкой. Спайки рассечены. Отсепарованные фрагменты брюшины подшиты по периметру дефетка к косым мышцам живота и сетчатому импланту. В брюшную полость введен сетчатый имплант Parietex Composit 20×30 см. Расправлен, расположен гидрофильной пленкой в сторону брюшной полости. Края импланта фиксированы нитью Пролен 0 и герниостеплером «Protack» по всему периметру. Послеоперационный период без осложнений. При УЗИ брюшной полости и мягких тканей передней брюшной стенки на 7 послеоперационные сутки - без патологических изменений. Жидкостных скоплений не отмечено. При контрольном осмотре через 3 и 6 месяцев после операции - без рецидива. Физическая активность восстановлена в полном объеме.
Используемая литература:
1. Аскерханов Р.П. О патогенезе и лечении диастаза прямых мышц живота. (Советская медицина, 1962 №11, стр 68-75).
2. Silecchia G, Campanile FC, Sanchez L et al. Laparoscopic ventral/incisional hernia repair: updated Consensus Development Conference based guidelines.Surg Endosc. 2015 Sep; 29(9); 2463-84. doi:10.1007/s00464-015-4293-8.
3. W. Reinpold, F. Köckerling, R. Bittner et al. Classification of Rectus Diastasis-A Proposal by the German Hernia Society (DHG) and the International Endohernia Society (IEHS) Front Surg 2019 Jan 28;6:1. doi:10.3389/fsurg.2019.00001
4. Van Hoef S, Tollens T Primary non-complicated midline ventral hernia: is laparoscopic IPOM still a reasonable approach?-Hernia. 2019 Oct; 23(5); 915-925 doi: 10.1007/sl0029-019-02031-6.
5. Köckerling F, Simon T, Adolf D, et al. Laparoscopic IPOM versus open sublay technique for elective incisional hemia repair: a registry-based, propensity score-matched comparison of 9907 patients. Surg Endosc. 2019 Oct; 33(10):3361-3369 doi: 10.1007/s00464-018-06629-2.
6. Bittner R, Bain K, Bansal VK, et al. Update of Guidelines for laparoscopic treatment of ventral and incisional abdominal wall hernias (International Endohernia Society (IEHS))-Part A. surg Endosc. 2019 Oct; 33(10) 3069-3139. doi: 10.1007/s00464-019-06907-7
7. Parietex-optimized-composite-mesh. https://www.medtronic.com/covidien/en-us/support/products/herniarepair/parietex-optimized-composite-mesh.html
8. Schwarz J, Reinpold W, Bittner R. Endoscopic mini/less open sublay technique (EMILOS)-a new technique for ventral hernia repair. Langenbecks Arch surg. 2017 Feb; 402(1): 173-180. doi: 10.1007/s00423-016-1522-0.
9. Netter F. Atlas of Human Anatomy. 6th Edition Saunders. 2014.
10. Пучков К.В., Родченко Д.С. Ручной шов в эндоскопической хирургии: монография. - М., 2004. - 140 с.
11. Radu VG, Lica М The endoscopic retromuscular repair of ventral hemia: the eTEP technique and early results..Hernia. 2019 Oct; 23(5):945-955. doi:10.1007/s10029-019-01931-x.
12. Cunningham HB, Weis JJ, Taveras LR, Huerta S Mesh migration following abdominal hernia repair: a comprehensive review. Hernia. 2019 Apr; 23(2):235-243. doi: 10.1007/s10029-019-01898-9.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ профилактики повреждения сердца и перикарда при лапароскопической пластике грыжи пищеводного отверстия диафрагмы сетчатым имплантом. | 2018 |
|
RU2714087C1 |
| Тренажер для отработки мануальных навыков при лапароскопической коррекции диастаза прямых мышц живота | 2021 |
|
RU2772923C1 |
| СПОСОБ СИМУЛЬТАННОГО ОПЕРАТИВНОГО ВМЕШАТЕЛЬСТВА ПРИ ХРОНИЧЕСКОМ КАЛЬКУЛЕЗНОМ ХОЛЕЦИСТИТЕ В СОЧЕТАНИИ С ПУПОЧНОЙ ГРЫЖЕЙ И ДИАСТАЗОМ ПРЯМЫХ МЫШЦ ЖИВОТА | 2018 |
|
RU2680962C1 |
| Способ пластики срединно-боковых послеоперационных вентральных грыж | 2023 |
|
RU2825698C1 |
| СПОСОБ ФИКСАЦИИ СЕТЧАТОГО ТРАНСПЛАНТАТА ПРИ ЛАПАРОСКОПИЧЕСКОЙ ГЕРНИОПЛАСТИКЕ ПАХОВОЙ ГРЫЖИ | 2023 |
|
RU2814607C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОЙ НЕФРОПЕКСИИ | 2006 |
|
RU2342095C2 |
| Способ профилактики троакарных грыж у больных с диастазом прямых мышц живота и дисплазией соединительной ткани | 2024 |
|
RU2838874C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОЙ ГЕРНИОПЛАСТИКИ ВЕНТРАЛЬНЫХ ГРЫЖ | 2010 |
|
RU2453277C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОЙ ПЛАСТИКИ ПРИ ПАХОВЫХ ГРЫЖАХ | 2010 |
|
RU2432912C1 |
| Способ хирургического лечения морбидного ожирения с одномоментной пластикой вентральной грыжи | 2023 |
|
RU2809789C1 |
Изобретение относится к медицине, а именно к хирургии, герниопластике. Устанавливают троакар для введения камеры лапароскопа в левой подвздошной области, второй троакар устанавливают в надлобковой области, третий троакар – в правой подвздошной области. Пересекают круглую связку печени. Сводят влагалища прямых мышц живота путем наложения непрерывного шва сверху вниз от верхнего края диастаза до нижнего края диастаза нерассасывающейся анкерной нитью. Двухкомпонентный сетчатый имплант в скрученном виде погружают в брюшную полость, расправляют гидрофильной стороной к передней брюшной стенке и фиксируют трансапоневротическими швами в заранее размеченных точках и герниостеплером по периметру. При этом длина импланта равна длине диастаза, а ширина равна ширине линии шва плюс 4 см с каждой стороны. Способ позволяет улучшить функциональный и косметический результат, обеспечивает профилактику осложнений хирургического лечения диастаза прямых мышц живота, дополнительное укрепление зоны шва. 2 ил., 3 пр.
Способ лапароскопической коррекции диастаза прямых мышц живота, включающий сведение влагалищ прямых мышц живота с последующей установкой сетчатого импланта, отличающийся тем, что троакар для введения камеры лапароскопа устанавливают в левой подвздошной области, второй троакар устанавливают в надлобковой области, третий троакар – в правой подвздошной области; пересекают круглую связку печени; сводят влагалища прямых мышц живота путем наложения непрерывного шва сверху вниз от верхнего края диастаза до нижнего края диастаза нерассасывающейся анкерной нитью; двухкомпонентный сетчатый имплант в скрученном виде погружают в брюшную полость, расправляют гидрофильной стороной к передней брюшной стенке и фиксируют трансапоневротическими швами в заранее размеченных точках и герниостеплером по периметру; при этом длина импланта равна длине диастаза, а ширина равна ширине линии шва плюс 4 см с каждой стороны.
| JUAREZ MUAS | |||
| Preaponeurotic endoscopic repair (REPA) of diastasis recti associated or not to midline hernias | |||
| Surg Endosc, 2019, 33, p.1778 | |||
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО ЛЕЧЕНИЯ ДИАСТАЗА ПРЯМЫХ МЫШЦ ЖИВОТА | 2014 |
|
RU2567262C1 |
| Способ получения глинозема из глины, боксита и других алюминий содержащих материалов | 1928 |
|
SU12799A1 |
| CN 208660144 U, 29.03.2019 | |||
| ЮРАСОВ А.В | |||
| и др | |||
| Методы коррекции изолированного диастаза прямых мышц живота и его сочетания с первичными срединными грыжами | |||
Авторы
Даты
2022-08-05—Публикация
2020-06-25—Подача