Изобретение относится к медицине, в частности, к челюстно-лицевой хирургии, и может быть использовано при хирургическом лечении эпителиальных кист челюсти в области зубного ряда с использованием декомпрессии кисты путем создании в полости кисты постоянно действующего дренажа, в частности: корневая киста (радикулярная), киста резцового канала (носонебного протока).
Киста - это опухолевидное образование, которое представляет собой полость, оболочка которой состоит из наружного соединительнотканного слоя и внутреннего, выстланного преимущественно многослойным плоским эпителием. Полость кисты обычно заполнена жидким или полужидким содержимым (серозная жидкость, гной, продукты жизнедеятельности эпителиальной выстилки - коллоиды и кристаллоиды (кристаллы холестерина)). Накопление продуктов жизнедеятельности эпителиальной выстилки, воспалительные процессы приводят к увеличению гидростатического давления в полости кисты и к росту кисты.
Из литературы известно, что кисты челюсти в области зубного ряда, а именно: корневая киста (радикулярная), киста резцового канала (носонебного протока), - относятся к эпителиальный кистам челюсти «Клинические рекомендации, стр. 7 - Кисты челюстно-лицевой области и шеи - 2021-2022-2023 (22.06.2022) - Утверждены Минздравом РФ»).
Очень часто киста челюсти может увеличиваться в размере бессимптомно и выявляется на этапе, когда уже сформировался воспалительный процесс и требуется хирургическое лечение. В этом случае выполняют операцию цистэктомии. Однако цистэктомия - это очень травматичная операция. Кроме того, например, при диагнозе «киста резцового канала верхней челюсти», часто киста сообщается с полостью носа и, в случае ее удаления, есть риск перфорации нижних носовых ходов, а также есть риск перфорации вестибулярной кортикальной пластинки и травмы корней соседних зубов.
Для выхода из подобных ситуаций предварительно, перед цистэктомией используют способ, заключающийся в декомпрессии кисты. Способ декомпрессии кисты останавливает ее рост путем понижения гидростатического давления внутри оболочки кисты созданием условий оттока кистозного содержимого.
Широко используемым способом декомпрессии кисты челюсти в области зубов является способ хирургического лечения цистотомия - создание декомпрессии кисты путем иссечения кисты для создания условий оттока кистозного содержимого и создание сообщения полости кисты с полостью рта или предверия, достаточное для осуществления на продолжительный период оттока содержимого из кистозной полости. При этом оболочку кисты не удаляют, а иссекают только ее переднюю стенку, что позволяет эвакуировать содержимое кисты. В этом случае дренаж выполняют в виде йодоформного тампона, который вставляют в полость кисты. Через 5-6 дней после операции цистотомии производят смену йодоформного тампона. Смену осуществляют 3-4 раза. Процедура повторяют до полного удаления содержимого кисты. К концу 3 недели обычно края раны эпителизируются и образуется добавочная полость, сообщающаяся с преддверием или полостью рта. Больной самостоятельно промывает ее антисептическими растворами. Постепенно в течение 1,5-2 лет, в зависимости от размера послеоперационной полости, последняя уменьшается и уплощается за счет аппозиционного роста кости. (Клинические рекомендации - Кисты челюстно-лицевой области и шеи - 2021-2022-2023 (22.06.2022) - Утверждены Минздравом РФ с. 2, с. 7, с. 23; https://yandex.ru/health/turbo/articles?id=4420).
Однако способ декомпрессии посредством цистотомии травматичен, что удлиняет сроки лечения и снижает физиологичность способа, травмоопасен при самостоятельном уходе пациентом за полостью кисты, сложен для соблюдения гигиены во время выполнения медикаментозной обработки внутренней полости кисты, имеет повышенный риск инфицирования раны и сложен для медикаментозной обработки внутренней полости кисты пациентом самостоятельно.
В настоящее время при наличии эпителиальной кисты челюсти в области зубного ряда, имеющей показания к использованию стандартной цистотомии, вместо цистотомии все чаще применяют метод декомпрессии, который заключается в создании в полости кисты постоянно действующего дренажа, что способствует уменьшению размеров кисты и дальнейшему заживлению патологического очага с постепенным восстановлением костной ткани. Возможность достижения уменьшения размеров кисты без использования цистотомии позволяет, в дальнейшем хирургическом лечении значительно снизить неизбежный костный дефект, а в некоторых случаях, вовсе его избежать.
Описан способ декомпрессии эпителиальной кисты челюсти в области зубного ряда путем создании в полости кисты постоянно действующего дренажа. В соответствии со способом уточняют месторасположения кисты, изготавливают дренаж, выполняют доступ к внутреннему объему кисты, вскрывают кисту, выполняют аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, устанавливают дренаж в полость кисты по выполненному доступу до полного отсутствия отделяемого экссудата из дренажа. При этом в дренаж выполняют в виде тонкой трубки, длина которой соответствует глубине внутренней оболочки кисты. Для фиксации на слизистой оболочке челюсти проксимальный конец трубки отбортовывают оплавлением. Дистальный конец трубки дренажа не имеет средств фиксации внутри оболочки кисты («Киста челюсти: причины, симптомы и лечение», статья, стоматолог-хирург Бадалян К.Ю., https://probolezny.ru/kista-chelyusti/).
Описан способ декомпрессии кисты для лечения обширного периапикального поражения без проведения кюретажа нагноившейся радикулярной кисты в области зубов 1.1, 1.2 и 2.1. (S Balaji Tandri «Хирургическое лечение нагноившейся радикулярной кисты методом декомпрессии», рис. 1е; (Апикальная хирургия) // Источник: PubMed Central® Перевод с английского языка Станкевич Е.В., Ковшик Е.В. для портала BELODENT.ORG https://belodent.org/article/khirurgicheskiy-metod-lecheniya-nagnoivsheysya-radikulyarnoy-kisty-metodom-dekompressii). В соответствии со способом уточняют месторасположения кисты, изготавливают дренаж, выполняют доступ к внутреннему объему кисть,, вскрывают кисту, выполняют аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, устанавливают дренаж в полость кисты по выполненному доступу до полного отсутствия отделяемого экссудата из дренажа. Дренаж изготавливают в виде тонкой трубки с отверстием, обеспечивающим отток содержимого из внутренней полости кисты. Для обеспечения активного оттока жидкости дренаж выполняют в виде двух независимых трубок. Длину трубки выбирают в соответствии с требуемой глубиной погружения в полость кисты: внутрь оболочки кисты вводят дренаж справа на глубину 2.5 см, слева - на 4 см. Затем для стабилизации дренаж закрепляют прерывистыми швами. На наружном конце трубок, например, оплавлением, выполняют отбортовку для фиксации на слизистой оболочке альвеолярного отростка и для фиксации глубины погружения трубки в полость кисты. Дистальный конец трубки дренажа не имеет средств фиксации внутри оболочки кисты.
Наиболее близким к предлагаемому является способ декомпрессии эпителиальной кисты челюсти в области зубного ряда, а именно, в области отсутствующего 36-го зуба, крупный периапикальный очаг размером 11x6 мм («Методика декомпрессии при лечении периапикальных кист» Д.В. Коротких, хирург-стоматолог, главный врач клиники «Дент и К» https://dentalmagazine.ru/posts/metodika-dekompressii-pri-lechenii-periapikalnyx-kist.html). В соответствии со способом уточняют месторасположения кисты, изготавливают дренаж, выполняют доступ к внутреннему объему кисты, вскрывают кисту, выполняют аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, устанавливают дренаж в полость кисты по выполненному доступу до полного отсутствия отделяемого экссудата из дренажа. В соответствии со способом дренаж изготавливают в виде тонкой трубки с отверстием, обеспечивающим отток содержимого из внутренней полости кисты, для чего используют трубку от стандартной инфузионной системы - капельницы. Преимущество использования такой трубки в том, что она имеет достаточный диаметр, что предотвращает формирование различных сгустков; кроме того, она может быть легко установлена и так же легко удалена. Конец трубки, который вводят в внутрь кисты, обрезают под углом 45°, тем самым увеличивают площадь отбора жидкости. Длину трубки выбирают такой, чтобы она вводилась до упора. Для изготовления дренажа отрезают кусок трубки, более длинный, чем необходимо, и один ее конец оплавляют с образованием отбортовки, что обеспечивает установку трубки внутри кисты на требуемую глубину. Так как пластмасса плавится не только наружу, но и внутрь, то после остывания трубки обрезают излишки пластмассы внутри трубки, восстанавливая внутренний диаметр трубки. После чего скошенный конец трубки вводят в полость кисты вращательными движениями и направляют трубку в наиболее глубокую часть дефекта до упора в задней стенке очага При этом, если трубка имеет избыток длин:,-, визуально запоминают расстояние, на которое отбортовка трубки выходит над поверхностью слизистой оболочки полости рта. Трубку вынимают и, так же по косой, подрезают на замеченную величину. В результате трубка полностью входит в дефект и отбортовка располагается на поверхности слизистой оболочки. («Методика декомпрессии при лечении периапикальных кист» (рис. 3 - рис. 6, рис. 7, рис. 8, рис. 11, рис. 12). Д.В. Коротких, хирург-стоматолог, главный врач клиники «Дент и К»).
Выявленные в процессе информационного поиска способы декомпрессии эпителиальной кисты челюсти в области зубного ряда имеют ряд общих недостатков, обусловленных используемыми в них дренажами для декомпрессии кисты зуба, которые изготовлены описанными выше способами. Жесткость материала трубок дренажа не позволяет им при установке адаптироваться к форме внутренней оболочки кисты и занять оптимальное положение в полости кисты, что снижает эффективность оттока содержимого из полости кисты. Кроме того, поскольку дренажи для декомпрессии кисты зуба, изготовленные выявленными известными способами, размещают внутри оболочки кисты, то, чтобы не допустить закрытия входных отверстий трубок внутренними тканями постепенно пустеющей оболочки кисты, требуется частый контроль снижения уровня содержимого в полости кисты, а, следовательно, требуется частая замена трубок дренажа для изменения их размеров. В результате дренажи имеют низкую продолжительность времени выполнения дренажной функции. Низкая продолжительность времени выполнения дренажной функции вышеописанных дренажей для декомпрессии кисты требует посещения врача каждые 2 недели для контроля функционирования и достаточности длины трубки, и ее замены, что создает дискомфорт для пациента. При этом, дренаж занимает внутреннее пространство оболочки кисты, что не позволяет без его изъятия из полости кисты выполнять эффективную медикаментозную обработку внутренней полости кисты. Необходимость его удаления из полости кисты для периодической медицинской обработки внутренней полости кисты и установки его в рабочее положение после медикаментозной обработки создает дискомфорт пациенту при выполнении самостоятельной обработки внутренней полости кисты, а также является травмоопасным. При этом, поскольку материал трубок жесткий, то дистальные концы трубок дренажа травматичны, особенно в способе, наиболее близком к предлагаемому, в котором дистальный конец трубки дренажа выполняют скошенным под углом 45° с заострением. В результате самостоятельное выполнение пациентом медикаментозной обработки внутренней полости кисты сложно и травмоопасно, так как пациент должен вынимать трубку из полости кисты, а затем, практически вслепую, самостоятельно устанавливать ее на место. Кроме того, необходимость изъятия пациентом дренажа из полости кисты для медикаментозной обработки внутренней полости кисты не позволяет соблюдать условия гигиены, что может инфицировать открытую рану. К тому же в дренажах, изготовленных по известным способам, отсутствуют средства для закрепления дистального конца трубки дренажа, что обуславливает подвижность дренажа, формирует неприятные ощущения у пациента и снижает физиологичность дренажа. Кроме того, отсутствие крепления дистального конца трубки дренажа снижает надежность фиксации дренажа в полости кисты и может привести к выпадению дренажа из полости кисты.
Кроме того, в известных способах дренажи изготавливают непосредственно во время операции, что требует опыта хирурга как при выборе длины трубки дренажа, так и при выборе места его установки. Сильное влияние субъективного фактора ставит в зависимость от него эффективность функционирования дренажа. Кроме того, изготовление дренажа непосредственно во время операции удлиняет продолжительность операции, что создает дискомфорт пациенту и снижает физиологичность выявленных способов.
При этом, установка дренажей для декомпрессии кисты, изготовленных по известным способам, возможна только с вестибулярной стороны, что снижает физиологичность способов, поскольку создает неудобства при приеме пищи и при разговоре, а также неэстетично и вносит ограничения на их установку в области улыбки.
Таким образом, из вышеизложенного следует, что в настоящее время существует проблема создания способа декомпрессии эпителиальной кисты челюсти в области зубного ряда с продолжительным временем выполнения дренажной функции.
Предлагаемый способ декомпрессии эпителиальной кисты челюсти в области зубного ряда при осуществлении решает проблему продолжительности времени выполнения дренажной функции.
Кроме того, предлагаемый способ декомпрессии эпителиальной кисты челюсти в области зубного ряда при осуществлении обеспечив достижение технического результата: увеличение продолжительности времени выполнения дренажной функции; возможность медикаментозной обработки внутренней полости кисты без удаления дренажа; повышение безопасности способа; повышение физиологичности способа, повышение эстетичности, за счет возможности использования дренажа, изготовленного по заявленному способу, в области улыбки; упрощение соблюдения гигиены во время выполнения медикаментозной обработки внутренней полости кисты, путем снижения риска инфицирования раны и упрощения выполнения медработником и пациентом медикаментозной обработки внутренней полости кисты.
Сущность предлагаемого изобретения заключается в том, что в способе декомпрессии эпителиальной кисты челюсти в области зубного ряда, включающем уточнение месторасположения кисты, изготовление дренажа, выполнение доступа к внутреннему объему кисты, вскрытие кисты, аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, установку дренажа в полость кисты до полного отсутствия отделяемого экссудата из полости кисты, новым является то, что выполнение доступа к внутреннему объему кисты выполняют со стороны слизистой оболочки полости рта, выполняют конусно-лучевую компьютерную томографию (КЛКТ) головы, с помощью которой уточняют месторасположение кисты, затем по КЛКТ определяют и фиксируют оптимальный путь доступа в полость кисты со стороны слизистой оболочки полости рта, а именно: от исходной точки на слизистой оболочке полости рта до точки вскрытия полости кисты в месте доступа, измеряют длину оптимального пути доступа в полость кисты и фиксируют полученный результат, после чего в системе промышленного 3D моделирования выполняют виртуальное моделирование дренажа для декомпрессии кисты в виде трубчатого цилиндрического отрезка, торцы которого снабжены по периметру непрерывным бортиком, составляющим с цилиндрическим отрезком единое целое и отогнутым в наружную сторону под прямым углом к образующей цилиндрического отрезка, который моделируют с длиной между бортиками, равной измеренной длине оптимального пути доступа в полость кисты со стороны слизистой оболочки полости рта, с толщиной стенки 1 мм и внутренним диаметром, являющимся диаметром выпускного отверстия дренажа, 2-3 мм, а бортики моделируют с шириной 1 мм и с высотой 1 мм относительно наружной поверхности цилиндрического отрезка, после чего по виртуальной модели дренажа выполняют виртуальное моделирование шаблона для изготовления физического дренажа путем отливки, при этом шаблон моделируют в виде двух идентичных полых форм с внутренней поверхностью конгруэнтной наружной поверхности половины виртуальной модели дренажа, образованных плоскостью, проходящей через продольную осевую линию цилиндрического отрезка, кроме того, моделируют цилиндрический вкладыш - формирователь выпускного отверстия (далее - вкладыш), с длиной, превышающей длину между торцами цилиндрического отрезка, и с диаметром, равным диаметру выпускного отверстия дренажа, при этом в формах шаблона со стороны торцов цилиндрического отрезка соосно с продольной осевой линией цилиндрического отрезка моделируют углубления в форме полуокружности с радиусом, обеспечивающим размещение в них концов цилиндрического вкладыша с усилием, затем по полученным виртуальным моделям шаблона и цилиндрического вкладыша с помощью технологии 3D печати изготавливают физический шаблон и физический цилиндрический вкладыш, затем изготавливают из силикона физический дренаж для декомпрессии кисты, для чего жидким силиконом полностью заполняют формы шаблона, затем в одну из форм шаблона укладывают цилиндрический вкладыш, концы которого размещают в углублениях, выполненных в шаблоне, после чего обе половины шаблона соединяют, фиксируют и выдерживают до застывания силикона, после чего готовый дренаж вынимают из форм шаблона и вытаскивают из дренажа цилиндрический вкладыш, затем выполняют доступ в полость кисты со стороны слизистой оболочки полости рта по зафиксированному оптимальному пути доступа от исходной точки на слизистой оболочке полости рта через точку вскрытия полости кисты в месте доступа, вскрывают кисту, затем выполняют аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, после чего устанавливают дренаж, продвигая его бортиком вперед в полость кисты со стороны слизистой оболочки полости рта по выполненному доступу, при этом бортик дистального конца цилиндрического отрезка дренажа заводят внутрь оболочки кисты и прижимают изнутри к слизистой оболочке кисты, а бортик проксимального конца отрезка дренажа фиксируют на поверхности слизистой оболочки ротовой полости в области исходной точки оптимального пути доступа в полость кисты, дренаж оставляют r полости кисты до полного отсутствия отделяемого экссудата из полости кисты.
Фигуры с фиг. 1 по фиг. 21 поясняют выполнение и применение заявленного способа декомпрессии эпителиальной кисты челюсти в области зубного ряда.
Ввиду того, что информация, иллюстрирующая моделирование дренажа и шаблона, а также фото физического дренажа и физического шаблона визуально для Примера 1 и Примера 2 не отличаются, то для пояснения выполнения способа представлены соответствующие фотографии, выполненные для Примера 1: фиг. 1 - фиг. 8.
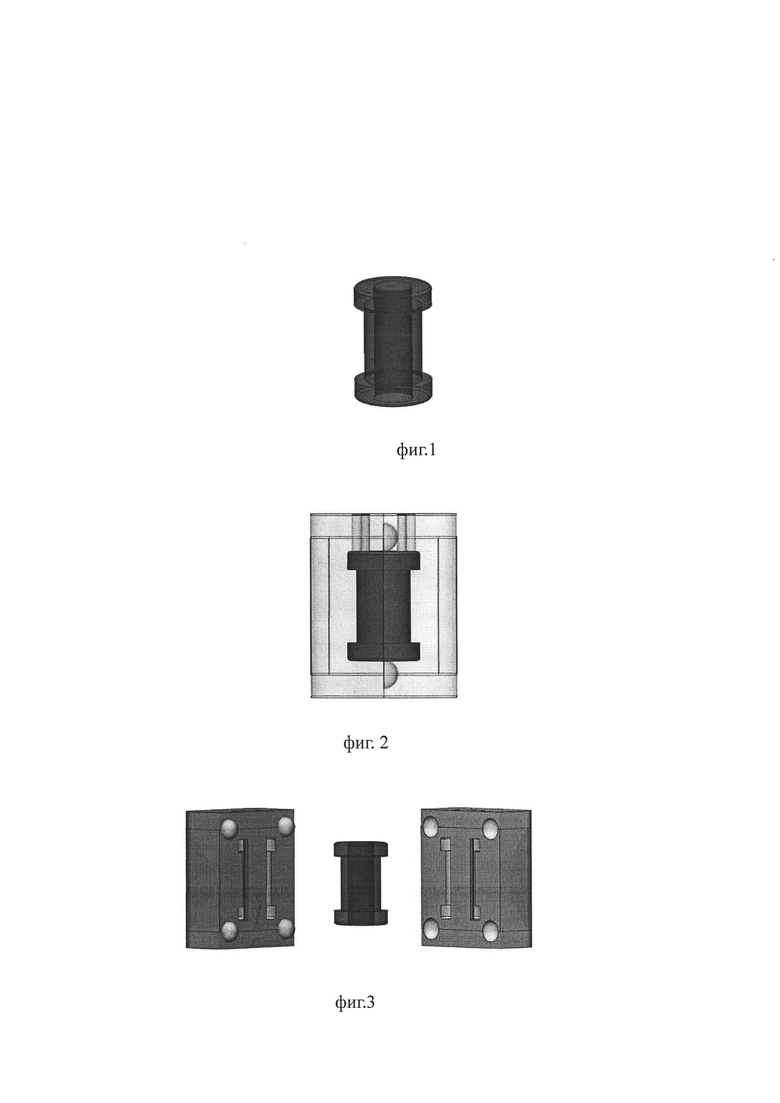
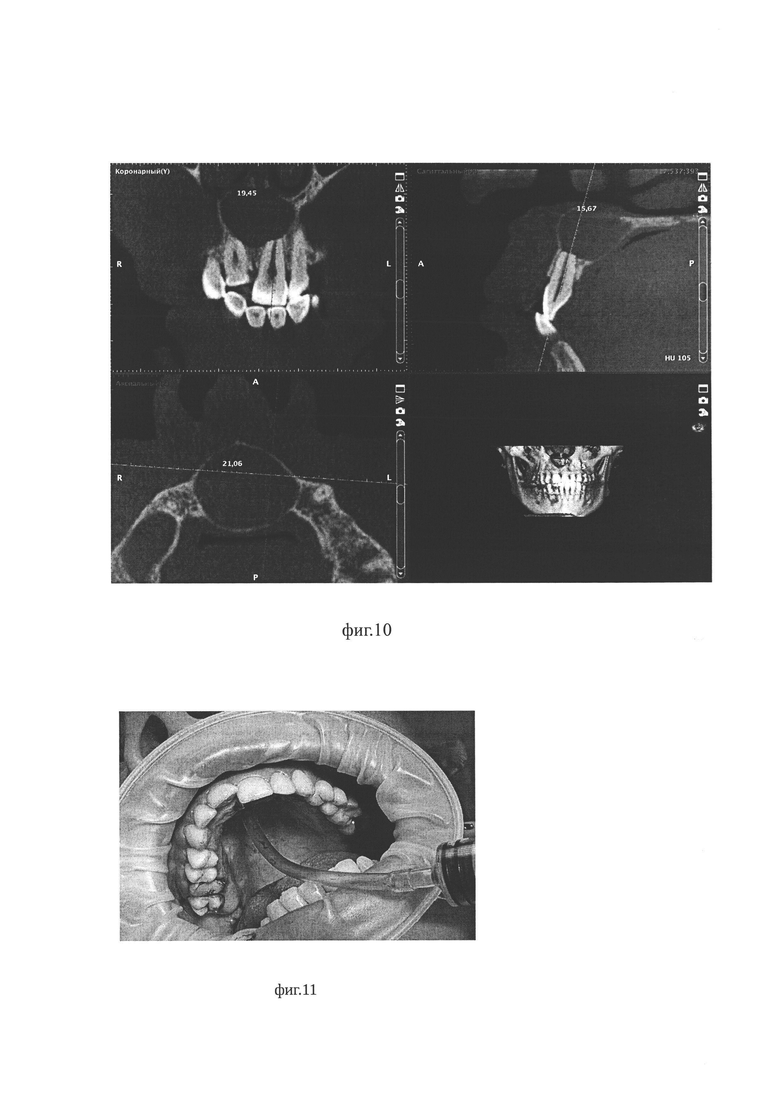
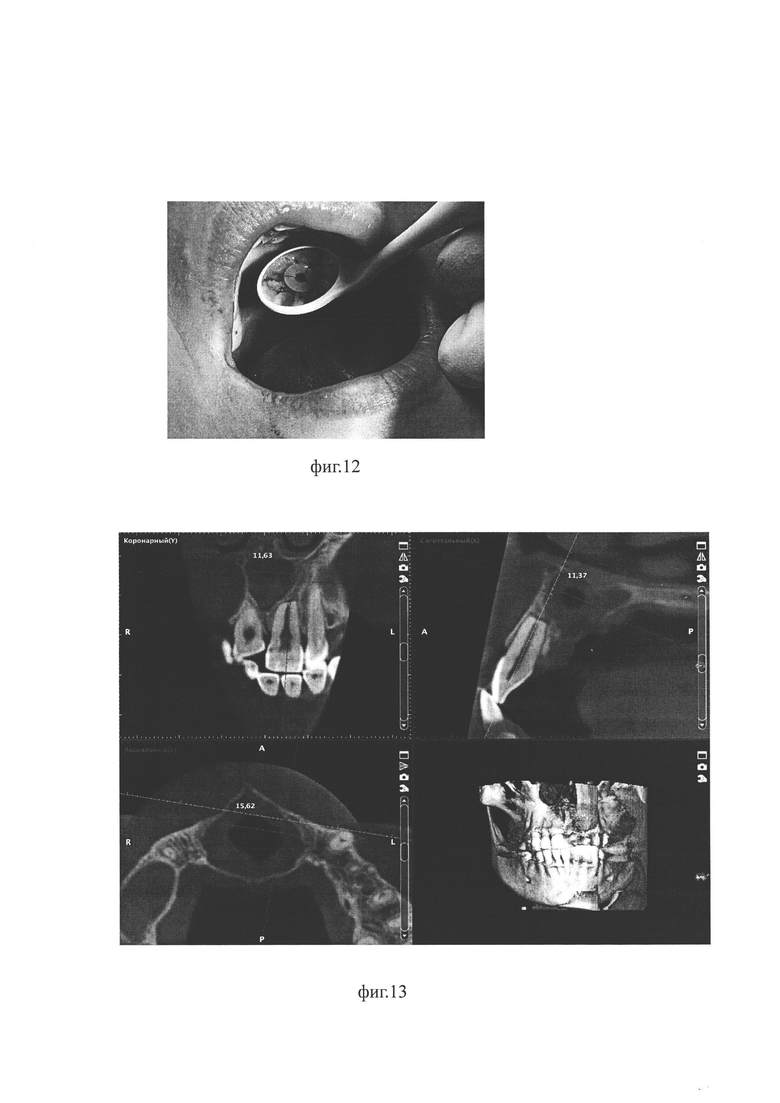
На фиг. 1 изображена фотография с экрана компьютера: фрагмент виртуального моделирования дренажа для декомпрессии эпителиальной кисты челюсти в области зубного ряда; на фиг. 2 - фиг. 3 изображена фотография с экрана компьютера: фрагменты виртуального моделирования шаблона для изготовления физического дренажа для декомпрессии эпителиальной кисты челюсти в области зубного ряда; на фиг. 4 изображена фотография изготовленного методом 3В-печати физического шаблона для изготовления путем отливки физического дренажа для декомпрессии эпителиальной кисты челюсти в области зубного ряда (далее - шаблон); на фиг.5 изображена фотография шаблона с вложенным вкладышем - формирователем выпускного отверстия (далее - вкладыш); на фиг. 6 отображен момент соединения обеих частей шаблона; на фиг. 7 - обе части шаблона соединены и зафиксированы; на фиг. 8 - фотография физического дренажа для декомпрессии эпителиальной кисты челюсти в области зубного ряда, изготовленного с помощью физического шаблона из силикона методом отливки.
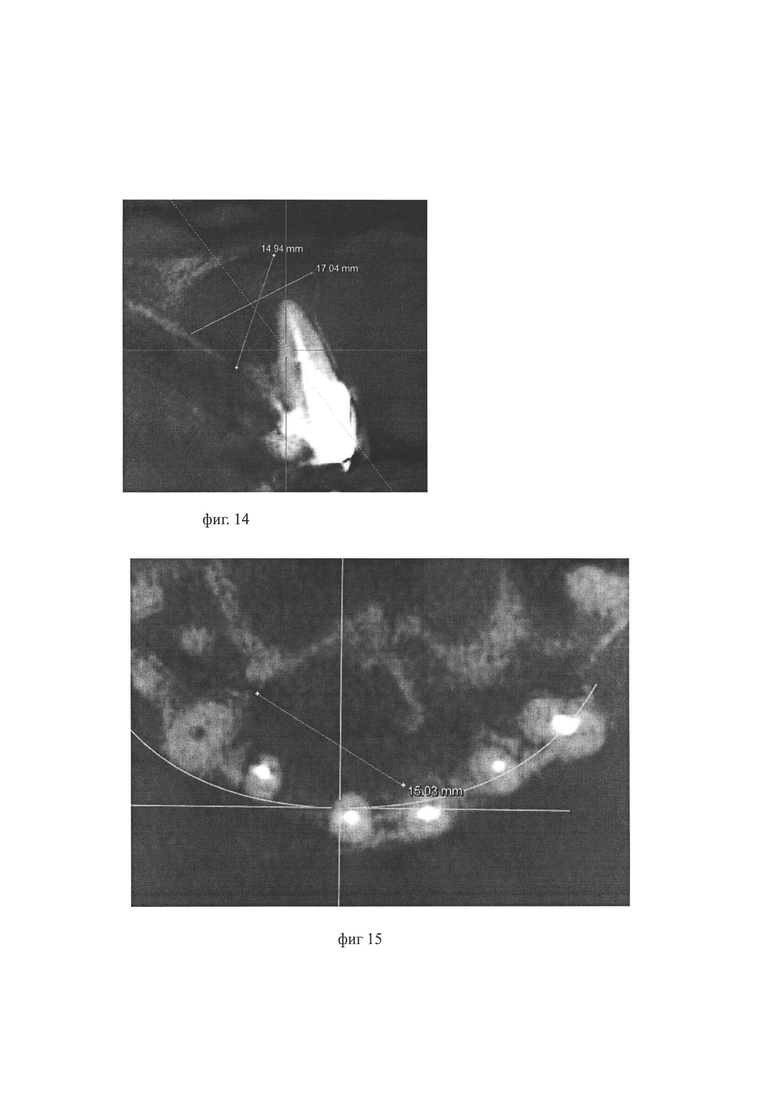
Фиг. 9 по фиг. 13 иллюстрируют Пример 1: на фиг. 9 изображена фотография ротовой полости, верхняя челюсть, видимая часть кисты резцового канала верхней челюсти - зуб 2.1 (центральный левый резец); на фиг. 10 - КЛКТ верхней челюсти: обнаружено образование в области верхней челюсти округлой формы с четкими границами; предварительный диагноз: киста резцового канала верхней челюсти; определены размеры кисты в наиболее выступающих частях 21/19/15 мм; киста сообщается с полостью носа, в случае хирургического удаления кисты есть риск перфорации нижних носовых ходов; в полость кисты выстает корень зуба 2.1 (центральный левый резец); на фиг. 11 - фотография иллюстрирует процесс медикаментозной обработки после вскрытии кисты перед установкой дренажа; на фиг .12 - установленный в полость кисты дренаж для декомпрессии кисты - вид со стороны ротовой полости; на фиг. 13 - КЛКТ зоны поражения кисты через 6 месяцев после установки дренажа: сравнительный анализ показывает, что спустя 6 месяцев произошло частичное восстановление костной ткани в области верхушки зуба 2.1; четко выражена зона эпитеализации внутренней оболочки кисты.
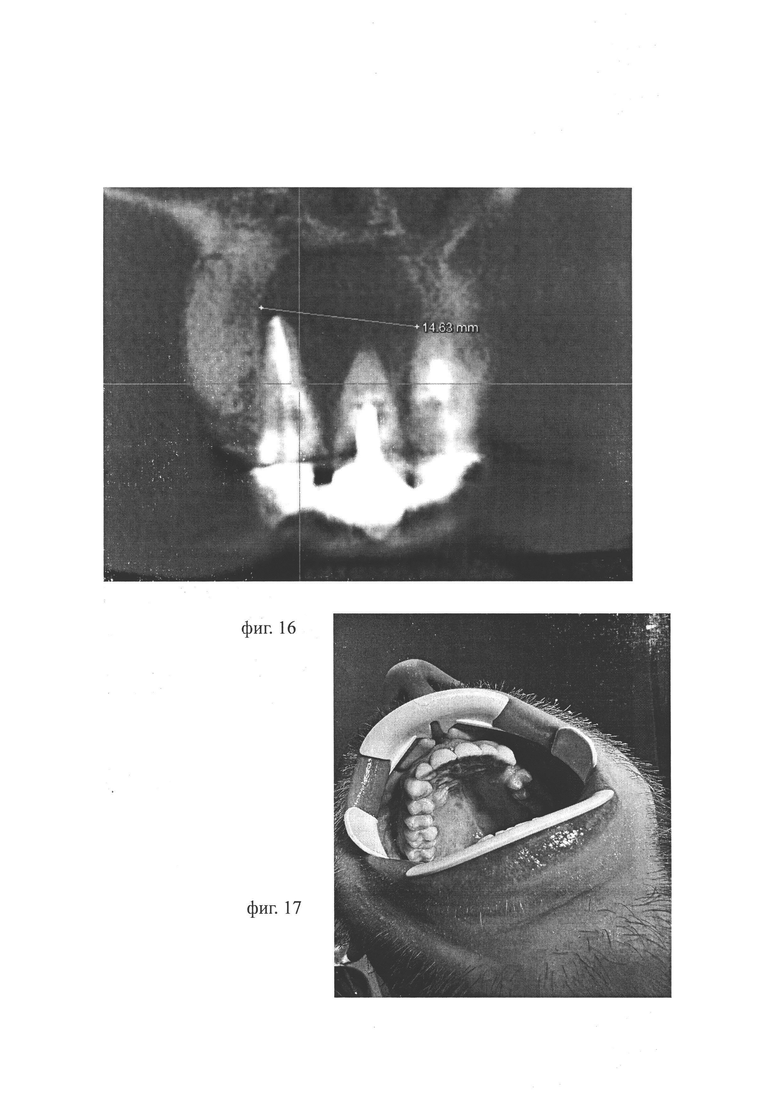
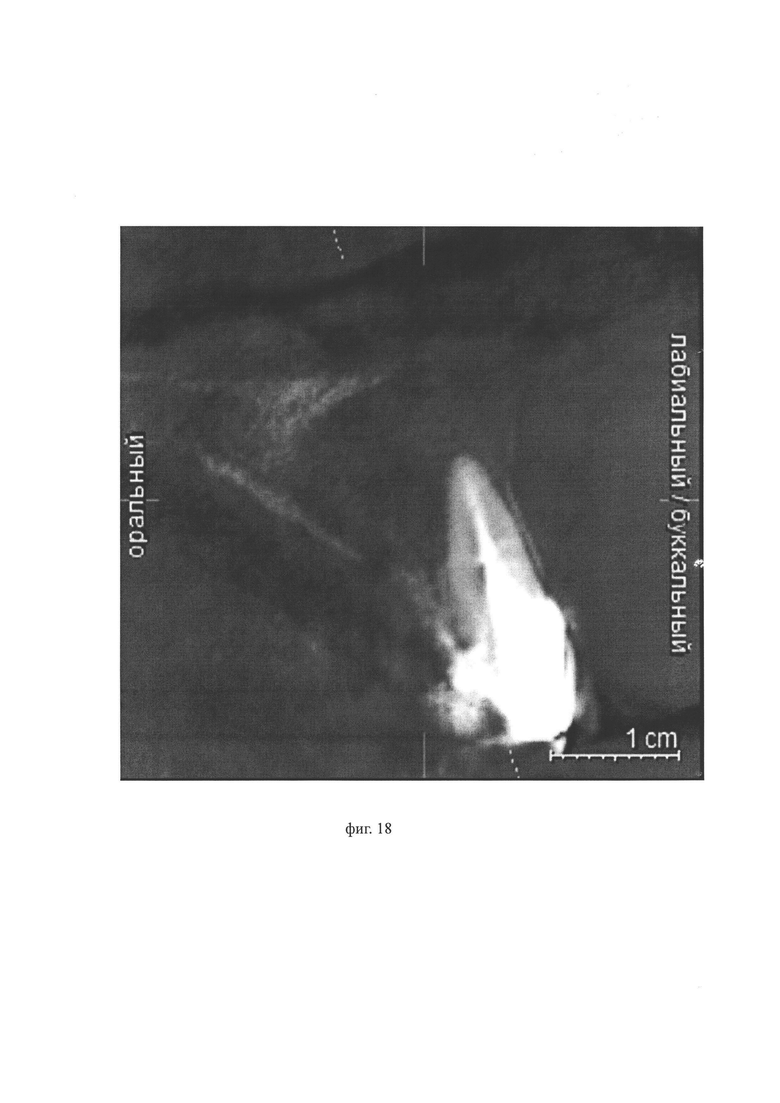
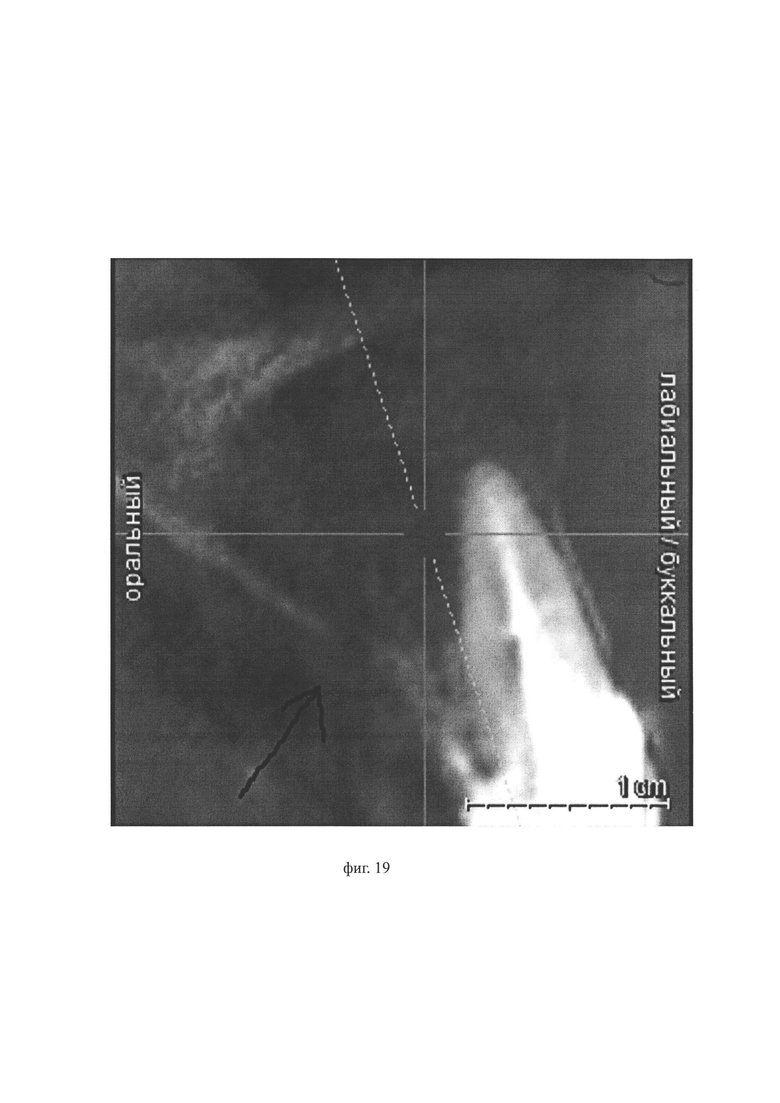
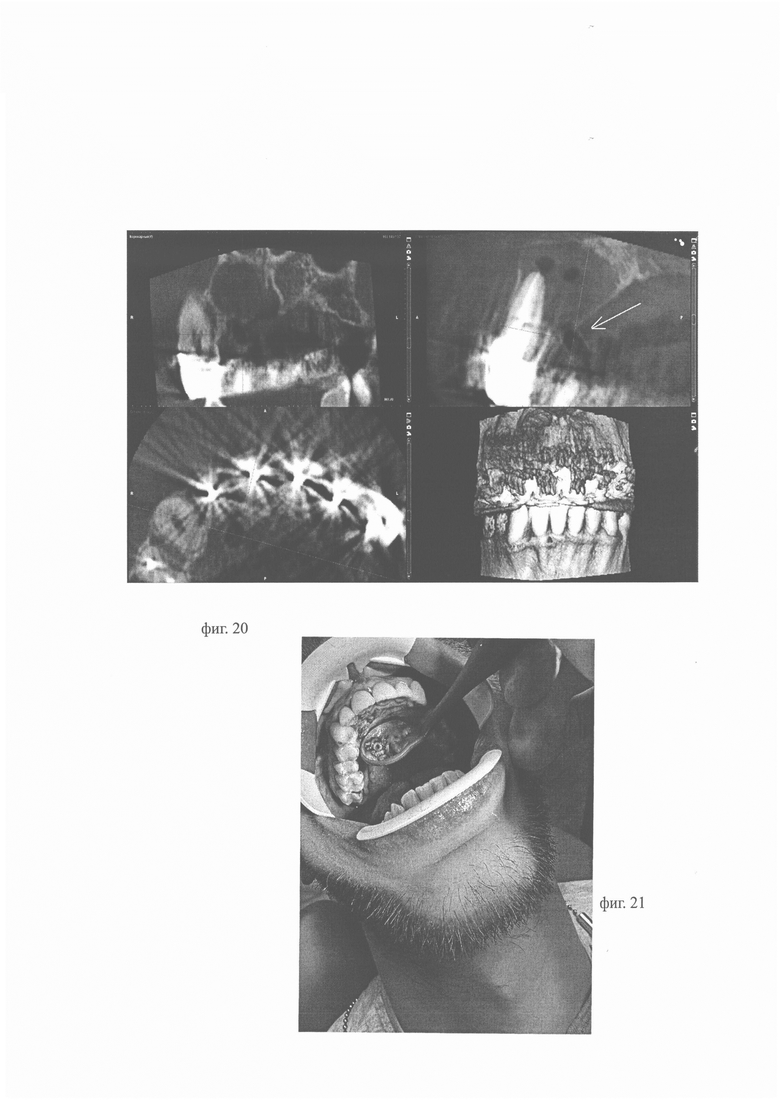
Фиг. 14 по 21 иллюстируют Пример 2: на фиг. 14, фиг. 15, фиг. 16 фото результата КЛКТ, в результате которого выявлено образование округлой формы в области верхушек корней 1.1, 1.2; размеры в наиболее выступающих частях 14,6/14,9/15 мм, диагностированы утончение и деформация наружной кортикальной пластинки с вестибулярной стороны, изменение контура альвеолярного отростка верхней челюсти за счет роста образования, «выбухание» в области корней зубов 1.1, 1.2 с вестибулярной стороны; на фиг. 17 - фото зубного ряда верхней челюсти пациента, на котором видны металлокерамические коронки, из-за которых затруднен доступ к корневым каналам зубов 1.1, 1.2; на фиг. 18 - фото результата КЛКТ, на котором видно, что киста образовалась в области верхушек корней зубов 1.1, 1.2, при этом наблюдается деформация наружной кортикальной пластинки с вестибулярной стороны, ее утончение, изменение с вестибулярной стороны контура альвеолярного отростка верхней челюсти за счет роста образования; на фиг. 19 - фото КЛКТ, на котором стрелка указывает направление проецирования исходной точки на слизистой оболочке полости рта в наиболее выпуклую часть кисты, где кортикальная пластинка наиболее истончена; на фиг. 20 - контрольный снимок КЛКТ после установки дренажа (стрелка указывает на дренаж); дренаж поставлен в соответствии с запланированным установочным положением; на фиг. 21 - фото твердого неба пациента в области зубов 1.1 и 1.2 и бортик дистального конца дренажа, закрепленного на слизистой оболочке ротовой полости посредством бортика.
Решение выявленной проблемы и достижение заявленного технического результата осуществляют следующим образом.
Существенные признаки ограничительной части формулы заявленного изобретения: «Способ декомпрессии эпителиальной кисты челюсти в области зубного ряда, включающий уточнение месторасположения кисты, изготовление дренажа, выполнение доступа к внутреннему объему кисты, вскрытие кисты, аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, установку дренажа в полость кисты до полного отсутствия отделяемого экссудата из полости кисты,…» - являются неотъемлемой частью заявленного способа и обеспечивают его осуществимость, а следовательно, обеспечивают решение выявленной проблемы и достижение заявленного технического результата.
Использование конусно-лучевой компьютерной томографии (КЛКТ) позволяет уточнить размеры и топографию кисты, состояние слизистой оболочки и костных стенок верхнечелюстной пазухи, полости носа (фиг.: 10, 13, 14-16, 18-20). Кроме того, использование КЛКТ обеспечивает повышение безопасности и физиологичности заявленного способа.
В заявляемом способе выполнение КЛКТ головы обеспечивает возможность использования конкретных анатомических параметров, уточняющих месторасположения кисты, для виртуального моделирования дренажа, а именно:
уточняют месторасположение кисты;
определяют оптимальный путь доступа в полость кисты со стороны слизистой оболочки полости рта от исходной точки на слизистой оболочке полости рта до точки вскрытия полости кисты в месте доступа;
измеряют длину оптимального пути доступа в полость кисты.
Конусно-лучевая компьютерная томография (КЛКТ) позволяет получать высококачественное рентгеновское изображение зубочелюстной системы и челюстно-лицевой области в трех взаимно перпендикулярных плоскостях. В отличие от обычной рентгенографии, КЛКТ является наиболее информативной, так как позволяет получать изображения любых анатомических образований в трех плоскостях, выделять слой интересующего объекта и рядом располагающихся органокомплексов толщиной от 1 до 10 мм [Фадеев, Р.А., Шевелева, Ю.П., Чибисова, М.А. Методика оценки положения ретенированных зубов по данным дентальной компьютерной томографии (часть 2) / РА. Фадеев, Ю.П. Шевелева, М.А. Чибисова // Институт стоматологии. - 2013. - №1. - С. 30-33.]
В КЛКТ для сканирования используют один плоскостной сенсор; генерируемый луч коллимируется в виде конуса. Во время съемки излучатель работает непрерывно, а с сенсора несколько раз в секунду считывается информация. Затем информация обрабатывается в компьютере и восстанавливается виртуальная трехмерная модель сканированной области [Рогацкин, Д.В. Радиодиагностика челюстно-лицевой области. Конусно-лучевая компьютерная томография. Основы визуализации / Д.В. Рогацкин. - Львов: ГалДент, 2010. - 148 с.].
В результате, КЛКТ позволяет выполнить аналогичное исследования, при меньшей лучевой нагрузке, по сравнению с другими рентгенологическими методами, например, ОПТГ, ТРГ, что чрезвычайно важно для пациентов. Лучевая нагрузка от проведения одного исследования КЖТ варьирует в пределах от 0,04 до 0,08 мЗв в зависимости от вида томографа. Согласно СанПин 2.6.1.802-99 для практически здоровых лиц годовая эффективная доза при проведении профилактических медицинских рентгенологических процедур не должна превышать 1 мЗв. На основании этих данных метод конусно-лучевой компьютерной томографии может быть отнесен к низкодозовым исследованиям [СанПин 2.6.1.802-99 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований»].
Исследование необременительное по позиционированию пациента, не инвазивное, с низкой лучевой нагрузкой при использовании КЛКТ, а именно, при осуществлении данного способа от 0,01 мЗв (для детей) и до 0,05 мЗв (у взрослых).
В заявляемом способе декомпрессии эпителиальной кисты челюсти в области зубного ряда используют 3D моделирование. В системе промышленного 3D моделирования выполняют виртуальное моделирование дренажа для декомпрессии кисты (фиг. 1) в виде трубчатого цилиндрического отрезка, торцы которого снабжены по периметру непрерывным бортиком, составляющим с цилиндрическим отрезком единое целое и отогнутым в наружную сторону под прямым углом к образующей цилиндрического отрезка, который моделируют с длиной между бортиками, равной измеренной длине оптимального пути доступа в полость кисты со стороны слизистой оболочки полости рта, с толщиной стенки 1 мм и внутренним диаметром, являющимся диаметром выпускного отверстия дренажа, 2-3 мм, а бортики моделируют с шириной 1 мм и с высотой 1 мм относительно наружной поверхности цилиндрического отрезка (фиг. 1).
Выполнение виртуального моделирование дренажа для декомпрессии кисты в системе промышленного 3D моделирования позволяет визуально оценить результат моделирования и устранить замеченные недостатки до изготовления физического дренажа. При этом использование виртуального 3D моделирования в совокупности с результатами КЛКТ позволяет изготовить дренаж для декомпрессии кисты без участия пациента заранее, до операции, причем для конкретного пациента.
Кроме того, использование для изготовления физического дренажа виртуального моделирования дренажа обеспечивает возможность его реализации посредством шаблона, что, в свою очередь, в заявленном способе позволяет выполнить шаблон в виде формы для отливки и изготовить с помощью шаблона физический дренаж методом отливки из силикона, обеспечив возможность получения эластичного дренажа для декомпрессии кисты для конкретного пациента с индивидуальными геометрическими размерами.
При этом шаблон моделируют в виде двух идентичных полых форм с внутренней поверхностью конгруэнтной наружной поверхности половины виртуальной модели дренажа, образованных плоскостью, проходящей через продольную осевую линию цилиндрического отрезка, что, в дальнейшем, обеспечивает точность воспроизведения геометрических размеров физического дренажа в силиконе (фиг. 2, фиг. 3). Кроме того, моделируют цилиндрический вкладыш формирователь выпускного отверстия, (не показано), с длиной, превышающей длину между торцами цилиндрического отрезка, и с диаметром, равным диаметру выпускного отверстия дренажа. При этом в формах шаблона со стороны торцов цилиндрического отрезка соосно с продольной осевой линией цилиндрического отрезка моделируют углубления в форме полуокружности с радиусом, обеспечивающим размещение в них концов цилиндрического вкладыша с усилием.
По полученным виртуальным моделям шаблона и цилиндрического вкладыша с помощью технологии 3D печати изготавливают физический шаблон и физический цилиндрический вкладыш - формирователь выпускного отверстия (далее - вкладыш), (фиг. 4, фиг. 5).
Физический дренаж для декомпрессии кисты изготавливают из силикона, который широко используют в стоматологии, что обеспечивает физиологичность заявленного способа. Формы шаблона полностью заполняют жидким силиконом (для того, чтобы не затемнять элементы шаблона, на фиг. 4-7 формы силиконом не заполнены). В одну из форм шаблона укладывают цилиндрический вкладыш, концы которого размещают в углублениях, выполненных в шаблоне (фиг. 5). После этого обе половины шаблона соединяют (фиг. 6, фиг. 7). Поскольку углубления для установки концов цилиндрического вкладыша моделируют на обеих формах шаблона со стороны торцов цилиндрического отрезка соосно с продольной осевой линией цилиндрического отрезка, при этом углубления в форме полуокружности имеют радиус, обеспечивающий размещение в них концов цилиндрического вкладыша с усилием, то формы соединяются строго по осевой. При этом вкладыш, благодаря предлагаемому размещению в шаблоне и благодаря заданным размерам, формирует выпускное отверстие дренажа, причем строго по осевой цилиндрического отрезка. Излишки силикона выдавливаются через боковые соединительные швы в момент соединения половин шаблона. После застывания силикона соединительные швы зачищают. Соединенные половины шаблона фиксируют и выдерживают до застывания силикона (фиг. 7). Готовый дренаж (фиг. 8) вынимают из форм шаблона и вытаскивают из него цилиндрический вкладыш. При этом полученная толщина стенки физического дренажа будет равна половине разности между наружным диаметром цилиндрической части дренажа и диаметром вкладыша, т.е. 1 мм: (4 мм - 2 мм)/2 или (5 мм – 3 мм)/2 - для диаметра вкладыша 2 мм и 3 мм соответственно, диаметр которого является диаметром выпускного отверстия дренажа.
Виртуальное моделирование дренажа для декомпрессии кисты в виде трубчатого цилиндрического отрезка, то есть, с цилиндрической формой отводящего канала дренажа, является оптимальным, благодаря отсутствию острых углов и граней, что, в совокупности с эластичным материалом физического дренажа (силикон) делает форму отводящего канала дренажа физиологичной для живого организма. Благодаря тому, что торцы цилиндрического отрезка снабжены по периметру непрерывным бортиком, составляющим с цилиндрическим отрезком единое целое и отогнутым в наружную сторону под прямым углом к образующей цилиндрического отрезка, а также благодаря эластичности материала физического дренажа обеспечивается возможность продвижения дренажа внутрь оболочки кисты по выполненному доступу в кисту. При этом бортик дистального конца дренажа прижимается в сторону боковой поверхности цилиндрического отрезка, а внутри оболочки кисты бортик, благодаря упругости и эластичности силикона, расправляется. В результате дренаж закрепляется бортиком дистального конца внутри кисты на слизистой оболочке в месте доступа в кисту. Бортиком проксимального конца дренаж фиксируется на поверхности слизистой оболочки ротовой полости в исходной точки оптимального пути доступа в полость кисты. При этом, поскольку цилиндрический отрезок моделируют с длиной между бортиками, равной измеренной длине оптимального пути доступа в полость кисты со стороны слизистой оболочки ротовой полости, то физический дренаж дистальным и проксимальным концами надежно фиксируется как в полости кисты, так и на слизистой оболочке ротовой полости, и в дальнейшем не смещается. При этом возможность доступа в полость кисты со стороны слизистой оболочки ротовой полости и закрепление проксимального конца дренажа со стороны ротовой полости позволяет устанавливать дренаж даже в области улыбки, что повышает эстетичность заявленного способа декомпрессии. При этом поскольку бортик проксимального конца плотно прилегает к слизистой оболочке ротовой полости, то его присутствие в ротовой полости не вносит неудобство в процесс пережевывания пищи, а также не влияет на артикуляцию, что повышает физиологичность заявленного способа.
При этом, выполнение физического дренажа из силикона обеспечивает, при его установке возможность деформации дренажа, как реакцию на форму сопрягающейся с ним поверхности установочного пути, без уменьшения размеров выпускного отверстия за счет эластичности и упругости силикона, а, следовательно, без снижения в дальнейшем эффективности дренирования, без снижения надежности крепления его дистального конца к стенкам кисты, а проксимального - к слизистой оболочке ротовой полости. Кроме того, благодаря эластичности, бортик дистального конца дренажа адаптируется к форме входного отверстия в кисту, что исключает порыв тканей кисты и обеспечивает надежную фиксацию дистального конца дренажа внутри кисты на слизистой оболочке.
Бортик дистального конца цилиндрического отрезка физического дренажа за счет упругости, прижимаясь к внутренней поверхности кисты, держит дренажное отверстие в кисте открытым, удерживая высоту внутреннего объема кисты. В результате исключается возможность закрытия пустеющей оболочкой кисты входного отверстия дренажа, несмотря на снижающуюся разность давлений, что позволяет максимально удалить содержимое из кисты и тем самым сократить время эпитеализации кисты. В результате около входного отверстия дренажа внутри кисты постоянно сформирован свободный объем для приема остающейся жидкой среды, что обеспечивает непрерывный отток из полости кисты через дренаж и обеспечивает выполнение дренажной функции длительное время. При этом замена дренажа требуется только в случае его засора остатками пищи, что, при выполнении дренажа с заявляемыми размерами, не выявлено в результате контроля через 3 месяца со дня установки дренажа (как показал опыт, (Пример 1).
При необходимости изъятия дренаж вытягивают со стороны слизистой оболочки ротовой полости. При этом бортик дистального конца физического дренажа, благодаря эластичности силикона, сжимается в сторону осевой линии цилиндрического отрезка, не создавая препятствий для выведения дренажа из оболочки кисты.
Принятые в заявленном изобретении количественные значения геометрических размеров дренажа при виртуальном моделировании обусловлены следующим. Из литературы известно, что предвестником кисты является кистогранулема. При этом максимальный диаметр кистогранулемы составляет 0,8 см. Таким образом, сформировавшаяся киста имеет размер более 0,8 см (Учебник «Терапевтическая стоматология», Боровский, Иванов, Максимовский, Максимовская. Москва: «Медицина», 2001 год, с. 338). Также из литературы известно принятое деление одонтогенных кист на малые, средние и большие. К кистам малого размера относят кисты до 1,5 см в диаметре, не выходящие за пределы альвеолярного отростка, к средним - кисты до 2,5 см в диаметре с распространением на тело челюсти, а к большим - кисты более 2, 5 см в диаметре, также распространяющиеся на тело челюсти («Хирургическое лечение одонтогенных кист челюстей», Folia Otorhinolaryngologica, Vol. 15, №2, 2009, с. 17). В заявляемом способе при виртуальном моделировании максимальный поперечный размер трубчатого цилиндрического отрезка дренажа составляет 0,5 см (толщина стенок плюс диаметр выпускного отверстия), а максимальный поперечный размер дренажа в целом, включая бортики, составляет 0,7 см. Учитывая приведенные данные, заявленные геометрические размеры дренажа позволяют использовать заявленный способ для декомпрессии эпителиальных кист челюсти в области зубного ряда в широком размерном диапазоне кист, что обеспечивает решение поставленной проблемы и заявленного технического результата.
Высота бортика 1 мм получена опытным путем и является оптимальной. Внутренний диаметр 2-3 мм, как показал опыт, обеспечивает эффективный отток содержимого оболочки кисты и увеличивает продолжительность времени выполнения дренажной функции, и является оптимальным. Толщина стенок дренажа 1 мм обеспечивает прочность дренажа в совокупности с эластичностью и упругостью и является оптимальной.
В заявленном способе дистальный конец дренажа закреплен на слизистой оболочке внутренней стенки кисты и не занимает внутреннего пространства оболочки кисты. Это исключает необходимость в изъятии дренажа для эффективной медикаментозной обработки внутреннего пространства оболочки кисти.
Надежная фиксация дренажа как в оболочке кисты, так и в слизистой оболочке ротовой полости, а так же отсутствие необходимости в его изъятии для медикаментозной обработки внутреннего пространства оболочки кисти, создает комфортные и безопасные условия для выполнения пациентом самостоятельной антисептической медицинской обработки пациентом внутренней полости кисты и для соблюдения гигиенических правил, снижается риск инфицирования раны и упрощается выполнение медработником и пациентом медикаментозной обработки внутренней полости кисты.
В заявленном способе доступ с полость кисты осуществляют после изготовления дренажа, что сокращает время операции и создает для пациента более комфортные условия, по сравнению с выявленными аналогами.
Выполняют доступ в полость кисты со стороны слизистой оболочки полости рта по зафиксированному оптимальному пути доступа от исходной точки на слизистой оболочке полости рта через точку вскрытия полости кисты в месте доступа, вскрывают кисту, затем выполняют аспирацию содержимого кисты и медикаментозной обработку внутренней оболочки кисты. После чего устанавливают дренаж, продвигая его бортиком вперед в полость кисты со стороны слизистой оболочки полости рта по выполненному доступу, при этом бортик дистального конца цилиндрического отрезка дренажа заводят внутрь оболочки кисты и прижимают изнутри к слизистой оболочке кисты, а бортик проксимального конца отрезка дренажа фиксируют на поверхности слизистой оболочки ротовой полости в области исходной точки оптимального пути доступа в полость кисты. Для исключения сдвига бортика проксимального конца дренажа от механического воздействия выполняют дополнительное закрепление бортика шовным нерассасывающимся материалом.
Дренаж оставляют в полости кисты до полного отсутствия отделяемого экссудата из полости кисты благодаря изготовлению дренажа в соответствии с заявляемым способом декомпрессии эпителиальной кисты челюсти в области зубного ряда.
Таким образом, из вышеизложенного следует, что предлагаемый способ декомпрессии эпителиальной кисты челюсти в области зубного ряда при осуществлении решает проблему продолжительности времени выполнения дренажной функции.
Кроме того, предлагаемый способ декомпрессии эпителиальной кисты челюсти в области зубного ряда при осуществлении обеспечивает достижение технического результата: увеличение продолжительности времени выполнения дренажной функции; возможность медикаментозной обработки внутренней полости кисты без удаления дренажа; повышение безопасности способа; повышение физиологичности способа, повышение эстетичности, за счет возможности использования дренажа, изготовленного по заявленному способу, в области улыбки; упрощение соблюдения гигиены во время выполнения медикаментозной обработки внутренней полости кисты, путем снижения риска инфицирования раны и упрощения выполнения медработником и пациентом медикаментозной обработки внутренней полости кисты.
Заявляемый способ декомпрессии эпителиальной кисты челюсти в области зубного ряда осуществляют следующим образом. Выполняют конусно-лучевую компьютерную томографию (КЛКТ) головы, с помощью которой уточняют месторасположение кисты (фиг.: 10, 14-16). Затем по КЖТ определяют и фиксируют оптимальный путь доступа в полость кисты со стороны слизистой оболочки полости рта, а именно: от исходной точки на слизистой оболочке полости рта до точки вскрытия полости кисты в месте доступа, измеряют длину оптимального пути доступа в полость кисты и фиксируют полученный результат. После чего в системе промышленного 3D моделирования выполняют виртуальное моделирование дренажа для декомпрессии кисты (фиг. 1) в виде трубчатого цилиндрического отрезка, торцы которого снабжены по периметру непрерывным бортиком, составляющим с цилиндрическим отрезком единое целое и отогнутым в наружную сторону под прямым углом к образующей цилиндрического отрезка, который моделируют с длиной между бортиками, равной измеренной длине оптимального пути доступа в полость кисты со стороны слизистой оболочки полости рта, с толщиной стенки 1 мм и внутренним диаметром, являющимся диаметром выпускного отверстия дренажа, 2-3 мм, а бортики моделируют с шириной 1 мм и с высотой 1 мм относительно наружной поверхности цилиндрического отрезка. После чего по виртуальной модели дренажа выполняют виртуальное моделирование шаблона для изготовления физического дренажа путем отливки (фиг. 2, фиг. 3). Шаблон моделируют в виде двух идентичных полых форм с внутренней поверхностью конгруэнтной наружной поверхности половины виртуальной модели дренажа, образованной плоскостью, проходящей через продольную осевую линию цилиндрического отрезка. Кроме того, моделируют цилиндрический вкладыш - формирователь выпускного отверстия (далее - вкладыш), с длиной, превышающей длину между торцами цилиндрического отрезка, и с диаметром, равным диаметру выпускного отверстия дренажа. При этом в формах шаблона со стороны торцов цилиндрического отрезка соосно с продольной осевой линией цилиндрического отрезка моделируют углубления в форме полуокружности с радиусом, обеспечивающим размещение в них концов цилиндрического вкладыша с усилием. Затем по полученной виртуальной модели шаблона и цилиндрического вкладыша с помощью технологии 3D печати изготавливают физический шаблон (фиг. 4, фиг. 5) и физический цилиндрический вкладыш (не показано). Затем изготавливают из силикона физический дренаж для декомпрессии кисты. Жидким силиконом полностью заполняют обе формы шаблона. Затем в одну из форм шаблона укладывают цилиндрический вкладыш, концы которого размещают в углублениях, выполненных в шаблоне (фиг. 6, фиг. 7). После чего обе половины соединяют, фиксируют и выдерживают до застывания силикона. Готовый дренаж (фиг. 8) вынимают из форм шаблона и вытаскивают из дренажа цилиндрический вкладыш.
Готовый дренаж вынимают из форм шаблона, используя цилиндрический вкладыш, длина которого превышает длину между торцами цилиндрического отрезка. Для этого длину вкладыша выбирают обеспечивающей удобный захват вкладыша пальцами рук как при его укладке в форму шаблона, так и при изъятии из готового дренажа. После чего цилиндрический вкладыш вытаскивают из дренажа. Выступивший наружу силикон зачищают до гладкой поверхности.
Затем выполняют доступ в полость кисты со стороны слизистой оболочки полости рта по зафиксированному оптимальному пути доступа от исходной точки на слизистой оболочке полости рта через точку вскрытия полости кисты в месте доступа, вскрывают кисту. Затем выполняют аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты (фиг. 11). После чего устанавливают дренаж, продвигая его по выполненному доступу бортиком вперед в полость кисты со стороны слизистой оболочки полости рта. При этом бортик дистального конца цилиндрического отрезка дренажа заводят внутрь оболочки кисты и прижимают изнутри к слизистой оболочке кисты, а бортик проксимального конца отрезка дренажа фиксируют на поверхности слизистой оболочки ротовой полости в области исходной точки оптимального пути доступа в полость кисты (фиг. 12, фиг. 21). Дренаж оставляют в полости кисты до полного отсутствия отделяемого экссудата из полости кисты.
В настоящее время в стоматологии для виртуального 3D моделирования имеется широкий выбор программ, например программы Exocad, 3Ds Max, Inlab, и др.
В заявленном «Способ декомпрессии эпителиальной кисты челюсти в области зубного ряда» для виртуального моделирования использовали Программное обеспечение Exocad - самое широко используемое в настоящее время.
В настоящее время Программное обеспечение Exocad представляет собой полное и самое передовое решение, разработанное для цифровых стоматологий (https://3d-m.ru/programmnoe-obespechenie-exocad/).
Exocad имеет широкий спектр приложений, расширяющих ее функции и позволяющих, кроме того, предлагать надежную, простую и стабильную в работе платформу для большинства современных приложений.
Программное обеспечение Exocad обладает рядом преимуществ, определяющих его популярность и востребованность, в частности: комплексное программное решение, ориентированное на цифровые стоматологии;
высокая скорость обработки данных и работы; широкий спектр показаний;
наличие широкого спектра приложений, обеспечивающих возможность подключения расширений для других показаний.
Таким образом, в заявленном способе декомпрессии эпителиальной кисты челюсти в области зубного ряда для формировании виртуальной модели дренажа для декомпрессии кисты челюсти и шаблона для изготовления дренажа путем отливки в системе промышленного 3-D моделирования используют для виртуального моделирования Программное обеспечение Exocad - как самое широко используемое в настоящее время. Результат виртуального моделирования с использованием Программного обеспечения Exocad иллюстрируют приложенные к описанию изобретения фигуры, выполненные с экрана компьютера и поясняющие Примеры выполнения заявленного способа, которые, в свою очередь, подтверждают возможность осуществления заявленного способа и достижение заявленного технического результата (фиг. 1, фиг. 2, фиг. 3).
3D-печать - это методика изготовления объемных изделий на основе цифровых моделей. Независимо от конкретной технологии, суть процесса заключается в постепенном послойном воспроизведении объектов. В этом процессе применяется особое устройство - 3D принтер, который печатает определенными видами материалов. Процесс 3D печати включает операции: выполняют 3D моделирование необходимого объекта по определенным правилам; файл с цифровой моделью загружают в программу-слайсер, в которой генерируется управляющий код для 3D принтера; устанавливают необходимые параметры 3D-печати; код записывают на съемный носитель памяти, который подключают к 3D принтеру; 3D модель воспроизводят.
Возможности 3D печати практически безграничны, вплоть до использования в технологиях для изготовления очень тонких нависающих элементов https://3ddevice.com.ua/faq-voprosy-i-otvety-o-3d-printerakh/chto-takoe-3d-pechat/ Для осуществления заявленного способа декомпрессии эпителиальной кисты челюсти в области зубного ряда использовали 3D принтер Formlabs 3.
В примерах выполнения для изготовления физического шаблона и физического цилиндрического вкладыша в качестве материала для принтера использовали фотополимер HARZLabs Model Resin, прозрачный, который широко используют для изготовления навигационных шаблонов.
Для изготовления физического дренажа литьем может быть использован, например, силикон Flexilis: пищевой, медицинский, на платиновой основе. Идеален для многократного использования, безопасный, нетоксичный, обладает хорошей текучестью, отверждается при комнатной температуре, используется, в частности, для литья, для быстрого прототипирования. Благодаря высокой прочности к растяжению и разрыву и отличной устойчивости к деформации, готовые формы из силиконов серии «J» имеют не только долгий срок службы, но и прекрасно сохраняют свои характеристики при тиражировании (https://propitay.ru/product/silikon-flexilis-pishhevoj/).
Возможность осуществления заявляемого способа декомпрессии эпителиальной кисты челюсти в области зубного ряда подтверждают приведенные ниже примеры выполнения способа.
Пример 1. Пациентка Ю. 34 года, обратилась с целью проведения ортодонтического лечения и исправления прикуса с использованием брекет-системы.
Жалобы: нарушение прикуса, дискомфорт во время приема пищи, реакция зуба 2.1 на температурные раздражители, эстетические нарушения. В процессе обследования была проведена конусно-лучевая компьютерная томография, на которой было обнаружено образование округлой формы в центральном отделе верхней челюсти. Размеры в наиболее выступающих частях 21,06/19,45/15,67 мм (фиг. 10). Образование располагалось симметрично по отношению к левой и правой половине верхней челюсти (фиг. 9, фиг. 10). На снимке (фиг. 10) диагностирована резорбция верхушки корня зуба 2.1. Изменение контура альвеолярного отростка верхней челюсти в центральном отделе за счет роста образования. Деструкция замыкательной кортикальной пластинки в области твердого неба, на границе полости носа. Поставлен предварительный диагноз: киста резцового канала верхней челюсти.
При выявлении такого образования, как правило, применяют тактику радикального хирургического лечения - цистэктомия, то есть удаление кисты вместе с оболочкой.
Однако цистэктомия - это очень травматичная операция. Кроме того, в рассматриваемом случае киста сообщается с полостью носа и, в случае удаления кисты, есть риск перфорации нижних носовых ходов, перфорации вестибулярной кортикальной пластинки, травма корней зубов 1.1, 2.1. При этом, корень зуба 2.1 (центральный левый резец) выстает в полость кисты. Зуб 2.1 живой, а для проведения операции цистэктомии нужно этот зуб эндодонтически пролечить: пролечить канал и запломбировать, что не желательно.
Учитывая выше изложенное, было принято решение перед операцией цистэктомии выполнить декомпрессию кисты в соответствии с заявленным способом декомпрессии эпителиальной кисты челюсти в области зубного ряда.
Выполняют конусно-лучевую компьютерную томографию (КЛКТ) головы (фиг. 10), с помощью которой уточняют месторасположение кисты. Затем по КЛКТ определяют и фиксируют оптимальный путь доступа в полость кисты со стороны слизистой оболочки полости рта, а именно: от исходной точки на слизистой оболочке полости рта до точки вскрытия полости кисты в месте доступа, измеряют длину оптимального пути доступа в полость кисты и фиксируют полученный результат.
В данном примере место установки дренажа выполняют со стороны твердого неба. Поскольку зуб 2.1 выстает в полость кисты, то, используя результаты КЛКТ, исходную точку на слизистой оболочке полости рта выбрали в центральном отделе твердого неба напротив зуба 2.1 в области нарушения контура альвеолярного отростка верхней челюсти. При этом точка вскрытия полости кисты в месте доступа в оболочку кисты является проекцией на корень зуба 2.1 исходной точки на слизистой оболочке полости рта. Таким образом, в примере выполнения оптимальный путь доступа в полость кисты со стороны слизистой оболочки полости рта - это линия проекции на корень зуба 2.1 исходной точки на слизистой оболочке полости рта. Поскольку в данном месте сама кортикальная пластинка костной ткани разрушена полостью кисты, то длина дренажа между бортиками будет соответствовать толщине слизистой оболочки полости рта в области исходной точки, а именно 3 мм.
Выбор места доступа был еще выбран по причине отсутствия кортикальной пластинки, что позволило дополнительно не резецировать костную ткань для фиксации дренажа.
Внутренний диаметр дренажа решили сделать 2 мм для свободного прохождения антисептического раствора при обработке.
В системе промышленного 3D моделирования выполняют виртуальное моделирование дренажа для декомпрессии кисты в виде трубчатого цилиндрического отрезка с толщиной стенки 1 мм и внутренним диаметром, являющимся диаметром выпускного отверстия дренажа, 2 мм, торцы которого снабжены по периметру непрерывным бортиком, составляющим с цилиндрическим отрезком единое целое и отогнутым в наружную сторону под прямым углом к образующей цилиндрического отрезка (фиг. 1). Длину цилиндрического отрезка между бортиками моделируют равной измеренной длине оптимального пути доступа в полость кисты со стороны слизистой оболочки полости рта - 3 мм, а бортики моделируют с шириной 1 мм и с высотой 1 мм относительно наружной поверхности цилиндрического отрезка.
После чего по виртуальной модели дренажа выполняют виртуальное моделирование шаблона для изготовления физического дренажа путем отливки (фиг. 2, фиг. 3). Шаблон моделируют в виде двух идентичных полых форм с внутренней поверхностью конгруэнтной наружной поверхности половины виртуальной модели дренажа, образованных плоскостью, проходящей через продольную осевую линию цилиндрического отрезка.
Кроме того, моделируют цилиндрический вкладыш формирователь выпускного отверстия (далее - вкладыш), с длиной, превышающей длину между торцами цилиндрического отрезка, и с диаметром, равным диаметру выпускного отверстия дренажа (не показано). При этом в формах шаблона со стороны торцов цилиндрического отрезка соосно с продольной осевой линией цилиндрического отрезка моделируют углубления в форме полуокружности с радиусом, обеспечивающим размещение в них концов цилиндрического вкладыша с усилием. Длину вкладыша выбирают обеспечивающей удобный захват вкладыша пальцами рук как при его укладке в форму шаблона, так и при изъятии из готового дренажа.
По полученным виртуальным моделям шаблона и цилиндрического вкладыша с помощью технологии 3D печати изготавливают физический шаблон (фиг. 4) и физический цилиндрический вкладыш - формирователь выпускного отверстия, (не показано).
Затем изготавливали из силикона Flexilis физический дренаж для декомпрессии кисты. Жидким силиконом полностью заполняют формы шаблона, затем в одну из форм шаблона укладывают цилиндрический вкладыш (фиг. 5 - форма не заполнена для информативности), концы которого размещают в углублениях, выполненных в шаблоне. После чего обе половины шаблона соединяют, фиксируют и выдерживают до застывания силикона (фиг. 6, фиг. 7).
Формы шаблона разъединяют. Готовый дренаж (фиг. 8) вынимают из форм шаблона, используя цилиндрический вкладыш, длина которого превышает длину между торцами цилиндрического отрезка, для чего длину вкладыша выбирают обеспечивающей удобный захват вкладыша пальцами рук как при его укладке в форму шаблона, так и при изъятии готового дренажа. При этом силикон легко отделяется от поверхности формы шаблона и вкладыша. После чего вкладыш вытаскивают из дренажа. При необходимости, места соединения половин дренажа зачищают до гладкой поверхности.
Пациенту был назначен день выполнения операции установки дренажа для декомпрессии эпителиальной кисты.
На врачебном приеме пациенту в предварительно выбранной исходной точке (см. выше) оптимального пути доступа в полость кисты на слизистой оболочке полости рта был выполнен скальпелем разрез, симметричный относительно исходной точки, с длиной, равной наружному диаметру дренажа по бортикам. После чего, тем же скальпелем был выполнен доступ в полость кисты со стороны слизистой оболочки полости рта по зафиксированному оптимальному пути доступа и оболочка кисты вскрыта. Затем, посредством трубки и шприца (фиг. 11), через выполненный доступ была выполнена аспирация содержимого кисты и медикаментозная обработка внутренней оболочки кисты. После чего выполняли установку дренажа, продвигая его в полость кисты со стороны слизистой оболочки полости рта по выполненному доступу. В результате бортик дистального конца цилиндрического отрезка дренажа был заведен внутрь оболочки кисты, а проксимальный конец дренажа был зафиксирован посредством бортика и дополнительно шовным нерассасывающимся материалом на поверхности слизистой оболочки ротовой полости в области исходной точки оптимального пути доступа в полость кисты (фиг. 12). При этом, благодаря тому, что длина дренажа между бортиками равна длине выбранного пути доступа в полость оболочки кисты, бортик дистального конца дренажа прижимается изнутри к слизистой оболочке кисты и надежно фиксируется за счет сформированного натяжения дренажа.
Дренаж оставляют в полости кисты до полного отсутствия отделяемого экссудата из полости кисты.
Учитывая большой размер образования, сроки лечения точно не известны. По данным литературы срок декомпрессии может достигать до 2 лет.
Пациентку обследовали через 3 и через 6 месяцев. Через 6 месяцев дренаж сохранил функцию дренирования. Дренаж заменили на аналогичный из гигиенических соображений. В промежутках между обследованиями пациентка самостоятельно выполняла медикаментозную обработку полости кисты: ежедневно, 2-3 раза в день. При этом никаких затруднений не испытывала.
Результаты обследования через 6 месяцев представлены на фиг. 13. Спустя 6 месяцев видно восстановление костной ткани в области верхушки зуба 2.1.
Размеры кисты заметно уменьшились:
было 21,06/19,45/15,67 мм (фиг. 10);
стало 15,62/11,63/11,37 мм (фиг. 13).
ПРИМЕР 2. Пациент Ю, 33 года, обратился к врачу стоматологу-терапевту с жалобами на дискомфорт в области зубов 1.1, 1.2, появление «выбухания» в области корней зубов 1.1, 1.2 с вестибулярной стороны, появление повышенной подвижности зубов 1.1, 1.2. Анамнез: зубы 1.1, 1.2 ранее лечил по поводу осложненного кариеса около 7 лет назад. После эндодонтического лечения зубы 1.1, 1.2 были покрыты металлокерамическими коронками.
В процессе обследования была проведена конусно-лучевая компьютерная томография (фиг. 14-16), на которой было обнаружено образование округлой формы в области верхушек корней 1.1, 1.2. Размеры в наиболее выступающих частях 14,6/14,9/15 мм. На снимке диагностирована деформация наружной кортикальной пластинки с вестибулярной стороны, изменение контура альвеолярного отростка верхней челюсти за счет роста образования. Поставлен диагноз: радикулярная киста верхней челюсти в области зубов 1.1, 1.2.
Корневая (радикулярная) киста (К04.8) возникает при наличии хронического воспалительного процесса в периапикальной ткани зуба. Накопление продуктов жизнедеятельности эпителиальной выстилки, воспалительные процессы приводят к увеличению гидростатического давления в полости кисты и к росту кисты. Клинически корневую кисту, как правило, обнаруживают в области разрушенного или леченого зуба. (Клинические рекомендации - Кисты челюстно-лицевой области и шеи -2021-2022-2023 (22.06.2022) - Утверждены Минздравом РФ)
Консервативное лечение включает лечение или повторное лечение корневых каналов и их пломбирование. В данном случае доступ к корневым каналам зубов 1.1, 1.2 был затруднен из-за наличия металлокерамических коронок (фиг. 17). Процедура снятия коронок включает их распиливание вдоль, что часто приводит к перелому, либо трещине корней опорных зубов. Радикальный метод лечения, а именно: удаление зубов 1.1, 1.2 может привести к появлению большого дефекта костной ткани в области удаляемых зубов 1.1, 1.2, что в дальнейшем приведет к невозможности проведения метода протезирования с использованием дентальных имплантатов.
Был выбран вариант лечения, который включает два этапа. На I этапе выполняют операцию декомпрессии, а именно: создают сообщение с полостью рта по типу цистотомии, достаточное для осуществления оттока содержимого из кистозной полости на продолжительный период.
На II этапе, после полной декомпрессии кисты, планируется провести удаление зубов 1.1, 1.2 с последующей установкой дентальных имплантатов и протезирование.
Учитывая значительный объем кисты, ее интимную близость с важными анатомическими образованиями: дно полости носа, корни зубов 1.1,1.2.; возможные риски при проведении радикальной операции цистэктомии: перфорация полости носа, перфорация вестибулярной кортикальной пластинки, травма корней зубов 1.1, 1.2, было принято решение выполнять декомпрессию кисты в соответствии с заявляемым способом декомпрессии эпителиальной кисты челюсти в области зубного ряда.
Декомпрессию кисты выполняли по аналогии с Примером 1. В Примере 2, в соответствии с заявляемым способом декомпрессии кисты, место установки дренажа выполняли со стороны полости рта: со стороны твердого неба. Исходя из данных КЛКТ (фиг. 18), в отличие от Примера 1, в Примере 2 киста образовалась в области верхушек корней 1.1, 1.2. При этом наблюдается: «выбухание» в области корней зубов 1.1, 1.2 с вестибулярной стороны, деформация наружной кортикальной пластинки с вестибулярной стороны, ее утончение, изменение с вестибулярной стороны контура альвеолярного отростка верхней челюсти за счет роста образования (фиг. 14-16, фиг. 18).
Исходную точку на слизистой оболочке полости рта выбрали в центральном отделе твердого неба напротив зубов 1.1 и 1.2 в области нарушения контура альвеолярного отростка верхней челюсти.
Используя данные КЛКТ, исходную точку на слизистой оболочке полости рта проецировали в наиболее выпуклую часть кисты, где кортикальная пластинка была наиболее истончена (фиг. 19, в направлении стрелки). Таким образом, в Примере 2 оптимальный путь доступа в полость кисты со стороны слизистой оболочки полости рта - это линия проекции исходной точки на слизистой оболочке полости рта в точку доступа в полость кисты, которая проходит от исходной точки на слизистой оболочке полости рта через наиболее истонченное место в кортикальной пластинке в области зубов 1.1, 1.2 в точку доступа в полость кисты, а именно в точку проекции исходной точки на слизистой оболочке полости рта на наиболее выпуклую часть кисты. Измеренная длина оптимального пути доступа в полость кисты со стороны слизистой оболочки полости рта составила 4 мм.
Длину цилиндрического отрезка дренажа между бортиками моделировали равной 4 мм, толщину стенки 1 мм, бортики моделировали с шириной 1 мм и с высотой 1 мм относительно наружной поверхности цилиндрического отрезка. Внутренний диаметр, являющийся диаметром выпускного отверстия дренажа, выбран 3 мм для свободного прохождения антисептического раствора при обработке.
Пациенту был назначен день выполнения операции установки дренажа для декомпрессии эпителиальной кисты.
На врачебном приеме пациенту провели местную инфильтрационную анестезию в области твердого неба. В предварительно выбранной исходной точке оптимального пути доступа в полость кисты на слизистой оболочке полости рта сделали разрез скальпелем слизистой оболочки до кости, распатором отслоили слизисто-надкостничный лоскут в пределах 3 мм, чтобы создать доступ для хирургических фрез. С использованием физиодиспенсера и хирургических фрез выполнили поэтапную перфорацию костной кортикальной пластинки в соответствии с выбранным оптимальным путем доступа в полость кисты. Фрезы использовали, начиная с пилотной фрезы Линдемана диаметром 2 мм, и закончили фрезой 5 мм, что соответствует наружному диаметру дренажа (внутренний диаметр 3 мм, толщина стенки 1 мм). Провели промывание полости кисты антисептическим раствором хлоргексидина 0,05%, по аналогии с Примером 1.
После чего выполняли установку дренажа, продвигая его в полость кисты со стороны слизистой оболочки полости рта по выполненному доступу. В результате бортик дистального конца цилиндрического отрезка дренажа был заведен внутрь оболочки кисты, а проксимальный конец дренажа был зафиксирован посредством бортика на поверхности слизистой оболочки ротовой полости в области исходной точки оптимального пути доступа в полость кисты. Дополнительная фиксация дренажа шовным материалом не потребовалась (фиг. 21).
Провели контрольную компьютерную томографию (фиг. 20, дренаж в направлении стрелки). Дренаж поставлен в соответствии с запланированным положением.
Дренаж оставили в полости кисты до полного отсутствия отделяемого экссудата из полости кисты.
Через 7 дней пациент был приглашен на контрольный осмотр. Состояние операционной раны удовлетворительное. Было проведено обучение пациента по самостоятельному промыванию полости кисты антисептическим раствором хлоргексидина 0,05%. Промывание назначено два раза в день: утром после завтрака и вечером перед сном.
Посещение врача назначено через каждые три месяца.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ изготовления дренажа для декомпрессии эпителиальной кисты челюсти в области зубного ряда | 2023 |
|
RU2801340C1 |
| Способ непосредственной имплантации зубов | 2020 |
|
RU2750545C1 |
| Способ лечения кисты челюсти | 2024 |
|
RU2840696C1 |
| Способ протезирования при полном отсутствии зубов с использованием имплантатов | 2022 |
|
RU2784297C1 |
| Способ проведения операции синус-лифтинга с одномоментным удалением ретенционной кисты верхнечелюстного синуса | 2023 |
|
RU2790553C1 |
| Способ резекции верхушек корней зубов | 2022 |
|
RU2807941C1 |
| СПОСОБ НАВИГАЦИОННОЙ ТРЕПАН-БИОПСИИ ЧЕЛЮСТНЫХ КОСТЕЙ | 2021 |
|
RU2784593C2 |
| Способ диагностики и лечения пациентов с различными формами гнатической окклюзии | 2019 |
|
RU2768160C2 |
| Способ трансплантации десны | 2021 |
|
RU2756080C1 |
| Направляющий шаблон для мягкотканной трансплантации | 2021 |
|
RU2760296C1 |



Изобретение относится к медицине, в частности к челюстно-лицевой хирургии, и предназначено для использования при хирургическом лечении эпителиальных кист челюсти в области зубного ряда. Осуществляют доступ к внутреннему объему кисты со стороны слизистой оболочки полости рта. Выполняют конусно-лучевую компьютерную томографию головы, с помощью которой уточняют месторасположение кисты, а затем определяют и фиксируют оптимальный путь доступа в полость кисты со стороны слизистой оболочки полости рта, а именно: от исходной точки на слизистой оболочке полости рта до точки вскрытия полости кисты в месте доступа, измеряют длину оптимального пути доступа в полость кисты и фиксируют полученный результат. После чего в системе промышленного 3D моделирования выполняют виртуальное моделирование дренажа для декомпрессии кисты в виде трубчатого цилиндрического отрезка, торцы которого снабжены по периметру непрерывным бортиком, составляющим с цилиндрическим отрезком единое целое и отогнутым в наружную сторону под прямым углом к образующей цилиндрического отрезка, который моделируют с длиной между бортиками, равной измеренной длине оптимального пути доступа в полость кисты со стороны слизистой оболочки полости рта, с толщиной стенки 1 мм и внутренним диаметром, являющимся диаметром выпускного отверстия дренажа, 2-3 мм, а бортики моделируют с шириной 1 мм и с высотой 1 мм относительно наружной поверхности цилиндрического отрезка. После чего по виртуальной модели дренажа выполняют виртуальное моделирование шаблона для изготовления физического дренажа путем отливки, при этом шаблон моделируют в виде двух идентичных полых форм с внутренней поверхностью, конгруэнтной наружной поверхности половины виртуальной модели дренажа, образованных плоскостью, проходящей через продольную осевую линию цилиндрического отрезка. При этом формирователь выпускного отверстия - цилиндрический вкладыш - моделируют с длиной, превышающей длину между торцами цилиндрического отрезка, и с диаметром, равным диаметру выпускного отверстия дренажа, при этом в формах шаблона со стороны торцов цилиндрического отрезка соосно с продольной осевой линией цилиндрического отрезка моделируют углубления в форме полуокружности с радиусом, обеспечивающим размещение в них концов цилиндрического вкладыша с усилием. Затем по полученным виртуальным моделям шаблона и цилиндрического вкладыша с помощью технологии 3D печати изготавливают физический шаблон и физический цилиндрический вкладыш. Затем изготавливают из силикона физический дренаж для декомпрессии кисты, для чего жидким силиконом полностью заполняют формы шаблона. Затем в одну из форм шаблона укладывают цилиндрический вкладыш, концы которого размещают в углублениях, выполненных в шаблоне, после чего обе половины шаблона соединяют, фиксируют и выдерживают до застывания силикона. После чего готовый дренаж вынимают из форм шаблона и вытаскивают из дренажа цилиндрический вкладыш, затем выполняют доступ в полость кисты со стороны слизистой оболочки полости рта по зафиксированному оптимальному пути доступа от исходной точки на слизистой оболочке полости рта через точку вскрытия полости кисты в месте доступа, вскрывают кисту. Затем выполняют аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, после чего устанавливают дренаж, продвигая его бортиком вперед в полость кисты со стороны слизистой оболочки полости рта по выполненному доступу, при этом бортик дистального конца цилиндрического отрезка дренажа заводят внутрь оболочки кисты и прижимают изнутри к слизистой оболочке кисты, а бортик проксимального конца отрезка дренажа фиксируют на поверхности слизистой оболочки ротовой полости в области исходной точки оптимального пути доступа в полость кисты, дренаж оставляют в полости кисты до полного отсутствия отделяемого экссудата из полости кисты. Способ, за счет возможности использования дренажа, изготовленного индивидуально, позволяет увеличить продолжительность времени выполнения дренажной функции, предоставляет возможность медикаментозной обработки внутренней полости кисты без удаления дренажа, повысить безопасность и физиологичность способа, а также снизить риск инфицирования раны во время выполнения медикаментозной обработки внутренней полости кисты. 2 пр., 21 ил.
Способ декомпрессии эпителиальной кисты челюсти в области зубного ряда, включающий уточнение месторасположения кисты, изготовление дренажа, выполнение доступа к внутреннему объему кисты, вскрытие кисты, аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, установку дренажа в полость кисты до полного отсутствия отделяемого экссудата из полости кисты, отличающийся тем, что выполнение доступа к внутреннему объему кисты выполняют со стороны слизистой оболочки полости рта, выполняют конусно-лучевую компьютерную томографию головы, с помощью которой уточняют месторасположение кисты, а затем определяют и фиксируют оптимальный путь доступа в полость кисты со стороны слизистой оболочки полости рта, а именно: от исходной точки на слизистой оболочке полости рта до точки вскрытия полости кисты в месте доступа, измеряют длину оптимального пути доступа в полость кисты и фиксируют полученный результат, после чего в системе промышленного 3D моделирования выполняют виртуальное моделирование дренажа для декомпрессии кисты в виде трубчатого цилиндрического отрезка, торцы которого снабжены по периметру непрерывным бортиком, составляющим с цилиндрическим отрезком единое целое и отогнутым в наружную сторону под прямым углом к образующей цилиндрического отрезка, который моделируют с длиной между бортиками, равной измеренной длине оптимального пути доступа в полость кисты со стороны слизистой оболочки полости рта, с толщиной стенки 1 мм и внутренним диаметром, являющимся диаметром выпускного отверстия дренажа, 2-3 мм, а бортики моделируют с шириной 1 мм и с высотой 1 мм относительно наружной поверхности цилиндрического отрезка, после чего по виртуальной модели дренажа выполняют виртуальное моделирование шаблона для изготовления физического дренажа путем отливки, при этом шаблон моделируют в виде двух идентичных полых форм с внутренней поверхностью, конгруэнтной наружной поверхности половины виртуальной модели дренажа, образованных плоскостью, проходящей через продольную осевую линию цилиндрического отрезка, при этом формирователь выпускного отверстия - цилиндрический вкладыш - моделируют с длиной, превышающей длину между торцами цилиндрического отрезка, и с диаметром, равным диаметру выпускного отверстия дренажа, при этом в формах шаблона со стороны торцов цилиндрического отрезка соосно с продольной осевой линией цилиндрического отрезка моделируют углубления в форме полуокружности с радиусом, обеспечивающим размещение в них концов цилиндрического вкладыша с усилием, затем по полученным виртуальным моделям шаблона и цилиндрического вкладыша с помощью технологии 3D печати изготавливают физический шаблон и физический цилиндрический вкладыш, затем изготавливают из силикона физический дренаж для декомпрессии кисты, для чего жидким силиконом полностью заполняют формы шаблона, затем в одну из форм шаблона укладывают цилиндрический вкладыш, концы которого размещают в углублениях, выполненных в шаблоне, после чего обе половины шаблона соединяют, фиксируют и выдерживают до застывания силикона, после чего готовый дренаж вынимают из форм шаблона и вытаскивают из дренажа цилиндрический вкладыш, затем выполняют доступ в полость кисты со стороны слизистой оболочки полости рта по зафиксированному оптимальному пути доступа от исходной точки на слизистой оболочке полости рта через точку вскрытия полости кисты в месте доступа, вскрывают кисту, затем выполняют аспирацию содержимого кисты и медикаментозную обработку внутренней оболочки кисты, после чего устанавливают дренаж, продвигая его бортиком вперед в полость кисты со стороны слизистой оболочки полости рта по выполненному доступу, при этом бортик дистального конца цилиндрического отрезка дренажа заводят внутрь оболочки кисты и прижимают изнутри к слизистой оболочке кисты, а бортик проксимального конца отрезка дренажа фиксируют на поверхности слизистой оболочки ротовой полости в области исходной точки оптимального пути доступа в полость кисты, дренаж оставляют в полости кисты до полного отсутствия отделяемого экссудата из полости кисты.
| СПОСОБ ЛЕЧЕНИЯ РАДИКУЛЯРНОЙ КИСТЫ ЧЕЛЮСТИ | 2007 |
|
RU2326648C1 |
| Способ лечения кист челюсти | 1985 |
|
SU1296124A1 |
| Шлаковозный ковш | 1938 |
|
SU53132A1 |
| Способ хирургического лечения нагноившихся кист челюстей | 1988 |
|
SU1618394A1 |
| CN 212997664 U, 20.04.2021 | |||
| WO 2018095904 A1, 31.05.2018 | |||
| CN 213665924 U, 13.07.2021 | |||
| CN 211096452 U, 28.07.2020. | |||
Авторы
Даты
2024-01-11—Публикация
2023-05-03—Подача