Изобретение относится к медицине, в частности к хирургии, и может быть использовано при лапароскопических операциях по коррекции морбидного ожирения, в частности при выполнении минижелудочного шунтирования.
Ожирение является одной из наиболее стремительно растущих и сложно решаемых проблем здравоохранения как развитых, так и развивающихся стран [Malik VS, Willett WC, Hu FB. Global obesity: trends, risk factors and policy implications. Nat Rev Endocrinol. 2013 Jan; 9(1): 13-27]. Высокую опасность представляет крайняя его форма, называемая морбидным (ИМТ>40 кг/кв.м.), а также потенциируемые ожирением заболевания. Доказана непосредственная связь данной патологии с развитием многочисленного ряда коморбидных состояний таких, как сахарный диабет второго типа, ишемическая болезнь сердца и атеросклероз сосудов, артериальная гипертензия, заболевания опорно-двигательного аппарата, синдром обструктивного апноэ сна, широкий спектр онкологических заболеваний и так далее.
В настоящее время единственно эффективным доказанным способом лечения ожирения является бариатрическая хирургия. Минижелудочное шунтирование (MGB-OAGB) входит в тройку наиболее часто выполняемых бариатрических процедур в мире, а в ряде стран, в частности в Израиле, занимает лидирующие позиции и выполняется в 46,1% случаев [Kaplan U, Romano-Zelekha О, Goitein D, Keren D, Gralnek IM, Boker LK, Sakran N. Trends in Bariatric Surgery: a 5-Year Analysis of the Israel National Bariatric Surgery Registry. Obes Surg. 2020 Мау; 30(5):1761-1767]. В нашей стране удельный вес минижелудочного шунтирования в структуре всех бариатрических операций ежегодно растет и по данным на 2022 год составляет 15% [Национальный бариотрический реестр. [Электронный ресурс]. Режим доступа: https://bareoreg.ru (дата обращения: 21.02.2022]. При сравнительно более удобном техническом исполнении и меньшем операционном времени во многих краткосрочных и долгосрочных исследованиях была показана большая эффективность MGB-OAGB по сравнению с другими видами гипоабсорбтивных и рестрективных вмешательств в отношении потери веса, коррекции сахарного диабета второго типа, артериальной гипертензии и уровня липидов [Robert Μ, Espalieu Ρ, Pelascini Ε, Caiazzo R, Sterkers A, Khamphommala L, Poghosyan T, Chevallier JM, Malherbe V, Chouillard E, Reche F, Torcivia A, Maucort-Boulch D, Bin-Dorel S, Langlois-Jacques C, Delaunay D, Pattou F, Disse E. Efficacy and safety of one anastomosis gastric bypass versus Roux-en-Y gastric bypass for obesity (YOMEGA): a multicentre, randomised, open-label, non-inferiority trial. Lancet. 2019 Mar 30;393(10178): 1299-1309]. Также среди достоинств минижелудочного шунтирования отмечают более раннюю активизацию, реабилитацию и выписку из стационара, хорошую переносимость пациентами с низкой частотой послеоперационной боли, тошноты и рвоты, отсутствие дискомфорта при питании [Carbajo, М.А.,  J.M. et al. Laparoscopic One-Anastomosis Gastric Bypass: Technique, Results, and Long-Term Follow-Up in 1200 Patients. OBES SURG 27, 1153-1167 (2017)]. В то же время процент хирургических осложнений после MGB-OAGB является сопоставимым, а в отношении некоторых из них, таких как частота внутренних грыж и кишечной непроходимости, минижелудочное шунтирование является более безопасной процедурой [Magouliotis DE, Tasiopoulou VS, Tzovaras G. One anastomosis gastric bypass versus Roux-en-Y gastric bypass for morbid obesity: a meta-analysis. Clin Obes. 2018 Jun; 8(3): 159-169]. Важными остаются вопросы возникновения билиарного рефлюкса и язв гастроэнтероанастомоза после минижелудочного шунтирования. Широкий разброс публикуемых данных касаемо гастро-эзофагеального рефлюкса после минижелудочного шунтирования, варьирующийся от 1,5% до 19,3% [Parmar CD, Mahawar КК. One Anastomosis (Mini) Gastric Bypass Is Now an Established Bariatric Procedure: a Systematic Review of 12,807 Patients. Obes Surg. 2018 Sep; 28(9):2956-2967; Kermansaravi M, Kabir A, Mousavimaleki A, Pazouki A. Association between hiatal hernia and gastroesophageal reflux symptoms after one-anastomosis/mini gastric bypass. Surg Obes Relat Dis. 2020 Jul; 16(7):863-867], а также частота возникновения язв гастроэнтероанастомоза на уровне 2-4% [Parmar CD, Gan J, Stier С, Dong Ζ, Chiappetta S, El-Kadre L, Bashah MM, Wang C, Sakran N. One Anastomosis/Mini Gastric Bypass (OAGB-MGB) as revisional bariatric surgery after failed primary adjustable gastric band (LAGB) and sleeve gastrectomy (SG): A systematic review of 1075 patients. Int J Surg. 2020 Sep;81:32-38; Bruzzi M, Rau C, Voron T, Guenzi M, Berger A, Chevallier JM. Single anastomosis or mini-gastric bypass: long-term results and quality of life after a 5-year follow-up.Surg Obes Relat Dis. 2015 Mar-Apr;ll(2):321-6] диктуют необходимость совершенствования техники выполнения вмешательства. Чтобы избежать билиарного рефлюкса рекомендуется формировать желудочную трубку достаточной длины (21-24 см) и создавать гастроэнтероанастомоз правильной Т-образной формы и достаточно широкого диаметра, исключающий создание порочных избыточных резезрвуаров сформированного желудочка. Использование сшивающих степлеров для создания гастоэнтероанастомоза не позволяет в полной мере решить эти задачи. В определенных анатомических условиях ограниченный угол ротации степлеров не позволяет провести поперечное прошивание желудка на достаточно низком уровне, что уменьшает длину формируемого желудочка. Анастомоз при этом создается по типу «бок-в-бок» с задней стенкой желудка, что приводит к образованию боковых карманов малого желудочка, т.е. порочных избыточных резервуаров. А избыточное количество инородного нерассасывающегося материала в виде металлических скобок (обычно 6 кассет при выполнении операции, 3 из которых в области гастроэнтероанастомоза) может способствовать развитию воспаления и сужению просвета гастроэнтероанастомоза. Совокупность данных факторов замедляет эвакуацию желудочного содержимого и способствует развитию билиарного рефлюкса. В сочетании с ишемизацией стенок желудка и кишечника при довольно близком прохождении степлерных линий возможно образование язв гастроэнтероанастомоза.
J.M. et al. Laparoscopic One-Anastomosis Gastric Bypass: Technique, Results, and Long-Term Follow-Up in 1200 Patients. OBES SURG 27, 1153-1167 (2017)]. В то же время процент хирургических осложнений после MGB-OAGB является сопоставимым, а в отношении некоторых из них, таких как частота внутренних грыж и кишечной непроходимости, минижелудочное шунтирование является более безопасной процедурой [Magouliotis DE, Tasiopoulou VS, Tzovaras G. One anastomosis gastric bypass versus Roux-en-Y gastric bypass for morbid obesity: a meta-analysis. Clin Obes. 2018 Jun; 8(3): 159-169]. Важными остаются вопросы возникновения билиарного рефлюкса и язв гастроэнтероанастомоза после минижелудочного шунтирования. Широкий разброс публикуемых данных касаемо гастро-эзофагеального рефлюкса после минижелудочного шунтирования, варьирующийся от 1,5% до 19,3% [Parmar CD, Mahawar КК. One Anastomosis (Mini) Gastric Bypass Is Now an Established Bariatric Procedure: a Systematic Review of 12,807 Patients. Obes Surg. 2018 Sep; 28(9):2956-2967; Kermansaravi M, Kabir A, Mousavimaleki A, Pazouki A. Association between hiatal hernia and gastroesophageal reflux symptoms after one-anastomosis/mini gastric bypass. Surg Obes Relat Dis. 2020 Jul; 16(7):863-867], а также частота возникновения язв гастроэнтероанастомоза на уровне 2-4% [Parmar CD, Gan J, Stier С, Dong Ζ, Chiappetta S, El-Kadre L, Bashah MM, Wang C, Sakran N. One Anastomosis/Mini Gastric Bypass (OAGB-MGB) as revisional bariatric surgery after failed primary adjustable gastric band (LAGB) and sleeve gastrectomy (SG): A systematic review of 1075 patients. Int J Surg. 2020 Sep;81:32-38; Bruzzi M, Rau C, Voron T, Guenzi M, Berger A, Chevallier JM. Single anastomosis or mini-gastric bypass: long-term results and quality of life after a 5-year follow-up.Surg Obes Relat Dis. 2015 Mar-Apr;ll(2):321-6] диктуют необходимость совершенствования техники выполнения вмешательства. Чтобы избежать билиарного рефлюкса рекомендуется формировать желудочную трубку достаточной длины (21-24 см) и создавать гастроэнтероанастомоз правильной Т-образной формы и достаточно широкого диаметра, исключающий создание порочных избыточных резезрвуаров сформированного желудочка. Использование сшивающих степлеров для создания гастоэнтероанастомоза не позволяет в полной мере решить эти задачи. В определенных анатомических условиях ограниченный угол ротации степлеров не позволяет провести поперечное прошивание желудка на достаточно низком уровне, что уменьшает длину формируемого желудочка. Анастомоз при этом создается по типу «бок-в-бок» с задней стенкой желудка, что приводит к образованию боковых карманов малого желудочка, т.е. порочных избыточных резервуаров. А избыточное количество инородного нерассасывающегося материала в виде металлических скобок (обычно 6 кассет при выполнении операции, 3 из которых в области гастроэнтероанастомоза) может способствовать развитию воспаления и сужению просвета гастроэнтероанастомоза. Совокупность данных факторов замедляет эвакуацию желудочного содержимого и способствует развитию билиарного рефлюкса. В сочетании с ишемизацией стенок желудка и кишечника при довольно близком прохождении степлерных линий возможно образование язв гастроэнтероанастомоза.
Разработаны и описаны различные модификации техники выполнения минижелудочного шунтирования.
Известен способ создания антирефлюксной шпоры [Carbajo MA, Luque-de-Leon Ε. Differentiating mini-gastric bypass/one-anastomosis gastric bypass from the single-anastomosis duodenoileal bypass procedures. SurgObesRelatDis, 2016: 12: 933-4]. Он заключается в подшивании приводящую отдельным швом к передней стенке антрального отдела остающейся выключенной части большого желудка с целью облегчения пассажа пищи в отводящую петлю. Недостатком данного способа является то, что наложение дополнительного интракорпорального непрерывного шва весьма энергоемкий процесс, требующий определенных технических навыков и занимающий продолжительное время, что значительно увеличивает общее время операции и связанные с этим операционные риски. Создаются предпосылки дополнительного повреждения и ишемии тканей стенки кишечника и желудка в области накладываемого шва при формировании шпоры.
Известен способ лапароскопического выполнения желудочного шунтирования с использованием пережимающих желудок устройств [патент РФ №2600925, А61В 17/00, от 23.07.2015]. Он заключается в том, что желудок не рассекают, а циркулярно вокруг желудка проводят сегментирующий элемент, герметично пережимающий желудок на два отдела - малый и большой, фиксируют и укрывают сегментирующий элемент по наружной поверхности желудка серозно-мышечными швами, выполненными между противоположными соприкасающимися стенками малого и большого сегментов желудка, а завершают операцию формированием гастроэнтероанастомоза с поперечным рассечением анастомозируемой стенки тонкой кишки.
Однако недостатками данного способа являются использование дополнительного устройства для пережатия желудка, являющегося инородным материалом, связанные с этим риски перфорации желудка, смещения сегментирующего элемента, горизонтальное разделение желудка при наличии единственного гастроэнтероанастомоза не исключает появление билиарного рефлюкса в малый желудочек и пищевод, что может приводить к эзофагиту, язвенному и опухолевому поражению данных органов.
Известен способ хирургического лечения морбидного ожирения [патент РФ №2640783, А61 В 17/00, от 19.08.2016]. Он заключается в том, что путем мини-гастрошунтирования, основной особенностью которого является проведение контактной рН-метрии различных отделов желудка, с помощью чего определяют границу слизистой желудка с уровнем РН более 3.0, и по этой границе в подслизистый слой передней стенки желудка вводят раствор метиленового синего; на отмеченном уровне проводят отсечение желудка в поперечном направлении на достаточную ширину, а затем в продольном до дна желудка; формируют культю двухкамерного желудка, состоящего из верхней преэзофагеальной камеры и камеры тела желудка, осуществляют калибровку объема созданных камер желудка и их коррекцию на зонде с латексным баллончиком, наполняемым жидкостью, путем уменьшения камер желудка дополнительными вворачивающими одиночными эндошвами нерассасывающимся шовным материалом; затем между культей желудка и петлей тонкой кишки накладывают однорядный серозно-мышечно-подслизистый гастроэнтероанастомоз. Основным недостатком данного способа является очевидная техническая сложность исполнения и ресурсоемкость, а также возможность рецидива заболевания из-за расширения желудка в отдаленные послеоперационные сроки.
Наиболее близким по технической сущности к предлагаемому является оригинальная техника выполнения лапароскопического минижелудочного шунтирования [Rutledge R, Kular K, Manchanda N. The Mini-Gastric Bypass original technique. Int J Surg. 2019 Jan; 61:38-41].
Способ MGB-OAGB заключается в выполнении окна в печеночно-желудочной связке малого сальника между «вороньей лапкой» и привратником и окна в желудочно-диафрагмальной связке в области дна желудка; поперечное пересечение желудка с использованием сшивающего аппарата, введенным в сформированное окно в малом сальнике, и дальнейшее разделение полости желудка на малый и большой желудочки по калибровочному желудочному зонду продольно оси желудка с выходом в сформированном окне в желудочно-диафрагмальной связке, малый желудочек при этом должен иметь длину не менее 18 см и по диаметру быть сопоставимым с пищеводом; анастомозирование с помощью сшивающего аппарата малого желудочка с петлей тонкой кишки на расстоянии 150-200 см от связки Трейца, получая гастроэнтероанастомоз -соединение желудка с петлей тонкой кишки, по приводящему отделу которой поступает желчь и сок поджелудочной железы - билиопанкреатический сегмент, и по отводящему проходит пища, смешанная с поступившими ферментами по приводящей петле - алиментарный сегмент. Гастроэнтероанастомоз не должен быть узким, его целью при MGB-OAGB является устранение резервуарной функции желудка и преобразование желудка в беспрепятственное продолжение пищевода, где пища не остается в резервуаре, а сбрасывается в просвет тощей кишки.
Недостатками данного способа являются:
во-первых, в ряде случаев, при определенных анатомических условиях технически сложно выполнить первое прошивание под прямым углом к желудку, что приводит к образованию боковых карманов желудка после наложения гастроэнтероанастомоза, который формируется по типу «бок-в-бок»;
во-вторых, создание достаточной длины малого желудочка полностью с помощью сшивающих степлеров, а также наложение аппаратного гастроэнтероанастомоза обуславливает необходимость использования значительного количества дорогостоящих расходных материалов (6-7 картриджей с металлическими скрепками), что повышает себестоимость данной процедуры почти в полтора раза;
в-третьих, осуществление первого поперечного прошивания желудка с помощью степлерного аппарата и наложение в последующем в этой области гастроэнтероанастомоза аппаратным способом приводит к большому количеству нерассасывающегося материала (металлических скрепок) в области гастроэнтероанастомоза, что является одной из основных причин развития язв анастомоза в послеоперационном периоде;
в-четвертых, наличие трех степлерных линий (первое поперечное прошивание желудка, последующее продольное прошивание, степлерная линия гастроэнтероанастомоза) на небольшой площади дистального отдела малого желудочка может приводить к ишемизации стенок гастроэнтероанастомоза, что также приводит к развитию язв этой области.
Задачей, на решение которой направлен предлагаемый способ, является; выполнение первого попереченого пересечения желудка не с помощью степлера, а - с использованием моно- и биполярной коаугуляции, с дальнейшим наложением не аппаратного, а ручного гастроэнтероанастомоза.
Для решения поставленной задачи в способе модифицированного минижелудочного шунтирования с ручным гастроэнтероанастомозом, согласно изобретению, накладывают два шва-держалки по углам сформированного окна в печеночно-желудочной связке, посередине между держалками с помощью монополярной коагуляции формируют гастротомическое отверстие, через порт в субксифоидальной области вводят электролигирующий инструмент, под углом 90 градусов к малой кривизне желудка производят поочередное пересечение передней и задней стенки желудка на расстояние 30-35 мм по направлению к большой кривизне, контролируя параллельность пересекаемых стенок желудка; производят фиксация между передней и задней стенкой желудка в области рассеченного угла - желудка узловым швом, образуя два отверстия желудка - проксимальное и дистальное, калибровочный зонд выводят в брюшную полость через проксимальное отверстие желудка; после продольного рассечения желудка выполняют герметичное ушивание дистального технологического отверстия желудка непрерывным однорядным погружным швом; затем к дистальной части степплерной линии малого желудка фиксируют первую нить, а затем на расстоянии 150-200 см от связки Трейца по противобрыжеечному краю кишечной стенки с помощью монополярной коагуляции и электролигирующего инструмента формируют энтеротомическое отверстие, сопоставимое с диаметром желудочной трубки, кишку подводят к малому желудочку и интракорпоральным непрерывным однорядным обвивным швом через все слои стенок желудка и кишки формируют заднюю губу гастроэнтероанастомоза по типу «конец-в-бок» с прецизионным сопоставлением слизистых желудка и кишки, далее второй нитью интракорпоральным непрерывным однорядным обвивным швом с захватом всех стенок желудка и кишки формируют переднюю губу анастомоза, начиная от левого угла анастомоза, начиная от левого угла анастамоза по направлению к первой нити, достигая места последнего вкола первой нити.
Предлагаемый способ осуществляется следующим образом.
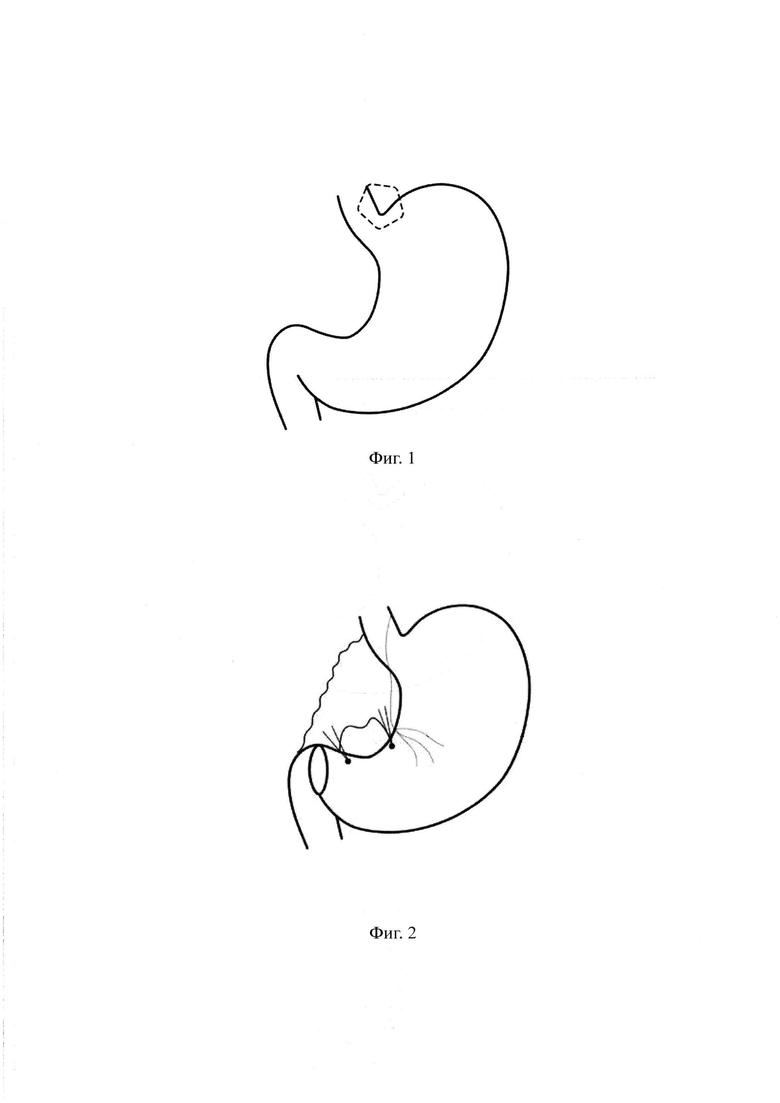
В условиях многокомпонентной анестезии создают карбоксиперитонеум до 14-16 мм.рт.ст. Устанавливают 5 троакаров: оптический 10 мм на 20 см ниже мечевидного отростка и левее пупка, 12 мм в правом подреберье (для левой руки хирурга и наложения сшивающего аппарата), 5 мм в субксифоидальной области (для ретрактора печени), 5 мм в левом подреберье (для правой руки хирурга), 5 мм в мезогастрии по передней подмышечной линии слева (для ассистента). Проводят ревизию брюшной полости, после ретракции левой доли печени визуализируют угол Гиса. Ассистент мягким зажимом осуществляет латеральную тракцию дна желудка, производят диссекцию области угла Гиса с обязательной визуализацией левой ножки диафрагмы и формированием окна в желудочно-диафрагмальной связке (фиг. 1). В случае наличия выраженной перикардиальной липомы ее удаляют с обнажением стенки желудка в области дальнейшего наложения сшивающего аппарата. Перигастрально вскрывают сальниковую сумку по малой кривизне на 3 см проксимальнее привраника, ниже уровня «вороньей лапки» между веточками правой желудочной артерии, формируя окно в печеночно-желудочной связке протяженностью 2 см по малой кривизне желудка. Затем разделяют желудочно-поджелудочную связку и сращения данной зоны, мобилизируя заднюю стенку желудка. Далее накладывают два шва-держалки по углам сформированного окна - (фиг. 2). Посередине между держалками с помощью монополярной коагуляции («крючком») формируют гастротомическое отверстие диаметром 5 мм. Через порт в субксифоидальной области вводится электролигирующий инструмент. Неподвижную браншу инструмента вводят в гастротомическое отверстие и под углом 90 градусов к малой кривизне желудка производят поочередное пересечение передней и задней стенки желудка на расстояние 30-35 мм по направлению к большой кривизне, контролируя параллельность пересекаемых стенок желудка.
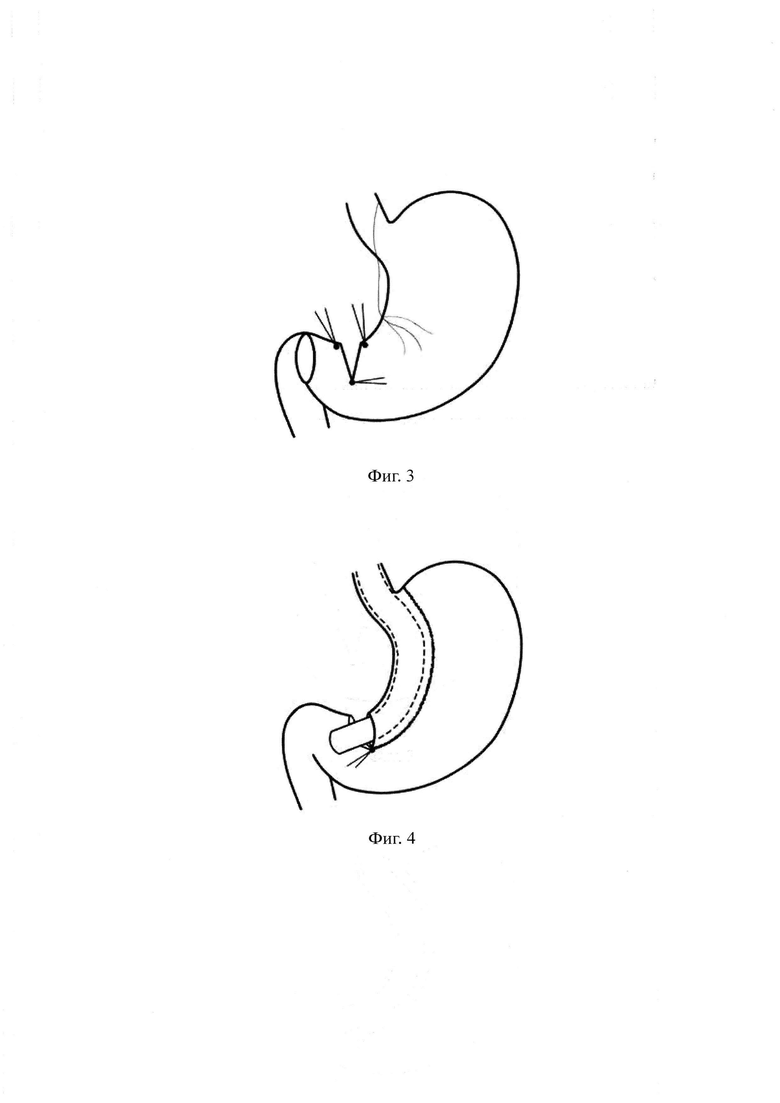
Затем возвращают печеночный ретрактор в порт в субксифоидальной области, после чего производят фиксацию между передней и задней стенкой желудка в области рассеченного угла желудка узловым швом, образуя два отверстия желудка - проксимальное (с которым в дальнейшем будет произведено наложение гастроэнтероанастомоза) и дистальное (фиг. 3). Далее в желудок по малой кривизне заводят толстый желудочный калибровочный зонд с выведением его в брюшную полость через проксимальное отверстие желудка.
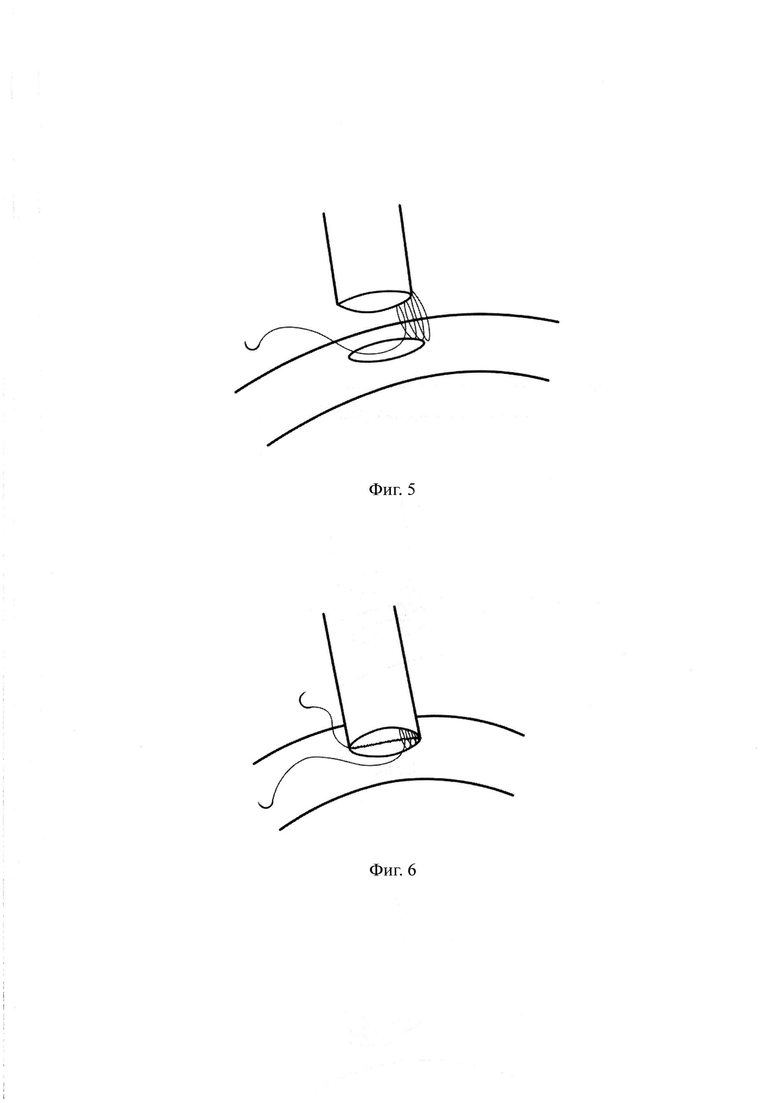
Проксимальный конец зонда анестезиолог пережимает зажимом для исключения десуфляции через него. Через правый 12 мм троакар вводят сшивающий аппарат. Ассистент позиционирует желудок путем тракции за шов-держалку вниз и вправо, хирург левой рукой накладывает линейный сшивающий аппарат основанием сразу проксимальнее шва, соединяющего переднюю и заднюю стенки желудка в области его пересеченного угла. Правой рукой хирург контролирует равномерное сопоставление передней и задней стенок желудка у основания наложения сшивающего аппарата. Производят первое прошивание линейным степлером перпендикулярно рассеченной стенке желудка в продольном к оси желудка направлении, параллельно малой кривизне. Затем производят второе прошивание желудка 60 мм картриджем параллельно зонду. После второго прошивания разделяют желудочно-поджелудочные сращения, формируя ретрогастральный канал по направлению к углу Гиса и сразу латеральнее левой ножки диафрагмы. Последующие прошивания проводят 60 мм картриджами параллельно зонду, в результате чего получают равномерно узкую желудочную трубку длинной 21-24 см со степлерной линией по латеральному краю и диаметром просвета 25-30 мм (фиг. 4). Следующим этапом выполняют герметичное ушивание дистального технологического отверстия желудка непрерывным однорядным погружным швом. К дистальной части степлерной линии малого желудка фиксируют первую нить 15 см. После этого большой сальник перемещают в верхний этаж брюшной полости, позиционируя его между сформированными малым и большим желудочками, двумя мягкими зажимами отмеряют 150-200 см тонкой кишки от связки Трейца. При выборе длины билиопанкреатического сегмента тонкой кишки учитывают исходный ИМТ (индекс массы тела) и наличие сопутствующей метаболической патологии. На отмеренном расстоянии по противобрыжеечному краю кишечной стенки с помощью монополярной коагуляции («крючка») и электролигирующего инструмента формируют энтеротомическое отверстие диаметром 25-30 мм, сопоставимое с диаметром желудочной трубки. Затем кишку подводят к малому желудочку и интракорпоральным непрерывным однорядным обвивным швом через все слои стенок желудка и кишки с шириной шага 3 мм между стежками формируют заднюю стенку гастроэнтероанастомоза по типу «конец-в-бок» с прецизионным сопоставлением слизистых желудка и кишки (фиг. 5). Далее второй нитью 15 см интракорпоральным непрерывным однорядным обвивным швом с захватом всех стенок желудка и кишки с шириной шага 3 мм между стежками формируют переднюю губу анастомоза, начиная от левого угла анастомоза по направлению к первой нити, достигая места последнего вкола первой нити (фиг. 6). После формирования гастроэнтероанастомоза (фиг. 7) анестезиолог проводит желудочный зонд в кишку через анастомоз и выполняют пробу на герметичность с раствором красителя (метиленовым синим), после чего зонд извлекается, проводится гемостаз линии степлерного шва. Завершают операцию дренированием брюшной полости.
Техническим результатом предлагаемого способа является возможность сформировать малый желудочек достаточной длины в любых анатомических условиях. При этом используется минимально возможное количество инородного нерассасывающегося материала (всего 4 кассеты, вместо 6-7), что снижает риски развития анастомозитов и язв гастроэнтероанастомоза в послеоперационном периоде, снижает себестоимость и положительно влияет на экономическую эффективность проводимого лечения. Наложение однорядного ручного гастроэнтероанастомоза по типу «конец-в-бок» правильной цилиндрической Т-образной формы без боковых карманов с точным сопоставлением слизистых желудка и тонкой кишки предотвращает заброс щелочного желчного содержимого из тонкого кишечника через гастроэнтероанастомоз в культю сформированного малого желудочка и далее в пищевод, позволяет добиться максимальной герметичности гастроэнтероанастомоза.
Указанный технический результат достигается за счет того, что авторами впервые предложено при лапароскопическом минижелудочном шунтировании проводить поперечное пересечение желудка не с помощью сшивающего степлера, а с использованием моно- и биполярной коагуляции. Дальнейшее создание гастроэнтероанастомоза правильной Т-образной формы по типу конец-в-бок и прецизионный контроль его диаметра осуществляются за счет полностью мануального способа его формирования с использованием рассасывающегося самофиксирующегося шовного материала, при этом создаются оптимальные условия для беспрепятственного пассажа пищи через желудочную трубку и гастроэнтероанастомоз в отводящую петлю тонкой кишки.
Теоретическое обоснование и клиническая апробация разработанного способа осуществлены на базе ООО «Клиника «Город Здоровья» (Центр семейной медицины «Олимп Здоровья»).
Клинический пример №1.
Пациентка Б., 50 лет, поступила в хирургическое отделение ООО «Клиника «Город Здоровья» (Центр семейной медицины «Олимп Здоровья») 26.10.2021 года с диагнозом: Морбидное ожирение 2. Гипертоническая болезнь II ст, риск ССО 2. Хронический гастродуоденит, вне обострения. Неалкогольная жировая болезнь печени (НАЖБП). При поступлении пациентка предъявляла жалобы на избыточную массу тела, периодически на ощущение тяжести в нижних конечностях, на периодические боли в крупных суставах нижних конечностей и в позвоночнике, на одышку при интенсивной ходьбе и физических нагрузках (подъем на 3 этаж), на быструю утомляемость, на периодическое повышение артериального давления (АД) до 160/100 мм. рт. ст., на периодическую изжогу при погрешности в питании (купирует приемом Гастал, Омез), на психологический и физический дискомфорт, снижение качества жизни, связанные с избыточной массой тела. Страдает ожирением около 13 лет. Неоднократно предпринимала организованные попытки консервативного снижения массы тела, включая различные диеты, занятия спортом, психологическое кодирование. Максимальный эффект - снижение веса на 22 кг с последующим рикошетным восстановлением массы тела с избытком. Объективные данные: правильного телосложения, повышенного питания со смешанным типом ожирения. Гиперстенического телосложения. При росте 170 см масса тела 118 кг, ИМТ=41 кг/кв.м. "Идеальная" масса тела: 64 кг. Избыточная масса тела: 54 кг. Плановое хирургическое лечение 26.10.2021 года. Лапароскопическое минижелудочное шунтирование. После создания пневмоперитонеума и введения троакаров перигастрально вскрыта сальниковая сумка по малой кривизне ниже уровня «вороньей лапки». Под углом 90 градусов к малой кривизне ниже уровня «воронеьей лапки» с помощью монополярной коагуляции и смарт-биполяра Ligasure пересечен желудок на протяжении 3 см по направлению к большой кривизне. Дистальная линия пересеченной части желудка герметично ушита непрерывным однорядным швом нитью V-loc 2-0. Далее выкроен «малый» желудочек в виде трубки на зонде 39 fr путем продольных прошиваний по направлению к углу Гиса. Малый желудочек сформирован с использованием 4-х 60 мм картриджей (1 зеленый, 2 желтых, 1 синий). Отмерено 150 см билиопанкреатической петли. Сформирован впередиободочный ручной гастроэнтероанастомоз мануальным интракорпоральным однорядным непрерывным швом двумя нитями V-loc 3-0. Тест на герметизм с метиленовым синим - подтекания жидкости не наблюдается. Осложнений после операции не наблюдалось. В послеоперационном периоде клинических проявлений рефлюксной болезни нет, за 4 месяца потеря массы тела составила 23 кг, EWL 64,3%, при фиброэзофагогастроскопии через 3 месяца после операции данных за желчный рефлюкс нет, анастомоз свободно проходим для фиброгастроскопа, правильной формы.
Клинический пример №2.
Пациентка М., 48 лет, поступила в хирургическое отделение ООО «Клиника «Город Здоровья» (Центр семейной медицины «Олимп Здоровья») 24.09.2021 года с диагнозом: Морбидное ожирение. Метаболический синдром. Сахарный диабет, тип 2, целевой уровень HbA1 с<7%. Гипертоническая болезнь II степени, сердечно-сосудистый риск (ССО4). Атеросклероз аорты. Дислипидемия. Хронический гастродуоденит, вне обострения. Варикозная болезнь вен нижних конечностей. СЕАР 2. Интрамуральная лейомиома матки. Хроническая железодефицитная анемия (ЖДА) легкой степени. При поступлении пациентка предъявляла жалобы на избыточную массу тела, периодически на ощущение тяжести в нижних конечностях, на периодические боли в крупных суставах нижних конечностей и в позвоночнике (принимает Налгезин Форте, Спазган), на одышку при интенсивной ходьбе и физических нагрузках (подъем на 2 этаж), на периодическое повышение АД до 160/100 мм. рт. ст., на сухость во рту, на недержание мочи, на быструю утомляемость, на психологический и физический дискомфорт, снижение качества жизни, связанные с избыточной массой тела. Страдает ожирением около 25 лет. Неоднократно предпринимала организованные попытки консервативного снижения массы тела, включая различные диеты, занятия спортом, лечение в клиниках питания. Максимальный эффект - снижение веса на 17 кг с последующим рикошетным восстановлением массы тела с избытком. Объективные данные: правильного телосложения, повышенного питания со смешанным типом ожирения. Гиперстенического телосложения. При росте 158 см масса тела 117 кг, ИМТ=46,8 кг/кв.м. "Идеальная" масса тела: 57 кг. Избыточная масса тела: 60 кг. В течение 1 года до операции установлен диагноз сахарный диабет 2 типа, принимает Метформин 1000 мг в сутки. В предоперационном периоде была консультирована эндокринологом, тактика лечения согласована. Плановое хирургическое лечение 24.09.2021 года. Лапароскопическое минижелудочное шунтирование. После создания пневмоперитонеума и введения троакаров перигастрально вскрыта сальниковая сумка по малой кривизне ниже уровня «вороньей лапки». Под углом 90 градусов к малой кривизне ниже уровня «воронеьей лапки» с помощью монополярной коагуляции и смарт-биполяра Ligasure пересечен желудок на протяжении 3 см по направлению к большой кривизне. Дистальная линия пересеченной части желудка герметично ушита непрерывным однорядным швом нитью V-loc 2-0. Далее выкроен «малый» желудочек в виде трубки на зонде 39 fr путем продольных прошиваний по направлению к углу Гиса. Малый желудочек сформирован с использованием 4-х 60 мм картриджей (1 зеленый, 1 желтый, 2 синих). Отмерено 200 см билиопанкреатической петли. Сформирован впередиободочный ручной гастроэнтероанастомоз мануальным интракорпоральным однорядным непрерывным швом двумя нитями V-loc 3-0. Тест на герметизм с метиленовым синим - подтекания жидкости не наблюдается. Осложнений после операции не наблюдалось. В послеоперационном периоде клинических проявлений рефлюксной болезни нет, через 1 месяц после операции достигнута ремиссия сахарного диабета 2 типа - нормогликемия при отсутствии принимаемых препаратов, HbA1c 5,7%, за 5 месяцев потеря массы тела составила 40 кг, EWL 75%, при фиброэзофагогастроскопии через 5 месяцев после операции данных за желчный рефлюкс нет, анастомоз свободно проходим для фиброгастроскопа, правильной формы.
Данный способ реализован на 56 пациентах. Краткосрочные и среднесрочные результаты в отношении потери веса сопоставимы с результатами при классической методике. Осложнений при выполнении предлагаемого способа не наблюдалось.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ одномоментной профилактики билиарного рефлюкса и протекции гастроэнтероанастомоза при выполнении минижелудочного шунтирования | 2016 |
|
RU2629045C1 |
| Способ хирургического лечения морбидного ожирения у больных с сахарным диабетом 2 типа | 2023 |
|
RU2820732C1 |
| Способ хирургического лечения морбидного ожирения у больных с сахарным диабетом 2 типа | 2023 |
|
RU2813035C1 |
| Устройство для доставки клея "Сульфакрилат" на линию степлерного шва и способ его использования | 2015 |
|
RU2622368C2 |
| Способ лапароскопического формирования культи желудка при гастроеюношунтировании по Ру | 2020 |
|
RU2727756C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО ДУОДЕНО - ИЛЕОШУНТИРОВАНИЯ У ПАЦИЕНТОВ С ОЖИРЕНИЕМ | 2022 |
|
RU2806986C1 |
| Способ хирургического лечения ожирения в сочетании с грыжей пищеводного отверстия диафрагмы и гастроэзофагеальной рефлюксной болезнью | 2022 |
|
RU2794406C1 |
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО ИНТРАКОРПОРАЛЬНОГО РУЧНОГО ГАСТРОЭНТЕРОАНАСТОМОЗА | 2016 |
|
RU2645116C2 |
| Способ хирургического лечения морбидного ожирения | 2016 |
|
RU2640783C1 |
| Способ лапароскопического бесстеплерного бариатрического шунтирования желудка | 2017 |
|
RU2669460C1 |
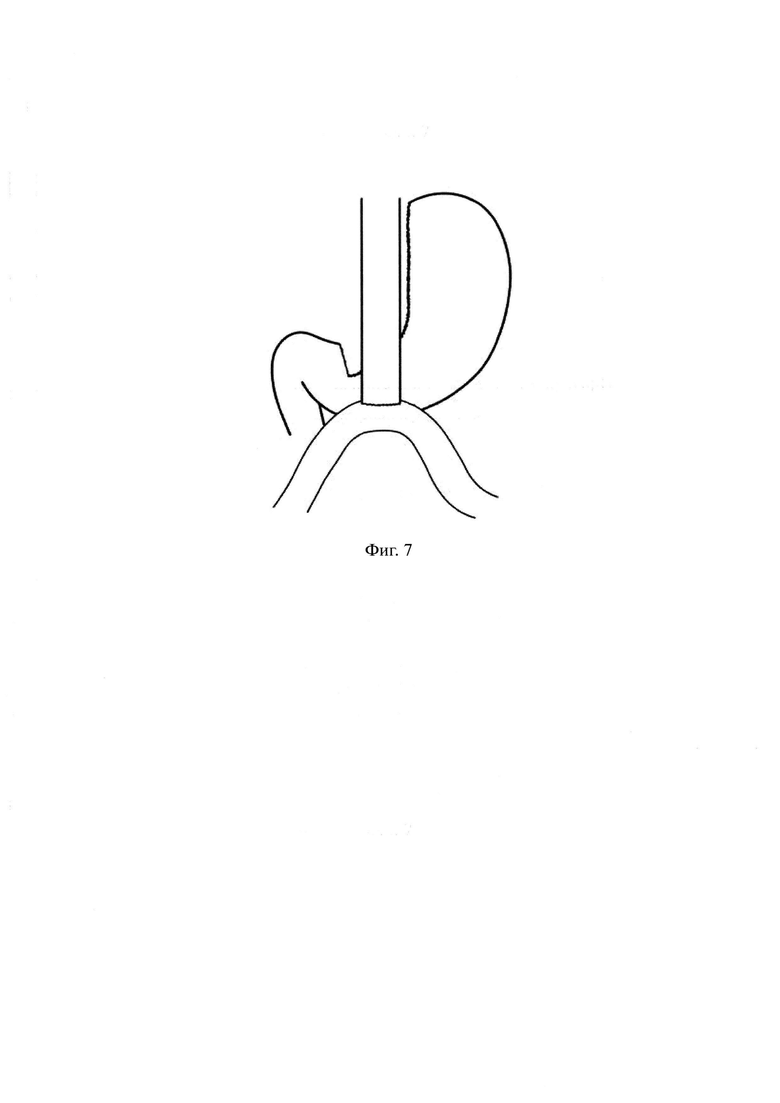
Изобретение относится к медицине, в частности к абдоминальной хирургии, гастроэнтерологии. Накладывают два шва-держалки по углам сформированного окна в печеночно-желудочной связке, посередине между держалками формируют гастротомическое отверстие. Производят поочередное пересечение передней и задней стенок желудка по направлению к большой кривизне. Производят фиксацию между передней и задней стенками желудка в области рассеченного угла желудка узловым швом, образуя два отверстия желудка - проксимальное и дистальное. Калибровочный зонд выводят в брюшную полость через проксимальное отверстие желудка. После продольного рассечения желудка выполняют герметичное ушивание дистального технологического отверстия желудка. Формируют энтеротомическое отверстие, сопоставимое с диаметром желудочной трубки. Кишку подводят к малому желудочку и формируют заднюю губу гастроэнтероанастомоза по типу «конец-в-бок». Формируют переднюю губу анастомоза, начиная от левого угла анастомоза. Способ обеспечивает возможность сформировать малый желудочек достаточной длины в любых анатомических условиях, используя минимально возможное количество инородного нерассасывающегося материала, снижает риски развития анастомозитов и язв гастроэнтероанастомоза в послеоперационном периоде, предотвращает заброс щелочного желчного содержимого из тонкого кишечника через гастроэнтероанастомоз в культю сформированного малого желудочка и далее в пищевод, позволяет добиться максимальной герметичности гастроэнтероанастомоза. 7 ил., 2 пр.
Способ модифицированного минижелудочного шунтирования с ручным гастроэнтероанастомозом, включающий выполнение окна в печеночно-желудочной связке малого сальника между «вороньей лапкой» и привратником и окна в желудочно-диафрагмальной связке в области дна желудка, разделение полости желудка на малый и большой желудочки по калибровочному желудочному зонду продольно оси желудка с выходом в сформированном окне в желудочно-диафрагмальной связке, с дальнейшим формированием гастроэнтероанастомоза, отличающийся тем, что накладывают два шва-держалки по углам сформированного окна в печеночно-желудочной связке, посередине между держалками с помощью монополярной коагуляции формируют гастротомическое отверстие, через порт в субксифоидальной области вводят электролигирующий инструмент, под углом 90 градусов к малой кривизне желудка производят поочередное пересечение передней и задней стенок желудка на расстояние 30-35 мм по направлению к большой кривизне, контролируя параллельность пересекаемых стенок желудка; производят фиксацию между передней и задней стенками желудка в области рассеченного угла желудка узловым швом, образуя два отверстия желудка - проксимальное и дистальное, калибровочный зонд выводят в брюшную полость через проксимальное отверстие желудка; после продольного рассечения желудка выполняют герметичное ушивание дистального технологического отверстия желудка непрерывным однорядным погружным швом; затем к дистальной части степлерной линии малого желудка фиксируют первую нить, а затем на расстоянии 150-200 см от связки Трейца по противобрыжеечному краю кишечной стенки с помощью монополярной коагуляции и электролигирующего инструмента формируют энтеротомическое отверстие, сопоставимое с диаметром желудочной трубки, кишку подводят к малому желудочку и интракорпоральным непрерывным однорядным обвивным швом через все слои стенок желудка и кишки формируют заднюю губу гастроэнтероанастомоза по типу «конец-в-бок» с прецизионным сопоставлением слизистых желудка и кишки, далее второй нитью интракорпоральным непрерывным однорядным обвивным швом с захватом всех стенок желудка и кишки формируют переднюю губу анастомоза, начиная от левого угла анастомоза по направлению к первой нити, достигая места последнего вкола первой нити.
| RUTLEDGE R | |||
| et al | |||
| The Mini-Gastric Bypass original technique | |||
| Int J Surg | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
| Способ одномоментной профилактики билиарного рефлюкса и протекции гастроэнтероанастомоза при выполнении минижелудочного шунтирования | 2016 |
|
RU2629045C1 |
| Вагонный замедлитель | 1932 |
|
SU33561A1 |
| CN 0105833412 A, 10.08.2016 | |||
| US 20060036267 A1, 16.02.2006 | |||
| ЕВДОШЕНКО В.В | |||
| И др | |||
| Желудочное шунтирование с одним анастомозом на короткой петле | |||
| Хирургия | |||
| Журнал им | |||
| Н.И | |||
| Пирогова | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
Авторы
Даты
2023-08-01—Публикация
2022-05-04—Подача