Предполагаемое изобретение относится к медицине, а именно к онкологии, и может быть использовано для прогнозирования эффективности консервативного лечения плоскоклеточного рака ротоглотки.
Злокачественные новообразования ротовой полости и ротоглотки заметно выделяются среди других опухолей головы и шеи. Для рака полости рта показатель заболеваемости составляет 5,5 случаев на 100 000 человек, при среднем годовом приросте заболевания в 2,41%, для рака глотки- 3,28 на 100 000 человек с годовым ростом в 1,80%. В 2019 году количество заболевших достигло 29,7 на 100 000 человек. Весьма тревожным является факт, что 62,8% больных обнаруживаются на этапах распространенного процесса [1]. Несмотря на применяемые методы лечения, пятилетняя выживаемость остается низкой и колеблется между 15% и 35% [2]. Орофарингеальный плоскоклеточный рак (ОФПКР) в последние десятилетия демонстрирует неуклонный рост заболеваемости. Проведение химиотерапии (XT) и химиолучевой терапии (ХЛТ) на первом этапе не всегда позволяет добиться полного регресса первичного очага опухоли. При обнаружении остаточной опухоли после проведения консервативного лечения, возникает потребность в объемных травматичных оперативных вмешательствах, которые пациенты не всегда готовы принять. Следует отметить, что при этом объем оперативного вмешательства после проведенного консервативного лечения не отличается от такового, если бы он был проведен на первом этапе. Это позволяет сделать вывод о том, что для данной когорты пациентов проведение XT и ХЛТ, которые сопряжены с нежелательными реакциями и ухудшением качества жизни, является неоправданным. Кроме того, большинство пациентов имеют возрастные особенности и сопутствующие заболевания, что ограничивает возможности применения XT и ХЛТ. [3] Таким образом, отсутствие значимых достижений в лечении и продлении жизни пациентов с плоскоклеточным раком головы и шеи (ПРГШ) свидетельствует о необходимости поиска эффективных стратегий терапии данной патологии. В связи с биологическими особенностями опухоли и разнородностью клинических исследований очевидно, что персонализированный подход к лечению больных ПРГШ должен учитывать анамнестический анализ всех факторов иммуносупрессии, а также целый спектр лабораторных показателей для формирования иммунологического и биологического портретов опухоли [4]. Установлено, что несмотря на инфильтрацию опухоли иммунокомпетентными клетками, зачастую ПРГШ демонстрирует именно иммуносупрессивный тип микроокружения, что влияет на результаты лечения и диктует поиск новых прогностических маркеров и мишеней терапии. В большинстве исследований в качестве перспективных терапевтических мишеней выступают компоненты иммунного ответа в микроокружении опухоли (МО), которые играют значимую роль в течении заболевания, эффективности лечения и резистентности к терапии. Установлено, что МО ПРГШ характеризуется наличием опухольинфильтрирующих лимфоцитов (tumor-infiltrating lymphocytes, TILs) различного субпопуляционного состава - CD8+ Т-лимфоциты (Т-ЛФ), CD4+ Т-ЛФ, в т.ч. Т-регуляторные лимфоциты (Tregs), В-лимфоциты (В-ЛФ), а также опухоль-ассоциированными макрофагами (ОАМ), миелоидными супрессивными клетками (myeloid-derived suppressor cells, MDSCs), натуральными киллерами (NK-клетки). При этом пациенты с ВПЧ-ассоциированным ОФПКР демонстрируют лучший ответ на химиолучевую терапию, а также более высокие показатели выживаемости в сравнении с больными ВПЧ-негативным ОФПКР, что в значительной степени обусловлено высоким уровнем TILs, и более высокими показателями CD4+TILs и CD8+TILs в сравнении с ВПЧ-негативной группой [5, 6].
Известен способ прогнозирования эффективности лучевой терапии злокачественных новообразований орофарингеальной зоны, заключающийся в определении уровня активности метаболизма кислорода в клетках в исследуемых областях. До лечения, регистрируют индекс микроциркуляции крови Im и среднюю степень оксигенации смешанной крови микроциркуляторного русла StO2 в опухоли. По этим показателям определяют перфузионную сатурацию кислорода и измеряют значения индекса микроциркуляции крови Im' и среднюю степень оксигенации смешанной крови микроциркуляторного русла StO2' в интактной области. Регистрируют среднее объемное кровенаполнение Vb в опухоли и в интактной области Vb', определяют уровень активности метаболизма кислорода в клетках в исследуемых областях MA, МА' по формулам: MA=U⋅StO2m, МА'=U'⋅StO2m', где StO2m и StO2m' - параметры перфузионной сатурации оксигемоглобина смешанной крови в опухоли и интактной области соответственно; U, U' - параметры удельного потребления кислорода клетками ткани в опухоли и интактной области соответственно. При МА/МА'≥2, 5 прогнозируют эффективность лучевой терапии, а при МА/МА'<2, 5 говорят о высокой вероятности остаточного объема опухоли после проведения лучевой терапии. (Патент РФ 2500348 от 10.12.13).
Основными недостатками способа являются:
1. Специфичность исключительно для лучевой терапии и невозможность применения для других видов консервативного лечения;
2. Сложность способа: измерение множества параметров может быть трудоемким и потребовать специализированного оборудования и навыков его использования, что может ограничить его широкое применение;
3. Возможная вариабельность результатов: показатели, такие как микроциркуляция и метаболизм кислорода, могут колебаться в зависимости от многих факторов, включая состояние пациента, время суток, питание и многие другие, что может снизить точность прогноза.
Известен способ экспресс-прогнозирования исходов лечения у больных злокачественными опухолями, заключающийся в измерении вязкости плазмы крови, и при значении ее до 1,8 сП прогнозируют благоприятные результаты лечения, возможность проведения лечения в полном объеме, регрессе первичной опухоли и регионарных метастазов более 75%, а при значении 1,8 сП и выше прогнозируют вероятность развития тяжелых осложнений, резистентность опухоли и прогрессирование заболевания на фоне лечения. (Патент РФ 2372618 от 10.11.2009). Очевидными недостатками этого способа являются:
1. Оценка только одного биомаркера - вязкости плазмы крови, что может ограничивать точность прогноза;
2. Отсутствие указания на конкретные типы или локализации опухолей, для которых применим этот способ, что ограничивает его применимость при плоскоклеточном раке ротоглотки.
За ближайший аналог принят способ индивидуального прогнозирования исходов лечения у больных местно-распространенными злокачественными опухолями орофарингеальной зоны, заключающийся в определении в плазме крови больного до начала лечения содержания малонового диальдегида (МДА) и максимальной интенсивности хемилюминесцентного свечения (Imax). Значение МДА до 5 единиц оптической плотности и Imax/МДА выше 0,35 прогнозирует благоприятный результат лечения, заключающийся в возможности проведения лечения в полном объеме, регрессе опухоли и регионарных метастазов в более 75%, времени до прогрессирования заболевания более 12 мес.(Патент РФ 2371724 от 27.10.2009).
Недостатками этого подхода являются:
1. Невозможность его использования для прогнозирования продолжительности жизни больных при нераспространенных злокачественных новообразованиях;
2. Недостоверность - ограниченность индикаторов: способ базируется только на продуктах перекисного окисления липидов (ПОЛ), что может не всегда точно отражать сложное взаимодействие различных факторов, влияющих на прогрессирование заболевания и ответ на лечение.
3. Отсутствие учета генетической составляющей: способ не учитывает индивидуальные генетические различия, которые могут существенно влиять на эффективность лечения и прогнозирование исходов;
4. Потенциальная нестабильность маркеров: уровни МДА и Imax могут быть подвержены колебаниям, влияющим на точность прогноза.
Таким образом, имеющиеся аналоги хоть и предоставляют ценную информацию об использовании различных биомаркеров в прогнозировании ответа на лечение рака головы и шеи, не предоставляют конкретной методики с учетом пороговых значений для различных молекулярных маркеров, рассматривая их взаимодействие для определения прогноза, как в предлагаемом способе.
Задачи:
- достоверное прогнозирование результата консервативной терапии плоскоклеточного рака ротоглотки и определение регрессии первичной опухоли,
- индивидуализация подхода в лечении пациентов с раком ротоглотки, обоснованное планирование терапевтического курса, учитывая индивидуальные особенности биологического поведения опухоли у конкретного пациента,
- оптимизация применения способов XT и ХЛТ - выявление случаев, когда ожидаемая эффективность консервативного лечения будет низкой и принятие обоснованного решения о необходимости перехода к хирургическому лечению в более ранний период, либо, при отсутствии возможности проведения хирургического лечения - к иммунотерапии или таргетной терапии, и, таким образом, в ряде случаев повышение качества и продолжительности жизни пациентов за счет снижения токсичности лечения, без снижения его эффективности,
- прогнозирование эффективности консервативного лечения без дополнительного забора биологического материала.
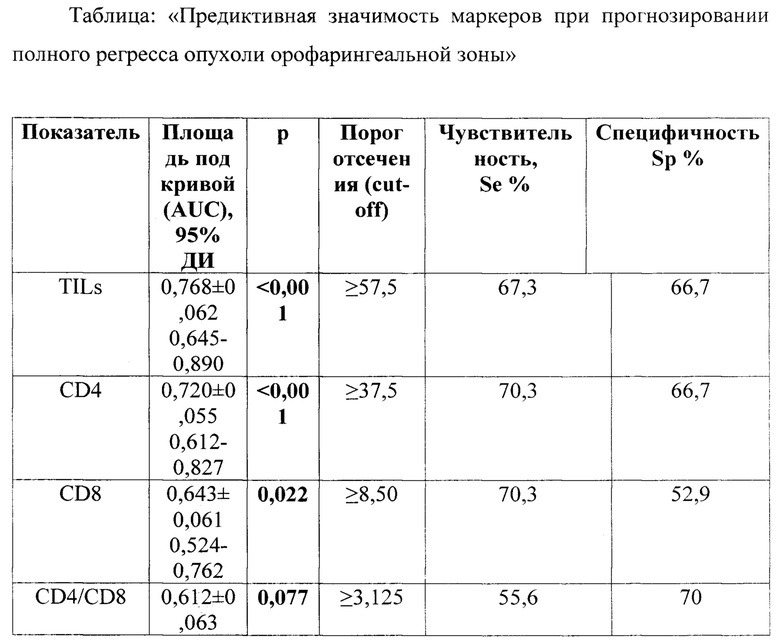
Сущностью изобретения является гистологическое и иммуногистохимическое определение молекулярных маркеров до начала лечения: TILs, р16, CD4 и CD8. Прогнозирование основывается на определенных пороговых значениях для этих маркеров, позволяющих предсказать ответ на консервативную терапию и прогнозировать регрессию первичной опухоли. Экспрессия TILs не менее 57,5%, CD4 не менее 37,5%, CD8 не менее 8,50%, положительный р16 статус в комплексе прогнозируют регрессию первичной опухоли при проведении консервативной терапии.
Техническим результатом является способ прогнозирования полной регрессии первичной опухоли плоскоклеточного рака ротоглотки в ответ на консервативную терапию, который позволяет повысить клиническую информативность в отношении биологических механизмов образования опухоли и ее поведения, дает дополнительную информацию об этиопатогенезе опухоли, обеспечивая индивидуализацию лечения пациентов с раком ротоглотки, обоснованность применения способов лучевой терапии и химиотерапии, выявление случаев с низкой ожидаемой эффективностью консервативного лечения для принятия обоснованного решения о необходимости перехода к хирургическому лечению в более ранние сроки, а при отсутствии возможности проведения хирургической операции - к иммунотерапии или таргетной терапии. Способ обеспечивает улучшение общего прогноза и качества жизни пациентов с плоскоклеточным раком ротоглотки. Это достигается благодаря использованию нового комплекса молекулярных маркеров и определенных пороговых значений их экспрессии. При этом отсутствует необходимость проведения дополнительных диагностических процедур и применения дорогостоящих реактивов.
Способ осуществляют следующим образом. Проводят гистологическое и иммуногистохимическое исследования опухолевой ткани, взятой до начала лечения. Для фиксации материала используют раствор 10% нейтрального формалина с последующей стандартной проводкой дегидратантами, затем образцы заключают в парафин. Далее приготавливают срезы толщиной 3-5 мкм и окрашивают их гематоксилином и эозином. На срезах с парафиновых блоков проводят иммуногистохимическое исследование. Согласно протоколу, вначале парафиновые срезы подвергают предварительному нагреву до 65°С, далее восстанавливают антиген в течение 20 минут при температуре 97°С и охлаждают до 65°С. На срезах с парафиновых блоков проводят иммуногистохимическое исследование на иммуногистостейнере ThermoScentific с использованием моноклональных антител к рецепторам р16 (INK4 BioGenex clone, 1:25), CD8 (clone, 1448 DBS, 1:100), CD4 (clone 4B12 Dako, 1:50), CD68 (clone KP1 DBS, 1:100),CD163 (clone 10D6DBS, 1:200),CD20(clone L26DBS, 1:100),PD-L1 (clone SP263 IHC Detection Kit, Ventana Medical Systems Roch) и системы визуализации HistoFine Universal Immuno-peroxidase Polymer anti-Mouse and Rabbit. ВПЧ -статус оценивают по суррогатному маркеру экспрессии pl6INK4a. ВПЧ-позитивность признают при ядерно-цитоплазматической положительной экспрессии более 70% клеток включительно. Опухоль-инфильтрирующие лимфоциты (TILs) оценивают при окраске гематоксилином и эозином. TILs оценивают в стромальном компоненте опухоли: в строме учитывают % площади, занимаемой мононуклеарными воспалительными клетками от общей внутриопухолевой области стромы. В подсчете иммунных клеток учитывают лимфоидные и гистиоцитарные элементы, непосредственно контактирующие с опухолевыми клетками, и расположенные в строме опухоли. Перитуморальный лимфоидный инфильтрат не учитывают. Используют 3 категории инфильтрации: низкая (0-10%), промежуточная (11-49%) и высокая (50-100%). Уровень хелперных Т-ЛФ оценивают по маркеру CD4, цитотоксических Т- ЛФ - по маркеру CD8. Экспрессия CD68 оценивают как маркер Ml и М2-поляризованных ОАМ, CD163 - как маркер М2-ОАМ. Значения экспрессии маркеров CD4, CD8, CD68, CD163 оценивают как процент окрашенных клеток от мононуклеарных иммунных клеток, расположенных интратуморально и стромально (100%). Иммунорегуляторный индекс (ИРИ) CD4/CD8 и индекс CD68/CD163 оценивают как соотношение медиан значений уровня экспрессии (%) в подгруппах [7].
Предлагаемые критерии основаны на анализе проспективных данных клинических наблюдений. В группу исследования вошли 100 больных плоскоклеточным раком ротоглотки разной локализации и степени дифференцировки (рак корня языка, рак небных миндалин, рак мягкого неба, рак боковых и задней стенок ротоглотки), имевших распространенность T1-4N0-2М0, проходивших на первом этапе консервативное лечение на базе ГБУЗ КОД №1 г. Краснодара с 2020 по 2023 гг.с медианой наблюдения 10 мес и доступными данными по исходам заболевания. Из 100 больных плоскоклеточным раком ротоглотки: 26 женщин и 74 мужчин. Медиана возраста 56 лет (интерквартильный размах 48-52), минимально 38 максимально 75 лет. Медиана наблюдения 16,5 мес (13-26). Локализация опухоли: боковая стенка ротоглотки -40% (40 из 100), корень языка - 24% (24 из 100), небные миндалины - 27% (27 из 100), задняя стенка ротоглотки 2% (2 из 100), мягкое небо 7% (7 из 100). Р16-позитивный статус выявлен у 67% (67 из 100), р16-негативный - 33% (33 из 100 пациентов). Первичная распространенность заболевания по TNM8, AJCC для р16 - негативного заболевания с целью достижения единообразия: Тх - 4% (4 из 100), Т1 - 8% (8 из 100), Т2- 36% (36 из 100), Т3 - 42% (42 из 100), Т4 - 10% (10 из 100). Отсутствие метастазов в регионарные лимфоузлы N0 - 37% (37 из 100), N1 - 42% (42 из 100), N2 - 19% (19 из 100), N3 -2% (2 из 100); М0 - 97% (97 из 100), M1 - 3% (3 из 100). Выбор способа консервативной терапии осуществлялся на основании клинических рекомендаций и распространенности опухолевого процесса. Консервативная терапия (индукционная XT) и химиолучевая терапия/дистанционная лучевая терапия (ДЛТ)) проведена у 89 пациентов. Индукционная полихимиотерапия (ПХТ) проведена у 36 пациентов. ДЛТ применялась в самостоятельном варианте или в конкурентном режиме -совместно с радиомодификаторами (цисплатин 40 мг/ м2, цисплатин 100 мг/м2) ХЛТ у 43 пациентов. Первичная лекарственная терапия проведена у 40% пациентов (40 из 100), ХЛТ/ДЛТ - у 49% (49 из 100), Паллиативная 2% (2 из 100), Хирургическое лечение - 10% (10 из 100). Схемы индукционной химиотерапии TPF - у 60% (24 из 40), Паклитаксел + Карбоплатин - у 10% (4 из 40), Цисплатин+5-Фторурацил - у 5% (2 из 40), Паклитаксел+Карбоплатин /Цисплатин + Доцетаксел + Цетуксимаб - у 15% (6 из 40). Регрессия опухоли отмечена в 43% случаев (38 из 89), частичный ответ - в 29% (26 из 89), стабилизация - в 23% (21 из 89), локорегионарное прогрессирование - в 2,5% (2 из 89); Прогрессирование в виде отдаленных метастазов - в 2,5% (2 из 89). Таким образом, резидуальная опухоль выявлена у 57% (51 из 89) пациентов. Статистический анализ выполнен с использованием статистического пакета IBM SPSS statistics version 22. В зависимости от вида распределения, результаты представлены как m±М, где m - среднее выборочное, М - ошибка среднего или как медиана с интерквартильным размахом (25-й и 75-й процентили). Для оценки зависимости исхода от фактора риска применен анализ таблиц сопряженности с определением коэффициента кси-квадрат. В случаях, предусмотренных статистикой, использован точный критерий Фишера. Для оценки влияния факторов риска на результаты лечения использован метод характеристических кривых (ROC-кривые) с расчетом площади под кривой (AUC), чувствительности и специфичности признака. Статистически значимыми считались различия при р<0,05. Ответ после индукционной терапии оценен в интервале 8-12 недель от начала терапии. Оценка осуществлена по критериям RECIST 1.1. При проведении ДЛТ/ХЛТ оценка динамики процесса осуществлена спустя 3 месяца от окончания терапии с целью реализации эффекта терапии. Полный ответ при проведении КТ по RECIST 1.1 и метаболически регресс по ПЭТ-КТ отмечен у 38 больных. Остаточная опухоль отмечена у 51 больного - данным пациентам продолжен выбор тактики лечения. Достоверно чаще полный ответ (ПО) наблюдался при р16 - позитивной опухоли (р=0,004) и у женщин (р=0,008). При этом метод первичной терапии (ПХТ или ХЛТ/ДЛТ) не влиял на частоту регрессии опухоли (р=0,079).
При анализе предиктивной способности маркеров по методу характеристических кривых (ROC-анализ) установлено, что уровень TILs не менее 57,5% достоверно связан с ПО (р<0,001), демонстрируя хорошее качество модели (АИС 0,768). При этом уровень экспрессии CD4 не менее 37,5% также достоверно прогнозирует ПО (р<0,001) с хорошим качеством модели (АИС 0,720). Однако уровень экспрессии CD8 более или равно 8,50% свидетельствует о достижении ПО (р=0,022) с удовлетворительным качеством модели (АИС 0,643). ВПЧ (р16)-позитивный статус с невысоким уровнем значимости и умеренным качеством модели прогнозирует ПО (р=0,049), АИС 0,649. Комбинация р16-позитивного статуса, уровня TILs не менее 57,5%, экспрессию CD4 не менее 37,5%, CD8 не менее 8,50 статистически значимо прогнозирует ответ опухоли на первичную консервативную терапии, демонстрируя хорошее качество модели (АИС 0.711, р=0,001).
Вышеизложенное сведено в Таблицу.

Пример 1 Пациент Д., 43 года. Диагноз: Рак ротоглотки T2N2aM0 IV st, 2 кл. гр. Из анамнеза: Считает себя больным с 2019 года, когда появились жалобы на дискомфорт в полости рта. КТ: структурные изменения боковых стенок ротоглотки, опухолевая лимфаденопатия шеи слева. ПГИ: неороговевающая плоскоклеточная карцинома. Провели ИГХ опухолевой ткани, взятой до начала лечения. Для фиксации материала использовали раствор 10% нейтрального формалина с последующей стандартной проводкой дегидратантами, затем образцы заключали в парафин. Далее готовили срезы толщиной 3-5 мкм и окрашивали их гематоксилином и эозином. Вначале парафиновые срезы подвергали предварительному нагреву до 65°С, далее восстанавливали антиген в течение 20 минут при температуре 97°С и охлаждали до 65°С. ИГХ проводили на иммуногистостейнере ThermoScentific с использованием моноклональных антител к рецепторам р16 (INK4 BioGenex clone, 1:25), CD8 (clone, 1448 DBS, 1:100), CD4 (clone 4B12 Dako, 1:50) и системы визуализации HistoFine Universal Immuno-peroxidase Polymer anti-Mouse and Rabbit. Значения экспрессии маркеров CD4 и CD8 оценивали, как процент окрашенных клеток от мононуклеарных иммунных клеток, расположенных интратуморально и стромально (100%). ВПЧ - статус оценивали по суррогатному маркеру экспрессии p16INK4a. ВПЧ-позитивность признавали при ядерно-цитоплазматической положительной экспрессии более 70% клеток включительно. Опухоль-инфильтрирующие лимфоциты (TILs) оценивали при окраске гематоксилином и эозином в стромальном компоненте опухоли по % площади, занимаемой мононуклеарными воспалительными клетками от общей внутриопухолевой области стромы. В подсчете иммунных клеток учитывали лимфоидные и гистиоцитарные элементы, непосредственно контактирующие с опухолевыми клетками, и расположенные в строме опухоли. Таким образом, у Пациента Д. были получены следующие результаты ИГХ: р16+; TILs 57,5%, CD4 37,5%, CD8 8,5%. Пациенту было проведено 3 курса химиотерапии (доцетаксел+фторурацил+цисплатин), лучевая терапия до радикальных доз (70 Гр). На контрольном КТ через 3 месяца: полный регресс опухоли.
Пример 2 Пациент Ж., 53 года. Диагноз: Рак левой небной миндалины T3N1M0 III st, 2 кл. гр. Из анамнеза: Считает себя больным с 2020 года, когда появились жалобы на першение в горле. ПГИ: неороговевающая эпидермоидная карцинома. ЦИ лимфоузла шеи слева - скопления разрушенных клеток, подозрительных на злокачественные. ИГХ - р16+; TILs 58,0%, CD4 38,0%, CD8 9,0%. КТ: BL боковой стенки ротоглотки, опухолевая лимфаденопатия шеи слева. Проведена лучевая терапия до радикальных доз (72 Гр). На контрольном КТ через 3 месяца: полный регресс опухоли. Через 3 месяца выполнена фасциально-футлярная шейная лимфодиссекция слева - ПГИ: в 2 из 6 обнаруженных лимфоузлах вероятен полный морфологический регресс опухоли на фоне лечения, ткань слюнной железы без опухолевого роста.
Список литературы:
1. Ferlay J., Ervik М., Lam F., Colombet M., Mery L.,  ., Znaor A., Soerjomataram I., Bray F. (2020). Global Cancer Observatory: Cancer Today. International Agency for Research on Cancer, Lyon, France. Available from: https://gco.iarc. fr/today.
., Znaor A., Soerjomataram I., Bray F. (2020). Global Cancer Observatory: Cancer Today. International Agency for Research on Cancer, Lyon, France. Available from: https://gco.iarc. fr/today.
2. Lewis JS, Beadle B, Bishop JA, et al. Human papillomavirus testing in head and neck carcinomas: guideline from the College of American Pathologists. Arch Pathol Lab Med. 2018;142(5):559-97. doi: 10.5858/arpa.2017-0286-CP.
3. NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines®) Head and Neck Cancers Version 1.2023.
4. Стукань, А.И., Мурашко, P.A., Цыган, H.A., Горяинова, А.Ю., Нефедов, О.Н., Порханов, В.А. (2022). Адаптивный иммунный ответ в патогенезе и лечении плоскоклеточного рака головы и шеи: влияние факторов иммуносупрессии и тендерных особенностей. Head and Neck Tumors, 12(3), 114-126. DOI: 10.17650/2222-1468-202212-3-114-126.
5. Stukan Al, Porkhanov VA, Bodnya VN. Clinical significance of P16-positive status and high index of proliferative activity in patients with oropharyngeal squamous cell carcinoma. Siberian journal of oncology. 2020; 19(2):41 -48. doi: 10.21294/1814-4861 -2020-19-2-41 -48.
6. Стукань, А.И., Чухрай, О.Ю., Максименко, С.Д. (2023). Значение этиопатогенеза в формировании локального иммунного ответа при плоскоклеточном орофарингеальном раке. Вопросы онкологии, 2023, 69(2), 300-307. DOI: 10.37469/0507-3758-2023-69-2-300-307.
7. Fang J, Li X, Ma D, et al. Prognostic significance of tumor infiltrating immune cells in oral squamous cell carcinoma. BMC Cancer. 2017;17(1):375. doi: 10.1186/s12885-017- 3317-2.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования исхода плоскоклеточного рака языка и ротоглотки | 2019 |
|
RU2708786C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ПРОГРЕССИИ В ОТДАЛЕННОМ ПЕРИОДЕ У БОЛЬНЫХ ПЛОСКОКЛЕТОЧНЫМ РАКОМ ГОЛОВЫ И ШЕИ | 2021 |
|
RU2765013C1 |
| Способ прогнозирования развития рецидива после проведенного комбинированного лечения рака полости рта | 2023 |
|
RU2825290C1 |
| Способ прогнозирования прогрессии цервикального плоскоклеточного интраэпителиального поражения низкой степени на фоне папилломавирусной инфекции | 2021 |
|
RU2766719C1 |
| Способ прогнозирования резистентности опухоли к таргетной терапии цетуксимабом у больных плоскоклеточным раком языка и слизистой дна полости рта | 2016 |
|
RU2626682C1 |
| Способ прогнозирования течения опухолевого процесса у больных раком вульвы | 2015 |
|
RU2613119C1 |
| Способ лечения местно-распространенного рака ротоглотки | 2020 |
|
RU2739294C1 |
| СПОСОБ ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ЦЕРВИКАЛЬНЫХ ИНТРАЭПИТЕЛИАЛЬНЫХ НЕОПЛАЗИЙ, АССОЦИИРОВАННЫХ С ВИРУСОМ ПАПИЛЛОМЫ ЧЕЛОВЕКА ВЫСОКОГО ОНКОГЕННОГО РИСКА | 2020 |
|
RU2754494C1 |
| Способ прогнозирования риска раннего рецидива плоскоклеточного рака эндометрия у больных с I стадией заболевания | 2023 |
|
RU2812609C1 |
| КОМБИНАЦИЯ ПОКСВИРУСА, КОДИРУЮЩЕГО ПОЛИПЕПТИДЫ ВИРУСА ПАПИЛЛОМЫ ЧЕЛОВЕКА, И IL-2 С АНТИТЕЛОМ К PD-L1 | 2020 |
|
RU2824962C1 |
Изобретение относится к медицине, а именно к онкологии, и может быть использовано для прогнозирования эффективности консервативного лечения плоскоклеточного рака ротоглотки. До начала лечения выполняют гистологическое и иммуногистохимическое определение опухоль-инфильтрирующих лимфоцитов (TILs), маркеров p16, CD4 и CD8. При TILs не менее 57,5%, CD4 не менее 37,5%, CD8 не менее 8,50% и положительном р16 статусе прогнозируют регрессию первичной опухоли при консервативном лечении. Способ обеспечивает улучшение общего прогноза и качества жизни пациентов с плоскоклеточным раком ротоглотки за счет индивидуального подхода к лечению, основанного на определении молекулярных маркеров с учетом пороговых значений их экспрессии. 1 табл., 2 пр.
Способ прогнозирования эффективности консервативного лечения плоскоклеточного рака ротоглотки, включающий определение биологических маркеров, отличающийся тем, что до начала лечения выполняют гистологическое и иммуногистохимическое определение маркеров: опухоль-инфильтрирующих лимфоцитов (TILs), маркеров p16, CD4 и CD8, и при условии TILs не менее 57,5%, CD4 не менее 37,5%, CD8 не менее 8,50%, положительном р16 статусе прогнозируют регрессию первичной опухоли при консервативном лечении.
| СПОСОБ ИНДИВИДУАЛЬНОГО ПРОГНОЗИРОВАНИЯ ИСХОДОВ ЛЕЧЕНИЯ У БОЛЬНЫХ МЕСТНО-РАСПРОСТРАНЕННЫМИ ЗЛОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ ОРОФАРИНГЕАЛЬНОЙ ЗОНЫ | 2008 |
|
RU2371724C1 |
| Способ прогнозирования исхода плоскоклеточного рака языка и ротоглотки | 2019 |
|
RU2708786C1 |
| WO 2006102716 A1, 05.10.2006 | |||
| LECHIEN J.R | |||
| et al | |||
| Impact of HPV Infection on the Immune System in Oropharyngeal and Non-Oropharyngeal Squamous Cell Carcinoma: A Systematic Review | |||
| Cells | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
| LEI Y | |||
| et al | |||
| Telltale tumor infiltrating lymphocytes (TIL) in oral, head & neck | |||
Авторы
Даты
2024-04-15—Публикация
2023-10-16—Подача