Изобретение относится к медицине, а точнее к онкологии, и может быть использовано для профилактики развития выраженного синдрома низкой передней резекции после лучевой терапии и оперативного вмешательства в объёме низкой передней резекции прямой кишки с формированием превентивной илеостомы по поводу рака прямой кишки.
Синдром низкой передней резекции (СНПР) является актуальной проблемой за счет высокой частоты развития у больных раком средне- и нижне-ампулярного отделов прямой кишки (см. Pape E., Pattyn P., Van Hecke A., Somers N., Van de Putte D., Ceelen W. et al. Impact of low anterior resection syndrome (LARS) on the quality of life and treatment options of LARS - A cross sectional study. Eur J Oncol Nurses. 2021; 50:101878. https://doi.org/10.1016/j.ejon.2020.101878).
После завершения комбинированного лечения в объёме предоперационной лучевой терапии и низкой передней резекции прямой кишки пациенты сталкиваются с вариабельной клинической симптоматикой, включающей в себя учащение и изменение характера стула, появление императивных позывов к дефекации и расстройств эвакуации, а также ощущение неполного опорожнения кишечника, в том числе за счет изменения чувствительности слизистой прямой кишки (см. Нафедзов И.О. Синдром низкой передней резекции у больных после тотальной мезоректумэктомии. Автореферат диссертации на соискание ученой степени к-та мед. наук, 2021 г.). Диапазон частоты возникновения аноректальной дисфункции колеблется в пределах 50-90% случаев, причем у 64,8% пациентов отмечается выраженная персистирующая клиническая картина вплоть до развития анальной инконтиненции различной степени (см. Danielle I. Kay, Lauren M. Theiss. Epidemiology and Pathophysiology of Low Anterior Resection Syndrome. October 2021 Seminars in Colon [amp] Rectal Surgery 32(3):100844 https://doi.org/10.1016/j.scrs.2021.100844, см. Luo B.J., Zheng M.C., Xia Y., Ying Z., Peng J.H., Li L.R. et al. Assessment of defecation function after sphincter-saving resection for mid to low rectal cancer: A cross-sectional study. Eur J Oncol Nurs. 2021;55:102059. https://doi.org/10.1016/j.ejon.2021.102059).
Качество жизни больных, завершивших лечение по поводу рака прямой кишки, тесно связано с тяжестью СНПР, поэтому проблема аноректальной дисфункции является значимой в настоящее время. В современной литературе встречаются данные о влиянии функциональных последствий лечения рака прямой кишки на качество жизни и социальную адаптацию пациентов (см. Bryant CL, Lunniss PJ, Knowles CH, Thaha MA, Chan CL. Anterior resection syndrome. Lancet Oncol. 2012; 13(9):e403-e408. https://doi.org/10.1016/S1470-2045(12)70236-X, см. Trenti L., Galvez A., Biondo S. et al. Quality of life and anterior resection syndrome after surgery for mid to low rectal cancer: A cross-sectional study. Eur J Surg Oncol. 2018;44(7):1031-1039. https://doi.org/10.1016/j.ejso.2018.03.025). Поэтому важной задачей является изучение факторов риска возможных функциональных нарушений и разработка способов профилактики и коррекции СНПР.
Для изучения степени выраженности симптомов аноректальной дисфункции наиболее используемым и проверенным методом является шкала LARS. Специализированный опросник отдельно рассматривает частоту дефекации, наличие императивных позывов, случаи недержания газов и жидкого стула, а также необходимость повторного опорожнения кишечника в течение часа после последнего стула. Количество баллов суммируется в соответствии с проявлениями клинической симптоматики. Согласно шкале, тяжесть функциональных нарушений классифицируется как отсутствие СНПР (0–20 баллов), слабовыраженный СНПР (21–29 балла) и выраженный СНПР (30–42 балла) (см. Шелыгин Ю.А., Пикунов Д.Ю., Хомяков Е.А., Рыбаков Е.Г. Валидация русскоязычной версии опросника по оценке выраженности синдрома низкой передней резекции прямой кишки. Колопроктология. 2016;4(58):7-14. https://doi.org/10.33878/2073-7556-2016-0-4-7-14).
Патофизиологический механизм СНПР до сих пор остается неясным, однако по сведениям современных исследований установлено, что нарушение функционирования сфинктерного аппарата является результатом воздействия множества предикторов. Достоверно изучено негативное влияние на аноректальную функцию предоперационной лучевой терапии и низкой передней резекции прямой кишки с формированием колоректального анастомоза (на уровне 5 см и менее) (см. Нафедзов И.О. Синдром низкой передней резекции у больных после тотальной мезоректумэктомии. Автореферат диссертации на соискание ученой степени кандидата медицинских наук. 2021г.; см. Trenti L., Galvez A., Biondo S. et al. Quality of life and anterior resection syndrome after surgery for mid to low rectal cancer: A cross-sectional study. Eur J Surg Oncol. 2018;44(7):1031-1039. https://doi.org/10.1016/j.ejso.2018.03.025; см. Miacci FLC, Guetter CR, Moreira PH, Sartor MC, Savio MC, Baldin Júnior A, Predictive factors of low anterior resection syndrome following anterior resection of the rectum. Síndrome da ressecção anterior do reto: fatores preditivos. Rev Col Bras Cir. 2020;46(6):e20192361. Published 2020 Jan 31. https://doi.org/10.1590/0100-6991e-20192361). Значимость оперативной травмы достаточно высока в развитии СНПР в раннем послеоперационном периоде. В то время как, на отдаленном этапе воздействие оперативного вмешательства на аноректальную функцию нивелируется, чего нельзя сказать о лучевой терапии (см. Christensen P., Im Baeten C., Espín-Basany E., Martellucci J., Nugent K.P., Zerbib F. et al. Management guidelines for low anterior resection syndrome - the MANUEL project. Colorectal Dis. 2021;23(2):461-475. https://doi.org/10.1111/codi.15517). Влияние лучевой терапии на аноректальную функцию достигало статистической значимости в большинстве опубликованных наблюдений (см. Christensen P., Im Baeten C., Espín-Basany E., Martellucci J., Nugent K.P., Zerbib F. et al. Management guidelines for low anterior resection syndrome - the MANUEL project. Colorectal Dis. 2021;23(2):461-475. https://doi.org/10.1111/codi.15517; см. Haas S., Faaborg P.M., Gram M., Lundby L., Brock C., Drewes A.M. et al. Cortical processing to anorectal stimuli after rectal resection with and without radiotherapy. Tech Coloproctol. 2020;24(7):721-730. https://doi.org/10.1007/s10151-020-02210-z). К важным факторам, связанным с возникновением СНПР, относят также несостоятельность колоректального анастомоза, создание превентивной стомы, временной период от ее формирования до закрытия и развитие диверсионного колита (см. Christensen P., Im Baeten C., Espín-Basany E., Martellucci J., Nugent K.P., Zerbib F. et al. Management guidelines for low anterior resection syndrome - the MANUEL project. Colorectal Dis. 2021;23(2):461-475. https://doi.org/10.1111/codi.15517). Нефункционирование сфинктерного аппарата прямой кишки при наличии стомы приводит к гипотрофии его мышц.
Вышеописанные факты способствуют поиску путей и методов профилактики СНПР у больных раком прямой кишки, описываются во многих исследованиях.
В литературе описан способ профилактики синдрома низкой передней резекции прямой кишки путем создания колопластического резервуара между низводимой сигмовидной кишкой и культей прямой кишки или анального канала (см. заявка на изобретение RU № 2018107803 от 03.09.2019 г., Бюл. №25). Суть данного метода заключается в формировании колопластического резервуара на 8 см проксимальнее уровня колоректального анастомоза по типу «бок-в-конец». С этой целью проводится продольное рассечение передней стенки низводимой кишки с формированием непрерывного шва в поперечном направлении.
Известно, что проведение химиолучевой терапии и низкой передней резекции способствуют уменьшению емкости и эластичности прямой кишки, что в свою очередь приводит учащению ложных позывов к дефекации и, соответственно, влияет на степень выраженности СНПР. Однако СНПР является сложным симптомокомплексом, механизм развития которого заключается не только в снижении эластичности прямой кишки, но и в изменении степени работы запирательного аппарата. Описанный способ не оказывает влияние на функцию удержания сфинктерного аппарата, не предотвращает снижения чувствительности слизистой прямой кишки, а, следовательно, не влияет на основные патогенетические механизмы развития СНПР.
Для профилактики анальной инконтиненции после низкой передней резекции у больных был разработан способ хирургического лечения рака прямой кишки (см. Патент на изобретение RU № 2319456 от 20.03.2008 г., Бюл. №8). На основании собственного опыта выполнения низких передних резекций прямой кишки среди 137 пациентов авторами эмпирическим путем был определен фактор риска развития анальной инконтиненции. До проведения оперативного вмешательства с помощью аноректальной сфинктероманометрии определяли область максимального давления в покое в анальном канале. В дальнейшем во время операции определяли уровень колоректального анастомоза с использованием металлического градуированного стержня. Расстояние между двумя измеряемыми параметрами, равное 2 см и менее, трактуется авторами, как интервал, позволяющий спрогнозировать развитие СНПР. Поэтому при расстоянии между показателями более 2 см, то авторы предлагают создавать анастомоз по типу «конец-в-конец» или «бок-в-конец», при этом при расстоянии, равное 2 см и менее – только анастомоз «бок-в-конец».
У описанного метода есть ряд недочетов, приводящих к погрешностям применения данной разработки. Способ направлен для уточнения показаний для наложения того или иного типа анастомоза. Однако использование металлического градуированного стержня без сопровождения эндоскопической визуализации достаточно условно, поэтому может привести к неточностям в определении уровня колоректального анастомоза. Также условно и определение уровня максимального давления покоя в анальном канале. Еще более условно определение расстояния между уровнем колоректального анастомоза и областью максимального давления покоя.
Как при расстоянии более 2 см, так и при промежутке менее 2 см между уровнем анастомоза и зоной максимального давления покоя в анальном канале, предлагается возможность создания анастомоза «бок-в-конец». Формирование в обоих вариантах анастомоза «бок-в-конец» лишает необходимости применения описанной методики в целом. Кроме того, существуют сведения, что анастомоз «бок-в-конец» предпочтителен, чем «конец-в-конец», поскольку приводит к меньшему числу осложнений и несостоятельности в послеоперационном периоде, а также обеспечивает более высокие функциональные результаты у пациентов после завершения лечения по поводу рака прямой кишки (см. Шелыгин Юрий Анатольевич, Будтуев Артем Сергеевич, Пикунов Дмитрий Юрьевич, Рыбаков Евгений Геннадиевич, Фоменко Оксана Юрьевна, Севостьянов Сергей Иванович Анастомоз «бок в конец» при низких передних резекциях прямой кишки // Вестн. хир.. 2015. №2. URL: https://cyberleninka.ru/article/n/anastomoz-bok-v-konets-pri-nizkih-perednih-rezektsiyah-pryamoy-kishki).
Известен способ улучшения функциональных результатов у пациентов после лучевой терапии и оперативного вмешательства по поводу рака прямой кишки (см. Патент на изобретение RU № 2519122 C1, опубл. 10.06.2014 г., Бюл. №16) с использованием лекарственного средства антиоксидантного действия. Препарат «Лавиокард+» рекомендуется применять по 1 капсуле 2 раза в день во время проведения предоперационной лучевой терапии, за сутки до низкой передней резекции прямой кишки и на протяжении 30 дней после операции.
Для анализа клинической симптоматики СНПР в послеоперационном периоде использовались опросники аноректальной дисфункции. Шкалы и опросники основаны исключительно на субъективной оценке выраженности симптомов, поэтому не могут полноценно отражать показатели компонентов, необходимых для нормального функционирования аноректальной области: уровень давления в прямой кишке и тонус анальных сфинктеров. Кроме того, не исключается вероятность развития индивидуальной непереносимости компонентов лекарственного препарата, что ограничивает возможность его применения.
Антиоксидантные свойства препарата, по мнению авторов, могут позволить снизить частоту развития несостоятельности колоректального анастомоза и выраженность аноректальной дисфункции после проведенного лечения за счет снижения воспалительных изменений. Тем не менее не может оказывать действия на функцию сфинктерного аппарата прямой кишки, играющего важную роль в удерживании кишечного содержимого.
В работе «Способ формирования искусственной ампулы прямой кишки после низкой передней резекции» описана технология, направленная на восстановление нормального акта дефекации после сфинктерсохраняющего оперативного вмешательства у больных раком прямой кишки (см. Патент на изобретение RU № 2207057 С2, опубл. 27.06.2003 г., Бюл. №18). Суть метода заключается в создании искусственной ампулы прямой кишки. Первым этапом производится формирование ректосигмоидного соединения за счет расположения линии швов колоректального анастомоза под углом к брыжеечному краю кишки и выполнения серозомиотомии противобрыжеечного края. В последующем на 2-3 см выше указанной области вновь выполняется серозомиотомия противобрыжееченого края, при этом первое и последнее рассечения последовательно сшиваются, за счет чего формируется изгиб кишки с внутрипросветным полулунным клапаном.
Таким образом, способ позволяет сформировать ректосигмоидный изгиб с полулунным клапаном в просвете. Однако данный метод сложен в исполнении, а выполнение рассечений серозно-мышечной оболочки кишки может приводить к увеличению числа осложнений. Предложенный способ изменяет только скорость продвижения кишечного содержимого по кишке, но при этом не влияет на чувствительность слизистой оболочки эластичность и емкость прямой кишки, функцию замыкания сфинктерного аппарата, поэтому не может оказывать полноценного профилактического действия после лечения по поводу рака прямой кишки.
При этом клинические рекомендации по лечению рака прямой не определяют оптимальные сроки закрытия илеостомы после низкой передней резекции прямой кишки. Поэтому закрытие илеостомы выполняется в любые сроки от 1 месяца до 1 года и более после операции, чаще после завершения адъювантной химиотерапии.
Формирование превентивной илеостомы и возникновение диверсионного колита вследствие бактериальной реколонизации толстой кишки рассматриваются некоторыми авторами как возможные факторы развития СНПР (см. Christensen P., Im Baeten C., Espín-Basany E., Martellucci J., Nugent K.P., Zerbib F. et al. Management guidelines for low anterior resection syndrome - the MANUEL project. Colorectal Dis. 2021;23(2):461-475). Энтеральная депривация питательных веществ, возникающая при формировании стомы, приводит к дефициту питательных веществ. Среди структурно-функциональных изменений могут возникнуть атрофия ворсинок и воспаление слизистой оболочки, обусловливающие развитие дисфункционного колита. Этот фактор оказывает неблагоприятное воздействие на метаболизм и микрофлору толстой кишки за счет изменения окисления бутирата и повышенного образования свободных радикалов (см. Yoon B.J., Oh H.K., Lee J., Cho J.R., Kim M.J., Kim D.W. et al. Effects of probiotics on bowel function restoration following ileostomy closure in rectal cancer patients: a randomized controlled trial. Colorectal Dis. 2021;23(4):901-910. https://doi.org/10.1111/codi.15463). Послеоперационный дисбиоз с тенденцией к значительному уменьшению разнообразия кишечной микробиоты коррелирует с повышенной частотой стула независимо от эндоскопической активности воспалительного процесса. Согласно некоторым источникам, учащение дефекации возникает при дисбалансе состава микробиоты со снижением относительного количества Bacteroidetes и увеличением Enterobacteriaceae (см. Turpin W, Kelly O, Borowski K, Boland K, Tyler A, Cohen Z, et al. Mucosa-Associated Microbiota in Ileoanal Pouches May Contribute to Clinical Symptoms, Particularly Stool Frequency, Independent of Endoscopic Disease Activity. Clin Transl Gastroenterol. 2019;10(5):1-7. https://doi.org/10.14309/ctg.0000000000000038). Отсутствие работы запирательного аппарата во время наличия стомы также снижает функцию сфинктеров и отражается на их функционировании после закрытия илеостомы.
Техническим результатом изобретения является разработка способа, позволяющего профилактировать развитие выраженного синдрома низкой передней резекции после проведения химиолучевой терапии и выполнения оперативного вмешательства в объёме низкой передней резекции с формированием превентивной илеостомы по поводу рака прямой кишки.
Технический результат достигается тем, что пациенту до начала химиолучевой терапии проводят аноректальную манометрию высокого разрешения, затем осуществляют предоперационный курс химиолучевой терапии, через 8 недель после его завершения повторно проводят аноректальную манометрию высокого разрешения с последующим выполнением оперативного вмешательства в объёме низкой передней резекции прямой кишки с выведением превентивной илеостомы, и при снижении уровня максимального давления сжатия на 30% от исходного значения и более и повышении объёма первого ощущения на 60% и более по данным аноректальной манометрии высокого разрешения через 8 недель после завершения химиолучевой терапии, выполняют закрытие илеостомы в срок до 2 месяцев после низкой передней резекции прямой кишки с превентивной илеостомой.
Новизна изобретения заключается в том, что при выявлении на этапе после проведения химиолучевой терапии по данным аноректальной манометрии высокого разрешения снижения максимального давления сжатия на 30% и более от исходного уровня и повышении объёма первого ощущения на 60% и более от исходного уровня выполняют закрытие илеостомы в ранние сроки до 2 месяцев после низкой передней резекции прямой кишки, что позволяет профилактировать развитие выраженного СНПР.
Изобретение «Способ профилактики развития выраженного синдрома низкой передней резекции» позволяет профилактировать развитие выраженного СНПР после химиолучевой терапии и низкой передней резекции с формированием превентивной илеостомы у пациентов на основании быстрого восстановления пассажа по толстой кишке, возникновение диверсионного колита, гипотрофии мышц сфинктерного аппарата прямой кишки после завершения лечения по поводу рака прямой кишки.
Для лучшего понимания способа приводим фигуры.
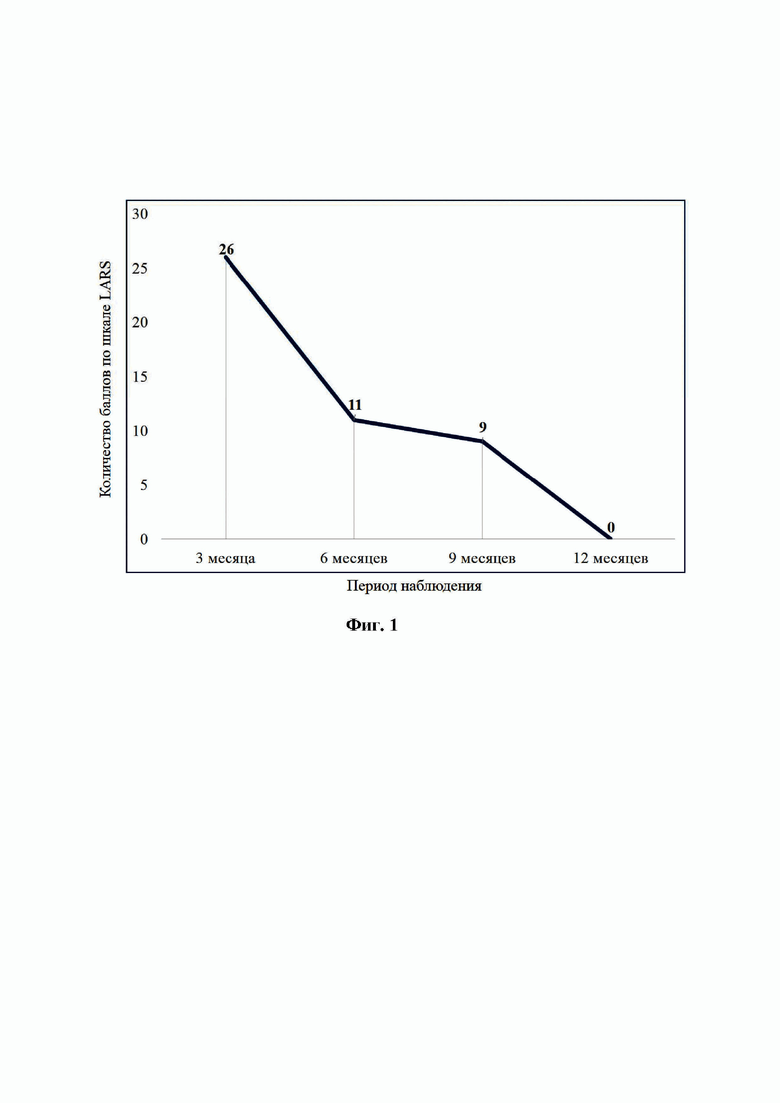
На Фиг. 1 изображены результаты опросника LARS пациента 1 в сроки через 3, 6, 9, 12 месяцев (см. Фиг.1).
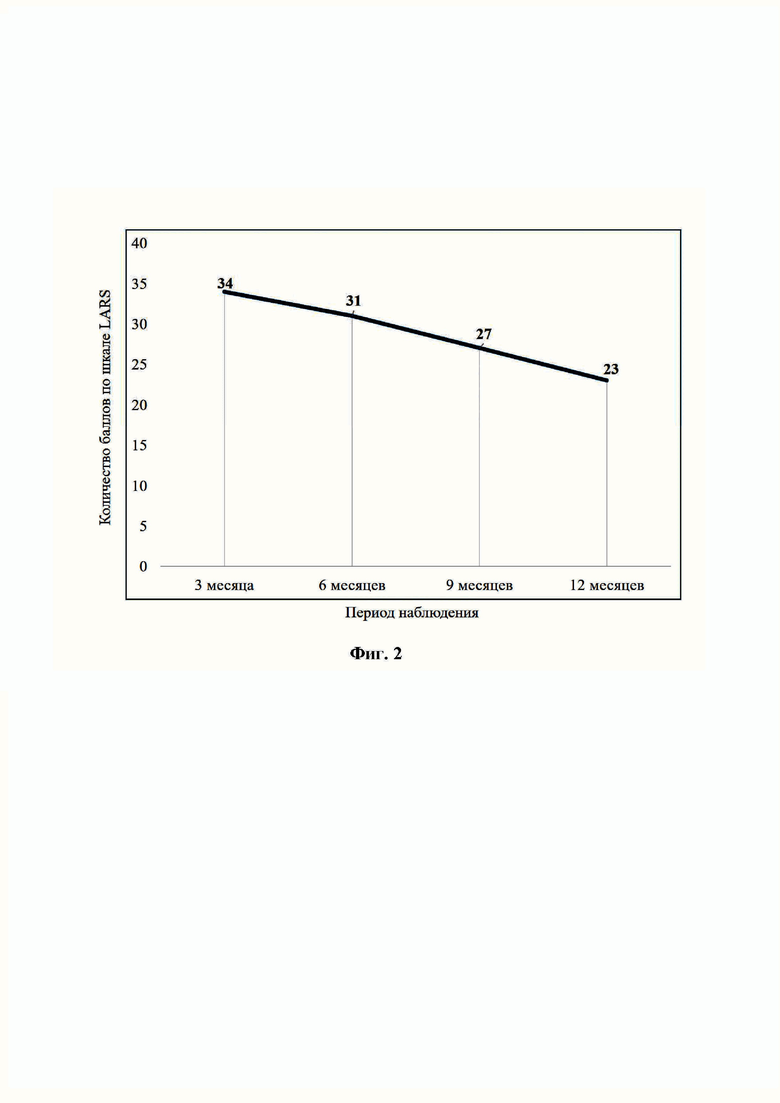
На Фиг. 2 изображены результаты опросника LARS пациента 2 в сроки через 3, 6, 9, 12 месяцев (см. Фиг. 2).
Способ является промышленно применимым, прост в исполнении и может быть воспроизведен в здравоохранении в лечебных учреждениях специализированного профиля для профилактики выраженного СНПР.
Способ профилактики развития СНПР осуществляется следующим образом. В соответствии с клиническими рекомендациями пациентам проводится предоперационный курс химиолучевой терапии, через 8 недель выполняется оперативное вмешательство в объёме низкой передней резекции прямой кишки с выведением превентивной илеостомы. Пациентам до начала лучевой терапии и через 8 недель после ее завершения проводят аноректальную манометрию высокого разрешения. Исследование проводят в положении больного лежа на левом боку с согнутыми под прямым углом тазобедренными и коленными суставами. В начале исследования в течение 60 секунд проводят пробу с расслаблением, в течение которой регистрируется среднее анальное давление покоя. Затем выполняют пробу с волевым сокращением, во время которой отражается уровни среднего давления сжатия и максимального давления сжатия. Следующим этапом производят измерение длительности волевого сокращения для оценки выносливости сфинктерного аппарата прямой кишки. Для исследования чувствительности и резервуарной функции прямой кишки производят наполнение ректального баллона. В ходе данной пробы регистрируют объем баллона, при котором пациент отмечает первое ощущение наполнения.
Делают вывод о том, что у больных раком прямой кишки имеет место повышенный риск развития выраженного СНПР, если при проведении аноректальной манометрии высокого разрешения через 8 недель после завершения химиолучевой терапии наблюдается снижение уровня максимального давления сжатия на 30% от исходного значения и более и повышения объёма первого ощущения на 60% и более. Такие больные будут находиться в группе риска по возникновению выраженного СНПР, поэтому закрытие илеостомы этим пациентам проводится в ранний срок до 2 месяцев. В последующем больные находятся под динамическим наблюдением в течение года. Для исследования клинических симптомов аноректальной дисфункции пациенты заполняют опросник LАRS в сроки через 3 месяца.
Под нашим наблюдением находилось 50 больных с установленным диагнозом рака средне-ампулярного и нижне-ампулярного отделов прямой кишки, которым проводилась химиолучевая терапия и низкая передняя резекция прямой кишки с формированием превентивной илеостомы. Закрытие илеостомы данной группе больных проводилось в сроки более 4 месяцев после низкой передней резекции прямой кишки (позднее закрытие илеостомы).
До начала химиолучевой терапии и после ее завершения выполнялась аноректальная манометрия высокого разрешения. Через 3 месяца после закрытия илеостомы пациенты были разделены на 3 группы в зависимости от показателей аноректальной манометрии высокого разрешения.
У 9 пациентов из общей группы наблюдаемых отмечался выраженный СНПР (34 балла по шкале LARS). При этом по данным аноректальной манометрии высокого разрешения наблюдалось снижение показателя максимального давления покоя сжатия на 30% и более и повышение объёма первого ощущения на 60% и более.
У 36 пациентов наблюдалось снижение показателя максимального давления покоя сжатия в диапазоне 5-29% и повышение объёма первого ощущения на 10-59%. У 11% больных этой группы отмечалось развитие выраженного СНПР (31 балл по шкале LARS), у 61% - слабовыраженного СНПР (23 балла по шкале LARS), у 28% пациентов развитие СНПР не наблюдалось.
У 5 больных по данным аноректальной манометрии высокого разрешения было выявлено снижение показателя максимального давления покоя сжатия на 4% и менее и повышение объёма первого ощущения на 9% и более. При этом у данной группы больных СНПР не развивался (см. Таблица 1).
Таблица 1. Выраженность СНПР у пациентов группы позднего закрытия илеостомы (более 4 месяцев после низкой передней резекции прямой кишки)
Вышеуказанное свидетельствует о том, что при изменении данных показателей повышается риск развития выраженного СНПР после оперативного вмешательства.
С целью профилактики развития выраженного СНПР в исследование было включено еще 50 больных с диагнозом рака средне-ампулярного и нижне-ампулярного отделов прямой кишки, которым была выполнена химиолучевая терапия и низкая передняя резекция прямой кишки с формированием превентивной илеостомы. Отличие заключалось в том, что пациентам данной группы закрытие илеостомы выполнялось в срок до 2 месяцев после низкой передней резекции прямой кишки (ранее закрытие илеостомы).
Так же, как и первой группе больных, в данной выборке до начала химиолучевой терапии и после ее завершения проводилась аноректальная манометрия высокого разрешения. Через 3 месяца после закрытия илеостомы пациенты были разделены на 3 группы в зависимости от показателей аноректальной манометрии высокого разрешения.
У 10 пациентов по данным аноректальной манометрии высокого разрешения наблюдалось снижение показателя максимального давления покоя сжатия на 30% и более и повышение объёма первого ощущения на 60% и более. При этом у 20% больных наблюдалось развитие выраженного СНПР (31 балл по шкале LARS), у 80% - слабовыраженного СНПР (25 баллов по шкале LARS).
У 27 пациентов наблюдалось снижение показателя максимального давления покоя сжатия в диапазоне 5-29% и повышение объёма первого ощущения на 10-59%. У 4% больных из группы отмечалось развитие выраженного СНПР (30 баллов по шкале LARS), у 33% - слабовыраженного СНПР (22 балла по шкале LARS), у 63% развитие СНПР не наблюдалось.
У 13 больных по данным аноректальной манометрии высокого разрешения было выявлено снижение показателя максимального давления покоя сжатия на 4% и менее и повышение объёма первого ощущения на 9% и более. При этом у данной группы больных СНПР не развивался (см. Таблица 2).
Таблица 2. Выраженность СНПР у пациентов группы раннего закрытия илеостомы (до 2 месяцев после низкой передней резекции прямой кишки)
Вышеуказанное свидетельствует о том, что срок закрытия илеостомы является одним из факторов, связанных с повышенным риском развития выраженной клинической симптоматики аноректальной дисфункции СПНР после оперативного вмешательства (см. Таблица 3). Помимо меньшего числа развития выраженного СНПР раннее закрытие илеостомы до 2 месяцев способствует также более быстрому восстановлению аноректальной функции в послеоперационном периоде.
Таблица 3. Сравнение выраженности СНПР через 3 месяца после закрытия илеостомы в группах с ранним и поздним закрытием илеостомы
Полученные результаты демонстрируют, что закрытие илеостомы в раннем периоде до 2 месяцев снижает вероятность развития выраженного СНПР после оперативного вмешательства. Клиническое применение данного факта позволит уже на этапе низкой передней резекции при отсутствии противопоказаний выполнять закрытие илеостомы в ранний период и тем самым профилактировать развитие выраженной аноректальной дисфункции.
Приводим примеры клинического наблюдения.
Пример №1
Больной В., 06.07.1964 г.р., проходил наблюдение и лечение в ФГБУ «НМИЦ онкологии» Минздрава России с мая 2022 года. По данным МРТ-исследования у больного была выявлена опухоль среднеампулярного отдела прямой кишки с признаками экстрамурального роста с вовлечением мезоректальной клетчатки. На ректоскопии - на 8 см от ануса нижний край почти полуциркулярного образования, протяженностью не менее 4 см, свободно проходимо ректоскопом. Результат гистологического исследования - участки умереннодифференцированной аденокарциномы (G2).
Больному был установлен диагноз (С20) Рак среднеампулярного отдела прямой кишки сT3N1M0, стадия IIIВ, клиническая группа 2.
На данном этапе была выполнена аноректальная манометрия высокого разрешения с помощью водно-перфузионной техники с использованием 8-канального катетера прибора WMP Solar GI (MMS, Голландия). Уровень максимального давления сжатия составил 163 мм рт.ст., а объём первого ощущения – 30 мл.
С 20.05.2022 г по 21.06.2022 г. с помощью программного обеспечения Eclips Varian больной прошел курс дистанционной лучевой терапии на зону опухолевого распространения в прямой кишке, РОД=2,4 Гр до СОД=50 изоГр, на зону прямой кишки, лимфоузлы малого таза, РОД=2,4 Гр до СОД=44 изоГр, на фоне радиомодификации капецитабином 1650 мг/м2 (3000 мг) ежедневно в дни проведения ЛТ, в два приема с интервалом 12 часов. Лечение перенес удовлетворительно.
Через 8 недель после завершения химиолучевой терапии также была выполнена аноректальная манометрия высокого разрешения. Уровень максимального давления сжатия составил 109 мм рт.ст. (показатель снизился на 33,1% от его исходного уровня), а объём первого ощущения – 76 мл (показатель повысился на 60,5% от его исходного уровня). По результатам аноректальной манометрии можно предположить развитие выраженного СНПР.
30.08.2022 г. выполнена низкая передняя резекция прямой кишки, превентивная илеостомия. Послеоперационный период протекал без осложнений.
Гистологические исследование после операции от 09.09.2022 г.: в прямой кишке, после курса дистанционной лучевой терапии - аденокарцинома G1 с поражением слизистой, подслизистой, мышечной оболочек стенки кишки, участками роста в прилежащей жировой клетчатке, периневральным, периваскулярным ростом. В пяти из пяти лимфоузлов - метастазы с полным замещением лимфоидной ткани, инвазией капсулы в прилежащую жировую клетчатку. В краях резекции роста опухоли не обнаружено. Лечебный патоморфоз TRG 3 (Mandard).
В сроки до 2 месяцев после низкой передней резекции прямой кишки 25.10.2022 г. было выполнено закрытие илеостомы. В дальнейшем в течение года пациент проходил динамическое наблюдение, а сроки через 3, 6, 9, 12 месяцев больному было предложено пройти опросник LARS (см. Фиг.1).
Через 3 месяца после закрытия илеостомы дневной стул возникал с частотой около 4 раз, при этом сопровождался ощущением неполного опорожнения кишечника. Периодически у больного наблюдалось неконтролируемое отхождение газов. Однако эпизодов недержания кишечного содержимого не возникало. Раздражение кожи перианальной области не наблюдалось. Количество баллов по шкале LARS составило 26.
Через полгода после закрытия илеостомы частота стула составляла 2-3 раза в день. Неконтролируемого отхождения газов или кишечного содержимого не возникало, однако сохранялось ощущение неполного опорожнения кишечника чаще 1 раза в неделю. По шкале LARS отмечалось 11 баллов.
Через 9 месяцев чувство неполного опорожнения беспокоило реже 1 раза в неделю, при этом стул наблюдался 1 раз в день. Количество баллов по шкале LARS составляло 9 баллов. Через год больной не предъявлял жалоб со стороны стула, а количество баллов по шкале LARS составило 0.
У данного пациента через 3 месяца отмечались клинические проявления выраженного СНПР, в то время как уже через полгода сохранялось только чувство неполного опорожнения кишечника, связанного со снижением емкости прямой кишки после оперативного вмешательства, что по шкале LARS демонстрирует отсутствие СНПР.
Таким образом, приведенный клинический пример отражает более раннее восстановление функции сфинктерного аппарата прямой кишки при закрытии илеостомы в период до 2 месяцев после низкой передней резекции с неоадьювантной химиолучевой терапией. Эти данные свидетельствуют об эффективности разработанного «Способа профилактики развития выраженного синдрома низкой передней резекции».
Пример №2
Больной Т., 27.09.1960 г.р., проходил наблюдение и лечение в ФГБУ «НМИЦ онкологии» Минздрава России с января 2022 года. По данным МРТ-исследования у больного была выявлена опухоль среднеампулярного отдела прямой кишки без признаков экстрамурального роста и вовлечения мезоректальной клетчатки. На ректоскопии - на 8 см от ануса нижний край почти полуциркулярного образования, верхний край на 13 см. По результатам гистологического исследования выявлены участки высокодифференцированной аденокарциномы (G1).
Больному был установлен диагноз (С20) Рак среднеампулярного отдела прямой кишки сT3N1M0, стадия IIIВ, клиническая группа 2.
На данном этапе была выполнена аноректальная манометрия высокого разрешения с помощью водно-перфузионной техники с использованием 8-канального катетера прибора WMP Solar GI (MMS, Голландия). Уровень максимального давления сжатия составил 224 мм рт.ст., а объём первого ощущения – 23 мл.
С 23.01.2022г по 25.02.2022 г. с помощью программного обеспечения Eclips Varian больной прошел курс дистанционной лучевой терапии на зону опухолевого распространения в прямой кишке, РОД=2,4 Гр до СОД=50 изоГр, на зону прямой кишки, лимфоузлы малого таза, РОД=2,4 Гр до СОД=44 изоГр, на фоне радиомодификации капецитабином 1650 мг/м2 (3000 мг) ежедневно в дни проведения ЛТ, в два приема с интервалом 12 часов. Лечение перенес удовлетворительно.
Через 8 недель после завершения химиолучевой терапии также была выполнена аноректальная манометрия высокого разрешения. Уровень максимального давления сжатия составил 138 мм рт.ст. (показатель снизился на 38,3% от его исходного уровня), а объём первого ощущения – 69 мл (показатель повысился на 66,7% от его исходного уровня). По результатам аноректальной манометрии можно предположить развитие выраженного СНПР.
19.04.2022 г. выполнена низкая передняя резекция прямой кишки, превентивная илеостомия. Послеоперационный период протекал без осложнений.
Гистологические исследование после операции от 29.04.2022г.: в стенке толстой кишки умереннодифференцированная аденокарцинома (low-grade/G2) IV степень регрессии опухоли по Mandard (TRG4) - опухолевые элементы преобладают над фиброзными изменениями, с изъязвлением, прорастанием подслизистой, мышечной оболочки, периваскулярной и периневральной инвазией, лимфоидной инфильтрацией по периферии опухоли. В 2-х гистологически подтвержденных лимфатических узлах синусовый гистиоцитоз, фолликулярная гиперплазия; 10 фрагментов представлены жировой клетчаткой с расширенными полнокровными кровеносными сосудами. В стенке кишки вне опухоли гиперплазия крипт, хроническое воспаление. Линии резекции без признаков опухолевого роста.
Через 4 месяца 22.08.2023 г. было выполнено закрытие илеостомы. В дальнейшем в течение года пациент проходил динамическое наблюдение, а сроки через 3, 6, 9, 12 месяцев больному было предложено пройти опросник LARS (см. Фиг.2).
Через 3 месяца после закрытия илеостомы частота дневного стула составляла более 5-6 раз в сутки, при этом ночного составляла 1 раз с сохранением чувства неполного опорожнения кишечника. Нарушение дифференцировки все также беспокоило больного, поскольку возникали эпизоды недержания газов и кишечного содержимого. Раздражение кожи перианальной области наблюдалось при жидком стуле. Количество баллов по шкале LARS составило 34.
Через полгода после закрытия илеостомы частота стула составляла также 5-6 раз в день, периодически возникал и ночной стул. Отмечалось неконтролируемого отхождения газов и кишечного содержимого, а также возникало ощущение неполного опорожнения кишечника реже 1 раза в неделю. По шкале LARS отмечалось 31 балл.
Через 9 месяцев пациента стул возникал с частотой 3 раза в день, ощущение неполного опорожнения так же сохранялось. Эпизоды недержания газов и кишечного содержимого отмечались, но реже 1 раза в неделю. Через год после закрытия илеостомы больного перестала беспокоить необходимость повторно опорожнить кишечник в течение часа после последнего стула, а также недержание газов. Количество баллов по шкале LARS через 9 месяцев составило 27, через 12 месяцев – 23.
У данного пациента через 3 и 6 месяцев отмечались клинические проявления выраженного СНПР, в то время как через 9 и 12 месяцев отмечалась слабовыраженная клиническая картина.
Таким образом, приведенный клинический пример демонстрирует более длительное течение выраженного СНПР в послеоперационном периоде и более длительное восстановление функции сфинктерного аппарата прямой кишки при закрытии илеостомы в поздний период более 4 месяцев после низкой передней резекции прямой кишки. Эти данные свидетельствуют об эффективности разработанного «Способа профилактики развития выраженного синдрома низкой передней резекции».
Технико-экономическая эффективность способа профилактики развития выраженного синдрома низкой передней резекции заключается в том, были найдены критерии профилактики выраженного СНПР в виде раннего закрытия илеостомы (до 2 месяцев после низкой передней резекции прямой кишки с превентивной илеостомой). Клиническое применение предлагаемого способа позволит уменьшить частоту развития выраженного СНПР у пациентов, которым закрытие илеостомы в срок до 2 месяцев после низкой передней резекции с превентивной илеостомой не противопоказано, что снизит затраты на лечение развившегося СНПР и улучшит социальную адаптацию пациентов.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования развития выраженного синдрома низкой передней резекции | 2023 |
|
RU2814525C1 |
| Способ восстановления резервуарной функции низведённой или прямой кишки с использованием метода биологической обратной связи - БОС-терапии | 2022 |
|
RU2790683C1 |
| СПОСОБ ЛЕЧЕНИЯ АНАЛЬНОЙ ИНКОНТИНЕНЦИИ У БОЛЬНЫХ РАКОМ ПРЯМОЙ КИШКИ ПОСЛЕ СФИНКТЕРОСОХРАНЯЮЩИХ ОПЕРАЦИЙ | 2013 |
|
RU2535619C1 |
| СПОСОБ ФОРМИРОВАНИЯ ВИРТУАЛЬНОЙ ИЛЕОСТОМЫ | 2024 |
|
RU2829422C1 |
| Способ прогнозирования развития водно-электролитных нарушений у пациентов со сформированной превентивной илеостомой | 2024 |
|
RU2825185C1 |
| Способ формирования петлевой двуствольной илеостомы | 2020 |
|
RU2745728C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ РАКА ПРЯМОЙ КИШКИ | 2006 |
|
RU2319456C1 |
| СПОСОБ ПРОФИЛАКТИКИ РЕЦИДИВА ПРИ НИЗКОЙ ПЕРЕДНЕ-ВЕРХНЕЙ АППАРАТНОЙ РЕЗЕКЦИИ | 2012 |
|
RU2499563C1 |
| СПОСОБ УЛУЧШЕНИЯ ФУНКЦИОНАЛЬНЫХ РЕЗУЛЬТАТОВ НИЗКОЙ РЕЗЕКЦИИ ПРЯМОЙ КИШКИ | 2012 |
|
RU2519122C1 |
| СПОСОБ ПОДГОТОВКИ ПЕТЛИ КИШКИ ДЛЯ НАЛОЖЕНИЯ КИШЕЧНЫХ СТОМ | 2002 |
|
RU2219850C2 |
Изобретение относится к медицине, а именно к онкологии. Пациенту до начала химиолучевой терапии проводят аноректальную манометрию высокого разрешения. Осуществляют предоперационный курс химиолучевой терапии, через 8 недель после его завершения повторно проводят аноректальную манометрию высокого разрешения с последующим выполнением оперативного вмешательства в объёме низкой передней резекции прямой кишки с выведением превентивной илеостомы. При снижении уровня максимального давления сжатия на 30% от исходного значения и более и повышении объёма первого ощущения на 60% и более по данным аноректальной манометрии высокого разрешения через 8 недель после завершения химиолучевой терапии выполняют закрытие илеостомы в срок до 2 месяцев после низкой передней резекции прямой кишки с превентивной илеостомой. Способ позволяет уменьшить частоту развития выраженного синдрома низкой передней резекции (СНПР) у пациентов за счет закрытия илеостомы в срок до 2 месяцев после низкой передней резекции с превентивной илеостомой, что улучшит социальную адаптацию пациентов; обеспечивает быстрое восстановление аноректальной функции в послеоперационном периоде. 2 ил., 3 табл., 2 пр.
Способ профилактики развития выраженного синдрома низкой передней резекции, заключающийся в том, что пациенту до начала химиолучевой терапии проводят аноректальную манометрию высокого разрешения, затем осуществляют предоперационный курс химиолучевой терапии, через 8 недель после его завершения повторно проводят аноректальную манометрию высокого разрешения с последующим выполнением оперативного вмешательства в объёме низкой передней резекции прямой кишки с выведением превентивной илеостомы и при снижении уровня максимального давления сжатия на 30% от исходного значения и более и повышении объёма первого ощущения на 60% и более по данным аноректальной манометрии высокого разрешения через 8 недель после завершения химиолучевой терапии выполняют закрытие илеостомы в срок до 2 месяцев после низкой передней резекции прямой кишки с превентивной илеостомой.
| RU 2207057 C2, 27.06.2003 | |||
| СПОСОБ ФОРМИРОВАНИЯ ТОЛСТОКИШЕЧНОГО РЕЗЕРВУАРА ПОСЛЕ НИЗКОЙ ПЕРЕДНЕЙ РЕЗЕКЦИИ ПРЯМОЙ КИШКИ | 2006 |
|
RU2302827C1 |
| Циркуль | 1929 |
|
SU14751A1 |
| CN 208943223 U, 07.06.2019 | |||
| US 20230057930 A1, 23.02.2023 | |||
| КИТ О.И | |||
| и др | |||
| Поздняя несостоятельность анастомоза после передней резекции прямой кишки, Вопросы онкологии, 2020, т | |||
| Приспособление для соединения пучка кисти с трубкою или втулкою, служащей для прикрепления ручки | 1915 |
|
SU66A1 |
| Нефтяной конвертер | 1922 |
|
SU64A1 |
| ANNICCHIARICO A | |||
| et al | |||
| Low anterior resection syndrome: can it be | |||
Авторы
Даты
2024-06-03—Публикация
2024-02-21—Подача