Изобретение относится к медицине, мануальной диагностике и терапии, медицинской реабилитации и может быть использовано в амбулаторной практике, профильных лечебно-профилактических и санаторно-курортных учреждениях.
Уровень техники
Все движения можно рассматривать с позиций продольных мышечных цепочек – синергий – с общими местами прикрепления, включающими длинные мышцы конечностей и постуральные мышцы туловища, связанные непрерывным единым глубоким фасциальным листком, обеспечивающим целостность движений. Весь соединительнотканный фиброзно-фасциальный комплекс, создающий футляры для мышц, оболочки для спинного, головного мозга, нервов, сосудов, строму мышц, покровных тканей, является неким «мягким скелетом», удерживающим тело в вертикальном состоянии. Поэтому перед проведением лечебных приемов на позвоночнике, его структурах несомненно требуется исследование подвижности в различных позвоночно-двигательных сегментах (ПДС). Известны разнообразные техники этих исследований [Р. Мэнь, 1970; Стоддарт, 1961, и др.]. К. Левит рекомендует проводить исследование пассивной подвижности ПДС поясничного отдела позвоночника в положении пациента лежа на кушетке. Исследование пассивного сгибания проводят в вариантах:
1. Пациент лежит на спине. Врач одной рукой захватывает обе его ноги. При этом одна нога заброшена на другую. Врач, приподнимая ноги пациента и приближая их к его брюшной стенке, другой рукой проводит пальпацию межостистых промежутков, определяя наличие подвижности.
2. Пациент лежит на боку, лицом к врачу, с согнутыми в коленных и тазобедренных суставах ногами. Врач бедрами прижимает колени пациента и, производя качающие движения, подтягивает их кпереди, к брюшной стенке. Руками проводит пальпацию межостистых промежутков для определения подвижности в ПДС.
Пассивное разгибание в поясничных ПДС проводят в вариантах:
1. Нижняя «левада». С помощью этого приема изучают пассивную экстензию в нижнепоясничной области. Пациент лежит на животе, руки вдоль туловища. Врач одной рукой захватывает ноги пациента чуть выше коленных суставов и приподнимает их, производя качающие движения. Свободной рукой производит пальпацию межостистых промежутков. Для облегчения нагрузки врач может производить упор коленом в кушетку.
2. Верхнюю «леваду» проводят для изучения пассивной подвижности в нижнегрудном и верхнепоясничном отделах. Положение пациента то же, но руки вытянуты вперед. Врач одной рукой захватывает руки пациента в области середины плечевых костей и приподнимает головной конец туловища пациента кверху. Другой рукой проводит пальпацию подвижности в ПДС.
3. Пациент лежит на боку лицом к врачу согнутыми в коленных и тазобедренных суставах ногами. Врач одной рукой захватывает ноги пациента и постепенно отводит их, производя качающие движения. Другой рукой пальпирует межостистые промежутки. В этой позиции возможно изучение подвижности как в сторону разгибания, так и сгибания позвоночника.
Исследование пассивного бокового сгибания проводят в аналогичном положении пациента, но ноги согнуты в коленном и тазобедренном суставах под прямым углом так, что голени расположены параллельно туловищу. Врач, захватывая ноги пациента в области колена или голени, поднимает их кверху, одновременно производя пальпацию остистых отростков позвонков с вогнутой стороны, т.е. сверху.
Однако, поскольку возможно исследование как блокированного, так и гипермобильного ПДС, то грубое воздействие может привести к рефлекторной мышечной реакции и ограничению подвижности в ПДС с неправильной оценкой его состояния. Кроме того, для осуществления описанных диагностических приемов специалист должен обладать довольно большой физической силой, что не всегда возможно.
Известен способ диагностики функциональных состояний ПДС (RU 2372843 C1, Мосейкин И.А., 20.11.2009), когда пациенту проводят измерение расстояния между остистыми отростками смежных позвонков в вертикальном положении тела, а затем – при наклоне его вперед на 40-60 град. При получении той или иной количественной разницы между расстоянием между остистыми отростками в вертикальном положении и расстоянием между остистыми отростками при наклоне судят о нормальном функционировании ПДС или о наличии функционального или органического блока, или о наличии гипермобильности в ПДС. Однако данный способ предназначен только для диагностики.
Известен способ мануальной диагностики и коррекции функциональных состояний позвоночника (RU 2268700, 27.01.2006), включающий визуальное определение разной скорости движения мышц от оси позвоночника при наклоне пациента вперед из исходного положения (ИП) пациента стоя. При этом последовательно паравертебрально большими пальцами обеих рук тестирующего в положении пациента стоя, сидя и при форсированном вдохе на уровнях S1-L5; L3-L2; Th12-Th11; Th8-Th7; Th5-Th4; Th2-Th1; C5-C4; C3-C2 позвоночника отслеживают асимметрию движения паравертебральных мышц с обеих сторон от оси позвоночника. На основе результатов делают заключение о вариабельной разнице длин нижних конечностей, скрученности таза, функциональных блоках (ФБ) поясничного, грудного и шейного отделов позвоночника (ШОП), требующих дальнейшей коррекции.
Однако субъективные результаты такого обследования не позволяют объективно оценить объем ограничения движений, в связи с чем последующие лечебные воздействия, принятые в мануальной терапии (МТ) – мобилизация, манипуляция, - могут проводиться нечетко на заблокированный ПДС или весь отдел в целом. Это не всегда позволяет достичь полного устранения ФБ и может привести к образованию новых ФБ. Также не всегда удается достоверно оценить наличие гипермобильности ПДС, что влияет на выбор дальнейшей тактики.
Известен способ лечения остеохондроза (RU 2005456 С1, 15.01.1994), при котором позвоночник пациента пальпируют в положении сидя или стоя, выявляют наличие спазма (гипертонуса) в околопозвоночных мышцах, локальный дефанс (ЛД). Далее, в зависимости от местонахождения ЛД, выявленного при пальпации, фиксируют голову пациента (ЛД установлен в ШОП) или сегмент позвоночника (при ЛД в остальных отделах позвоночника) проксимально от мышцы с ЛД. Затем одномоментно осуществляют толчкообразные тракции в краниальном направлении и давление в сагиттальной плоскости на ЛД. Недостатком этого способа является то, что интенсивные одномоментные толчкообразные тракции тела могут привести к повреждению мышечно-связочного аппарата и смещению позвонков.
В известном способе комплексного мануального исследования краниовертебрального перехода (КВП) (RU 2248195 C2, Сигрианский К.И., 20.03.2005) приведены приемы мануальной диагностики состояния КВП, движения в котором могут ограничиваться вследствие ФБ. Раскрыты такие причины дисфункции КВП, как нарушение биомеханики позвоночника, миофасциальная дисфункция с формированием локального мышечного спазма подзатылочных мышц, основной функцией которых является тонкое регулирование подвижности в атлантоокципитальном (АОС) и атлантоаксиальном суставах (ААС). Нарушение биомеханики в КВП приводит к спазму подзатылочных мышц, контрактурам, появлению в них латентных триггерных точек, региональному дисбалансу мышц. Развиваются ФБ С0-С1, С1-С2.
В целом ФБ представляет собой обратимое ограничение подвижности сустава, связанное с рефлекторной перестройкой деятельности околосуставного связочно-мышечного аппарата, обусловленное как внутри-, так и внесуставными процессами. В результате ограничивается объем активного движения в суставе и резерв движения, подвижности сустава, то есть дополнительный объем его движения от функционального барьера до анатомического, а движение мануального специалиста, вызывающее этот объем, называется пружированием. ФБ часто возникают в зоне КВП. Основным клиническим признаком является ограничение движений в составляющих его сочленениях, не всегда сопровождающееся болью.
КВП часто вовлекается в патологический процесс при самых разнообразных патогенных факторах и является причиной многочисленных неспецифических жалоб. Причинами ФБ суставов являются перегрузка, аномальная нагрузка, микротравма, рефлекторные процессы при патологии позвоночника и внутренних органов, дистрофические изменения в самом суставе. При этом, говоря о рефлекторных причинах формирования ФБ КВП, стоит отметить значение их возникновения:
-при формировании сенсомоторного рефлекса от анатомических образований головы и шеи,
-вследствие генерализации функциональных изменений двигательного стереотипа при первичном поражении ПДС, отдаленных от КВП (что часто бывает осложнением болей пояснично-крестцовой локализации).
В формировании ФБ КВП большое значение также имеют нерефлекторные причины, например, биомеханические нарушения.
Мануальное исследование КВП проводят с помощью известных приемов на АОС (сегмент 0-C1) и на ААС (сегмент C1-С2) по отдельности или в виде комплексного исследования всего КВП. Для этого врач встает позади сидящего пациента и располагает пальцы обеих кистей рук на одноименных сторонах головы пациента следующим образом:
-средние пальцы – на поперечных отростках С1,
-указательные – на нижнечелюстных суставах,
-безымянные – на сосцевидных отростках и затылке,
-большие – на темени.
Большой, указательный и безымянный пальцы совместно и последовательно осуществляют движения в АОС и ААС в направлении сгибания, разгибания, вращения вправо и влево и боковых наклонов вправо и влево. Средние пальцы пальпируют изменения положения поперечных отростков в каждом направлении. То есть врач как бы охватывает сверху череп пациента, фиксируя его указательными, безымянными и большими пальцами обеих рук.
Средние пальцы обеих рук врача располагаются на шее пациента, они устанавливаются на поперечных отростках атланта (С1). Оценку пробы проводят по смещению средних пальцев врача, расположенных на поперечных отростках атланта, при последовательном проведении всех описанных движений: флексии, антефлексии, ротации вправо и влево и латерофлексии вправо и влево. Основными требованиями к проведению данного технического приема являются:
-создание преднапряжения в исследуемом направлении,
-вызывание пружинирования в этом направлении.
Отсутствие пружинирования свидетельствует об ограничении резерва движения, то есть о ФБ (Ситель А.Б. Мануальная терапия. М.: Русь «Издатцентр»; 1998; с.13-44, 62-72, 106-113).
Данный известный способ основан на последовательном выполнении приемов, с помощью которых врач по характеру и объему пассивных движений на сопряженных участках диагностирует состояние КВП. Итоговая информация образуется при суммировании результатов всех тестов. Исходное положение пациента в известном способе не меняется в зависимости от проводимого исследования. Положение врача, его рук на голове и шее пациента при этом также не меняется, что облегчает выполнение приемов.
При этом в известном способе оценку результатов тестирования врач проводит по характеру и объему пассивных движений поперечных отростков C1 позвонка. Исследование движений С2 позвонка не проводят (у врача заняты все пальцы обеих рук для оценки движений между черепом и C1 позвонком), а именно движение между C1-С2 позвонками определяет состояние ААС. То есть известный способ не позволяет определить все движения в КВП, что снижает точность диагностики или делает ее невозможной. Причем для выявления ФБ КВП необходимо последовательно использовать все описанные движения: сгибание, разгибание, повороты и боковые наклоны вправо и влево, что требует достаточно времени, а при наличии болей утомляет пациента. Напряжение поверхностных тканей над АОС препятствует точной оценке.
Предлагаемый в упомянутом патенте RU 2248195 альтернативный вышеописанному способ комплексного мануального исследования КВП включает наложение рук врача иным образом – одноименные пальцы обеих рук врач располагает на костных ориентирах, одним из которых является остистый отросток аксиса, вторым – сосцевидный отросток затылочной кости. При правостороннем повороте головы пациентом палец правой руки врач располагает на правом сосцевидном отростке затылочной кости, а палец левой руки на остистом отростке аксиса, при левостороннем повороте головы пациентом положение рук врач меняет на зеркальное. Проводят физиологическую пробу в виде активного поворота головы самим пациентом при сохранении вертикальной оси позвоночника и оценивают состояние КВП по наличию или отсутствию поворота остистого отростка аксиса в первую фазу движения при повороте головы до 25° и наличию или отсутствию смещения уровня сосцевидного отростка затылочной кости во вторую фазу движения при повороте головы более 25°.
Описанный известный способ основан на том известном факте, что движения в КВП взаимосвязаны с движениями в других сегментах позвоночника. Так, повороты головы при сохранении вертикальной оси позвоночника (положение шейного отдела позвоночника совпадает с вертикальной осью) осуществляются за счет следующей схемы передачи движения по отдельным взаимосвязанным элементам. Движение начинается с поворота аксиса до полного использования объема движения сегмента C1-С2, то есть в объеме до 25 град. Отсутствие движения остистого отростка аксиса при ротации до 25 град. свидетельствует о свободной подвижности в сегменте C1-С2. При продолжении движения (ротация более 25 град.) вместе с поворотом головы происходит и боковой наклон головы в АОС, в ротацию вовлекаются нижележащие шейные (С3-C7) и верхнегрудные сегменты. Также возникает боковой наклон головы в АОС в противоположную ротации аксиса сторону, т.к. поворот аксиса невозможен без бокового наклона в АОС в противоположную сторону.
Таким образом, сокращение подзатылочных мышц только на одной стороне способствует повороту головы в эту сторону, ее небольшому разгибанию и боковому наклону в КВП. При этом активный поворот головы пациента в сторону происходит из-за сочетанного сокращения всех мышц подзатылочной группы на той же стороне, так как эти мышцы имеют общую иннервацию. Сокращение подзатылочных мышц обеих сторон вызывает разгибание головы. То есть при активном повороте головы тяга подзатылочных мышц приводит к движению в КВП. В ААС осуществляется ротация, в АОС – смещение затылочной кости относительно атланта, причем на стороне поворота уровень мыщелка затылочной кости немного смещается вниз. ФБ КВП вызывают ограничение подвижности сочленений, и описанных движений не возникает.
С помощью описанной известной пробы оценивают сложное движение в КВП. В первой фазе движения оценивают поворот аксиса до полного использования объема движения сегмента C1-C2, то есть в объеме до 25 град. Затем оценивают движение в АОС относительно фронтальной и сагиттальной осей, что приводит к смещению затылочной кости относительно атланта. Нарушение подвижности хотя бы вокруг одной из осей вращения (ФБ в направлении сгибания-разгибания, бокового наклона или направлении ротации) меняет весь рисунок движения АОС.
Выбор известных костных ориентиров вблизи КВП и на тех же костях, которые его формируют, дает адекватную информацию об объеме движений в данной зоне, поскольку движение этих костных ориентиров будет возникать только при движении в КВП независимо от движений в других ПДС. При этом напряжение поверхностных тканей над КВП не мешает точной диагностике.
Оценку результатов тестирования проводит врач на основании объективно выявляемого смещения костных ориентиров. В связи с тем, что проведение данного теста занимает короткое время, его используют и для оценки эффективности МТ. Подобное мануальное исследование можно выполнять и вне проводимой МТ – как самостоятельный метод оценки функционального состояния КВП, что важно при проведении дифференциальной диагностики с патологией, протекающей со сходной клинической симптоматикой. Это позволяет оценить наличие ФБ КВП без использования максимально возможной ротации всей шейной зоны. Однако данный способ занимает много времени.
Известен способ мануального воздействия при лечении остеохондроза ШОП (RU 2243758 С2, Шишонин А.Ю., 10.01.2005). Выявляют гипертонус мышц шеи и устраняют его путем давления на мышцы в сагиттальной плоскости, фиксации головы и дистракции связочно-мышечного аппарата шеи. Для этого вначале обхватывают сзади одной рукой голову пациента, поворачивают ее в сторону и фиксируют до расслабления поверхностных и средних мышц шеи. Осуществляют надавливание большим пальцем руки в сагиттальной плоскости на затылочно-позвоночные мышцы, а также мышцы, расположенные между поперечными отростками С1-С7, до расслабления.
Далее воздействие осуществляют на аналогичные мышцы другой стороны. Фиксируют голову пациента одной рукой за сосцевидные отростки, другой – за его плечи и проводят тракцию мышечно-связочного аппарата шеи путем принудительного поворота в разные стороны и сгибания головы. Затем поочередно фиксируют плечи пациента при одновременном поочередном сгибании головы во фронтальной плоскости до образования угла с надплечьем 30 град. Далее ладонью одной руки осуществляют фиксацию головы за сосцевидные отростки, другой рукой – за нижнюю челюсть. Предплечьем руки упираются в спину пациента для создания рычага воздействия и производят принудительные повороты головы к надплечьям. При этом угол поворота в начале занятий составляет 10-15 град., за цикл занятий угол увеличивают до 90 град.
Однако направленность данной техники на предупреждение повреждений мышечно-связочного аппарата, смещения позвонков не позволяет достичь устранения причин. При диагностике и выборе зон воздействия определяют гипертонус мышц путем обнаружения активных, болезненных триггерных точек, не учитывая возможность наличия безболезненных латентных триггерных точек, ассиметрии тонуса парных подзатылочных мышц, наличия ФБ на уровне С0-С1, С1-С2. Критерием достижения расслабления мышцы является лишь снижение интенсивности болевых ощущений во время воздействия на болезненные триггерные точки, но не отслеживают изменение плотности мышцы и ее реакции при расслаблении.
Воздействие в известном способе производят на все затылочно-позвоночные мышцы и на расположенные между поперечными отростками С1-С7 мышцы с одной стороны и с другой с последующими принудительными поворотами головы и тракцией. Всё это может привести к увеличению дисбаланса мышц.
При этом длительное и интенсивное надавливание на триггерную точку большим пальцем руки физически трудно для врача с учетом количества точек для необходимого воздействия. Данный известный способ требует многократного повторения и длительной комплексной терапии, недостаточно эффективен в отношении устранения разности тонуса парных подзатылочных мышц.
В научной литературе также раскрыта связь заболеваний позвоночника с заболеваниями внутренних органов. При этом в одних случаях вертеброгенные нарушения являются только одним из звеньев процесса, а в других – главной причиной вертеброгенного заболевания (K. Lewit, 1975). Роль рецепторных влияний от желчного пузыря, желудка, сердца и других органов установлена как клинически, так и на основании клинико-физиологических исследований (Я.Ю. Попелянский, 1974, О.Г. Коган, 1988).
Для понимания взаимосвязей нарушений позвоночника, мышц и внутренних органов большое значение также имеет установленное Ю.Н. Судаковым (1986) полидендритное строение части соматических афферентных нейронов и наличие в вегетативных нервных узлах полифункциональных вегетативных афферентных нейронов, дендриты которых осуществляют одновременную афферентацию склеротомо-сосудистой ткани позвонков, дугоотростчатых суставов, а также внутренних органов.
Известно, что при ирритации местных рецепторных полей одного из дендритов сомато-склеротомо-висцероцепторного нейрона, иннервирующего дугоотростчатый сустав, кожу, скелетные мышцы и внутренние органы, болевые импульсы возникают и в области рецепторных полей, образованных другими дендритами. Поэтому раздражение рецепторов одного из дендритов сомато-склеротомо-висцероцепторного нейрона при ущемлении менискоида приводит к нарушению регуляции внутренних органов и тонуса мышц (по Ю.Н. Судакову, 1986). Поэтому функциональные нарушения позвоночника часто являются пусковым механизмом заболеваний внутренних органов, связанных с соответствующим ПДС. Например, при цервико-брахиальном синдроме заболевание часто начинается с боли в плече или с эпикондилита, что можно устранить путем ликвидации ФБ в соответствующих ПДС.
K. Gutzeit (1957) считал, что поражение позвоночника способствует провокации заболеваний внутренних органов и определяет их локализацию.
Поэтому приемы МТ используют не только при рефлекторных ФБ ПДС, сопровождающихся неврологическими синдромами, но и при висцеральной патологии, в частности при вторичной вертеброкардиалгии, хронических заболеваниях ЖКТ, легких, печени, матки, мочевого пузыря и др. (K. Lewit, 1975, E. Richlikova, 1980, В.С. Гойденко, 1988, А.Б. Ситель, 1993).
Так, при патологических процессах во внутренних органах наблюдается изменение кровоснабжения в соответствующих сегментах спинного мозга. При тиреотоксикозе основными проявлениями заболевания могут быть слабость и атрофия мышц, а хроническая тиреотоксическая миопатия – важный критерий диагностики тиреотоксикоза (Михеев В.В., Мельничук П.В. Нервные болезни. М.: Медицина, 1981, с.376-377).
При патологических процессах в легких известны изменения тонуса мышц надплечья и плеча, в связи с нарушением последовательности включения агонистов и синергистов плечевого пояса. При патологии бронхолегочной системы развивается ослабление дельтовидной и компенсаторное увеличение нагрузки на трапециевидную и надлопаточную мышцы (синергисты), и, соответственно, формирование в них участков болезненного мышечного уплотнения или триггерных точек. Поэтому вместо движения в плечевом суставе появляется латерофлексия в шейно-грудном переходе и грудном отделе позвоночника.
Таким образом, развитие функциональной слабости мышцы-агониста не только сопровождается изменением своего паттерна активации (гиповозбудимость, изменение типа сокращения), но и нарушает паттерн активации других мышечных групп (гипервозбудимость, концентрический тип сокращения), особенно тех, которые включаются в движение раньше агониста (Васильева Л.Ф. Нейрогенные механизмы и патогенетическая мануальная терапия атипичных моторных паттернов при болевых мышечных синдромах. Автореф. дисс…д.м.н., М., 1997, с.15-21).
При воспалении желчного пузыря, наряду с повышением тонуса мышц в 7-м и 9-м межреберьях справа, обнаруживают повышение тонуса мышц передней брюшной стенки в правом подреберье. При ряде состояний кишечника, сопровождающихся запорами, повышен тонус мышц бедра и ягодиц (Васичкин В.И. Справочник по массажу. Л.: Медицина, 1991, с.97-98).
Нарушение биомеханики в соответствующих мышцах приводит к нарушению биомеханики и в соответствующих ПДС. Поэтому, несмотря на разницу мнений об этиопатобиомеханических процессах, специалисты единодушно признают необходимость и положительные эффекты устранения ФБ в позвоночнике для функционирования как мышц, так и ПДС, а также и соответствующих внутренних органов.
В основу предлагаемого нами способа лег ранее известный «флексионный тест» (RU 2479248 C1, 20.04.2013. «Способ Нечаева дифференциальной диагностики функциональной и анатомической разницы в длине нижних конечностей», Нечаев В.И., Нечаев Е.В.; Потапов Ю.О. и др. Использование флексионного теста для разработки программы реабилитации детей с патологией шейного отдела позвоночника. // Вопросы курортологии, физиотерапии и лечебной физической культуры. 2014. - N 5. - С.30-34. Электронный ресурс: http://elib.fesmu.ru/elib/Article.aspx?id=305256), а также известная модификация «флексионного теста», предложенная Саморуковым А.Е. (Криво Ю.А., Ильина М.Н. Исследование асимметрии двигательной системы в лор практике флексионным тестом мануальной мышечно-скелетной медицины по проф. А.Е. Саморукову. Электронный документ: http://www.biophys.ru/archive/congress2012/proc-p233-d.pdf, а также: https://www.youtube.com/watch?v=vWwOhGViKSw ).
Эта модификация флексионного теста описана и в способе МТ при хроническом эндометрите, включающем целый комплекс проводимых мануальных техник и других физиовоздействий (Борисевич О.О. Применение природных и преформированных физических факторов на этапе прегравидарной подготовки при хроническом эндометрите. Дисс…к.м.н., М. 2023. С. 33-36, 47-49, 82, 89. Электронный ресурс: https://www.nmicrk.ru/upload/nauka/dissertatsii/borisevich-oo/%D0%94%D0%B8%D1%81%D1%81%D0%B5%D1%80%D1%82%D0%B0%D1%86%D0%B8%D1%8F_%D0%91%D0%BE%D1%80%D0%B8%D1%81%D0%B5%D0%B2%D0%B8%D1%87_12.10.23.pdf ).
Комплекс данных мануальных техник также описан в «Способе мануальной коррекции нарушений микроциркуляции органов малого таза у женщин с хроническими воспалительными заболеваниями матки и придатков» (патент № 2740264, 12.01.2021). В частности, описанная в нем техника № 6 – манипуляция на сегменте С2-С3, непрямая функциональная мышечная техника, при которой вначале определяют блокаду С2-С3 с помощью флексионного теста. Пациентка сидит на краю кушетки, врач стоит за спиной, располагает большие пальцы кистей рук паравертебрально на уровне С7 и просит пациентку наклонить голову вперед, определяя сторону смещения большого пальца вверх, затем, перемещая большие пальцы поочередно на С6, С5, С4 и С3 сегменты, отмечает «убегание» вверх большого пальца – положительный флексионный тест. Далее при выполнении манипуляции врач ротирует голову пациентки и проводит ее экстензию, большим пальцем со стороны положительного флексионного теста фиксируя поперечный отросток нижнего позвонка блокированного сегмента, а свободной рукой наклоняет голову пациентки в сторону фиксированного позвонка, ротирует и разгибает шею до ощущения преднапряжения под фиксирующим пальцем. Удерживают преднапряжение заданного положения позвоночного сегмента во время вдоха и выдоха, затем голову возвращают в исходное положение, технику повторяют 3-4 раза.
Данный известный способ принят нами за ближайший аналог изобретения (прототип). Однако он касается лишь определенной группы пациенток, а также является частью целого комплекса различных лечебных воздействий, что требует дополнительных условий для достижения положительных эффектов, соответствующего времени и ресурсов.
С учетом изложенного, технической задачей изобретения является разработка эффективного и простого способа мануального воздействия на одном уровне позвоночника при наличии ФБ в разных его ПДС, с устранением рефлекторных синдромов, без раздражения спинномозговых корешков, спинного мозга, с длительным сохранением лечебного эффекта.
Техническим результатом изобретения, его преимуществами можно считать:
-точность диагностики ФБ на любых уровнях позвоночника и контроля их снятия и состояния биомеханики с помощью данного теста в процессе лечебного мануального воздействия,
-простота его проведения и возможность быстрого мониторирования результатов коррекции флексионным тестом,
-улучшение кровотока в сосудах, питающих КВП и остальные ПДС,
-нормализация тонуса мышц и, соответственно, подвижности в ПДС со устранением компрессии сосудисто-нервных пучков и нарушений функций внутренних органов, вызванных ФБ на соответствующих уровнях;
-стойкий лечебный эффект не менее полугода.
Для достижения данного технического результата нами предлагается способ мануального воздействия на позвоночник при мышечных блоках, включающий выполнение диагностических и лечебных манипуляций на сегментах позвоночника.
Вначале проводят диагностический тест – флексионный, определяя с его помощью – за счет блокирования каких сегментов страдает подвижность позвоночника. Для этого, стоя позади сидящего верхом на стуле пациента, размещают большие пальцы обеих рук, соответственно, слева и справа над поперечными отростками позвонка, расположенного ниже обследуемого позвоночного сегмента.
Далее пациент осуществляет активное посегментное сгибание головы и тела вперед, и при возникновении феномена асимметричного опережения смещения большого пальца краниально на одной стороне, по сравнению с другой стороной, констатируют наличие мышечного блока на уровне данного сегмента с осуществлением сгибания за счет вышерасположенных сегментов позвоночника.
С помощью диагностического флексионного теста последовательно обследуют все сегменты позвоночника в направлении снизу вверх или сверху вниз, устанавливая мышечные блоки на уровне соответствующих сегментов.
Далее для проведения лечебной манипуляции на уровне С2-3 в исходном положении пациента – сидя верхом на стуле прямо, врач стоит за спиной пациента, большой палец первой руки врач фиксирует на поперечном отростке С3 позвонка на стороне установленного при диагностическом флексионном тесте мышечного блока, а ладонь второй руки помещают на лобно-височную область головы пациента, противоположную стороне установленного мышечного блока.
При этом, используя голову в качестве рычага, осуществляют три последовательных приема лечебной триады:
вначале пассивно поворачивают голову пациента в сторону установленного мышечного блока до возникновения ощущения начала движения мышц пациента под большим пальцем первой руки врача, установленным на С3, затем проводят пассивную экстензию головы пациента с помощью руки врача до возникновения ощущения начала движения мышц пациента под большим пальцем первой руки врача, и осуществляют пассивную латерофлексию головы пациента на стороне установленного мышечного блока с помощью давления рук врача до ощущения начала движения мышц пациента под большим пальцем первой руки врача, после чего движение останавливают, и пациент в этом положении производит 3 цикла вдох-выдох в комфортном для него темпе,
затем в обратной последовательности трех движений пассивно возвращают голову пациента в исходное положение и проводят повторный диагностический флексионный тест, контролируя динамику ранее установленных мышечных блоков на уровне соответствующих сегментов;
при сохранении или рецидиве мышечных блоков повторяют лечебную манипуляцию на уровне С2-3 до полного их снятия под контролем проведения диагностического флексионного теста.
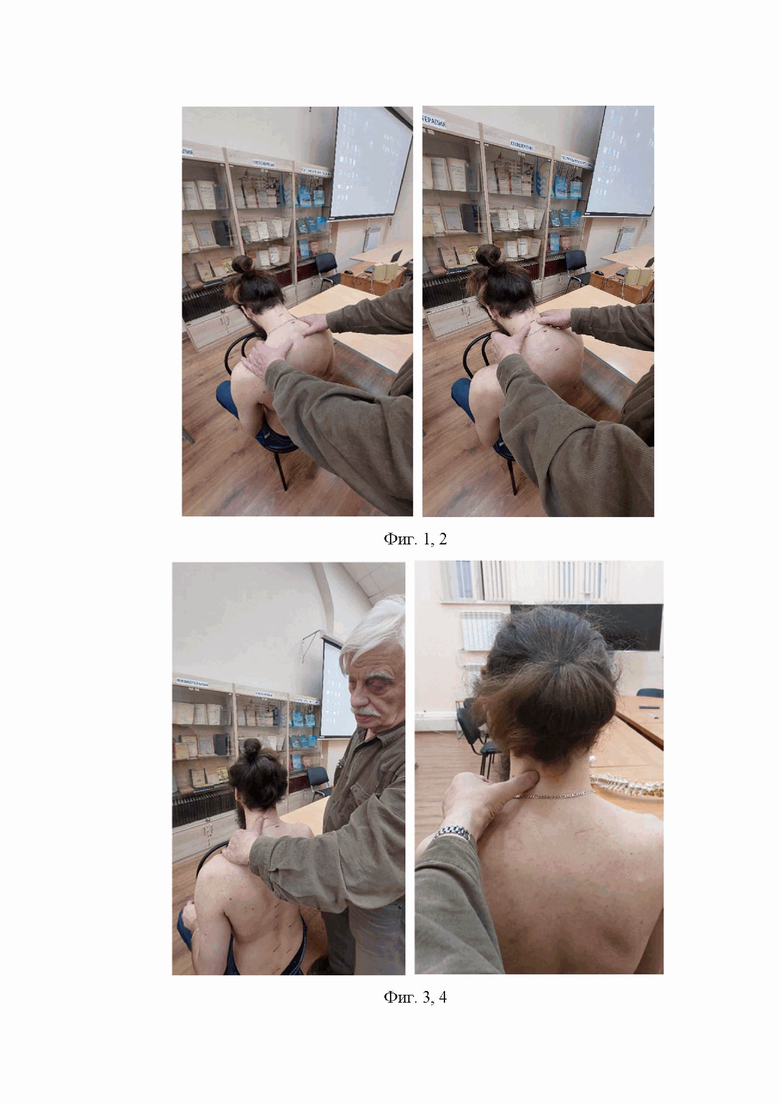
На фигурах 1-6 показаны соответствующие этапы предлагаемого способа, с использованием модифицированного проф. Саморуковым А.Е. флексионного теста (направление обследования – снизу вверх):
фигуры 1, 2 – этапы проведения флексионного теста,
фигуры 3, 4 – блок на уровне С2-С3 слева и его фиксация,
фигуры 5, 6 – этапы манипуляции на сегменте С2-С3 слева.
Осуществление способа
Предлагаемый метод основан на физиологическом обосновании формирования статики позвоночника в раннем детском возрасте и роли вестибулярного аппарата в инициации экстензии у ребенка. Начало экстензии связано с установкой головы в среднем положении в положении на животе (вестибулярный шейно-тонический рефлекс). Это связано с активацией аутохтонных мышц первого позвоночного сегмента, при этом активируются мышцы нижерасположенного ПДС, и этот эффект схож с цепной реакцией. В случае, когда в процесс «вклинивается» местная сегментарная рефлекторная реакция при сгибании на уровне конкретного сегмента, расслабления экстензоров не происходит, и этот сегмент блокируется. Данную реакцию мы наблюдаем в виде феномена «опережения». Разблокирование этого сегмента возможно, если на этой стороне с вышерасположенного сегмента поступает афферентный сигнал на общую экстензию позвоночного столба. Тогда восстанавливается цепной механизм и его последующий этап (цепной механизм расслабления экстензоров), происходит деблокирование сегмента при проведении флексионного теста.
Таким образом, предлагаемый нами способ основан на проведенных нами ранее исследованиях пациентов с различными висцеральными патологиями, имеющих ФБ на различных уровнях позвоночника, и на результатах оценки эффективности проводимой у них МТ (Саморуков А. Е., Будылин С. П. Шейный эквивалент дисфункции грудного отдела позвоночника. // VI науч.-практ.конф. Сб. «Арбатские чтения». 2023. М. Вып. 8. С. 162-169).
Наши исследования подтверждают, что сегментарно объединенные части тела оказывают взаимное влияние друг на друга благодаря тесным нервным, эндокринным и гуморальным связям. Это объясняет возникновение биомеханических нарушений в ПДС при различных болезнях внутренних органов. Мышечная дистония приводит к перестройке функционального состояния нейромоторной системы. В результате развиваются ФБ сегментов позвоночника, которые сопровождаются спазмом мышц и фиксацией возникших двигательных нарушений, с образованием постоянно действующих очагов раздражения.
Так, например, напряжение на уровне шейно-грудного перехода приводит к ограничению подвижности С6-7 и Th1, а также 1-го ребра и ключицы. Это напряжение оказывает влияние на вегетативную систему, раздражая нижний шейный ганглий, влияя на кровообращение на уровне головы и верхних конечностей. Ограничение подвижности на уровне затылочной кости и С1 приводит к нарушению внутримозгового кровотока, особенно венозного, на уровне кавернозного и коронарного синусов. Блокирование реберно-поперечных сочленений средне-грудного отдела приводит к ограничению экскурсии легких, возникает недостаточность легочной вентиляции, ограничение диафрагмального и межреберного дыхания, повышенный тонус лестничных мышц, увеличивается вентиляция верхушек легких. Ограничение дыхательных движений грудной клетки в нижних отделах сопровождается снижением глубины вдоха, ухудшением вентиляции легочных сегментов и уменьшением эффективности кашлевых рефлексов.
Основными клиническими проявлениями у таких пациентов являются также боли в области шеи с иррадиацией в правую или левую руку; усиление болей при поворотах головы или движениях верхних конечностей; головная боль, головокружение, дискомфорт и снижение силы мышц верхней конечности.
При мануальной диагностике позвоночника у таких пациентов мы выявляли ФБ на уровне ПДС С0-С1, С3-С6, Тh1-4, блокады реберно-позвоночных сегментах Тh3-4, а также Тh12-L1, блокады грудино-ключичных сочленений, реберно-грудинных сочленений.
Используемый флексионный тест по А.Е.Саморукову позволяет установить, симметрично (справа и слева) или нет удлиняются мышечные волокна собственных мышц в обследуемых сегментах. Этот тест применяется преимущественно для диагностики функционального состояния двигательных единиц в сегментарных мышцах туловища до и после приемов МТ: мобилизации суставов и мягких тканей, манипуляции на суставах, выполнения динамических и статических упражнений и т.д.
Наиболее связаны между собой анатомически и функционально три рядом расположенных сегмента спинного мозга и иннервируемые им сегменты тела, поэтому активность этих рядом расположенных сегментов с односторонней асимметрией в флексионном тесте считается нормальной асимметрией, что подтверждается клинической практикой. Целью теста до проведения МТ является поиск большего ФБ из нескольких рядом расположенных сегментов с односторонней асимметрией флексионного теста, то есть, например, удлинение возникает подряд слева при измерении в пяти сегментах. Это означает, что в этой области следовало бы проводить воздействие МТ. После проведения воздействия целесообразно провести повторное обследование флексионным тестом в тех же местах, что и первоначальный тест, для установления факта изменения двигательной активности на симметричную. Факт изменения активности мышц с асимметричной на симметричную в флексионном тесте в конкретном сегменте после проведения воздействия мануальным приемом является маркером достижения цели, а именно: установки на содружественную симметричную активность вместо реципрокной асимметричной в двигательных единицах собственных мышц туловища справа и слева. В норме такая содружественная активность собственных мышц туловища обусловлена большими двухсторонними связями мотонейронов медиальной части спинного мозга между собой и за счет вставочных нейронов (интернейронов), а также влиянием малоосознаваемых медиальных нисходящих путей управления движениями обеих сторон, что исключает сознательное влияние на результаты теста.
Симметричная активность собственных мышц туловища свидетельствует об активации автоматизмов выпрямления туловища, автоматизма опоры, они возникают содружественно с ней, а также совместно улучшаются показатели объема движений, уменьшая утомляемость, эмоциональный фон становится позитивным (Криво Ю.А. Определение статической/динамической активности человека флексионным тестом по А.Е. Саморукову. // Человек. Искусство. Вселенная. 2021, 2, с. 94-99).
Мы считаем предлагаемый нами способ методом универсального контроля взаимоотношений в ПДС. Это убеждение основано на том, что уровень С0-С1 имеет самостоятельные взаимоотношения, в то время как уровень С2-С3, по сути, является началом всех нижележащих связей в ПДС. Воздействуя именно на этом уровне, мы задаем, восстанавливаем общую цепь экстензии в позвоночнике. Цепная реакция является компенсаторной в случае, когда ФБ расположен ниже, афферентный сигнал от вышележащего сегмента влияет на экстензию нижележащего уровня. При осуществлении МТ по нашему способу позвонок С2 движется в пассивном режиме, в то время как С3 фиксирован рукой врача, в связи с чем движений в нижележащих по отношению к С3 сегментах не происходит, и нижележащие ФБ устраняются.
Предложенный нами способ был применен в течение 3 лет при ФБ позвоночника с неврологическими синдромами в отсутствие грыж межпозвонковых дисков у 160 пациентов, в том числе при висцеральной патологии (вторичная вертеброкардиалгия – 55 пациентов, хронические гастриты и гастродуодениты – 24 пациентов, дискинезия желчевыводящих путей – 20 пациентов, неспецифические колиты – 17 пациентов, неинфекционные заболевания мужской половой сферы – 15 пациентов и женской половой сферы – 29 пациенток). Течение данных заболеваний было хроническим.
Контрольную группу составили 100 человек, проходивших базовые курсы реабилитации по поводу имеющихся у них аналогичных диагнозов, включавшие показанные им физиотерапевтические аппаратные воздействия, ЛФК и массаж.
Снятие ФБ с помощью предлагаемого способа улучшало как состояние позвоночника, так и течение этих заболеваний. С первых 1-2-х сеансов МТ облегчались имеющиеся болевые синдромы, в дальнейшем уменьшалось число обострений без использования иных методов лечебно-профилактического воздействия, включая отсутствие приема соответствующих медикаментозных препаратов. По данным УЗДГ улучшались показатели кровотока в соответствующих сосудах (на соответствующих уровнях снятия ФБ).
Так, значение индекса артериальной перфузии при обследовании соответствующих позвоночных сосудов и сосудов, питающих страдающий внутренний орган, в основной группе после прохождения курса воздействия по предлагаемому способу (курс 5-7 сеансов по 2-3 раза в неделю) увеличилось в среднем в 2,8 раз (p<0,05), а в контрольной группе – только в 2,2 раза (p<0,05). Показатели систолодиастолического отношения (СДО) в соответствующих сосудах также значимо изменились (средние значения): в основной группе – в среднем на 12,2%, в контрольной – на 7,9% (p<0,05). При этом сниженное СДО после проведения воздействия по заявленному способу в основной группе было достоверно больше, чем этот показатель в контрольной группе (p<0,05).
Кроме того, по данным функциональной рентгенографии у пациентов основной группы более, чем в контрольной, достоверно улучшались показатели движений, как в позвоночных сегментах, так и объем движений в верхней и нижней конечности в безболевом диапазоне. По шкале ВАШ средние показатели интенсивности боли уменьшились у пациентов основной группы на 3 балла, в то время как у пациентов контрольной – только на 1-2 балла (при отсутствии использования обезболивающих препаратов).
По данным ЭНМГ у пациентов основной группы тонус соответствующих мышц (как спины, так и конечностей) после получения курса мануального воздействия по предложенному способу значительно улучшился и сбалансировался. У пациентов контрольной группы имелись отклонения – асимметрия тонуса ввиду сохранявшихся, несмотря на получаемое физиотерапевтическое лечение, функциональных блокад (ФБ) на разных уровнях позвоночника.
Следует отметить, что достигнутые положительные результаты у пациентов основной группы сохранялись на протяжении 1-2 лет, у пациентов контрольной группы первые обострения случались уже через полгода, что требовало прохождения повторных курсов с целым комплексом физиотерапевтических воздействий.
Таким образом, использование предлагаемого способа способствует достижению всех аспектов указанного выше технического результата.
Клинические примеры.
Пример 1. Пациент К., 52 г. Шейный остеохондроз, хроническая правосторонняя люмбоишиалгия, корешковый синдром на уровне L1-L3, поясничный остеохондроз. Боли иррадиируют на задненаружную поверхность правой нижней конечности. Сопутствующие заболевания: хронический простатит, хронический неспецифический колит, с обострениями 2-3 раза в год.
Данные функциональной рентгенографии: правосторонняя протрузия дисков уровня L1-L4, шейно-грудной и поясничный остеохондроз.
По данным УЗДГ имеется снижение скорости кровотока по ветвям позвоночных артерий, справа – более выраженное.
В процессе проведения флексионного теста, проводимого снизу вверх – от поясничного отдела к шейному, в соответствии с формулой изобретения, выявлены правосторонние мышечные блоки на уровнях L1-3, L5-S1, Th11-12, C2-C3. Имеются нарушения подвижности в данных сегментах, ограничение объема движений. Болевой синдром 5 баллов по ВАШ.
Далее проводили лечебную триаду воздействий, согласно формуле изобретения:
-вначале пассивно поворачивали голову пациента вправо – сторону установленного мышечного блока до возникновения ощущения начала движения мышц пациента под большим пальцем первой руки врача, установленным на С3,
-затем проводили пассивную экстензию головы пациента с помощью руки врача до возникновения ощущения начала движения мышц пациента под большим пальцем первой руки врача,
-затем осуществляли пассивную латерофлексию головы пациента на стороне установленного мышечного блока – справа с помощью давления рук врача до ощущения начала движения мышц пациента под большим пальцем первой руки врача, после чего движение останавливали, и пациент в этом положении производил 3 цикла вдох-выдох в комфортном для него темпе.
Затем в обратной последовательности трех движений пассивно возвращали голову пациента в исходное положение и проводили повторный диагностический флексионный тест, контролируя динамику ранее установленных мышечных блоков на уровне соответствующих сегментов.
Было установлено сохранение мышечных блоков на уровнях L1-3, L5-S1.
Курсовое лечение составило 5 процедур через день. Уже после первых 3-х процедур блоки на уровне С2-С3 не возобновлялись. В пояснично-крестцовом отделе боль прошла к 4-й процедуре. Жалобы пациента не возобновились.
В последующем контрольные обследования пациента проводили через месяц, полгода и год. Через месяц потребовалось повторить лечение на уровне С2-С3, ввиду появления скованности в шейном отделе, которую пациент связывал с тем, что спал на высокой подушке.
При последующих контрольных обследованиях, включая инструментальную и лабораторную диагностику, – жалоб пациента и признаков обострений его заболеваний не отмечалось. В том числе отсутствовали данные за обострения хронического простатита и хронического неспецифического колита за всё время наблюдения в течение 2 лет (в отсутствие использования какой-либо медикаментозной поддержки).
Пример 2. Пациентка Д., 40 лет. Жалобы на боли в проекции передней грудной стенки, в плечевом поясе, периодическое болезненное уплотнение обеих молочных желез. Периодически боли в области желудка натощак, тошнота, изжога.
Диагноз: шейно-грудной остеохондроз позвоночника, синдром передней грудной стенки II-III ст. Фиброзно-кистозная мастопатия (по данным УЗИ молочных желез). Хронический гиперацидный гастрит (по данным ФГДС).
При диагностике в процессе проведения флексионного теста сверху вниз (от шеи к пояснице) по заявленному способу выявлены мышечные ФБ (как справа, так и слева) на нескольких уровнях: С2-3, Th2-4, L2-3. Имелись нарушения подвижности в данных ПДС с ограничением объема движений, повышенный асимметричный тонус лестничных мышц справа. Болевой синдром – 3-4 балла по ВАШ.
Лечение на уровне С2-С3 с помощью предлагаемой методики проводили с повторным осуществлением контрольных флексионных тестов, курсом 4 процедуры через день – по 3 раза в неделю, ввиду возобновления мышечных блоков на грудном уровне (Th2-4).
По окончании лечения по заявленному способу – путем выполнения лечебной триады на уровне С2-С3 восстановлена симметрия и нормализация тонуса мышц спины и плечевого пояса, болевой синдром не беспокоил. По данным УЗДГ – нормализация ранее сниженного кровотока в позвоночных артериях и сосудах плечевого пояса.
В течение полутора лет после окончания воздействия не наблюдалось обострений хронического гастрита, а также ухудшений со стороны течения мастопатии (без дополнительного приема медикаментов). Болевые синдромы не беспокоят.
Пример 3. Пациентка Ж., 34 г. Жалобы на напряжение шейных мышц, повышенную утомляемость, выраженные головные боли после умственной и физической нагрузки, постоянный шум в ушах, периодически головокружения, периодические боли низу живота и подвздошных областях, не связанные с менструальным циклом. Интенсивность болей по ВАШ в среднем 4-5 баллов.
По данным ранее проведенной функциональной рентгенографии, имеется ротационный подвывих С1, а также ФБ на уровне КПС. Снижена подвижность (объем движений) в шейном и поясничном отделах позвоночника.
Данные уровни ФБ подтверждены и при флексионном тесте, проведенном согласно предложенному способу. При инструментальном обследовании установлены также сниженные параметры кровотока в малом тазу, при ТКДГ – снижение скорости кровотока в позвоночных артериях.
Мануальное воздействие проводилось в течение 3-х недель курсом 6 процедур через день с устранением ФБ на выявленном уровне (L5-S1) путем проведения воздействий на уровне С2-С3 по предложенному способу. Такой длительный курс воздействий был связан с рецидивом ФБ на данном уровне позвоночника после их первоначального устранения.
По окончании курса пациентка отмечала, что уже в начале лечения ее перестали беспокоить головная боль, снизилась интенсивность шума в ушах, прекратились головокружения. Мышцы шеи чувствует расслабленными, без болевых ощущений, объем движений в шейном отделе – полный, улучшился сон. Боли в низу живота и подвздошных областях уменьшились до 1 балла по ВАШ после периодов рецидивов ФБ в крестцово-подвздошном сочленении (КПС).
По окончании курса – улучшение показателей кровотока в заинтересованных сосудах (в области шеи и малого таза), отсутствие болевого синдрома.
ФБ по данным повторного флексионного теста отсутствуют.
В катамнезе – на протяжении 1 г. 9 мес. при профилактических обследованиях 2 раза в год пациентка жалоб на возврат прежних симптомов не предъявляет.

Изобретение относится к медицине, мануальной диагностике и терапии, медицинской реабилитации и может быть использовано в амбулаторной практике, профильных лечебно-профилактических и санаторно-курортных учреждениях. Вначале проводят диагностический тест – флексионный, определяя с его помощью, за счет блокирования каких сегментов страдает подвижность позвоночника. Для этого, стоя позади сидящего верхом на стуле пациента, размещают большие пальцы обеих рук, соответственно, слева и справа над поперечными отростками позвонка, расположенного ниже обследуемого позвоночного сегмента. Далее пациент осуществляет активное посегментное сгибание головы и тела вперед. При возникновении феномена асимметричного опережения смещения большого пальца краниально на одной стороне, по сравнению с другой стороной, констатируют наличие мышечного блока на уровне данного сегмента с осуществлением сгибания за счет вышерасположенных сегментов позвоночника. С помощью диагностического флексионного теста последовательно обследуют все сегменты позвоночника в направлении снизу вверх или сверху вниз, устанавливая мышечные блоки на уровне соответствующих сегментов. Далее для проведения лечебной манипуляции на уровне С2-3 в исходном положении пациента – сидя верхом на стуле прямо, врач стоит за спиной пациента, большой палец первой руки врач фиксирует на поперечном отростке С3 позвонка на стороне установленного при диагностическом флексионном тесте мышечного блока. Ладонь второй руки помещают на лобно-височную область головы пациента, противоположную стороне установленного мышечного блока. Используя голову в качестве рычага, осуществляют три последовательных приема: 1) вначале пассивно поворачивают голову пациента в сторону установленного мышечного блока до возникновения ощущения начала движения мышц пациента под большим пальцем первой руки врача, установленным на С3, 2) затем проводят пассивную экстензию головы пациента с помощью руки врача до возникновения ощущения начала движения мышц пациента под большим пальцем первой руки врача, 3) осуществляют пассивную латерофлексию головы пациента на стороне установленного мышечного блока с помощью давления рук врача до ощущения начала движения мышц пациента под большим пальцем первой руки врача, после чего движение останавливают, и пациент в этом положении производит 3 цикла вдох-выдох в комфортном для него темпе. Затем в обратной последовательности трех движений пассивно возвращают голову пациента в исходное положение и проводят повторный диагностический флексионный тест, контролируя динамику ранее установленных мышечных блоков на уровне соответствующих сегментов. При сохранении или рецидиве мышечных блоков повторяют лечебную манипуляцию на уровне С2-3 до полного их снятия под контролем проведения диагностического флексионного теста. Достигается точность диагностики блоков на любых уровнях позвоночника и контроль их снятия и состояния биомеханики с помощью данного теста в процессе лечебного мануального воздействия, при простоте его проведения и возможности быстрого мониторирования результатов коррекции, улучшение кровотока в сосудах, питающих краниовертебральный переход и остальные ПДС, нормализация тонуса мышц и подвижности в ПДС с устранением компрессии сосудисто-нервных пучков и нарушений функций внутренних органов, вызванных функциональными блоками на соответствующих уровнях; стойкий лечебный эффект не менее полугода. 6 ил., 3 пр.
Способ мануального воздействия на позвоночник при мышечных блоках, включающий выполнение диагностических и лечебных манипуляций на сегментах позвоночника,
отличающийся тем, что
вначале проводят диагностический тест – флексионный, определяя с его помощью, за счет блокирования каких сегментов страдает подвижность позвоночника,
для чего, стоя позади сидящего верхом на стуле пациента, размещают большие пальцы обеих рук, соответственно, слева и справа над поперечными отростками позвонка, расположенного ниже обследуемого позвоночного сегмента,
далее пациент осуществляет активное посегментное сгибание головы и тела вперед,
и при возникновении феномена асимметричного опережения смещения большого пальца краниально на одной стороне, по сравнению с другой стороной, констатируют наличие мышечного блока на уровне данного сегмента с осуществлением сгибания за счет вышерасположенных сегментов позвоночника;
с помощью диагностического флексионного теста последовательно обследуют все сегменты позвоночника в направлении снизу вверх или сверху вниз, устанавливая мышечные блоки на уровне соответствующих сегментов;
далее для проведения лечебной манипуляции на уровне С2-3 в исходном положении пациента – сидя верхом на стуле прямо, врач стоит за спиной пациента,
большой палец первой руки врач фиксирует на поперечном отростке С3 позвонка на стороне установленного при диагностическом флексионном тесте мышечного блока,
а ладонь второй руки помещают на лобно-височную область головы пациента, противоположную стороне установленного мышечного блока,
при этом, используя голову в качестве рычага, осуществляют три последовательных приема:
вначале пассивно поворачивают голову пациента в сторону установленного мышечного блока до возникновения ощущения начала движения мышц пациента под большим пальцем первой руки врача, установленным на С3, затем проводят пассивную экстензию головы пациента с помощью руки врача до возникновения ощущения начала движения мышц пациента под большим пальцем первой руки врача, и осуществляют пассивную латерофлексию головы пациента на стороне установленного мышечного блока с помощью давления рук врача до ощущения начала движения мышц пациента под большим пальцем первой руки врача, после чего движение останавливают, и пациент в этом положении производит 3 цикла вдох-выдох в комфортном для него темпе,
затем в обратной последовательности трех движений пассивно возвращают голову пациента в исходное положение и проводят повторный диагностический флексионный тест, контролируя динамику ранее установленных мышечных блоков на уровне соответствующих сегментов;
при сохранении или рецидиве мышечных блоков повторяют лечебную манипуляцию на уровне С2-3 до полного их снятия под контролем проведения диагностического флексионного теста.
| Способ мануальной коррекции нарушений микроциркуляции органов малого таза у женщин с хроническими воспалительными заболеваниями матки и придатков | 2020 |
|
RU2740264C1 |
| СПОСОБ НЕЧАЕВА ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ ФУНКЦИОНАЛЬНОЙ И АНАТОМИЧЕСКОЙ РАЗНИЦЫ В ДЛИНЕ НИЖНИХ КОНЕЧНОСТЕЙ | 2011 |
|
RU2479248C1 |
| ES 2906959 T3, 21.04.2022 | |||
| Борисевич О.О | |||
| Применение природных и преформированных физических факторов на этапе прегравидарной подготовки при хроническом эндометрите | |||
| Диссертация на соискание ученой степени кандидата медицинских наук | |||
| Электромагнитный прерыватель | 1924 |
|
SU2023A1 |
| Kachmar O | |||
| et al | |||
| Influence of Spinal | |||
Авторы
Даты
2024-07-19—Публикация
2024-04-27—Подача