Изобретение относится к медицине, а именно к хирургии, в частности к урологии, онкоурологии и может быть использовано для формирования шейки мочевого пузыря в виде «трехлучевой звезды» во время выполнения простатэктомии у пациентов с раком предстательной железы.
Рак предстательной железы занимает лидирующие позиции в структуре онкологических заболеваний у мужчин [Mattiuzzi C., Lippi G. Current Cancer Epidemiology. J Epidemiol Glob Health. 2019;9(4):217-222]. Предпочтительным вариантом лечения рака предстательной железы является простатэктомия в различных вариантах исполнения (позадилонная, промежностная, лапароскопическая, робот-ассистированная). Однако известна проблема широкой шейки мочевого пузыря после удаления предстательной железы при наличии аденомы большого объема, выраженной средней доли, а также после предшествующих оперативных вмешательств на предстательной железе (ТУРП, аденомэктомия). Хирурги сталкиваются со сложностью формирования шейки мочевого пузыря при большом ее диаметре, в связи с чем, возможно возникновение осложнений после проведения хирургического вмешательства, таких как несостоятельность уретровезикального анастомоза, встречающаяся в 4,4% случаев [Ramsay C., Picard R., Robertson K. et al. Systematic review and economic modelling of the relative clinical benefit and cost-effectiveness of laparoscopic surgery and robotic surgery for removal of the prostate in men with localised prostate cancer. Health Technol Assess. 2012; 16(41):1-313], и/или стриктура уретровезикального анастомоза, встречающаяся у 2,5-5,5% пациентов после позадилонной простатэктомии [Erickson B.A., Meeks J.J., Roehl K.A. et al. Bladder neck contracture after retropubic radical prostatectomy: incidence and risk factors from a large single-surgeon experience. BJU Int. 2009;104(11):1615-1619], 3,8% предстательной железы и, как следствие, широкой резецированной шейки, ограничивающий возможность наложения пузырно-уретрального анастомоза. В результате выполнения данного способа нарушается анатомия треугольника Льето, устья располагаются не в типичных местах, что может негативно повлиять на функциональные результаты.
Формирование стриктуры уретровезикального анастомоза после простатэктомии является достаточно редким осложнением, которое, однако, может оказывать серьезное и значимое негативное влияние на качество жизни пациентов, приводя к повторным, иногда неоднократным, коррекционным оперативным вмешательствам [Wang R., Wood D.P., Hollenbeck B.K. et al. Risk factors and quality of life for post-prostatectomy vesicourethral anastomotic stenosis. Urology. 2012; 79(2):449-457].
Известен способ ушивания шейки мочевого пузыря по типу «теннисной ракетки» (по Уолшу [Walch]). На задний край раскрытой шейки мочевого пузыря накладывают отдельные узловые швы нитью Кетгут, таким образом, чтобы шейка пропускала лишь кончик пальца. Слизистую мочевого пузыря выворачивают и фиксируют отдельными швами к детрузору [Матвеев Б.П. Рак предстательной железы / Б.П. Матвеев, Б.В. Бухаркин, В.Б. Матвеев. М.: МЕДпресс. 1999:153]. Недостатком данного варианта ушивания являются технические сложности формирования «теннисной ракетки» при широком диаметре шейки мочевого пузыря, послеоперационные осложнения.
Известен способ Tanagho-Floks формирования уретральной трубки из шейки мочевого пузыря, осуществляемый путем выкраивания мышечного лоскута из передней стенки мочевого пузыря с формированием уретральной трубки на катетере и наложением анастомоза с проксимальным отделом мочеиспускательного канала по типу конец в конец [Оперативная урология: Атлас: Пер. с англ. / Ф. Хинман; Под ред. Ю.Г. Аляева, В.А. Григоряна. - Москва: ГЭОТАР-МЕД. 2001:589-590]. Уменьшение расстояния между мочевым пузырем сформированной уретральной трубкой и культей уретры улучшает условия для наложения пузырно-уретрального анастомоза. Недостатком данного способа является отсутствие сфинктерных свойств создаваемого пузырно-уретрального анастомоза, предотвращающих недержание мочи.
Известен способ создания при большом дефекте резецированной шейки мочевого пузыря. Выполняется ушивание дефекта в продольном направлении непрерывным швом до диаметра уретрального катетера 18 Ch (по шкале Шаррьера), слизистая оболочка шейки мочевого пузыря выворачивается по всей окружности и фиксируется швами [Оперативная урология. Классика и новации: Руководство для врачей / Л.Г. Манагадзе, Н.А. Лопаткин, О.Б. Лоран, Д.Ю. Пушкарь, С.П. Даренков, Н.Л. Турманидзе, Р. Гогенфеллер. М.: Медицина. 2003:276-289]. Недостатком способа является значительный диастаз между дефектом мочевого пузыря и культей уретры, затрудняющий наложение уретровезикального анастомоза. Разность размеров дефекта мочевого пузыря и диаметра уретры также представляет технические трудности для наложения анастомоза, в результате чего может страдать состоятельность анастомоза.
Известен способ формирования шейки мочевого пузыря после радикальной простатэктомии [Аляев Ю.Г., Григорян В.А., Безруков Е.А. и др. Способ формирования шейки мочевого пузыря при радикальной позадилонной простатэктомии. Патент на изобретение RU 2731790 C1 // Официальный бюллетень Федеральной службы по интеллектуальной собственности, патентам и товарным знакам. Москва: ФИПС. 20.08.2008, Бюл. № 23]. На шейку мочевого пузыря на расстоянии 8-9 мм друг от друга накладывают швы. При этом производят вкол иглы со стороны мышечной оболочки на 3-4 мм ниже края раны и выкол на 3 мм ниже края слизистой. Затем повторно вкалывают иглу на 1 мм ниже края слизистой и проводят ее в подслизистом слое с выколом на наружной стенке на 2 мм ниже края мышечной оболочки. Процедуру повторяют 4-5 раз. Узлы завязывают. Шейку мочевого пузыря с вывернутой слизистой тубуляризируют путем наложения по ее передней стенке серозно-мышечных швов числом 4-5. Швы накладывают по условно намеченным линиям, соответствующим треугольнику, обращенному верхушкой к шейке мочевого пузыря. Каждый последующий шов увеличивает захватываемую площадь. Накладывают анастомоз с уретрой. Существенный недостаток данного способа - диастаз тканей между проксимальной уретрой и мочевым пузырем, усложняющий технику наложения уретровезикального анастомоза, и что особенно важно - сложность сшивания шейки при широком диаметре.
Известен способ формирования шейки мочевого пузыря после простатэктомии. Выкраивают мышечный лоскут из передней стенки мочевого пузыря. Формируют из него на катетере уретральную трубку. Выворачивают дистальную часть на 1 см слизистой оболочкой наружу. Фиксируют отдельными швами по периметру. Сформированную мышечную манжету погружают в устье уретры до полного соприкосновения слизистых оболочек. Накладывают пузырно-уретральный анастомоз. Способ позволяет улучшить заживление пузырно-уретрального анастомоза, предотвратить недержание мочи путем создания конструкции в виде мышечной манжетки, восстановить сфинктерную функцию шейки мочевого пузыря [Семенякин И.В., Васильченко М.И., Ким В.И. и др. Способ формирования шейки мочевого пузыря после простатэктомии. Патент на изобретение RU 2462201 С1 // Официальный бюллетень Федеральной службы по интеллектуальной собственности, патентам и товарным знакам. Москва: ФИПС. 27.09.2012, Бюл. № 27]. Данный способ позволяет ушить резецированную шейку мочевого пузыря большого диаметра, но сопряжен с риском несостоятельности пузырно-уретрального анастомоза в виду возможной ишемии мышечного лоскута из передней стенки мочевого пузыря.
Известен способ формирования шейки мочевого пузыря при выполнении везикоуретрального анастомоза после позадилонной простатэктомии [Нюшко К.М., Алексеев Б.Я., Крашенинников А.А. и др. Способ формирования шейки мочевого пузыря при выполнении везико-уретрального анастомоза после позадилонной простатэктомии. Патент на изобретение RU 2651690 C2 // Официальный бюллетень Федеральной службы по интеллектуальной собственности, патентам и товарным знакам. Москва: ФИПС. 23.04.2018, Бюл. № 12]. После удаления предстательной железы визуализируют устья обоих мочеточников через отверстие в шейке мочевого пузыря для контроля поступления мочи и исключения возможности попадания последних (устьев) в шов при формировании ушивания дефекта мочевого пузыря. Далее производят ушивание дефекта стенки мочевого пузыря через все слои без выворачивания слизистой мочевого пузыря до расстояния 1-2 см дистальнее устьев мочеточников, в дорсальном направлении. Затем выворачивают слизистую оболочку мочевого пузыря. В первую часть шва захватывают все стенки мочевого пузыря кроме слизистой оболочки, затем перед каждым последующим выколом иглы подхватывают отдельно слизистую оболочку, делая вкол иглы глубже в подслизистый слой, выворачивая слизистую. Далее формируют отверстие диаметром 20 Ch (по шкале Шаррьера) с выворачиванием слизистой оболочки. Затем той же нитью накладывают непрерывный шов спереди-назад в обратном направлении, подхватывая в первой порции шва адвентицию мочевого пузыря и паравезикальную клетчатку, а во второй - все слои стенки, формируя второй ряд швов. Далее шов продлевают до первой инициальной точки вкола, нити связывают между собой. Сформированный узел располагают дистальнее и кзади от зоны формирования везикоуретрального анастомоза, во избежание контакта с анастомозом.
К недостаткам данного способа следует отнести возможный диастаз между мочевым пузырем и культей уретры при большом объеме удаленной предстательной железы и как следствие, широкой резецированной шейки, ограничивающий возможность наложения пузырно-уретрального анастомоза. В результате выполнения данного способа нарушается анатомия треугольника Льето, устья располагаются не в типичных местах, что может негативно повлиять на функциональные результаты.
Вышеперечисленные недостатки устраняются в заявляемом изобретении.
Технической задачей заявляемого решения является разработка конструктивно простого способа интраоперационного формирования шейки мочевого пузыря при выполнении простатэктомии в виде «трехлучевой звезды», позволяющего ушить резецированную шейку мочевого пузыря большого диаметра, восстановив анатомию треугольника Льето, повысив состоятельность пузырно-уретрального анастомоза и уменьшив количество стриктур уретровезикального анастомоза, что предупреждает частоту осложнений в раннем и позднем послеоперационном периоде.
Техническим результатом заявляемого решения является повышение состоятельности пузырно-уретрального анастомоза и уменьшение количества стриктур уретровезикального анастомоза.
Указанный технический результат достигается тем, что предложен способ формирования шейки мочевого пузыря в виде «трехлучевой звезды» при простатэктомии, включающий ушивание резецированной шейки мочевого пузыря путем наложения отдельных узловых швов, согласно решения, во время оперативного вмешательства выполняют визуализацию устьев мочеточников с обоих сторон, ушивают в косом направлении к центру на встречу друг к другу дефект шейки мочевого пузыря начиная с дистальных краев проксимальнее от каждого устья мочеточника, продолжают ушивать в проксимальном направлении снизу вверх до формирования необходимого отверстия диаметром 20 Ch шейку вверх до формирования необходимого отверстия диаметром 20 Ch шейку мочевого пузыря, выворачивают циркулярно и фиксируют на 3, 6, 9, 12 часах условного циферблата слизистую шейки мочевого пузыря к детрузору для последующего формирования уретровезикального анастомоза на катетере Фолея.
Сущность изобретения заключается в следующем. После выполнения простатэктомии большой дефект резецированной шейки мочевого пузыря (при наличии аденомы большого объема, выраженной средней доли простаты, предшествующих оперативных вмешательств на предстательной железе) адаптируют с уретрой для формирования анастомоза. Не расширяя операционное поле, местными тканями в операционной ране с двух сторон от визуально отслеженных устьев мочеточников накладывают одинаковое количество отдельных узловых швов нитью на атравматической игле через все слои в косом направлении к центру с двух сторон на встречу друг другу. Заканчивают формирование шейки мочевого пузыря необходимого диаметра отдельными узловыми швами через все слои в проксимальном направлении снизу вверх с циркулярным выворачиванием слизистой мочевого пузыря.
Сущность изобретения поясняется фигурами, где изображены на:
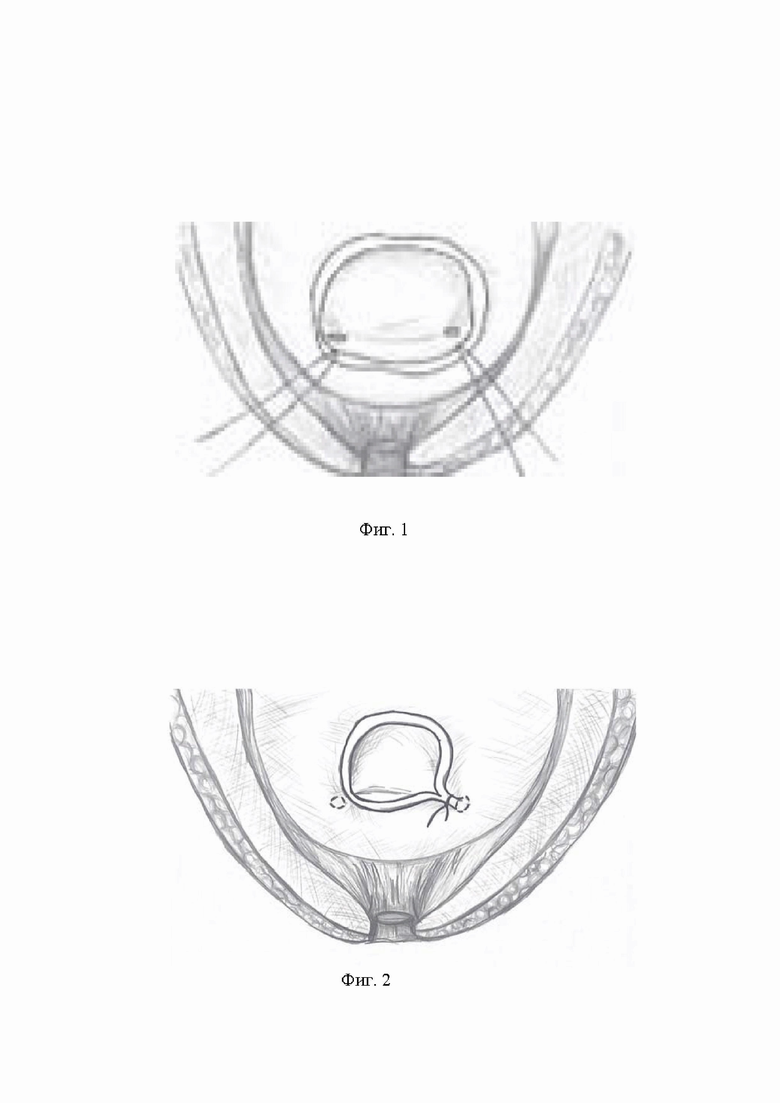
фиг. 1 - визуализация устьев мочеточников для избежания их прошивания;
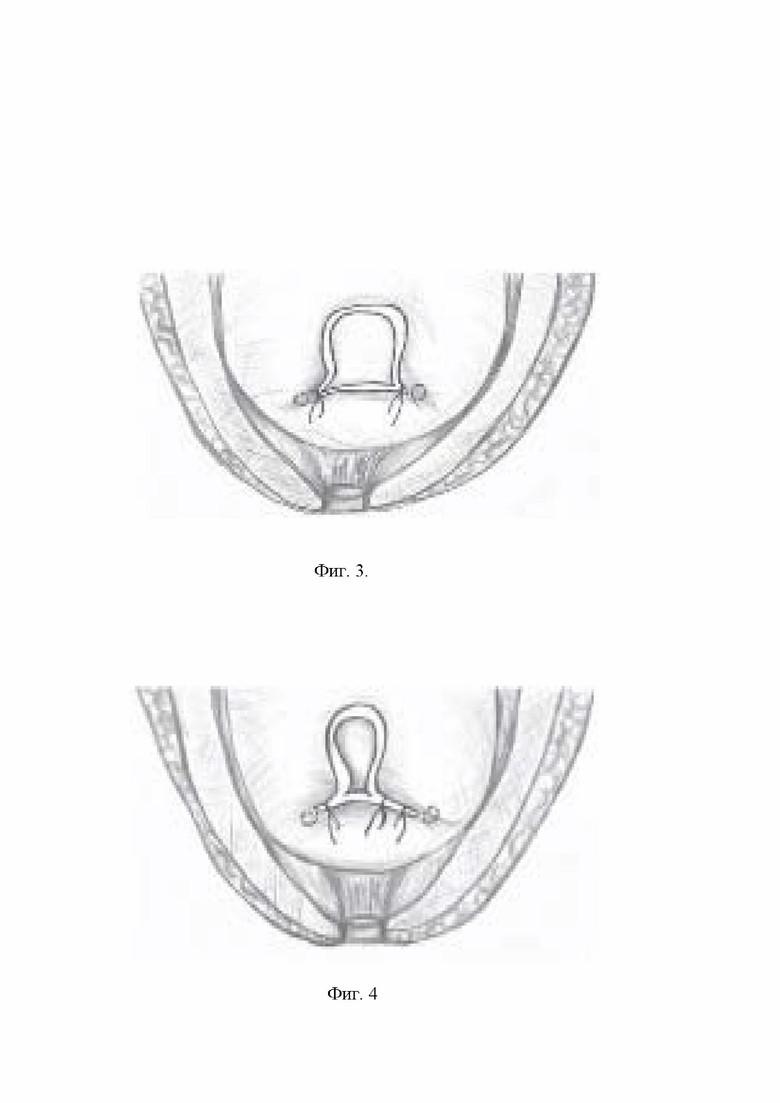
фиг. 2 - наложение первого шва с дистального края резецированной шейки мочевого пузыря, проксимальнее левого устья;
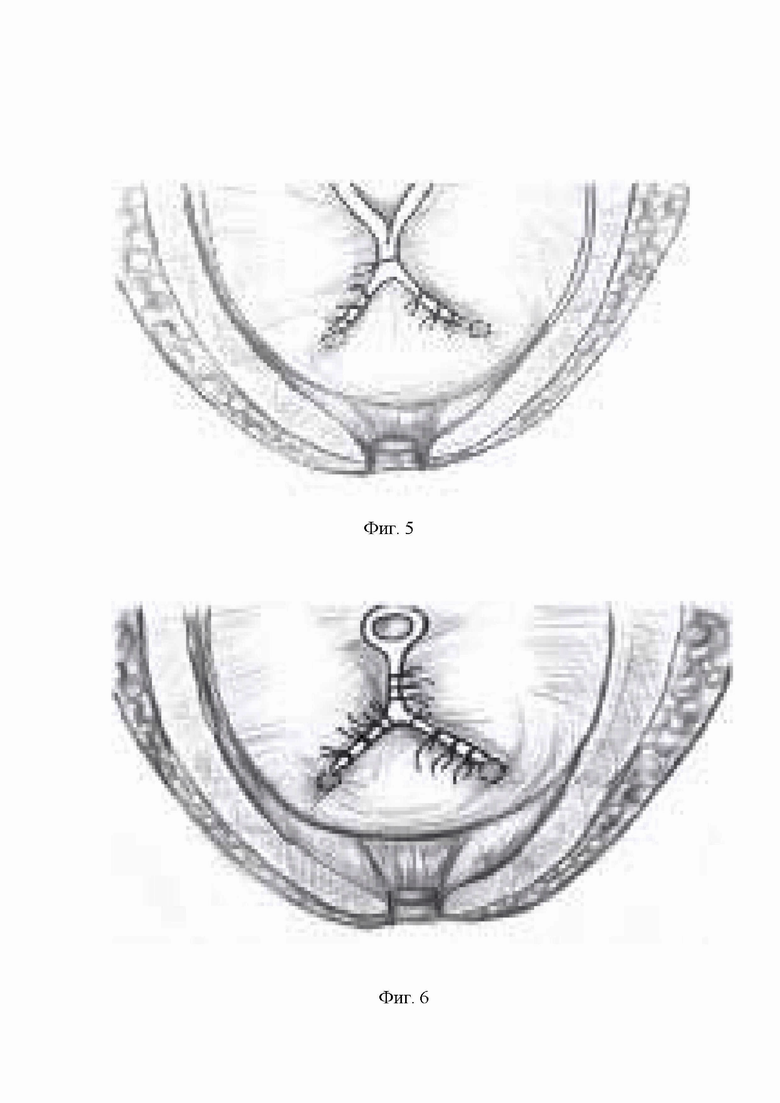
фиг. 3 - наложение первых швов с дистального края резецированной шейки мочевого пузыря, проксимальнее обоих устьев;
фиг. 4 - швы накладываются в косом направлении к центру резецированной шейки мочевого пузыря на встречу друг к другу;
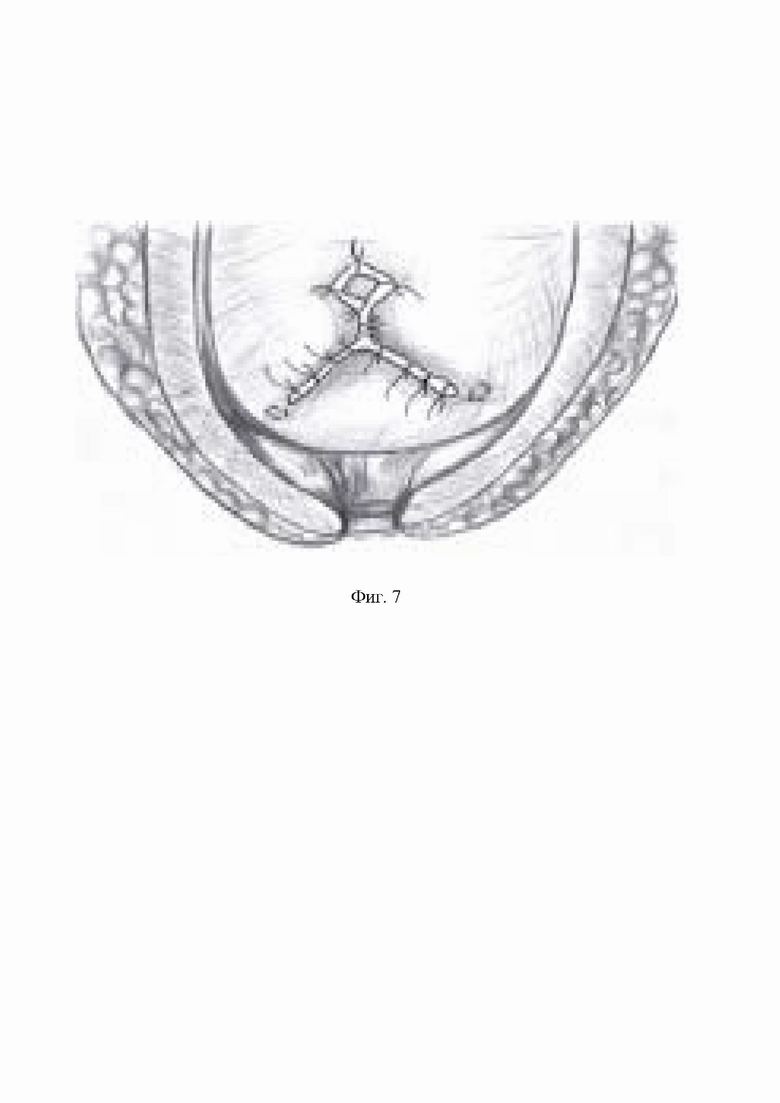
фиг. 5 - наложение первого шва в проксимальном направлении, снизу вверх;
фиг. 6 - законченный вид ушитой шейки мочевого пузыря в виде «трехлучевой звезды».
фиг. 7 - циркулярно вывернутая слизистая сформированной шейки мочевого пузыря, фиксирована к детрузору отдельными узловыми швами нитью на 3, 6, 9, 12 часах условного циферблата.
Способ осуществляют следующим образом
После удаления предстательной железы с семенными пузырьками, выполняют визуализацию устьев мочеточников для исключения их прошивания. Осуществляют ушивание широкой резецированной шейки мочевого пузыря. Через все слои с захватом слизистой оболочки отдельными узловыми швами нитью на атравматической игле, начиная с дистальных краев резецированной шейки мочевого пузыря, проксимальнее от каждого устья. Швы накладывают в косом направлении к центру резецированной шейки мочевого пузыря на встречу друг к другу. Количество швов зависит от диаметра дефекта шейки мочевого пузыря. После наложения одинакового количества швов, на равном расстоянии от устьев мочеточников шейку продолжают ушивать в проксимальном направлении, снизу вверх, так же отдельными узловыми швами до формирования отверстия диаметром 20 Ch (по шкале Шаррьера), таким образом, швы формируются в виде «трехлучевой звезды». Затем циркулярно выворачивают слизистую сформированной шейки мочевого пузыря и фиксируют к детрузору отдельными узловыми швами нитью на атравматической игле на 3, 6, 9, 12 часах условного циферблата. В зависимости от вида хирургического доступа формируют уретровезикальный анастомоз на катетере Фолея проведенном по уретре в полость мочевого пузыря. Баллончик катетера Фолея раздувают до 10 мл 0,9% физиологическим раствором. Уретровезикальный анастомоз проверяют на герметичность путем введения в полость мочевого пузыря 100-150 мл стерильного физиологического раствора.
Клинические примеры
Клинический пример № 1
Пациент С., 62 лет. При обследовании ПСА 9,8 нг/мл, ректально - сфинктер нормотоничен, ампула прямой кишки свободная, слизистая прямой кишки подвижная, простата увеличена, междолевая борозда сглажена, плотно-эластичная, контур четкий, умеренно болезненная, в правой доле пальпируется уплотнение около 1 см в диаметре, по данным ТРУЗИ предстательная железа увеличена 54×47×52 мм, объем 69 мл, визуализируется средняя доля округлой формы 4 см в диаметре, шейка мочевого пузыря деформирована, капсула на всем протяжении прослеживается, контур ровный, в правой доле по периферии визуализируется гипоэхогенный узел 12 мм, остаточной мочи 38 мл. Выполнена мультифокальная биопсия предстательной железы под контролем УЗИ. Морфологически в правой доле простаты аденокарцинома, индекс Глисон 6 (3+3). При дополнительном обследовании – генерализации процесса не выявлено. Остеосцинтиграфия – данных за метастатическое поражение костей скелета не получено; Магнитно-резонансная томография органов малого таза - в периферической зоне правой доли простаты участок гипоинтенсивного сигнала без четких контуров 12×10×11 мм, капсула железы не вовлечена в опухолевый процесс. По D'Amico - прогноз благоприятный.
Выставлен диагноз:
Основной диагноз: ЗНО предстательной железы Стадия I. T2аN0M0 Клиническая группа 2.
Сопутствующий диагноз: Доброкачественная гиперплазия предстательной железы II ст.
Пациенту выполнена операция позадилонная простатэктомия со стандартной тазово-подвздошной лимфаденэктомией. После удаления предстательной железы получена широкая резецированная шейка мочевого пузыря диаметром 7 см из-за аденомы больших размеров и наличия средней доли. Сформирована шейка мочевого пузыря по оригинальной методике в виде «трехлучевой звезды».
Операция проведена под эндотрахеальным наркозом. Продолжительность операции - 121 минута, объем кровопотери - 210 мл.
Гистологическое исследование операционного материала: край резекции уретра и шейка мочевого пузыря без опухолевого роста, в предстательной железе аденокарцинома, индекс Глисона 6 (3+3), занимает менее половины правой доли, метастатического поражения лимфатических узлов не обнаружено.
Диагноз, установленный по результатам операции и гистологического заключения: С61.0 - Рак предстательной железы, Стадия I. T2аN0M0.
Послеоперационный период - без осложнений. Уретральный катетер удален на 9 сутки.
Клинический пример № 2
Пациент С., 66 лет. Наблюдался и обследовался по поводу доброкачественной гиперплазии предстательной железы в течение 5 лет, проводилось оперативное вмешательство в объеме ТУР простаты. На контроле ПСА 12,4 нг/мл. Ректально - сфинктер нормотоничен, ампула прямой кишки свободная, слизистая прямой кишки подвижная, простата несколько увеличена, ассиметричная, за счет увеличенной правой доли, междолевая борозда сохранена, туго-эластичная, контур четкий, безболезненная, узлы явно не пальпируются, правая доля плотнее левой. ТРУЗИ предстательная железа увеличена 53х42х50 мм, объем 58 мл, шейка мочевого пузыря деформирована, капсула на всем протяжении прослеживается, контур ровный, в правой гипоэхогенный узел 14 мм, остаточной мочи нет.
Выполнена - Мультифокальная биопсия предстательной железы под контролем УЗИ. Морфологически в правой доле простаты ацинарная аденокарцинома, индекс Глисон 7 (3+4). При дополнительном обследовании – генерализации процесса не выявлено. Остеосцинтиграфия – метастатического поражения костей скелета не выявлено; Магнитно-резонансная томография органов малого таза - в периферической зоне правой доли простаты зона гипоинтенсивного сигнала без четких контуров 14×13 мм, капсула простаты прослеживается на всем протяжении. При уретроцистоскопии: уретра свободно проходима, в простатическом отделе справа визуализируется узел около 2 см (рецидив аденомы), шейка мочевого пузыря деформирована, широкая, ассиметричная, устья расположены вблизи шейки мочевого пузыря, эякулируют светлой мочой, далее в полости мочевого пузыря без особенностей. По D'Amico - прогноз промежуточный.
Выставлен диагноз:
Основной диагноз: ЗНО предстательной железы Стадия II. T2bN0M0. Клиническая группа 2.
Сопутствующий диагноз: Доброкачественная гиперплазия предстательной железы II ст. Операция (V.2018 г.): Трансуретральная резекция предстательной железы.
Пациенту выполнена операция трансперитонеальная антеградная простатэктомия (техника Montsouris), стандартная тазово-подвздошная лимфаденэктомия. После удаления предстательной железы получена широкая резецированная шейка мочевого пузыря диаметром 5 см из-за технических трудностей в виду предшествующей трансуретральной резекции предстательной железы. Сформирована шейка мочевого пузыря по оригинальной методике в виде «трехлучевой звезды».
Операция проведена под эндотрахеальным наркозом. Продолжительность операции 148 минут, объем кровопотери 170 мл.
Гистологическое исследование операционного материала: край резекции шейка мочевого пузыря и уретра - опухолевого роста не определяется, предстательная железа - аденокарцинома, индекс Глисона 7 (3+4), занимает более половины правой доли, в удаленных лимфоузлах метастатического поражения не обнаружено.
Диагноз, установленный по результатам операции и гистологического заключения: С61.0 - Рак предстательной железы, Стадия II. T2bNоMо.
Послеоперационный период - без осложнений. Уретральный катетер удален на 7 сутки.
По оригинальной методике выполнено оперативное вмешательство при позадилонной простатэктомии четырем (4) больным. У больных в послеоперационном периоде и при динамическом наблюдении в течение 9 месяцев осложнений не отмечалось. На контроле через 9 месяцев все пациенты континентны. По данным уретроцистоскопии – уретровезикальный анастомоз без особенностей, устья мочеточников в типичных местах эякулируют светлой мочой. По оригинальной методике выполнено оперативное вмешательство при лапароскопической простатэктомии двум (2) больным. У мужчин в послеоперационном периоде и при динамическом наблюдении в течение 6 месяцев осложнений не отмечалось. На контроле через 6 месяцев один пациент страдает стрессовым недержанием мочи второй пациент континентен. По данным уретроцистоскопии – уретровезикальный анастомоз без особенностей, устья мочеточников в типичных местах эякулируют светлой мочой.
Вывод таким образом решается техническая задача: разработка конструктивно простого способа интраоперационного формирования шейки мочевого пузыря при выполнении простатэктомии в виде «трехлучевой звезды», позволяющего ушить резецированную шейку мочевого пузыря большого диаметра, восстановив анатомию треугольника Льето, повысив состоятельность пузырно-уретрального анастомоза и уменьшив количество стриктур уретровезикального анастомоза.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ формирования уретровезикального анастомоза при радикальной простатэктомии | 2023 |
|
RU2811266C1 |
| СПОСОБ ФОРМИРОВАНИЯ ШЕЙКИ МОЧЕВОГО ПУЗЫРЯ ПРИ ВЫПОЛНЕНИИ ВЕЗИКО-УРЕТРАЛЬНОГО АНАСТОМОЗА ПОСЛЕ ПОЗАДИЛОННОЙ ПРОСТАТЭКТОМИИ | 2017 |
|
RU2651690C2 |
| Способ формирования уретроцистонеоанастомоза | 2016 |
|
RU2613131C1 |
| СПОСОБ РАДИКАЛЬНОЙ ПОЗАДИЛОННОЙ ПРОСТАТЭКТОМИИ | 2002 |
|
RU2219854C1 |
| СПОСОБ ФОРМИРОВАНИЯ ШЕЙКИ МОЧЕВОГО ПУЗЫРЯ ПРИ РАДИКАЛЬНОЙ ПОЗАДИЛОННОЙ ПРОСТАТЭКТОМИИ | 2007 |
|
RU2331370C1 |
| СПОСОБ ФОРМИРОВАНИЯ ШЕЙКИ МОЧЕВОГО ПУЗЫРЯ ПОСЛЕ ПРОСТАТЭКТОМИИ | 2011 |
|
RU2462201C1 |
| Способ формирования уретро-уретроанастомоза при выполнении позадилонной радикальной простатэктомии у пациентов с раком предстательной железы | 2019 |
|
RU2731790C1 |
| Способ выполнения робот-ассистированной лапароскопической радикальной простатэктомии с задней реконструкцией шейки мочевого пузыря при лечении рака предстательной железы при выраженной средней доле предстательной железы | 2024 |
|
RU2833945C1 |
| Способ формирования сфинктерсберегающего уретровезикального анастомоза | 2023 |
|
RU2811273C1 |
| СПОСОБ ПРОФИЛАКТИКИ НЕДЕРЖАНИЯ МОЧИ ПОСЛЕ РАДИКАЛЬНОЙ ПРОСТАТЭКТОМИИ | 2023 |
|
RU2809655C1 |
Изобретение относится к медицине, а именно к хирургии, в частности к урологии и онкоурологии. Во время оперативного вмешательства выполняют визуализацию устьев мочеточников с обеих сторон. Ушивают в косом направлении к центру навстречу друг другу дефект шейки мочевого пузыря, начиная с дистальных краев проксимальнее от каждого устья мочеточника. Продолжают ушивать в проксимальном направлении снизу вверх до формирования необходимого отверстия диаметром 20 Ch шейку мочевого пузыря, выворачивают циркулярно и фиксируют на 3, 6, 9, 12 часах условного циферблата слизистую шейки мочевого пузыря к детрузору для последующего формирования уретровезикального анастомоза на катетере Фолея. Способ позволяет ушить резецированную шейку мочевого пузыря больших размеров, восстановить анатомию треугольника Льето, снизить риск развития несостоятельности и формирования стриктуры уретровезикального анастомоза. 7 ил., 2 пр.
Способ формирования шейки мочевого пузыря в виде «трехлучевой звезды» при простатэктомии, включающий ушивание резецированной шейки мочевого пузыря путем наложения отдельных узловых швов, отличающийся тем, что во время оперативного вмешательства выполняют визуализацию устьев мочеточников с обеих сторон, ушивают в косом направлении к центру навстречу друг другу дефект шейки мочевого пузыря, начиная с дистальных краев проксимальнее от каждого устья мочеточника, продолжают ушивать в проксимальном направлении снизу вверх до формирования необходимого отверстия диаметром 20 Ch шейку мочевого пузыря, выворачивают циркулярно и фиксируют на 3, 6, 9, 12 часах условного циферблата слизистую шейки мочевого пузыря к детрузору для последующего формирования уретровезикального анастомоза на катетере Фолея.
| СПОСОБ ФОРМИРОВАНИЯ ШЕЙКИ МОЧЕВОГО ПУЗЫРЯ ПОСЛЕ ПРОСТАТЭКТОМИИ | 2011 |
|
RU2462201C1 |
| СПОСОБ ФОРМИРОВАНИЯ ШЕЙКИ МОЧЕВОГО ПУЗЫРЯ ПРИ РАДИКАЛЬНОЙ ПОЗАДИЛОННОЙ ПРОСТАТЭКТОМИИ | 2007 |
|
RU2331370C1 |
| СПОСОБ ФОРМИРОВАНИЯ ШЕЙКИ МОЧЕВОГО ПУЗЫРЯ ПРИ ВЫПОЛНЕНИИ ВЕЗИКО-УРЕТРАЛЬНОГО АНАСТОМОЗА ПОСЛЕ ПОЗАДИЛОННОЙ ПРОСТАТЭКТОМИИ | 2017 |
|
RU2651690C2 |
| СИХВАРДТ И.А., АЛЕКСЕЕВ Б.Я., ЛЕОНОВ О.В | |||
| и др | |||
| Хирургическая техника стабилизации уретровезикального анастомоза для улучшения результатов раннего восстановления удержания мочи после позадилонной простатэктомии | |||
| Способ получения цианистых соединений | 1924 |
|
SU2018A1 |
| ТОЛКАЧ Ю.В | |||
| и др | |||
Авторы
Даты
2024-09-12—Публикация
2023-11-21—Подача