Изобретение относится к медицине, а именно к хирургии, онкологии и реконструктивной хирургии, и может быть использовано при проведении радикальной мастэктомии для последующего возможного реконструктивного вмешательства на молочной железе.
Одной из самых сложных анатомических структур для восстановления во время реконструкции молочной железы является ИМС (инфрамаммарная складка). ИМС является одним из самых важных элементов естественного проявления птоза груди и немаловажной структурой, влияющей на эстетический вид груди при ее аугментации и реконструкции, поэтому ее восстановление при реконструкции молочной железы позволяет добиться оптимального эстетического результата, близкого к естественному виду груди.
Выработка подходов к определению индивидуальной тактики хирургического лечения злокачественных заболеваний молочных желез у пациентов путем совершенствования общепризнанных стандартов позволяет более эффективно бороться как с самим заболеванием, так и с самыми разнообразными психоэмоциональными проблемами, возникающими после хирургического лечения. На предоперационном этапе пациент должен быть осведомлен лечащим доктором обо всех возможных вариантах хирургического лечения в конкретном клиническом случае и ожидаемых результатах впоследствии каждого варианта. Объяснения можно визуализировать путем предоставления фото- и видеоконтента, являющимися работами непосредственного самого хирурга.
Современная онкопластическая хирургия имеет множество различных методик и позволяет выполнять органосохраняющее лечение без нарушения эстетики груди. Но некоторые клинические ситуации предполагают как вариант хирургического лечения только мастэктомию.
В современной хирургии мастэктомия выполняется при верифицированном онкологическом заболевании. Среди возможных вариантов выполнения мастэктомии при онкологических заболеваниях молочной железы можно выделить следующие: традиционная радикальная мастэктомия (РМЭ), кожесохраняющая радикальная мастэктомия (КРМЭ) и подкожная радикальная мастэктомия с сохранением сосково-ареолярного комплекса (ПРМЭ).
При подкожной мастэктомии ткань железы удаляется через разрез в подгрудной складке, при этом кожа и сосок сохраняются. Разновидностью данной техники является мастэктомия с сохранением кожи (skin-sparing): сосок удаляется, но кожа над железой остается нетронутой. Преимуществом данного вида мастэктомии является то, что остается достаточный объем кожи для последующей реконструкции груди, а недостатком - вероятность наличия злокачественных клеток в сохраненных тканях.
Хирург должен оценить клиническую картину и возможность выполнения реконструкции молочной железы, обсудить с пациенткой ожидания окончательного косметического результата и ее готовность к дополнительным оперативным вмешательствам. Решение пациентки по итогу этой беседы является основополагающим, так как реконструктивная часть лечения решает проблемы, в первую очередь, психоэмоционального здоровья.
Все варианты радикальных мастэктомий подразумевают под собой тотальное удаление ткани молочной железы, но в случае заинтересованности пациентки в проведении отсроченной реконструкции после окончания комплексного противоопухолевого лечения и при отсутствии противопоказаний относительно онкологических принципов хирургии, приоритетным методом будет являться кожесохраняющая или подкожная радикальная мастэктомия. Сохранение кожи молочной железы (и, по возможности, сосково-ареолярного комплекса) позволяет хирургу в процессе операции сохранить такую важную структуру как ИМС, а также добиться лучшего эстетического результата в процессе отсроченной реконструкции, избавив пациентку от рубцов в зоне декольте. Однако именно после проведения того или иного варианта радикальной мастэктомии начинается ряд проблем, которые требуют разрешения: хирургическое лечение и возможная впоследствии адъювантная лучевая терапия образуют рубцовые ткани, зачастую приводящие к деформации мягких тканей послеоперационной области.
От того, в какой позиции кожный чехол молочной железы окажется фиксирован к грудной стенке, во многом зависит эстетическая составляющая при наполнении кожного чехла собственными тканями в процессе реконструкции.
В 1977 году Pennisi подчеркнул значение и необходимость восстановления ИМС для реконструктивной и эстетической хирургии, и описал метод ее реконструкции, используя наружный доступ. При котором кожный разрез осуществляется согласно предоперационной разметке новой ИМС, далее производят деэпителизацию верхнего края инфрамаммарного разреза на ширину 2 см, после чего деэпитализованный лоскут подтягивают под протез кверху и фиксируют к мышечной фасции. Кожные края инфрамаммарного разреза сшиваются между собой, фиксируясь при этом к грудной клетке, на уровне соответствующем предоперационной разметке новой ИМС.
Впоследствии Ryan модифицировал способ, предложенный Pennisi, за счет подшивания нижнего мобилизованного грудного лоскута не к мышечной фасции, а к надкостнице ребер.
Все вышеописанные методы позволяют создать хорошо выраженную складку, однако они имеют следующие недостатки:
- в результате деэпителизации и инвагинации теряется часть кожи, что препятствует созданию хорошо выраженного птоза;
- наличие видимого впоследствии дополнительного полулунного инфрамаммарного рубца на коже;
- увеличение риска обсеменации импланта в результате его близкого расположения к инфрамаммарной ране;
- увеличение риска сосудистых осложнений поперечной порции кожи между верхнем мастэктомическим и нижним инфрамаммарным рубцами;
- невозможность отступить от предоперационного плана и разметки в ходе оперативного вмешательства.
Bostwick описал метод реконструкции ИМС, для осуществления которого доступ осуществляется через короткий горизонтальный наружный разрез при котором подшивают подкожную клетчатку нижнего грудного лоскута к задней капсуле и глубжележащим тканям на уровне соответствующем предоперационной разметке. Такая техника оставляет дополнительный рубец на коже, однако позволяет создать выраженную ИМС. Недостаткам этой методики являются: сложность в достижении выраженной складки на всем протяжении, уменьшение интракапсулярной полости, маленькая проекция и отсутствие возможности формирования выраженного птоза.
Versaci описал метод с использованием внутреннего доступа, осуществляемый на этапе замены экспандера, при котором на задней капсуле на предполагаемом уровне новой складки осуществляется полулунный разрез, после чего отделяют нижнюю треть заднего листка капсулы. Мобилизованный абдоминальный лоскут становится нижней поверхностью новой груди и подшивается к надкостнице ребер на предполагаемом уровне. Даже если способ выполнен технически правильно, зона реконструированной ИМС выглядит довольно большой. Автор так же отмечал умбиликации на коже и, в некоторых случаях, потерю контурируемости ИМС.
В дальнейшем Pinella предложил использовать липосакцию нижнего грудного лоскута, с целью уменьшения объема зоны ИМС.
Основываясь на технике Versaci, Seckel предложил метод, осуществляемый на этапе замены экспандера, при котором, после извлечения эндопротеза, производят удаление переднего листка капсулы. После этого, начиная от пятого или шестого ребер, осуществляют диссекцию и мобилизацию мягких тканей на 8-10 см книзу, в направлении реберной дуги. Далее производят тракцию мобилизованного торако-эпигастрального лоскута кверху и накладывают фиксирующие швы между внутренней поверхностью глубоких слоев кожи лоскута и надкостницей пятого-шестого ребер, на уровне, соответствующем предоперационной разметке новой ИМС. Применение данного метода позволяет сформировать хороший уровень птоза, однако большой объем зоны ИМС и наличие умбиликаций на коже в проекции наложения фиксирующих швов ухудшают полученный эстетический результат.
М. Nava описал метод, при котором доступ осуществляется через постмастэктомический рубец на этапе замены экспандера перманентным имплантом. Предполагаемая линия ИМС маркируется иголками, по ходу которых перпендикулярно коже рассекается капсула эндопротеза и глубжележащие мягкие ткани до поверхностной фасции, которая пересекается на всем протяжении будущей складки. После чего нижний свободный край поверхностной фасции подшивается к грудной клетке на предполагаемом уровне новой ИМС. Применение описанного метода позволяет сформировать контрастную складку, с отсутствием умбиликаций на коже, однако к явным недостаткам данной методики следует отнести плохо формируемое состояние птоза груди.
Формирование ИМС выполняют так же с использованием переднего и заднего листков капсулы эндопротеза. Для этого, после удаления экспандера, начиная от нижней переходной складки (место перехода переднего листка капсулы на задний) кармана эндопротеза, производят удаление переднего и заднего листков капсулы кверху, до предполагаемого уровня новой ИМС. Завершают формирование ИМС сшиванием нижних свободных краев переднего и заднего листка. Этот способ позволяет избежать наличия умбиликаций на коже, однако его недостатком является отсутствие эстетически приемлемого птоза реконструированной груди.
Известен способ восстановления ИМС с применением заднего листка капсулы эндопротеза. При котором, после удаления экспандера и переднего листка капсулы, производят удаление заднего листка кверху, начиная от нижней переходной складки кармана эндопротеза, до предполагаемого уровня формируемой ИМС. После чего подшивают кожу с подкожно-жировой клетчаткой нижней полусферы реконструируемой молочной железы к нижнему свободному краю заднего листка капсулы (И.Ф. Каляметдинов «Поволжский онкологический вестник», 3/2015 г. стр. 56-66) Недостатком вышеописанного метода является плохо формируемое состояние птоза груди и наличие умбиликаций на коже в проекции наложенных швов.
Рассмотрев основные способы реконструкции ИМС, описываемых в работах отечественных и зарубежных авторов, нельзя с уверенностью выбрать самый оптимальный метод ее формирования в результате того, что рассмотренные методы обладают определенными недостатками, наиболее распространенными из которых являются плохо формируемое состояние птоза, умбиликации в проекции наложенных швов, а также наличие дополнительных разрезов при применении наружного доступа.
На сегодняшний день техника установки экспандера является одним из базовых вариантов хирургического лечения рака молочной железы, подразумевающей под собой дальнейшую реконструкцию. За годы активного использования этого метода хирургами накоплен колоссальный опыт, но тем не менее он не лишен недостатков.
Недостатки:
- экспандер, являясь по своей сути инородным предметом, который в большей части имеет текстурированную поверхность, определяет высокую вероятность инфекционных осложнений. Особенно высока их частота среди пациенток, которые находятся в процессе адъювантного химиотерапевтического лечения;
- необходимость использования дорогостоящего расходного материала при проведении подкожной или кожесохраняющей мастэктомии в попытке сохранения кожного чехла. Доступность реализации техники с использованием тканевого экспандера для многих медицинских учреждений на сегодняшний день ограничена;
- финансовая составляющая при использовании тканевого экспандера в некоторых случаях может стать причиной отказа от данной методики;
- после выполненной мастэктомии для реализации техники с использованием тканевого экспандера хирург должен сформировать для него карман. Учитывая, что толщина кожно-жирового лоскута оказывается недостаточной для укрытия эндопротеза, его необходимо установить субпекторально. Для достижения полного мышечного покрытия тканевого экспандера в нижнем склоне используется хирургическая техника мобилизации зубчатых мышц, что увеличивает травматичность оперативного вмешательства. В процессе дальнейшей инсуффляции наращивается объем экспандера и наблюдается его краниализация за счет сокращения большой грудной мышцы. Адъювантная лучевая терапия, в свою очередь, может привести к фиброзированию большой грудной мышцы, что может сказываться на ригидности в экспансии покровных тканей. Последнее, в свою очередь, может сопровождаться выраженным болевым синдромом;
- при использовании тканевого экспандера невозможно добиться птозирования кожно-жирового чехла;
- пациенты с установленным тканевым экспандером должны продолжать амбулаторные неоднократные визиты в послеоперационном периоде с целью его подкачки, что не всегда может являться удобным;
- в нашей практике мы сталкивались с определенным пулом пациенток, которые изначально планировали выполнение реконструктивного этапа хирургического лечения, но в процессе адъювантной противоопухолевой терапии изменили свое мнению в силу разнообразных причин. В том случае, если после мастэктомии у этих пациенток выполнялась установка тканевого экспандера, потребуется дополнительное оперативное вмешательство с целью его удаления;
- также среди возможных осложнений можно выделить: гематому, серому, нейропраксию, недостаточное кровоснабжение покровных тканей, их ишемические изменения, капсулярную контрактуру, спонтанное или ятрогенное нарушение целостности экспандера, расширение и рост рубца.
Таким образом, разработка и применение различных способов, которые надлежащим образом восстанавливают ИМС, является необходимым компонентом для достижения оптимального эстетического результата реконструктивной операции.
Технической проблемой, решаемой данным изобретением, является разработка простого в выполнении способа усадки и длительной фиксации кожно-жирового чехла после подкожной или кожесохраняющей мастэктомии, обеспечивающий решение проблем, связанных с рубцовой деформаций чехла в процессе реабилитационного периода и адъювантной лучевой терапии и сохранения ИМС.
Технический результат заявленного изобретения заключается в обеспечении в процессе хирургического лечения рака молочной железы получения сохраненной ИМС, относительно которой должная быть птозирована реконструированная молочная железа, и отсутствия деформации кожного чехла, что позволит на этапе отсроченной реконструкции, при правильной последующей мобилизации, сформировать эстетически приемлемый кожно-жировой карман и, соответственно, получить, в последующем, удовлетворительный косметический эффект.
Технический результат достигается за счет предлагаемого способа сохранения инфрамаммарной складки при выполнении подкожной или кожесохраняющей радикальной мастэктомии, отличающийся тем, что после завершения мастэктомии, осуществляют вертикализацию пациентки на операционном столе, образовавшийся кожно-жировой чехол натягивают относительно инфрамаммарной складки в направлении передней брюшной стенки каудально и фиксируют тканевыми пластырными полосками в количестве 9 штук в медиальном, центральном и латеральном направлениях, при этом каждую полоску устанавливают таким образом, чтобы первая половина длины пластырной полоски фиксировалась на кожно-жировом чехле, а вторая на грудной стенке, при этом:
- 3 пластырные полоски устанавливают в центральном направлении в проекции подгрудной области так, чтобы они были перпендикулярны полу,
- 3 пластырные полоски устанавливают в медиальном направлении в проекции предгрудинной и эпигастральной областей, при этом они косонаправлены в направлении средней линии тела,
- 3 пластырные полоски устанавливают в латеральном направлении в проекции латеральной области груди и косонаправленно в направлении передней подмышечной линии.
При наличии у пациентки макромастии, на образовавшийся в процессе оперативного вмешательства кожно-жировой чехол дополнительно устанавливают три пластырных полоски между центрально и медиально расположенными, и три пластырных полоски между центрально и латерально расположенными ранее пластырными полосками соответственно.
Способ иллюстрирован следующими графическими материалами:
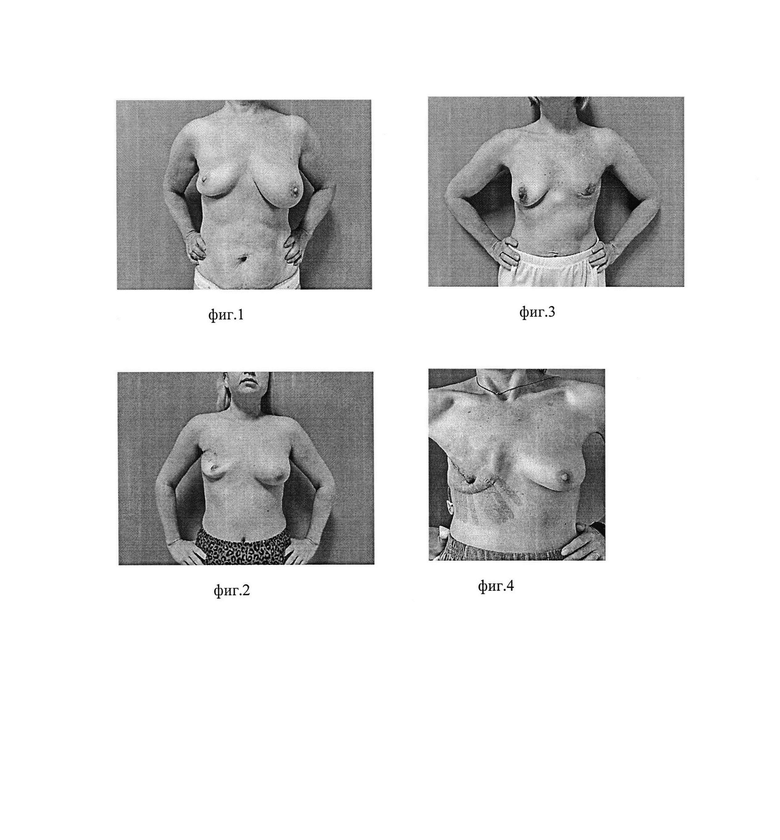
фиг. 1 - выполнена подкожная радикальная мастэктомия с использованием метода сохранения ИМС с локализацией опухолевого процесса в верхненаружном квадранте;
фиг. 2 - выполнена подкожная радикальная мастэктомия с использованием метода сохранения ИМС с локализацией опухолевого процесса в верхневнутреннем квадранте;
фиг. 3 - выполнена подкожная радикальная мастэктомия БЕЗ использования метода сохранения ИМС с локализацией опухолевого процесса в верхненаружном квадранте. Наблюдается нарушение целостности переходной складки, потеря площади кожно-жирового чехла, деформация кожного чехла и сосково-ареолярного комплекса;
фиг. 4 - сформированный кожно-жировой чехол сразу после мастэктомии с наложенными тканевыми пластырными полосками в количестве 9 штук в соответствии с изобретением;
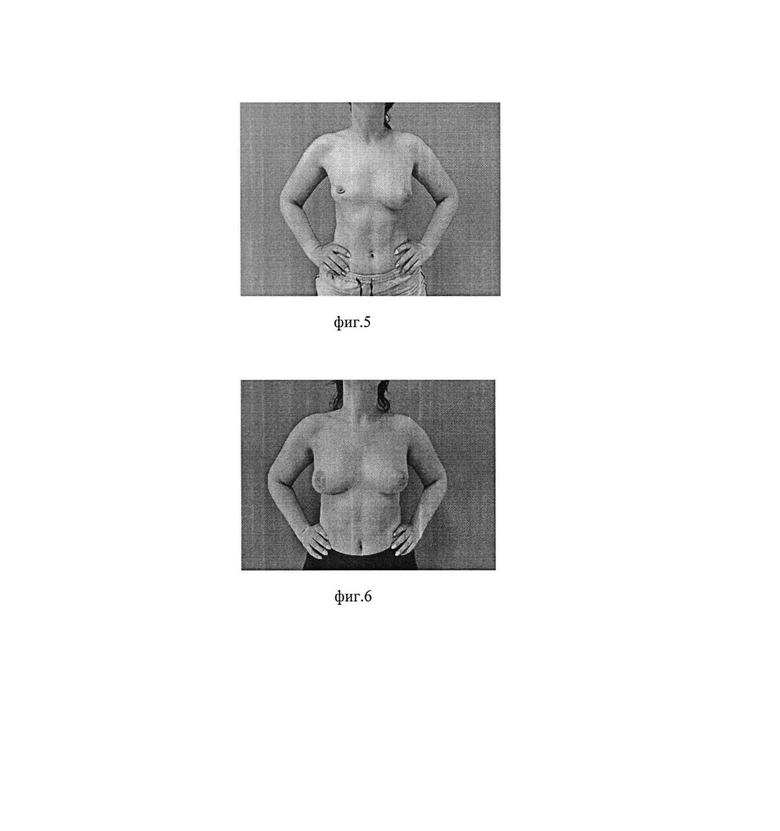
фиг. 5 - пациентка через 6 месяцев после подкожной радикальной мастэктомии по Мадден справа с использованием метода сохранения ИМС;
фиг. 6 - та же пациентка спустя 6 месяцев после выполнения отсроченной реконструкции правой молочной железы торакодорзальным лоскутом.
Ниже представлено более детальное описание заявленного способа, которое не ограничивает объем притязаний изобретения, а демонстрирует возможность его осуществления с достижением заявляемого технического результата.
Выполняется заранее определенный вариант радикальной мастэктомии: подкожный или кожесохраняющий. После завершения мастэктомии, осуществляют вертикализацию пациентки на операционном столе. Сформированный кожно-жировой чехол натягивают относительно инфрамаммарной складки в направлении передней брюшной стенки каудально и фиксируют тканевыми пластырными полосками.
Используют пластырные полоски Omnistrip немецкой фирмы Хартманн (12 mm *101 mm (2*3)), изготовленные из нетканого материала телесного цвета и покрытые гипоаллергенным полиакрилатным клеем. Особенностями этих полосок являются: закругленные края, высокая воздухо- и паропроницаемость, надежная фиксация, безболезненное удаление, термостойкость. Противопоказанием является индивидуальная непереносимость, которая еще не была выявлена за все время использования этого метода.
Возможно также использовать и тканевые полоски иных фирм-производителей, которые соответствуют указанным выше характеристикам.
Перед нанесением необходимо убедиться, что кожа сухая и чистая.
Фиксацию осуществляют тканевыми пластырными полосками в количестве 9 штук в медиальном, центральном и латеральном направлениях, при этом каждую полоску устанавливают таким образом, чтобы первая половина длины пластырной полоски фиксировалась на кожно-жировом чехле, а вторая на грудной стенке. 3 пластырные полоски устанавливают в центральном направлении, в проекции подгрудной области так, чтобы они были перпендикулярны полу. Следующие 3 пластырные полоски устанавливают в медиальном направлении, в проекции предгрудинной и эпигастральной областей, при этом они косонаправлены в направлении средней линии тела. Затем 3 пластырные полоски устанавливают в латеральном направлении, в проекции латеральной области груди и косонаправленно в направлении передней подмышечной линии.
При наличии у пациентки макромастии, на образовавшийся в процессе оперативного вмешательства кожно-жировой чехол дополнительно устанавливают три пластырных полоски между центрально и медиально установленными, и три пластырных полоски между центрально и латерально установленными ранее пластырными полосками соответственно.
Далее приводим клинические примеры для подтверждения полученных нами результатов.
Пример 1
Пациентка К. 34 лет с клиническим диагнозом: Рак правой молочной железы cT2N0M0 IIAstage Lum В (HER2/neu+), состояние после химиотаргетной терапии. Поступила в клинику для проведения второго этапа комплексного противоопухолевого лечения. Пациентке выполнена подкожная радикальная мастэктомия по Мадден справа с использованием заявленного метода сохранения ИМС (применено 9 пластырных полосок). Интраоперационных и послеоперационных осложнений не наблюдалось (фиг. 5). Выписана на 7 сутки после операции.
Спустя 6 месяцев пациентка обратилась для выполнения реконструктивного этапа хирургического лечения. С учетом клинического кейса было принято решение об использовании для реконструкции молочной железы торакодорзального лоскута (фиг. 6).
Пример 2
Пациентка С. 45 лет с клиническим диагнозом: Рак левой молочной железы cT2N0M0 IIAstage Lum В (HER2/neu+), состояние после химиотаргетной терапии. У пациентки макромастия. Поступила в клинику для проведения второго этапа комплексного противоопухолевого лечения. Пациентке выполнена кожесохраняющая радикальная мастэктомия слева с использованием заявленного метода сохранения ИМС (применено 15 пластырных полосок). Интраоперационных и послеоперационных осложнений не наблюдалось. Выписана на 9 сутки после операции.
Спустя 6 месяцев пациентка обратилась для выполнения реконструктивного этапа хирургического лечения. С учетом клинического кейса было принято решение об использовании для реконструкции молочной железы торакодорзального лоскута.
Заявляемый способ апробирован клинически. С 2019 по 2023 года 236 пациенткам выполнена подкожная радикальная мастэктомия, а 384 пациенткам - кожесохраняющая радикальная мастэктомия. При наблюдении за пациентами в течение 6-18 месяцев после хирургического лечения с использованием данной методики мы отмечали выраженный очень хороший эстетический и физиологический результаты.
Преимущества данной методики:
- сохранение целостной структуры ИМС;
- не деформированный рубцовым процессом кожно-жировой чехол;
- сохраненная площадь кожно-жирового чехла;
- отсутствие необходимости использования инородных тел и, соответственно, отсутствие риска его инфицирования;
- отсутствие проблем, связанных с доступностью и финансовой составляющей;
- отсутствие травмирующих методик в процессе использования предполагаемого метода;
- отсутствие болезненности;
- отсутствие психологического дискомфорта у пациенток.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ препекторальной реконструкции молочных желез после кожесохраняющей мастэктомии | 2022 |
|
RU2802144C1 |
| СПОСОБ ФОРМИРОВАНИЯ ИНФРАМАММАРНОЙ СКЛАДКИ ПРИ ДВУХЭТАПНОЙ РЕКОНСТРУКЦИИ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2014 |
|
RU2567790C1 |
| Способ профилактики экструзии импланта при двухэтапной реконструкции молочной железы | 2020 |
|
RU2766268C2 |
| СПОСОБ ХИРУРГИЧЕСКОЙ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ЭКСТРУЗИИ СИЛИКОНОВОГО ИМПЛАНТАТА ПРИ РЕКОНСТРУКТИВНЫХ ОПЕРАЦИЯХ НА МОЛОЧНОЙ ЖЕЛЕЗЕ | 2015 |
|
RU2596090C1 |
| Способ фиксации и стабилизации силиконового имплантата после кожесохраняющей мастэктомии | 2016 |
|
RU2635450C1 |
| Способ реконструкции инфрамаммарной складки | 2023 |
|
RU2826344C1 |
| СПОСОБ РЕКОНСТРУКЦИИ МОЛОЧНОЙ ЖЕЛЕЗЫ ПОСЛЕ ПОДКОЖНОЙ МАСТЭКТОМИИ | 2021 |
|
RU2779493C1 |
| СПОСОБ УКРЫТИЯ И ФИКСАЦИИ ЭНДОПРОТЕЗА ПРИ РЕКОНСТРУКЦИИ МОЛОЧНОЙ ЖЕЛЕЗЫ | 2011 |
|
RU2480165C1 |
| Способ стабилизации имплантата при реконструктивно-пластической хирургии у больных раком молочной железы | 2023 |
|
RU2811656C1 |
| СПОСОБ ОДНОМОМЕНТНОЙ РЕКОНСТРУКЦИИ МОЛОЧНОЙ ЖЕЛЕЗЫ ПРИ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ | 2020 |
|
RU2735501C1 |
Изобретение относится к медицине, а именно к хирургии, онкологии и реконструктивной хирургии. После завершения мастэктомии осуществляют вертикализацию пациентки на операционном столе. Образовавшийся кожно-жировой чехол натягивают относительно инфрамаммарной складки в направлении передней брюшной стенки каудально и фиксируют тканевыми пластырными полосками в количестве 9 штук в медиальном, центральном и латеральном направлениях. При этом каждую полоску устанавливают таким образом, чтобы первая половина длины пластырной полоски фиксировалась на кожно-жировом чехле, а вторая на грудной стенке. Три пластырные полоски устанавливают в центральном направлении в проекции подгрудной области так, чтобы они были перпендикулярны полу. Три пластырные полоски устанавливают в медиальном направлении в проекции предгрудинной и эпигастральной областей, при этом они косонаправлены в направлении средней линии тела. И три пластырные полоски устанавливают в латеральном направлении в проекции латеральной области груди и косонаправленно в направлении передней подмышечной линии. Способ обеспечивает получение сохраненной ИМС, относительно которой должная быть птозирована реконструированная молочная железа, и отсутствие деформации кожного чехла, что позволит на этапе отсроченной реконструкции, при правильной последующей мобилизации, сформировать эстетически приемлемый кожно-жировой карман и, соответственно, получить в последующем удовлетворительный косметический эффект. 1 з.п. ф-лы, 6 ил., 2 пр.
1. Способ сохранения инфрамаммарной складки при выполнении подкожной или кожесохраняющей радикальной мастэктомии, отличающийся тем, что после завершения мастэктомии осуществляют вертикализацию пациентки на операционном столе, образовавшийся кожно-жировой чехол натягивают относительно инфрамаммарной складки в направлении передней брюшной стенки каудально и фиксируют тканевыми пластырными полосками в количестве 9 штук в медиальном, центральном и латеральном направлениях, при этом каждую полоску устанавливают таким образом, чтобы первая половина длины пластырной полоски фиксировалась на кожно-жировом чехле, а вторая на грудной стенке, при этом:
- 3 пластырные полоски устанавливают в центральном направлении в проекции подгрудной области так, чтобы они были перпендикулярны полу,
- 3 пластырные полоски устанавливают в медиальном направлении в проекции предгрудинной и эпигастральной областей, при этом они косонаправлены в направлении средней линии тела,
- 3 пластырные полоски устанавливают в латеральном направлении в проекции латеральной области груди и косонаправленно в направлении передней подмышечной линии.
2. Способ по п. 1, отличающийся тем, что при наличии у пациентки макромастии, на образовавшийся в процессе оперативного вмешательства кожно-жировой чехол, дополнительно устанавливают три пластырные полоски между центрально и медиально расположенными и три пластырные полоски между центрально и латерально расположенными ранее пластырными полосками соответственно.
| КАМАЛЕТДИНОВ И.Ф., ИСМАГИЛОВ А.Х | |||
| Выбор оптимального метода восстановления инфрамаммарной складки в реконструктивной хирургии молочных желез | |||
| Пластическая хирургия и эстетическая медицина | |||
| Станок для придания концам круглых радиаторных трубок шестигранного сечения | 1924 |
|
SU2019A1 |
| СПОСОБ ИНФРАМАММАРНОГО ДОСТУПА ПРИ КОЖЕСОХРАНЯЮЩЕЙ МАСТЭКТОМИИ С ОДНОМОМЕНТНОЙ РЕКОНСТРУКЦИЕЙ СИЛИКОНОВЫМ ИМПЛАНТАТОМ | 2012 |
|
RU2545431C2 |
| Способ аугментационной мастопексии | 2023 |
|
RU2806233C1 |
| СТЕПАНЯНЦ Н.Г., ВОСКАНЯН С.Э., ЗАВЬЯЛОВ А.А., ЗУГУМОВА М.Ш | |||
| Кожесохранная радикальная | |||
Авторы
Даты
2024-11-18—Публикация
2023-09-01—Подача