Изобретение относится к медицине, а именно к урологии.
Воспаление парауретральных желез (скинеит) - это сложное урологическое заболевание, часто скрывающееся под маской других патологических состояний и вызывающее рецидивирующую инфекцию нижних мочевыводящих путей (ИНМП) у женщин [1-6]. Значимую проблему для диагностики скинеита представляет отсутствие или крайне низкая чувствительность и специфичность имеющихся лабораторных, инструментальных и лучевых методов. В настоящее время, единственными способами диагностики воспаления желез Скина (ЖС), являются трансвагинальная пальпация уретры и ее последующий инструментальный осмотр с помощью пинцета. Однако стоит отметить их недостатки. Во-первых, данный физикальный способ пальпации является относительно субъективным и крайне зависимым от опыта методом. Во-вторых, его применение выражено ограничено у тревожных и эмоциональных женщин, а также при наличии миофасциального синдрома, где существует высокая вероятность ложноположительных результатов. В-третьих, инструментальный осмотр мочеиспускательного канала к сожалению не всегда обеспечивает достаточной визуализации стенок уретры и устьев протоков ЖС. Причины этого связаны как с анатомическими особенностями (узкое преддверье влагалища, избыточная складчатость слизистой в области меатуса, болевой синдром), так и с малым размером искомых структур, отсутствием специального оборудования и стандартного протокола описания локального статуса.
Стандартные рентгенологические исследования (восходящая уретрография, микционная цистоуретрография, уретрография с применением двухбаллоного катетера) являются хорошими методами оценки мочеиспускательного канала, но ограничены в демонстрации патологии смежных структур. Уретроскопия у женщин в связи с анатомическими особенностями редко бывает информативна, особенно в дистальной ее трети. Однако этот метод в составе цистоскопии входит в стандарт обследования пациенток с доброкачественной патологией уретры и широко применяется в особенности при дивертикулах - для визуализации соустья.
Диагностическая ценность сонографии в случае катарального воспаления парауретральных желез представляется сомнительной по причине малого размера исследуемых структур, в отличии от результатов ее применения при других объемных заболеваниях этого органа.
По литературным данным одним из самых высокоинформативных исследований при визуализации этой анатомической области является магниторезонансная томография (МРТ) с контрастированием. МРТ, как и трансвагинальное УЗИ успешно используется при визуализации кист и дивертикулов уретры у женщин, а также при оценке степени спонгиофиброза при стриктурах у мужчин [7 - 14]. Этот метод позволяет детально визуализировать патологические изменения мочеиспускательного канала и вокруг расположенных тканей, и может быть использован в качестве дополнительной неинвазивной диагностики при указанных заболеваниях. Клинические рекомендации по лечению пациенток с рецидивирующими инфекциями нижних мочевыводящих путей в ряде случаев предполагают его применение для исключения возможной патологии органов малого таза, но в стандартный протокол исследования не входит прицельная визуализация мочеиспускательного канала, и тем более оценка парауретральных желез. Научные работы касающиеся выполнения томографии при патологии женской уретры немногочисленны, и в большинстве своем направлены на оценку доброкачественных образований этого органа (кисты, дивертикулы). Однако сравнительные научные работы не показывали значимого преимущества этого метода над сонографией. Таким образом, существующее уже много лет экспертное исследование, применительно к женскому мочеиспускательному каналу, используется не для поиска возможных скрытых факторов рецидивирующей ИНМП, а для подтверждения подчас “очевидной” патологии, диагностируемой пальпацией и УЗИ. Причинами этого могут служить отсутствие стандартных МР-протоколов осмотра указанной анатомической области и, как следствие, недостаток опыта у лучевых специалистов.
Ряд авторов выполняли МРТ уретры при ее гипермобильности, аденокарциноме и других редких образованиях, а также проводили динамическую томографию пациенткам со стрессовой формой недержания мочи [15 - 21]. Однако в отечественной и зарубежной литературе, мы не нашли работ по применению МРТ при скинеите.
Учитывая частые трудности в дифференциальной диагностике этого заболевания, отсутствие специфичных жалоб - поиск дополнительных, в том числе экспертных методов обследования больных с хроническим воспалением ЖС, особенно в спорных и неоднозначных случаях, является важной, клинически обусловленной задачей.
В основу изобретения положена задача создания способа диагностики пациенток с рецидивирующей инфекцией нижних мочевыводящих путей, обусловленной хроническим скинеитом, в котором за счет использования МРТ малого таза с прицельным исследованием уретры и периуретральной области обеспечивается детальное изучение морфологической структуры стенок мочеиспускательного канала, и, в сочетании с клинической картиной, позволяет выявить патологию ЖС и провести дифференциальную диагностику с другими кистозными изменениями этой области.
Решение поставленной задачи обеспечивается тем, что в способе диагностики пациенток с рецидивирующей инфекцией нижних мочевыводящих путей, обусловленной хроническим скинеитом, включающийем использование магнитно-резонансной томографии органов малого таза, в течение 45 минут проводят исследование малого таза с контрастным усилением и с прицельным исследованием уретры и периуретральной области, в положении пациенток лежа на спине на сканере с напряженностью поля 3T и использованием комбинации спинальной и поверхностной 30-канальной катушек, при этом получают сагиттальные T1 и Т2 взвешенные изображения таза с Turbo Spin Echo, с подавлением сигнала от жировой ткани, с толщиной среза 3 мм и полем обзора 230 мм, с параметрами TR/TE 700/18 мс и TR/TE 4300/85 мс, соответственно, также для достижения наиболее детальных изображений мочеиспускательного канала и вокруг расположенных тканей получают Т2-взвешенные изображения высокого разрешения с Turbo Spin Echo перпендикулярно и параллельно уретре, с толщиной среза 2 мм, при этом TR/TE 5700/98 мс, поле обзора 200 мм; далее получают диффузионно-взвешенные изображения с подавлением сигнала от жировой ткани и построением на их основе карт измеряемого коэффициента диффузии в аксиальной проекции с толщиной среза 3 мм, полем обзора 300 мм, TR/TE 5400/88 мс, b 50, 400, 1100; кроме того, с целью выявлениях минимальных скоплений жидкостного содержимого получают Т2 взвешенное изображение SPACE 3D в сагиттальной проекции с последующей трехмерной реконструкцией перпендикулярно и параллельно уретре с TR/TE 1500/89 мс, срез/пространство 1/1 мм, при этом поле обзора охватывает основание мочевого пузыря до отверстия уретры краниокаудально и периуретральные мягкие ткани латерально; при увеличение диаметра уретры в общем и задней стенки в частности, за счет утолщения ее подслизистого слоя, где и расположены ЖС; нарушении дифференцировки слоев и наличии мелкокистозных изменений или локально расширенных протоков в структуре подслизистого слоя уретры диагностируют скинеит.
Также в способе используют внутривенное контрастирование, при этом в качестве постконтрастных серий применяют Т1 взвешенную импульсную последовательность градиентного эха VIBE DIXON в трех проекциях с подавлением сигнала от жировой ткани с полем обзора 320 мм, толщина среза 1,2 мм, постконтрастные серии выставляются в определенной последовательности: сагиттальной, аксиальной и корональной плоскостях, именно такая последовательность серий позволяла наиболее четко выявить усиление интенсивности сигнала от структурных кистозных изменений стенки уретры, при этом содержимое кист имело повышенный МР сигнал на Т1 взвешенных изображениях; при необходимости были выполнены серии автоматической субтракции, при которых содержимое кист имело анинтенсивный сигнал и гиперинтенсивный сигнал от контрастируемых стенок, что свидетельствует о воспалительных изменениях в тканях, позволяет уточнить локализацию кистозных изменений и провести дифференциальную диагностику с другими кистозными изменениями этой области.; кроме того изменение или отсутствие контрастирования стенок мелкокистозных изменений в структуре уретры при контрольных МРТ исследованиях может служить признаком регресса воспалительных изменений.
Постконтрастные серии выставляются в определенной последовательности: сагиттальной, аксиальной и корональной плоскостях. Именно такая последовательность постконтрастных серий позволяет наиболее четко выявить усиление интенсивности сигнала от структурных изменений стенки уретры и провести дифференциальную диагностику с другими кистозными образованиями этой области. При необходимости выполняются серии автоматической субтракции.
Выбор в пользу томографа с напряженностью поля 3Т был сделан по причине малых размеров искомых структур и, как следствие, необходимости получения более тонких срезов высокого качества.
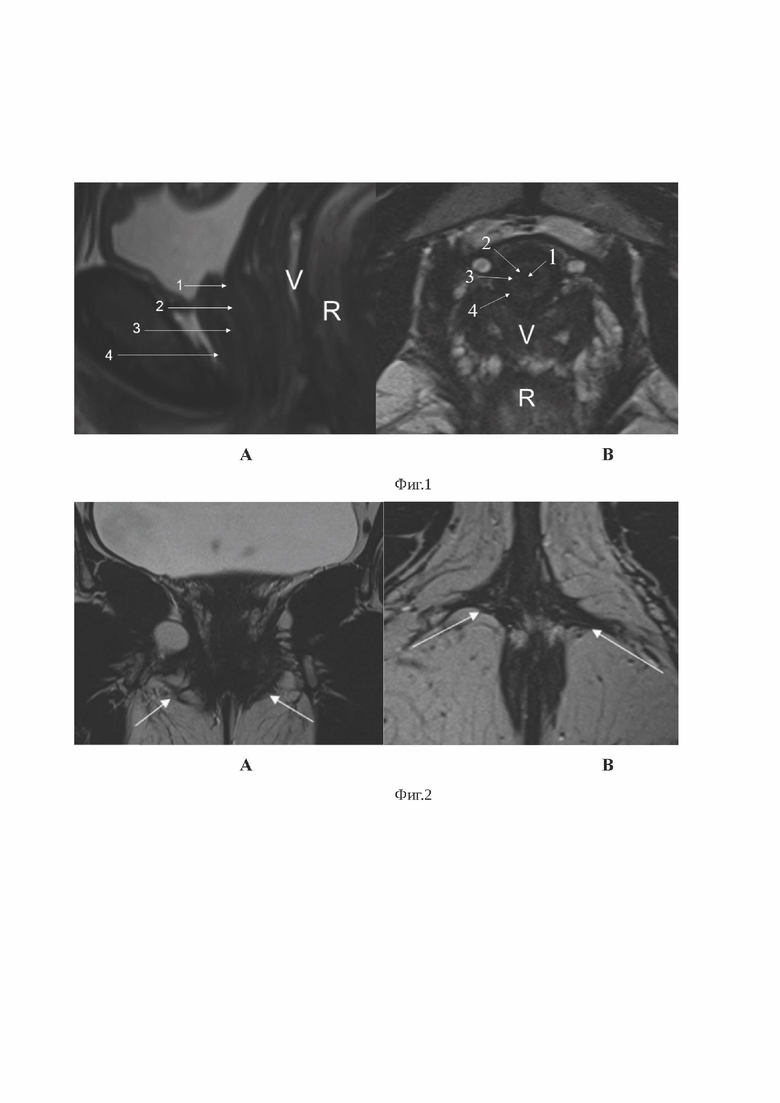
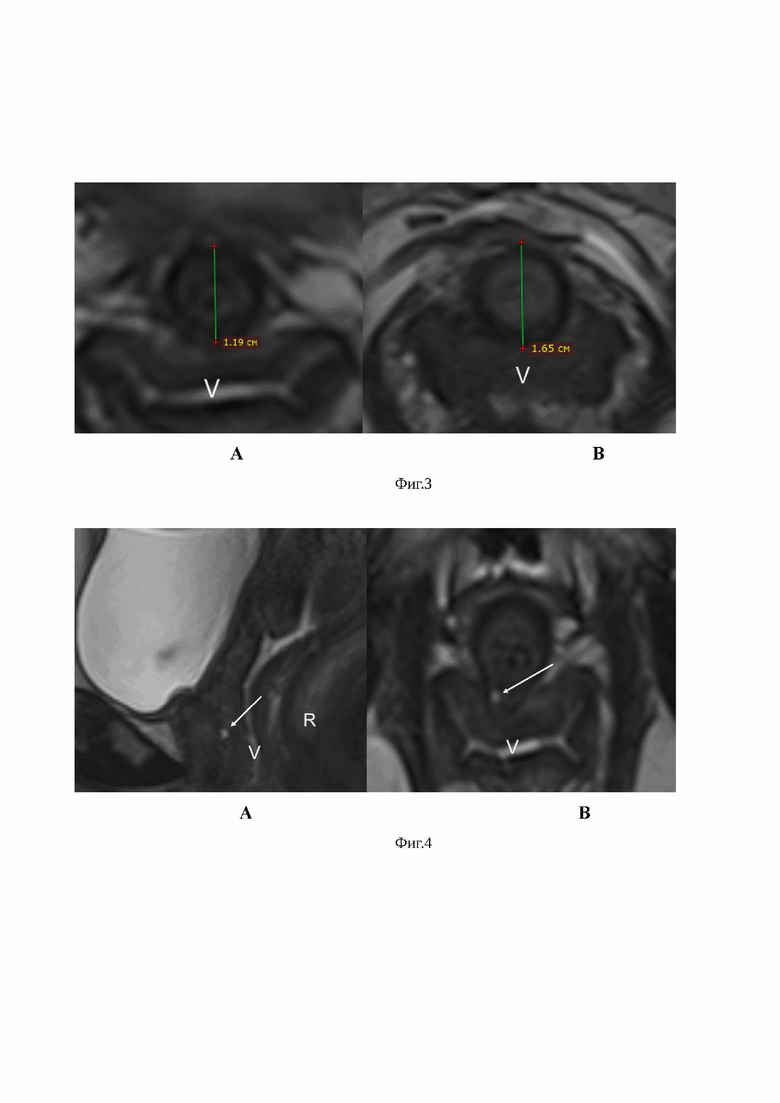
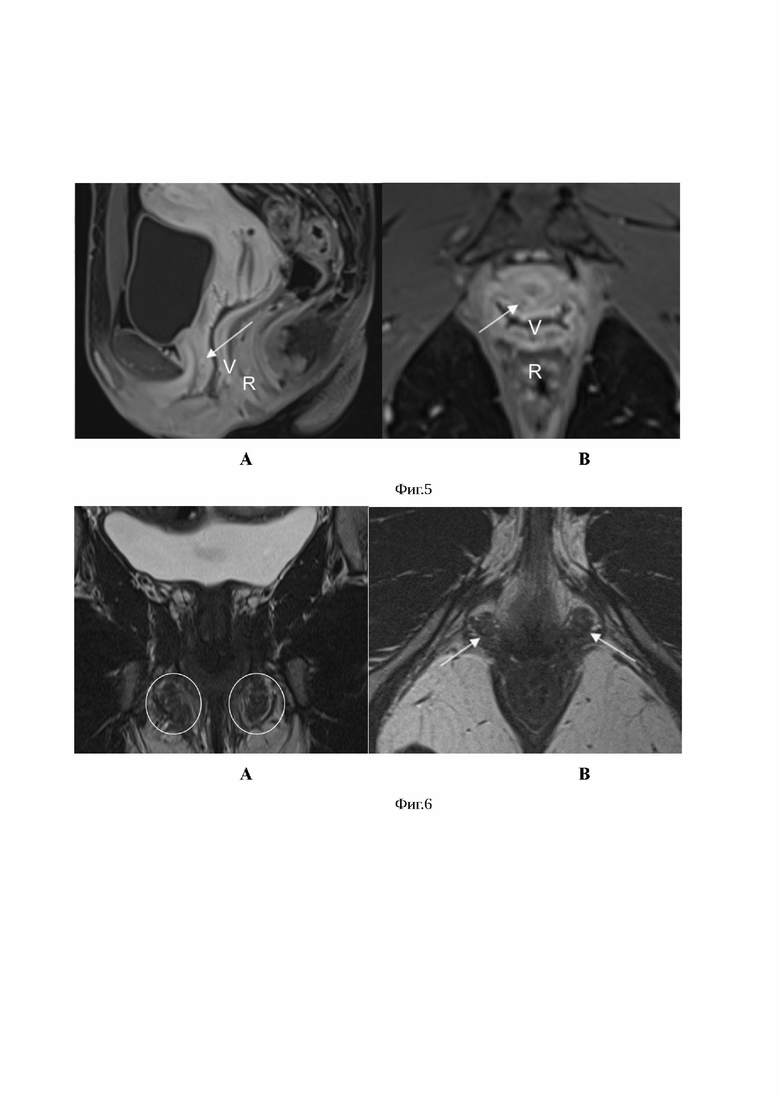
Изобретение поясняется фиг. 1, на которой показана МР анатомия нормальной уретры. На фиг. 2 представлена МР структура луковично-губчатых мышц в норме. На фиг. 3 представлено сравнение диаметров уретры у урологически здоровых респонденток и у пациенток с хроническим скинеитом. На фиг. 4 показана МР-картина мелкокистозной структуры в подслизистом слое задней стенки уретры. На фиг. 5 показана МР-картина мелкокистозной структуры в подслизистом слое задней стенки уретры после контрастного усиления. На фиг. 6 представлены МР признаки гипертрофии луковично-губчатых мышц с обеих сторон.
В исследовании участвовало 30 пациенток в возрасте от 24 до 51 года Первым этапом был осуществлен проспективный анализ результатов МРТ органов малого таза у 16 урологически здоровых женщин без жалоб на дизурию. На данной группе пациенток были выведены и описаны нормальные МР-характеристики женского мочеиспускательного канала и парауретральных структур.
Вторым этапом томография проведена 14 больным с хроническим воспалением парауретральных желез (проспективное исследование). Диагноз был установлен на основании жалоб, анамнеза, результатов трансвагинальной пальпации и инструментального осмотра уретры с оценкой слизистой мочеиспускательного канала и устьев протоков ЖС. Средний возраст составил 33,8±8,3 года (24-51), средняя длительность заболевания - 8,8±2,9 лет. Все исследования выполнялись по направлению уролога и были сопоставлены с клиническими данными.
Критериями исключения служили воспалительные заболевания органов малого таза (вагинит, кольпит, сальпингоофорит), злокачественные новообразования, кисты и дивертикулы уретры, а также иная патология, способная напрямую или косвенно повлиять на МР-картину тканей в исследуемой области. Обе группы были сопоставимы по возрасту, томография выполнялось на 9-12 день менструального цикла.
У всех пациентов при анализе томограмм проводилась обзорная оценка органов малого таза для исключения патологических изменений, которые могли проявляться вторичными изменениями парауретральных желез. Также, были исключены опухолевые заболевания органов малого таза.
Далее был проведен детальный анализ уретры и прилегающих тканей для изучения возможной МР-семиотики хронического воспаления ЖС. С этой целью оценивались следующие параметры: диаметр мочеиспускательного канала (измеренный по его наружной стенке), толщина передней и задней его стенок, толщина подслизистого слоя задней стенки, однородность сигнала от подслизистого слоя, дифференциация слоев стенок уретры, наличие патологических изменений в структуре мочеиспускательного канала, иные изменения МР-сигнала от стенок уретры, симметричность и структура мышц тазового дна, в частности луковично-губчатые мышцы.
Анализ результатом сканирования включал в себя два этапа: на первом - оценивались стандартные протоколы исследования органов малого таза на предмет выявлениях патологических изменений в зоне сканирования, вторым этапом проводился детальных анализ структуры уретры и периуретральной области на Т2 ВИ в режиме высокого разрешения (толщина срезов 2 мм) и на Т2 ВИ SPACE 3D (толщина срезов 1 мм), с последующей оценкой постконтрастных серий Т1 ВИ (толщина срезов 1,2 мм).
У урологически здоровых респонденток первой группы (n=16) были определены следующие показатели:
Диаметр уретры от 10 до 15 мм (среднее значение - 11,8±1,4 мм);
Одинаковая толщина передней и задней стенки (медиана 5 мм);
Толщина подслизистого слоя задней стенки (медиана 4 мм, ИКР 3,5-4,5);
Однородный сигнал по Т2 ВИ от подслизистого слоя стенок уретры наблюдался в 62,5 % (у 10 пациенток), неоднородный - в 37,5 % случаев (у 6 женщин);
Границы слоев визуализировались хорошо и четко у 100% респонденток;
Патологические образования/изменения в структуре стенок мочеиспускательного канала отсутствовали;
Ни у одной пациентки не было выявлено признаков ограничения диффузии и патологического контрастирования стенок уретры;
МР-признаки гипертрофии мышц тазового дна в виде их симметричного утолщения и усиления сосудистого рисунка были установлены в 6,3% случаев (у 1 пациентки).
Таким образом, у респонденток без клинической картины скинеита и жалоб на дизурию была характерна симметричная толщина стенок мочеиспускательного канала с четкими границами слоев уретры без признаков патологических изменений в ее структуре (фиг. 1,2). На фиг. 1 показана зональная анатомия нормальной женской уретры на МРТ: А - T2 ВИ в сагиттальной плоскости и B - T2 ВИ высокого разрешения в трансверзальной плоскости. 1 Просвет уретры с жидкостным содержимым (моча); 2 слизистая с аинтенсивным МР-сигналом; 3 подслизистый слой, представляет усиленную васкуляризованную соединительную ткань; 4 мышечный слой - низкий МР-сигнал представляет гладкую мускулатуру (V-влагалище, R-прямая кишка). На фиг. 2 показана МР-структура луковично-губчатых мышц в норме: А - T2 взвешенные изображения высокого разрешения уретры и периуретральной области в коронарной проекции и B - T2 взвешенные изображения высокого разрешения уретры и периуретральной области в трансверзальной проекции.
У пациенток с хроническим скинеитом (n=14) были выявлено следующее:
диаметр уретры от 11 до 18 мм (среднее значение - 13,6±2,4 мм), (фиг 3);
неодинаковая толщина передней и задней стенки уретры - медианы составили 5 и 6,5 мм с интерквартильным размахом 5-6 и 6-9 соответственно;
толщина подслизистого слоя задней стенки (медиана 5,5 мм, ИКР 5-6);
неоднородный сигнал по Т2 ВИ от подслизистого слоя преимущественно задней стенки уретры наблюдался в 100% случаев (14 пациенток);
нечеткость границы между подслизистым и мышечным слоем - в 100% случаев;
патологические образования в структуре задней стенки - в 100%, а именно:
мелкокистозные изменения в 85,7% случаев (12 пациенток);
фрагментарно расширенные протоки до 0,1 см в диаметре - в 14,3% (2 пациентки);
кольцевидное контрастирование по капсуле кистозных изменений - в 85,7% случаев (12 пациенток);
МР-признаки гипертрофии мышц тазового дна - в 85,7% случаев (12 пациенток).
На фиг. 3 представлено сравнение диаметров уретры на Т2 ВИ высокого разрешения уретры и периуретральной области в трансверзальной плоскости: А - урологически здоровая респондентка (1,19 см) и В - пациентка с хроническим скинеитом (1,65 см) (V-влагалище). Кроме того, в области выявленных мелкокистозных изменений наблюдалось более выраженное (по сравнению с фрагментарно расширенными протоками) локальное утолщение задней стенки с деформацией контура и стертости границы слоев уретры в этой области. В 35,7% случаев (5 пациенток) были обнаружены признаки псевдорестрикции диффузии на за счет повышенного содержания белка в кистах. В этих случаях содержимое кист имело повышенный МР сигнал на Т1 ВИ, поэтому для выявления контрастирования стенок применялись протоколы автоматической субтракции. На субтракционных сериях содержимое кист имело анинтенсивный сигнал и гиперинтенсивный сигнал от контрастируемых стенок. Мелкокистозные изменение были расположены на расстоянии от 3 до 21 мм проксимальнее меатуса. (фиг. 4,5). На фиг. 4 показана МР-картина мелкокистозной структуры в подслизистом слое задней стенки уретры. В средней трети уретры по задней стенке на 7 часах условного циферблата в толще подслизистого слоя визуализируется мелкокистозная структура, размером 0,2 см в диаметре с четким, ровным контуром, с наличием локального утолщения стенки на этом уровне и снижением дифференцировки слоев. А - T2 взвешенные изображения Space 3D уретры и периуретральной области в сагиттальной проекции и B - T2 взвешенные изображения Space 3D уретры и периуретральной области в трансверзальной проекции (V-влагалище, R-прямая кишка). На фиг. 5 показана МР-картина мелкокистозной структуры в подслизистом слое задней стенки уретры после контрастного усиления. На серии МР томограмм визуализируется неоднородное контрастирование стенок уретры c контрастированием по контуру кистовидной структуры в подслизистом слое на 19 часах условного циферблата. А - T1 взвешенные изображения Fs CE уретры и периуретральной области в сагиттальной проекции и В - T1 взвешенные изображения Fs CE уретры и периуретральной области в трансверзальной плоскости)
Использование обзорных протоколов сканирования органов малого таза дало возможность заподозрить патологию парауретральной области, но не могло уточнить характер и тип изменений стенок уретры. Т2 ВИ высокого разрешения, T2 ВИ SPACE 3D и постконтрастные T1 ВИ позволяют детально оценить структуру стенок уретры, провести измерения ее диаметра, толщины подслизистого слоя, выявить участки локального утолщения стенки, ее структурную патологию и выявить минимальные скопления жидкостного содержимого, а также провести дифференциальную диагностику с другими кистозными образованиями этой области.
При сравнении обеих групп статистически значимые различия были выявлены в следующих количественных показателях: диаметр уретры (t = 2,5; p = 0,019; тест Левена 0,052), толщина задней стенки (U=42,5; p=0,004) и подслизистого слоя (U=40; p=0,003). Группы были сопоставимы по толщине передней стенки (U=83,5; p=0,24), где ЖС представлены минимально.
Таблица 1. Сравнение выявленных изменений
(n=16)
(n=14)
M ± SD
Наглядными также оказались и качественные различия среди обследованных пациенток. Так, нарушение дифференциации слоев стенок мочеиспускательного канала и патологические изменения в его структуре были обнаружены у 100% больных с хроническим скинеитом и ни у одной урологически здоровой женщины (χ2=26,1; p=0,00000). Неоднородность сигнала от подслизистого слоя в первой группе встречалась в 37,5% наблюдений, во второй - в 100% случаев (p=0,0003 по двустороннему критерию Фишера). Признаки гипертрофии луковично-губчатых мышц - у 6,3% и 85,7% больных соответственно (χ2=16,1; p=0,00006) (фиг. 6). На фиг. 6 у пациентки с хроническим скинеитом показана структура луковично-губчатых мышц, на которых определяются МР-признаки выраженного асимметричного их утолщения с усилением сосудистого рисунка, вероятно, как проявление миофасциального синдрома: А - T2 взвешенные изображения высокого разрешения периуретральных тканей в трансверзальной плоскости, B - T2 взвешенные изображения высокого разрешения периуретральных тканей в коронарной плоскости.
Таким образом, из восьми исследуемых параметров изменения в пяти из них, относительно нормальных значений, выведенных на “здоровой” группе, были выявлены только у второй группы пациенток:
- увеличение диаметра уретры;
- утолщение задней стенки;
- утолщение подслизистого слоя;
- нарушение дифференцировки слоев стенки;
- наличие мелкокистозных изменений или локально расширенных протоков в структуре подслизистого слоя мочеиспускательного канала.
Анализ данных МР исследований показал, что применение протоколов SPACE 3D с толщиной срезов 1 мм позволяет выявить мелкокистозные изменения, локальные расширения протоков в структуре стенки уретры у пациентов с клинической картиной скинеита, а также провести дифференциальную диагностику выявленных изменений с дивертикулами уретры и вагинальными кистами.
Применение контрастного усиления и повышение сигнала при контрастировании по контуру кистозных включений у обследуемых второй группы позволило уточнить их локализацию и свидетельствовало о воспалительных изменениях в тканях. Учитывая, что парауретральные железы являются слизесекретирующими, то расширение протоков или желез с наличием в них жидкостного содержимого, вплоть до микрокист рассматривалось как признак обструкции и застоя секрета. Вероятно, это вызвано сужением просвета протока в дистальной части или его устья вызванного воспалительным отеком тканей. Изменение или отсутствие контрастирования стенок мелкокистозных изменений в структуре уретры при контрольных МРТ исследованиях сможет послужить признаком регресса воспалительных изменений.
МРТ малого таза с прицельным исследованием периуретральной области в стандартных режимах с применением протоколов Т2 ВИ высокого разрешения (толщина срезов 2 мм) и Т2 ВИ SPACE (толщина срезов 1 мм), с последующей оценкой постконтрастных серий Т1 ВИ (толщина срезов 1,2 мм) позволяет детально изучить морфологическую структуру стенок мочеиспускательного канала, в сочетании с клинической картиной, выявить патологию ЖС и провести дифференциальную диагностику с другими кистозными изменениями этой области.
Патогномоничной МР картиной при хроническом скинеите можно считать увеличение диаметра уретры в общем и задней стенки в частности, за счет утолщения подслизистого слоя, нарушение дифференцировки слоев, наличие мелкокистозных изменений или расширений протоков ЖС в ее структуре с признаками их контрастирования по капсуле. К косвенным признакам можно отнести неоднородность сигнала от подслизистого слоя уретры, встречающегося у 100% пациенток со воспалением ЖС и у 37,5% урологически здоровых женщин. Гипертрофия луковично-губчатых мышц, выявляемая у 85,7% респонденток второй группы, вероятно является показателем частых обострений и длительности заболевания, и может рассматриваться как дополнительный неспецифичный критерий этого заболевания.
Все вышеизложенное может помочь в проведении дифференциальной диагностики пациенток с подозрением на воспаление парауретральных протоков и желез, установки правильного диагноза и назначении адекватного лечения. Для определения диагностической ценности МРТ при подозрении на хроническое воспаление ЖС, а также анализа ее чувствительности, специфичности и точности необходима дальнейшая оценка полученных критериев скинеита с большей выборкой пациенток.
Пример 1. Г-ва Г.Н. 29 лет. Жалобы на частые обострения цистита с выраженной болью в уретре, боль при половом акте, учащенное мочеиспускание. Считает себя больной в течении 9 лет, неоднократно проходила обследование и лечение у уролога по месту жительства с временным положительным эффектом. Осмотрена гинекологом - патологии не обнаружено. Общий анализ крови, мочи и посев мочи на флору и чувствительность к антибиотикам в норме. По данным ультразвукового исследования почек, мочевого пузыря структурных изменений не выявлено. Суммарная оценка опросника «Шкала симптомов тазовой боли, императивного, учащенного мочеиспускания» составила 20 баллов, опросника «Качества жизни вследствие расстройств мочеиспускания» 6 баллов, что говорит о выраженности клинических проявлений. По результатам заполненного дневника мочеиспусканий частота за сутки составила 11 раз. По результатам не инвазианой уродинамики скорость мочеиспускания в норме, остаточная моча отсутствует. При проведении трансвагинальной пальпации дистальной и средней трети мочеиспускательного канала диагностирована болезненность 3 и 7 баллов по визуально-аналоговой шкале соответственно. При инструментальном осмотре уретры с помощью пинцета выявлена умеренная гиперемия слизистой. Кроме того, на 5 и 7 часах условного циферблата в 5 мм от меатуса обнаружены отечные и гиперемированные устья протоков ЖС. Установлен предварительный диагноз: хронический скинеит. Пациентка направлена для выполнения магнитно-резонансной томографии (МРТ) органов малого таза на аппарате с напряженностью поля 3Т, прицельным исследованием мочеиспускательного канала и периуретральной области с контрастированием. Были получены сагиттальные T1 и Т2 взвешенные изображения (ВИ) таза с Turbo Spin Echo с толщиной среза 3 мм, Т2 взвешенные изображения высокого разрешения с Turbo Spin Echo перпендикулярно и параллельно уретре, с толщиной среза 2 мм, диффузионно-взвешенные изображения в аксиальной проекции с толщиной среза 3 мм, Т2 взвешенное изображение SPACE 3D в сагиттальной проекции с последующей трехмерной реконструкцией перпендикулярно и параллельно уретре с толщиной среза 1 мм, а также постконтрастные серии Т1 ВИ в трех проекциях с толщиной среза 1,2 мм. Выявлены следующие изменения: на расстоянии 1,4 см от наружного отверстия мочеиспускательного канала, на фоне утолщения задней стенки уретры до 0,7 см (диаметр уретры 1,4 см), диффузного повышения МР-сигнала на Т2 ВИ (за счет воспалительных изменений), с нарушением дифференциации подслизистого и мышечного слоя, по задне-правой стенке мочеиспускательного канала прилежа к мышечному слою на семи часах условного циферблата парауретрально визуализируется два расширенных протока желез Скина размерами по 0,1 х 0,15 см каждый. Также по задне-левой стенке на пяти часах условного циферблата на расстоянии 1,7 см от меатуса, визуализируется микрокиста желез Скина размерами 0,2 х 0,1 см. После введения контрастного вещества отмечается неоднородное контрастирование ее стенки. Клетчатка промежности незначительно отечна, с умеренным усилением визуализации сосудов на этом уровне, в проекции луковично-губчатых мышц с обеих сторон на фоне их гипертрофии и отека. Заключение: МР-признаки утолщения задней стенки уретры с неоднородным МР сигналом, нарушением дифференциации ее слов, наличием расширенных протоков желез Скина и микрокист (кистоизмененные железы Скина). МР-картина гипертрофии луковично-губчатых мышц с обеих сторон, вероятно признаки миофасциального синдрома. Изменения соответствуют хроническому скинеиту.
Учитывая результаты оценки локального статуса и заключение МРТ, а также неэффективность проводимой консервативной терапии пациентке проведено оперативное лечение в объеме электрорезекции парауретральных желез. В процессе операции визуализированы и с помощью электрокоагулятора поочередно вскрыты 3 протока желез Скина. Выписана под амбулаторное наблюдение уролога на 1 сутки. Осложнений операции не отмечалось, послеоперационный период протекал без особенностей. В течении месяца отмечен регресс симптомов заболевания. На основании полученных данных был сделан вывод о полном клиническом выздоровлении больной.
Пример 2. У-ая В.С. 31 год. Жалобы на учащенное мочеиспускание, постоянную боль в уретре, частые обострения цистита, боль при половом акте. Начало заболевания связывает с эпизодом острого цистита и вульвовагинита. На фоне проведенного гинекологом лечения отметила купирование большинства симптомов заболеваний, однако через некоторое время появились жалобы на дискомфорт в уретре с периодической тенденцией к их усилению. Лечилась самостоятельно, принимала различные антибактериальные (монурал, нолицин, ципрофлоксацин, амоксиклав) и фитопрепараты (цистон, фитолизин, канефрон) проходила курсы инстилляций мочевого пузыря с временным положительным эффектом. Отметила связь обострений заболевания с половой жизнью, также причиной рецидива являлось переохлаждение, длительное сиденье, начало менструального цикла. Постепенно частота обострений достигла 2-4 раз в месяц. Общий анализ крови, мочи и посев мочи на флору и чувствительность к антибиотикам в норме. По данным ультразвукового исследования почек, мочевого пузыря структурных изменений не выявлено. Суммарная оценка опросника «Шкала симптомов тазовой боли, императивного, учащенного мочеиспускания» составила 23 балла, опросника «Качества жизни вследствие расстройств мочеиспускания» 6 баллов, что говорит о выраженности клинических проявлений. По результатам заполненного дневника мочеиспусканий частота за сутки составила 14 раз. По результатам не инвазианой уродинамики скорость мочеиспускания в норме, остаточная моча отсутствует. При проведении трансвагинальной пальпации дистальной и средней трети мочеиспускательного канала диагностирована болезненность 5 и 9 баллов по визуально-аналоговой шкале соответственно. При инструментальном осмотре уретры с помощью пинцета выявлена выраженная гиперемия слизистой. Кроме того, на 5 и 8 часах условного циферблата в 4 мм от меатуса обнаружены отечные и гиперемированные устья протоков ЖС. Установлен предварительный диагноз: хронический скинеит. Пациентка направлена для выполнения магнитно-резонансной томографии (МРТ) органов малого таза на аппарате с напряженностью поля 3Т, прицельным исследованием мочеиспускательного канала и периуретральной области с контрастированием. Были получены сагиттальные T1 и Т2 взвешенные изображения (ВИ) таза с Turbo Spin Echo с толщиной среза 3 мм, Т2 взвешенные изображения высокого разрешения с Turbo Spin Echo перпендикулярно и параллельно уретре, с толщиной среза 2 мм, диффузионно-взвешенные изображения в аксиальной проекции с толщиной среза 3 мм, Т2 взвешенное изображение SPACE 3D в сагиттальной проекции с последующей трехмерной реконструкцией перпендикулярно и параллельно уретре с толщиной среза 1 мм, а также постконтрастные серии Т1 ВИ в трех проекциях с толщиной среза 1,2 мм. Выявлены следующие изменения: на расстоянии 1,4 см от наружного отверстия мочеиспускательного канала, на фоне утолщения задней стенки уретры до 0,9 см (диаметр уретры 1,6 см), диффузного повышения МР-сигнала на Т2 ВИ (за счет воспалительных изменений), с нарушением дифференциации подслизистого и мышечного слоя, по задне-правой стенке мочеиспускательного канала прилежа к мышечному слою на восьми часах условного циферблата парауретрально визуализируется один расширенный проток желез Скина размерами 0,1×0,15 см. Также по задне-левой стенке на пяти часах условного циферблата на расстоянии 1,4 см от меатуса, визуализируется микрокиста желез Скина размерами 0,2×0,2 см. После введения контрастного вещества отмечается неоднородное контрастирование стенки уретры. Клетчатка промежности умеренно отечна, с выраженным усилением визуализации сосудов на этом уровне, в проекции луковично-губчатых мышц с обеих сторон на фоне их гипертрофии и отека. Заключение: МР-признаки утолщения задней стенки уретры с неоднородным МР сигналом, нарушением дифференциации ее слов, наличием расширенного протока желез Скина и микрокисты (кистоизмененные железы Скина). МР-картина гипертрофии луковично-губчатых мышц с обеих сторон, вероятно признаки миофасциального синдрома. Изменения соответствуют хроническому скинеиту.
Учитывая результаты оценки локального статуса и заключение МРТ, а также неэффективность проводимой консервативной терапии пациентке проведено оперативное лечение в объеме электрорезекции парауретральных желез. В процессе операции визуализированы и с помощью электрокоагулятора поочередно вскрыты 2 протока желез Скина. Выписана под амбулаторное наблюдение уролога на 1 сутки. Осложнений операции не отмечалось, послеоперационный период протекал без особенностей. В течении месяца отмечен регресс симптомов заболевания. На основании полученных данных был сделан вывод о полном клиническом выздоровлении больной.
Список литературы.
1. Кислицын П.О., Протощак В.В., Кукушкин А.В., Синельников Л.М. Воспаление парауретральных протоков и желез у женщин: проблема с 350-летней историей. Экспериментальная и клиническая урология. 2023;16(4):143-155; https://doi.org/10.29188/2222-8543-2023-16-4-143-155 [P.O. Kislitsyn, V.V. Protoshchak, A.V. Kukushkin, L.M. Sinelnikov Inflammation of paraurethral ducts and glands in women: the problem with 350 years history. Experimental and Clinical Urology. 2023; 16(4):143-155; (In Russian)] https://doi.org/10.29188/2222-8543-2023-16-4-143-155
2. Мажбиц А.М. Заболевания скеневых желез. В кн: Акушерско-гинекологическая урология с атласом Л.,1936:116-24. [Mazhbits A.M. Diseases of the skeletal glands. In Obstetric and gynecological urology with atlas. Leningrad, 1936:116-124. (In Russian)].
3. Мажбиц А. М. Оперативная урогинекология. M.: Медицина, 1964. 416 c. [Mazhbits A.M. Operative urogynecology. Moscow: Medicine, 1964. 416 p. (In Russian)].
4. Гельман М.А. Гонорейные скинеиты и их лечение. Журнал акушерства и женских болезней 1931.
5. Гораш В.А. Хроническая или очаговая гонорея. Врач. газ. 1929
6. Eberhart C. The etiology and treatment of urethritis in female patients. J Urol. 1958 Feb; 79(2):293-9. doi: 10.1016/S0022-5347(17)66271-2.
7. Frankiewicz M, Markiet K, Krukowski J, Szurowska E, Matuszewski M. MRI in patients with urethral stricture: a systematic review. Diagn Interv Radiol 2021; 27: 134-146
8. Asfaw TS, Greer JA, Ramchandani P, Schimpf MO. Utility of preoperative examination and magnetic resonance imaging for diagnosis of anterior vaginal wall masses. Int Urogynecol J. 2012; 23(8):1055-1061. doi:10.1007/s00192-012-1666-6
9. Мансур А., Шаплыгин Л.В., Деревянко Т.И., Поспелова О.М. Кабардоков Т.А. Доброкачественные парауретральные образования у женщин. Вестник урологии. 2021; 9(2):86-91. DOI: 10.21886/2308-6424-2021-9-2-86-91 [Mansur A., Shaplygin L.V., Derevianko T.I., Pospelova O.M. Kabardokov T.А. Benign masses of the female periurethral region. Vestn. Urol. 2021; 9(2):86-91. (In Russian)]. DOI: 10.21886/2308-6424-2021-9-2-86-91
10. Hahn WY, Israel GM, Lee VS. MRI of female urethral and periurethral disorders. AJR Am J Roentgenol. 2004; 182(3):677-682. doi:10.2214/ajr.182.3.1820677
11. Ryu J, Kim B. MR imaging of the male and female urethra. Radiographics. 2001; 21(5):1169-1185. doi:10.1148/radiographics.21.5.g01se121169
12. Siegelman ES, Banner MP, Ramchandani P, Schnall MD. Multicoil MR imaging of symptomatic female urethral and periurethral disease. Radiographics. 1997; 17(2):349-365. doi:10.1148/radiographics.17.2.9084077
13. Nurenberg P, Zimmern PE. Role of MR imaging with transrectal coil in the evaluation of complex urethral abnormalities. AJR Am J Roentgenol. 1997;169(5):1335-1338. doi:10.2214/ajr.169.5.9353453
14. Neitlich JD, Foster HE Jr, Glickman MG, Smith RC. Detection of urethral diverticula in women: comparison of a high resolution fast spin echo technique with double balloon urethrography. J Urol. 1998; 159(2):408-410. doi:10.1016/s0022-5347(01)63934-x
15. Kim B, Hricak H, Tanagho EA. Diagnosis of urethral diverticula in women: value of MR imaging. AJR Am J Roentgenol. 1993;161(4):809-815. doi:10.2214/ajr.161.4.8372765
16. Sekhar A, Eberhardt L 4th, Lee KS. Imaging of the female urethra. Abdom Radiol (NY). 2019; 44(12):3950-3961. doi:10.1007/s00261-019-02212-y
17. Bennett GL, Hecht EM, Tanpitukpongse TP, et al. MRI of the urethra in women with lower urinary tract symptoms: spectrum of findings at static and dynamic imaging. AJR Am J Roentgenol. 2009; 193(6):1708-1715. doi:10.2214/AJR.08.1547
18. Klutke C, Golomb J, Barbaric Z, Raz S. The anatomy of stress incontinence: magnetic resonance imaging of the female bladder neck and urethra. J Urol. 1990; 143(3):563-566. doi:10.1016/s0022-5347(17)40020-6
19. Fisher M, Hricak H, Reinhold C, Proctor E, Williams R. Female urethral carcinoma: MRI staging. AJR Am J Roentgenol. 1985;144(3):603-604. doi:10.2214/ajr.144.3.603
20. Dell'Atti L, Galosi AB. Female Urethra Adenocarcinoma. Clin Genitourin Cancer. 2018; 16(2):e263-e267. doi:10.1016/j.clgc.2017.10.006
21. Kaufman ME, Miller DT, Ullah A, et al. Skene's Gland Adenocarcinoma: Borrowing From Prostate Cancer Experience for the Evaluation and Management of a Rare Malignancy. Urology. 2021; 151:182-187. doi:10.1016/j.urology.2020.05.032
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИНАМИЧЕСКОЙ МАГНИТНО-РЕЗОНАНСНОЙ ДИАГНОСТИКИ ПРОЛАПСА ТАЗОВЫХ ОРГАНОВ | 2013 |
|
RU2551186C1 |
| СПОСОБ КОМПЛЕКСНОЙ ДИАГНОСТИКИ ЗАБОЛЕВАНИЙ НИЖНИХ МОЧЕВЫВОДЯЩИХ ПУТЕЙ И ОКРУЖАЮЩИХ ТКАНЕЙ У МУЖЧИН | 2012 |
|
RU2492807C1 |
| СПОСОБ ЛЕЧЕНИЯ НЕДЕРЖАНИЯ МОЧИ III ТИПА У РАНЕЕ ОПЕРИРОВАННЫХ ПАЦИЕНТОК | 2014 |
|
RU2566925C1 |
| Способ определения нецелевой эмболизации маточных артерий | 2021 |
|
RU2768142C1 |
| Способ коррекции стрессового недержания мочи (варианты) | 2024 |
|
RU2823976C1 |
| СПОСОБ ВЫПОЛНЕНИЯ СТАТИЧЕСКОЙ МР-УРЕТРОГРАФИИ ДЛЯ ОЦЕНКИ СТРИКТУР УРЕТРЫ И СТЕПЕНИ СПОНГИОФИБРОЗА | 2022 |
|
RU2805272C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ С ПОСТКОИТАЛЬНЫМ ЦИСТИТОМ | 2021 |
|
RU2762497C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОСТТРАВМАТИЧЕСКИХ СТРИКТУР УРЕТРЫ | 2009 |
|
RU2391053C1 |
| СПОСОБ ДИАГНОСТИКИ ЭКТОПИЧЕСКОЙ БЕРЕМЕННОСТИ | 2016 |
|
RU2638290C1 |
| СПОСОБ ДИАГНОСТИКИ ОЗЛОКАЧЕСТВЛЕНИЯ ХОНДРОМ | 2004 |
|
RU2275851C1 |
Изобретение относится к медицине, а именно к урологии, и может быть использовано для диагностики хронического скинеита у пациенток с рецидивирующей инфекцией нижних мочевыводящих путей. Проводят магнитно-резонансную томографию органов малого таза на сканере с магнитной индукцией 3 Tл с использованием комбинации спинальной и поверхностной 30-канальной катушек, при этом в течение 45 минут проводят исследование малого таза с контрастным усилением и с прицельным исследованием уретры и периуретральной области в положении пациенток лежа на спине. Получают сагиттальные T1 и Т2 взвешенные изображения (ВИ) таза с Turbo Spin Echo с подавлением сигнала от жировой ткани, с толщиной среза 3 мм и полем обзора 230 мм, с параметрами TR/TE 700/18 мс и TR/TE 4300/85 мс соответственно. Получают Т2-ВИ высокого разрешения с Turbo Spin Echo перпендикулярно и параллельно уретре с толщиной среза 2 мм, TR/TE 5700/98 мс, поле обзора 200 мм. Получают диффузионно-взвешенные изображения с подавлением сигнала от жировой ткани и построением на их основе карт измеряемого коэффициента диффузии в аксиальной проекции с толщиной среза 3 мм, полем обзора 300 мм, TR/TE 5400/88 мс, b 50, 400, 1100. Получают Т2-ВИ SPACE 3D в сагиттальной проекции с последующей трехмерной реконструкцией перпендикулярно и параллельно уретре с TR/TE 1500/89 мс, срез/пространство 1/1 мм. При этом поле обзора охватывает основание мочевого пузыря до отверстия уретры краниокаудально и периуретральные мягкие ткани латерально. При увеличении диаметра уретры, утолщении задней стенки, нарушении дифференцировки слоев стенки и наличии мелкокистозных изменений или локально расширенных протоков в структуре подслизистого слоя уретры диагностируют скинеит. Способ обеспечивает дифференциальную диагностику пациенток с подозрением на воспаление парауретральных желез, постановку правильного диагноза и назначение адекватного лечения за счет заявленных МР-критериев хронического скинеита. 6 ил., 1 табл., 2 пр.
Способ диагностики хронического скинеита у пациенток с рецидивирующей инфекцией нижних мочевыводящих путей, заключающийся в том, что проводят магнитно-резонансную томографию органов малого таза на сканере с магнитной индукцией 3 Tл с использованием комбинации спинальной и поверхностной 30-канальной катушек, при этом в течение 45 минут проводят исследование малого таза с контрастным усилением и с прицельным исследованием уретры и периуретральной области в положении пациенток лежа на спине, получают сагиттальные T1 и Т2 взвешенные изображения (ВИ) таза с Turbo Spin Echo с подавлением сигнала от жировой ткани, с толщиной среза 3 мм и полем обзора 230 мм, с параметрами TR/TE 700/18 мс и TR/TE 4300/85 мс соответственно, получают Т2-ВИ высокого разрешения с Turbo Spin Echo перпендикулярно и параллельно уретре с толщиной среза 2 мм, TR/TE 5700/98 мс, поле обзора 200 мм, получают диффузионно-взвешенные изображения с подавлением сигнала от жировой ткани и построением на их основе карт измеряемого коэффициента диффузии в аксиальной проекции с толщиной среза 3 мм, полем обзора 300 мм, TR/TE 5400/88 мс, b 50, 400, 1100, получают Т2-ВИ SPACE 3D в сагиттальной проекции с последующей трехмерной реконструкцией перпендикулярно и параллельно уретре с TR/TE 1500/89 мс, срез/пространство 1/1 мм, при этом поле обзора охватывает основание мочевого пузыря до отверстия уретры краниокаудально и периуретральные мягкие ткани латерально; при увеличении диаметра уретры, утолщении задней стенки, нарушении дифференцировки слоев стенки и наличии мелкокистозных изменений или локально расширенных протоков в структуре подслизистого слоя уретры диагностируют скинеит.
| Приспособление для ослабления шума при клепальных работах | 1928 |
|
SU23065A1 |
| КОСТИН А.А | |||
| и др | |||
| Парауретральные кисты у женщин | |||
| Особенности диагностики | |||
| Research'n Practical Medicine Journal | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| Способ восстановления хромовой кислоты, в частности для получения хромовых квасцов | 1921 |
|
SU7A1 |
| Приспособление для автоматической односторонней разгрузки железнодорожных платформ | 1921 |
|
SU48A1 |
| HAHN W.Y | |||
| et al | |||
| MRI of Female Urethral and Periurethral Disorders | |||
| American Journal of Roentgenology | |||
| Способ приготовления мыла | 1923 |
|
SU2004A1 |
| Затвор для дверей холодильных камер | 1920 |
|
SU182A1 |
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Замок с ключом фигурного сечения | 1914 |
|
SU677A1 |
| TAMBURRINI S | |||
| et al | |||
| Skene's glands | |||
Авторы
Даты
2025-01-09—Публикация
2024-04-09—Подача