Изобретение относится к медицине, а именно: онкологии, хирургии, торакальной хирургии, и может быть использовано для профилактики плевро-медиастинальных осложнений после эзофагэктомии с пластикой желудочным стеблем и анастомозом на шее.
Известен способ профилактики медиастинита при формировании дигестивного анастомоза на шее путем отсечения первой порции грудинно-ключично-сосцевидной мышцы от ключицы, ее ротирования, укладки в пространстве между трансплантатом и позвоночником и фиксации к предпозвоночной фасции (Тонеев Е.А. и соавт. Патент № RU 2780133 от 17.05.2022, Бюл. №14, А61В 17/24(2006.01)).
Недостатком указанного способа является слабая изоляция переднего средостения и правой плевральной полости от зоны анастомоза вследствие того, что отсеченная от ключицы и развернутая краниально порция левой грудинно-ключично-сосцевидной мышцы отграничивает только заднее средостение, поскольку размещается позади анастомоза, охватывая его левую боковую и заднюю стенки. При этом, передняя стенка анастомоза прилежит к задней поверхности трахеи, и в случае несостоятельности анастомоза в этой области возможно инфицирование переднего средостения и правой плевральной полости с развитием гнойно-воспалительного процесса.
Техническим результатом заявляемого изобретения является создание надежного отграничения зоны анастомоза от переднего, заднего средостения и правой плевральной полости, предотвращающего при несостоятельности поступление содержимого желудочно-кишечного тракта в указанные структуры, что создает возможность консервативного лечения за счет раскрытия операционного доступа на шее и формирования самостоятельно заживающего слюнного свища. Заявляемый способ уменьшает тяжесть осложнений, а также значительно снижает летальность после эзофагэктомии.
Указанный технический результат достигается в способе профилактики плевро-медиастинальных осложнений после эзофагэктомии с пластикой желудочным стеблем и анастомозом на шее, в котором выполняют отграничение зоны анастомоза от плевральной полости, переднего и заднего средостения следующим образом: выполняют разрез кожи и подкожной мышцы шеи (m. platismae) в проекции переднего края левой кивательной мышцы, отодвигают латерально левую грудино-ключично-сосцевидную мышцу (m. sternocleidomastoideus), на уровне перстневидного хряща гортани пересекают левые грудино-подъязычную (m. sternohyoideus), грудино-щитовидную (m. sternothyroideus) мышцы и верхнее брюшко лопаточно-подъязычной (m. omohyoideus), отводят вправо трахею с гортанью и щитовидной железой, культю пищевода смещают краниально, укладывают замещающий пищевод желудочный стебель ретростернально и формируют желудочно-пищеводный анастомоз слева от трахеи.
Благодаря отграничению (изоляции) шейных пространств области анастомоза путем укладки межу желудочным стеблем и позвоночником и фиксацией к предпозвоночной фасции пересеченных на уровне щитовидного хряща гортани левых грудино-подъязычной (m. sternohyoideus), верхнего брюшка лопаточно-подъязычной (v. superior m. omohyoidei) и грудино-щитовидной (m. sternothyroideus) мышц, которые в восходящем от грудины направлении охватывают переднюю, правую боковую и заднюю области анастомоза, обеспечивается надежное отграничение шейных пространств зоны анастомоза от правой плевральной полости, переднего и заднего средостения.
Таким образом, заявляемая техническая особенность этапа формирования анастомоза на шее при эзофагэктомии обеспечивает надежное отграничение зоны анастомоза от плевральной полости, переднего и заднего средостения, и при несостоятельности швов позволяет получить удобный доступ для создания оттока отделяемого.
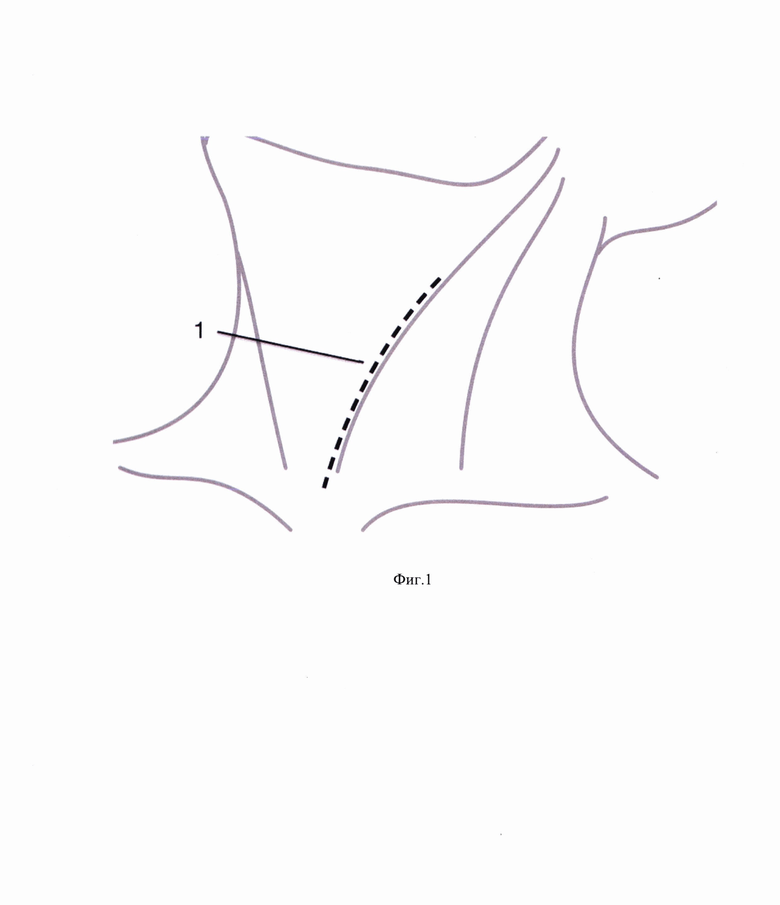
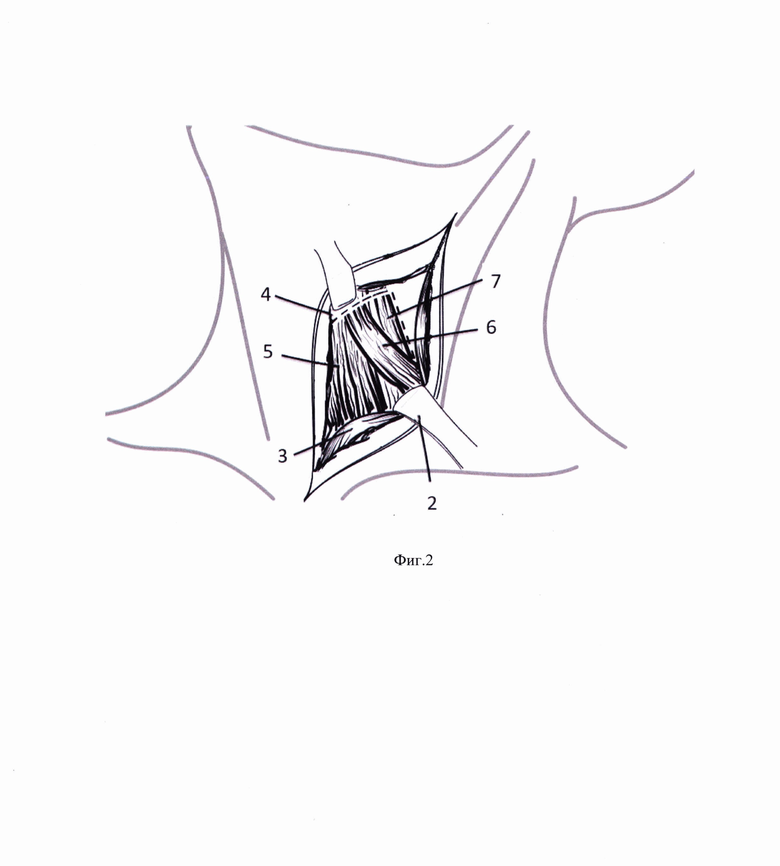
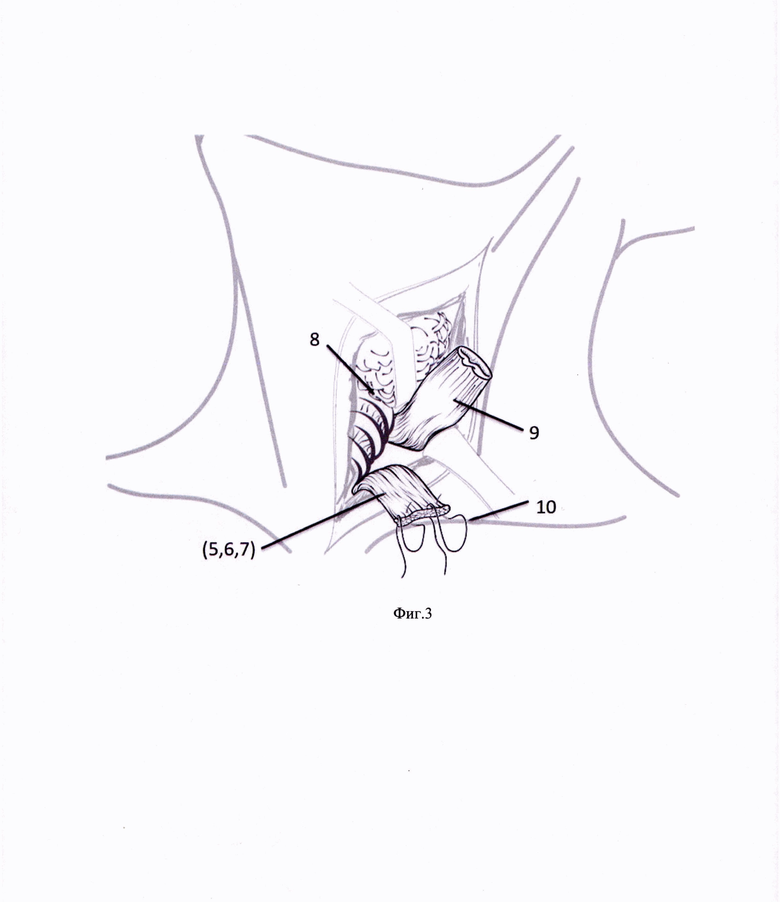
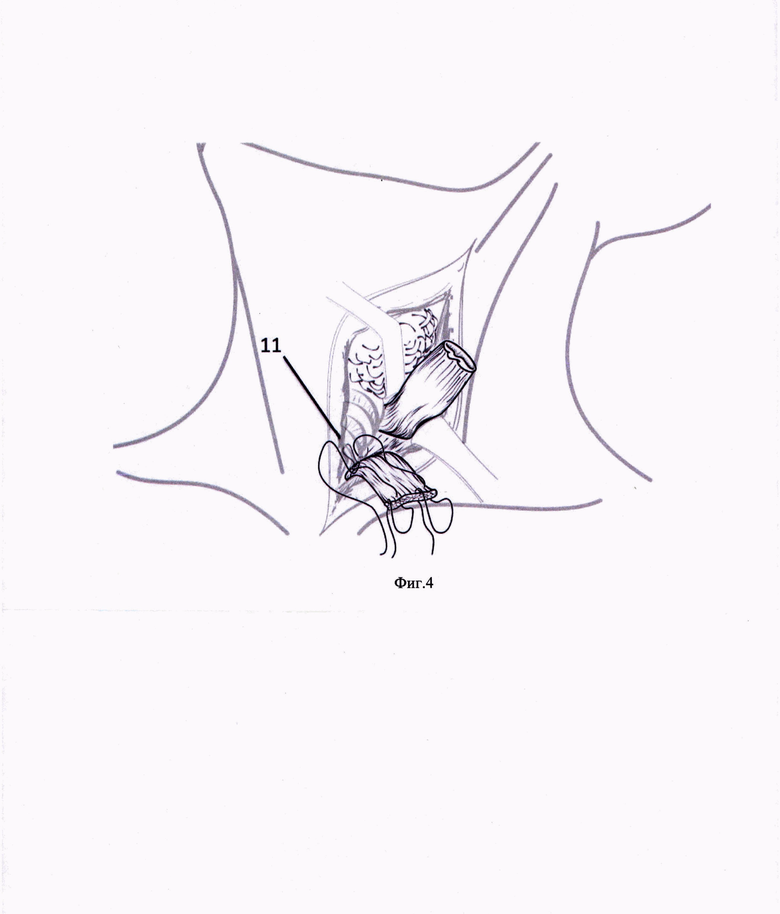
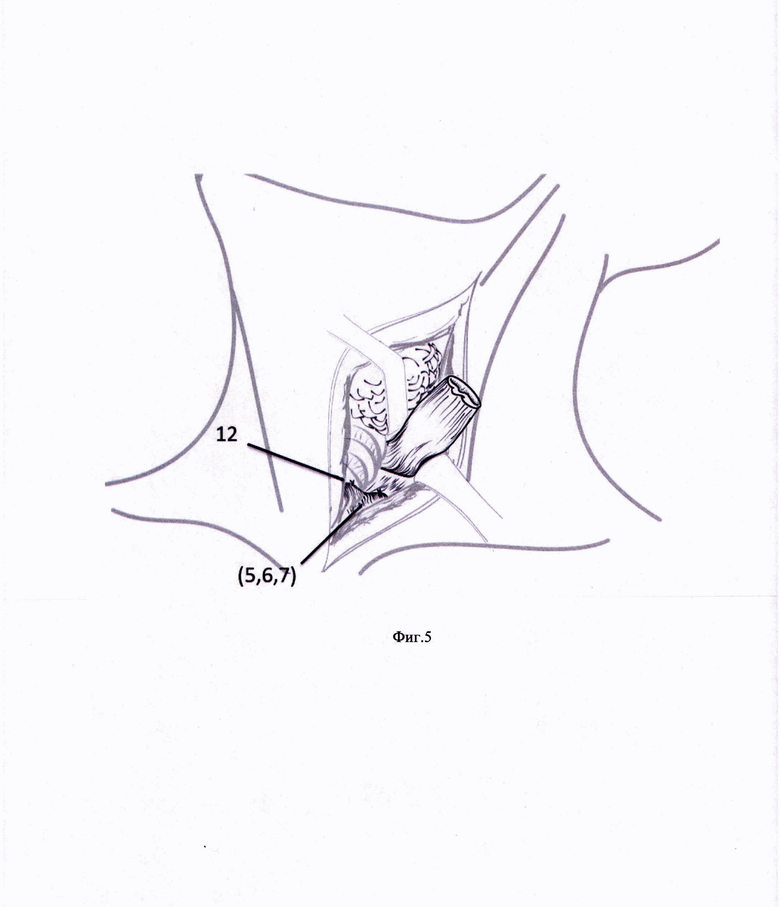
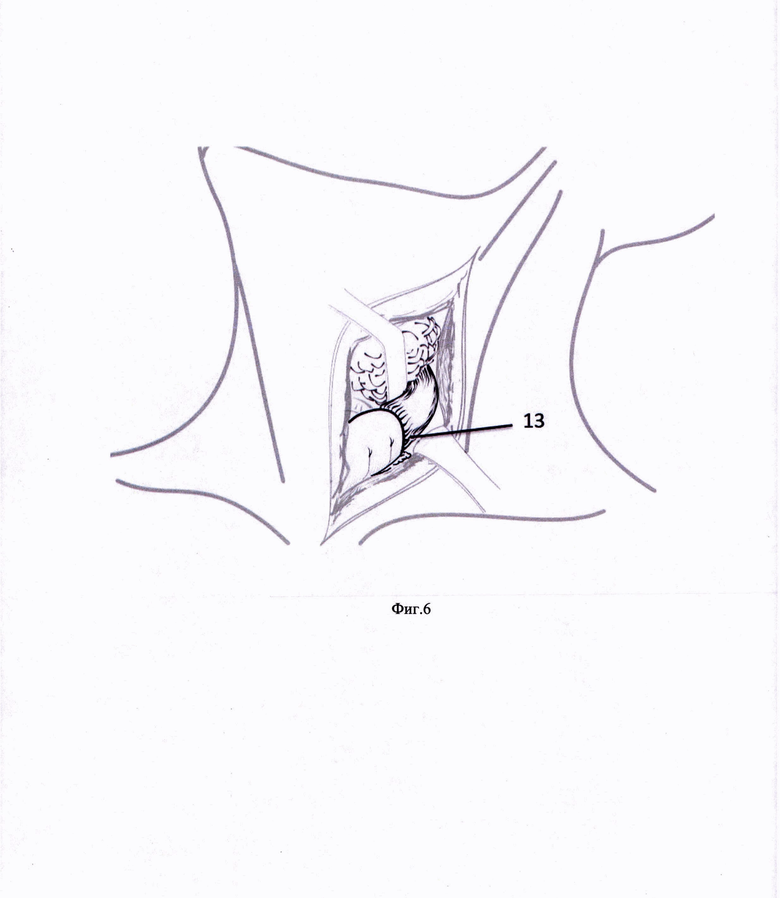
Способ иллюстрируется фиг. 1-6, на которых представлены этапы формирования мышечного лоскута и фиксации его к предпозвоночной фасции для надежной изоляции области анастомоза, где: 1 - линия разреза кожи и m .platismae, 2 - крючок Фарабефа, 3 - m. sternocleidomastoideus, 4 - линия отсечения претиреоидных мышц, 5 - m. sternohyoideus, 6 - верхнее брюшко m. omohyoideus, 7 - m. sternothyroideus, 8 - гортань, щитовидная железа и верхний отдел трахеи, 9 - культя пищевода, 10 - швы на пересеченные претиреоидные мышцы, 11 - швы, проведенные через предпозвоночную фасцию, 12 - претиреоидные мышцы, фиксированные к предпозвоночной фасции, 13 - дигестивный анастомоз.
Способ осуществляют, например, следующим образом.
Выполняют разрез кожи и m. platismae (фиг. 1) в проекции переднего края левой кивательной мышцы. Крючком Фарабефа 2 отодвигают латерально m. sternocleidomastoideus 3. На уровне перстневидного хряща гортани 4 пересекают m. sternohyoideus 5, верхнее брюшко m. omohyoideus 6 и m. sternothyroideus 7 (Фиг. 2). Отводят вправо трахею с гортанью и щитовидной железой 8, культю пищевода 9 смещают краниально, пересеченные претиреоидные мышцы 5, 6, 7 прошивают двумя Z-образными швами 10 (Фиг. 3) таким образом, чтобы следующими стежками прошить предпозвоночную фасцию 11 (Фиг. 4). При завязывании нитей 12 погружают пересеченные претиреоидные мышцы 5, 6, 7 ретротрахеально (Фиг. 5). Укладывают замещающий пищевод желудочный стебель ретростернально и формируют желудочно-пищеводный анастомоз 13 слева от трахеи (Фиг. 6).
Способ подтверждается следующими клиническими примерами.
Пример 1. Мужчина 51 год. Диагноз: рак верхне-среднегрудного отделов пищевода, метастазы в лимфатических узлах №101R, №108, №109L, №1, №20; cT3N2M0, стадия IIIB (AJCC TNM 7), cT3N3M0, стадия III (JES JCEC 10); курс конформной дистанционной лучевой терапии на грудной отдел пищевода, лимфатические узлы средостения, надключичные лимфатические узлы с обеих сторон (27.02-24.04.2019 г.), курс химиотерапии по схеме PF (26.02-03.03, 25.03-30.03.2019 г.); регресс первичной опухоли. С учетом локализации опухоли и проведенной химиолучевой терапии выполнена минимально инвазивная расширенная эзофагэктомия с пластикой пищевода узким желудочным стеблем и анастомозом на шее. После формирования анастомоза выполнено ограничение зоны анастомоза от плевральной полости, переднего и заднего средостения заявляемым способом (фиг. 1-6).
На 6 сутки после операции развилась несостоятельность швов с полным расхождением эзофагогастроанастомоза. Проведено консервативное лечение: края раны на шее разведены, зона анастомоза санирована и дренирована. Сформирован полный наружный пищеводно-кожный свищ. В течение 1 месяца после выписки из стационара произошло спонтанное закрытия свища. Через 3 месяца в области зажившей рубцеванием зоны несостоятельности сформировалась стриктура, лечение которой проведено эндоскопически до купирования дисфагии. Изоляция пространств шеи от правой плевральной полости и переднего и заднего средостения позволило избежать фатальных осложнений в раннем послеоперационном периоде и обеспечило возможность самостоятельного питания.
Пример 2. Мужчина 66 лет. Диагноз: рак нижнегрудного отдела пищевода, метастазы в параэзофагеальных лимфатических узлах; cT3N1M0, стадия IIIA (AJCC TNM 7), cT3N2M0, стадия III (JES JCEC 10); курс дистанционной гамма-терапии на опухоль пищевода и регионарные лимфатические узлы (17.04-24.05.2019 г.); частичный регресс первичной опухоли, метастазов в лимфатических узлах средостения.
Выполнена тораколапароскопическая расширенная эзофагэктомия с пластикой пищевода узким желудочным стеблем и анастомозом на шее. Выполнено отграничение зоны анастомоза от правой плевральной полости, переднего и заднего средостения заявляемым способом.
На 5 сутки после операции зафиксирована несостоятельность эзофагогастроанастомоза с частичным расхождением краев. Проведено консервативное лечение: раскрыта и санирована рана на шее, обеспечено дренирование. Рана на шее зажила вторичным натяжением. Сформировались рубцовая стриктура области несостоятельности эзофагогастроанастомоза, полный наружный пищеводно-кожный свищ. В послеоперационном периоде развилась пневмония, которая регрессировала на фоне антибиотикотерапии. Отсутствие поступления содержимого желудочно-кишечного тракта в плевральную полость и средостение позволило избежать повторных операций, разобщения эзофагогастроанастомоза, наложения эзофагостомы и гастростомы и избежать летального исхода.
Способ применен за последние 5 лет в 42 клинических наблюдениях. Отграничение пространств шеи и правой плевральной полости, переднего и заднего средостения позволило избежать летальных исходов, связанных с несостоятельностью эзофагогастроанастомоза.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОФИЛАКТИКИ МЕДИАСТИНИТА ПРИ ФОРМИРОВАНИИ ДИГЕСТИВНОГО АНАСТОМОЗА НА ШЕЕ | 2022 |
|
RU2780133C2 |
| СПОСОБ ДОСТУПА К ШЕЙНОМУ ОТДЕЛУ ПИЩЕВОДА | 1992 |
|
RU2093088C1 |
| СПОСОБ МЕДИАСТИНОТОМИИ ПРИ ОСЛОЖНЕНИЯХ ФЛЕГМОН ДНА ПОЛОСТИ РТА | 1995 |
|
RU2102020C1 |
| СПОСОБ ПЛАСТИКИ ПИЩЕВОДА ПРИ РАКЕ ВЕРХНЕГРУДНОГО И ШЕЙНОГО ОТДЕЛОВ | 2012 |
|
RU2480162C1 |
| СПОСОБ РЕЗЕКЦИИ ПИЩЕВОДА У ПАЦИЕНТОВ СО ЗЛОКАЧЕСТВЕННОЙ ПИЩЕВОДНОЙ ФИСТУЛОЙ | 2020 |
|
RU2736118C2 |
| СПОСОБ ДОСТУПА К ШЕЙНОМУ ОТДЕЛУ ПИЩЕВОДА | 2015 |
|
RU2597560C1 |
| Способ лечения заболеваний грудного отдела пищевода | 2015 |
|
RU2612098C1 |
| СПОСОБ ВИДЕОТОРАКОСКОПИЧЕСКОЙ ЭЗОФАГЭКТОМИИ С ОДНОМОМЕНТНОЙ ВИДЕОЛАПАРОСКОПИЧЕСКОЙ ЭЗОФАГОГАСТРОПЛАСТИКОЙ | 2010 |
|
RU2452404C2 |
| Способ удаления инородного тела и хирургическое лечение повреждения пищевода | 2018 |
|
RU2706030C1 |
| СПОСОБ АУТОТАМПОНАДЫ КИВАТЕЛЬНОЙ МЫШЦЕЙ ОСНОВНОГО СОСУДИСТО-НЕРВНОГО ПУЧКА ПРИ ПРОВЕДЕНИИ ФАСЦИАЛЬНО-ФУТЛЯРНОЙ ШЕЙНОЙ ЛИМФОДИССЕКЦИИ | 2011 |
|
RU2456936C1 |
Изобретение относится к медицине, а именно к торакальной хирургии. Выполняют разрез кожи и подкожной мышцы в проекции переднего края левой грудино-ключично-сосцевидной мышцы. Отодвигают латерально левую грудино-ключично-сосцевидную мышцу. На уровне перстневидного хряща гортани пересекают левую грудино-подъязычную и левую грудино-щитовидную мышцы, верхнее брюшко лопаточно-подъязычной. Отводят вправо трахею с гортанью и щитовидной железой. Культю пищевода смещают краниально. Пересеченные мышцы прошивают двумя Z-образными швами таким образом, чтобы следующими стежками прошить предпозвоночную фасцию. При завязывании нитей погружают пересеченные левую грудино-подъязычную, левую грудино-щитовидную мышцы и верхнее брюшко лопаточно-подъязычной мышцы ретротрахеально. Укладывают замещающий пищевод желудочный стебель ретростернально. Формируют желудочно-пищеводный анастомоз слева от трахеи. Способ позволяет выполнить отграничение зоны анастомоза на шее после эзофаготомии с пластикой желудочным стеблем от правой плевральной полости, переднего и заднего средостения, уменьшает тяжесть осложнений, создает возможность консервативного лечения при несостоятельности анастомоза. 6 ил., 2 пр.
Способ профилактики плевро-медиастинальных осложнений после эзофагэктомии с пластикой желудочным стеблем и анастомозом на шее, отличающийся тем, что выполняют отграничение зоны анастомоза от плевральной полости, переднего и заднего средостения следующим образом: выполняют разрез кожи и подкожной мышцы в проекции переднего края левой грудино-ключично-сосцевидной мышцы, отодвигают латерально левую грудино-ключично-сосцевидную мышцу; на уровне перстневидного хряща гортани пересекают левую грудино-подъязычную и левую грудино-щитовидную мышцы, верхнее брюшко лопаточно-подъязычной; отводят вправо трахею с гортанью и щитовидной железой, культю пищевода смещают краниально; пересеченные мышцы прошивают двумя Z-образными швами таким образом, чтобы следующими стежками прошить предпозвоночную фасцию; при завязывании нитей погружают пересеченные левую грудино-подъязычную, левую грудино-щитовидную мышцы и верхнее брюшко лопаточно-подъязычной мышцы ретротрахеально; укладывают замещающий пищевод желудочный стебель ретростернально и формируют желудочно-пищеводный анастомоз слева от трахеи.
| СПОСОБ ПРОФИЛАКТИКИ МЕДИАСТИНИТА ПРИ ФОРМИРОВАНИИ ДИГЕСТИВНОГО АНАСТОМОЗА НА ШЕЕ | 2022 |
|
RU2780133C2 |
| RU 2021109421 A, 05.04.2021 | |||
| Хандогин Н | |||
| В./ Диссертация на соискание учёной степени кандидата медицинских наук: "Оценка эффективности минимально инвазивных операций как этапа комплексного лечения рака пищевода" / г | |||
| Автомобиль-сани, движущиеся на полозьях посредством устанавливающихся по высоте колес с шинами | 1924 |
|
SU2017A1 |
| Способ получения рельефных кинематографических изображений, рассматриваемых невооруженным | 1920 |
|
SU2680A1 |
| Ge QY et.al./Comparison of the clinical outcomes after | |||
Авторы
Даты
2025-01-13—Публикация
2023-12-04—Подача