Изобретение относится к медицине, а именно к кардиохирургии, и может быть использовано для лечения патологии корня и восходящего отдела аорты у взрослых.
Проблема выбора вида протеза в хирургии приобретенных и врожденных клапанных пороков сердца остается дискутабельной и до конца не решенной. В ситуации с аортальной позицией, существует ряд сложностей: помимо изолированной клапанной патологии, зачастую возникают проблемы с восходящим отделом аорты; патология всего корня аорты. Более того, любой протез является потенциально тромбогенным, вызывает механическое повреждение форменных элементов крови.
Известна операция, предложенная Дональдом Россом в 1967 году, получившая название «процедура Росса». Данная операция заключается в замене корня аорты легочным аутографтом, а в легочную позицию имплантируется легочный аллографт. Операция является «золотым стандартом» лечения патологии корня аорты у детей. (Ross DN. Replacement of aortic and mitral valves with a pulmonary autograft. Lancet. 1967;2:956-8. https://doi.org/10.1016/s0140-6736(67)90794-5).
Недостатком способа является его высокая техническая сложность, вероятность неудачи и развития патологии не одного, а сразу двух клапанов сердца, вероятность повреждения межжелудочкой перегородки при выделении и первой септальной ветви, низкая комплаентность тканей легочной аутографта к высоким гемодинамическим нагрузкам в аортальной позиции, которая может привести к дилатации аутографта и последующей повторной операции. Последняя, наиболее часто возникающая. Таким образом, были предложены методики по усилению легочного аутографта.
Известен способ окутавания перикардом или внутриаортальная имплантация, предложенный хирургами из Мельбурна. После имплантации легочного аутографта для окутавания использовался перикард и аорта, именно эти ткани обладают лучшими механическими свойствами, чем дакрон. (Skillington PD, Mokhles MM, Takkenberg JJM, et al. The Ross procedure using autologous support of the pulmonary autograft: techniques and late results. J Thorac Cardiovasc Surg. 2015;149:S46-52. https://doi.org/10.1016/j.jtcvs.2014.08.068).
Недостатком этого способа является высокая частота реоперации в связи с развитием дилатации фиброзного кольца аортального клапана и корня неоаорты.
Известны способы экстраанатомической аннулопластики и укрепления синотубулярного соединения дакроновыми вставками (Basmadjian L, Basmadjian AJ, Stevens L-M, et al. Early results of extra-aortic annuloplasty ring implantation on aortic annular dimensions. J Thorac Cardiovasc Surg. 2016;151:1280-5.e1. https://doi.org/10.1016/j.jtcvs.2015.12.014; Mazine A, Ghoneim A, El-Hamamsy I. The Ross Procedure: How I Teach It. Ann Thorac Surg. 2018;105:1294-8. https://doi.org/10.1016/j.athoracsur.2018.01.048).
Существенным недостатком способа является то, что синусы Вальсальвы и тубулярная часть аорты не защищены и могут дилатироваться со временем..
Известен способ окутывания дакроновым протезом (Slater М, Shen I, Welke K, et al. Modification to the Ross procedure to prevent autograft dilatation. Semin Thorac Cardiovasc Surg Pediatr Card Surg Annu. 2005:181-4. https://doi.org/10.1053/j.pcsu.2005.01.022).
Недостатком метода является окутывание линейным сосудистым протезом, что нарушает нормальную анатомию корня аорты, а, следовательно, и его нормальное функционирование. Данный способ был взят за прототип.
В основу изобретения положена задача, заключающаяся в повышении эффективности хирургического лечения больных с поражением аортального клапана.
Способ осуществляется следующим образом:
Данная технология использовалась у пациентов с врожденной и приобретенной патологией корня аорты и диаметром фиброзного кольца аортального клапана не более 27 мм, измеренного с помощью данным МСКТ аорты с контрастным усилением и ЭКГ-синхронизацией. Исключались случаи инфекционного эндокардита аортального клапана. Не применялось у пациентов с неконтролируемой артериальной гипертензией.
Этап 1. Иссекались створки аортального клапана с проведением при необходимости частичной декальцинация фиброзного кольца, проводилось интраоперационное измерение фиброзного кольца дилататорами Гегара. Дальнейшее использование технологии проводилось в случае совпадения диаметров с данными предоперационного МСКТ и размером фиброзного кольца не более 27 мм. Выкраивались устья коронарных артерий на площадках, резецировались остатки синусов Вальсальвы. Выделялся корень аорты.
Этап 2. По линии функционального фиброзного кольца прошивались 6 П-образных швов полиэфирной нити 2/0 с иглой 26 мм с прокладками ПТФЭ с выколом изнутри наружу. Расположение швов: надир (основание) синусов Вальсальвы - 3 штуки, нижняя точка комиссуральных стержней в проекции функционального фиброзного кольца аортального клапан - 3 штуки. Таким образом линия швов представляла собой окружность в одной плоскости. (фиг. 1. - схема прошивания П-образных швов на прокладках, с целью дальнейшей фиксации Вальсальва-графта (рисунок), показано прошивание 6-ти П-образных швов выколом изнутри наружу, вид сверху (1) и линия условного функционального фиброзного кольца аортального клапана, которая проходит по основанию синусов Вальсальвы (2)).
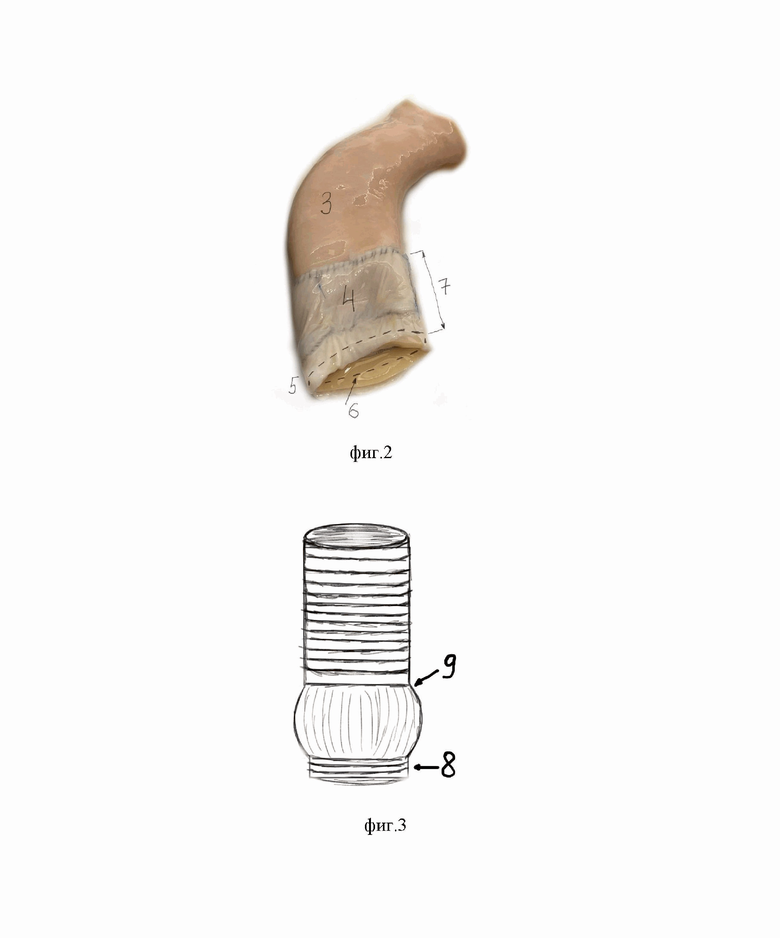
Этап 3. Выполнялись измерения аллографта на следующих уровнях: 1. Высота легочного аллографта, 2. диаметр синусов легочного аллографта, 3. Расстояние от синотубулярного соединения до линии прошивания на проксимальной прошивной манжете. Для профилактики разрыва проксимальной прошивной манжеты (выполнена из стенки аорты) с последующим кровотечением, использовались изделия с усилением данной зоны ксеноперикардом. (фиг.2. - внешний вид аллографта (рисунок), тубулярная часть аллографта (3), корень аллографта с иссеченным мышечным слоем и стабилизированными комиссуральными стержнями (4), проксимальная манжета из стенки легочной артерии или аорты для формирования проксимальной линии шва с корнем аорты (5), линия, прошивания аллографта (6), расстояние от синотубулярного соединения до линии прошивания на проксимальной прошивной манжете (7)).
Этап 4. Прошивание проксимальной манжеты осуществлялось тремя направляющими швами полипропилен 4/0 игла 26 мм строго по середине, с целью профилактики прошивания створок легочного клапана. Направляющие швы далее прошивались строго по линии анатомического фиброзного кольца аортального клапан, непосредственно выше ранее прошитых отдельных П-образных швов. После завязывания направляющих швов, производилось погружение аллографта в полость левого желудочка для улучшения визуализации и прошивания. Прошивание проксимальной манжеты далее осуществлялось одной из направляющих нитей полипропилен 4/0 непрерывным обвивным швом на уровне каждого синуса.
Этап 5. Фиксация сосудистого протеза с синусами Вальсальвы в качестве наружного каркаса. Выбор размера сосудистого протеза осуществлялся с учетом размеров корня аорты. Использовались диаметр 30 и 32 мм. При размере фиброзного кольца 25 мм и более, имплантировался Вальсальва-графт 32 мм, если 24 мм и менее, то Вальсальва-графт 30 мм. Уменьшение длины сосудистого протеза на уровне проксимальной части осуществлялось с учетом выполненных измерений на аллографте, таким образом, чтобы уровень синотубулярного соединения аллографта и сосудистого протеза совпадали. Сосудистый протез прошивался нитями из полиэфира, ранее прошитых через корень аорты. Прошивание каждого П-образного швам на сосудистом протезе осуществлялось строго с соблюдением ориентации прошитых швов. Сосудистый протез погружался в корень аорты и швы затягивались. Далее выворачивался аллографт из полости левого желудочка. (фиг. 3. - внешний вид сосудистого протеза с синусами Вальсальвы (рисунок), проксимальная часть сосудистого протеза (8), зона синотубулярного соединения сосудистого протеза с синусами Вальсальвы (9))
Этап 6. Наполнение аллографта физиологическим раствором для оценки конгруэнтности с сосудистым протезом и выбора места реимплантации коронарных артерий. После выбора места реимплантации коронарных площадок, производилась частичная резекция ткани сосудистого протеза в области синусов аллографта. Ткань сосудистого протеза не включалась в линию анастомоза коронарных артерий и синусов аллографта. Реимплантация коронарных артерий производилась полипропиленовой нитью 7/0, игла 13 мм, непрерывным обвивным швом.
После завершения реимплантации коронарных артерий производилось повторное наполнение аллографта физиологическим раствором для контроля зоны анастомозов. При наличии любых признаков компрометации устьев коронарных артерий стенкой сосудистого протеза, производилось увеличение «окна» в протезе. Обязательное условие - свободное расположение площадок коронарных артерий и стволов коронарных артерий.
Этап 7. Выбор длины аллографта и сосудистого протеза для формирования дистальной линии шва. Формирование дистального анастомоза с аортой осуществлялось путем создания единого шва между стенкой аорты, стенкой аллографта и сосудистым протезом. Формирование шва осуществлялось нитью полипропилен 5/0, игла 26 мм, непрерывным обвивным швом.
После профилактики воздушной эмболии снимался зажим с аорты. Контроль результата осуществлялся путем проведения чреспищеводного ЭХОКГ-исследования на нагруженном сердце с 30% производительностью аппарата искусственного кровообращения.
Заявляемый способ позволяет стабилизировать аллографт на всех уровнях - фиброзное кольцо, синусы Вальсальвы, синотубулярное соединение, использование Вальсальва-графта, а не линейного сосудистого протеза повторяет нормальную анатомию корня и восходящего отдела аорты. Использование только одного изделия без дополнительных протезных вставок.
В предлагаемом способе стабилизировать легочный аллографт Вальсальва-графтом используется впервые.
Предлагаемый способ отличается от существующих аналогов тем, что стабилизация легочной аллографта осуществляется Вальсальва-графтом. По данной методике прооперировано 15 пациентов.
Пример конкретного осуществления.
Пример 1.
Пациент П., 42 года, поступил в стационар с жалобами на одышку. Из анамнеза: врожденный порок сердца, двухстворчатый аортальный клапана. По данным дооперационного ЭХО-КГ: стеноз АК с МГД 76 мм рт.ст., расширение восходящего отдела аорты 53 мм. Выполнено МСКТ сердца -фиброзное кольцо АК 25 мм, аорта на уровне синусов Вальсальвы 47 мм, на уровне синотубулярного соединения 45 мм, тубулярная часть аорты 55 мм. Выполнена операция протезирование корня и восходящего отдела аорты легочным аллографтом №24 со стабилизацией при помощи Вальсальва-графта №30 по заявляемому способу. При проведении гидравлической пробы имплантированный аллографт состоятелен, без пролапса. Длительность операции 280 мин, длительность пережатия аорты 140 мин, длительность ИК 164 мин. На чреспищеводном ЭХО-КГ интраоперационно - без регургитации, функция аллографта сохранена. Гладкое течение послеоперационного периода, экстубирован через 7 часов после операции. В послеоперационном периоде по данным ЭХО-КГ: на аллографте максимальный градиент давления 8 мм рт.ст, регургитации нет, хорошая сократительная функция миокарда, что подтверждает нормальную функцию аллографта. Выписан из отделения на 11 сутки после операции в удовлетворительном состоянии. Через год после операции функция имплантированного аллографта сохранена, со средним градиентом 4,2 мм рт.ст, с недостаточностью по центру коаптации до 0-1 степени, без дилатации аллографта.
Пример 2.
Пациент С., 34 лет, поступил в стационар с жалобами на одышку, общую слабость. По данным дооперационного ЭХО-КГ: стеноз АК с МГД 56 мм рт.ст. Выполнено МСКТ сердца - фиброзное кольцо АК 24 мм, аорта на уровне синусов Вальсальвы 40 мм, на уровне синотубулярного соединения 37 мм, тубулярная часть аорты 42 мм. Выполнена операция протезирование корня и восходящего отдела аорты легочным аллографтом №23 со стабилизацией при помощи Вальсальва-графта №30 по заявляемому способу. При проведении гидравлической пробы имплантированный аллографт состоятелен, без пролапса. Длительность операции 264 мин, длительность пережатия аорты 122 мин, длительность ПК 140 мин. На чреспищеводном ЭХО-КГ интраоперационно - без регургитации, функция аллографта сохранена. Гладкое течение послеоперационного периода, экстубирован через 9 часов после операции. В послеоперационном периоде по данным ЭХО-КГ: на аллографте максимальный градиент давления 10 мм рт.ст, регургитации нет, хорошая сократительная функция миокарда, что подтверждает нормальную функцию аллографта. Выписан из отделения на 10 сутки после операции в удовлетворительном состоянии. Через год после операции функция имплантированного аллографта сохранена, со средним градиентом 5,6 мм рт.ст, без недостаточности и дилатации аллографта.
Пример 3.
Пациент С., 48 лет, поступил в стационар с жалобами на одышку. По данным дооперационного ЭХО-КГ: стеноз АК с МГД 67 мм рт.ст. Выполнено МСКТ сердца - фиброзное кольцо АК 26 мм, аорта на уровне синусов Вальсальвы 46 мм, на уровне синотубулярного соединения 44 мм, тубулярная часть аорты 51 мм. Выполнена операция протезирование корня и восходящего отдела аорты легочным аллографтом №25 со стабилизацией при помощи Вальсальва-графта №32 по заявляемому способу. При проведении гидравлической пробы имплантированный аллографт состоятелен, без пролапса. Длительность операции 240 мин, длительность пережатия аорты 112 мин, длительность ПК 124 мин. На чреспищеводном ЭХО-КГ интраоперационно - без регургитации, функция аллографта сохранена. Гладкое течение послеоперационного периода, экстубирован через 7 часов после операции. В послеоперационном периоде по данным ЭХО-КГ: на аллографте максимальный градиент давления 12 мм рт.ст, регургитация 0-1 степени, хорошая сократительная функция миокарда, что подтверждает нормальную функцию аллографта. Выписан из отделения на 11 сутки после операции в удовлетворительном состоянии. Через год после операции функция имплантированного аллографта сохранена, со средним градиентом 7,2 мм рт.ст, без недостаточности и дилатации аллографта.
Имплантация аллографта приближает свойства имплантированного протеза к идеальным, улучшает функциональный статус и качество жизни пациента, а его внешняя стабилизация сосудистым протезом в виде Вальсальва-графта с анатомией синусов Вальсальвы, является способом профилактики дилатации и несостоятельности аллографта в отдаленном периоде с минимизацией рисков реоперации.
Изобретение относится к медицине, а именно к кардиохирургии, и может быть использовано для лечения пороков аортального клапана.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПЛАСТИКИ КОРНЯ АОРТЫ ПРИ РАСШИРЕНИИ ФИБРОЗНОГО КОЛЬЦА АОРТАЛЬНОГО КЛАПАНА | 2015 |
|
RU2582568C1 |
| СПОСОБ ПРОТЕЗИРОВАНИЯ ВСЕХ СТРУКТУР КОРНЯ АОРТЫ | 2018 |
|
RU2734748C2 |
| Устройство для интраоперационного позиционирования створок аортального клапана при клапаносохраняющем протезировании корня аорты | 2024 |
|
RU2822548C1 |
| СПОСОБ ПРОТЕЗИРОВАНИЯ ВСЕХ СТРУКТУР КОРНЯ АОРТЫ | 2017 |
|
RU2664189C1 |
| АЛЛОГРАФТ (ВАРИАНТЫ), СПОСОБ ЕГО ПОЛУЧЕНИЯ (ВАРИАНТЫ) И СПОСОБ ПРОВЕДЕНИЯ АОРТАЛЬНОГО ПРОТЕЗИРОВАНИЯ | 2017 |
|
RU2712000C2 |
| СПОСОБ УКРЕПЛЕНИЯ СТЕНКИ СИНУСОВ ВАЛЬСАЛЬВЫ И ИМПЛАНТАЦИИ ПРОТЕЗА АОРТАЛЬНОГО КЛАПАНА ПРИ ВЫПОЛНЕНИИ ОПЕРАЦИИ WHEAT | 2012 |
|
RU2511457C2 |
| СПОСОБ УКРЕПЛЕНИЯ ДИСТАЛЬНОГО АНАСТОМОЗА ПРИ ПРОТЕЗИРОВАНИИ ДУГИ АОРТЫ ПО МЕТОДИКЕ "ХОБОТ СЛОНА" | 2023 |
|
RU2805295C1 |
| СПОСОБ РАДИКАЛЬНОЙ КОРРЕКЦИИ ВРОЖДЕННОГО УДВОЕНИЯ ВЫХОДНОГО ОТВЕРСТИЯ ПРАВОГО ЖЕЛУДОЧКА С УСТРАНЕНИЕМ НЕСООТВЕТСТВИЯ РАЗМЕРОВ ВОСХОДЯЩЕЙ ЧАСТИ ДУГИ И КОРНЯ НЕОАОРТЫ ПРИ ОТКРЫТОЙ РЕИМПЛАНТАЦИИ КОРОНАРНЫХ АРТЕРИЙ | 2024 |
|
RU2826762C1 |
| Способ замещения корня аорты композитным биологическим кондуитом, состоящим из бесшовного клапанного протеза и линейного сосудистого протеза | 2022 |
|
RU2802744C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АНЕВРИЗМ КОРНЯ АОРТЫ С СОХРАНЕНИЕМ СОБСТВЕННОГО КЛАПАНА | 2005 |
|
RU2294703C2 |

Изобретение относится к медицине, а именно к кардиохирургии. У пациентов с врожденной и приобретенной патологией корня аорты и диаметром фиброзного кольца аортального клапана не более 27 мм выполняют иссечение створок аортального клапана. Интраоперационно измеряют диаметр фиброзного кольца дилататорами Гегара. Выкраивают устья коронарных артерий на площадках, резецируют остатки синусов Вальсальвы и выделяют корень аорты. По линии функционального фиброзного кольца прошивают 6 П-образных швов полиэфирной нитью с прокладками ПТФЭ, с выколом изнутри наружу. При этом швы располагают 3 штуки по синусами Вальсальвы и 3 штуки в нижних точках комиссуральных стержней в проекции функционального фиброзного кольца аортального клапана таким образом, чтобы линия швов представляла собой окружность в одной плоскости. Затем выполняют измерения аллографта на следующих уровнях: высота легочного аллографта, диаметр синусов легочного аллографта, расстояние от синотубулярного соединения до линии прошивания на проксимальной прошивной манжете. После чего выполняют прошивание проксимальной манжеты тремя направляющими швами полипропилен посередине. Затем направляющими швами прошивают по линии анатомического фиброзного кольца аортального клапана непосредственно над ранее прошитыми отдельными П-образными швами. После завязывания направляющих швов производят погружение аллографта в полость левого желудочка и осуществляют прошивание проксимальной манжеты одной из направляющих нитей полипропилен непрерывным обвивным швом на уровне каждого синуса. Осуществляют выбор размера сосудистого протеза с учетом размеров корня аорты; длину сосудистого протеза на уровне проксимальной части выбирают с учетом выполненных измерений на аллографте таким образом, чтобы уровни синотубулярного соединения аллографта и сосудистого протеза совпадали. Сосудистый протез прошивают нитями из полиэфира, ранее прошитыми через фиброзное кольцо, причем прошивание каждого П-образного шва на сосудистом протезе осуществляют с соблюдением ориентации прошитых швов. Сосудистый протез погружают в корень аорты и швы затягивают. Далее выворачивают аллографт из полости левого желудочка. Осуществляют заполнение аллографта физиологическим раствором для оценки конгруэнтности с сосудистым протезом и выбора места реимплантации коронарных артерий. После выбора места реимплантации коронарных площадок реимплантацию коронарных артерий производят полипропиленовой нитью, непрерывным обвивным швом. После завершения реимплантации коронарных артерий производят повторное наполнение аллографта физиологическим раствором, контролируя зоны анастомозов. Формирование дистального анастомоза с аортой осуществляют путем создания единого шва между стенкой аорты, стенкой аллографта и сосудистым протезом нитью полипропилен непрерывным обвивным швом. После профилактики воздушной эмболии снимают зажим с аорты. Способ позволяет выполнить стабилизацию модифицированного легочного аллографта при протезировании корня и восходящего отдела аорты у взрослых, создать наиболее приближенную к нормальной анатомию корня и восходящего отдела аорты. 1 з.п. ф-лы, 3 ил., 3 пр.
1. Способ стабилизации модифицированного легочного аллографта при протезировании корня и восходящего отдела аорты у взрослых, отличающийся тем, у пациентов с врожденной и приобретенной патологией корня аорты и диаметром фиброзного кольца аортального клапана не более 27 мм
выполняют иссечение створок аортального клапана,
интраоперационно измеряют фиброзное кольцо дилататорами Гегара;
выкраивают устья коронарных артерий на площадках, резецируют остатки синусов Вальсальвы и выделяют корень аорты;
по линии функционального фиброзного кольца прошивают 6 П-образных швов полиэфирной нитью с прокладками ПТФЭ, с выколом изнутри наружу, при этом швы располагают: 3 штуки по синусам Вальсальвы и 3 штуки в нижних точках комиссуральных стержней в проекции функционального фиброзного кольца аортального клапана таким образом, чтоб линия швов представляла собой окружность в одной плоскости;
затем выполняют измерения аллографта на следующих уровнях:
высота легочного аллографта,
диаметр синусов легочного аллографта,
расстояние от синотубулярного соединения до линии прошивания на проксимальной прошивной манжете;
после чего выполняют прошивание проксимальной манжеты тремя направляющими швами полипропилен посередине, затем направляющими швами прошивают по линии анатомического фиброзного кольца аортального клапана непосредственно над ранее прошитыми отдельными П-образными швами,
после завязывания направляющих швов производят погружение аллографта в полость левого желудочка и осуществляют прошивание проксимальной манжеты одной из направляющих нитей полипропилен непрерывным обвивным швом на уровне каждого синуса;
осуществляют выбор размера сосудистого протеза с учетом размеров корня аорты;
длину сосудистого протеза на уровне проксимальной части выбирают с учетом выполненных измерений на аллографте таким образом, чтобы уровни синотубулярного соединения аллографта и сосудистого протеза совпадали;
сосудистый протез прошивают нитями из полиэфира, ранее прошитыми через фиброзное кольцо, причем прошивание каждого П-образного шва на сосудистом протезе осуществляют с соблюдением ориентации прошитых швов;
сосудистый протез погружают в корень аорты и швы затягивают;
далее выворачивают аллографт из полости левого желудочка;
осуществляют заполнение аллографта физиологическим раствором для оценки конгруэнтности с сосудистым протезом и выбора места реимплантации коронарных артерий;
после выбора места реимплантации коронарных площадок
реимплантацию коронарных артерий производят полипропиленовой нитью непрерывным обвивным швом;
после завершения реимплантации коронарных артерий производят повторное наполнение аллографта физиологическим раствором, контролируя зоны анастомозов;
формирование дистального анастомоза с аортой осуществляют путем создания единого шва между стенкой аорты, стенкой аллографта и сосудистым протезом нитью полипропилен непрерывным обвивным швом;
после профилактики воздушной эмболии снимают зажим с аорты.
2. Способ по п. 1, отличающийся тем, что выбор размера сосудистого протеза осуществляют на основании диаметра фиброзного кольца: при диметре 25-27 мм имплантируют сосудистый протез диаметром 32 мм, при диаметре 24 мм и менее - 30 мм.
| СПОСОБ ПРОТЕЗИРОВАНИЯ АТРИОВЕНТРИКУЛЯРНОГО КЛАПАНА СЕРДЦА ЛЕГОЧНЫМ АУТОГРАФТОМ | 2009 |
|
RU2392872C1 |
| АЛЛОГРАФТ (ВАРИАНТЫ), СПОСОБ ЕГО ПОЛУЧЕНИЯ (ВАРИАНТЫ) И СПОСОБ ПРОВЕДЕНИЯ АОРТАЛЬНОГО ПРОТЕЗИРОВАНИЯ | 2017 |
|
RU2712000C2 |
| Федосейкина М.И., Муратов Р.М | |||
| Использование аллографтов в позиции корня аорты и легочной артерии | |||
| Грудная и сердечно-сосудистая хирургия | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| ROSS D | |||
| et al | |||
| The pulmonary autograft a permanent aortic valve, Eur | |||
| J | |||
| Cardiothorac Surg, 1992, Vol.6, p.113-6. | |||
Авторы
Даты
2025-01-21—Публикация
2024-02-21—Подача