Предлагаемое изобретение относится к области медицины, а именно к анестезиологии и реаниматологии, неонатологии и педиатрии и может быть использовано при выборе режимов и параметров искусственной вентиляции легких (ИВЛ) у недоношенных новорожденных.
Оптимальная респираторная поддержка недоношенных новорожденных с дыхательной недостаточностью представляет собой сложную для врача задачу и требует персонализированного подхода. В настоящее время общая тактика при проведении ИВЛ у таких пациентов заключается в ограничении принудительной вентиляции и минимизации легочного повреждения.
Известен способ применения гарантированного дыхательного объема у новорожденных с тяжелой респираторной патологией, проявляющейся дыхательной недостаточностью II-III степени тяжести, который включает применение адаптивной ИВЛ с поддержанием заданного объема вентиляции (Пат. 275841 Российская Федерация, МКИ А61М 16/00; Баяли-ева А.Ж., Бабинцева А.А., Зиганшин И.М. / Способ применения гарантированного дыхательного объема у новорожденных с тяжелой респираторной патологией, проявляющейся дыхательной недостаточностью II-III степени тяжести. Патентообладатели: Баялиева А.Ж., Бабинцева А.А., Зиганшин И.М.; заявл. 13.01.2021, опубл. 05.07.2021, Бюл. №19).
Данный способ заключается в том, что у новорожденных с дыхательной недостаточностью II-III степени применяют синхронизированную перемежающуюся принудительную вентиляцию с контролем по давлению и гарантированным дыхательным объемом. Для измерения дыхательного объема подключают проксимальный датчик потока и с учетом патологии, задают параметры гарантированного дыхательного объема: 3 мл/кг - при синдроме транзиторного тахипноэ; 4 мл/кг - при диафраг- мальной грыже; 5 мл/кг - при малой массе тела при рождении, асфиксии, респираторном дистресс-синдроме и врожденной пневмонии; 6 мл/кг -при крайне малой массе тела при рождении; 7 мл/кг - при синдроме аспирации мекония; 8 мл/кг - при легочном кровотечении.
Уровень фракции кислорода (FiO2) устанавливают в зависимости от значения перкутанной сатурации (SpO2) в диапазоне 0,21-1,0; частоту дыхания - в диапазоне 30-50 вдохов в минуту, учитывая стартовое соотношение времени вдоха и времени выдоха 1:2, значение времени вдоха устанавливают по массе тела, зависящей от срока гестации.
Значение уровня давления на вдохе (Р ins) выставляют в зависимости от легочной патологии: 47-55 см вод.ст при респираторном дистресс-синдроме у новорожденных с крайне низкой массой тела; 45-60 см вод.ст при синдроме аспирации мекония; 47-60 см вод.ст при врожденной пневмонии; 35-47 см вод.ст при асфиксии; 25-30 см вод.ст при диафрагмаль-ной грыже; 45-55 см вод.ст при легочном кровотечении; 25-35 см вод.ст при синдроме транзиторного тахипноэ. Уровень давления в дыхательных путях на выдохе (PEEP) задают в диапазоне 4-6 см вод.ст., пиковое давление (PIP) устанавливают в диапазоне 25-60 см вод.ст.
На протяжении суток проводят мониторинг жизненно важных функций. Определяют комплайнс (С dyn/kg), среднее давление в дыхательных путях (Р mean), уровень сопротивления в дыхательных путях (R aw), осуществляя контроль кривых потока, графических петель дыхательный объем/поток и давление/объем. Проводят ежедневное ультразвуковое исследование (УЗИ) легких, контроль газового состава крови 1-2 раза в сутки, рентгенографию органов грудной клетки. При наличии легочного кровотечения уровень PEEP увеличивают до значений 8-10 см вод.ст.
К основному недостатку данного способа следует отнести проведение принудительной вентиляции, которая не позволяет новорожденным, особенно недоношенным, самостоятельно активно и эффективно дышать.
Отсутствие анализа спонтанных вдохов ребенка, в условиях быстро меняющейся динамики дыхательной активности пациента, не позволяет оценить готовность ребенка к самостоятельному дыханию, поскольку синхронизированная перемежающаяся принудительная вентиляция не соответствует физиологическому дыханию.
Наиболее близким по технической сущности к заявляемому является способ выбора режима и параметров ИВЛ у детей с очень низкой массой тела (ОНМТ) и экстремально низкой массой тела (ЭНМТ) при рождении, включающий определение и оценку PIP и дыхательного объема легких в NAVA режиме по уровню NAVA (А.Р. Protain, К. Firestone, N. McNinch, Н. Stein. Evaluating peak inspiratory pressures and tidal volume in premature neonates on NAVA ventilation. European journal of pediatrics. 2021; 180(1): 167-175. https://doi.org/10.1007/s00431 -020-03728-y).
В ходе большого ретроспективного исследования, в котором было проанализировано более 1 миллиона вдохов у недоношенных детей, нуждающихся в проведении ИВЛ, было выявлено, что в режиме NAVA показатели PIP и дыхательного объема ниже рекомендуемого диапазона. Средний вес пациентов при рождении 857±362 грамма, срок гестации - 26,5±2,3 недели. Практически всем пациентам при рождении эндотрахеально вводился сур-фактант.Неонатальными диагнозами в качестве причины ИВЛ были респираторный дистресс-синдром (75%), хроническая легочная недостаточность (21%) и пневмония (4%).
Собранные данные включали в себя: PIP, дыхательный объем выдоха и уровень NAVA. Все они были измерены в аппарате ИВЛ Servo-i, версия 6.01 без использования проксимального датчика потока. Затем данные сортировали по диапазонам PIP и дыхательного объема.
Исходными параметрами как инвазивной, так и неинвазивной NAVA были уровни NAVA, которые варьировали от 0,5 до 4,0 см вод.ст./мкВ, PEEP 5 см вод.ст., время апноэ 3-5 с, предельное PIP 35-40 см вод.ст. Уровень NAVA выбирают на основании клинического статуса новорожденного, включая работу дыхания и газовый состав крови. При выраженном поражении легочной паренхимы для адекватной респираторной поддержки выбирают значения уровня NAVA до 3,5-4,0 см вод.ст./мкВ и устанавливают принудительную вентиляцию.
К недостаткам известного способа относится ограниченный выбор уровня NAVA, при этом способ не позволяет оценить спонтанную дыхательную активность ребенка и его готовность дышать самостоятельно. Также к недостаткам известного способа следует отнести отсутствие контроля над дыхательным комфортом пациента и показателями сатурации крови.
Задачей заявляемого изобретения является разработка режима и параметров ИВЛ у новорожденных детей с ОНМТ и ЭНМТ при рождении.
Техническим результатом предлагаемого способа выбора режима и параметров ИВЛ у детей с ОНМТ и ЭНМТ при рождении является обеспечение пациента оптимальной и эффективной респираторной поддержкой, за счет выявления, поддержания и сохранения спонтанного дыхания, а также раннее отлучение от вентиляции, что сокращает продолжительность пребывания пациентов в отделении реанимации.
Технический результат заявляемого способа достигается тем, что способ выбора режима и параметров ИВЛ у новорожденных детей с ОНМТ и ЭНМТ при рождении включает определение пикового давления и дыхательного объема легких в режиме NAVA.
Отличительные приемы заявляемого способа заключаются в том, что проводят цифровой и графический мониторинг электрической активности диафрагмы (ЭАД) в режиме NAVA и при уровне NAVA менее 0,5 см вод.ст./мкВ и при показателях электрического сигнала диафрагмы от 6,0 мкВ до 12,5 мкВ осуществляют перевод ребенка на самостоятельное дыхание, а при значениях сигнала электрической активности диафрагмы менее 6,0 мкВ или более 12,5 мкВ продолжают ИВЛ.
Сопоставительный анализ с прототипом показал, что предлагаемый способ отличается от известного вышеперечисленными приемами и, следовательно, соответствует критерию патентоспособности изобретения «новизна».
Из проведенного анализа патентной и специальной литературы авторами установлено, что предлагаемый способ имеет признаки, отличающие его не только от прототипа, но и от других решений в данной и смежных областях медицины. В доступной литературе авторами заявляемого технического решения не выявлено способа выбора режима и параметров ИВЛ у новорожденных детей с ОНМТ и ЭНМТ по установленным ими показателям ЭАД.
Клинические исследования, проведенные авторами заявляемого способа, показали, что проведение непрерывного мониторинга дыхания и детальный анализ каждого спонтанного вдоха ребенка позволили не только избежать гипервентиляции, но и исключить риски вентилятор-индуцированного повреждения легких, а также способствовать переводу ребенка на самостоятельное дыхание.
Предлагаемый способ устраняет проблему ограниченного выбора уровня NAVA, поскольку для этого предусмотрен предварительный анализ большого количества клинических, инструментальных и лабораторных показателей. В результате снижается вероятность ошибки при выборе стартовых значений и дальнейшая коррекция этого параметра и вентиляции в целом становится более совершенной.
Заявляемый способ обеспечивает достижение усматриваемого заявителем технического результата, а именно: выбор режима и обеспечение оптимальной и эффективной респираторной поддержки, позволяющей ребенку сохранить спонтанное дыхание, исключить риски вентилятор-индуцированного повреждения легких и способствовать раннему отлучению от вентиляции и переводу на самостоятельное дыхание, что, в конечном счете, сокращает продолжительность пребывания пациентов в отделении реанимации.
Изложенное позволяет сделать вывод о соответствии заявляемого технического решения критерию «изобретательский уровень».
Способ, составляющий заявляемое изобретение, предназначен для использования в медицине, а именно в анестезиологии и реаниматологии, неонатологии и педиатрии. Возможность его осуществления подтверждена описанными в заявке приемами и средствами. Вышеизложенное дает основание считать, что заявляемое техническое решение соответствует критерию изобретения «промышленная применимость».
Предложенный способ выбора режима и параметров ИВЛ у новорожденных детей с ОНМТ и ЭНМТ при рождении поясняется примерами конкретного выполнения.
Клинические примеры
Пациент 1. Ребенок женщины К., рожден путем операции Кесарева сечения в сроке 26 недель с массой тела 630 граммов. Из дихориальной триамниотической тройни, антенатальная гибель 1-го и 2-го плодов, недостаточный рост 3-го плода. При рождении оказана первичная реанимационная помощь в родильном зале, интубация и эндотрахеальное введение куросурфа и транспортировка в отделение реанимации и интенсивной терапии для новорожденных. После стабилизации витальных функций спустя 1,5 часа с момента поступления ребенку предложена респираторная поддержка в режиме NAVA с параметрами: уровень NAVA 1,8 см вод.ст./мкВ, PEEP 5 см вод.ст., FiO2 21%. Проводился непрерывный мониторинг ЭАД, дыхательного комфорта пациента, газового состава крови в течение 4-х суток. За это время у ребенка не были отмечены эпизоды асинхроний, уровень оксигенации оставался стабильно высоким, а спонтанное дыхание было эффективным, показатели газового состава крови соответствовали нормальным значениям. На 3-й сутки жизни уровень NAVA постепенно снизился до 0,4 см вод.ст./мкВ, а показатели ЭАД варьировали от 7,5 мкВ до 11,0 мкВ, что позволило к концу 4-х суток успешно экстубировать ребенка и перевести его на самостоятельное дыхание.
Пациент 2. Ребенок женщины П., от преждевременных самопроизвольных родов в сроке 23 недели с массой тела 530 граммов. При рождении нестабильное состояние за счет рефрактерной к медикаментозной терапии артериальной гипотензии. Проводилась комбинированная кардиотоничеекая поддержка, аппаратная вентиляция легких. К 3-м суткам жизни стабилизация системной гемодинамики, нормализация газового и кислотно-щелочного состава крови, что позволило выполнить смену режима вентиляции на NAVA. При уровне NAVA 2,0 см вод.ст./мкВ электрический потенциал диафрагмы соответствовал 10,5-12,0 мкВ. При этом наблюдалось эффективное спонтанное дыхание, показатели газового состава крови соответствовали норме, по данным рентгена органов грудной клетки отмечалась положительная динамика. На 8-е сутки этапное снижение уровня NAVA до 0,5 см вод.ст./мкВ со значениями электрической диафрагмальной активности от 6,8 до 10,1 мкВ привело к плановой экстубации и переводу на самостоятельное дыхание.
Пациент 3. Ребенок женщины Б. Роды по поводу тяжелой преэклампсии в сроке беременности 22 недели. Масса тела ребенка 520 граммов. После стабилизации состояния в родильном зале и переводе в отделение реанимации отмечено ухудшение состояния в результате реализации внутричерепного геморрагического синдрома по типу внутрижелудочкового кровоизлияния 3-й степени слева и 2-й степени справа, нестабильная гемодинамика, "жесткие" параметры вентиляции. В ходе проведенной противошоковой и гемостатической терапии и коррекции тяжелой анемии, была отмечена положительная динамика. Учитывая стабильные показатели гемодинамики и активные спонтанные вдохи на традиционной вентиляции, была выполнена попытка смены режима вентиляции на NAVA. Для поддержания оптимальной оксигенации ребенку требовался уровень NAVA 2,5-3,0 см вод.ст./мкВ, а показатели ЭАД стабильно превышали 15 мкВ, что отражало высокую потребность ребенка в дыхательной поддержке на фоне поражения легких и тяжелой сопутствующей патологии, следствием чего явилась необходимость проведения принудительной вентиляции. Ребенок находился в отделении реанимации на протяжении 32 дней, затем был переведен в профильное отделение детской больницы на паллиативное лечение.
Пациент 4. Ребенок женщины С.Срочные оперативные роды по поводу внутриутробной гипоксии плода в сроке 26 недель. Ребенок с массой тела 790 граммов. В родильном зале был выполнен комплекс мероприятий по стабилизации состояния ребенка, интубация и введение куросурфа методом INSURE. При поступлении в отделение реанимации ребенок находился на неинвазивной вентиляции. Однако спустя 2 часа с момента поступления наросли признаки тяжелой дыхательной недостаточности, в результате чего ребенок интубирован и переведен на аппаратную вентиляцию легких. Так как у ребенка не было затяжных эпизодов десатурации и сохраненное спонтанное дыхание, то в качестве стартового режима была выбрана NAVA. При уровне NAVA 1,5 см вод.ст./мкВ, PEEP 5 см вод.ст., и FiO2 21% дыхательные нарушения были купированы.
В дальнейшем состояние с положительной динамикой по респираторному статусу, однако этапное снижение уровня NAVA до 0,5 см вод.ст./мкВ эффекта не принесло, поскольку минимальный электрический потенциал диафрагмы не превышал 1,5-2,0 мкВ, в связи с этим ИВЛ была продолжена. Наиболее вероятная причина - слабая взаимосвязь центральной и периферической нервной системы в виду ее незрелости.
Предложенный способ апробирован на базе областного перинатального центра города Иркутска. В ходе перспективного исследования, в котором проводилось сравнение параметров вентиляции, показателей газового состава крови, длительности ИВЛ и продолжительности лечения в отделении реанимации у недоношенных новорожденных, выявлены существенные преимущества NAVA вентиляции в сравнении принудительно-вспомогательной вентиляцией в режиме SIMV+PS.
При наличии признаков тяжелой дыхательной недостаточности и неэффективности неинвазивной вентиляции, пациентам выполнялась интубация трахеи и перевод на инвазивную ИВЛ. В зависимости от активности спонтанного дыхания, которое определялось по показателям графического мониторинга, пациентам была предложена ИВЛ в режиме SIMV+PS с контролем по давлению и триггированием по потоку, в случае, когда попытки самостоятельного дыхания ребенка отсутствовали, и NAVA вентиляция, когда у ребенка спонтанное дыхание было сохранено.
Стартовые параметры ИВЛ в режиме SIMV+PS устанавливались в соответствии с клиническими рекомендациями по ведению новорожденных с респираторным дистресс-синдром. Частота аппаратных вдохов составила 40-60, PIP 16-18 см вод.ст., PEEP 4-5 см вод.ст., Fi02 - 21-40%.
Для проведения NAVA использовали Edi катетеры 6 Fr/49 см и 6 Fr/50 см. Перед постановкой катетера выполнялось тестирование модуля Edi, затем устанавливали Edi катетер в пищевод. По принципу эзофагиальной электрокардиографии оценивали положение катетера. Отсутствие зубца «р» и подсвечивание комплексов QRS в двух средних отведениях свидетельствовали о правильном расположении катетера. Стартовый уровень NAVA составил 0,5 см вод.ст./мкВ, а его коррекция осуществлялось, исходя из показателей Edi max, которая определяла инспираторное усилие пациента. При значения Edi max ≤ 5 мкВ, регистрировали избыточную «аппаратную» поддержку, поэтому уровень NAVA снижали на 0,1-0,2 см вод.ст./мкВ. В тоже время, при Edi max ≥ 15 мкВ, увеличивали уровень NAVA на 0,1-0,2 см вод.ст./мкВ в виду неэффективности дыхания и недостаточной вентиляции.
Остальные параметры вентиляции (FiO2, время вдоха и время апноэ) задавали так же, как при проведении традиционной вентиляции.
В ходе исследования выявлено, что PIP у детей с респираторной поддержкой в режиме SIMV+PS составило 16 (15; 17) см вод.ст. Дыхательный объем при этом в несколько раз превышал физиологическую норму и составил 15,6 (14,6; 16,7) мл. В режиме NAVA PIP полностью зависело от пациента и составило 9 (8; 10) см вод.ст (р=0,01), дыхательный объем соответствовал 1,5 (1,4; 1,7) мл (р=0,01). Соответствие PIP и дыхательного объема у детей с NAVA вентиляцией - это результат высокой чувствительности триггера, при котором даже минимальная попытка дыхания ребенка была распознана и поддержана вентилятором. Динамика показателей пикового давления и дыхательного объема у недоношенных новорожденных на протяжении первых 3 суток в зависимости от режима ИВЛ представлена на таблице 1.
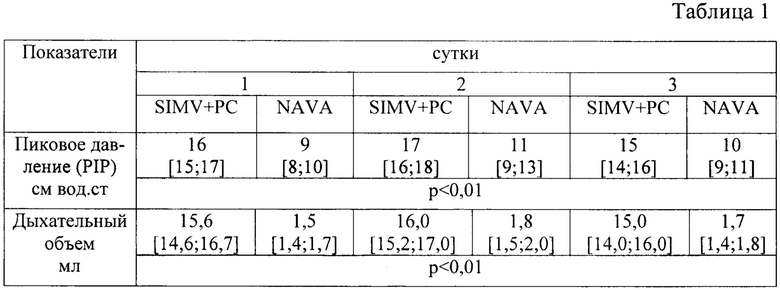
Примечание: p - значимость различий между группами по критерию Манна-Уитни.
Анализ газового состава крови показал, что у пациентов с принудительно-вспомогательной вентиляцией имелась тенденция к респираторному алкалозу, в то время как у детей с NAVA вентиляцией показатели соответствовали возрастной норме, это позволило минимизировать риски вентилятор-индуцированного повреждения легких.
Возможность активно дышать, находясь при этом на аппаратной вентиляции, улучшала взаимодействие центральной и периферической нервной системы, способствовала укреплению дыхательной мускулатуры и быстрой адаптации ребенка к внеутробной жизни. Именно поэтому дети, которым проводилась NAVA вентиляция, быстрее отлучались от респираторной поддержки и раньше переводились в отделение патологии новорожденных для дальнейшего выхаживания.
Кроме того, в группе пациентов с NAVA вентиляцией дополнительно были проанализированы значения уровня NAVA и показатели Edi max, которые обеспечивают максимальный дыхательный комфорт ребенка.
Дыхательный комфорт определяли по нескольким признакам, таким как: необходимость применения седативных препаратов, визуальный мониторинг дыхательных нарушений у пациента, находящегося на ИВЛ (одышка, втяжения грудины, межреберных промежутков, цианоз, потребность в высоких значениях FiO2), динамический контроль ЭАД, представленной графически и в виде числовых значений. Оценка дыхательного комфорта в зависимости от уровня NAVA представлена в таблице 2.
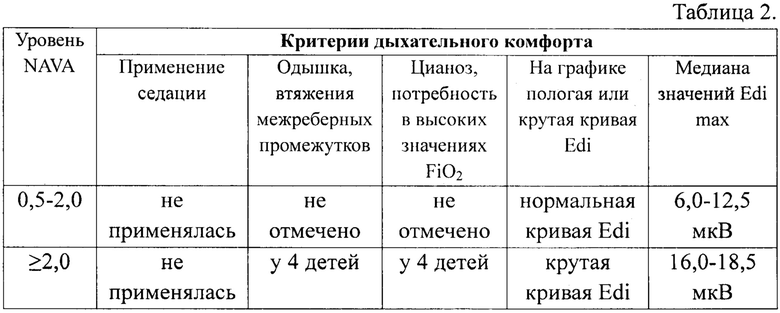
На представленной выше таблице 2 видно, что при значениях уровня NAVA от 0,5 до 2,0 см вод.ст./мкВ был достигнут максимальный дыхательный комфорт при котором не наблюдались признаки дыхательной недостаточности и сохранялось адекватное дыхание ребенка.
У 4-х пациентов (17,4%) уровень NAVA превышал значения более 2 см вод.ст./мкВ, что проявлялось в нарастании дыхательной недостаточности, общем ухудшении состояния ребенка. У всех пациентов причиной ухудшения явилось прогрессирования симптомов респираторного дистресс-синдрома.
В результате проведенного исследования было установлено, что уровень NAVA менее 0,5 см вод.ст./мкВ оказался наиболее оптимален для экстубации и перевода ребенка на спонтанное дыхание, при условии, что Edi max не менее 6,0 мкВ и не более 12,5 мкВ.
Таким образом, в ходе исследования были определены целевые показатели Edi max, при которых у новорожденных наблюдалось эффективное дыхание, не было эпизодов асинхронии и признаков дыхательной недостаточности. Также было установлено, что уровень NAVA напрямую влияет на PIP. Возможность непрерывного мониторинга дыхания - это неоспоримое преимущество интенсивного лечения и прогнозирования исходов заболевания у недоношенных новорожденных с критической массой тела.
Таким образом, предлагаемый способ обеспечивает оптимальную и эффективную респираторную поддержку недоношенному новорожденному, позволяющую сохранить ребенку спонтанное дыхание, исключить риски вентилятор-индуцированного повреждения легких и, тем самым, способствовать раннему отлучению от вентиляции и переводу на самостоятельное дыхание, что, в конечном счете, сокращает продолжительность пребывания пациентов в отделении реанимации.
Изобретение относится к медицине, а именно к анестезиологии и реаниматологии, неонатологии и педиатрии. Проводят мониторинг электрической активности диафрагмы в режиме NAVA. При уровне поддержки NAVA менее 0,5 см вод.ст./мкВ и при показателях электрического сигнала диафрагмы от 6,0 мкВ до 12,5 мкВ переводят ребенка на самостоятельное дыхание. При значениях электрической активности диафрагмы менее 6,0 мкВ или более 12,5 мкВ продолжают искусственную вентиляцию легких. Способ позволяет обеспечить пациента оптимальной и эффективной респираторной поддержкой и сократить продолжительность пребывания пациентов в отделении реанимации за счет показаний электрической активности диафрагмы. 2 табл., 4 пр.
Способ определения показаний для перевода на самостоятельное дыхание недоношенных новорожденных, включающий проведение мониторинга электрической активности диафрагмы в режиме NAVA, отличающийся тем, что проводят цифровой и графический мониторинг электрической активности диафрагмы и при уровне поддержки NAVA менее 0,5 см вод.ст./мкВ и при показателях электрического сигнала диафрагмы от 6,0 мкВ до 12,5 мкВ переводят ребенка на самостоятельное дыхание, а при значениях электрической активности диафрагмы менее 6,0 мкВ или более 12,5 мкВ продолжают искусственную вентиляцию легких.
| Волокноочистительная машина для хлопка | 1934 |
|
SU40201A1 |
| Домовый приемник для мусора | 1930 |
|
SU21407A1 |
| WO 2024110792 A1, 30.05.2024 | |||
| WO 2024116178 A1, 06.06.2024 | |||
| АНУРЬЕВ А.М | |||
| и др | |||
| Применение нервнорегулируемой искусственной вентиляции легких у недоношенных новорожденных | |||
| Вестник интенсивной терапии имени А.И | |||
| Салтанова | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| - С | |||
| Схема обмотки ротора для пуска в ход индукционного двигателя без помощи реостата, с применением принципа противосоединения обмоток при трогании двигателя с места | 1922 |
|
SU122A1 |
Авторы
Даты
2025-02-17—Публикация
2024-01-10—Подача