Изобретение относится к медицине, в частности к офтальмохирургии, а именно к способам доставки лекарственного средства к тканям заднего отдела глаза.
Среди традиционных способов введения лекарственных препаратов к тканям глаза различают инстилляции капель, субконъюнктивальные или субтенновые инъекции, парабульбарные и ретробульбарные инъекции, элекрофизиологические методы доставки препаратов. Однако все из перечисленных методов не достигали достаточной концентрации лекарственного препарата в заднем сегменте глаза, а именно в сетчатке и хориоидеи по причине низкой проницаемости гематоофтальмического барьера [Егоров А.Е. и др. 1997]. Предлагались методы трансконъюнктивальной криоаппликации или лазерные коагуляции склеры [Патент РФ №2149615, Нестеров А.П., и др.] для повышения биодоступности препаратов, однако все они требовали дополнительного оборудования, увеличивали вероятность осложнений связанных с ятрогенной травмой глаза, развития воспаления.
Введение офтальмологических препаратов в пространство между склерой и хориоидеей глазного яблока известное как супрахориоидальное пространство - относительно новый метод доставки лекарств, который активно проходит доклинические и клинические исследования (Chen et al., 2015; Einmahl et al., 2002); Gilger et al., 2013; Goldstein, 2015; Янчулев, 2014; Olsen et al, 2006; Patel et al., 2012; Patel et al., 2011). В отличие от традиционных методов введения офтальмологических препаратов, описанных выше, супрахориоидальные инъекции обеспечивает целевую доставку препарата в хориоидею и сетчатку с высокой биодоступностью. (Abarca et al., 2013; Chen et al., 2015; Einmahl et al., 2002, Kadam et al., 2013, Olsen et al., 2011; Patel et al., 2012; Patel et al., 2011; Peden et al., 2011, Tzameret et al., 2014). Так, введение кортикостероидов методом супрахориоидального введения, в частности триамцинолона для лечения диабетического макулярного отека более чем в два раза уменьшает количество выполняемых инъекций, по сравнению с интравитреальными инъекциями дексаметазона, благодаря накоплению высоких концентраций в сетчатке заднего отрезка глаза [Haroon Tayyab, et al, 2020]. Кроме того супрахориоидальные инъекции триамцинолона уменьшают вероятность развития помутнения хрусталика, риск развития глаукомы [Campochiaro Р.А, Wykoff С.С., Brown D.M., et al., 2017]. В настоящее время проведенные клинические испытания оценивают безопасность и эффективность инъекций при таких заболеваниях, как задний неинфекционный увеит [Goldstein, 2015] и может проводиться даже амбулаторных условиях [Jiang et al., 2007; Patel et al., 2012; Patel et al., 2011].
Среди методов доставки лекарственного вещества к заднему отделу глазного яблока известен способ субсклерального введения лекарственных препаратов (патент РФ №2238709 от 12.20.2004). Способ заключался в перпендикулярном проколе инъекционной иглой от инсулинового шприца на глубину 1 мм в нижне-наружном сегменте, ближе к заднему полюсу глазного яблока его поверхности через конъюнктиву, наружный и внутренний листок тенноновой капсулы под эписклеральный лоскут и вводили лекарственный препарат. Для предотвращения повреждения структур глаза и профилактики осложнений на конце инъекционной иглы, на расстоянии 1 мм, устанавливали ограничитель в виде диска из уплотненной ткани. Существенный недостаток данного метода локализация инъекции, где высоки риски травмы сетчатки, риск сквозного прокола склеры, если толщина оболочек глаза будет меньше заданной величины.
Также известен способ доставки лекарственного вещества непосредственно в супрахориоидальное пространство (патента №2635320 Праусниц Марк Р., ЭдельхаузерГенри Ф., Патель Самиркумар Раджникант, опубликовано 10.11.2017 Бюл. №31), где было предложено кроме перпендикулярного введения иглы к поверхности глаза, введение иглы под разными углами, при этом эффективная длина иглы может меняться, достигая длины до 2000 мкм или 2 мм. Преимуществом данного способа является уменьшение рисков развития эндофтальмита при выполнении прокола склеры под углом. Однако следует отметить недостатки, заключающиеся в том, что глубина проникновения микроиглы контролируется визуально в процессе выполнения инъекции. При этом авторы акцентируют внимание на том, что управление глубиной введения микроиглы можно выполнять путем измерения степени деформации ткани, что не является точным, и может зависеть от толщины оболочек, упругих свойств оболочек глаза, уровня внутриглазного давления и крайне усложняет выполнение инъекции.
Наиболее близким по технической сущности и достигаемому результату является способ введения лекарственного препарата в супрахориоидальное пространство включающий установку на глаз фиксационного кольца, выполнение парацентеза роговицы с противоположной стороны от места инъекции с выпусканием влаги передней камеры глаза в объеме 0,1 мл, использование шприца 0,5 мл с иглой длиной 8 мм и диаметром 30G, которую вводят трансконъюнктивально-трансклерально срезом, обращенным кнаружи, на расстоянии 3,5-4 мм кзади от лимба в верхне-височном квадранте под углом 15° к глазной поверхности с направлением хода иглы в плоскости, параллельно плоскости лимба и одновременно надавливая на поршень шприца в момент продвижения иглы, вводят препарат в объеме 0,2 мл затем через 10 секунд извлекают иглу (патент №2799076 от 3.07.2023 Бюл. №19.).
При всех достоинствах известного способа введения лекарственного препарата в супрахориоидальное пространство, принятого за прототип, следует отметить недостатки: не учитывается толщина оболочек глаза, через которые вводится игла, а именно: толщина склеры, конъюнктивы и тенноновой оболочки в месте введения иглы, что значительно влияет на окончательное положение кончика иглы с отверстием, а также постепенное введение препарата при продвижении иглы срезом наружу снижает вероятность доставки лекарственного вещества непосредственно в супрахориоидальное пространство и увеличивает риски введения лекарства в толщу склеру или эписклерально.
Техническим результатом, на достижение которого направлено создание данного изобретения, является повышение точности расположения кончика иглы в супрахориоидальном пространстве, улучшение контроля введения лекарственного вещества, уменьшение вероятности травмы оболочек глаза и повышение эффективности введения лекарственного препарата в супрахориоидальное пространство
Поставленный технический результат достигается тем, что в способе введения лекарственного препарата в супрахориоидальное пространство включающий выполнение парацентеза роговицы с противоположной стороны от места инъекции с выпусканием влаги передней камеры глаза в объеме 0,1 мл, использование шприца 0,5 мл с иглой диаметром 30G, которую вводят трансконъюнктивально-трансклерально в верхне-височном квадранте под углом 15° к глазной поверхности с направлением хода иглы в плоскости, параллельно плоскости лимба, вводят препарат в объеме 0,2 мл затем через 10 секунд извлекают иглу, отличающий тем, что выполняют измерение толщины оболочек глаза пациента в области инъекции с помощью оптической когерентной томографии в микрометрах, затем на инъекционную иглу инсулинового шприца с лекарственным веществом надевают ограничитель с фиксатором, угол среза которого совпадает с углом среза иглы, оставляя кончик иглы на величину, согласно измерению толщины оболочек глаза в микрометрах, фиксируют глаз микропинцетом в области лимба, вводят иглу на расстоянии от 1 до 4 мм от лимба срезом вовнутрь до соприкосновения ограничителя к поверхности глазного яблока и затем нажимают на поршень шприца.
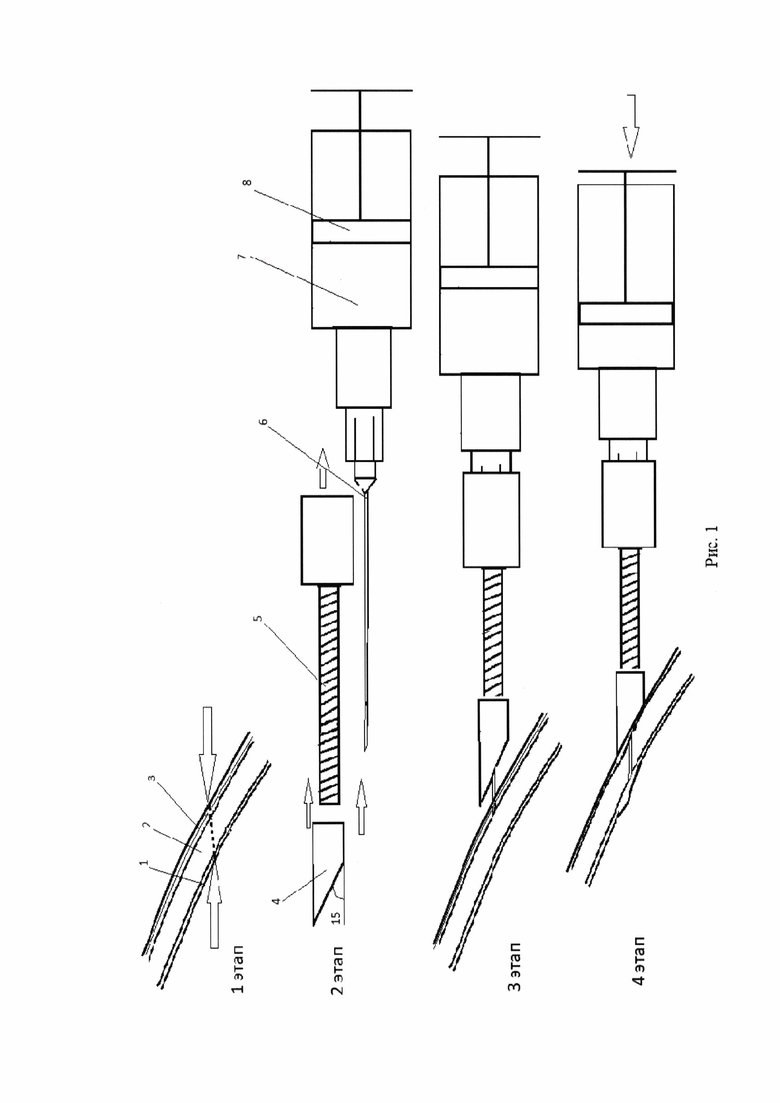
На рис. 1. представлена схема осуществления предложенного способа введения лекарственного препарата в супрахориоидальное пространство, где:
1 - супрахориоидальное пространство
2 - склера
3 - конъюнктива и тенновая оболочки глазного яблока
4 - ограничитель иглы
5 - фиксатор иглы
6 - инъекционная игла 30G
7 - инсулиновый шприц с лекарственным веществом
8 - поршень шприца
Способ выполняется в несколько этапов.
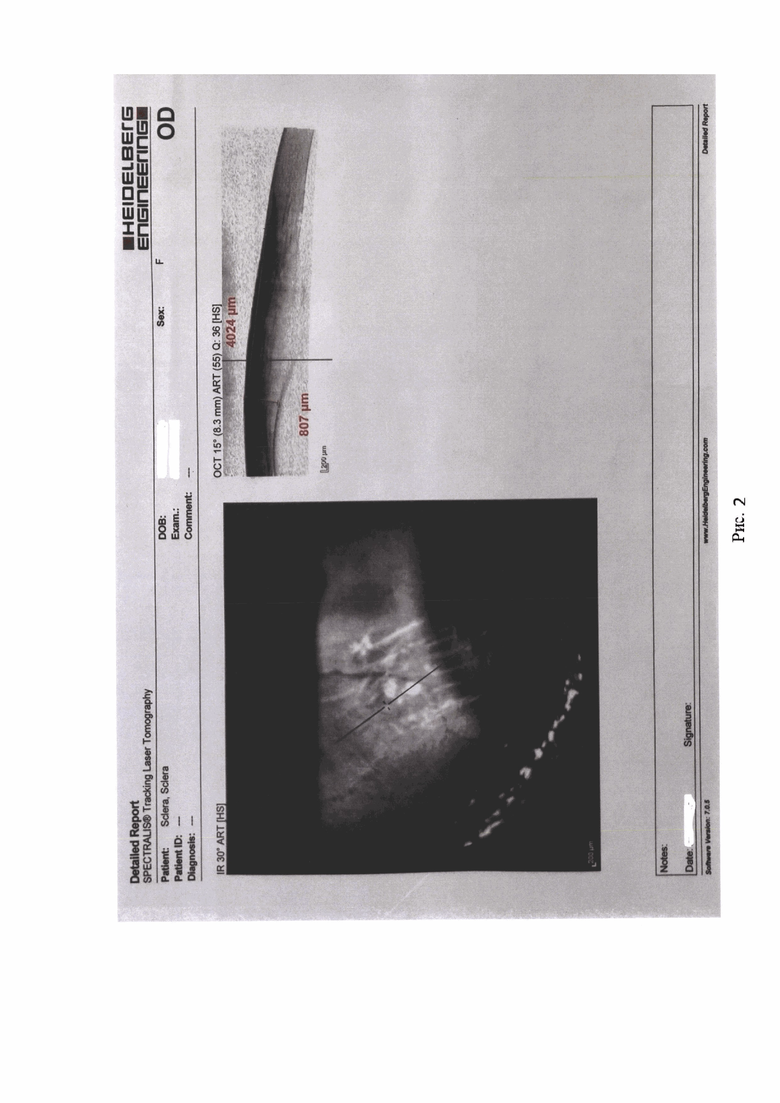
Первым этапом выполняют измерение толщины оболочек глаза (3) пациента в области инъекции с помощью оптической когерентной томографии в микрометрах (рис. 2).
Вторым этапом на инъекционную иглу (6) инсулинового шприца с лекарственным веществом (7) надевают ограничитель (4) с фиксатором (5), угол среза которого совпадает с углом среза иглы, оставляя кончик иглы на величину согласно измерению толщины оболочек глаза (2 и 3), затем глаз фиксируют микропинцетом в области лимба, выполняют парацентез роговицы с противоположной стороны от места инъекции с выпусканием влаги передней камеры глаза в объеме 0,1 мл и выполняют прокол трансконъюнктивально-трансклерально в 1-4 мм от лимба, в верхне-височном квадранте под углом 15° к глазной поверхности с направлением хода иглы в плоскости, срезом иглы вовнутрь, до соприкосновения ограничителя к поверхности глазного яблока, затем нажимают на поршень шприца (8) и вводят 0,2 мл лекарственного вещества и через 10 секунд извлекают иглу.
После окончания инъекции выполняют инстилляции антисептических капель.
Преимущества предлагаемой изобретения состоит в том, что расположение кончика иглы находится на глубине, которая заранее измерена на оптическом когерентном томографе, а ограничитель с фиксатором иглы позволяют исполнить инъекцию безопасно, эффективно и наиболее точно ввести лекарственный препарат в супрахориоидальное пространство.
По предложенному способу выполнено 32 операции, пациентам с макулярным отеком в возрасте от 62 до 78 лет.
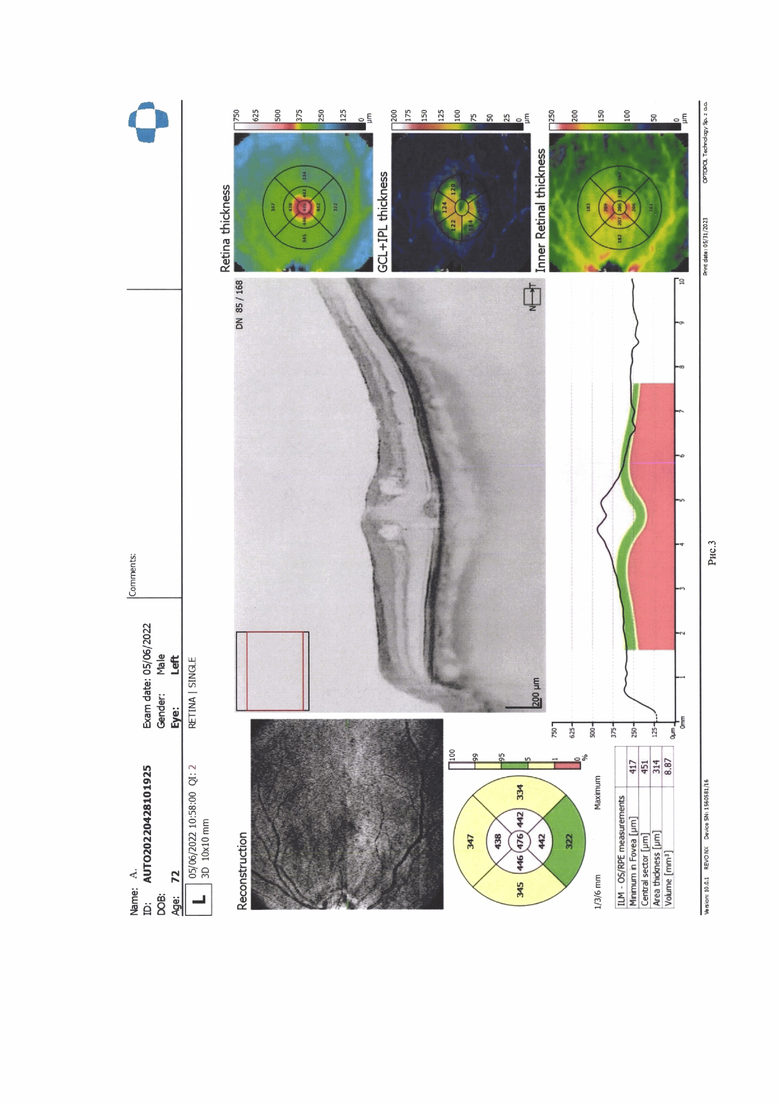
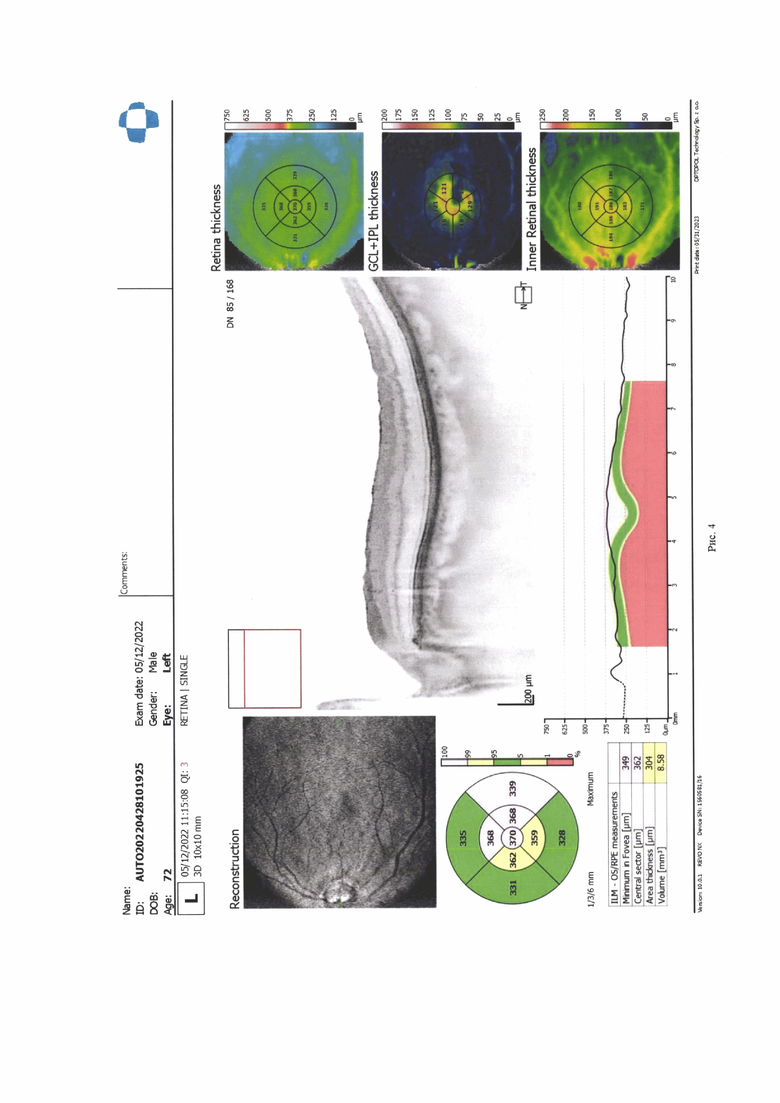
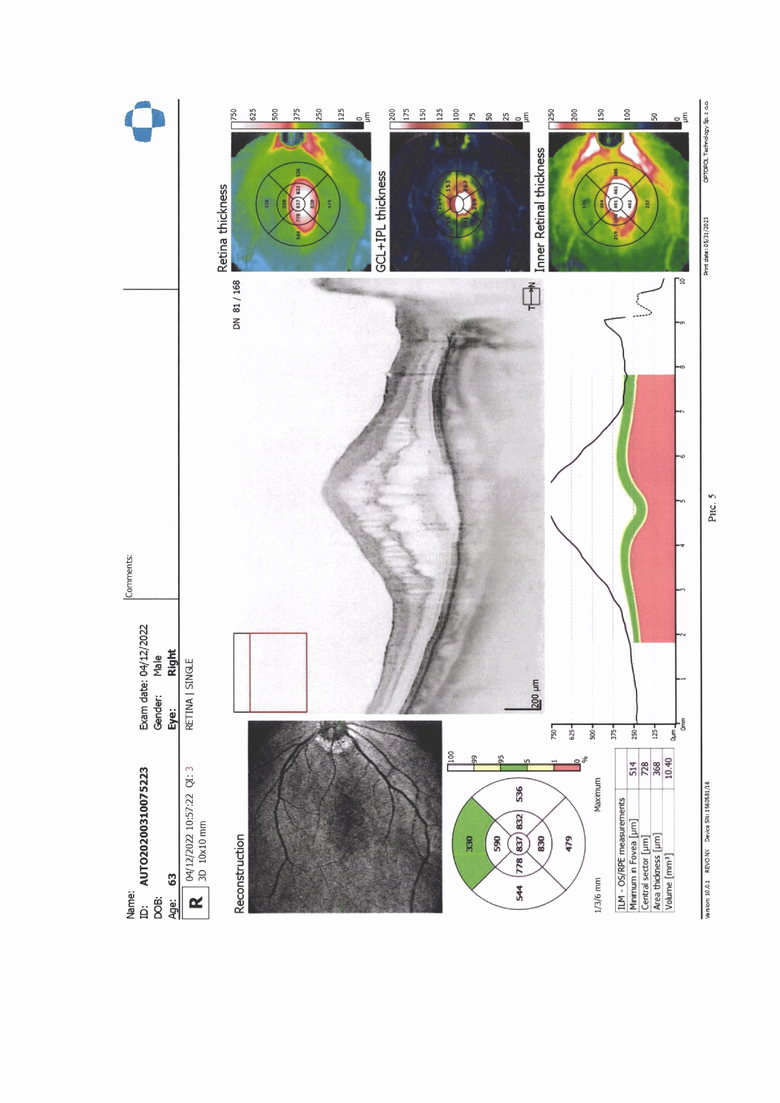
Клинический пример 1. Пациенту А., 72 года была проведено комбинированное хирургическое лечение факоэмульсификация катаракты с имплантацией интраокулярной линзы, витрэктомия, мембранопилинг, с введением воздуха по поводу эпимакулярного фиброза с витреомакулярным тракционным синдромом. Через 3 месяца после операции диагностирован макулярный отек до 476 мкм высотой по данным оптической когерентной томографии, острота зрения 0,8. Было выполнено введение лекарственного препарата триамцинолон по предложенному способу изобретения в 4 мм от лимба. Через 7 дней после операции высота макулярного отека снизилась до 370 мкм. Наблюдение в динамике показало уменьшение толщины макулярного отека через 6 месяцев до 345 мкм, улучшение остроты зрение до 1,0 (рис 3, 4).
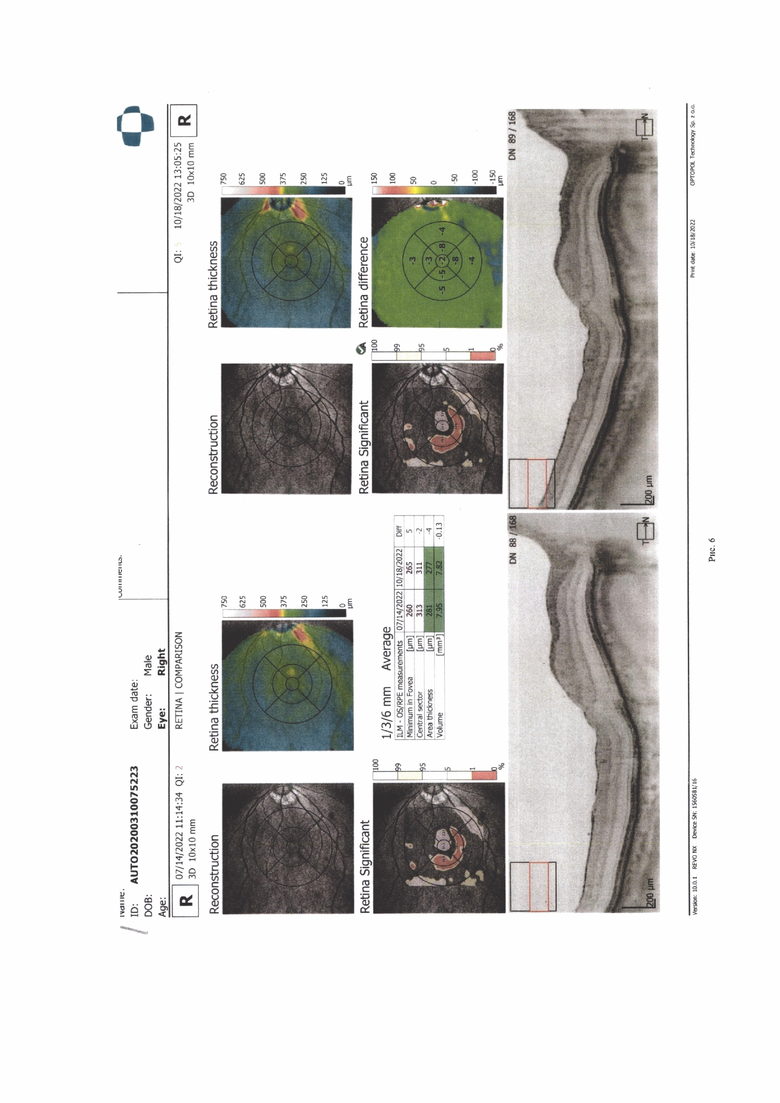
Клинический пример 2. Пациент В., 1 года с диагнозом врожденная оперированная терминальная глаукома, частичная врожденная катаракта, вялотекущий увеит, макулярный отек. До операции на УЗД в скан толщина макулярного отека до 1,2 мм. Было выполнено хирургическое лечение по предложенному способу - супрахориоидальное введение триамцинолона в 1 мм от лимба. После операции высота маклярного отека уменьшилась до 0,5 мм, через 6 месяцев до 0,5 мм, (рис. 5, 6).
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ введения лекарственного препарата в супрахориоидальное пространство | 2023 |
|
RU2799076C1 |
| СПОСОБ ЛЕЧЕНИЯ ЦЕНТРАЛЬНЫХ СУБРЕТИНАЛЬНЫХ КРОВОИЗЛИЯНИЙ | 2010 |
|
RU2435553C1 |
| СПОСОБ ТРАНССКЛЕРАЛЬНОЙ ФИКСАЦИИ ИНТРАОКУЛЯРНОЙ ЛИНЗЫ | 2023 |
|
RU2820012C1 |
| СПОСОБ И ПРЕПАРАТ ДЛЯ ЛЕЧЕНИЯ ТРОМБОЗОВ РЕТИНАЛЬНЫХ ВЕН | 2008 |
|
RU2375993C2 |
| СПОСОБЫ И УСТРОЙСТВА ДЛЯ ДОСТАВКИ ЛЕКАРСТВЕННОГО СРЕДСТВА К ГЛАЗНОЙ ТКАНИ С ПОМОЩЬЮ МИКРОИГЛЫ | 2011 |
|
RU2635320C2 |
| СПОСОБ ИНТРАВИТРЕАЛЬНОГО ВВЕДЕНИЯ ЛЕКАРСТВЕННЫХ ПРЕПАРАТОВ В ОФТАЛЬМОЛОГИИ | 2015 |
|
RU2581219C1 |
| СИСТЕМЫ ДОСТАВКИ ЛЕКАРСТВЕННОГО СРЕДСТВА ВНУТРЬ ГЛАЗА | 2007 |
|
RU2440102C2 |
| СПОСОБ СУПРАХОРИОИДАЛЬНОГО ВВЕДЕНИЯ ЛЕКАРСТВЕННОГО ПРЕПАРАТА ПРИ УВЕАЛЬНОМ КИСТОЗНОМ МАКУЛЯРНОМ ОТЕКЕ | 2023 |
|
RU2805816C1 |
| Способ профилактики геморрагических осложнений в хирургическом лечении больных со вторичной неоваскулярной некомпенсированной глаукомой | 2024 |
|
RU2840443C1 |
| СПОСОБ ЛЕЧЕНИЯ ГЕРПЕСВИРУСНОГО ПОРАЖЕНИЯ ВНУТРЕННИХ ОБОЛОЧЕК ГЛАЗА | 2012 |
|
RU2539161C2 |
Изобретение относится к медицине, в частности к офтальмологии. Осуществляют введение лекарственного препарата в супрахориоидальное пространство, выполняют парацентез роговицы с противоположной стороны от места инъекции с выпусканием влаги передней камеры глаза в объеме 0,1 мл, используют шприц 0,5 мл с иглой диаметром 30G, которую вводят трансконъюнктивально-трансклерально в верхне-височном квадранте под углом 15° к глазной поверхности с направлением хода иглы в плоскости параллельно плоскости лимба. Вводят препарат в объеме 0,2 мл, затем через 10 секунд извлекают иглу. Выполняют измерение толщины оболочек глаза пациента в области инъекции с помощью оптической когерентной томографии в микрометрах. Затем на инъекционную иглу инсулинового шприца с лекарственным веществом надевают ограничитель с фиксатором, угол среза которого совпадает с углом среза иглы, оставляя кончик иглы на величину согласно измерению толщины оболочек глаза в микрометрах. Фиксируют глаз микропинцетом в области лимба, вводят иглу на расстоянии от 1 до 4 мм от лимба срезом вовнутрь до соприкосновения ограничителя к поверхности глазного яблока и затем нажимают на поршень шприца. Способ повышает точность расположения кончика иглы в супрахориоидальном пространстве, улучшает контроль введения лекарственного вещества, уменьшает вероятность травмы оболочек глаза и повышает эффективность введения лекарственного препарата в супрахориоидальное пространство. 2 пр., 6 ил.
Способ введения лекарственного препарата в супрахориоидальное пространство, включающий выполнение парацентеза роговицы с противоположной стороны от места инъекции с выпусканием влаги передней камеры глаза в объеме 0,1 мл, использование шприца 0,5 мл с иглой диаметром 30G, которую вводят трансконъюнктивально-трансклерально в верхне-височном квадранте под углом 15° к глазной поверхности с направлением хода иглы в плоскости параллельно плоскости лимба, вводят препарат в объеме 0,2 мл, затем через 10 секунд извлекают иглу, отличающийся тем, что выполняют измерение толщины оболочек глаза пациента в области инъекции с помощью оптической когерентной томографии в микрометрах, затем на инъекционную иглу инсулинового шприца с лекарственным веществом надевают ограничитель с фиксатором, угол среза которого совпадает с углом среза иглы, оставляя кончик иглы на величину согласно измерению толщины оболочек глаза в микрометрах, фиксируют глаз микропинцетом в области лимба, вводят иглу на расстоянии от 1 до 4 мм от лимба срезом вовнутрь до соприкосновения ограничителя к поверхности глазного яблока и затем нажимают на поршень шприца.
| Способ введения лекарственного препарата в супрахориоидальное пространство | 2023 |
|
RU2799076C1 |
| СПОСОБ ЛЕЧЕНИЯ АТРОФИИ ЗРИТЕЛЬНОГО НЕРВА ПОСРЕДСТВОМ ТРАНСПЛАНТАЦИИ АУТОЛОГИЧНЫХ СТВОЛОВЫХ КЛЕТОК | 2009 |
|
RU2428956C2 |
| УСТРОЙСТВО ДОСТАВКИ ЛЕКАРСТВЕННОГО ПРЕПАРАТА К РОГОВИЦЕ ГЛАЗА | 2007 |
|
RU2344795C1 |
| Zhang DD, et al | |||
| A simple technique for suprachoroidal space injection of triamcinolone acetonide in treatment of macular edema | |||
| Способ получения продуктов конденсации фенолов с формальдегидом | 1924 |
|
SU2022A1 |
| Samirkumar R | |||
| Patel et al | |||
| Targeted Administration into the Suprachoroidal Space Using a | |||
Авторы
Даты
2025-03-05—Публикация
2024-03-04—Подача