Изобретение относится к области медицины, а именно к хирургии и нейрохирургии, и может быть использовано для чрескожной дискэктомии с помощью зонда-проводника при грыжах поясничных межпозвонковых дисков.
В подавляющем большинстве случаев причиной развития болевого синдрома в нижней части спины и/или нижних конечностях являются грыжи поясничных межпозвонковых дисков (МПД) [Хирургия дегенеративных поражений позвоночника: национальное руководство. Под ред. А.О. Гущи, Н.А. Коновалова, А.А. Гриня. М.: ГЭОТАР-Медиа, 2019]. Боль в нижней части спины с/без иррадиации в нижние конечности, обусловленная грыжей поясничного МПД, встречается у 1,2-43% населения в возрасте от 25 до 45 лет [Kim JH, van Rijn RM, van Tulder MW, Koes BW, de Boer MR, Ginai AZ, Ostelo RWGJ, van der Windt DAMW, Verhagen AP. Diagnostic accuracy of diagnostic imaging for lumbar disc herniation in adults with low back pain or sciatica is unknown; a systematic review. Chiropr Man Therap.2018;26:37]. Каждый год в странах Западной Европы в год регистрируется от 5 до 10 случаев грыж поясничных МПД на 1000 населения [Rogerson A, Aidlen J, Jenis LG. Persistent radiculopathy after surgical treatment for lumbar disc herniation: causes and treatment options. Int Orthop.2019;43(4):969-973]. Наиболее частой локализацией грыж МПД в поясничном отделе позвоночника выступает пояснично-крестцовый переход, что связано с особенностями функциональной анатомии и биомеханики данного позвоночно-двигательного сегмента [Postacchini F, Postacchini R. Operative management of lumbar disc herniation: the evolution of knowledge and surgical techniques in the last century. Acta Neurochir Suppl. 2011;108:17-21].
Как известно, отсутствие клинической эффективности от проводимого консервативного лечения у указанной группы пациентов в течение не менее 4-6 недель является показанием к выполнению планового оперативного вмешательства. Открытые хирургические методики представляют собой «золотой» стандарт оперативного лечения пациентов с грыжами поясничных МПД. Однако открытые методики сопряжены с большей хирургической агрессией (удаление части околопозвоночных мышц, части дужки позвонка и/или дугоотростчатых суставов, иссечение желтой связки) и, как следствие, продолжительной госпитализацией и длительным периодом реабилитации. Так, частота встречаемости осложнений после выполнения плановых открытых оперативных вмешательств на поясничном отделе позвоночного столба составляет 8-15,7%, что напрямую связано с увеличением экономических расходов практического здравоохранения [Demir S, Dulgeroglu D, Cakci A. Effects of dynamic lumbar stabilization exercises following lumbar microdiscectomy on pain, mobility and return to work. Randomized controlled trial. Eur J Phys Rehabil Med. 2014;50(6):627-640.; Dowling TJ, Munakomi S, Dowling TJ. Microdiscectomy. In: StatPearls. Treasure Island (FL): StatPearls Publishing; August 13, 2023]. По этой причине, одним из наиболее актуальных и перспективных направлений современной спинальной хирургии является поиск минимально-инвазивных методов хирургического лечения пациентов указанной группы.
Известен способ чрескожной дискэктомии с помощью зонда-проводника с боковым окном в канюле при грыжах поясничных межпозвонковых дисков, при котором производят введение в искомый МПД канюли под углом 50° к поверхности тела во фронтальной плоскости, с латеральным наклоном и с отступом на 8-10 см от срединной линии (линии остистых отростков). Продвижение канюли в МПД выполняют под рентгенологическим контролем в прямой и боковой проекциях. После прокола фиброзного кольца направляющий стилет из канюли удаляют и проводят стандартную дискографию с для оценки состояния межпозвонкового диска и наличия полостей.
После подтверждения рентгеновским снимком правильной позиции дистальной части аспирационной канюли скользящий ограничитель канюли подводят к месту прокола кожи пациента, направительный стилет удаляют, а вместо него в канюлю вводят шнековый стилет инструмента. Инструмент с канюлей перемещают в переднезаднем направлении примерно на 1 см с небольшим поворотом по оси канюли. Вещество пульпозного ядра МПД при этом проходит по канюле и таким образом собирается в прозрачном резервуаре для аспирируемого материала. Удаление грыжи МПД занимает примерно 3 минуты. Объем удаляемого дискового материала составляет не более 2 см3. Затем аспирационная канюля удаляется из полости МПД [Liguori A, Pandolfi М, Gurgitano М, et al, Image-guided percutaneous mechanical disc decompression for herniated discs: a technical note. Acta Biomed. 2020;91(10-S):e2020001].
Бесспорными преимуществами данного операционного доступа выступают малоинвазивность и техническая простота его выполнения.
К недостаткам данного способа следует отнести работу зондом-проводником в одном хирургическом коридоре с удалением небольшого количества пульпозного ядра, что не позволяет осуществить полноценную декомпрессию невральных структур.
Наиболее близким по технической сущности к предлагаемому является способ чрескожной дискэктомии с помощью зонда-проводника без бокового окна в канюле при поясничных грыжах МПД, где после флуороскопического подтверждения правильной позиции дистальной части аспирационной канюли скользящий ограничитель канюли подводят к месту прокола кожного покрова пациента, направительный стилет удаляют, а вместо него в канюлю вводят шнековый стилет инструмента. После выполнения дископункции под углом 50° к поверхности тела во фронтальной плоскости, с латеральным наклоном и с отступом на 8-10 см от срединной линии (линии остистых отростков) инструмент с канюлей перемещают в переднезаднем направлении примерно на 0,5-1 см с небольшим поворотом по оси канюли. В данном случае удаление грыжи МПД занимает примерно 5 минут, а объем удаляемого дискового материала составляет не более 1 см3 [Kim JH, Lee J, Lee WJ, et al. Efficacy of automated percutaneous lumbar discectomy for lumbar disc herniation in young male soldiers. Medicine (Baltimore). 2019;98(46):e 18044].
К недостаткам известного способа следует отнести работу зондом-проводником также в одном хирургическом коридоре, увеличение продолжительности выполнения чрескожной дискэктомии и удаление минимального количества вещества пульпозного ядра.
Все указанные недостатки не позволяют осуществить адекватную декомпрессию спинного мозга и его корешков при грыжах поясничных межпозвонкового диска.
Задачей заявляемого технического решения является разработка способа чрескожной дискэктомии с помощью зонда-проводника с боковым окном в канюле при грыжах поясничных МПД, позволяющего снизить травматич-ность и трудоемкость хирургического вмешательства, а также упростить процесс декомпрессии невральных структур.
Техническим результатом предлагаемого изобретения является снижение травматичности и трудоемкости хирургического вмешательства, за счет осуществления дискэктомии из трех хирургических коридоров с одним проколом в коже, что позволяет удалить значительно большую часть МПД (около 5 см3) и достигнуть полноценной декомпрессии невральных структур.
Технический результат достигается тем, что способ чрескожной дискэктомии с помощью зонда-проводника при грыжах поясничных МПД включает выполнение одного кожного прокола, осуществление дискэктомии из трех хирургических коридоров, полноценную декомпрессию спинного мозга и его корешков.
Отличительный прием заявляемого способа заключается в том, что выполняется кожный прокол в проекции искомого поясничного МПД с отступом на 10-12 см от срединной линии (линии остистых отростков) под рентгенологическим контролем.
Отличие предлагаемого способа также заключается и в том, что диско-пункцию осуществляют под значениями углов 30°, 50° и 70° к поверхности тела во фронтальной плоскости, меняя направление канюли без выхода за пределы фиброзного кольца, чем и достигается собственно декомпрессия невральных структур при грыжах поясничных МПД.
Сопоставительный анализ заявляемого способа и прототипа показывает, что заявляемый способ отличается от известного указанными приемами. Эти отличия позволяют сделать вывод о соответствии заявляемого технического решения критерию изобретения «новизна».
Проведенный поиск известных в медицине решений показал, что отличительные признаки предлагаемого способа не обнаружены в известных решениях чрескожной дискэктомии с помощью зонда-проводника при грыжах поясничных МПД.
Использование одного кожного прокола позволяет осуществить доступ к искомому МПД без излишней травматизации мягких тканей.
Удаление значительного количества пульпозного ядра из трех хирургических коридоров с различным значением угла наклона рабочей канюли без выхода за пределы фиброзного кольца обеспечивают адекватную степень декомпрессии невральных структур при грыжах поясничных МПД.
Клинические исследования авторов предлагаемого способа подтвердили возможность использования указанного способа чрескожной дискэктомии с помощью зонда-проводника с боковым окном в канюле при грыжах МПД пояснично-крестцового отдела позвоночника.
Предлагаемый способ чрескожной дискэктомии при грыжах поясничных МПД обеспечивает достижение усматриваемого заявителем технического результата, а именно позволяет снизить травматичность и трудоемкость хирургического вмешательства, за счет выполнения одного кожного прокола и удаления пульпозного ядра из трех хирургических коридоров с помощью зонда-проводника.
Изложенное позволяет сделать вывод о соответствии технического решения критерию «изобретательский уровень».
Способ, составляющий заявляемое изобретение, предназначен для использования в здравоохранении. Возможность его осуществления подтверждена описанными в заявке приемами и средствами, что соответствует критерию изобретения «промышленная применимость».
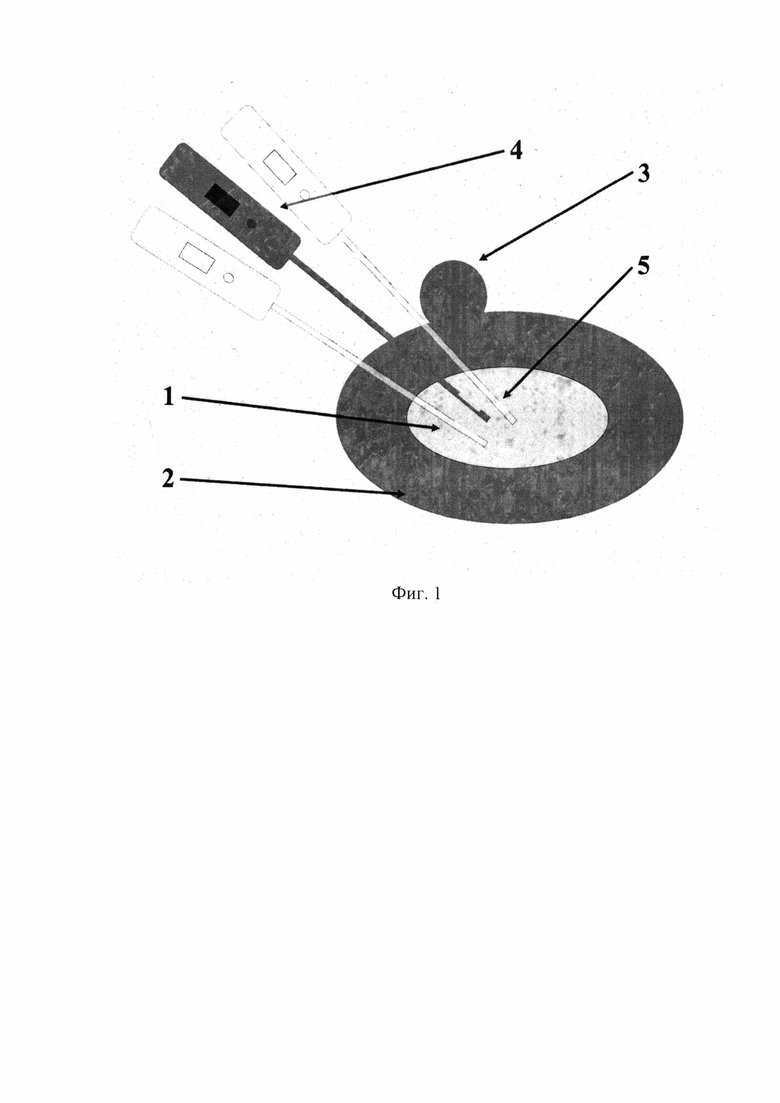
Сущность предлагаемого способа чрескожной дискэктомии с помощью зонда проводника при грыжах поясничных МПД поясняется на фиг. 1, где 1 - пульпозное ядро, 2 - фиброзное кольцо, 3 - грыжа МПД, 4 - рукоятка зонда-проводника с индикатором сопротивления, расположенная под значениями углов 30°, 50° и 70° к поверхности тела во фронтальной плоскости, 5 - рабочая канюля с боковым окном для удаления вещества пульпозного ядра.
С помощью зонда-проводника в канюле с боковым окном производят пункцию искомого МПД под рентгенологическим контролем с латеральным наклоном в 50° к фронтальной плоскости тела и с отступом на 10-12 см от срединной линии (линии остистых отростков). Продвижение рабочей канюли в МПД осуществляется также под рентгенологическим контролем в прямой и боковой проекциях. После прокола фиброзного кольца направляющий стилет из канюли удаляют и проводят стандартную дискографию. После подтверждения правильной позиции дистальной части аспирационной канюли скользящий ограничитель канюли подводят к месту прокола кожи пациента, направительный стилет удаляют, а вместо него в канюлю вводят шнековый стилет собственно инструмента для дискэктомии. Инструмент с канюлей перемещают в переднезаднем направлении примерно на 1 см с небольшим поворотом по оси канюли. Вещество пульпозного ядра МПД при этом проходит по канюле и таким образом собирается в прозрачном резервуаре для аспирируемого материала. Затем осуществляют дископункцию осуществляют под значениями углов 30° и 70° к поверхности тела во фронтальной плоскости, меняя направление канюли без выхода за пределы фиброзного кольца. Таким образом, удаление грыжи МПД осуществляется из трех хирургических коридоров и занимает не более 3 минут. При этом объем удаляемого материала пульпозного ядра составляет около 5 см3, что позволяет достигнуть полноценной декомпрессии невральных структур. Затем аспирационная канюля удаляется из полости МПД. Место пункции обрабатывается раствором антисептика и укрывается асептической повязкой.
Предложенный способ поясняется примерами конкретного выполнения. Пациентка Л., 48 лет, обратилась за помощью к врачу-нейрохирургу в условиях Центра малоинвазивной хирургии ООО «Харлампиевская клиника» (Иркутск, Россия) с жалобами на выраженную боль тянущего характера в нижней части спины с иррадиацией в правую нижнюю конечность.
На основании данных клинико-неврологического осмотра и данных лабораторно-инструментальных методов исследований у пациентки верифицирован клинический диагноз: «Дорсопатия. Обострение. Остеохондроз пояснично-крестцового отдела позвоночника. Грыжа МПД LIV-LV правосторонней локализации. Синдром люмбоишиалгии справа. Выраженный болевой и мышечно-тонический синдром».
Учитывая степень выраженности болевого синдрома, значительное снижение уровня качества жизни пациентки, отсутствие значимого эффекта от проводимой лекарственной терапии и парахирургических методов лечения (курс блокад с глюкокортикостероидами в комбинации с физиотерапевтическими методами лечения) и характер грыжевого выпячивания (сохранение целостности фиброзного кольца и отсутствие признаков секвестрации грыжи) последней показано хирургическое вмешательство в виде чрескожной дискэктомии с помощью зонда-проводника.
По предложенному способу с помощью зонда-проводника в канюле с боковым окном произведена пункцию МПД LIV-LV справа под рентгенологическим контролем с латеральным наклоном в 50° к фронтальной плоскости тела и с отступом на 10 см от линии остистых отростков. Продвижение рабочей канюли в МПД осуществлено также под рентгенологическим контролем в прямой и боковой проекциях. После прокола фиброзного кольца направляющий стилет из канюли удален и проведена дискография. После подтверждения правильной позиции дистальной части аспирационной канюли скользящий ограничитель канюли подведен к месту прокола кожи, направительный стилет удален, а вместо него в канюлю введен шнековый стилет собственно инструмента для дискэктомии. Инструмент с канюлей перемещен в переднезаднем направлении примерно на 1 см с небольшим поворотом по оси канюли. Осуществлена собственно дискэктомия. Затем осуществлена дископункция под значениями углов 30° и 70° к поверхности тела во фронтальной плоскости, меняя направление канюли без выхода за пределы фиброзного кольца. Произведено удаление грыжи МПД дополнительно из двух хирургических коридоров объемом около 5 см3, что позволяет достигнуть декомпрессии невральных структур. Затем аспирационная канюля удалена из полости МПД. Место пункции обработано раствором антисептика и укрыто асептической повязкой.
Пациентка активизирована через 2 часа после оперативного вмешательства. В раннем послеоперационном периоде назначен курс лекарственной терапии и ношение поясничного корсета умеренной степени фиксации с ограничением сидячего положения. Пациентка выписана через сутки без усиления степени выраженности болевого синдрома.
В последующие 3 месяцев пациентка Л. усиления степени выраженности болевого синдрома не отмечала, признаков рецидива грыжи МПД также не выявлено.
Пациент Р., 37 лет, обратился за помощью к врачу-нейрохирургу в условиях Центра малоинвазивной хирургии ООО «Харлампиевская клиника» (Иркутск, Россия) с жалобами на выраженную боль тянущего характера в нижней части спины с иррадиацией в левую нижнюю конечность.
На основании данных клинико-неврологического осмотра и данных лабораторно-инструментальных методов исследований у пациентки верифицирован клинический диагноз: «Дорсопатия. Обострение. Остеохондроз пояснично-крестцового отдела позвоночника. Грыжа МПД LV-SI правосторонней локализации. Синдром люмбоишиалгии слева. Выраженный болевой и мышечно-тонический синдром».
Учитывая степень выраженности болевого синдрома, значительное снижение уровня качества жизни пациентки, отсутствие значимого эффекта от проводимой лекарственной терапии и парахирургических методов лечения (курс блокад с глюкокортикостероидами в комбинации с физиотерапевтическими методами лечения) и характер грыжевого выпячивания (сохранение целостности фиброзного кольца и отсутствие признаков секвестрации грыжи) последней показано хирургическое вмешательство в виде чрескожной дискэктомии с помощью зонда-проводника.
По предложенному способу с помощью зонда-проводника в канюле с боковым окном произведена пункцию МПД LV-SI слева под рентгенологическим контролем с латеральным наклоном в 50° к фронтальной плоскости тела и с отступом на 12 см от линии остистых отростков. Продвижение рабочей канюли в МПД осуществлено также под рентгенологическим контролем в прямой и боковой проекциях. После прокола фиброзного кольца направляющий стилет из канюли удален и проведена дискография. После подтверждения правильной позиции дистальной части аспирационной канюли скользящий ограничитель канюли подведен к месту прокола кожи, направительный стилет удален, а вместо него в канюлю введен шнековый стилет собственно инструмента для дискэктомии. Инструмент с канюлей перемещен в переднезаднем направлении примерно на 1 см с небольшим поворотом по оси канюли. Осуществлена собственно дискэктомия. Затем осуществлена дископункция под значениями углов 30° и 70° к поверхности тела во фронтальной плоскости, меняя направление канюли без выхода за пределы фиброзного кольца. Произведено удаление грыжи МПД дополнительно из двух хирургических коридоров объемом около 5 см3, что позволяет достигнуть декомпрессии невральных структур. Затем аспирационная канюля удалена из полости диска. Место пункции обработано раствором антисептика и укрыто асептической повязкой.
Пациент активизирован через 2 часа после оперативного вмешательства. В раннем послеоперационном периоде назначен курс лекарственной терапии и ношение поясничного корсета умеренной степени фиксации с ограничением сидячего положения. Пациент выписан через сутки без усиления степени выраженности болевого синдрома.
В последующие 3 месяцев пациент Р. усиления степени выраженности болевого синдрома не отмечал, признаков рецидива грыжи МПД также не выявлено.
С декабря 2022 года по март 2024 года на базе Центра малоинвазивной хирургии ООО «Харлампиевская клиника» (Иркутск, Россия) по предлагаемому способу пролечено 65 пациентов (35 (53,8%) респондентов женского пола, 30 (46,2%) - мужского пола, возраст пациентов варьировал от 23 до 55 лет, средний возраст составил 42,4±9,8 лет) с подтвержденным диагнозом грыж поясничных МПД.
Статистический анализ степени выраженности болевого синдрома по визуальной аналоговой шкале в сроки 3, 6, 9, 12 и 24 месяца после выполнения чрескожной дискэктомии с помощью зонда-проводника продемонстрировал достоверное снижение указанного показателя (р=0,002). В раннем послеоперационном периоде отмечено статистически значимое улучшение уровня дееспособности пациентов по Oswestry Disability Index на 10-15% у 75% (р=0,047). В отдаленном периоде послеоперационного наблюдения за респондентами нами также отмечено достоверное улучшение уровня дееспособности по ODI (р=0,004). Анализ субъективной удовлетворенности проведенным оперативным вмешательством по модифицированной шкале MacNab показал, что у 62 (95,4%) респондентов отмечены отличные результаты, в 2 (3,07%) случаях - хороший исход ив 1 (1,5%) случае зарегистрирован удовлетворительный клинический результат.
Значимых осложнений в изучаемой группе пациентов не отмечено.
Таким образом, анализ полученных данных подтверждает возможность использования предлагаемого способа чрескожной дискэктомии с помощью зонда-проводника, что позволяет улучшить качество оказания высокотехнологичной медицинской помощи пациентам с грыжами поясничных МПД.
Предлагаемый способ не сложен в применении и может быть широко использован в клинической практике специалистами хирургического профиля любой квалификационной категории.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПУНКЦИОННОЙ ЧРЕСКОЖНОЙ МИКРОДИСКЭКТОМИИ НА УРОВНЕ L5-S1 МЕХАНИЧЕСКИМ ДЕКОМПРЕССОРОМ | 2010 |
|
RU2458645C2 |
| УСТРОЙСТВО ДЛЯ ЧРЕСКОЖНОГО УДАЛЕНИЯ ГРЫЖ МЕЖПОЗВОНКОВЫХ ДИСКОВ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА С ЭНДОСКОПИЧЕСКОЙ АССИСТЕНЦИЕЙ | 2022 |
|
RU2790945C1 |
| УСТРОЙСТВО ДЛЯ ЧРЕСКОЖНОГО УДАЛЕНИЯ ГРЫЖ МЕЖПОЗВОНКОВЫХ ДИСКОВ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА С ЭНДОСКОПИЧЕСКОЙ АССИСТЕНЦИЕЙ | 2020 |
|
RU2759406C1 |
| Способ холодноплазменной нуклеопластики на уровне люмбосакрального сегмента пояснично-крестцового отдела позвоночника | 2022 |
|
RU2794028C1 |
| Способ хирургического лечения двухуровневого дегенеративного заболевания поясничного отдела позвоночника | 2024 |
|
RU2831911C1 |
| Способ чрескожного видеоэндоскопического вмешательства на структурах позвоночного канала в воздушной среде низкого давления | 2017 |
|
RU2688324C2 |
| СПОСОБ ПРИЦЕЛЬНОЙ ЛАЗЕРНОЙ ДЕКОМПРЕССИИ МЕЖПОЗВОНКОВЫХ ДИСКОВ | 2005 |
|
RU2296509C1 |
| СПОСОБ ПРОТЕЗИРОВАНИЯ МЕЖПОЗВОНКОВОГО ДИСКА НА ПОЯСНИЧНО-КРЕСТЦОВОМ УРОВНЕ | 1996 |
|
RU2147843C1 |
| СПОСОБ ЛЕЧЕНИЯ ВНУТРИДИСКОВОЙ ГИПЕРТЕНЗИИ ПРИ ДЕГЕНЕРАТИВНО-ДИСТРОФИЧЕСКИХ ИЗМЕНЕНИЯХ ПОЗВОНОЧНИКА | 2014 |
|
RU2576447C2 |
| СПОСОБ ЛЕЧЕНИЯ ОСТЕОХОНДРОЗА ПОЗВОНОЧНИКА | 2002 |
|
RU2212916C1 |
Изобретение относится к медицине, а именно к хирургии и нейрохирургии, и может быть использовано для чрескожной дискэктомии с помощью зонда-проводника при грыжах поясничных межпозвонковых дисков. Под рентгенологическим контролем выполняют пункцию с латеральным наклоном в 50° к фронтальной плоскости тела и с отступом на 10-12 см от линии остистых отростков. Под рентгенологическим контролем в прямой и боковой проекциях проводят продвижение канюли в межпозвонковый диск. После прокола фиброзного кольца направляющий стилет из канюли удаляют и проводят дискографию. После контроля расположения дистальной части канюли скользящий ограничитель канюли подводят к месту прокола кожи пациента, направительный стилет удаляют, а вместо него в канюлю вводят шнековый стилет инструмента для дискэктомии. Собирают вещество пульпозного ядра межпозвонкового диска, перемещая шнековый стилет с канюлей в переднезаднем направлении на 1 см и поворачивая его по оси канюли. Затем, не выходя за пределы фиброзного кольца, меняют направление движения канюли, осуществляя пункцию межпозвонкового диска под углами 30° и 70° к поверхности тела во фронтальной плоскости. Способ обеспечивает снижение травматичности и трудоемкости хирургического вмешательства за счет использования одного кожного прокола, позволяющего осуществить доступ к искомому межпозвонковому диску без излишней травматизации мягких тканей. 1 ил., 2 пр.
Способ чрескожной дискэктомии с помощью зонда-проводника при грыжах поясничных межпозвонковых дисков, включающий пункцию искомого межпозвонкового диска, характеризующийся тем, что под рентгенологическим контролем выполняют пункцию с латеральным наклоном в 50° к фронтальной плоскости тела и с отступом на 10-12 см от линии остистых отростков; под рентгенологическим контролем в прямой и боковой проекциях проводят продвижение канюли в межпозвонковый диск; после прокола фиброзного кольца направляющий стилет из канюли удаляют и проводят дискографию, после контроля расположения дистальной части канюли скользящий ограничитель канюли подводят к месту прокола кожи пациента, направительный стилет удаляют, а вместо него в канюлю вводят шнековый стилет инструмента для дискэктомии; собирают вещество пульпозного ядра межпозвонкового диска, перемещая шнековый стилет с канюлей в переднезаднем направлении на 1 см и поворачивая его по оси канюли, затем, не выходя за пределы фиброзного кольца, меняют направление движения канюли, осуществляя пункцию межпозвонкового диска под углами 30° и 70° к поверхности тела во фронтальной плоскости.
| Liguori A, Pandolfi M, Gurgitano M, Arrichiello A, Angileri SA, Di Meglio L, Ierardi AM, Paolucci A, Galli F, Stellato E, Carrafiello G | |||
| Image-guided percutaneous mechanical disc decompression for herniated discs: a technical note | |||
| Acta Biomed | |||
| Способ восстановления спиралей из вольфрамовой проволоки для электрических ламп накаливания, наполненных газом | 1924 |
|
SU2020A1 |
| Способ чрескожного доступа при лазерном пункционном лечении дегенеративных заболеваний дисков | 2017 |
|
RU2673149C1 |
| Способ минимально-инвазивного хирургического лечения стеноза позвоночного канала поясничного отдела позвоночника | 2018 |
|
RU2731809C2 |
| СПОСОБ ЧРЕСКОЖНОГО ДОСТУПА К МЕЖПОЗВОНКОВОМУ ДИСКУ L5-S1 | 2009 |
|
RU2424776C1 |
Авторы
Даты
2025-03-13—Публикация
2024-06-13—Подача