Изобретение относится к области медицины, а именно к стоматологии, и предназначено для использования при лечении пациентов с зубочелюстно-лицевыми аномалиями в сочетании с синдромом болевой дисфункции височно-нижнечелюстного сустава (ВНЧС).
Наиболее близким к заявляемому изобретению (прототипом) является «Способ лечения заболеваний височно-нижнечелюстных суставов, обусловленных окклюзионными нарушениями, у пациентов» (RU2797641C1), сущность которого заключается в изготовлении на зубной ряд нижней челюсти окклюзионной шины из полимерного материала, с последующим проведением коррекции поверхности шины-регистратора к окклюзионной поверхности зубного ряда верхней челюсти и адаптацию пациента к оптимальному положению нижней челюсти в течение 2-3 месяцев, после чего фиксируют брекет-систему на верхний зубной ряд с параллельным ношением окклюзионной шины на нижнем зубном ряду и выравнивают окклюзионную плоскость в течение 2-3 месяцев. Далее фиксируют брекет-систему на нижний зубной ряд с сохранением найденного с помощью окклюзионной шины функционального положения нижней челюсти при помощи окклюзионных накладок, которые располагаются в зависимости от вида прикуса, либо в области боковых зубов, либо в области передних зубов верхней челюсти, далее продолжают нивелирование верхних и нижних зубов, выравнивание окклюзионной плоскости, коррекцию прикуса с помощью межчелюстных эластиков, достигая множественных межзубных контактов в течение 1,5-2 лет.
Представленный способ лечения пациентов с аномалиями окклюзии в сочетании с синдромом болевой дисфункции височно-нижнечелюстного сустава основывается на комплексном подходе в диагностике и лечении аномалий окклюзии, а также устранении соматических дисфункций, приведших к развитию аномалии зубочелюстной системы. Всё это позволяет повысить эффективность лечения пациентов и снизить риск рецидива.
Способ лечения пациентов с аномалиями окклюзии в сочетании с синдромом болевой дисфункции височно-нижнечелюстного сустава (ВНЧС) предусматривает проведение клинических, функциональных и лучевых обследований с использованием ортопантомограмм (ОПТГ), телерентгенограмм (ТРГ) в боковой проекции с цефалометрическим анализом (например, в программе Dolphin Imaging), конусно-лучевых компьютерных томограмм (КЛКТ) ВНЧС в двух положениях: открытый и закрытый рот, магнитно-резонансную томографию ВНЧС (МРТ), кинезиографию, ультразвуковые исследования (УЗИ) ВНЧС и диагностику соматической дисфункции у врача-остеопата.
Перед началом лечения в течении 2 недель пациент с помощью шины на верхнюю челюсть (например, с помощью аппарата AQUALIZER) расслабляет жевательные мышцы челюстно-лицевой области для устранения мышечного дисбаланса.
На следующем этапе врачом-гнатологом изготавливается лечебно-диагностическо-окклюзионная каппа (сплинт) на нижнюю челюсть от 37 до 47 зуба на период от 6 до 12 месяцев, которая позволяет нормализовать пространственные взаимоотношения внутрисуставных структур после проведения электромиостимуляции и устранить хроническую механическую травму тканей ВНЧС, снизить напряжение жевательных мышц и стабилизировать функционирование сустава, тем самым создать благоприятные условия для комплексного ортодонтического лечения пациентов с операцией на верхней и/или нижней челюстях.
В этот же период пациент находится на лечении у остеопата для проведения ортодонтической коррекции, которая способствует подстройке всех костей к предполагающимся изменениям. Спустя 6 месяцев лечения на сплинте повторно проводится МРТ-исследование для оценки коррекции положения ВНЧС.
Следующим шагом является ортодонтическое лечение пациента с установкой брекет-системы и подготовкой к ортогнатической операции, которая осуществляется совместно с врачом-остеопатом. На первом клиническом этапе проводят сканирование зубных рядов внутриротовым сканером (например, «Emerald», Planmeca, Финляндия) с последующим антропометрическим анализом. Далее планируют желаемый прикус пациента после операции под контролем врача-ортодонта и челюстно-лицевого хирурга. На лабораторном этапе в зуботехнической лаборатории изготавливают шаблон (сплинт).
Хирургический этап включает в себя один или несколько операций из следующего ряда в зависимости от диагноза пациента:
• перемещения верхней челюсти (остеотомия по типу Ле Фор I / LeFort I osteotomy);
• перемещения нижней челюсти (межкортикальная остеотомия нижней челюсти / BilateralSagittalSplittingOsteotomy, BSSO);
• перемещения подбородочного отдела, гениопластика (увеличение его проекции, уменьшение, смещение, коррекция формы);
• проведения краевых резекций нижней челюсти для создания симметрии контуров;
• перемещения скуловых костей (увеличение проекции)
После проведения операции на челюстях врач-хирург припасовывает сплинт и через подготовленные отверстия проводит дополнительную постановку микроимплантатов (минивинтов), после чего фиксируют эластические ортодонтические элементы на головке микроимплантата.
На постхирургическом-ортодонтическом этапе через 1,5 месяца повторно проводятся исследования (ОПТГ, ТРГ головы в боковой проекции с 3D-цефалометрической расшифровкой в программе DolphinImaging, КЛКТ ВНЧС).
В ретенционный период изготавливается несъемный ретенционный аппарат на обе челюсти по стандартной методике, проводятся дополнительные исследования (ОПТГ, ТРГ головы в боковой проекции с 3D-цефалометрической расшифровкой в программе DolphinImaging, КЛКТ ВНЧС, УЗИ ВНЧС) для регистрации результатов комплексного лечения пациента.
Эффективность способа демонстрирует приведенный нижеследующий клинический пример.
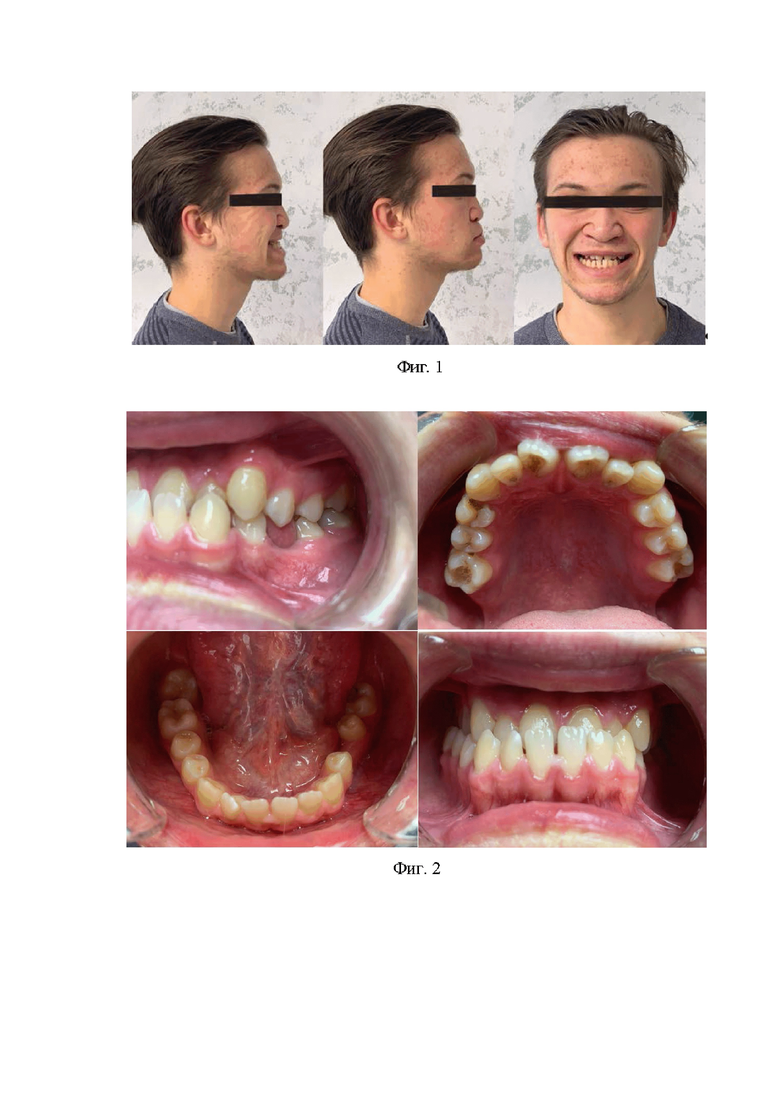
Пациент, Ф., 19 лет, обратился с жалобами на переднее положение нижней челюсти, наличие промежутков между зубами, затрудненное пережевывание пищи, щелчки в области левого ВНЧС во время открывания рта. При внешнем осмотре: изменена конфигурация лица, вогнутый профиль (фиг.1).
Из анамнеза выявлено, что ортодонтическое лечение ранее не проводилось.
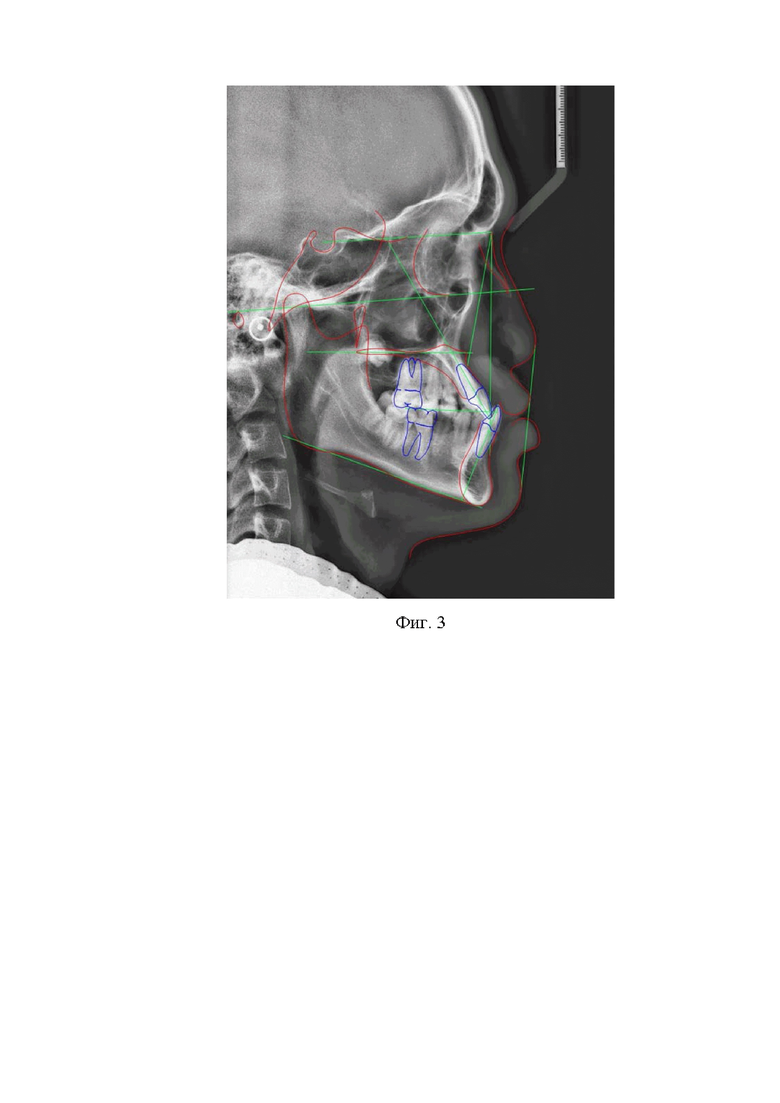
В полости рта: соотношение моляров по мезиальному типу справа, по нейтральному - слева. Трансверсальная резцовая окклюзия (смещение межрезцовой линии на нижней челюсти влево на 2 мм). Двусторонняя палатиноокклюзия. Адентия зубов 1.7, 4.7, 3.7. Тортоаномалии 1.1, 4.2 (фиг. 2).
На основании полученных данных клинического обследования был поставлен предварительный диагноз: мезиальная окклюзия гнатической формы, микрогения верхней челюсти, обратная резцовая дизокклюзия.
Для постановки основного диагноза были проведены дополнительные методы исследования:
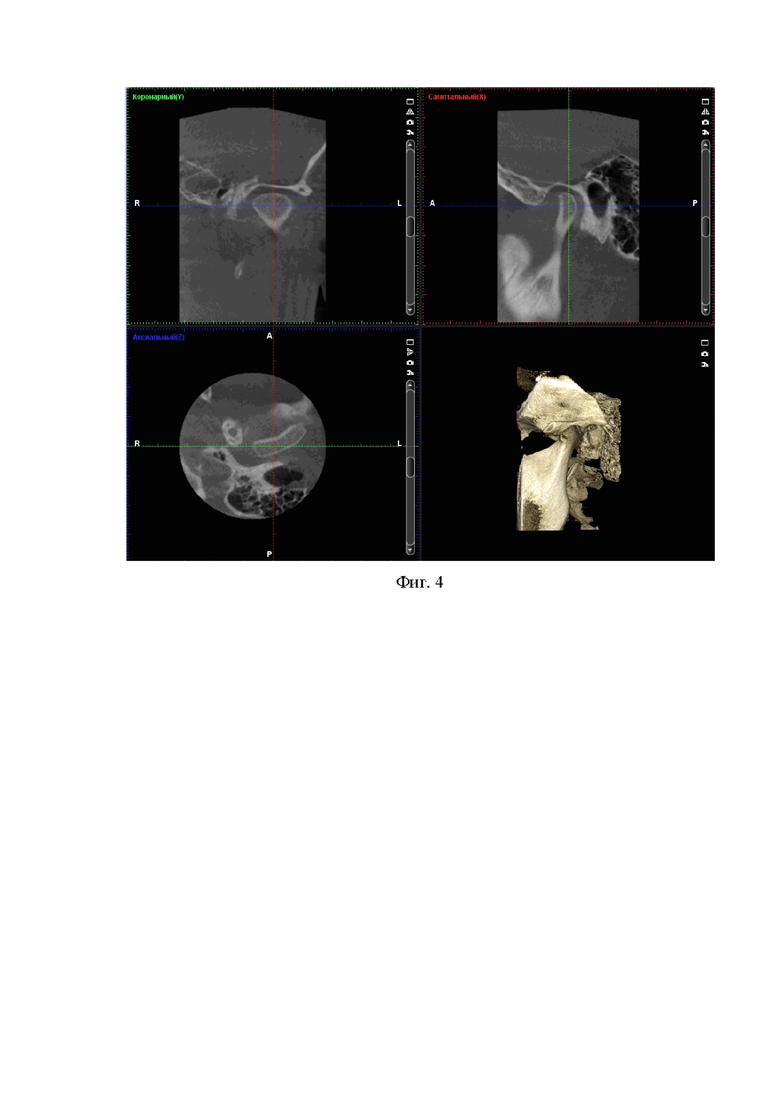
1) рентгенологическое обследование: цефалометрический анализ ТРГ головы в боковой проекции показал верхнюю ретро-, микрогнатию (угол SNA=76.3°, ANS-PNS=42.1 мм). Нижнюю макрогнатию (Pg'-Go 82.7 мм). Горизонтальный характер роста лицевого черепа (угол N/Go/Me=64.5°). Число Wits=-10.0 мм (фиг.3).
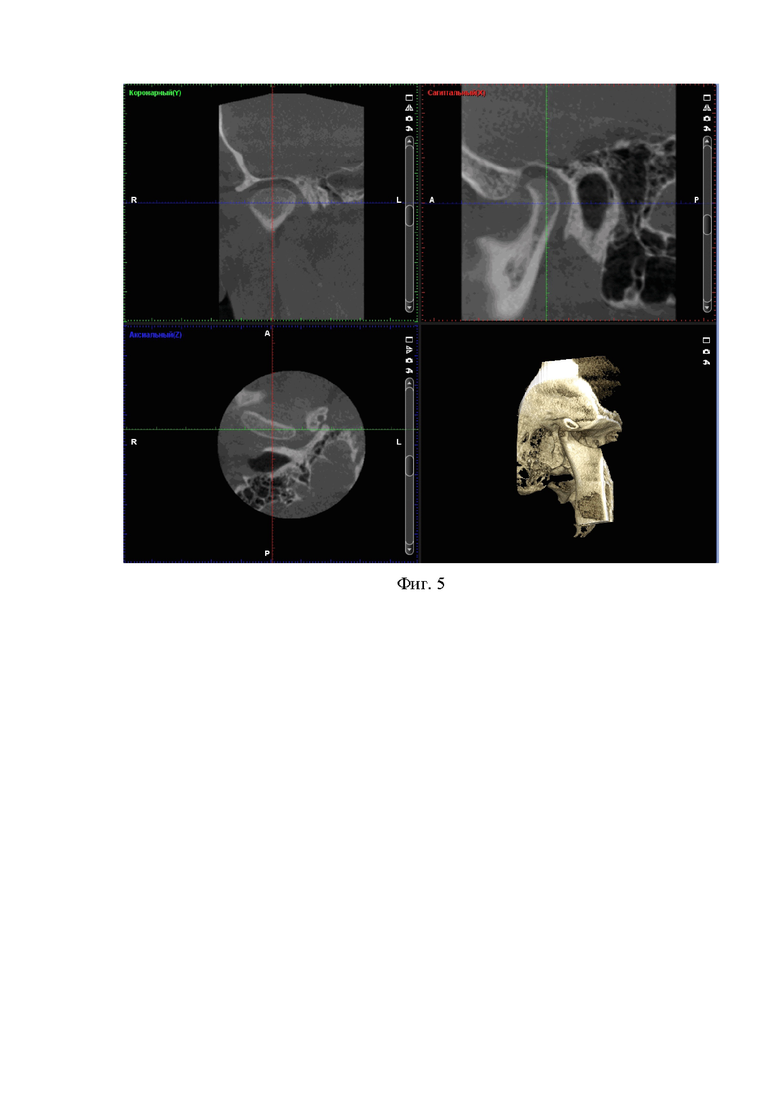
2) На срезах КЛКТ ВНЧС выявлено асимметричное положение головок нижней челюсти - смещение левого мыщелкового отростка н/ч кзади, расширение левой суставной щели в переднем отделе. Смещение правого мыщелкового отростка н/ч кпереди и кверху, сужение правой суставной щели в переднем и верхнем отделе. Ассиметричное положение головок н/ч в аксиальной и коронарной плоскости (фиг. 4, 5).
3) На МРТ ВНЧС выявлено: частичная медиальная дислокация суставного диска правого ВНЧС. Гипомобильность сустава средней степени выраженности. Синовит левого ВНЧС. Полная вентро-медиальная дислокация диска с частичной репозицией.
4) Проведена электромиография жевательных мышц с использованием компьютезированного электромиографа BioEMG III BioRESEARCH показала, что при проведении функциональной пробы "физиологический покой" правые и левые собственно жевательные и височные мышцы находятся в функциональной перегрузке, причем в большей степени левая собственно жевательная и правая височная мышца (средний биопотенциал правой m.temporalis - 3.4 мкВ, левой m.masseter - 7.3 мкВ при норме > 2 мкВ). Выявлена ассиметричная работа собственно жевательных мышц, нарушение синергизма работы левых височной и собственно жевательной мышцы. При проведении проб «Максимальное волевое смыкание зубных рядов» и «Максимальное волевое сжатие на валиках» выявлена ассиметричная работа мышц: правая m.masseter имеет больший биопотенциал (33.2 мкВ и 69.2 мкВ соответственно) больше, чем левая (24.2 мкВ 55.6 мкВ соответственно), правая m.temporalis имеет больший биопотенциал (69.3 мкВ и 73.2 мкВ соответственно), чем левая (51.4 и 54.5 мкВ соответственно).
5) Проведена кинезиография нижней челюсти с применением аппарата «Кинезиограф» JawTracker 3D с использованием различных проб в трех плоскостях - сагиттальной, фронтальной, горизонтальной. В результате проведения функциональной пробы «максимальное опускание и поднимание н/ч» выявлено ограничение открывания рта (23.6 мм во фронтальной плоскости при норме 40-45 мм), дефлексия нижней челюсти вправо на 9.2 мм при открывании рта. При проведении функциональной пробы «максимальное выдвижение н/ч» ограниченные протрузионные движения в сагиттальной (2.4 мм) плоскости, смещение траектории движения вправо при выдвижении нижней челюсти вперед (3.3 мм). При проведении функциональной пробы «максимальное перемещение н/ч вправо и влево» выявлены ограниченные латеротрузионные движения неправильной формы (3.3 мм во фронтальноий плоскости, до 2.4 мм в горизонтальной при норме от 7 мм).
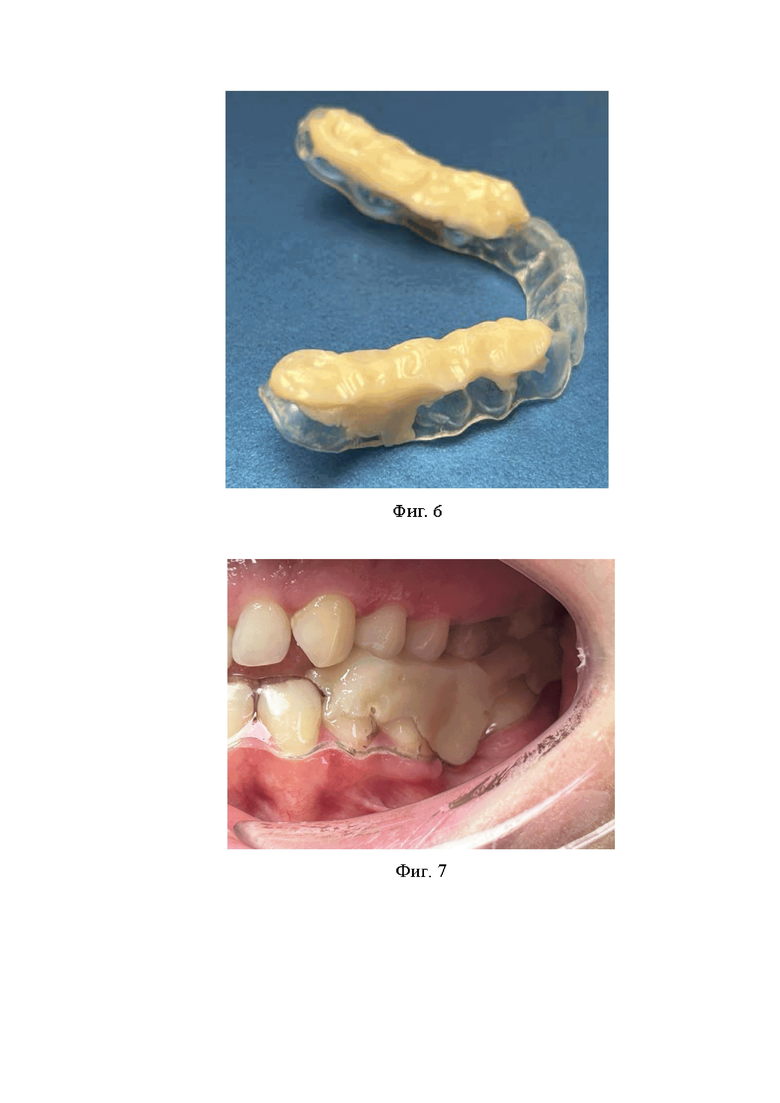
Перед началом лечения пациенту была назначена шина на верхнюю челюсть - AQUALIZER, сроком 2 недели. На следующем этапе врачом-гнатологом изготавливается лечебно-диагностическо-окклюзионная каппа (сплинт) на нижнюю челюсть, которая была зафиксирована на нижний зубной ряд после электромиостимуляции и определения центральной окклюзии (фиг.6, 7). В этот же период пациент находился на лечение у остеопата. Спустя 6 месяцев лечения на сплинте получены результаты повторного МРТ ВНЧС: признаков передней и задней дислокации суставных дисков не выявлено. Патологической подвижности не выявлено.
Последующие этапы лечения включали в себя ортодонтическое лечение пациента и подготовка к ортогнатической операции.
Хирургический этап включал в себя две операции:
• перемещения верхней челюсти (остеотомия по типу Ле Фор I / LeFort I osteotomy);
• перемещения нижней челюсти (межкортикальная остеотомия нижней челюсти / BilateralSagittalSplittingOsteotomy, BSSO);
После проведения операции на челюстях врач-хирург, припасовывает сплинт и через подготовленные отверстия проводит дополнительную постановку микроимплантатов (минивинтов) после чего фиксируют эластические ортодонтические элементы на головке микроимплантата.
На постхирургическом-ортодонтическом этапе через 1,5 месяца повторно проводены дополнительные исследования:
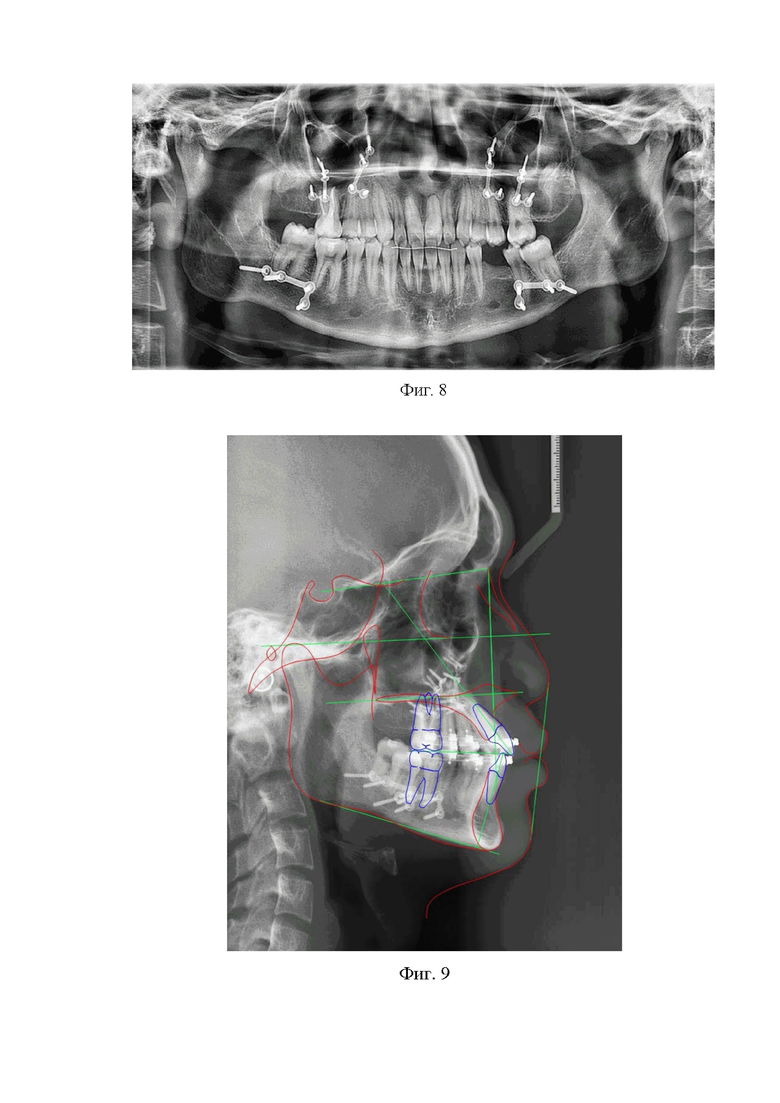
1) ОПТГ: ОПТГ: Смыкание зубного ряда соответствует I классу по Энглю (фиг. 8).
2) Цефалометрический анализ ТРГ головы в боковой проекции отображает приближенные к норме значения: угол SNA=84.0°, ANS-PNS=52.9 мм, число Wits=-2.2 мм (фиг. 9).
По окончании комплексного ортодонтического, хирургического и гнатического лечения произведена повторная диагностика и оценка результатов, которые отражают успех намеченного плана лечения (изложенного выше):
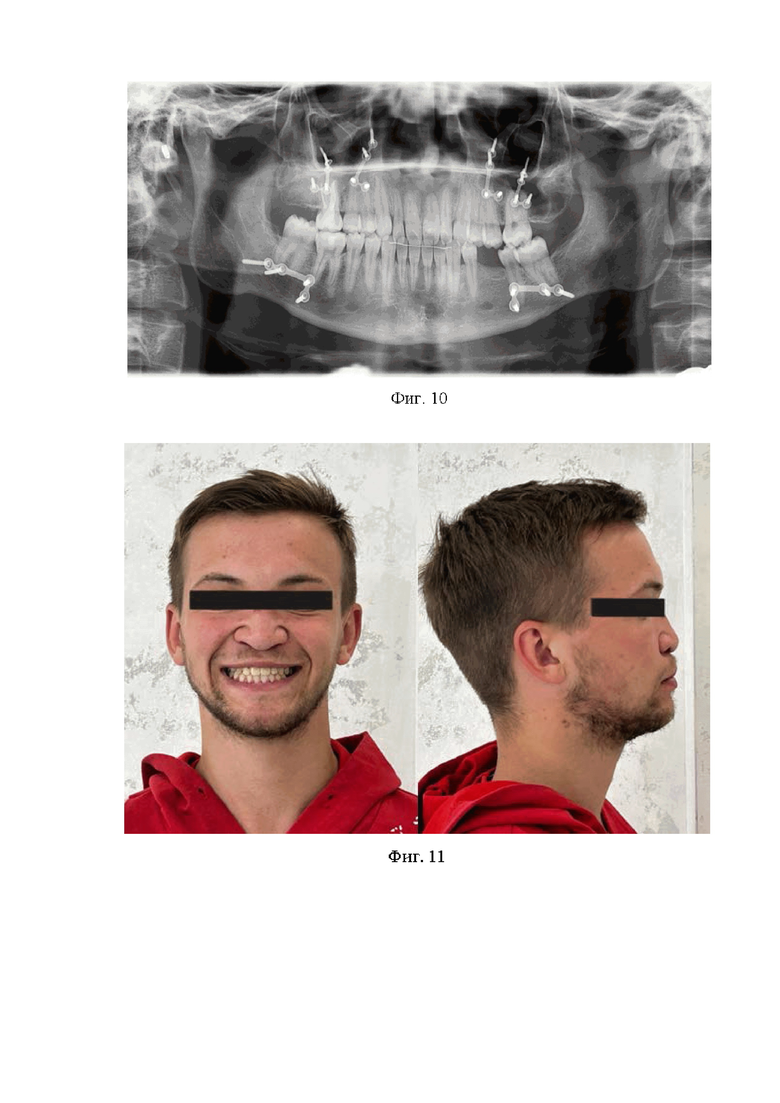
1) ОПТГ: Смыкание зубного ряда соответствует I классу по Энглю (фиг. 10).
2) Цефалометрический анализ ТРГ головы в боковой проекцииугол SNA=84.0°, ANS-PNS=52.9 мм, число Wits=-2.2 мм.
3) На срезах КЛКТ ВНЧС суставные головки располагаются в суставных впадинах центрально. Просвет рентгенологической суставной щели одинаков во всех её отделах.
4) На МРТ ВНЧС признаков передней и задней дислокации суставных дисков не выявлено. Патологической подвижности не выявлено.
5) Проведена электромиография жевательных мышц: менее выраженная дискоординация работы мышц. При проведении пробы «Максимального волевого сжатия зубных дуг» показатели биопотенциалов приближаются к норме.
6) Проведена кинезиография нижней челюсти с применением аппарата «Кинезиограф» JawTracker 3D с использованием различных проб в трех плоскостях - сагиттальной, фронтальной, горизонтальной. В результате проведения функциональной пробы «максимальное опускание и поднимание н/ч» не выявлено ограничение открывания рта. При проведении функциональной пробы «максимальное выдвижение н/ч» ограничения протрузионных движении в сагиттальной (1 см) плоскости не выявлено, латеральные отклонения отсутствуют. При проведении функциональной пробы «максимальное перемещение н/ч вправо и влево» в норме (латеральное смещение нижней челюсти составляет 7 мм влево и 8 мм влево, смещение нижней челюсти кзади отсутствуют).
Объективно: лицо симметричное, профиль прямой. Срединная линия совпадает со срединной линией лица. Открывание рта свободное, на 3 см, Движения нижней челюсти без девиаций, безболезненные (фиг. 11).
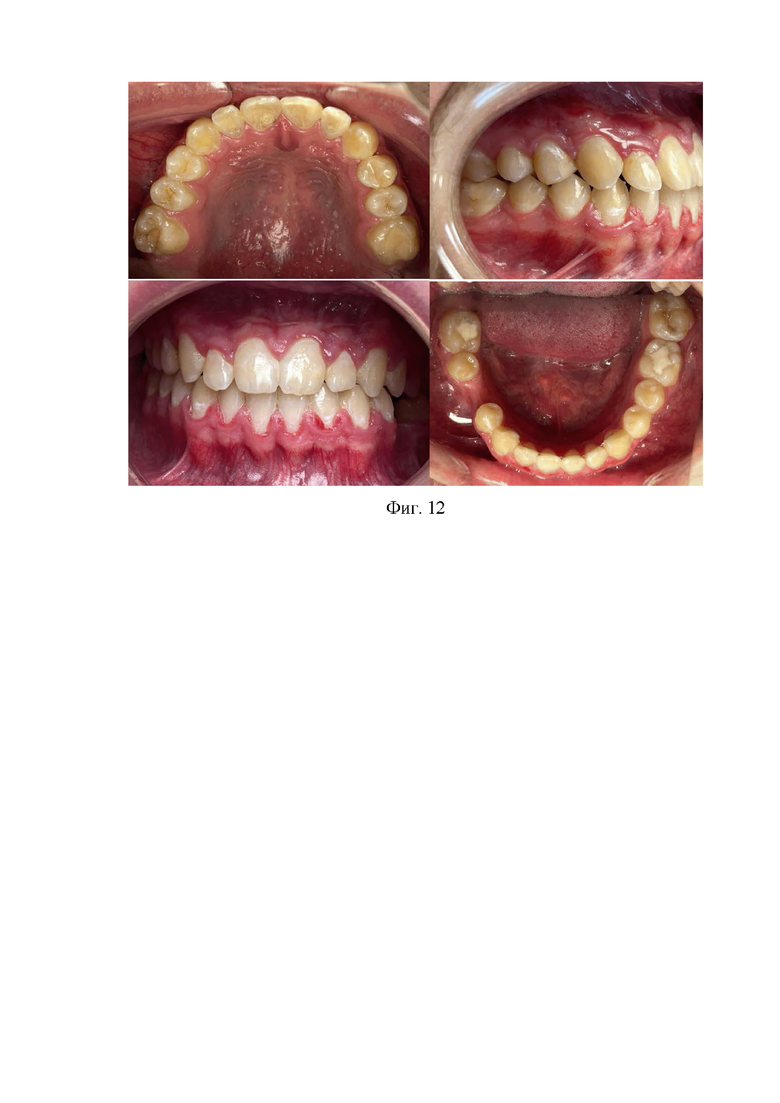
В полости рта соотношение моляров по нейтральному типу. Межрезцовая линия совпадает со срединной линией лица. Адентия зубов 1.7, 4.7, 3.7 (фиг. 12).
Таким образом, изобретение позволяет не только провести точную диагностику, а также комплексное лечение с нормализацией функции зубочелюстно-лицевой системы и предупредить рецидив патологии с лечением у врача остеопата на всех этапах.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ КОМПЛЕКСНОЙ МОРФОФУНКЦИОНАЛЬНОЙ ДИАГНОСТИКИ ЗУБОЧЕЛЮСТНОЙ СИСТЕМЫ У ПАЦИЕНТОВ С АНОМАЛИЯМИ ОККЛЮЗИИ В СОЧЕТАНИИ С РАССТРОЙСТВАМИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНЫХ СУСТАВОВ | 2022 |
|
RU2798376C1 |
| Способ диагностики и лечения пациентов с различными формами гнатической окклюзии | 2019 |
|
RU2768160C2 |
| Способ комплексной диагностики окклюзии | 2018 |
|
RU2694175C1 |
| СПОСОБ ПРОВЕДЕНИЯ СПЛИНТ-ТЕРАПИИ У ПАЦИЕНТОВ С КОНЦЕВЫМИ ДЕФЕКТАМИ ЗУБНЫХ РЯДОВ, В ТОМ ЧИСЛЕ С ОГРАНИЧЕННЫМ ОТКРЫВАНИЕМ РТА | 2024 |
|
RU2833134C1 |
| Способ исследования дисфункции височно-нижнечелюстного сустава у пациентов с миогенным характером боли | 2021 |
|
RU2797188C1 |
| Способ ортодонтического лечения нарушений височно-нижнечелюстных суставов и элайнер для его осуществления | 2024 |
|
RU2834813C1 |
| СПОСОБ ПРОВЕДЕНИЯ ДИАГНОСТИКИ ОПОРНО-ДВИГАТЕЛЬНОГО АППАРАТА ПРИ ПЛАНИРОВАНИИ И ПРОВЕДЕНИИ СТОМАТОЛОГИЧЕСКОГО ЛЕЧЕНИЯ | 2017 |
|
RU2657195C1 |
| Способ лечения скелетных форм мезиального соотношения зубных рядов у пациентов с завершенным ростом лица | 2018 |
|
RU2689027C1 |
| Способ диагностики аномалии высоты прикуса для выбора тактики ортопедического лечения | 2021 |
|
RU2760086C1 |
| СПОСОБ КОЛИЧЕСТВЕННОЙ ОБЪЕКТИВНОЙ И СУБЪЕКТИВНОЙ ОЦЕНКИ КАЧЕСТВА ОРТОДОНТИЧЕСКОГО ЛЕЧЕНИЯ | 2021 |
|
RU2784289C1 |
Изобретение относится к области медицины, а именно к стоматологии, и предназначено для использования при лечении пациентов с зубочелюстно-лицевыми аномалиями в сочетании с синдромом болевой дисфункции височно-нижнечелюстного сустава (ВНЧС). Проводят клинические, функциональные и лучевые обследования пациента с использованием ортопантомографии (ОПТГ), телерентгенографии (ТРГ) в боковой проекции с цефалометрическим анализом, конусно-лучевой компьютерной томографии (КЛКТ) ВНЧС в двух положениях: открытый и закрытый рот, магнитно-резонансную томографию ВНЧС, кинезиографию, ультразвуковые исследования (УЗИ) ВНЧС и диагностику соматической дисфункции у врача-остеопата. Перед началом лечения пациенту для устранения мышечного дисбаланса назначают ношение шины на верхнюю челюсть в течение 2 недель. Затем изготавливают сплинт - лечебнодиагностическо-окклюзионную каппу на нижнюю челюсть от 37 до 47 зуба и назначают пациенту ее ношение на период от 6 до 12 месяцев. В этот же период проводят остеопатическое лечение и устранение соматических дисфункций. Спустя 6 месяцев лечения на сплинте, повторно, для оценки коррекции положения ВНЧС проводят МРТ-исследование. Затем осуществляют ортодонтическое лечение пациента и подготовку к ортогнатической операции, при этом на клиническом этапе проводят сканирование зубных рядов внутриротовым сканером и проводят антропометрический анализ, определяют желаемые параметры прикуса пациента после операции. Затем на лабораторном этапе изготавливают шаблон-сплинт. На хирургическом этапе выполняют по меньшей мере одну или в зависимости от диагноза пациента сочетание операций из следующего ряда: перемещение верхней челюсти - остеотомия по типу LeFort I; перемещение нижней челюсти - межкортикальная остеотомия нижней челюсти; перемещение подбородочного отдела - увеличение его проекции, уменьшение, смещение, коррекция формы; проведение краевых резекций нижней челюсти с созданием симметрии контуров; перемещение скуловых костей - увеличение проекции. После проведения операции припасовывают сплинт и через подготовленные отверстия проводят дополнительную постановку микроимплантатов, после чего фиксируют эластические ортодонтические элементы на головке микроимплантата. На постхирургическом ортодонтическом этапе, через 1,5 месяца, проводят повторно исследования: ОПТГ, ТРГ головы в боковой проекции с цефалометрией, КЛКТ ВНЧС; в ретенционный период изготавливают несъемный ретенционный аппарат на обе челюсти, проводят дополнительные исследования: ОПТГ, ТРГ головы в боковой проекции с цефалометрией, КЛКТ, УЗИ ВНЧС и регистрируют результаты комплексного лечения пациента. 12 ил., 1 пр.
Способ лечения пациентов с аномалиями окклюзии в сочетании с синдромом болевой дисфункции височно-нижнечелюстного сустава (ВНЧС), заключающийся в том, что проводят клинические, функциональные и лучевые обследования пациента с использованием ортопантомографии (ОПТГ), телерентгенографии (ТРГ) в боковой проекции с цефалометрическим анализом, конусно-лучевой компьютерной томографии (КЛКТ) ВНЧС в двух положениях: открытый и закрытый рот, магнитно-резонансную томографию ВНЧС, кинезиографию, ультразвуковые исследования (УЗИ) ВНЧС и диагностику соматической дисфункции у врача-остеопата; перед началом лечения пациенту для устранения мышечного дисбаланса назначают ношение шины на верхнюю челюсть в течение 2 недель; затем изготавливают сплинт - лечебнодиагностическо-окклюзионную каппу на нижнюю челюсть от 37 до 47 зуба и назначают пациенту ее ношение на период от 6 до 12 месяцев, в этот же период проводят остеопатическое лечение и устранение соматических дисфункций; спустя 6 месяцев лечения на сплинте, повторно, для оценки коррекции положения ВНЧС проводят МРТ-исследование, затем осуществляют ортодонтическое лечение пациента и подготовку к ортогнатической операции, при этом на клиническом этапе проводят сканирование зубных рядов внутриротовым сканером и проводят антропометрический анализ, определяют желаемые параметры прикуса пациента после операции, затем на лабораторном этапе изготавливают шаблон-сплинт; на хирургическом этапе выполняют по меньшей мере одну или в зависимости от диагноза пациента сочетание операций из следующего ряда:
перемещение верхней челюсти - остеотомия по типу LeFort I;
перемещение нижней челюсти - межкортикальная остеотомия нижней челюсти;
перемещение подбородочного отдела - увеличение его проекции, уменьшение, смещение, коррекция формы;
проведение краевых резекций нижней челюсти с созданием симметрии контуров;
перемещение скуловых костей - увеличение проекции;
после проведения операции припасовывают сплинт и через подготовленные отверстия проводят дополнительную постановку микроимплантатов, после чего фиксируют эластические ортодонтические элементы на головке микроимплантата; на постхирургическом ортодонтическом этапе, через 1,5 месяца, проводят повторно исследования: ОПТГ, ТРГ головы в боковой проекции с цефалометрией, КЛКТ ВНЧС; в ретенционный период изготавливают несъемный ретенционный аппарат на обе челюсти, проводят дополнительные исследования: ОПТГ, ТРГ головы в боковой проекции с цефалометрией, КЛКТ, УЗИ ВНЧС и регистрируют результаты комплексного лечения пациента.
| Способ лечения заболеваний височно-нижнечелюстных суставов, обусловленных окклюзионными нарушениями, у пациентов | 2022 |
|
RU2797641C1 |
| СПОСОБ ЛЕЧЕНИЯ ЗУБОЧЕЛЮСТНЫХ АНОМАЛИЙ У ПАЦИЕНТОВ С ДИСФУНКЦИЯМИ И АРТРОЗАМИ ВИСОЧНО-НИЖНЕЧЕЛЮСТНЫХ СУСТАВОВ И ПАРАФУНКЦИЯМИ ЖЕВАТЕЛЬНЫХ МЫШЦ | 2014 |
|
RU2561870C1 |
| Способ лечения пациентов с мышечно-суставной дисфункцией височно-нижнечелюстного сустава | 2021 |
|
RU2762332C1 |
| Способ позиционирования брекетов при ортодонтическом лечении аномалий зубочелюстной системы | 2016 |
|
RU2627804C1 |
| RU 197113 U1, 01.04.2020 | |||
| МНОГОФУНКЦИОНАЛЬНЫЙ ДВУЧЕЛЮСТНОЙ ОРТОДОНТИЧЕСКИЙ АППАРАТ-ПРОТЕЗ ДЛЯ ЛЕЧЕНИЯ МЕЗИАЛЬНОГО ПРИКУСА | 2005 |
|
RU2307620C1 |
| US 2003219690 A1, 27.11.2003 | |||
| US 2020107907 A1, 09.04.2020. | |||
Авторы
Даты
2025-04-14—Публикация
2024-04-18—Подача