Изобретение относится к медицине, к торакальной хирургии, а именно используется для прогнозирования развития осложнения в виде затяжного плеврального выпота после анатомической резекции легкого.
Проблема затяжного плеврального выпота является одной из самых частых хирургических проблем у пациентов, которым была выполнена резекция легкого. Практически у половины пациентов после резекции легкого возникает развитие затяжного плеврального выпота после операции, которое увеличивает сроки госпитализации пациента ввиду наличия плеврального дренажа. Данное осложнение может привести к повторному дренированию плевральной полости при несвоевременном удалении дренажной трубки, увеличению стоимости лечения, а также увеличению послеоперационной смертности и снижению качества жизни.
Таким образом, проблема затяжного плеврального выпота является актуальной, несмотря на все достижения современной торакальной хирургии и медицинских технологий.
В настоящее время не существует методик для профилактики и лечения затяжного плеврального выпота после анатомической резекции легкого.
Одним из актуальных направлений в современной хирургии является максимальная стандартизация вмешательств, соблюдение алгоритмов на всех этапах лечения. В результате стандартизации повышается безопасность лечения, достигаются удовлетворительные непосредственные и отдаленные результаты. Одним из элементов в стандартизации лечения является разработка и внедрение в клиническую практику прогностических моделей, благодаря чему анализируются данные пациента и выявляются группы риска по тому или иному послеоперационному неблагоприятному исходу. Для более удобной работы прогностической модели целесообразно построение номограммы.
Номограмма представляет собой графическое отображение разработанного алгоритма, на основании статистически значимых предикторов, которые представленны в виде непрерывных переменных и используется для прогнозирования результата (исхода), для которого создана номограмма.
Известна работа отечественных торакальных хирургов: Плаксин С.А., Фаршатова Л.И. Причины резистентных плевральных выпотов и эффективность химического плевродеза в их лечении. Хирургия. Журнал им. Н.И. Пирогова. 2021; (7):24-30.
В данной работе рассматриваются статистически значимые факторы развития затяжного плеврального выпота, и их пороговые значения, однако отсутствие графического изображения в виде номограммы затрудняет ее постоянное применение в повседневной клинической практике. Также в данной работе не обособлен вариант послеоперационного затяжного плеврального выпота.
Ralitsa Hristova et al., разработали совокупную оценку риска для прогнозирования развития затяжного плеврального выпота по результатам исследования 229 пациентов после анатомической резекции легкого. (Hristova, Ralitsa et al. “An aggregate score to predict the risk of large pleural effusion after pulmonary lobectomy.” European journal of cardio-thoracic surgery : official journal of the European Association for Cardio-thoracic Surgery vol. 48,1 (2015): 72-6. doi:10.1093/ejcts/ezu413). Однако отсутствие графического изображения в виде номограммы затрудняет ее постоянное применение в повседневной клинической практике.
Техническим результатом предлагаемого способа является создание эффективной и простой для понимания номограммы, которая обладает высокой специфичностью и чувствительностью.
Указанные технические и лечебные результаты при осуществлении изобретения достигаются за счет того, что также как и в вышеописанном способе выполняют определение статистически значимых параметров.
Сущность заявляемого изобретения заключается в следующем.
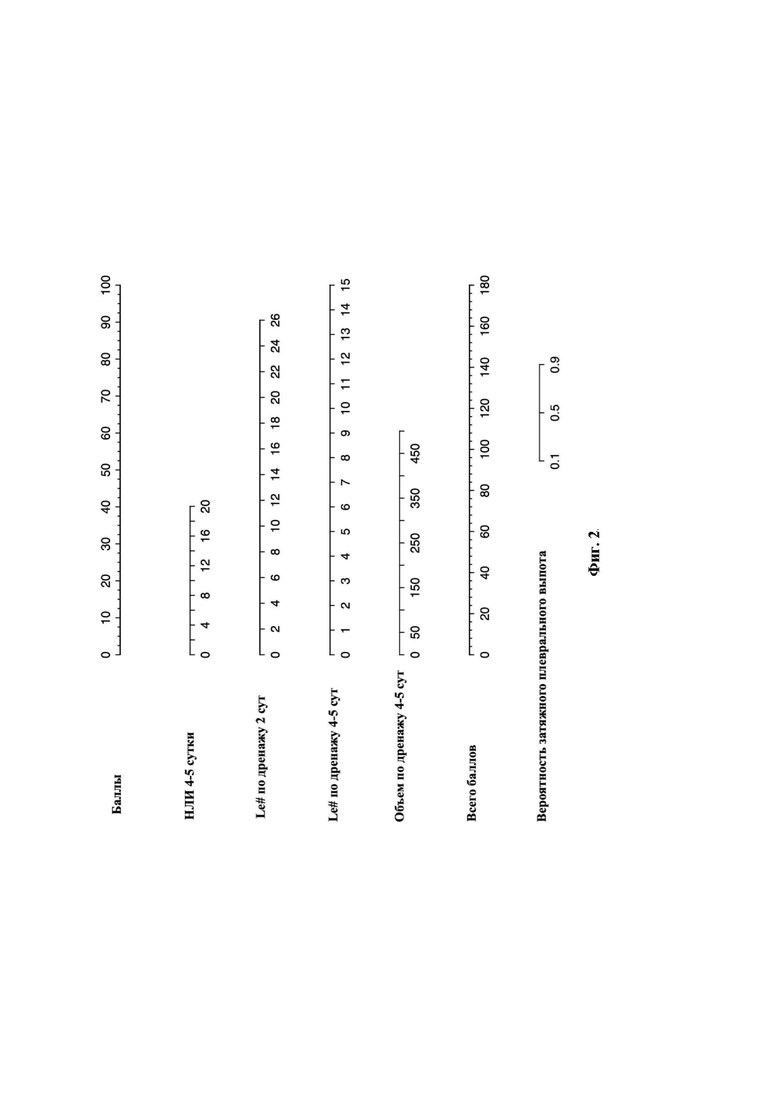
Заявляется способ прогнозирования риска развития затяжного плеврального выпота после анатомических резекций легкого, включающий определение послеоперационных данных по выделенным критериям о пациентах, которым выполнена резекция легкого: нейтрофильно-лимфоцитарный индекс на 4-5 сутки (НЛИ); количественное значение лейкоцитов в плевральной жидкости на 2 сутки; количественное значение лейкоцитов в плевральной жидкости на 4-5 сутки; количество выделяемой плевральной жидкости по дренажу на 4-5 сутки; после чего определяют значение и положение каждой данной на соответствую щей горизонтальной оси номограммы в соответствии с фигурой 2, причем данные НЛИ на 4-5 сутки соответствует от 0 до 40 баллов, данные количественного значения лейкоцитов в плевральной жидкости на 2 сутки - от 0 до 90 баллов; данные количественного значения лейкоцитов в плевральной жидкости на 4-5 сутки - от 0 до 100 баллов, данные объема выделенной плевральной жидкости по дренажу - от 0 до 60 баллов; после определения количество баллов по каждому критерию производят суммирование всех баллов, а затем накладывают полученное значение на горизонтальную ось номограммы «всего баллов» и по сумме баллов определяют вероятность развития ЗПВ на горизонтальной оси «вероятность затяжного плеврального выпота» номограммы в соответствии с фигурой 2, причем с увеличением суммы баллов возрастает процент вероятности затяжного плеврального выпота.
Изобретение поясняется подробным описанием и иллюстрациями, на которых изображено:
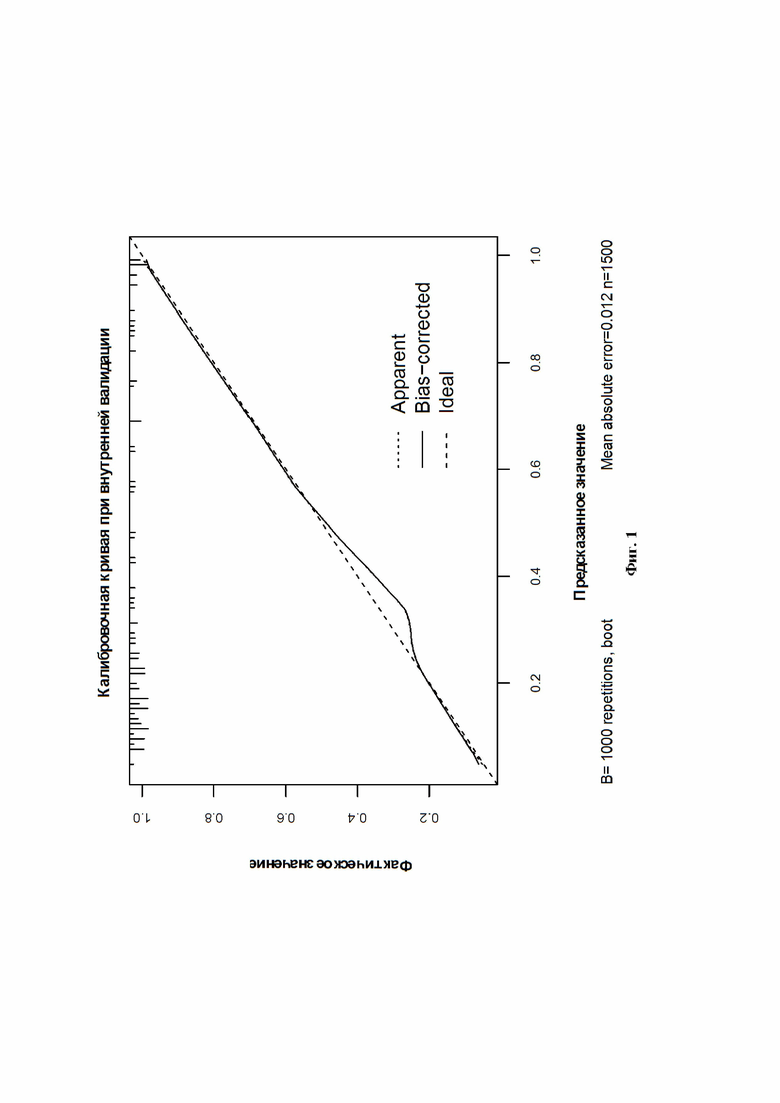
Фиг. 1 - калибровочная кривая прогностической модели при внутренней валидации.
Фиг. 2 - номограмма для расчета вероятности затяжного плеврального выпота (ЗПВ).
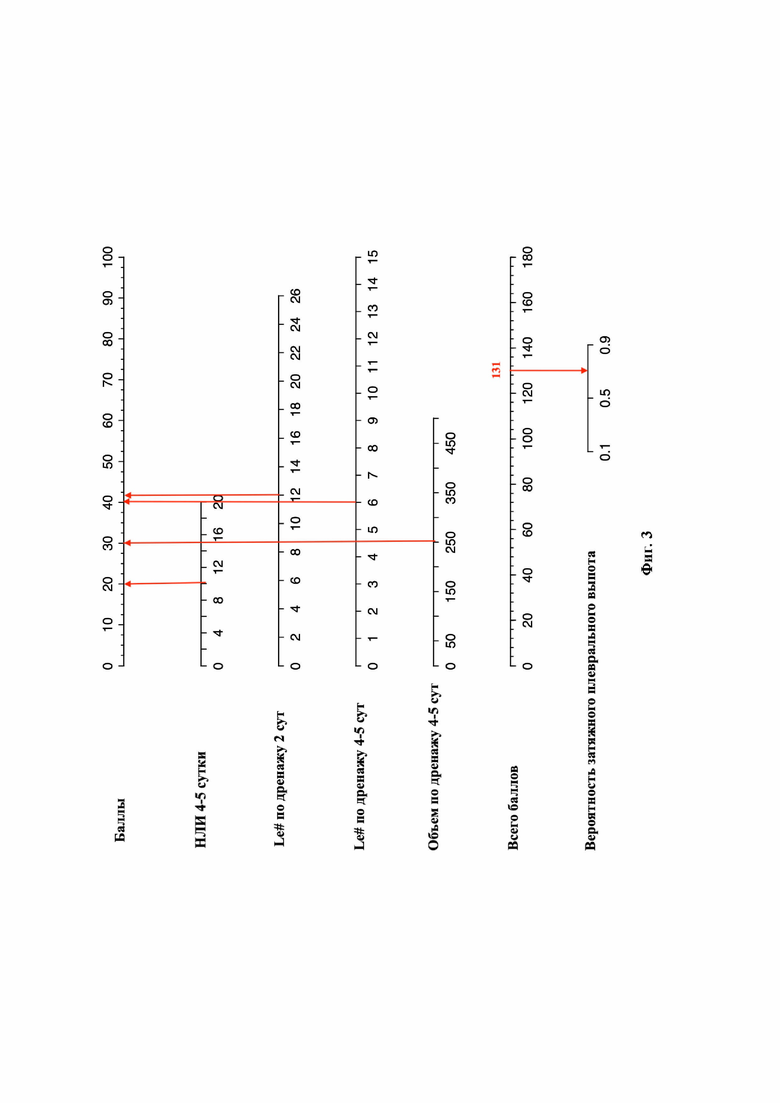
Фиг. 3 - клинический пример оценки вероятности затяжного плеврального выпота после анатомической резекции легкого.
Способ осуществляют следующим образом.
Выполняют анализ послеоперационных данных. После этого рассчитывается сумма баллов, определяется предполагаемый процент осложнений, и принимаются соответствующие меры для минимизации возможности возникновения в послеоперационном периоде данного осложнения.
После проведения многопараметрической логистической регрессии были выявлены статистически значимые параметры, Площадь под ROC- кривой составила 0,857±0,047 с 95% ДИ: 0,765 - 0,948. Полученная модель была статистически значимой (р<0,001). Далее мы выполнили бутстреп данных и обучение полученной модели логистической регрессии. При выполнении анализа внутренней валидации была получена кривая, ошибка которой составляет 0,012 (фиг. 1). Затем мы создали номограмму для расчета вероятности затяжного плеврального выпота с использованием коэффициентов модели (фиг. 2). Эта номограмма позволяет удобно прогнозировать вероятность продленного сброса воздуха. Собираются данные о пациентах, которым выполнена резекция легкого, и определяется положение каждой переменной на соответствующей оси. Нарисовав линии на оси, можно суммировать баллы по каждой переменной, чтобы сформировать общий балл. Сумма баллов используется для оценки вероятности затяжного плеврального выпота для данного пациента (фиг. 3).
Клинический пример.
Пациент В., 65 лет, поступил в хирургическое отделение торакальной онкологии для оперативного лечения. Диагноз при поступлении: Рак верхней доли правого легкого CT2N0M0 НА стадии. При построении номограммы для расчета риска развития продленного сброса воздуха, были получены следующие данные: нейтрофильно-лимфоцитарный индекс на 4-5 сутки 10 - 20 баллов, количественное значение лейкоцитов в плевральной жидкости на 2 сутки 12*10^9/л - 41 балл; количественное значение лейкоцитов в плевральной жидкости на 4-5 сутки 6*10^9/л - 40 баллов, объем выделяемой плевральной жидкости по дренажу на 4-5 сутки 250 мл - 30 баллов. Сумма баллов составила 131, риск развития продленного сброса воздуха >0,5 (фиг. 3). Благодаря полученным результатам можем сделать вывод, что у пациента с большой долей вероятности можно ожидать развитие затяжного плеврального выпота и раннее удаление плеврального дренажа в данном случае невозможно.
Использование заявляемого способа в клинической практике позволяет построить эффективную и простую для понимания номограмму, которая обладает высокой специфичностью и чувствительностью 89,4 и 71%, соответственно. Применение данного способа позволяют обеспечить правильное прогнозирование развития осложнения: затяжного плеврального выпота, сократить пребывание пациента в стационаре; снизить нагрузку на систему здравоохранения за счет снижения стоимости лечения; предотвратить риск повторных дренирований пациентов с затяжным плевральным выпотом после анатомической резекции легкого.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ прогнозирования риска развития продлённого сброса воздуха после анатомических резекций лёгкого | 2023 |
|
RU2818457C1 |
| Способ оптимизации регенерационных процессов и профилактики затяжного плеврального выпота после анатомической резекции легкого | 2024 |
|
RU2831662C1 |
| Способ прогнозирования вероятности развития послеоперационных респираторных осложнений после лобэктомии | 2023 |
|
RU2825051C1 |
| Способ интраоперационной профилактики длительной утечки воздуха у больных раком лёгкого при органосохраняющих анатомических резекциях | 2022 |
|
RU2789983C1 |
| СПОСОБ КОМБИНИРОВАННОГО ЛЕЧЕНИЯ МЕСТНО-РАСПРОСТРАНЕННОГО НЕМЕЛКОКЛЕТОЧНОГО РАКА ЛЕГКОГО | 2010 |
|
RU2444384C1 |
| Способ прогнозирования течения туберкулеза | 2015 |
|
RU2613320C2 |
| СПОСОБ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ПОСЛЕОПЕРАЦИОННОГО БОЛЕВОГО СИНДРОМА ПРИ ТОРАКОСКОПИЧЕСКИХ ОПЕРАЦИЯХ | 2010 |
|
RU2469712C2 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ ЗАТЯЖНОГО ТЕЧЕНИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ | 2013 |
|
RU2569746C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ TLR 2, TLR 3, TLR 4 У БОЛЬНЫХ КОЛОРЕКТАЛЬНЫМ РАКОМ В ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ | 2012 |
|
RU2494402C1 |
| Способ выполнения перикостального шва после торактомии | 2019 |
|
RU2739691C1 |
Изобретение относится к медицине, а именно к торакальной хирургии. После анатомических резекций легкого определяют нейтрофильно-лимфоцитарный индекс (НЛИ) на 4-5 сутки после операции, количественное значение лейкоцитов в дренажной жидкости на 2 сутки после операции, количественное значение лейкоцитов в дренажной жидкости на 4-5 сутки после операции и объем выделяемой плевральной жидкости по дренажу на 4-5 сутки после операции. После чего определяют положение каждого значения на соответствующей горизонтальной оси номограммы в соответствии с фигурой 2. При этом значение НЛИ на 4-5 сутки после операции соответствует от 0 до 40 баллам. Количественное значение лейкоцитов в плевральной жидкости на 2 сутки после операции соответствует от 0 до 90 баллам. Количественное значение лейкоцитов в плевральной жидкости на 4-5 сутки после операции соответствует от 0 до 100 баллам. Объем выделенной плевральной жидкости по дренажу соответствует от 0 до 60 баллам. После определения количества баллов по каждому критерию производят суммирование всех баллов. Затем накладывают полученное значение на горизонтальную ось номограммы «всего баллов» и по сумме баллов определяют вероятность развития затяжного плеврального выпота на горизонтальной оси «вероятность затяжного плеврального выпота» номограммы в соответствии с фигурой 2. С увеличением суммы баллов возрастает процент вероятности затяжного плеврального выпота. Способ позволяет прогнозировать развитие осложнения в виде затяжного плеврального выпота по дренажам после анатомической резекции легкого, обладает высокой специфичностью и чувствительностью. 1 пр., 3 фиг.
Способ прогнозирования риска развития затяжного плеврального выпота (ЗПВ) после анатомических резекций легкого, включающий определение послеоперационных данных, отличающийся тем, что в качестве послеоперационных данных используют: нейтрофильно-лимфоцитарный индекс на 4-5 сутки после операции (НЛИ); количественное значение лейкоцитов в дренажной жидкости на 2 сутки после операции; количественное значение лейкоцитов в дренажной жидкости на 4-5 сутки после операции; объем выделяемой плевральной жидкости по дренажу на 4-5 сутки после операции; после чего определяют положение каждого значения на соответствующей горизонтальной оси номограммы в соответствии с фигурой 2, причем значение НЛИ на 4-5 сутки после операции соответствует от 0 до 40 баллам, количественное значение лейкоцитов в плевральной жидкости на 2 сутки после операции - от 0 до 90 баллам; количественное значение лейкоцитов в плевральной жидкости на 4-5 сутки после операции - от 0 до 100 баллам, объем выделенной плевральной жидкости по дренажу - от 0 до 60 баллам; после определения количества баллов по каждому критерию производят суммирование всех баллов, а затем накладывают полученное значение на горизонтальную ось номограммы «всего баллов» и по сумме баллов определяют вероятность развития ЗПВ на горизонтальной оси «вероятность затяжного плеврального выпота» номограммы в соответствии с фигурой 2, причем с увеличением суммы баллов возрастает процент вероятности затяжного плеврального выпота.
| Hristova R | |||
| et al | |||
| An aggregate score to predict the risk of large pleural effusion after pulmonary lobectomy | |||
| Устройство для закрепления лыж на раме мотоциклов и велосипедов взамен переднего колеса | 1924 |
|
SU2015A1 |
| ПРОГНОЗИРОВАНИЕ ИСХОДОВ У ПАЦИЕНТОВ С ХРОНИЧЕСКОЙ ОБСТРУКТИВНОЙ БОЛЕЗНЬЮ ЛЕГКИХ | 2013 |
|
RU2688168C2 |
| Приспособление для отбивки кос | 1926 |
|
SU5398A1 |
| Плаксин С.А | |||
| и др | |||
| Причины резистентных плевральных выпотов и эффективность химического плевродеза в их лечении | |||
| Хирургия | |||
| Журнал им | |||
| Н.И | |||
| Пирогова | |||
Авторы
Даты
2025-04-14—Публикация
2024-08-06—Подача