Изобретение относится к области пластической, торакальной хирургии и рентгеновской диагностики, в частности к способу дифференцированного выбора тактики ведения пациентов, оперированных по поводу глубокого стерномедиастинита.
Несмотря на успехи современной хирургической техники, остается актуальной проблема замещения глубоких дефектов грудины различными материалами. Замещение дефекта выполняют с целью купирования гнойных осложнений в области грудины путем резекции некротизированных фрагментов кости; ликвидации сообщения пространства средостения с внешней средой; сопоставление и/или замещение различными материалами оставшихся участков грудины различными материалами.
Среди общепринятых методов пластики необширных дефектов ведущими являются пластика лоскутом большой грудной мышцы и реостеосинтез фиксаторами из инертных синтетических материалов. Первый способ выполняет только две из трех задач, поставленных выше, и поэтому не имеет способов оценки замещения дефектов, так как дефект грудины при его выполнении не замещается. При использовании реостеосинтеза можно выполнить все три поставленные задачи, однако данная методика имеет высокий процент рецидива инфекции. Поэтому было предложен Способ замещения необширных дефектов при стерномедиастините (RU 2691554 С1), позволяющий выполнить также все три поставленные задачи, снизив при этом процент осложнений, связанный с рецидивом инфекции при реостеосинтезе, обусловленный имплантацией в кость чужеродных фиксаторов. Внедрение в клиническую практику данного способа приводит к необходимости в объективной оценке степени замещения дефекта грудины для дифференцированного выбора тактики ведения пациентов с целью своевременной профилактики и лечения возможных осложнений после проведенной операции.
Наиболее полную информацию о состоянии замещения дефекта костной ткани грудины в настоящее время дает компьютерная томография органов грудной клетки. Для методики реостеосинтеза грудины созданы различные способы оценки замещения дефекта грудины, основанные на измерении диастаза фрагментов грудины в определенных точках грудины, при интерпретации которого делали вывод о сращении грудины, то есть замещении дефекта необширного дефекта передней грудной стенки.
Известен способ J. Raman, использовавший для оценки сращения грудины 6-балльную шкалу: в аксиальных срезах КТ-снимков грудины фиксировалось степень заживления в 5 точках: в области рукоятки, над дугой аорты, в проекции аорто-легочного окна, легочного ствола, корня аорты, использовалась следующая шкала степени заживления грудины (0 - нет признаков заживления (отсутствует соприкосновение фрагментов грудины, диастаз грудины), 1 - минимальное заживление (определяется минимальный диастаз, отсутствуют костные мостики), 2 – слабое заживление (между фрагментами грудины признаки формирующейся костной мозоли), 3 умеренное заживление (полное сопоставление, частично перекидывающиеся костные мостики), 4 выраженное заживление (сформировавшаяся костная мозоль), 5 полное сращение с восстановлением архитектоники кости. Для каждого пациента определялось сращение грудины по среднему арифметическому из 5 показателей (минимум 0, максимум 5). Значение в 3 балла и выше определено, как хорошее сращение грудины. Недостатками данной шкалы: большое количество КТ-критериев заживления грудины, их 6, и локаций измерения грудины их 5. Это снижает объективность и усложняет оценку сращения грудины, увеличивает время анализа КТ-снимков. Суммарный балл сращения грудины ввиду вычисления среднего арифметического значения зачастую будет дробным, что усложняет восприятие степени сращения.
Ученые из Южной Кореи в своем исследовании использовали 3-х балльную шкалу [Sternal healing after coronary artery bypass grafting using bilateral internal thoracic arteries: assessment by computed tomography scan. Shin YC, Kim SH, Kim DJ, Kim DJ, Kim JS, Lim C, Park KH. Korean J Thorac Cardiovasc Surg. 2015 Feb; 48(l):33-9]. Измерения проводили в 3-х точках грудины - в рукоятке, верхней и нижней половинах тела грудины. Степень сращения грудины определяли по следующим критериям: 0 -отсутствие заживления, 1 - частичное заживление, 2 - полное заживление. Затем вычисляли общее значение сращения грудины, суммируя полученные значения (минимум 0, максимум 6). Недостатки данной шкалы: малое число КТ-критериев для адекватной оценки степени сращения - их 3, не учтен размер диастаза грудины, что, с нашей точки зрения, важно для прогноза заживления. Малое число локаций измерения грудины - их 3, что не позволяет объективно оценить картину состояния грудины в области рукоятки. По данным литературы толщина грудины взрослого человека варьирует в пределах 7-8 мм в нижнем отделе рукоятки грудины и до 20 мм в области верхней части рукоятки грудины [Большаков О.П. Оперативная хирургия и топографическая анатомия, 2004].
Близким к предлагаемому изобретению является «Способ определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией» [патент RU 2647796], заключающийся в оценке степени диастаза между фрагментами грудины по 4-х балльной шкале в точках, соответствующих наложению швов, соединяющих края грудины и несущих основную нагрузку: верхний край рукоятки грудины, нижний край рукоятки грудины, верхняя часть тела грудины на уровне 2-го межреберья, нижняя часть тела грудины на уровне 4-го межреберья, по следующим баллам-критериям: 1 - диастаз между фрагментами грудины не превышает 3 мм или отсутствует без признаков сращения, 2 - диастаза между фрагментами грудины нет, имеются рентген-признаки формирующейся костной мозоли - облаковидные, нитевидные тени, 3 - полная консолидация. Далее суммируются баллы, образуя в итоге цифровое выражение степени заживления грудины в виде n-n-n-n (N), где n балл сращения в точках M1, М2, С1 и С2 соответственно, а N общий (суммированный) балл сращения. По величине суммы баллов судят о степени заживления грудины от минимальной - при сумме 0 баллов, что соответствует диастазу грудины более 3 мм на всем протяжении без возможности самостоятельного сращения, до максимальной - при сумме 12 баллов, что соответствует полной консолидации грудины на всем ее протяжении.
Данный способ имеет преимущества перед перечисленными выше методиками, однако не лишен недостатков.
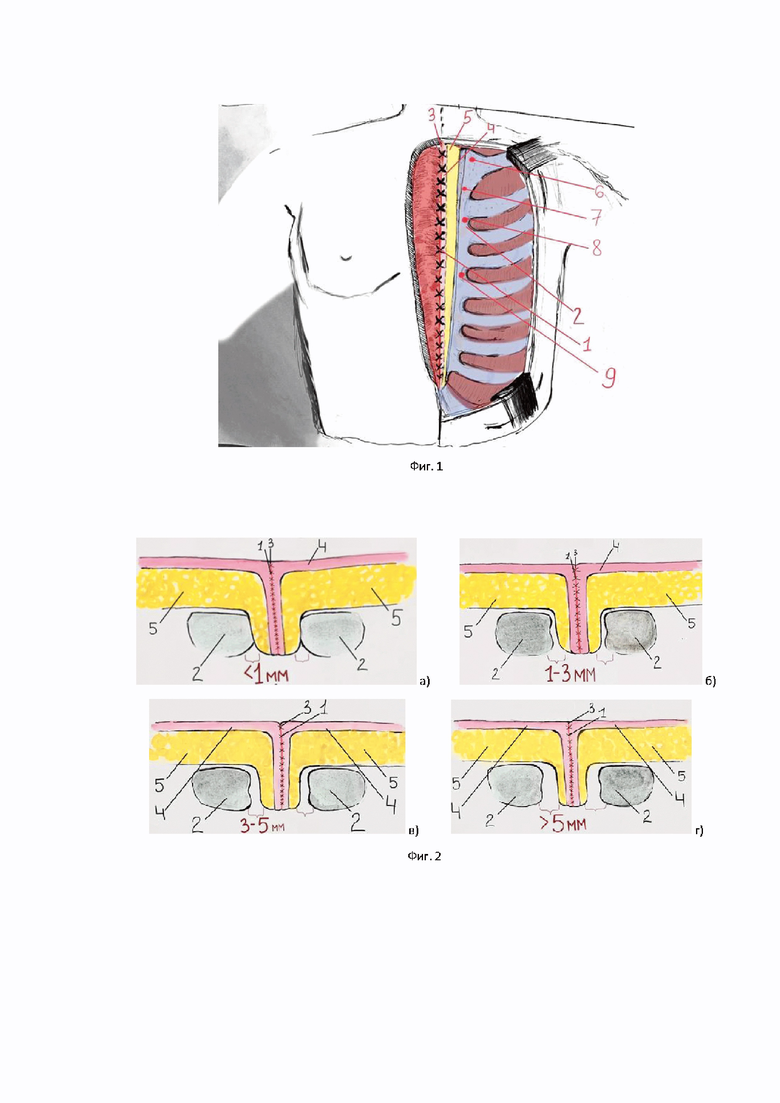
Недостатками данной методики являются неприменимость для оценки заживления дефекта передней грудной стенки иными способами пластики, в процессе которых не происходит сопоставление костных краев грудины. На Фиг. 1 изображена схема фиксации кожно-фасциальных лоскутов во фронтальной плоскости. По данной схеме можно сделать вывод, что степень диастаза в каждой исследуемой точке (M1, М2, C1, С2) для оценки замещения дефекта необходимо оценивать с обеих сторон от пересаженного лоскута, так как лоскут занимает центральное положение между сохраненными участками грудины.
Также недостатком данной методики является отсутствие практических рекомендаций для определения тактики дальнейшего лечения при получении промежуточных значений по шкале, отмечены только крайние ситуации; 0 баллов -хирургическое лечение, 12 баллов - консервативное наблюдение.
Технический результат изобретения - повышение объективности оценки степени качества замещения дефекта грудины путем выражения критериев в баллах, уточнение тактики дальнейшего лечения пациентов.
Способ разработан на основе длительного динамического наблюдения и оценки результатов оперативного лечения 109 пациентов со стерномедиастинитом. Эмпирически получены и проверены варианты оценки степени сращения и сопоставлены баллы с наиболее оптимальной схемой лечения пациентов.
Технический результат заключается в проведении у пациентов, перенесших пластику передней грудной стенки кожно-фасциальными лоскутами после глубокого стерномедиастинита, компьютерной томографии органов грудной клетки с измерением диастаза по 4-х балльной шкале между фрагментами грудины и кожно-фасциального лоскута в четырех исследуемых точках грудины и суммировании полученных значений. Полученный балл используют для оценки степени заживления дефекта и определения тактики дальнейшего лечения.
Детальное описание способа включает шаги, проиллюстрированные на фиг. 2. Проводят компьютерную томографию органов грудной клетки в костном режиме. Измеряют величину диастаза между фрагментами грудины и краями перенесенных в дефект грудины кожно-фасциальных лоскутов в аксиальной плоскости. Измерение производят в 4-х точках передней грудной стенки: верхний край рукоятки грудины M1 (6), нижний край рукоятки грудины М2 (7), верхняя часть тела грудины на уровне 2-го межреберья C1 (8), нижняя часть тела грудины на уровне 4-го межреберья С2 (9) симметрично с двух сторон в месте соприкосновения кожно-фасциального лоскута и грудины.
Интерпретируют степень диастаза по следующим критериям:
0 баллов присваивают признаку сращения грудины, если диастаз между фрагментами грудины и кожно-фасциальным лоскутом с каждой стороны более 5 мм с формированием «ложного сустава»,
1 балл присваивают, если диастаз между фрагментами грудины и кожно-фасциального лоскута 3-5 мм с каждой стороны без признаков формирования «ложного сустава», но с признаками флотации кожно-фасциального лоскута между фрагментами грудины;
2 балла присваивают, если диастаз между фрагментами грудины и кожно-фасциального лоскута 1-3 мм с каждой стороны без признаков формирования «ложного сустава» и флотации кожно-фасциального лоскута между фрагментами грудины;
3 балла присваивают, если есть полное сопоставление краев лоскута и фрагментов грудины.
Далее высчитывают сумму баллов полученных значений по формуле:
nM1+nM2+nC1+nC2=(Summ), где n - балл сращения в точках M1, М2, C1 и С2 соответственно, a Summ сумма баллов. Полученное число является выражением степени заживления грудины, варьирующее от 0 баллов - выраженная нестабильность передней грудной стенки, обусловленная диастазом более 5 мм между фрагментами до 12 баллов, соответствующим полному сопоставлению участков грудины и кожно-фасциальных лоскутов.
На основании полученных данных определяют тактику дальнейшего лечения. Если сумма составила 5 баллов и менее, то судят о необходимости выполнения повторной операции по пластике грудины; если полученные балл в диапазоне от 6 до 9 назначают пациенту режим ограничения физических нагрузок с динамическим наблюдением каждые 6 месяцев и оценкой состоянии по предложенной шкале; при сумме баллов 10 и более судят о стойкой длительной ремиссии, снимают ограничения по физическим нагрузкам и активности.
Клинический пример выполнения. Больной М., 58 лет, история болезни №01ХХХ/2, поступил в торакальное отделение клинической базы ФГБОУ ВО ВГМУ им. Н.Н. Бурденко Минздрава России при Областной клинической больнице №1 города Воронежа 16.01.2023 г. с жалобами на боль в области послеоперационной раны, чувство удушья, нарастающую слабость. Диагноз при поступлении Стерномедиастинит, свищевая форма. Дефект мягких тканей грудной клетки. Диастаз грудины. Состояние после аорто-коронарного шунтирования (АКШ) в октябре 2022 года. Кардиосклероз постинфарктный.
3.01.23 произведена операция по удалению металлических лигатур. Выполнена местно хирургическая обработка гнойного очага, проводилась медикаментозная антибактериальная терапия с учетом бакпосевов отделяемого из раны, лечение с применением антибактериальных мазей. В ходе лечения достичь стойкой ремиссии не удавалось. Диастаз между краями кожи более сантиметра. Выполненные в ходе обследования дополнительные методы исследования в виде КТ ОГК подтвердили площадь процесса гнойной деструкции мягкотканного и костного компонентов. 16.01.2023 после выполнения радикальной хирургической обработки остеомиелитического очага с резекцией подверженных деструкции центральных участков грудины, иссечения свищей и свищевого хода, обработки резецированных участков растворами антисептика произведена пластика дефекта грудины деэпидермизированными кожно-фасциальными лоскутами. КТ контроль производился на 9 день после операции и через 6 месяцев после выписки. 25.01.2023 произведена КТ ОГК, при оценке данных по вышеуказанной шкале получен суммарный балл равный 8, соответствующий удовлетворительным признакам замещения дефекта. Послеоперационный период без особенностей, рана зажила первичным натяжением, болевой синдром купирован, парадоксальное дыхание устранено, выписан 31.01.13 в удовлетворительном состоянии. Через 6 месяцев произведена контрольная КТ ОГК. Получен суммарный балл, равняющийся 10, что соответствует критериям оптимального замещения дефекта передней грудной стенки согласно способу оценки заживления дефекта грудины.
Предлагаемый способ позволяет объективно оценить степень и качество замещения дефекта грудины в виде цифровых значений и определить тактику дальнейшего лечения.
Описание к фигурам.
Фигура 1. Схема способа замещения необширных дефектов при стерномедиастините (цитата по пат.RU 2691554) с указанием локализации точек M1, М2, С1 и С2. Фронтальная плоскость: слева от средней линии грудины - сечение на уровне подкожно клетчатки, справа от средней линии грудины - сечение на уровне передней поверхности грудины.
1 - ряды швов, наложенных на края лоскутов
2 - края грудины
3 - деэпидермизированые края лоскута,
4 - собственно дерма,
5 - подкожно-жировая клетчатка,
6 - верхний край рукоятки грудины (M1),
7 - нижний край рукоятки грудины,
8 - верхняя часть тела грудины на уровне 2-го межреберья (С1),
9 - нижняя часть тела грудины на уровне 4-го межреберья (С2).
Фигура 2. Схема способа замещения необширных дефектов при стерномедиастините (цитата по пат.RU 2691554) в горизонтальной плоскости. Схематичная визуализация степеней диастаза в порядке его увеличения: фрагмент а) -полное сопоставление краев лоскута и фрагментов грудины; фрагмент б) - диастаз между фрагментами грудины и кожно-фасциального лоскута 1-3 мм с каждой стороны без признаков формирования «ложного сустава» и флотации кожно-фасциального лоскута между фрагментами грудины; фрагмент в) - диастаз между фрагментами грудины и кожно-фасциального лоскута 3-5 мм с каждой стороны без признаков формирования «ложного сустава», но с признаками флотации кожно-фасциального лоскута между фрагментами грудины; фрагмент г) - диастаз между фрагментами грудины и кожно-фасциальным лоскутом с каждой стороны более 5 мм с признаками формирования «ложного сустава».
1 - ряды швов, наложенных на края лоскутов,
2 - края грудины,
3 - деэпидермизированые края лоскута,
4 - собственно дерма,
5 - подкожно-жировая клетчатка.
| название | год | авторы | номер документа |
|---|---|---|---|
| Способ комбинированной пластики дефектов передней грудной стенки в лечении послеоперационного стерномедиастинита | 2021 |
|
RU2773314C1 |
| Способ определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией | 2017 |
|
RU2647796C1 |
| Способ комбинированной пластики дефектов рукоятки грудины, грудинного конца ключицы и тела ключицы при стерномедиастините | 2023 |
|
RU2819656C1 |
| Способ пластики ротационным мышечным лоскутом дефектов рукоятки грудины и грудинного конца ключицы при стерномедиастините | 2019 |
|
RU2722948C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ ЦЕЛОСТНОСТИ КАРКАСА ГРУДИНЫ ПРИ СТЕРНОМЕДИАСТИНИТАХ | 2012 |
|
RU2489097C1 |
| Способ пластики диастаза грудины после срединной стернотомии | 2022 |
|
RU2800239C1 |
| СПОСОБ ЛЕЧЕНИЯ БОЛЬНЫХ ОБШИРНЫМИ ДЕФЕКТАМИ ПЕРЕДНЕЙ ГРУДНОЙ СТЕНКИ | 2005 |
|
RU2284763C1 |
| СПОСОБ ПЛАСТИКИ ДЕФЕКТА ГРУДНОЙ СТЕНКИ ПРИ НЕСОСТОЯТЕЛЬНОСТИ ГРУДИНЫ | 2018 |
|
RU2695576C1 |
| Способ устранения дефекта грудной стенки полнослойным кожно-подкожно-фасциально-мышечным лоскутом на торакоакромиальной артерии | 2022 |
|
RU2797638C1 |
| Способ пластики необширных дефектов грудины при стерномедиастините | 2018 |
|
RU2691554C1 |
Изобретение относится к пластической, торакальной хирургии и рентгеновской диагностике и может быть использовано для дифференциального выбора тактики ведения пациентов, оперированных по поводу глубокого стерномедиастинита. Способ выбора тактики ведения пациентов, оперированных по поводу глубокого стерномедиастинита, заключается в том, что проводят компьютерную томографию (КТ) органов грудной клетки в костном режиме. Симметрично с двух сторон на аксиальных срезах определяют размер диастаза между фрагментами грудины и краями перенесенных в дефект грудины кожно-фасциальных лоскутов. Размер диастаза определяют на четырех аксиальных срезах - на уровне верхнего и нижнего краев рукоятки грудины, верхнего края тела грудины и на уровне четвёртого межреберья. Оценивают сращение грудины в баллах на каждом из четырех срезов. Далее суммируют полученные для каждого из четырёх срезов баллы и, если сумма составляет 5 баллов и менее, выполняют повторную пластическую операцию на грудине; если сумма составляет от 6 до 9 баллов, назначают режим ограничения физических нагрузок с динамическим наблюдением и оценкой состоянии каждые 6 месяцев; если сумма составляет 10 баллов и более, снимают ограничения по физическим нагрузкам и активности. Технический результат заключается в проведении у пациентов, перенесших пластику передней грудной стенки кожно-фасциальными лоскутами после глубокого стерномедиастинита, компьютерной томографии органов грудной клетки с измерением диастаза по 4-балльной шкале между фрагментами грудины и кожно-фасциального лоскута в четырех исследуемых точках грудины и суммировании полученных значений. 2 ил.
Способ выбора тактики ведения пациентов, оперированных по поводу глубокого стерномедиастинита, заключающийся в том, что проводят компьютерную томографию (КТ) органов грудной клетки в костном режиме, симметрично с двух сторон на аксиальных срезах определяют размер диастаза между фрагментами грудины и краями перенесенных в дефект грудины кожно-фасциальных лоскутов, при этом размер диастаза определяют на четырех аксиальных срезах - на уровне верхнего и нижнего краев рукоятки грудины, верхнего края тела грудины и на уровне четвёртого межреберья, после чего оценивают сращение грудины в баллах на каждом из четырех срезов и:
если определяют формирование ложного сустава, а размер диастаза между фрагментами грудины и кожно-фасциальным лоскутом с каждой стороны более 5 мм, то присваивают 0 баллов;
если определяют флотацию кожно-фасциального лоскута между фрагментами грудины, признаки формирования ложного сустава отсутствуют, а размер диастаза между фрагментами грудины и кожно-фасциальным лоскутом составляет 3-5 мм с каждой стороны, то присваивают один балл;
если отсутствуют признаки формирования ложного сустава и флотации кожнофасциального лоскута между фрагментами грудины, а размер диастаза между фрагментами грудины и кожно-фасциальным лоскутом составляет 1-3 мм с каждой стороны, то присваивают два балла;
если размер диастаза между фрагментами грудины и кожно-фасциальным лоскутом менее 1 мм, то присваивают три балла;
далее суммируют полученные для каждого из четырёх срезов баллы и, если сумма составляет 5 баллов и менее, выполняют повторную пластическую операцию на грудине; если сумма составляет от 6 до 9 баллов, назначают режим ограничения физических нагрузок с динамическим наблюдением и оценкой состоянии каждые 6 месяцев; если сумма составляет 10 баллов и более, снимают ограничения по физическим нагрузкам и активности.
| СПОСОБ ВЫБОРА МЕТОДА ЗАВЕРШЕНИЯ ОПЕРАЦИИ ПРИ ГНОЙНОМ СТЕРНОМЕДИАСТИНИТЕ | 2017 |
|
RU2674849C1 |
| СПОСОБ ВЫБОРА МЕТОДА ЛЕЧЕНИЯ БОЛЬНЫХ С ГНОЙНЫМ СТЕРНОМЕДИАСТИНИТОМ ПОСЛЕ КАРДИОХИРУРГИЧЕСКИХ ОПЕРАЦИЙ | 2020 |
|
RU2724852C1 |
| Способ определения степени заживления грудины при ее фиксации после кардиохирургических операций с полной срединной стернотомией | 2017 |
|
RU2647796C1 |
| Бокерия Л | |||
| А | |||
| и др | |||
| Стерномедиастинит: современные методы диагностики и лечения | |||
| Грудная и сердечно-сосудистая хирургия | |||
| Способ регенерирования сульфо-кислот, употребленных при гидролизе жиров | 1924 |
|
SU2021A1 |
| Способ восстановления хромовой кислоты, в частности для получения хромовых квасцов | 1921 |
|
SU7A1 |
| GREIG A | |||
| V | |||
| H | |||
| et al | |||
| Choice of flap for the management of deep sternal wound infection - an anatomical | |||
Авторы
Даты
2025-05-14—Публикация
2024-04-24—Подача