Изобретение относится к обезболиванию в стоматологии и может применяться для достижения адекватного пролонгированного обезболивания при стоматологических вмешательствах самостоятельно и в сочетании с местной анестезией.
Известен способ премедикации пациентов с выраженной степенью психоэмоционального напряжения при амбулаторных стоматологических операциях, включающий внутривенное введение транквилизатора седуксена в дозе 0,3 мг/кг массы тела и холинолитического средства периферического действия - 0,1%-ного раствора атропина в дозе 0,6-0,8 мл в одном шприце. Пациентам, профиль психоэмоционального состояния которых имеет выраженную истерическую реакцию, седуксен вводят в сочетании с наркотическим анальгетиком лексиром в дозе 0,5 мг/кг массы тела. В период максимального действия премедикации дополнительно проводят местную анестезию 1%-ным раствором тримекаина с адреналином в соотношении 1:1000 [1,2].
Известен также способ комбинированного обезболивания, которое осуществляют за счет введения седуксена в дозе 0,2-0,3 мг/кг массы тела, центрального анальгетика нубаина в дозе 0,1-0,3 мг/кг. На высоте действия премедикации выполняют местную анестезию с использованием 1%-ного раствора тримекаина или лидокаина с адреналином в случае непереносимости всех местных анестетиков - с 1%-ным раствором димедрола или 2%-ным раствором супрастина в качестве местноанестезирующих средств [3].
Однако обезболивающий и седативный эффекты от применения известных способов являются недостаточными по силе аналгезии. Достижение седативного действия сопряжено с введением максимально эффективных доз транквилизатора.
Наиболее близким по эффективности обезболивания является способ лечения кариеса зубов и его осложнений под общим наркозом в поликлинических условиях, выбранный в качестве прототипа [4]. В соответствии с ним используют транквилизатор седуксен в дозе 0,3-0,5 мг/кг массы тела, анальгетик наркотического действия - фентанил в дозе 0,0016-0,002 мг/кг в сочетании с баралгином в дозе 30 мг/кг. Премедикацию проводят, используя антигистаминный препарат димедрол в дозе 0,15-0,3 мг/кг. Для поддержания обезболивающего эффекта фентанил вводят через каждые 10 мин в дозе 0,0008 мг/кг.
Однако вследствие слабо выраженного синергизма аналгетического воздействия фентанила с баралгином, обезболивающий эффект является кратковременным, поэтому для выполнения болезненных манипуляций в полости рта, проведения объемных и травматичных стоматологических вмешательств необходимо многократное введение фентанила. Последствием этого факта, а также при повышении скорости введения препарата у больных может наблюдаться резкое угнетение дыхания, бронхоспазм и тенденция к нестабильной гемодинамике.
Поэтому задачей изобретения является достижение адекватного обезболивания и его пролонгирование, поддержание стабильного состояния пациента, снижение побочных эффектов от применения лекарственных средств, уменьшение дозы транквилизатора и упрощение способа. Наряду с медицинской ставится задача общесоциальная - исключение или уменьшение доли наркотических препаратов в практике анестезии.
Задача решается тем, что в известном способе атаралгезии, включающем премедикацию антигистаминным препаратом димедролом путем внутривенной инфузии с последующим введением транквилизатора седуксена и анальгетиков, согласно изобретению в премедикации наряду с антигистаминным препаратом (димедролом), используют холинолитическое средство периферического действия - атропин, в качестве анальгетического компонента для обезболивания и седации применяют поочередное введение морадола и трамала в высших разовых дозах, а транквилизатор диазепам в дозе 0,15-0,2 мг/кг после введения анальгетиков.
Дозы анальгетиков и транквилизатора подобраны эмпирически. Отмечено, что применение морадола и трамала в дозах меньше высшей разовой дозы, не обеспечивает адекватного и пролонгированного обезболивания и не позволяет снизить дозу диазепама до минимально эффективного значения.
В источниках научной и патентной информации не обнаружены сведения о проведении атаралгезии у больных при стоматологических вмешательствах с применением морадола и трамала в высших разовых дозах с последующим введением минимально эффективной дозы диазепама и с использованием в премедикации димедрола с атропином. Поэтому совокупность существенных признаков в предлагаемом способе соответствует критериям "новизна" и "технический уровень".
Предлагаемое техническое решение способа атаралгезии позволяет исключить наркотические средства при проведении стоматологических вмешательств без снижения эффективности обезболивания. Кроме того, благодаря синергизму седативного взаимодействия морадола и трамала, снижается доза вводимого транквилизатора до минимально эффективного значения.
Способ в соответствии с изобретением осуществляют следующим образом. Проводят венепункцию локтевой вены с закреплением пункционной иглы с катетером. Медленно внутривенно вводят в одном шприце смесь препаратов из раствора димедрола в дозе 0,15-0,2 мг/кг массы тела и 0,5-1,0 мл 0,1%-ного раствора атропина в разведении изотоническим раствором хлорида натрия до 5,0 мл. После премедикации проводят поочередную инфузию морадола в дозе 0,03-0,04 мг/кг массы тела, трамала в дозе 1,25-2,0 мг/кг массы тела и диазепама в дозе 0,15-0,2 мг/кг. Введение препаратов атаралгезии осуществляют разными шприцами при разведении их физиологическим раствором хлорида натрия объемом до 10 мл. Максимальное действие препаратов атаралгезии наблюдается к концу 3-5 мин после окончания инъекции диазепамом. В период максимального действия атаралгезии приступают к санации полости рта.
В случае наличия в анамнезе больных аллергической патологии в премедикацию включают супрастин в дозе 20 мг вместо используемого в методике димедрола.
Атаралгезия предлагаемым способом проведена у 68 стоматологических больных с выраженной степенью психоэмоционального напряжения в возрасте от 18 до 47 лет без сопутствующей патологии. В зависимости от характера стоматологического вмешательства больные были разделены на 3 группы: I группа (20 чел.) - комбинация атаралгезии с местной анестезией при удалении зубов; II группа (25 чел.) - применение атаралгезии при лечении множественного кариеса зубов; III группа (23 чел.) - комбинация атаралгезии с местной анестезией при операциях имплантации.
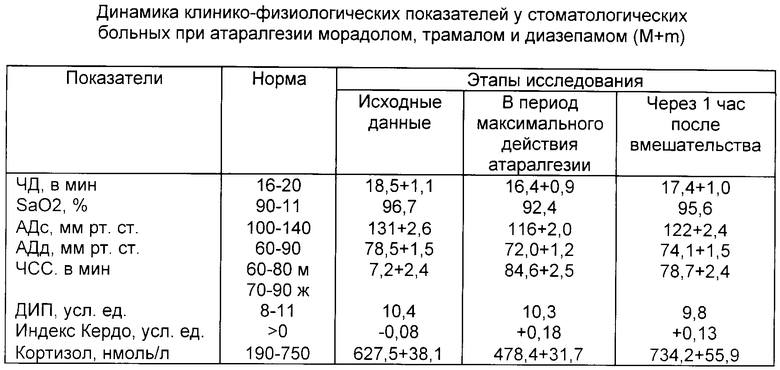
Динамика клинико-физиологических показателей при применении данной методики атаралгезии представлена в таблице без учета характера стоматологического вмешательства. Приведенные данные характеризуют влияние препаратов атаралгезии на функцию дыхания, состояние периферической гемодинамики и степень нейровегетативной зашиты организма на хирургический стресс.
Как видно из таблицы, где ШКС - шкала клиническая стоматологическая: экспресс-метод оценки психоэмоциональной реакции больных на предстоящее стоматологическое вмешательство; ЧД - частоты дыхания в 1 мин; SaO2 - степень насыщения кислородом крови (%); АДс - систолическое артериальное давление; АДд - диастолическое артериальное давление; ЧСС - частота сердечных сокращений в 1 мин; ДИП - двойной индекс потребления кислорода миокардом (усл. ед.) 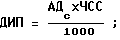 индекс Кердо - показатель оценки состояния нейровегетативной защиты организма от эмоционального стресса (усл. ед.)
индекс Кердо - показатель оценки состояния нейровегетативной защиты организма от эмоционального стресса (усл. ед.)  использование препаратов в указанных дозах не приводило к существенным изменениям физиологических показателей кровообращения и дыхания во всех группах. Регистрация физиологических показателей (АД, ЧСС, ЧД, ДИП, индекса Кердо) значительных изменений не выявила, так как пределы их колебаний были в рамках нормы. По данным пульсоксиметрии, степень насыщения кислородом крови - SaO2 поддерживалась в пределах нормы во всех группах. В период максимального действия атаралгезии наблюдалось снижение уровня кортизола в сыворотке крови. Проявлений побочных эффектов препаратов атаралгезии не отмечено ни в одной из групп.
использование препаратов в указанных дозах не приводило к существенным изменениям физиологических показателей кровообращения и дыхания во всех группах. Регистрация физиологических показателей (АД, ЧСС, ЧД, ДИП, индекса Кердо) значительных изменений не выявила, так как пределы их колебаний были в рамках нормы. По данным пульсоксиметрии, степень насыщения кислородом крови - SaO2 поддерживалась в пределах нормы во всех группах. В период максимального действия атаралгезии наблюдалось снижение уровня кортизола в сыворотке крови. Проявлений побочных эффектов препаратов атаралгезии не отмечено ни в одной из групп.
На основании оценки степени психоэмоционального напряжения по ШКС, клинических данных, а также результатов, полученных по шкале В.А. Гологорского, проводили интегральную оценку седативного эффекта атаралгезии. В 89,7% случаев седация оказалась достаточной, наступала быстро и сопровождалась глубокой амнезией.
Клиническая оценка эффективности обезболивания атаралгезии проводилась по данным ШКС и на основе заявлений больных о наличии или отсутствии болевых ощущений в процессе лечения, учитывались проявления психовегетативных реакций и осложнений. При субъективной оценке эффективности комбинированного метода обезболивания у 43 больных I и III групп успешный эффект был достигнут в 90,7% случаев. У больных II группы эффективность атаралгезии составила 88%.
Пример 1. Больному К., 36 лет, при обращении в стоматологическую поликлинику был поставлен диагноз хронический периодонтит  в стадии обострения. У больного отмечается сильный страх на предстоящее вмешательство. Профиль по ШКС соответствует III степени психоэмоционального напряжения; АД 130/85 мм рт. ст., пульс 76 уд/мин. Масса тела больного 72 кг. По данным пульсоксиметрии, SaO2 - 98%.
в стадии обострения. У больного отмечается сильный страх на предстоящее вмешательство. Профиль по ШКС соответствует III степени психоэмоционального напряжения; АД 130/85 мм рт. ст., пульс 76 уд/мин. Масса тела больного 72 кг. По данным пульсоксиметрии, SaO2 - 98%.
Перед вмешательством проведена внутривенная премедикация: димедрол 10 мг, атропин - 0,5 мл 0,1%-ного раствора. Индукция осуществлялась поочередной инфузией раствора морадола из расчета 0,03 мг/кг (ВРД - 2 мг), раствора трамала 1,35 мг/кг (ВРД - 100 мг) и раствора реланиума в минимально эффективной дозе 0,15 мг/кг (10 мг). Через 3-4 мин после введения было достигнуто состояние атараксии и аналгезии, но контакт с больным сохранен. ЧД - 17 в 1 мин, SaO2 - 92%. Профиль по ШКС стал почти нулевого значения, АД 110/70 мм рт. ст. , пульс - 97 уд/мин, показатель ДИП сохранился в пределах 10,5 усл. ед. , индекс Кердо стал с положительным знаком +0,29, произошла нормализация вегетативных реакций.
Выполнение местной анестезии 1%-ным раствором тримекаина с адреналином обеспечило безболезненное выполнение хирургической санации, заключавшейся в удалении корней  и
и  зубов. Продолжительность вмешательства 25 мин. После удаления больной стал контактен, настроение улучшилось, отмечается амнезия, общее состояние удовлетворительное. Через 40 мин после вмешательства больной покинул поликлинику самостоятельно, полностью восстановился в активности, удивлен легкости и безболезненности операции.
зубов. Продолжительность вмешательства 25 мин. После удаления больной стал контактен, настроение улучшилось, отмечается амнезия, общее состояние удовлетворительное. Через 40 мин после вмешательства больной покинул поликлинику самостоятельно, полностью восстановился в активности, удивлен легкости и безболезненности операции.
Пример 2. Больная М., 29 лет, с множественным кариесом  Больная отмечает панический страх на предстоящее лечение зубов, просит его провести под наркозом. Профиль по ШКС соответствует III степени психоэмоционального напряжения, АД 130/90 мм рт. ст., пульс 80 уд/мин. По данным пульсоксиметрии, SaO2 - 96%. Масса тела больной 50 кг, наличие сопутствующей патологии не выявлено. Отмечает аллергию на зубную пасту.
Больная отмечает панический страх на предстоящее лечение зубов, просит его провести под наркозом. Профиль по ШКС соответствует III степени психоэмоционального напряжения, АД 130/90 мм рт. ст., пульс 80 уд/мин. По данным пульсоксиметрии, SaO2 - 96%. Масса тела больной 50 кг, наличие сопутствующей патологии не выявлено. Отмечает аллергию на зубную пасту.
Перед лечением проведена внутривенная премедикация: супрастин 20 мг, атропин 1,0 мл 0,1%-ного раствора. Индукция осуществлялась поочередной инaфузией раствора морадола из расчета 0,04 мг/кг (ВРД - 2 мг), раствора трамала 2 мг/кг (ВРД - 100 мг) и раствора седуксена в дозе 0,2 мг/кг (10 мг). Через 3-5 мин после введения было достигнуто состояние атараксии и аналгезии, но контакт с больной сохранен. Определяется брадипноэ до 15 в 1 мин, SaO2 - 91-92%. Профиль по ШКС стал почти нулевого значения. АД 110/80 мм рт. ст., пульс 96 уд/мин за счет атропина. Показатели ДИП - 10,4-10,5 усл. ед., индекс Кердо стал с положительным знаком +0,21, что свидетельствует о нормализации вегетативных реакций.
В период максимального действия атаралгезии приступили к санации полости рта, а именно к препарированию кариозных полостей. Через 30 мин введение седуксена повторили в дозе 0,1 мг/кг (5 мг) фракционным способом в разведении изотоническим раствором хлорида натрия объемом до 10 мл. Профиль по ШКС остался на прежних нулевых значениях. АД 110/80 мм рт. ст., пульс 87 уд/мин. Показатели ДИП - 9,6 усл. ед., индекс Кердо равен 0, ЧД 16 в 1 мин, SaO2 - 92-93%. После введения седуксена продолжено препарирование кариозных полостей. Общая продолжительность обезболивания составила 60 мин.
Больная проснулась, стала контактна, настроение улучшилось, отмечается амнезия, общее состояние удовлетворительное. Активно провела ополаскивание ротовой полости водой. Лечение зубов было завершено пломбированием фотокомпозитными материалами. После окончания пломбирования зубов больная покинула поликлинику самостоятельно, полностью восстановилась в активности, удивлена легкости и безболезненности лечения.
Пример 3. Больному С., 32 лет с дефектами зубных рядов  была выполнена операция имплантации 5 единиц имплантатов. У больного отмечается страх на предстоящее вмешательство. Профиль по ШКС соответствует III степени психоэмоционального напряжения. АД 135/80 мм рт. ст., пульс 78 уд/мин, масса тела больного 71 кг. По данным пульсоксиметрии, SaO2 - 97-98%. Наличие сопутствующей патологии не выявлено.
была выполнена операция имплантации 5 единиц имплантатов. У больного отмечается страх на предстоящее вмешательство. Профиль по ШКС соответствует III степени психоэмоционального напряжения. АД 135/80 мм рт. ст., пульс 78 уд/мин, масса тела больного 71 кг. По данным пульсоксиметрии, SaO2 - 97-98%. Наличие сопутствующей патологии не выявлено.
Перед вмешательством проведена внутривенная премедикация: 10 мг димедрола с атропином 0,5 мл 0,1%-ного раствора. Индукция осуществлялась поочередной инфузией раствора морадола из расчета 0,03 мг/кг (ВРД - 2 мг), раствора трамала 1,3 мг/кг (ВРД - 100 мг) и раствора реланиума в дозе 0,15 мг/кг (10 мг). Через 4-5 мин после введения было достигнуто состояние атараксии и аналгезии, но контакт с больным сохранен. ЧД 17 в мин, SaO2 - 92-93%. Профиль по ШКС достиг нулевого значения. АД 115/75 мм рт. ст., пульс 95 уд/мин за счет атропина. Показатели ДИП - 10,9 усл. ед., индекс Кердо стал с положительным знаком +0,21, произошла нормализация вегетативных реакций.
Выполнение местной анестезии 1%-ного раствором лидокаина с адреналином обеспечило безболезненное выполнение операции имплантации. Продолжительность вмешательства 60 мин. После окончания операции больной стал контактен, настроение улучшилось, отмечается амнезия, общее состояние удовлетворительное. Через 20 мин после вмешательства больной покинул поликлинику самостоятельно, полностью восстановился в активности, удивлен легкости и безболезненности операции, а также отсутствию болевых ощущений после окончания действия местной анестезии.
Таким образом, решается задача пролонгированного и адекватного обезболивания. У больных достигается неполное угнетение сознания. Под влиянием анестезии не подавляются глазные и гортанно-глоточные рефлексы. Особенностью проводимого обезболивания с сохранением спонтанного дыхания является конградная амнезия во время терапевтических или хирургических вмешательств. Все перечисленное выше позволяет сохранить высокий уровень функционирования систем саморегуляции, стабильность показателей жизненно важных функций организма (дыхания и кровообращения), снизить побочные эффекты от применения лекарственных препаратов, уменьшить дозы транквилизатора, исключить наркотические препараты из практики анестезии и расширить возможность применения в амбулаторной стоматологической практике новых эффективных аналгетических средств.
Источники информации
1. А.c. СССР, 1296165. Способ премедикации больных при амбулаторных стоматологических операциях/В.ф. Рудько, А.ф. Бизяев, С.Ю. Иванов. - БИ, 1987, N 10.
2. Бизяев А.Ф., Лепилин А.В., Иванов С.Ю. Премедикация в условиях стоматологической поликлиники. Изд-во Сарат. ун-та, 1992.
3. Обезболивание амбулаторных стоматологических вмешательств у пациентов с сопутствующими аллергическими заболеваниями: Метод, рекомендации /ММСИ; Составители: И.А. Шугайлов, Н.П. Васильченко, Е.Г. Шульгин и др. - М.: ММСИ, 1990.
4. Лечение кариеса зубов и его осложнений под общим обезболиванием в поликлинических условиях: Метод, рекомендации /ЦНИИстоматологии; Составители: Е.В. Боровский, А.Ю. Борисова и др. - М.: ЦНИИС, 1991 (прототип).
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ОБЕЗБОЛИВАНИЯ ПРИ СТОМАТОЛОГИЧЕСКИХ ВМЕШАТЕЛЬСТВАХ | 1998 |
|
RU2129027C1 |
| СПОСОБ ПРЕМЕДИКАЦИИ БОЛЬНЫХ С СЕРДЕЧНО-СОСУДИСТОЙ ПАТОЛОГИЕЙ ПРИ АМБУЛАТОРНЫХ СТОМАТОЛОГИЧЕСКИХ ВМЕШАТЕЛЬСТВАХ | 2000 |
|
RU2193884C2 |
| Способ премедикации больных при амбулаторных стоматологических операциях | 1985 |
|
SU1296165A1 |
| СПОСОБ КОМБИНИРОВАННОЙ АНЕСТЕЗИИ ПРИ ОПЕРАЦИЯХ НА БРЮШНОЙ АОРТЕ | 2005 |
|
RU2320376C2 |
| СПОСОБ ПРОВЕДЕНИЯ ПРЕМЕДИКАЦИИ ПРИ ПЛАНОВОМ ХИРУРГИЧЕСКОМ ЛЕЧЕНИИ | 2014 |
|
RU2557882C1 |
| СПОСОБ ВНУТРИВЕННОГО ОБЩЕГО ОБЕЗБОЛИВАНИЯ | 1995 |
|
RU2112558C1 |
| СПОСОБ ОБЕЗБОЛИВАНИЯ ОПЕРАЦИИ КЕСАРЕВА СЕЧЕНИЯ | 1995 |
|
RU2111770C1 |
| СПОСОБ ДЛИТЕЛЬНОЙ АНТИСТРЕССОРНОЙ ТЕРАПИИ У ХИРУРГИЧЕСКИХ БОЛЬНЫХ | 1993 |
|
RU2061507C1 |
| СПОСОБ ПРОВЕДЕНИЯ НЕИНГАЛЯЦИОННОГО НАРКОЗА В ЭКСПЕРИМЕНТЕ НА ЖИВОТНЫХ | 1992 |
|
RU2072872C1 |
| СПОСОБ ВНУТРИВЕННОГО ОБЩЕГО ОБЕЗБОЛИВАНИЯ ПРИ ОПЕРАТИВНОМ ЛЕЧЕНИИ ТРАВМ | 2001 |
|
RU2198692C2 |
Использование: в стоматологии для достижения адекватного и пролонгированного обезболивания. Сущность: проводят премедикацию при помощи антигистаминного препарата (димедрола - 10 мг) и холинолитического средства периферического действия - атропина (0,5-1,0 мл 0,1%-ного раствора) с последующим введением анальгетиков и транквилизаторов. В качестве анальгетиков применяют морадол и трамал в высших разовых дозах, транквилизатор - диазепам вводят после анальгетиков в дозе 0,15-0,2 мг/кг массы тела. Продолжительность анестезии достигала 1-1,5 ч, эффективность обезболивания составила 88-90,7%. В 89,7% случаев седация оказалась достаточной, наступала быстро и сопровождалась глубокой амнезией. Данная комбинация препаратов атаралгезии обеспечивала стабильные показатели дыхания, гемодинамики и достаточный уровень нейро-вегетативной защиты организма на хирургический стресс. Проявлений побочных эффектов не отмечено. 1 табл.
Способ атаралгезии больных при стоматологических вмешательствах, включающий премедикацию антигистаминным препаратом путем внутривенной инфузии с последующим введением анальгетиков и транквилизатора, отличающийся тем, что, с целью адекватности обезболивания и его пролонгирования, снижения дозы транквилизатора и исключения наркотических средств, в качестве анальгетического компонента используют поочередное введение морадола и трамала в высших разовых дозах, диазепам вводят в дозе 0,15 0,2 мг/кг после анальгетиков, а в премедикации дополнительно применяют атропин.
| Лечение кариеса зубов и его осложнений под общим обезболиванием в поликлинических условиях | |||
| Методические рекомендации ЦНИИ Стоматологии | |||
| - М.: ЦНИИИС, 1991, с | |||
| Кипятильник для воды | 1921 |
|
SU5A1 |
Авторы
Даты
1998-02-10—Публикация
1994-12-21—Подача