Изобретение относится к области медицины, а именно к клинической иммунологии, и может быть использовано для диагностики тяжелой бронхиальной астмы.
Известен способ диагностики тяжелой бронхиальной астмы с помощью клинических и функциональных признаков: частые приступы (обострения), непрерывная симптоматика, частые ночные приступы, ограничение физической активности, показатели максимальная скорость выдоха или объем форсированного выдоха за первую секунду менее 60% от прогнозируемой величины, размах колебаний более 30% (Резюме Доклада о Международном Консенсусе по Проблемам Диагностики и Лечения Астмы, Файсонс Фармасьютикалс, 1992).
Недостатки: указанный способ является недостаточно точным, не имеет четких количественных критериев, кроме показателей функции внешнего дыхания. Однако определение вентиляционных показателей у больных тяжелой астмой часто не может быть выполнено с соблюдением методики исследования вследствие тяжести состояния больного или применения больным бронхолитиков перед исследованием, или зависит от контакта с виновным аллергеном.
Изобретение направлено на решение задачи: повышение точности способа.
Решение указанной задачи достигается путем исследования венозной крови больного, имеющего соответствующие клинические симптомы и показатели вентиляционной функции легких. Определяют показатели Т-клеточного звена иммунной системы в реакции розеткообразования с эритроцитами барана и концентрацию сывороточных иммуноглобулинов классов M, G, A в реакции радиальной иммунодиффузии по Манчини. После этого вычисляют отношение суммы показателей активности Т-клеточного звена к квадрату суммы концентраций трех классов сывороточных иммуноглобулинов М, G, А. Указанное отношение называется индексом аллергического воспаления (И)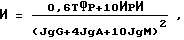
где
0,06, 10, 4, 10 - показатели, нормирующие величины учитываемых признаков;
IgG, IgA, IgM - концентрация сывороточных иммуноглобулинов классов G, A, M г/л;
ТФР - абсолютное значение величины теофиллинрезистентных лимфоцитов в 1 мкл венозной крови.
При значении данного индекса свыше 0,130 при атопической бронхиальной астме или выше 0,080 при инфекционно-зависимой бронхиальной астме диагносцируют тяжелую астму.
Способ осуществляют следующим образом.
После изучения анамнеза заболевания, физикального осмотра и исследования функции внешнего дыхания у больных бронхиальной астмой для исследования берут кровь из локтевой вены в количестве 5 мл в пробирку, содержащую раствор гепарина из расчета 100 ЕД на 1 мл крови и 5 мл в чистую сухую пробирку. Выделяют взвесь мононуклеарных лейкоцитов, обогащенную лимфоцитами, в градиенте плотности фиколл-верографин по методу A и определяют количество T-лимфоцитов в реакции спонтанного розеткообразования с эритроцитами барана по методу (Иммунологические методы /Г. Фримель. -М.: Медицина, 1987, 472 с.). Количество теофиллинрезистентных лимфоцитов (ТФР) и ИРИ - соотношение теофиллинрезистентных и теофиллинчувствительных лимфоцитов определяют в нагрузочном тесте с теофиллином (Э.Г.Скрябина, А.Н. Чередеев, К.В. Петракова // Лаб. дело. - 1987.-N11.-с.855-862). Концентрацию иммуноглобулинов в сыворотке крови классов М, G, A определяют методом радиальной иммунодиффузии по Манчини (Иммунологические методы /Г.Фримель.-М.: Медицина, 1987, 472 с.). Вычисляют индекс аллергического воспаления по формуле: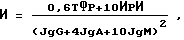
где
И - индекс аллергического воспаления;
0,06, 10, 4, 10 - показатели, нормирующие величины учитываемых признаков;
IgG, IgA, IgM - концентрация сывороточных иммуноглобулинов классов G, A, M, г/л;
ТФР - абсолютное значение величины теофиллинрезистентных лимфоцитов в 1 мкл венозной крови.
Диагносцирование тяжелой бронхиальной астмы осуществляют при наличии соответствующей клинической картины повторяющихся приступов бронхиальной астмы и превышении индекса аллергического воспаления порогового значения (точки разделения), установленного для атопической бронхиальной астмы на уровне 0,130 и для инфекционно-зависимой бронхиальной астмы на уровне значения 0,080. При затруднении дифференциальной диагностики атопической и инфекционно-зависимой бронхиальной астмы выбирают точку разделения, равную значению 0,100.
Примеры конкретного выполнения.
Пример 1. Больная О., 42 лет, наблюдается с диагнозом - инфекционно-зависимая бронхиальная астма. Госпитализирована в клинику 01.12.92 в связи с очередным обострением на фоне острой респираторной вирусной инфекции с жалобами на многократные приступы удушья в течение суток, частично купируемые ингалятором Беротек, появление одышки при повседневной физической нагрузке, нарушение ночного сна (ночные приступы бронхиальной астмы), общую слабость, потливость. Лечение, начатое в первый день, включало внутривенные инфузии растворов хлорида натрия, эуфиллина, гепарина, дексаметазона, перорально больная получала теотард, ингаляции дитека по 2 вдоха 4 раза в день, ингаляции с противоотечной смесью с гидрокортизоном, с диоксидином. Обследование, включающее изучение функции внешнего дыхания, исследование иммунного статуса проведены на третий день пребывания в стационаре. После определения количества Т-лимфоцитов, величины теофиллинрезистентных лимфоцитов и иммунорегуляторного индекса, а также концентрации сывороточных иммуноглобулинов классов M, G, A, мы рассчитали индекс аллергического воспаления (И) по формуле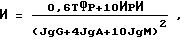
где
0,06, 10, 4, 10 - показатели, нормирующие величины учитываемых признаков;
IgG, IgA, IgM - концентрация сывороточных иммуноглобулинов классов G, A, M, г/л;
ТФР - абсолютное значение величины теофиллинрезистентных лимфоцитов в 1 мкл венозной крови.
Величина индекса аллергического воспаления оказалась равной 0,116, величина ОФВ1% от должной величины 43,4%. Таким образом, мы диагностировали у больной наличие тяжелой бронхиальной астмы.
Пример 2. Под наблюдением находилась больная И., 32 лет. Анамнез заболевания прослеживается на протяжении двух лет. При сборе аллергологического анамнеза и по данным кожных аллергопроб данных за атопические реакции не выявлено. Обострение хронического бронхита 3-4 раза в год обычно протекает при наличии умеренного повышения температуры тела, появлении мокроты зеленого цвета, катаральных явлениях со стороны верхних дыхательных путей и сопровождается увеличением частоты и интенсивности приступов бронхиальной астмы. На момент обследования приступы удушья возникают 2-3 раза в неделю при контакте с неспецифическими раздражителями: резкие запахи табачного дыма, нитроэмалей, автомобильных выхлопных газов, купируются ингаляциями B2-агонистов. Проведено одновременное исследование функции внешнего дыхания, иммунного статуса: ОФВ1 68,5% от должной величины, индекс аллергического воспаления 0,035. С учетом клинической картины заболевания, результатов иммунологического обследования установлен диагноз: умеренная бронхиальная астма.
Пример 3. Больная С., 29 лет, поступила в клинику 28.04.92. Считает себя больной два месяца, когда появились приступы экспираторной одышки, сухой надсадной кашель, лихорадка. Ранее неоднократно болела острыми бронхитами. При сборе аллергологического анамнеза данных за атопические реакции не установлено. В клинике типичные приступы бронхиальной астмы повторялись ежедневно, купировались внутривенным введением раствора эуфиллина, реже таблетированным эуфиллином, вследствие отсутствия навыков применения ингаляторов, препараты беротек, сальбутамол были неэффективными. Отмечалась субфибрильная температура, слизисто-гнойной характер мокроты, боли внизу живота, связанные с обострением хронического воспалительного процесса придатков матки. На третий день стационарного лечения (внутривенные инфузии растворов хлорида натрия, эуфиллина, гепарина, перорально: теопек, кленбутерол) исследована функция внешнего дыхания, произведено взятие крови для изучения иммунного статуса. Результаты обследования: ОФВ1 63,3% от должной величины, индекс аллергического воспаления 0,073 - указывают на наличие у больной умеренной астмы, состояния, угрожаемого по развитию тяжелой бронхиальной астмы.
Пример 4. Больная Б., 38 лет, страдает атопической формой бронхиальной астмы более 20 лет. Имеет повышенную чувствительность к бытовым, эпидермальным аллергенам. Ранее проводились курсы специфической иммунотерапии с непродолжительным положительным эффектом. При поступлении в клинику предъявляла жалобы на ежедневные повторные приступы, типичные для бронхиальной астмы, купируемые ингаляциями беротека (в том числе постоянные ночные приступы удушья), общую слабость, снижение трудоспособности. Результаты обследования: ОФВ1 38,3% от должной величины, индекс аллергического воспаления 0,199, что соответствует диагнозу: тяжелая бронхиальная астма
Пример 5. Больная Г., 24 лет, поступила в клинику 11.10.93 с жалобами на приступы удушья, типичные для бронхиальной астмы, 6-7 раз в неделю, постоянную заложенность носа. Анамнез заболевания: больна 3 года, в сентябре 1992 г. обследована в аллергологическом отделении, кожными пробами доказана аллергия к бытовым аллергенам, проведен курс специфической иммунотерапии с хорошим эффектом. Нами было проведено одновременное исследование функции внешнего дыхания и иммунного статуса, получены результаты: ОФВ1 82,5% от должной величины, индекс аллергического воспаления 0,082. Таким образом, у больной диагносцирована умеренная бронхиальная астма. Через три дня пребывания в стационаре отмечено прекращение приступов удушья - эффект элиминации, проведен второй курс специфической иммунотерапии коктейлем бытовых аллергенов.
Пример 6. Было обследовано 133 больных бронхиальной астмой, исключая "аспириновую" астму, гормонозависимые случаи, астматический статус, 60 человек имели атопическую бронхиальную астму, 73 - инфекционно-зависимый характер течения заболевания. Больные были разделены на группы следующим образом:
группа 1 - мягкая атопическая бронхиальная астма (20 человек);
группа 2 - умеренная атопическая бронхиальная астма (20 человек);
группа 3 - тяжелая атопическая бронхиальная астма (20 человек);
группа 4 - умеренная инфекционно-зависимая бронхиальная астма (28 человек);
группа 5 - тяжелая инфекционно-зависимая бронхиальная астма (45 человек);
группа 6 - контрольная группа здоровых пациентов (20 человек).
Результаты вычисления средних величин индекса аллергического воспаления представлены в таблице 1 (М±м):
Выявлено, что увеличение тяжести бронхиальной астмы, а именно переход заболевания в тяжелую форму, сопровождается значительным увеличением индекса аллергического воспаления. Отличия тяжелой бронхиальной астмы от умеренной как при атопической, так и при инфекционно-зависимой форме заболевания были достоверными (p<0,05). Относительно контрольной группы мягкая и умеренная бронхиальная астма отличалась гипореактивностью - снижением индекса аллергического воспаления, а тяжелая бронхиальная астма - гиперреактивностью, то есть увеличением индекса аллергического воспаления.
Определены операционные характеристик нового критерия тяжести бронхиальной астмы: чувствительности и специфичность. Точка разделения выбиралась с учетом построения кривой взаимозависимости указанных операционных характеристик и соответствовала: в группе инфекционно-зависимой бронхиальной астмы значению 0,080, в группе атопической бронхиальной астмы 0,130, а в объединенной группе больных бронхиальной астмой 0,100.
Результаты, представленные в табл. 2, свидетельствуют о высокой информативности нового критерия диагностики тяжелой бронхиальной астмы.
Взаимозависимость показателей вентиляционной функции легких ОФВ1 и индекса аллергического воспаления у больных бронхиальной астмой изучали с помощью корреляционного анализа. В группе атопической бронхиальной астмы коэффициент корреляции г = -0,49, p < 0,0000, у больных инфекционно-зависимой бронхиальной астмой г = -0,64, p < 0,0000.
Предлагаемый способ отличается от известного следующими признаками.
В предлагаемом способе используется дополнительный иммунологический критерий - индекс аллергического воспаления, величина которого коррелирует со степенью нарушения бронхиальной проходимости у больных бронхиальной астмой.
Индекс аллергического воспаления является количественным признаком тяжелой бронхиальной астмы, основан на применении комплексного подхода к анализу функционального состояния иммунной системы и вместе с тем легко интерпретируемым и удобным в работе практического врача.
Для определения показателя применяются простые, экономически эффективные лабораторные методы, не требующие дорогостоящей аппаратуры, применяемые для характеристики иммунной системы и выявления различных диагностических маркеров, в связи с чем имеющих важное значение для назначения лечения больным различного профиля.
Индекс аллергического воспаления удобен для осуществления мониторного наблюдения за динамикой механизмов развития бронхиальной астмы при ее прогрессирующем течении, коррелирует с ее клиническими проявлениями и является высокоинформативным диагностическим критерием тяжелой бронхиальной астмы.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ДИАГНОСТИКИ АТОПИЧЕСКОЙ ФОРМЫ БРОНХИАЛЬНОЙ АСТМЫ У ДЕТЕЙ | 2007 |
|
RU2339951C1 |
| Способ диагностики аллергической бронхиальной астмы | 2021 |
|
RU2780687C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РАЗВИТИЯ ПЫЛЬЦЕВОЙ БРОНХИАЛЬНОЙ АСТМЫ | 2010 |
|
RU2433408C1 |
| СПОСОБ ОПРЕДЕЛЕНИЯ НЕСПЕЦИФИЧЕСКОЙ ЗАЩИТЫ ОРГАНИЗМА К МИКРОБАМ | 1995 |
|
RU2112244C1 |
| СПОСОБ ЛЕЧЕНИЯ АТОПИЧЕСКОГО ДЕРМАТИТА | 2000 |
|
RU2188679C1 |
| СПОСОБ ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ | 2017 |
|
RU2652752C1 |
| СПОСОБ ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ | 1999 |
|
RU2184495C2 |
| СПОСОБ ОЦЕНКИ СТЕПЕНИ ТЯЖЕСТИ БРОНХИАЛЬНОЙ АСТМЫ | 2004 |
|
RU2268001C1 |
| СПОСОБ ЛЕЧЕНИЯ АЛЛЕРГИЧЕСКИХ ЗАБОЛЕВАНИЙ РЕСПИРАТОРНОГО ТРАКТА | 2001 |
|
RU2209092C2 |
| СПОСОБ ЛЕЧЕНИЯ БРОНХИАЛЬНОЙ АСТМЫ | 1994 |
|
RU2114653C1 |
Проводят исследование венозной крови больного. Определяют количество теофиллинрезистентных лимфоцитов, соотношение количества теофиллинрезистентных лимфоцитов к количеству теофиллинчувствительных лимфоцитов в нагрузочном тесте с теофиллином. Определяют концентрации сывороточных иммуноглобулинов классов M, A и G в реакции радиальной иммунодиффузии по Манчини. После чего вычисляют индекс аллергического воспаления по формуле И = (0,06 • ТФР + 10 • ИРИ) / ( IgG + 4 • IgA + 10 • IgM)2, где И - индекс аллергического воспаления; 0,06, 10, 4, 10 - показатели, нормирующие величины учитываемых признаков; IgG, IgA, IgM - концентрации сывороточных иммуноглобулинов классов G, A, M (г/л); ТФР - абсолютное значение величины теофиллинрезистентных лимфоцитов в 1 мкл венозной крови; ИРИ - соотношение количества теофиллинрезистентных лимфоцитов к количеству теофиллинчувствительных лимфоцитов. При наличии соответствующей клинической картины повторяющихся приступов бронхиальной астмы и превышении индекса аллергического воспаления порогового значения диагностируют тяжелую бронхиальную астму. При этом пороговое значение для атопической бронхиальной астмы устанавливают на уровне 0,130. Для инфекционно-зависимой бронхиальной астмы пороговое значение устанавливают на уровне 0,80. При затруднении дифференциальной диагностики атопической и инфекционно-зависимой бронхиальной астмы пороговое значение устанавливают на уровне 0,10. Способ прост, не требует дорогостоящей аппаратуры, удобен для моноторингового наблюдения за динамикой механизмов развития бронхиальной астмы, является высокоинформативным. 2 табл.
Способ диагностики тяжелой бронхиальной астмы по клиническим признакам и определению вентиляционной функции легких, отличающийся тем, что производят исследование венозной крови больного с определением количества теофиллинрезистентных лимфоцитов, соотношения количества теофиллинрезистентных лимфоцитов к количеству теофиллинчувствительных лимфоцитов в нагрузочном тесте с теофиллином и концентрации сывороточных иммуноглобулинов классов M, A и G в реакции радиальной иммунодиффузии по Манчини, после чего вычисляют индекс аллергического воспаления по формуле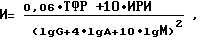
где И - индекс аллергического воспаления;
0,06, 10, 4, 10 - показатели, нормирующие величины учитываемых признаков;
lgG, lgA, lgM - концентрации сывороточных иммуноглобулинов классов G, A, M, г/л;
ТФР - абсолютное значение величины теофиллинрезистентных лимфоцитов в 1 мкл венозной крови;
ИРИ - соотношение количества теофиллинрезистентных лимфоцитов к количеству теофиллинчувствительных лимфоцитов,
и при наличии соответствующей клинической картины повторяющихся приступов бронхиальной астмы и превышении индекса аллергического воспаления порогового значения, установленного для атопической бронхиальной астмы на уровне 0,130, для инфекционно-зависимой бронхиальной астмы - на уровне 0,80, а при затруднении дифференциальной диагностики атопической и инфекционно-зависимой бронхиальной астмы - на уровне 0,10, диагностируют тяжелую бронхиальную астму.
| Печь для непрерывного получения сернистого натрия | 1921 |
|
SU1A1 |
| International consensus report on diagnosis and treatment of asthma, US Dept of Health @ Human Services, Public Health Service, National of Health, 03.92 г | |||
| Аппарат для очищения воды при помощи химических реактивов | 1917 |
|
SU2A1 |
| Способ диагностики бронхиальной астмы у детей | 1987 |
|
SU1413532A1 |
| Переносная печь для варки пищи и отопления в окопах, походных помещениях и т.п. | 1921 |
|
SU3A1 |
| Способ диагностики атопической бронхиальной астмы | 1991 |
|
SU1832199A1 |
Авторы
Даты
1998-10-20—Публикация
1995-02-23—Подача