Изобретение относится к медицине, к абдоминальной хирургии и может быть использовано при лечении морбидного ожирения.
Бандажирование желудка является одним из наиболее распространенных хирургических методов лечения морбидного ожирения. Наложение бандажа на желудок проводят с целью его деления на две камеры (верхнюю - малый желудочек, и нижнюю) для ограничения поступления пищи в желудочно-кишечный тракт через узкий переход между ними и эффективного снижения массы тела больного. В качестве бандажа часто используют устройство, представляющее собой кольцо из силикона с регулируемым просветом.
В настоящее время бандажирование желудка выполняют в основном лапароскопически (В.М.Седов, А.А.Гостевский. Лапароскопическая технология в хирургическом лечении крайних форм ожирения // Вестник хирургии, 2003, т.162. - №1. - С.107-108), при этом существует несколько способов доступа в ретрогастральное пространство для установки бандажа. Наиболее близким аналогом является способ лапароскопического желудочного бандажирования, включающий рассечение пищеводно-диафрагмальной связки, формирование отверстия в малом сальнике и ретрогастрального тоннеля выше уровня сальниковой сумки с последующей установкой в него бандажа с регулируемым просветом, формирование малого желудочка, подшивание передней стенки желудка, расположенной ниже бандажа, к стенке малого желудочка над бандажом и установку регулировочного порта (В.Н.Егиев и др. Рестриктивные вмешательства на желудке в лечении больных ожирением. - М.: ИД Медпрактика-М. - 2004. - С.66-74 - прототип).
Формирование ретрогастрального тоннеля выше уровня сальниковой сумки обеспечивает естественную фиксацию бандажа в мягких тканях, что является достоинством этого способа.
Недостатки способа-прототипа.
Рассечение пищеводно-диафрагмальной связки от угла Гиса до левой ножки диафрагмы, т.е. ограниченная мобилизация дна желудка, приводит к излишней подвижности дна желудка, влекущей за собой увеличение частоты дилатации/пролапсов стенки желудка через бандаж в послеоперационном периоде.
Формирование ретрогастрального тоннеля на 2 см ниже пищеводно-желудочного перехода приводит к формированию малого желудочка большого объема (не менее 20 мл). Известно, что чем больше объем малого желудочка, тем большая часть стенки желудка в области дна попадает в его формирование. Мышечный слой в области дна желудка выражен гораздо меньше, чем в области малой кривизны и зоне пищеводно-желудочного перехода, поэтому в этом способе при формировании на зонде малого желудочка объемом не менее 20 мл создаются условия для его дилатации в послеоперационном периоде.
Для нормального поступления пищи после установки бандажа идеальным является расположение бандажа в косовертикальном положении под углом 45°, при большем угле нарушается пассаж пищи через малый желудочек, при меньшем возникает пролапс стенки желудка. Использование в прототипе калибровочного зонда для формирования малого желудочка не позволяет менять положение установленного в ретрогастральный тоннель бандажа и регулировать угол его наклона без дальнейшего увеличения объема малого желудочка. Поэтому при сохранении заданного калибровочным зондом объема малого желудочка не всегда удается достигнуть оптимального угла 45°, что приводит к развитию послеоперационных осложнений.
Отверстие в малом сальнике формируют в бессосудистой зоне, поэтому после установки бандажа в его просвет попадает большой массив жировой ткани малого сальника, оба ствола блуждающих нервов, кардиоэзофагеальная ветвь левой желудочной артерии, что приводит к различным послеоперационным осложнениям. Большой массив тканей может чрезмерно сузить диаметр соустья между частями желудка и вызвать непроходимость, а также значительно затруднить регулировку диаметра межжелудочного соустья, так как введение или удаление небольшого объема жидкости в систему регулирования бандажа вызывает либо обструкцию соустья, либо чрезмерно открывает последнее. Сдавление блуждающих нервов вызывает изменения по типу постваготомического синдрома, в частности развитие гастростаза в послеоперационном периоде. Сдавление кардиоэзофагеальной ветви левой желудочной артерии нарушает кровоснабжение стенки желудка и может способствовать эрозии бандажа в просвет желудка. Ориентиром для вхождения в ретрогастральное пространство в этом способе служит дистальная порция левой ножки диафрагмы.
Таким образом, перечисленные недостатки способа-прототипа обуславливают возможные осложнения в послеоперационном периоде.
Кроме указанных недостатков в ряде случаев этот способ не может быть применен при гепатомегалии, часто встречающейся у больных морбидным ожирением, особенно при увеличении хвостатой доли печени или при чрезмерных жировых отложениях в полости малого сальника, так как анатомическим ориентиром входа в ретрогастральный тоннель в этом способе служит дистальная порция правой ножки диафрагмы. При указанных выше состояниях нарушена визуализация дистального отдела правой ножки диафрагмы, и диссекция «вслепую» чревата повреждением брюшной аорты или левой желудочной артерии.
Задача - улучшение результатов хирургического лечения больных морбидным ожирением.
Технический результат - уменьшение частоты послеоперационных осложнений за счет ограничения подвижности стенки желудка и бандажа, уменьшения растяжимости стенки малого желудочка, исключения попадания в просвет бандажа большого массива жировой ткани малого сальника, сосудов и нервов; расширение возможностей способа.
Этот технический результат достигается тем, что в способе лапароскопического желудочного бандажирования, включающем рассечение пищеводно-диафрагмальной связки, формирование отверстия в малом сальнике и ретрогастрального тоннеля выше уровня сальниковой сумки с последующей установкой в него бандажа с регулируемым просветом, формирование малого желудочка, сшивание передней стенки желудка, расположенной ниже бандажа, со стенкой малого желудочка над бандажом и установку регулировочного порта, авторы предлагают промаркировать линию, проходящую через точку, расположенную на малой кривизне желудка на 1 см ниже пищеводно-желудочного перехода, под углом 45° к продольной оси желудка, в месте пересечения маркированной линии с проекцией левой ножки диафрагмы рассечь пищеводно-диафрагмальную связку на протяжении 13-15 мм, по малой кривизне желудка на 1 см ниже пищеводно-желудочного перехода формировать отверстие в малом сальнике, через него по маркированной линии формировать ретрогастральный тоннель, после установки бандажа формировать малый желудочек, подшивая переднюю стенку желудка, расположенную ниже бандажа, первым швом к левой ножке диафрагмы, охватывая проксимальную часть банадажа, а затем тремя-четырьмя швами к стенке малого желудочка над бандажом.
Также авторы предлагают при формировании ретрогастрального тоннеля отделять от стенки желудка по малой кривизне жировую клетчатку малого сальника, содержащую передний блуждающий нерв и кардиоэзофагеальную ветвь левой желудочной артерии, и отводить задний блуждающий нерв в дорсальном направлении.
Нанесение маркировочной линии облегчает формирование ретрогастрального тоннеля и фиксацию бандажа по передней стенке желудка под оптимальным углом, необходимым для нормального прохождения пищи и предотвращения пролапса стенки желудка.
Рассечение пищеводно-диафрагмальной связки на 13-15 мм вместо мобилизации дна желудка, проводимой в прототипе, сохраняет связочный аппарат желудка и ограничивает подвижность его стенки, что снижает возможность пролапса стенки желудка через бандаж.
Создание отверстия в малом сальнике по малой кривизне желудка на 1 см ниже пищеводно-желудочного перехода и формирование ретрогастрального тоннеля по маркированной линии позволяют установить бандаж под нужным углом в том месте, где стенка желудка малоподвижна и устойчива к растяжению. Это дает возможность формировать малый желудочек без использования калибровочного зонда и закрепить положение бандажа строго под углом 45°, накладывая швы, формирующие малый желудочек, над бандажом. Таким образом удается получить оптимальный угол наклона бандажа и фиксировать его положение, что снижает развитие послеоперационных осложнений.
При формировании малого желудочка без использования калибровочного зонда его объем может достигать всего 10-15 мл. Фиксация дна желудка к левой ножке диафрагмы ограничивает подвижность стенки желудка и бандажа. Все это служит профилактикой дислокации бандажа и дилатации стенки малого желудочка или пролапса ее через бандаж.
Формирование ретрогастрального тоннеля с отделением от стенки желудка по малой кривизне жировой клетчатки малого сальника, содержащей передний блуждающий нерв и кардиоэзофагеальную ветвь левой желудочной артерии, и отведением заднего блуждающего нерва в дорсальном направлении приводит к тому, что после установки бандажа в его просвет будет заключена только стенка желудка. Указанные выше структуры не будут подвержены сдавлению бандажом, что исключает возникновение связанных с этим послеоперационных осложнений.
Заявляемый способ может быть применим у пациентов с гепатомегалией и значительными жировыми отложениями в полости малого сальника за счет использования в качестве анатомического ориентира стенки желудка, а не правой ножки диафрагмы, как в прототипе, визуализация которой у этих пациентов затруднена.
Таким образом, заявляемый способ ограничивает подвижность стенок желудка и бандажа, уменьшает растяжимость стенки малого желудочка, обеспечивает оптимальный угол наклона бандажа, исключает попадание в просвет бандажа большого массива жировой ткани, сосудов и нервов. Эти факторы снижают возможность пролапса стенки желудка через бандаж и обеспечивают оптимальную эвакуацию пищи из малого желудочка, что уменьшает вероятность развития послеоперационных осложнений и улучшает результаты хирургического лечения больных морбидным ожирением.
На чертежах показаны этапы осуществления способа.
На фиг.1 показано формирование ретрогастрального тоннеля,
где 1 - линия, проходящая под углом 45° к продольной оси желудка;
2 - точка, расположенная на малой кривизне желудка на 1 см ниже пищеводно-желудочного перехода;
3 - пищеводно-желудочный переход;
4 - продольная ось желудка;
5 - дно желудка;
6 - проекция левой ножки диафрагмы на пищеводно-диафрагмальную связку;
7 - отверстие в пищеводно-диафрагмальной связке;
8 - левая доля печени;
9 - желудочно-печеночная связка;
10 - кардиоэзофагеальная ветвь левой желудочной артерии;
11 - передний блуждающий нерв;
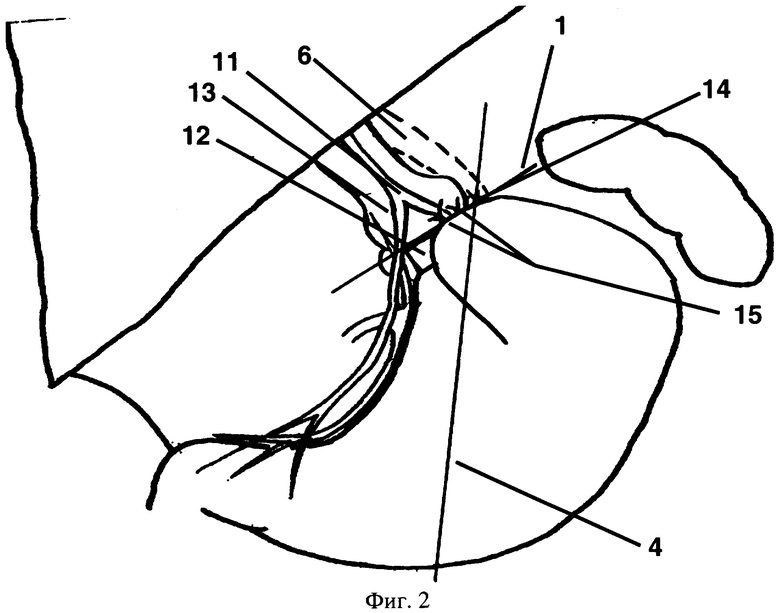
На фиг.2 показано формирование малого желудочка и фиксация бандажа,
где 12 - бандаж;
13 - малый желудочек;
14 - шов, фиксирующий дно желудка к левой ножке диафрагмы;
15 - швы, формирующие малый желудочек.
Способ осуществляют следующим образом.
Операцию выполняют под эндотрахеальным наркозом. Пять 10 мм троакаров размещают поэтапно под визуальным контролем.
При помощи L-образного монополярного электрода точками маркируют линию 1, проходящую через точку 2, расположенную на малой кривизне желудка, на 1 см ниже пищеводно-желудочного перехода 3, под углом 45° к продольной оси 4 желудка (фиг.1). Атравматичным зажимом Бебкока дно желудка 5 подтягивают в дистальном направлении. В месте пересечения проекции левой ножки диафрагмы 6 с линией 1 в пищеводно-диафрагмальной связке формируют отверстие 7 размером 13-15 мм. Левую долю печени 8 отводят ретрактором Гучиери вверх и латерально, при этом становится доступной осмотру желудочно-печеночная связка 9, которую вскрывают в точке 2. В полученное отверстие вводят изгибаемый диссектор «Goldfinger» или «Diamond Flex». От стенки желудка тупо отделяют жировую клетчатку малого сальника, в которой находятся кардиоэзофагеальная ветвь 10 левой желудочной артерии и передний блуждающий нерв 11. В дальнейшем тоннель формируют по задней стенке желудка выше уровня сальниковой сумки по линии 1, при этом задний блуждающий нерв оставляют позади тоннеля. На уровне пищеводного отверстия диафрагмы Goldfinger изгибают и проводят через заранее подготовленное отверстие 7 в пищеводно-диафрагмальной связке.
Таким образом, оба ствола блуждающих нервов, печеночная ветвь переднего блуждающего нерва и кардиоэзофагеальная ветвь левой желудочной артерии остаются вне тоннеля, а следовательно, в последующем - вне кольца желудочного бандажа.
Для доставки бандажа 12 (фиг.2) в брюшную полость троакар заменяют с диаметра 10 мм на 18 мм. Бандаж 12 захватывают эндоскопическим зажимом типа «граспер» и вводят в брюшную полость. Бандаж 12 с лигатурой в форме петли направляют в область угла Гиса, где виден рабочий конец диссектора «Goldfinger», проведенного в ретрогастральном пространстве. Петлю лигатуры заводят в слот диссектора «Goldfinger», который после натяжения лигатуры выпрямляют и вытягивают из ретрогастрального пространства, увлекая за собой бандаж 12. Бандаж 12 застегивают. Теперь он установлен в ретрогастральном тоннеле по линии 1. После этого формируют малый желудочек 13, подшивая переднюю стенку желудка, расположенную ниже бандажа 12, первым швом 14 к левой ножке диафрагмы, охватывая проксимальную часть бандажа 12, а затем тремя-четырьмя швами 15 к стенке малого желудочка 13 над бандажом 12 по линии 1. Швы 14 и 15 фиксируют положение бандажа 12 под углом 45° к оси желудка.
Для присоединения и установки инъекционного порта соединительную трубку бандажа выводят через троакар, расположенный в области намеченного положения инъекционного порта. Трубку при помощи запирающего коннектора соединяют с инъекционным портом, который фиксируют к передней стенке влагалища прямой мышцы живота в левом мезогастрии или престернальной фасции в области мечевидного отростка грудины при помощи 4-х нерассасывающихся лигатур. Троакарные раны ушивают.
Заявляемый способ опробован на 28 больных морбидным ожирением, из них у 7 встретилась гепатомегалия и у 4 - чрезмерно выраженные жировые отложения в полости малого сальника, что не помешало выполнить бандажирование желудка. Послеоперационные наблюдения в течение двух лет показали отсутствие поздних послеоперационных осложнений (пролапса стенки желудка и растяжения малого желудочка), при этом было достигнуто снижение массы тела: среднее снижение избыточной массы тела составило 59%, средний индекс массы тела у этих пациентов снизился с 46 до 32 кг/м2.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛАПАРОСКОПИЧЕСКОГО БАНДАЖИРОВАНИЯ ЖЕЛУДКА | 2006 |
|
RU2309697C1 |
| Способ оперативного лечения грыжи пищеводного отверстия диафрагмы | 2017 |
|
RU2661017C1 |
| Способ лапароскопического формирования культи желудка при гастроеюношунтировании по Ру | 2020 |
|
RU2727756C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АХАЛАЗИИ КАРДИАЛЬНОГО ОТДЕЛА ПИЩЕВОДА | 2021 |
|
RU2757527C1 |
| СПОСОБ ЛЕЧЕНИЯ ЖЕЛУДОЧНЫХ КРОВОТЕЧЕНИЙ ПРИ СИНДРОМЕ МЕЛЛОРИ-ВЕЙСА У БОЛЬНЫХ С МЕТАБОЛИЧЕСКИМ СИНДРОМОМ | 2009 |
|
RU2387386C1 |
| Способ лапароскопической рефундопликации при рецидивах гастроэзофагеальной рефлюксной болезни и грыжи пищеводного отверстия диафрагмы | 2024 |
|
RU2835442C1 |
| СПОСОБ ПЛАСТИКИ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ | 2013 |
|
RU2525732C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ АХАЛАЗИИ КАРДИИ С ПРИМЕНЕНИЕМ ГИДРОПРЕПАРОВКИ ТКАНЕЙ ПИЩЕВОДА ПОД ЭНДОСКОПИЧЕСКИМ КОНТРОЛЕМ | 2022 |
|
RU2794632C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МОРБИДНОГО ОЖИРЕНИЯ | 2024 |
|
RU2827848C1 |
| СПОСОБ ФУНДОПЛИКАЦИИ | 2005 |
|
RU2291672C1 |
Изобретение относится к абдоминальной хирургии и может быть использовано при лечении морбидного ожирения. На 1 см ниже пищеводно-желудочного перехода по малой кривизне желудка формируют отверстие в малом сальнике. Пищеводно-диафрагмальную связку рассекают на протяжении 13-15 мм в месте пересечения проекции левой ножки диафрагмы с линией, проходящей под углом 45° к оси желудка через точку, расположенную на малой кривизне желудка, на 1 см ниже пищеводно-желудочного перехода. По этой же линии выше уровня сальниковой сумки формируют ретрогастральный тоннель. В нем устанавливают бандаж с регулируемым просветом. Формируют малый желудочек. Для этого подшивают переднюю стенку желудка, расположенную ниже бандажа, первым швом к левой ножке диафрагмы, охватывая проксимальную часть бандажа. Тремя-четырьмя швами подшивают переднюю стенку желудка к стенке малого желудочка над бандажом. В частном случае при формировании ретрогастрального тоннеля отделяют жировую клетчатку малого сальника, содержащую передний блуждающий нерв и кардиоэзофагеальную ветвь левой желудочной артерии. Отводят в дорсальном направлении задний блуждающий нерв. Способ ограничивает подвижность стенки желудка и бандажа, обеспечивает между осями желудка и бандажа оптимальный угол и уменьшает растяжимость стенки малого желудочка, тем самым сокращая число послеоперационных осложнений. 1 з.п. ф-лы, 2 ил.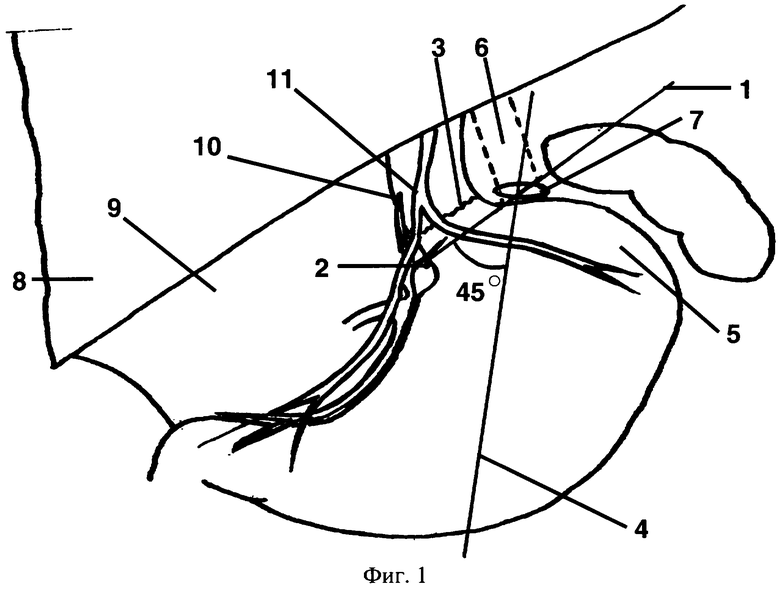
| ЕГИЕВ В.Н | |||
| и др | |||
| Рестриктивные вмешательства на желудке в лечении больных ожирением | |||
| - М.: Медпрактика-М, 2004, с.64-75 | |||
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ БОЛЬНЫХ СУПЕРОЖИРЕНИЕМ | 2004 |
|
RU2266058C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАТОЛОГИЧЕСКОГО ОЖИРЕНИЯ | 1992 |
|
RU2045233C1 |
| СПОСОБ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ МОРБИДНОГО ОЖИРЕНИЯ | 2001 |
|
RU2207060C1 |
| Базисный регулятор прядения для ватеров с приводом от коллекторного электродвигателя | 1941 |
|
SU63572A1 |
| ДАРВИН В.В | |||
| и др | |||
| Хирургия морбидного ожирения | |||
| - Сургут, 2004, 40 | |||
| PROVOST D.A | |||
| Laparoscopic adjustable gastric banding: an attractive option, Surg Clin North Am, 2005, 85(4), 789-805. | |||
Авторы
Даты
2007-11-10—Публикация
2006-12-04—Подача