Изобретение относится к медицине, а именно к урологии, и может быть использовано для ранней диагностики туберкулезного поражения мочевого пузыря у больных нефротуберкулезом.
Роль биопсии мочевого пузыря является определяющей в дифференциальной диагностике поражений органа со схожей симптоматикой - carcinoma in situ, лейкоплакия, малакоплакия, различные формы циститов, туберкулез мочевого пузыря и требует исследования материала, взятого из нескольких фокусов [1]. Однако положительный результат биопсии мочевого пузыря подтверждает диагноз, а отрицательный - не исключает его. Туберкулез мочевого пузыря осложняет нефротуберкулез в 35-40% случаев [2, 3, 4]. Хотя традиционная многофокусная биопсия мочевого пузыря способна выявить туберкулезные изменения пузырной стенки у каждого третьего больного [3], расстройства мочеиспускания имеют место более чем у 60% больных [5, 6]. В связи с этим диагностика туберкулеза мочевого пузыря требует дальнейшего совершенствования.
Современная медицина располагает методом, традиционно используемым для диагностики рака мочевого пузыря, флуоресцентной цистоскопии [7, 8]. Метод основан на способности патологически измененных тканей в избытке вырабатывать эндогенный протопорфирин IX или накапливать экзогенные фотосенсибилизаторы. Ряд авторов указывают на высокую чувствительность (95-98%), но низкую специфичность метода [9, 10], что позволяет применять его для диагностики других заболеваний.
Флуоресцентная диагностика туберкулеза мочевого пузыря до настоящего времени применения во фтизиоурологии не нашла.
Наиболее близким к предлагаемому способу диагностики туберкулеза мочевого пузыря является его многофокусная биопсия, информативность которой не превышает 7-10% [11].
Задачей изобретения является повышение точности диагностики туберкулеза мочевого пузыря.
Решение задачи достигается тем, что внутрипузырно вводят раствор фотосенсибилизатора, который после экспозиции 1,5-2 часа избирательно накапливается в патологически измененной слизистой мочевого пузыря. Затем проводят цистоскопию в сине-фиолетовом свете, результаты которой подвергают компьютерной обработке, и при интенсивности флуоресценции 100-130 единиц яркости диагностируют туберкулез с последующей гистологической верификацией диагноза.
Эффективность способа заключается в том, что фотосенсибилизатор интенсивно поглощает свет с длиной волны 400 нм (сине-фиолетовый), что приводит к флуоресценции в красном диапазоне спектра (635-705 нм), которая регистрируется специальным оборудованием. Компьютерная обработка видеоизображения по разности интенсивности флуоресценции позволяет дифференцировать туберкулез мочевого пузыря от других заболеваний.
Способ осуществляется следующим образом.
За 1,5-2 часа до исследования в опорожненный мочевой пузырь вводится 10 мл 0,35% раствора фотосенсибилизатора Радахлорина (ООО «Рада-Фарма», Москва, рег. №001580/01-2002). Осмотр мочевого пузыря проводится с использованием стандартного набора эндоскопических инструментов для смотровой цистоскопии и диагностического комплекса DV-FENCY1/Ur (DualVideo-Fluorescent Endoscopy System) [12]. В диагностический комплекс входят: персональный компьютер, карта видеозахвата (видеограббер), программное обеспечение (DualVideo v.8.0), ксеноновый осветитель с синим фильтром, насадка на окуляр телескопа с видеокамерой.
Цистоскопическая картина отображается на экране монитора персонального компьютера в рабочем окне программы DualVideo. При переводе оборудования в режим синего освещения в рабочем окне программы визуализируется слизистая мочевого пузыря с очагами флуоресценции измененной ткани, а дополнительном окне отображается цифровое значение разности ее интенсивности в условных единицах относительно нормальной слизистой мочевого пузыря.
С учетом параметров флуоресценции выполняется прицельная биопсия слизистой мочевого пузыря, либо трансуретральная резекция образования в пределах здоровых (не флуоресцирующих) тканей.
Пример 1. Больная Н., 55 лет, поступила в клинику фтизиоурологии СПбНИИФ в сентябре 2005 года с диагнозом туберкулез мочевой системы, туберкулезный папиллит правой почки, затихание, МБТ (+) в 2001 году. В последующие годы рецидивов бацилловыделения с мочой не зарегистрировано. С учетом впервые появившихся жалоб на учащенное мочеиспускание при нормальном общем анализе мочи и отсутствия роста флоры при посевах выполнена флуоресцентная цистоскопия. При осмотре слизистой мочевого пузыря в белом свете выявлено 5 (пять) звездчатых рубцов в области дна и по задней стенке мочевого пузыря размерами от 1 до 3 см равномерно бледно-розового цвета с гладкой поверхностью. Визуально интактная в белом свете поверхность этих рубцовых деформаций слизистой по периферии в синем свете диффузно неравномерно флуоресцировала, имелись очаги яркого свечения, которые при компьютерной обработке видеоизображения отличались от неизмененной слизистой в 2 раза и достигали 118 единиц яркости. Выполнена многофокусная биопсия как внешне не измененной слизистой, так и участков с повышенной флуоресценцией.
При гистологическом исследовании полученного материала на фоне фиброза всех слоев мочевого пузыря с воспалительным инфильтратом, состоящего из лимфоцитов, плазматических клеток, макрофагов, фибробластов, выявлены гигантские многоядерные клетки Лангханса. Подтвержден диагноз туберкулеза мочевого пузыря, активная фаза, БК (-). Полученные данные позволили определить причину дизурии и назначить этиотропное и патогенетическое лечение.
Пример 2. Больной Б., 63 года, переведен из онкоурологического стационара Санкт-Петербурга. В анамнезе рецидивирующий поверхностный рак мочевого пузыря. Осенью 2005 года после очередной трансуретральной резекции опухоли проведен курс внутрипузырного введения вакцины БЦЖ. В течение полугода появились и стали нарастать жалобы на учащенное мочеиспускание малыми порциями. При клинико-лабораторном исследовании микрогематурия, лейкоцитурия при отсутствии роста неспецифической флоры. При микроскопии осадка мочи выявлены кислотоустойчивые микобактерии. При цистоскопии в белом свете обнаружен рецидив опухоли мочевого пузыря в области послеоперационного рубца, а также множественные очаги буллезного отека слизистой с изъязвлениями. Флуоресцентная цистоскопия показала четкие границы рецидива рака мочевого пузыря и выявила несколько резидуальных плоских новообразований. Интенсивность флуоресценции буллезного отека слизистой достигала 108 единиц яркости, в то время как свечение новообразования зарегистрировано на уровне 190 единиц яркости слизистой мочевого пузыря. Под контролем флуоресценции выполнена трансуретральная резекция всех очагов повышенной флуоресценции в пределах здоровых тканей. При гистологическом исследовании операционного материла изменения слизистой, принятые за рецидив опухоли, оказались переходно-клеточным раком, а буллезные изменения - туберкулезом мочевого пузыря.
В приведенной таблице представлены данные по частоте выявления заболеваний мочевого пузыря у больных, обследованных в СПбНИИФ, с подозрением на туберкулез, при традиционной цистоскопии в белом свете и флуоресцентной цистоскопии на основании гистологических исследований биоптатов и операционного материала.
Частота выявления заболеваний мочевого пузыря у больных нефротуберкулезом
Следует отметить, что при флуоресцентной цистоскопии существенно чаще удавалось верифицировать туберкулез и рак мочевого пузыря, что говорит о большей чувствительности этого метода по сравнению с традиционными.
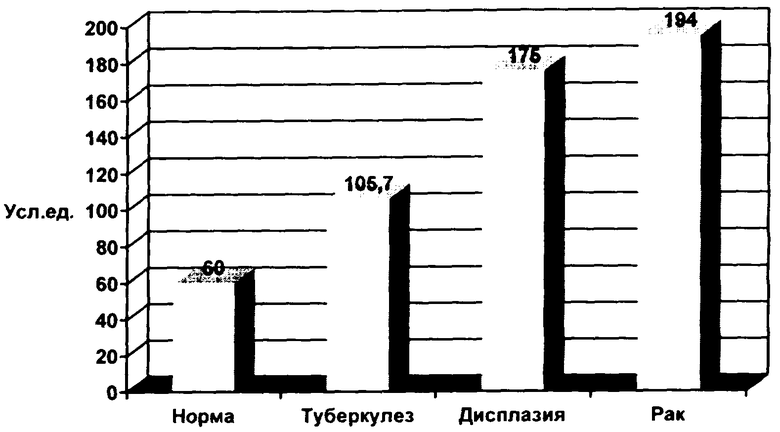
При компьютерной обработке видеоматериала по время исследований интенсивность флуоресценции патологических образований мочевого пузыря имела определенную закономерность (чертеж).
Чертеж. Анализ интенсивности флуоресценции различных патологических образований мочевого пузыря (n=18).
Из диаграммы видно, что интенсивность флуоресценции очагов туберкулеза мочевого пузыря превышала фоновую флуоресценцию нормальной слизистой почти в 2 раза (p<0,05), но оказалась ниже неопластических изменений в 1,8 раз (p<0,05), что говорит о высокой специфичности метода. Это позволило дифференцировать туберкулез мочевого пузыря еще до гистологического исследования, которое подтвердило диагноз в 100% случаев.
Предлагаемый способ диагностики по сравнению с известными имеет ряд существенных преимуществ:
- обеспечивает четкую и быструю визуализацию очагов патологически измененной слизистой мочевого пузыря за счет избирательного накопления фотосенсибилизатора Радахлорина и флуоресценции пораженных участков;
- позволяет дифференцировать туберкулез мочевого пузыря от других его заболеваний по интенсивности флуоресценции при компьютерной обработке видеоизображения во время исследования;
- обеспечивает возможность выполнения прицельной биопсии или трансуретральной резекции измененной стенки мочевого пузыря в пределах здоровых тканей под контролем флуоресценции.
Литература
1. Лоран О.Б., Зайцев А.В., Годунов Б.Н. и др. Современные аспекты диагностики и лечения хронического цистита у женщин // Урология и нефрология. - 1997. - №6. - С.7-14.
2. Начанкар Р.К. Туберкулез мочевого пузыря // Урология и нефрология. - 1985. - №5. - С.16-18.
3. Туберкулез мочеполовой системы: Руководство для врачей / Ред. Т.П.Мочалова. - М., 1993. - С.43-47.
4. Gow G. Genitourinary Tuberculosis // Campbell′s Urology / 7th ed. - Philadelphia, 1998.
5. Новиков А.И. Биоэлектрическая активность мочеточника и лекарственная коррекция нарушений уродинамики при нефротуберкулезе: Автореф. дис. ... канд. мед. наук. - Л., 1990. - 15 с.
6. Зубань О.Н. Причины, диагностика и лечение дисфункций мочевого пузыря у больных нефротуберкулезом: Автореф. дис. ... канд. мед. наук. - СПб., 2002. - 24 с.
7. Jichlinski P., Forrer М., Mizeret J. Et al. Clinical evaluation for detecting superfacial transition cell carcinoma of the bladder by lightinduced fluorescence of protoporphyrin IX following topical application of 5-Aminolevulinic acid: Preliminary results // Laser in Surgery and Medicine. - 1997. - Vol.20. - P.402-408.
8. Koenig F., VcGovern F.J., Lame R. Et al. Diagnosis of the bladder carcinoma using protoporphyrin IX fluorescence induced by 5-aminolaevulinic acid // BJU Int. - 1999. - Vol.83, №1. - P.129-135.
9. Аль-Шукри С.Х., Данильченко Д.И., Кёниг Ф., Шнорр Д. АЛА-флуоресцентная диагностика рака мочевого пузыря // Урология. - 2000. - №5. - С.48-50.
10. Воробьев А.В. Классификация и диагностика рака мочевого пузыря, вопросы дифференциальной диагностики // Практическая онкология. - 2003. - Т.4, №4. - С.196-203.
11. Зубань О.Н., Ягафарова Р.К., Копейка Р.П. Гидродилатация с многофокусной биопсией мочевого пузыря при туберкулезном и посттуберкулезном цистите // Труды Всерос. науч.-практ. конф. "Туберкулез. Проблемы диагностики, лечения и профилактики". - СПб., 2003. - С.223-226.
12. Патент РФ №2197168. Способ флуоресцентной эндоскопии и устройство его реализующее / Г.В.Папаян, И.Я.Барский.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ЛЕЧЕНИЯ ПОВЕРХНОСТНОГО РАКА МОЧЕВОГО ПУЗЫРЯ | 2010 |
|
RU2448745C2 |
| СПОСОБ БИОПСИИ У БОЛЬНЫХ ПОВЕРХНОСТНЫМ РАКОМ МОЧЕВОГО ПУЗЫРЯ | 2010 |
|
RU2428097C1 |
| Способ комбинированного лечения немышечно-инвазивного рака мочевого пузыря T1-T2 N0+M0 | 2022 |
|
RU2787917C1 |
| СПОСОБ ЛЕЧЕНИЯ ПОВЕРХНОСТНОГО РАКА МОЧЕВОГО ПУЗЫРЯ | 2007 |
|
RU2346657C1 |
| СПОСОБ ДИАГНОСТИКИ И ОПРЕДЕЛЕНИЯ ТАКТИКИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ СТРИКТУР МОЧЕТОЧНИКА ТУБЕРКУЛЕЗНОГО И НЕСПЕЦИФИЧЕСКОГО ГЕНЕЗА | 2012 |
|
RU2525222C2 |
| СПОСОБ ОПРЕДЕЛЕНИЯ ОБЪЕМА РЕЗЕКЦИИ МОЧЕВОГО ПУЗЫРЯ ПРИ ЭНДОСКОПИЧЕСКОМ ЛЕЧЕНИИ РАКА МОЧЕВОГО ПУЗЫРЯ | 2006 |
|
RU2317009C1 |
| СПОСОБ ЛЕЧЕНИЯ ТУБЕРКУЛЕЗА МОЧЕВОГО ПУЗЫРЯ | 2005 |
|
RU2289354C1 |
| СПОСОБ ПОВЫШЕНИЯ ТОЧНОСТИ ОБНАРУЖЕНИЯ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ И ОПРЕДЕЛЕНИЯ ГРАНИЦ ИХ ЛОКАЛИЗАЦИИ | 1996 |
|
RU2152162C1 |
| СПОСОБ ЭНДОСКОПИЧЕСКОГО ЛЕЧЕНИЯ НЕМЫШЕЧНО-ИНВАЗИВНОГО РАКА МОЧЕВОГО ПУЗЫРЯ | 2014 |
|
RU2556612C1 |
| СПОСОБ ДИАГНОСТИКИ СТАДИИ ИНВАЗИИ РАКА МОЧЕВОГО ПУЗЫРЯ | 2010 |
|
RU2454181C1 |
Изобретение относится к области медицины, а именно к урологии, и может быть использовано для ранней диагностики туберкулезного поражения мочевого пузыря у больных нефротуберкулезом. Способ обеспечивает повышение точности диагностики туберкулеза мочевого пузыря. Внутрипузырно вводят раствор фотосенсибилизатора, который после экспозиции 1,5-2 часа избирательно накапливается в патологически измененной слизистой мочевого пузыря. Затем проводят цистоскопию слизистой в сине-фиолетовом свете и компьютерную обработку видеоизображений измененной и неизменной слизистой и при интенсивности флуоресценции 100-130 единиц яркости относительно неизменной слизистой диагностируют туберкулез с последующей гистологической верификацией диагноза. Флуоресцентная цистоскопия позволяет не только увидеть четкие границы видимых глазом патологических очагов, но и выявить плоские изменения слизистой. Компьютерная обработка видеоизображения во время исследования позволяет достоверно дифференцировать по интенсивности флуоресценции туберкулез мочевого пузыря и злокачественные новообразования, а также выполнить прицельную биопсию и/или трансуретральную резекцию измененной слизистой в пределах здоровых тканей. 1 табл., 1 ил.
Способ диагностики туберкулеза мочевого пузыря, включающий биопсию, отличающийся тем, что внутрипузырно вводят раствор фотосенсибилизатора и через 1,5-2 ч проводят цистоскопию слизистой в сине-фиолетовом свете, и компьютерную обработку видеоизображений измененной и неизменной слизистой и при интенсивности флуоресценции 100-130 единиц яркости относительно неизменной слизистой диагностируют туберкулез с последующей гистологической верификацией диагноза.
| ЗУБАНЬ О.Н | |||
| и др | |||
| Гидродилатация с многофокусной биопсией мочевого пузыря при туберкулезном и посттуберкулезном цистите | |||
| Труды Всерос | |||
| науч.-практ | |||
| конф | |||
| Туберкулез | |||
| Проблемы диагностики, лечения и профилактики | |||
| - СПб., 2003, с.223-226 | |||
| Способ дифференциальной диагностики саркоидоза и туберкулеза легких | 1989 |
|
SU1755202A1 |
| КУЛЬЧАВЕНЯ Е | |||
| В | |||
| и др | |||
| Туберкулез мочевого пузыря: диагностика и лечение | |||
| Урология, | |||
Авторы
Даты
2008-12-20—Публикация
2006-08-07—Подача