Изобретение относится к медицине, а именно к иммунологии и нефрологии, может быть использовано для оценки активности процесса и эффективности иммуносупрессивной терапии у детей с хроническими гломерулонефритами (ХГ).
Среди приобретенных заболеваний почек у детей ХГ является вторым по распространенности заболеванием после инфекции мочевыводящих путей. За последние 10-15 лет увеличилась частота латентных и хронических форм гломерулонефрита, протекающих с ранним нарушением почечных функций. До сих пор остается высоким процент пациентов с неудовлетворительными клиническими исходами. Гломерулонефрит является одной из основных причин развития хронической почечной недостаточности, инвалидизации в детском, юношеском и молодом возрасте.
Актуальной проблемой современной нефрологии остается определение маркеров активности процесса при ХГ, клинико-лабораторных критериев при назначении иммуносупрессантов, оценка эффективности проводимой терапии и прогнозирование результатов лечения.
Известно, что основой ХГ является иммунная гломерулопатия, при которой отмечается дисфункция различных элементов иммунной системы с преобладанием процессов ее активизации (М.С.Игнатова, Э.Г.Курбанова «Имуносупрессивная терапия нефротического синдрома у детей», Москва, 2003, с.40-43).
Прототипом изобретения является способ оценки активности процесса при ХГ, заключающийся в характеристике гистоморфологических изменений в ткани почек на основании микроскопического изучения биоптата почек. Данный метод используется также для определения нефротоксичности цитостатиков («Микроскопическая техника», руководство для врачей и лаборантов, под ред. Д.С.Саркисовой и Ю.Л.Перова, Москва, «Медицина», 1996, с.500-519). Прямыми показаниями для проведения нефробиопсии считаются рецидивирующее течение ХГ, гематурия и/или гипертензия, гормонорезистентность (М.С.Игнатова, Э.Г.Курбанова «Имуносупрессивная терапия нефротического синдрома у детей», Москва, 2003, с.24). Недостатками метода являются инвазивность, риск развития осложнений после биопсии, большой перечень абсолютных и относительных противопоказаний, негативное отношение больных и родителей. Кроме того, на основании морфобиоптатической характеристики сложно точно оценить степень активности процесса, эффективность проводимой терапии, необходимость срочного подключения цитостатиков. Проведение повторной контрольной биопсии почек возможно лишь через 1,5-2 года, что ограничивает использование нефробиопсии для мониторинга процесса.
Таким образом, для решения вопроса о целесообразности и эффективности иммуносупрессивной терапии при ХГ перспективным является разработка и использование новейших малоинвазивных технологий.
Известно, что повышение пролиферативной активности иммунокомпетентных клеток может являться маркером агрессивности процесса. В связи с этим иммуносупрессия препаратами, влияющими непосредственно на фазы пролиферации клеток, является патогенетически обоснованной. Определение уровня пролиферации клеток крови может быть использовано в качестве маркера активности процесса, а также являться одним из критериев при назначении иммуносупрессантов. Для оценки эффективности проводимой терапии необходимо проведение мониторинга данного показателя.
В настоящее время для характеристики пролиферативной активности используется определение уровня клеток в фазе синтеза ДНК. Одним из методов, позволяющих оценить показатели кинетики клеточного цикла, является проточная ДНК-цитометрия клеток периферической крови (Д.А.Шмаров, Г.И.Козинец «Лабораторно-клиническое значение проточно-цитометрического анализа крови», Москва, 2004, с.8).
Задачей предлагаемого изобретения является разработка эффективного и простого в применении метода оценки степени активности процесса и эффективности цитостатической терапии.
Технический результат при использовании изобретения - упрощение и сокращение времени определения активности процесса, повышение точности и уменьшение травматичности исследования, получение клинико-лабораторных критериев при назначении иммуносупрессантов и прогнозирование результатов лечения.
Предлагаемый способ осуществляется следующим образом. Обследование проводят больным с гормонорезистентными и гормонозависимыми вариантами нефротического и смешанного синдромов, а также у пациентов с гематурической формой ХГ, течение заболевания которых характеризуется высокой активностью процесса и резистентностью к проводимой базисной терапии. Проводят забор периферической крови с гепарином в количестве 5 мл утром натощак. Методом проточной цитометрии определяют кинетику клеток периферической крови. При выявлении доли клеток в фазах пролиферации (G2 и S) не менее 0,74% считают показанным проведение иммуносупрессивной терапии. Контрольное обследование проводят через 2-3 недели после начала приема препарата. При снижении уровня клеток в фазах пролиферации не менее чем в 2 раза проводимую терапию считают эффективной. При отсутствии положительной динамики считают показанным изменение тактики лечения: коррекцию дозы или замену иммуносупрессанта. Последующий мониторинг данного показателя осуществляется с интервалом 1-2 месяца. Идеальным считается снижение пролиферативной активности до нормального уровня. Предлагаемый способ безопасен, малоинвазивен, технически осуществим.
Метод исследования
Для характеристики плоидности и пролиферативной активности клеток используют метод, основанный на связывании ДНК с флуоресцентным зондом - пропидиум-иодидом, который позволяет определить плоидность и долю клеток в различных фазах митотического цикла: G0/G1, S и G2+М.
В пробирку с 100 мкл крови последовательно добавляют трипсиновый буфер 250 мкл, ингибитор трипсина с РНК-азой 200 мкл и раствор пропидиум-йодида 200 мкл с промежуточным перемешиванием и 10-минутными инкубациями, затем образец фильтруют через нейлоновую ткань с ячейками 50 мкм. Образцы в течение 3 часов после добавления PI (Vindelov L.,1989) (не менее 20000 клеток) анализируют на проточном цитофлуориметре FACSCalibur, оборудованном модулем дискриминации дуплетов в программе ModFit.
Проведено комплексное обследование 72 детей с ХГ, включающее, наряду с традиционными лабораторными методами, ДНК-цитометрию и нефробиопсию. Установлена прямая зависимость между клинико-лабораторными показателями, характеризующими активность иммунопатологического процесса, результатами биопсии почек и уровнем пролиферативной активности клеток. Отсутствие эффекта от проводимой базисной терапии явилось основанием для включения в комплекс лечебных мероприятий иммуносупрессивных препаратов. По данным ДНК-цитометрии у детей с ХГ до проведения иммуносупрессивной терапии отмечался высокий уровень пролиферативной активности клеток, который составил Ме=1,12% (0,74-2,04%). При изучении кинетики клеточного цикла у здоровых детей было установлено, что доля клеток периферической крови в фазах синтеза ДНК (G2 и S) составляет Ме=0,12% (0,09-0,15%) (Н.Ф.Хисамова «Иммунологическая реактивность, плоидность и кинетика клеточного цикла клеток периферической крови при различных патологических состояниях у детей», автореферат диссертации на соискание ученой степени кандидата медицинских наук, Уфа, 2009). Таким образом, уровень пролиферации в группе детей с ХГ оказался выше нормы не менее чем в 4,93 раз (0,74:0,15=4,93). Анализ результатов ДНК-цитометрии позволил выявить особенности кинетики клеточного цикла на фоне иммуносупрессии. При повторном обследовании через 2-3 недели приема иммуносупрессивных препаратов отмечалось уменьшение показателя не менее чем в 2 раза. Снижение уровня пролиферативной активности клеток на фоне иммуносупрессии сопровождалось положительной динамикой клинико-лабораторных данных и свидетельствовало об эффективности и адекватности проводимой терапии. При последующем мониторинге показателя, как правило, отмечалась стойкая тенденция к снижению доли клеток в фазах синтеза ДНК. Отсутствие динамики или повышение уровня пролиферации в G2 и S-фазах являлось основанием для коррекции дозы или замены иммуносупрессанта.
Перечисленные особенности ДНК-цитометрии клеток периферической крови отражают реакцию организма на базисную терапию. Комплексный подход, объединяющий клиническую картину заболевания, гистоморфологический диагноз, иммунологические показатели, кинетику клеточного цикла, позволяет всесторонне оценить активность процесса и эффективность иммуносупрессивной терапии.
На основании анализа результатов проведенных исследований, включающих динамическое наблюдение в различные стадии заболевания, мы считаем возможным рекомендовать мониторинг показателей кинетики клеточного цикла в качестве маркера активности процесса и эффективности иммуносупрессивной терапии при ХГ.
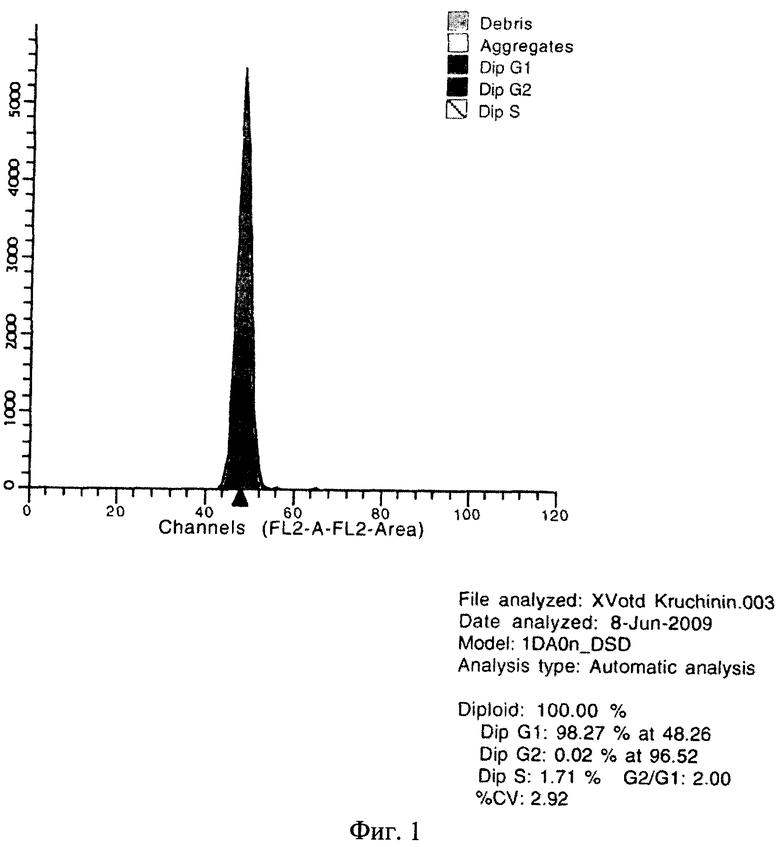
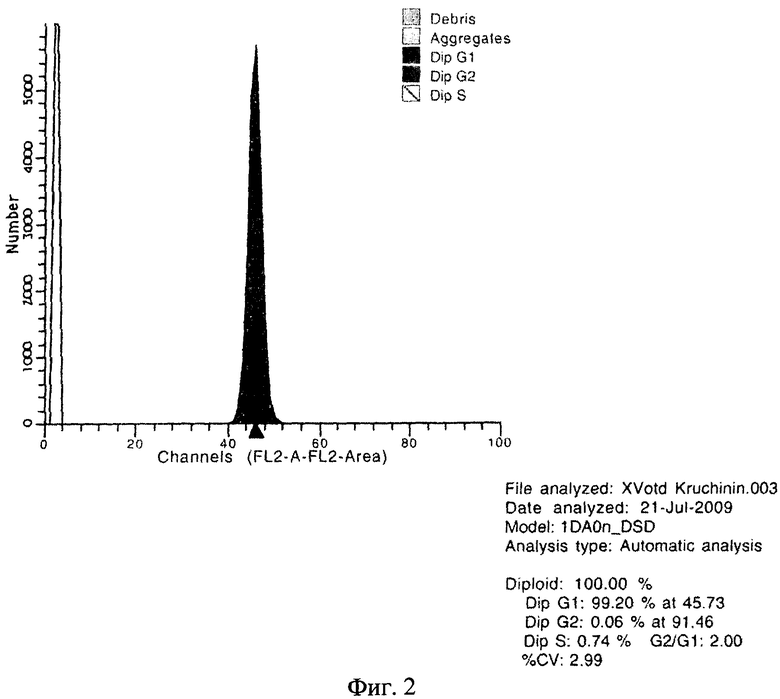
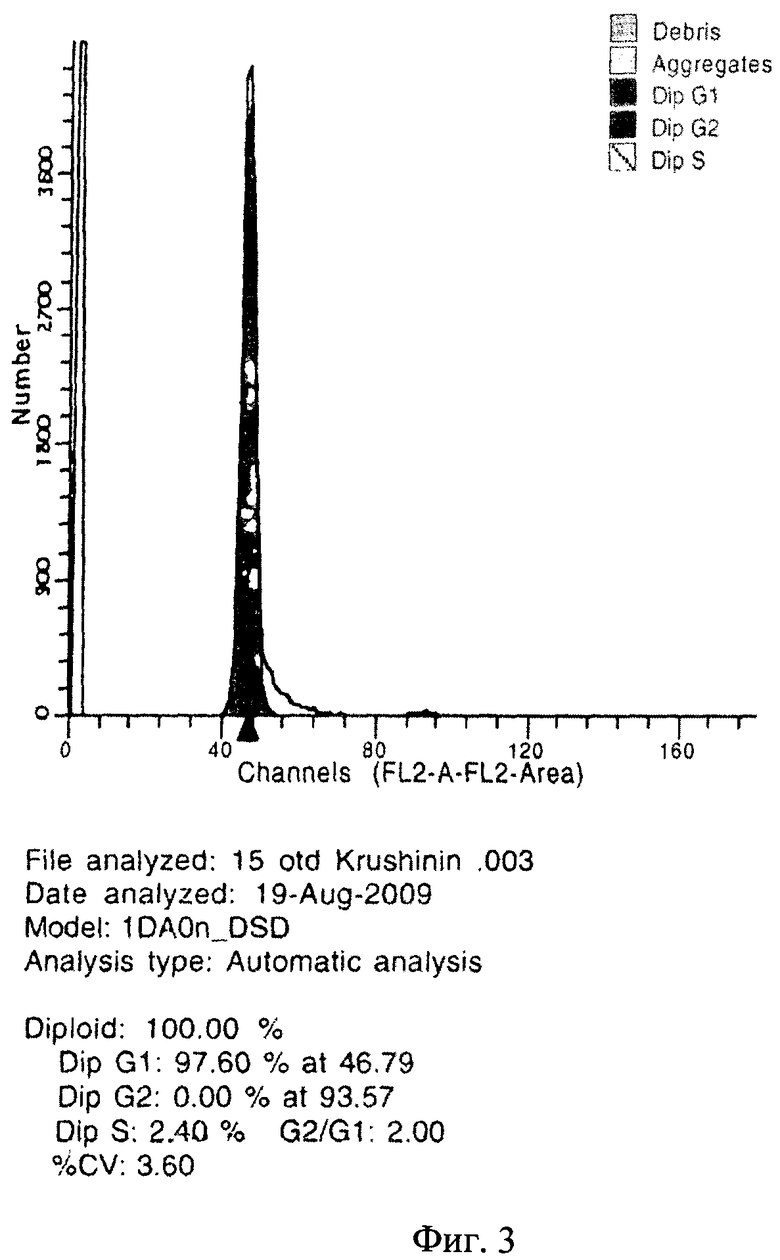
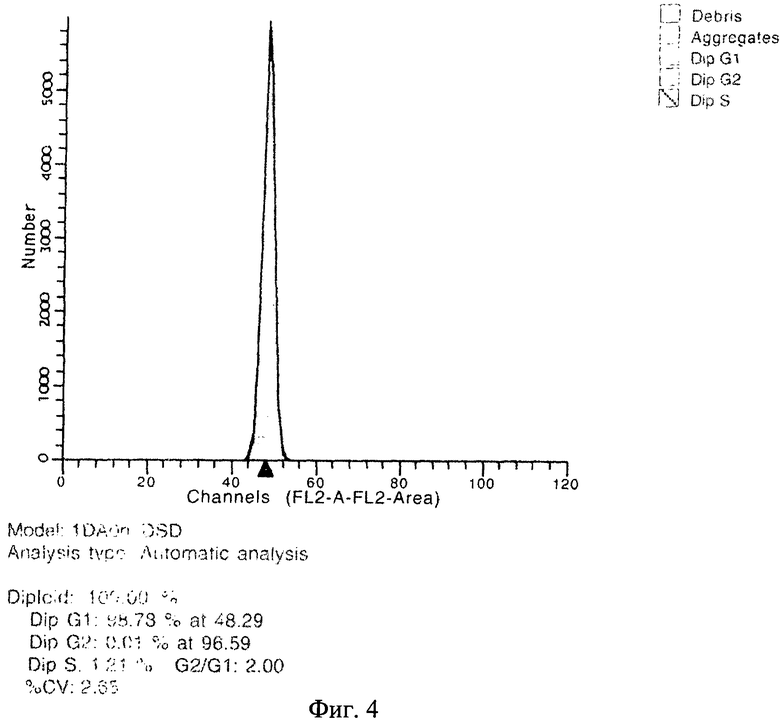
Предлагаемое изобретение иллюстрируется следующими чертежами: на фиг.1 представлена ДНК-гистограмма клеток периферической крови больного К. (до проведения иммуносупрессивной терапии); на фиг.2 - ДНК-гистограмма клеток периферической крови больного К. (на фоне гормональной иммуносупрессии); на фиг.3 - ДНК-гистограмма клеток периферической крови больного К. (на фоне иммуносупрессии СеллСептом); на фиг.4 - ДНК-гистограмма клеток периферической крови больного К. (через 2 недели иммуносупрессии майфортиком).
Представляем примеры клинического использования предлагаемого способа.
Пример 1.
Ребенок К., 15 лет, №5186. Клинический диагноз основной: хронический гломерулонефрит, смешанная форма, гормонорезистентный вариант. Осложнение: Хроническая почечная недостаточность, стадия компенсации. Железодефицитная анемия. Ренальная остеодистрофия. Системный остеопороз. Вторичное иммунодефицитное состояние. Ангиоретинопатия на фоне токсического поражения ЦНС, гормонотерапии. Сопутствующий: Хронический гастродуоденит, период обострения. Энцефалопатия сложного генеза с гипертензионным синдромом.
Анамнез morbi: болен со 2 апреля 2009 г., когда на фоне ОРВИ появилась отечность век, снижение диуреза. Лечился дома фуросемидом, отваром толокнянки в течение 4-х дней. После переохлаждения отечность усилилась, появились отеки на ногах. За медицинской помощью обратились по месту жительства 08.04.2009 г. Больной К. поступил в нефрологическое отделение РДКБ 09.04.09 г. с жалобами на отеки, слабость, вялость, уменьшение количества выделяемой мочи. Диагноз при поступлении: острый гломерулонефрит, нефротическая форма. С 09.04.09 г. по 23.06.09 г. находился на лечении в нефрологическом отделении РДКБ с диагнозом: острый гломерулонефрит с нефротическим синдромом, гормонрезистентная форма.
В общем анализе крови: лейк. 18,4·109/л, эритр. 5,77·1012/л, Нв 162 г/л, тромб. 346·109/л, гематокрит 49,5; п/я - 2%, лимф. - 29%, мон. 10%, нейтр. 59%, СОЭ 35 мм/ч.
В общем анализе мочи: белок 5,0 г/л, эритроциты и лейкоциты 0-1 в поле зрения, уд. вес 1010, pH 7,0.
Биохимический анализ крови: общ. белок - 42,2 г/л, альбумины 18,93 г/л, холестерин - 10,82 ммоль/л, мочевина - 4,81 ммоль/л, креатинин - 86 мкмоль/л, общ. билирубин. - 3,9 кмоль/л, АЛТ 11Е/л, К 4,1, Са ион. 1,041.
Результаты ИФА крови на антитела к вирусу гепатита В, цитомегаловирусу, хламидиям, токсоплазме отриц.
А/тела к ДНК, СРБ - отриц.
Результаты иммунологического обследования:
Ig A 1,37 г/л, Ig M 1,07 г/л, IgG - 5,0 г/л, комплемент 1:32, ЦИК 26 у.е. CD3+ - 57%, CD8+ - 28%, CD4+ - 31%, CD4+/CD8+ - 1,11, CD19+ - 40%, CD16+ - 7%, HLA-DR+ - 8%, CD25+ - 28%.
Результаты ДНК-цитометрии (до проведения пульс-терапии СолюМедролом) G1 - 98,27%, G2 - 0,02%, S - 1,71%, CV - 2,92 (фиг.1).
Заключение: выраженный В-лимфоцитоз, высокий уровень маркеров активации HLA-DR+ и CD 25+ характеризуют некупировавшийся аутоиммунный процесс. Тенденция к формированию Т-клеточного дефицита.
Высокий уровень пролиферативной активности в S-фазе подтверждает результаты иммунофенотипирования.
Проводилось лечение: гормональная терапия в течение 8 недель (преднизолон 60 мг ежедневно - 4 недели, затем медрол 48 мг - 4 недели), антибактериальная терапия, электрофорез с гепарином 8000 ЕД на обл. почек.; в/в капельно р-р альбумина 10% - 100,0 (№2), реополиглюкин 200,0.
На фоне базисной терапии незначительное улучшение состояния в виде исчезновения отечного синдрома. В биохимическом анализе крови общий белок повысился до 50 г/л, альбумины - 25,4 г/л, холестерин 15,74 ммоль/л, мочевина 4,95 ммоль/л, креатинин - 48 мкмоль/л.
Выписан 23.06.2009 г. на амбулаторное лечение на 5 дней с рекомендациями продолжить терапию медролом по схеме.
29.06.2009 г. ребенок госпитализирован повторно в нефрологическое отделение РДКБ с ухудшением состояния после переохлаждения с жалобами на отеки, боли в животе, изменения в анализах мочи в виде протеинурии, вялость, слабость, снижение аппетита. Объективно у ребенка выраженные отеки на лице, туловище, конечностях, множественные стрии по всему телу.
В общем анализе крови от 30.06.09: лейк. 26,8·109/л, эритр. 5,2·1012/л, Нв 164 г/л, тромб. 317·109/л, миел. 10%, ю - 6%, п/я - 2%, нейтр. 59%, лимф. - 19%, мон. - 4%, СОЭ 60 мм/ч.
В общем анализе мочи от 30.06.09: белок 5,0 г/л, эритроциты 0-1 в поле зрения, уд. вес 1015, pH 6,0.
Биохимический анализ крови от 30.06.09: общ. белок - 40,3 г/л, альбумины 16,7 г/л, холестерин - 15,91 ммоль/л, мочевина - 5,71 ммоль/л, креатинин - 84 мкмоль/л, общ. билирубин. - 3,9 кмоль/л, АЛТ 15 Е/л.
В гемастазиограмме от 30.06.09: активированное время рекальцификации - 37 сек, тромбиновое время - 17,7 сек, ПТИ - 106%, концентрация фибриногена - 7,75 г/л.
По данным биопсии выявлен мембрано-пролиферативный гломерулонефрит с выраженным тубулярным и умеренно выраженным васкулярным компонентом, активная фаза.
Результаты иммунологического обследования от 21.07.09 (до назначения цитостатической терапии): Ig A 0,83 г/л, Ig M 2,5 г/л, IgG - 0,94 г/л; CD3+ - 78%, CD8+ - 32%, CD4+ - 52%, CD4+/CD8+ - 1,62, CD19+ - 19%, CD16+ - 5%, HLA-DR+ - 8%, CD25+ - 30%.
ДНК-цитометрия на фоне гормональной иммуносупрессии (фиг.2): G1 - 99,2%, G2 - 0,06%, S - 0,74%, CV - 2,99.
Заключение: Высокая степень активности аутоиммунного процесса, сопровождающаяся высокой пролиферативной активностью клеток. Выраженность аутоиммунного компонента - маркер неэффективности проводимой иммуносупрессии. Экстремально низкий уровень IgG.
Учитывая резистентность к проводимой гормональной терапии преднизолоном в дозе 2 мг/кг per os в течение 10 недель и пульс-терапии Солю-медролом, быстропрогрессирующее течение заболевания, результаты нефробиопсии в базисный комплекс лечебных мероприятий 5.08.09 включен цитостатик СеллСепт в начальной дозе 1 г per os. С 11.08.09 доза цитостатика увеличена до терапевтической (2 г в день).
Результаты иммунологического обследования от 19.08.09 (через 2 недели иммуносупрессии СеллСептом): Ig А - 0,62 г/л, Ig M - 1,22 г/л, IgG - 1 г/л; CD3+ 77%, CD8+ - 32%, CD4+ - 46%, CD4+/CD8+ - 1,44, CD19+ - 24%, CD16+ - 3%, CD25+ - 33%.
ДНК-цитометрия (фиг.3): G1 - 97,6%, G2 - 0%, S - 2,4%, CV - 3,6.
Заключение: Отсутствие существенной динамики иммунологических показателей. Сохраняется экстремально низкий уровень IgG. На фоне иммуносупрессивной терапии СеллСептом в течение недели отмечается нарастание пролиферативной активности клеток. Рекомендован иммунологический мониторинг через 2 недели для оценки эффективности иммуносупрессии после смены препарата на майфортик.
В связи с выраженными гастроинтестинальными осложнениями (тошнота, рвота, разжиженный стул), отсутствием положительной динамики клинико-лабораторных, иммунологических показателей 19.08.09 г. СеллСепт заменен на майфортик в дозе 1080 мг в день per os с последующим увеличением дозы до 1440 мг в день.
У ребенка на фоне иммуносупрессии майфортиком отмечалась положительная клиническая динамика в виде улучшения самочувствия, отсутствие тошноты, нормализация аппетита.
Результаты иммунологического обследования от 31.08.09 (через 2 недели иммуносупрессии майфортиком): Ig А - 1,14 г/л, Ig M - 1,95 г/л, IgG - 1,86 г/л; CD3+ - 74%, CD8+ - 33%, CD4+ - 44%, CD4+/CD8+ - 1,33, CD19+ - 17%, CD16+ - 6%, CD25+ - 30%.
ДНК-цитометрия (фиг.4): G1 - 98,78%, G2 - 0,01%, S - 1,21%, CV - 2,65.
Заключение: На фоне положительной клинической динамики отмечается тенденция к нормализации пролиферативной активности по данным ДНК-цитометрии. Рекомендовано продолжить терапию майфортиком.
При выписке в общем анализе крови: лейк. 7,4·109/л, эритр. 4,27·1012/л, Нв 115 г/л, тромб. 335·109/л, лимф. - 36%, мон. - 7%, нейтр. 57%, СОЭ 8 мм/ч.
В общем анализе мочи: белок 5,0 г/л, уд. вес 1015, pH 6,0.
Биохимический анализ крови: общ. белок - 40,4 г/л, альбумины - 18,9 г/л, холестерин - 10,1 ммоль/л, мочевина - 6,37 ммоль/л, креатинин - 63 мкмоль/л, АЛТ 6 Е/л.
5.10.09 г. ребенок выписан на амбулаторное лечение со следующими рекомендациями: продолжить иммуносупрессивную терапию медролом и майфортиком.
Пример 2.
Больной Л., №16249, 6 лет, поступил в нефрологическое отделение РДКБ 21.12.2007 с предварительным диагнозом «Гемолитико-уремический синдром?».
Жалобы при поступлении: кашель, боли в животе, рвота, слабость, вялость, сыпь на теле, повышение температуры тела.
Объективно: состояние тяжелое, кожные покровы бледные, по всему телу геморрагическая сыпь.
Данные лабораторного исследования:
Общий анализ крови: Эрит. - 4,7×1012/л; СОЭ - 25 мм/ч; Hb - 107 г/л; Лейк. - 12,4×109/л; пал./ядер. - 13%; сегм./ядер. - 64%; лимф. - 18%; мон. - 5%.
Общий анализ мочи: цвет - с/ж; мутность - прозрачная; реакция - нейтральная; уд.вес - 1001; белок - 1,33 г/л; лейк. - 1-0-1-0 в п/зр.; соли - единич. в п/зр.
Результаты иммунологического обследования: Ig А - 1,82 г/л; Ig M - 1,03 г/л; Ig G - 10,8 г/л; ЦИК - 29 у.е.; CD3+ - 38%; CD4+/CD8+ - 1,10%; CD19+ - 23%; CD4+ - 22%; CD8+ - 20%; CD16+ - 5%, CD25+ - 36%.
ДНК-цитометрия: G1 - 98,09%, G2 - 0,28%, S - 1,63%, CV - 3,38.
В результате проведенного обследования выявлен активный воспалительный процесс: ускорение СОЭ, лейкоцитоз, глубокий Т-клеточный дефицит, активация В - лимфоцитов и высокий уровень клеток с маркерами ранней активации (CD25+). По данным ДНК-цитометрии клеток периферической крови 1,91% клеток находилось в фазах пролиферации, 98,09% - в G0/1-фазе.
Проводилась антибактериальная и иммуносупрессивная (глюкокортикоиды) терапия. После стабилизации состояния проведена тонкоигольная биопсия почек, по результатам которой выставлен диагноз: хронический гломерулонефрит, мезангио-пролиферативный с тубулоинтерстициальным компонентом, смешанная форма.
Ребенку проводился клинико-иммунологический мониторинг, результаты которого представлены ниже.
Общий анализ периферической крови от 11.01.2008: Эрит. - 2,78×1012/л; СОЭ - 5 мм/ч; Hb - 85 г/л; Лейк. - 4,8×109/л; эоз. - 4%; базоф. - 13%; сегм./ядер. - 42%; лимф. - 44%; мон. - 8%.
Общий анализ мочи от 11.01.2008: цвет - бурый; мутность - мутная; реакция - кислая; уд. вес - 1016; белок - 1,32 г/л; лейк. - 2-4-2 в п/зр.; эрит. - 1-3-2 в п/зр.
Результаты иммунологического обследования от 12.01.2008: Ig A - 0,89 г/л; Ig М - 0,97 г/л; Ig С - 4,2 г/л; ЦИК - 21 у.е.; CD3+ - 45%; CD4+/CD8+ - 0,88%; CD19+ - 54%; CD4+ - 21%; CD8+ - 24%; CD16+ - 5%, CD25+ - 44%; HLA-DR+ - 12%; CD95+ - 37%.
Результаты ДНК-цитометрии от 12.01.2008 (через 3 недели после терапии глюкокортикоидами): G1 - 99,9%, G2 - 0,06%, S - 0,04%, CV - 3,1.
В результате лечения состояние больного стабилизировалось. Гематологические показатели (СОЭ, лейкоциты, нейтрофилы) имели положительную динамику, иммунологический мониторинг показал формирование вторичного иммунодефицита. По данным ДНК-цитометрии количество пролиферирующих клеток снизилось более чем в 2 раза и составило 0,1%, что является показателем эффективности глюкокортикоидной терапии.
Пример 3.
Ребенок А., 6 лет, №732. Клинический диагноз основной: вторичный хронический гломерулонефрит на фоне геморрагического васкулита смешанной формы с почечным синдромом.
Анамнез morbi: больна с апреля 2007 г., когда на фоне ОРВИ впервые появилась сыпь на стопах. Лечилась в условиях ЦРБ г.Нефтекамска с диагнозом: геморрагический васкулит, кожная форма. В апреле 2009 года перенесла грипп, в последующем появилась сыпь на стопах, ногах, ягодицах, животе. С 17.04.2009 г. по 21.04.2009 г. находилась на стационарном лечении в ЦРБ г.Нефтекамска. В связи с отсутствием динамики, появлением болей в животе, рвоты с кровью, была переведена в кардиоревматологическое отделение РДКБ г.Уфы с диагнозом: геморрагический васкулит, смешанная форма. Ребенок переведен в нефрологическое отделение РДКБ 13.05.2009 г. в связи с присоединением почечного синдрома, с жалобами на повышение температуры тела, изменение цвета мочи, отеки.
В общем анализе крови от 13.05.2009: лейк. 13,4·109/л, эритр. 3,06·1012/л, Нв 91 г/л, тромб. 440·109/л, Эо - 3%; п/я - 3%, лимф. - 15%, мон. 6%, нейтр. 63%, СОЭ 45 мм/ч.
В общем анализе мочи от 13.05.2009: белок 5,0 г/л, эритроциты 250/µ1 и лейкоциты 100/µ1, уд. вес 1020, pH 5,0, цвет - темн.
Биохимический анализ крови от 13.05.2009: общ. белок - 43,6 г/л, холестерин - 3,63 ммоль/л, мочевина - 8,5 ммоль/л, креатинин - 60 мкмоль/л, общ. билирубин. - 3,4 кмоль/л, АЛТ 8Е/л, К 4,27.
Проводилась инфузионная, антибактериальная, антиагрегантная, гормональная (преднизолон в минимальной дозе 15 мг/сут) терапия. В связи с отсутствием положительной динамики 10.05.2009 г. увеличена доза преднизолона до 40 мг/сут. С 20.05.2009. присоединилась острая респираторная вирусная инфекция. Отмечалось ухудшение самочувствия, жалобы на субфебрильную температуру, кашель, периодическую рвоту с кровью, изменение цвета мочи.
В общем анализе крови от 1.06.2009: лейк. 13,6·109/л, эритр. 3,62·1012/л, Нв 110 г/л, тромб. 350·109/л, Эо - 3%; ю - 1%, п/я - 3%, лимф. - 24%, мон. 6%, нейтр. 68%, СОЭ 35 мм/ч.
В общем анализе мочи от 1.06.2009: белок 0,75 г/л, эритроциты 250/µ1 и лейкоциты 25/µ1, уд. вес 1010, pH 5,0, цвет - с/ж.
Биохимический анализ крови от 1.06.2009: общ. белок - 63,6 г/л, холестерин - 6,59 ммоль/л, мочевина - 9,3 ммоль/л, креатинин - 70,5 мкмоль/л, общ. билирубин. - 6,5 кмоль/л, АЛТ 11,2 Е/л, К 4,27.
Результаты иммунологического обследования от 5.06.2009:
Ig A 2,68 г/л, Ig M 0,71 г/л, IgG - 7,0 г/л, комплемент 1:128, ЦИК 19 у.е., CD3+ - 68%, CD8+ - 37%, CD4+ - 38%, CD4+/CD8+ - 1,11, CD19+ - 24%, CD16+ - 8%, HLA-DR+ - 15%, CD25+ - 26%.
Результаты ДНК-цитометрии 10.06.2009 г. (до проведения цитостатической терапии) G1 - 97,85%, G2 - 0,98%, S - 1,16%, CV - 3,18.
Заключение: выраженный В-лимфоцитоз, высокий уровень маркеров активации HLA-DR+ и CD 25+ характеризуют некупировавшийся аутоиммунный процесс. Выявленные иммунологические особенности коррелируют с высоким уровнем клеток в фазах пролиферации по результатам ДНК-цитометрии. Рекомендуется цитостатическая терапия.
Высокий уровень пролиферативной активности в фазах пролиферации, коррелирующий с клинико-лабораторными маркерами основного заболевания (макрогематурия, протеинурия, гипопротеинемия), указывает на необходимость дополнительного включения в базисный курс лечебных мероприятий цитостатиков.
С 16.06.2009 в базисный курс лечебных мероприятий включена цитостатическая терапия азатиоприном 50 мг/сут С 25.06.2010 преднизолон заменен на медрол 32 мг/сут в течение 4-х недель, затем доза препарата была постепенно снижена до 20 мг/сут. Кроме того, проводилась антибактериальная, антиагрегантная терапия.
На фоне базисной комбинированной иммуносупрессивной терапии значительное улучшение состояния в виде исчезновения сыпи, отечного синдрома. В биохимическом анализе крови 1.07.2009 г. общий белок повысился до 70 г/л, альбумины - 42,1 г/л, холестерин 5,52 ммоль/л, мочевина 5,6 ммоль/л, креатинин - 49,5 мкмоль/л.
В общем анализе мочи от 1.07.2009: белок 0,33 г/л, эритроциты 10 в поле зрения, уд. вес 1010, pH 6,0.
Результаты иммунологического обследования от 1.07.09: Ig A 1,62 г/л, Ig M 1,25 г/л, IgG - 8,8 г/л, ЦИК 39 у.е., титр комплимента 1:32.
Результаты ДНК-цитометрии 1.07.2009 г. (через 2 недели после комбинированной терапии медролом и азатиоприном) G1 - 99,84%, G2 - 0,08%, S - 0,09%, CV - 2,51.
Выписана на амбулаторное лечение с рекомендациями продолжить комбинированную иммуносупрессивную терапию медролом и азатиоприном по схеме.
С мая 2009 года регулярно наблюдается в нефрологическом отделении РДКБ (проводилось контрольное обследование и стационарное лечение в августе, октябре, декабре 2009 года и январе 2010 года). С января 2010 года наблюдается с диагнозом: вторичный хронический гломерулонефрит на фоне геморрагического васкулита смешанной формы с почечным синдромом. С июня 2009 года и по настоящее время ребенок получает комбинированную иммуносупрессивную терапию медролом и азатиоприном. Наряду с общегематологическими и иммунологичесими методами регулярно проводилось мониторирование пролиферативной активности клеток по данным ДНК-цитометрии, результаты которого приведены в таблице.
Как видно из таблицы, показатели ДНК-цитометрии характеризовались стабильно низким уровнем пролиферативной активности клеток.
Течение заболевания, начиная с июня 2009 года, характеризовалось рецидивирующей макрогематурией, протеинурией. Клинических проявлений основного заболевания в виде отеков и сыпи не было. Остальные лабораторные показатели (по данным общего и биохимического анализов крови) характеризовались относительно стабильным нормальным уровнем. Длительная комбинированная иммуносупрессия сопровождалась присоединением оппортунистических инфекций. В ноябре 2009 года отмечалось ухудшение анализов мочи в виде появления протеинурии до 1,5 г/л, макрогематурии. При обследовании методом ИФА выявлены специфические антитела классов М и G к вирусу Эпштейн-Барра, что характерно для острой инфекции. В январе 2010 года отмечалось присоединение острой цитомегаловирусной инфекции (ЦМВИ), выявленной также по данным ИФА крови с определением специфических антител классов М и G. На фоне ЦМВИ отмечалось ухудшение анализов мочи в виде появления микропротеинурии, макрогематурии. По данным иммунологического обследования установлена стойкая гиперпродукция Ig А, характерная для основного заболевания. По данным ДНК-цитометрии уровень пролиферативной активности клеток превышал норму не более чем в 2 раза. Наряду с базисной, проводилась противовирусная терапия, на фоне которой отмечалась положительная динамика в виде уменьшения протеинурии и эритроцитоурии.
Таким образом, несмотря на появление лабораторных маркеров активности процесса, доля клеток в фазах пролиферации оставалась стабильно низкой, что свидетельствовало об адекватной иммуносупрессивной терапии, не требующей коррекции дозы препаратов.
| название | год | авторы | номер документа |
|---|---|---|---|
| СПОСОБ ПРОГНОЗИРОВАНИЯ ТЕЧЕНИЯ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ ПРИ ВРОЖДЁННЫХ ПОРОКАХ РАЗВИТИЯ МОЧЕПОЛОВОЙ СИСТЕМЫ | 2010 |
|
RU2422826C1 |
| СПОСОБ ПРОГНОЗИРОВАНИЯ РИСКА ОСЛОЖНЕНИЙ У РЕЦИПИЕНТОВ ПОСЛЕ ТРАНСПЛАНТАЦИИ ТРУПНОЙ ПЕЧЕНИ | 2010 |
|
RU2424529C1 |
| СПОСОБ ВОССТАНОВЛЕНИЯ И СОХРАНЕНИЯ ЗДОРОВЬЯ СЕМЬИ | 2002 |
|
RU2230558C2 |
| Способ определения качественных параметров иммуносупрессивных клеток у онкологических пациентов | 2020 |
|
RU2752973C1 |
| Способ прогнозирования развития метастазов у больных нерезектабельным трижды негативным раком молочной железы | 2023 |
|
RU2802141C1 |
| Способ определения тактики лечения больных с метастатическими формами и рецидивами трижды негативного рака молочной железы | 2023 |
|
RU2818730C1 |
| Способ прогнозирования продолжительности жизни больных с метастатическими формами опухолей | 2023 |
|
RU2821659C1 |
| СПОСОБ ТЕРАПИИ РЕМИТТИРУЮЩЕГО РАССЕЯННОГО СКЛЕРОЗА | 2012 |
|
RU2523058C2 |
| Способ оценки чувствительности опухоли к иммуноонкологическим препаратам | 2021 |
|
RU2771760C1 |
| КОМПОЗИЦИИ, ВЫЗЫВАЮЩИЕ СПЕЦИФИЧЕСКИЙ ОТВЕТ ЦИТОТОКСИЧЕСКИХ Т-ЛИМФОЦИТОВ, ВКЛЮЧАЮЩИЕ ЛИМФО-АБЛАТИВНОЕ СОЕДИНЕНИЕ И МОЛЕКУЛУ, СОДЕРЖАЩУЮ АНТИГЕННЫЕ ПОСЛЕДОВАТЕЛЬНОСТИ И НАЦЕЛЕННУЮ НА СПЕЦИАЛИЗИРОВАННЫЕ АНТИГЕН-ПРЕЗЕНТИРУЮЩИЕ КЛЕТКИ | 2007 |
|
RU2448729C2 |
Изобретение относится к области медицины, а именно к педиатрии и иммунологии, и описывает способ оценки эффективности иммуносупрессивной терапии у детей с хроническим гломерулонефритом, характеризующийся тем, что определяют кинетику клеток периферической крови методом проточной ДНК-цитометрии, при выявлении доли клеток в фазах пролиферации не менее 0,74% считают показанным назначение иммуносупрессанта и при снижении уровня клеток в фазах пролиферации через 2-3 недели после начала приема препарата не менее чем в 2 раза проводимую терапию считают эффективной, при отсутствии положительной динамики считают показанным изменение дозы или замену препарата. Данное изобретение обеспечивает повышение точности и уменьшение травматичности исследования, получение клинико-лабораторных критериев при назначении иммуносупрессантов и прогнозирование результатов лечения. 4 ил., 1 табл.
Способ оценки эффективности иммуносупрессивной терапии у детей с хроническим гломерулонефритом, характеризующийся тем, что определяют кинетику клеток периферической крови методом проточной ДНК-цитометрии, при выявлении доли клеток в фазах пролиферации не менее 0,74% считают показанным назначение иммуносупрессанта и при снижении уровня клеток в фазах пролиферации через 2-3 недели после начала приема препарата не менее чем в 2 раза проводимую терапию считают эффективной, при отсутствии положительной динамики считают показанным изменение дозы или замену препарата.
| ХИСАМОВА Н.Ф | |||
| Иммунологическая реактивность, плоидность и кинетика клеточного цикла клеток периферической крови при различных патологических состояниях у детей, автореферат диссертации на соискание ученой степени кандидата медицинских наук | |||
| - Уфа, 2009, подписано в печать 25.02.2009 | |||
| Н.Ф.Хисамова | |||
| ОБЛАСТИ ПРИМЕНЕНИЯ ДНК-ЦИТОМЕТРИИ В ПЕДИАТРИЧЕСКОЙ |
Авторы
Даты
2011-07-27—Публикация
2010-03-29—Подача